Похожие презентации:
Острая почечная недостаточность. Клиника, диагностика, современные методы лечения
1.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ. КЛИНИКА,ДИАГНОСТИКА, СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ.
2.
Гомер Смит – крупнейшийнефролог и физиолог ХХ века
«Кости могут сломаться,
мышцы могут
атрофироваться, железы
могут отдыхать, даже мозг
может заснуть, не подвергая
немедленной опасности нашу
жизнь; но если почки
повреждены, ни кости, ни
мышцы, ни железы, ни мозг не
смогут функционировать.»
Homer W. Smith (1895–1962)
3. Функции почек
● экскреторные● метаболические
● инкреторные
Поддержание постоянного объема крови и
других жидкостей внутренней среды;
Обеспечение постоянства в них ионов, рН,
осмотически активных веществ;
Выведение конечных продуктов обмена и
чужеродных веществ
Обновление белкового состава крови, баланса
аминокислот, выработка глюкозы
Выработка физиологически активных
веществ – ренина, простагландинов, активных
форм витамина Д3, эритрогенина.
4.
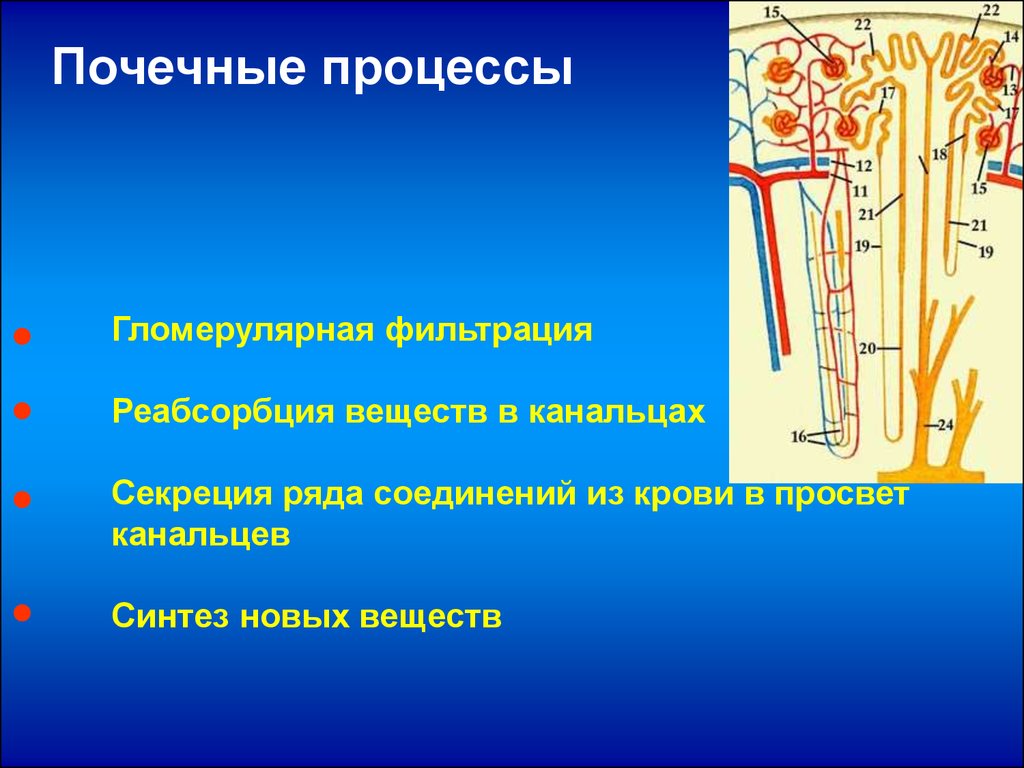
Почечные процессыГломерулярная фильтрация
Реабсорбция веществ в канальцах
Секреция ряда соединений из крови в просвет
канальцев
Синтез новых веществ
5.
Острое почечное повреждение –острая почечная недостаточность.
Значимость проблемы.
► Острое почечное повреждение выявляется у 5%
госпитализированных пациентов и до 50% у пациентов ОИТ
Количество случаев развития ОПП и ОПН возрастает
► Летальность у пациентов ОИТ, получавших диализ
достигает 50 – 80%
► Среди выживших пациентов ОИТ, получавших диализ, 25%
в течение 3-х лет приходят к терминальной почечной
недостаточности
6.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ- определения
-
«Острая
почечная
недостаточность
–
синдром,
характеризующийся быстрым (от часов до недель) снижением
скорости клубочковой фильтрации и ретенцией азотистых
продуктов обмена веществ, таких как азот мочевины крови и
креатинин.»
Anderson RJ, Schrier RW. Acute renal failure. In: Schrier RW (ed.),
Diseases of the Kidney and Urinary Tract.
Lippincott Williams and Wilkins, Philadelphia, USA: 2001; 1093–1136
7. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ - определения
«Острая почечная недостаточность (ОПН) – определяетсякак снижение скорости клубочковой фильтрации (СКФ),
достаточное для ретенции азотистых продуктов
обмена веществ (креатинина и азота мочевины крови).»
Bruce A. Molitoris, 2005
8.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ(определения)
-
«Острая почечная недостаточность может быть определена,
как быстрое снижение экскреторных функций почек,
происходящее в течение часов или дней, которое достаточно
тяжело нарушает гомеостаз.
-
Она может быть следствием значительного снижения
перфузии, или обструкции мочевого тракта, также как и
собственно почечного заболевания.»
Peter J. Ratcliffe, 1998. Oxford textbook of clinical nephrology, p.1131
9.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ- определения
Неспецифический синдром, развивающийся вследствие
острой
транзиторной
или
необратимой
утраты
гомеостатических функций почек, обусловленной гипоксией
почечной ткани с последующим преимущественным
повреждением канальцев и отеком интерстициальной ткани
Синдром ОПН проявляется нарастающей азотемией,
электролитным
дисбалансом,
декомпенсированным
метаболическим ацидозом и нарушением способности к
выделению воды.
-
Тяжесть повреждения канальцев, межуточной ткани и
клубочков может быть различной, что влияет как на тяжесть
клинической картины ОПН, так и, в определенной мере, на
исход лечения
10.
ADQIVicenza, 2002
Острую почечную недостаточность
следует определять как
“острое и продолжительное снижение
клубочковой фильтрации, скорости
мочеотделения, или обоих указанных
параметров”.
11.
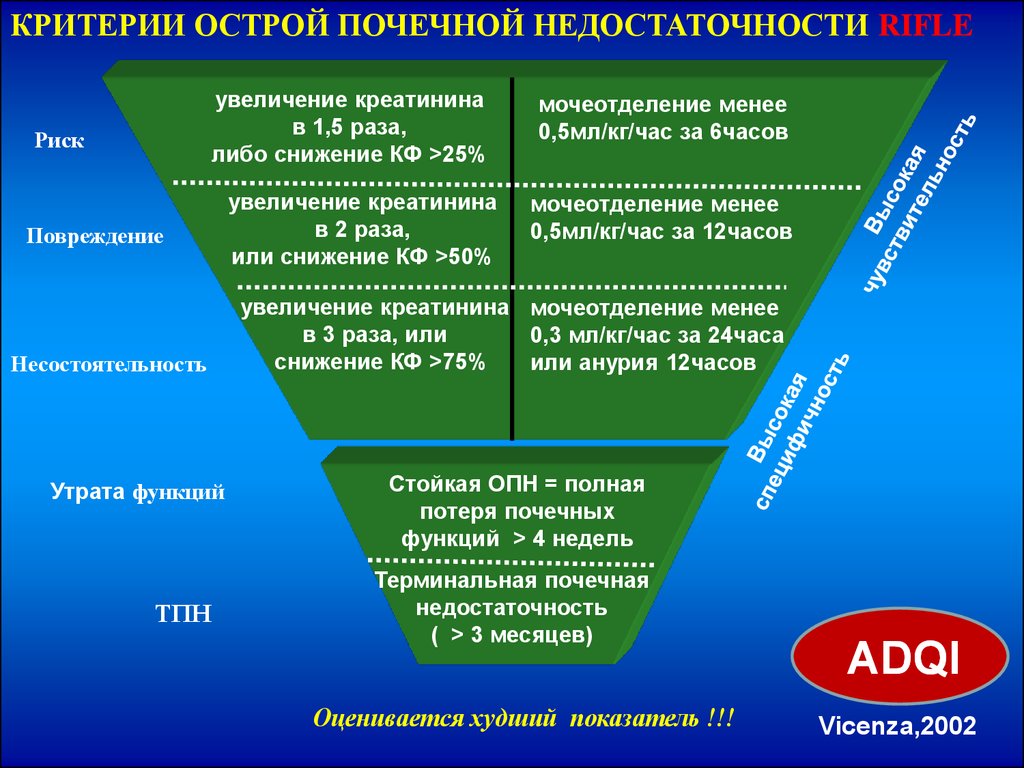
КРИТЕРИИ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ RIFLEувеличение креатинина
в 1,5 раза,
либо снижение КФ >25%
Риск
Повреждение
Несостоятельность
Утрата функций
ТПН
увеличение креатинина
в 2 раза,
или снижение КФ >50%
мочеотделение менее
0,5мл/кг/час за 6часов
мочеотделение менее
0,5мл/кг/час за 12часов
увеличение креатинина мочеотделение менее
в 3 раза, или
0,3 мл/кг/час за 24часа
снижение КФ >75%
или анурия 12часов
Стойкая ОПН = полная
потеря почечных
функций > 4 недель
Терминальная почечная
недостаточность
( > 3 месяцев)
Оценивается худший показатель !!!
ADQI
Vicenza,2002
12.
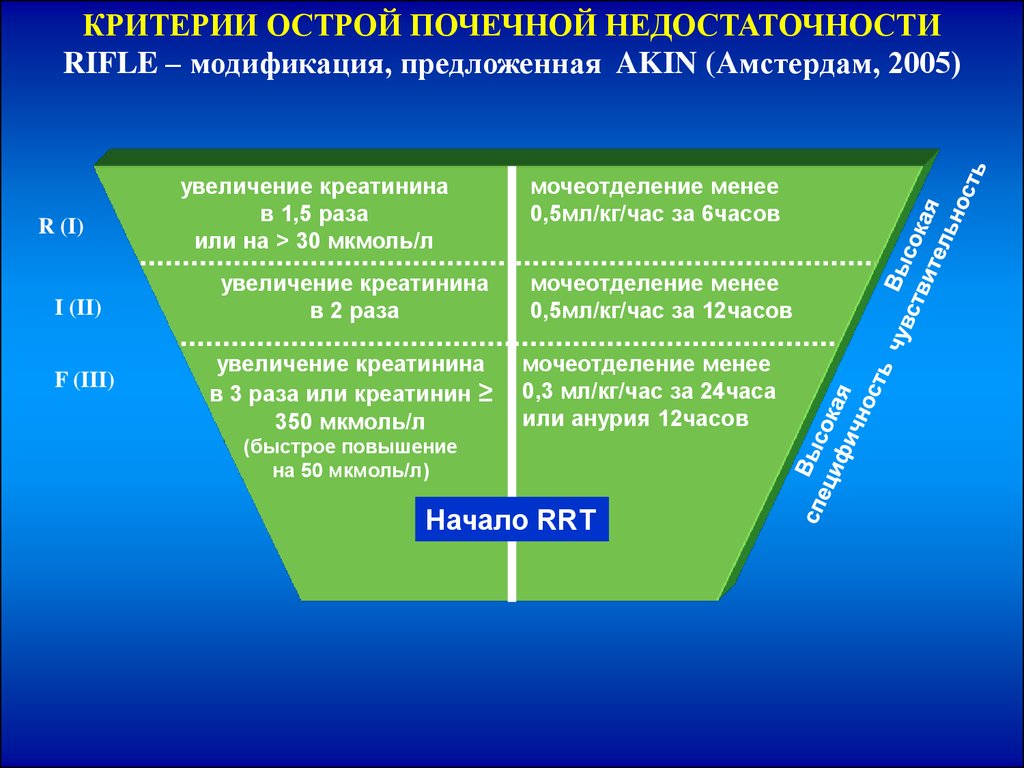
КРИТЕРИИ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИRIFLE – модификация, предложенная AKIN (Амстердам, 2005)
R (I)
I (II)
F (III)
увеличение креатинина
в 1,5 раза
или на > 30 мкмоль/л
увеличение креатинина
в 2 раза
увеличение креатинина
в 3 раза или креатинин ≥
350 мкмоль/л
мочеотделение менее
0,5мл/кг/час за 6часов
мочеотделение менее
0,5мл/кг/час за 12часов
мочеотделение менее
0,3 мл/кг/час за 24часа
или анурия 12часов
(быстрое повышение
на 50 мкмоль/л)
Начало RRT
13.
Система стадий Острого ПочечногоПовреждения AKIN (Vancouver, 2006)
Стадия
1
2
3
Креатинин
Мочеотделение
увеличение креатинина
на > 30 мкмоль/л
или на > 50% - 199%
увеличение креатинина
на > 200% - 300%
менее 0,5мл/кг/час
за 6часов
увеличение креатинина
на > 300% или
креатинин ≥ 350 мкмоль/л
(быстрое повышение
на 50 мкмоль/л)
Менее 0,3 мл/кг/час
за 24часа
анурия 12часов
менее 0,5мл/кг/час
за 12часов
Ravindra L.Mehta et al.: Critical Care, 2007, 11 R31
14.
Ранняя диагностика ОПН с помощью желатиназассоциированного липокаина нейтрофилов (NGAL)Желатиназ-ассоциированный липокаин впервые был
обнаружен в нейтрофилах
В небольших количествах обнаруживается в
нормальных почках
Является важнейшим (повышенно) регулируемым геном
в почках после острого почечного повреждения
Белковые вещества, появляющиеся в результате острого
почечного повреждения легко обнаруживаются в плазме крови
и моче на животных моделях AKI.
Mishra JASN 14: 2534-43, 2003
Supavekin Kidney Int. 63: 1714-24, 2003
15.
ADQIVicenza,2002
Критерии восстановления почечных функций
Полное разрешение ОПН, при котором концентрация
креатинина сыворотки реконвалесцента превышает
исходную менее чем на 50% - возрастной нормы или
значений до развития ОПН (в случаях «acute on chronic»);
• Частичное разрешение ОПН, при котором концентрация
креатинина сыворотки реконвалесцента превышает
исходную более чем на 50%, однако больной не
нуждается в постоянной (программной) почечной
заместительной терапии, т.е. у пациента не развилась
терминальная почечная недостаточность.
16.
ИТАК:Критерии RIFLE и AKIN
не оценивают динамику и стадийность течения ОПН;
не позволяют выявить причины ОПН;
не позволяют уточнить характер ОПН –
изолированная, в составе полиорганной недостаточности,
на фоне сепсиса, соответственно,
не ориентирует врача на изменение характера лечения
Однако RIFLE / AKIN позволяют
своевременно диагностировать ОПН;
достаточно точно коррелируют с летальностью
17.
Острая олигурия.Функциональная почечная недостаточность.
ОПН.
Острая олигурия и ОПН – не синонимы.
Больные с острой олигурией не обязательно имеют
органические повреждения почек, так как снижение
суточного объема мочи является физиологической
реакцией
почек
на
дегидратацию,
артериальную
гипотензию, гиповолемию и др. В этих случаях можно
говорить о функциональной почечной недостаточности
(ФПН).
Только тогда, когда вследствие функциональных
нарушений, изменяется паренхима почек, олигурия
отражает развитие ОПН.
Четкое
понимание
разницы
между
этими
состояниями чрезвычайно важно в каждом конкретном
случае, так как от этого зависит не только выбор лечебнотактических мероприятий, но и прогноз.
18.
ОПН – один из немногочисленныхпримеров полностью обратимой
утраты функции органа, что налагает
дополнительную ответственность на
специалистов, проводящих лечение
больного с синдромом ОПН.
19.
Классификации ОПН1. По анатомической локализации источника
первичного повреждения:
Преренальная
Ренальная
Постренальная
Аренальная
2. По стадиям развития, которым соответствуют
определенные метаболические нарушения:
Начальная (шоковая)
Олигоанурическая
Восстановления диуреза
Выздоровления
20.
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ОПН-
-
Преренальные факторы:
падение артериального давления
гемолиз и миолиз
большая потеря электролитов и обезвоживание
эндогенные интоксикации
Ренальные факторы:
поражение под влиянием нефротоксинов,
отравлениях солями тяжелых металлов,
ядовитыми грибами
токсико-аллергические поражения
инфекции (анаэробный сепсис, лептоспироз,
ГЛПС), ГУС
осложнения диффузного почечного заболевания
(гломерулонефрит, геморрагический васкулит, СКВ)
21.
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ОПНПостренальные факторы:
- блокада мочеоотока камнями, кристаллами
сульфаниламидов или мочевой кислоты, сгустками
крови, опухолевой тканью и т.д.
- острая уратная нефропатия на фоне применения
химиотерапии при диссеминированных
злокачественных заболеваниях, острой лейкемии,
лимфомах и пр.
Аренальные факторы:
- травматическая или послеоперационная потеря
почек / почки (единственной)
22.
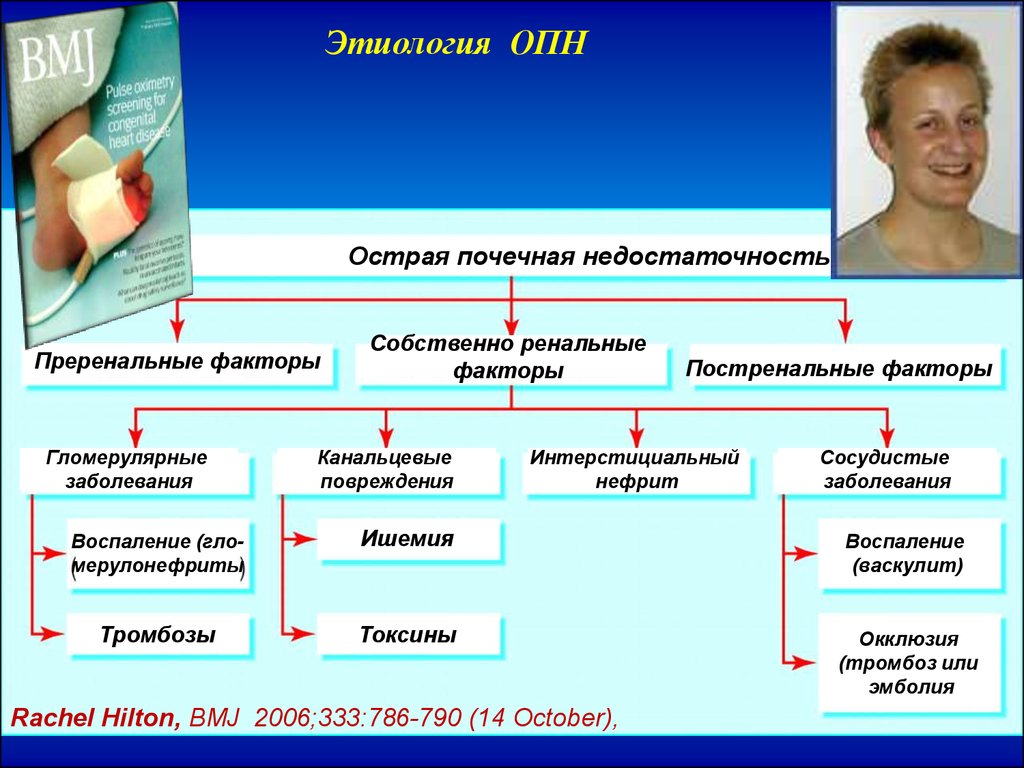
Этиология ОПНОстрая почечная недостаточность
Преренальные факторы
Гломерулярные
заболевания
Собственно ренальные
факторы
Канальцевые
повреждения
Постренальные факторы
Интерстициальный
нефрит
Сосудистые
заболевания
Воспаление (гломерулонефриты
Ишемия
Воспаление
(васкулит)
Тромбозы
Токсины
Окклюзия
(тромбоз или
эмболия
Rachel Hilton, BMJ 2006;333:786-790 (14 October),
23.
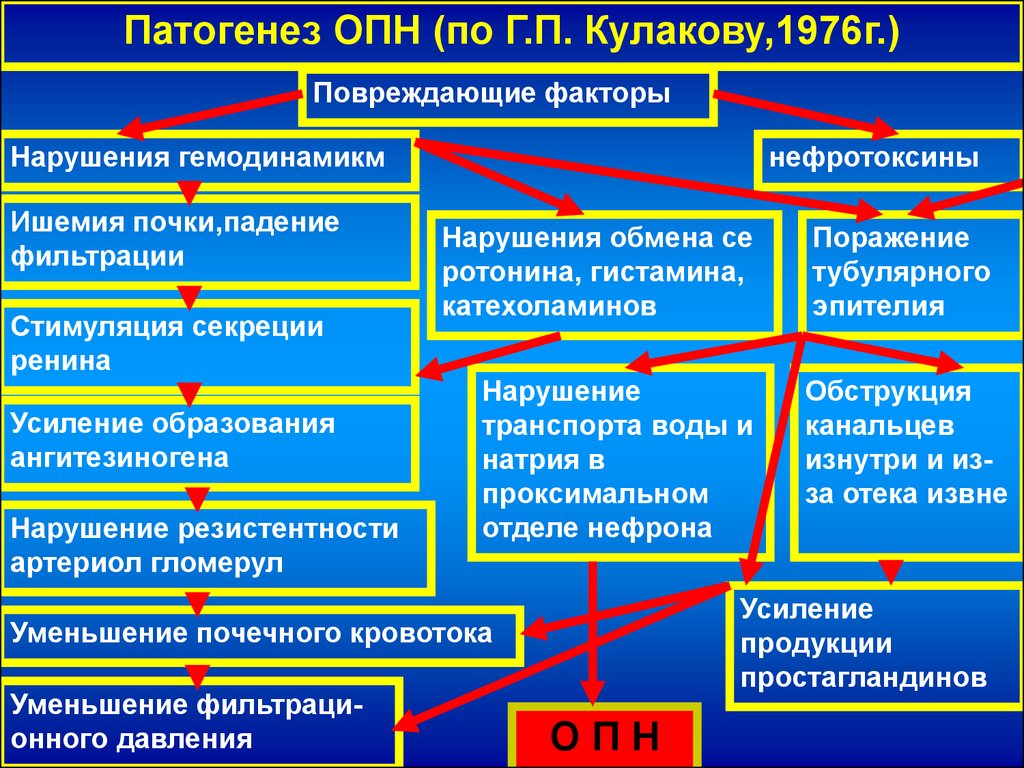
Патогенез ОПН (по Г.П. Кулакову,1976г.)Повреждающие факторы
Нарушения гемодинамикм
Ишемия почки,падение
фильтрации
Стимуляция секреции
ренина
Усиление образования
ангитезиногена
Нарушение резистентности
артериол гломерул
нефротоксины
Нарушения обмена се
ротонина, гистамина,
катехоламинов
Нарушение
транспорта воды и
натрия в
проксимальном
отделе нефрона
Обструкция
канальцев
изнутри и изза отека извне
Усиление
продукции
простагландинов
Уменьшение почечного кровотока
Уменьшение фильтрационного давления
Поражение
тубулярного
эпителия
ОПН
24.
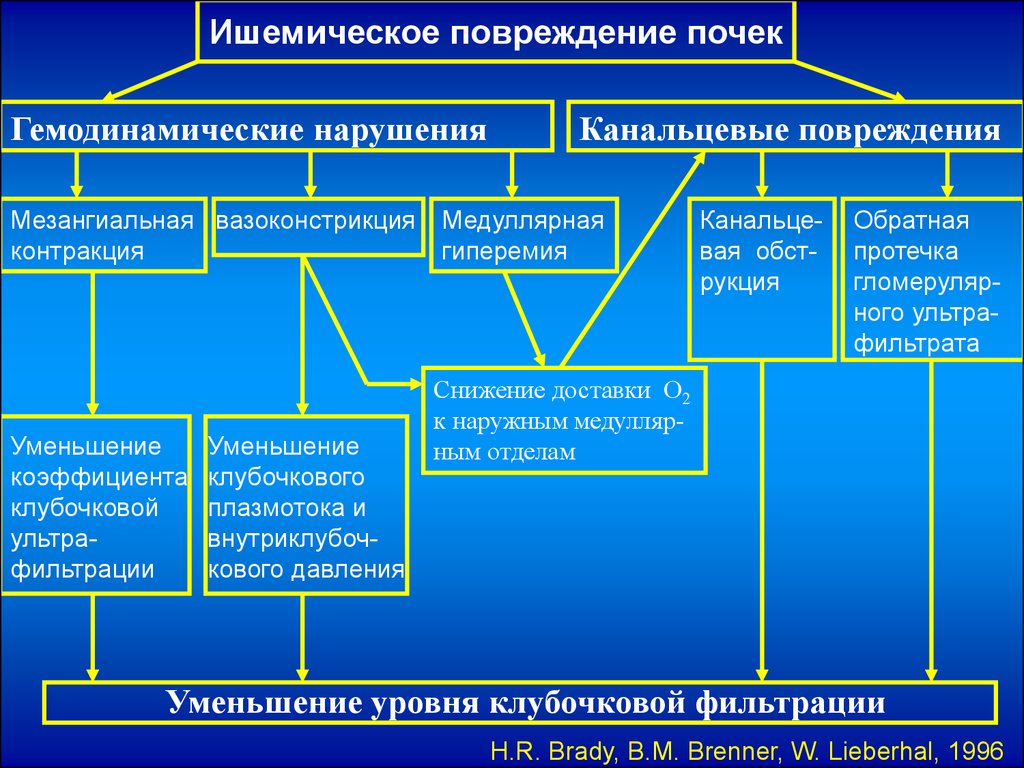
Ишемическое повреждение почекГемодинамические нарушения
Мезангиальная вазоконстрикция
контракция
Уменьшение
коэффициента
клубочковой
ультрафильтрации
Уменьшение
клубочкового
плазмотока и
внутриклубочкового давления
Канальцевые повреждения
Медуллярная
гиперемия
Канальцевая обструкция
Обратная
протечка
гломерулярного ультрафильтрата
Снижение доставки О2
к наружным медуллярным отделам
Уменьшение уровня клубочковой фильтрации
H.R. Brady, B.M. Brenner, W. Lieberhal, 1996
25.
Факторы, поддерживающие анурию при ОПНУстойчивый спазм афферентных сосудов клубочков
увеличивает сопротивление в почечных сегментах, что значительно
снижает скорость клубочковой фильтрации
Канальцевая обструкция, особенно в анурической фазе ОПН, когда
в просвете канальцев скапливаются остатки распавшихся клеток,
скопления цилиндров, блокирующих отток мочи. Назначение в этой фазе
диуретиков не только бесполезно, но и вредно, так как увеличивает
внутриканальцевое
давление,
усугубляющее
клеточную
ишемию
сохранившегося канальцевого эпителия
Первичное повреждение эпителия канальцев и обратное
всасывание фильтрата
является следующим патогенетическим фактором, влияющим на
развитие и поддержание олигоанурии при ОПН. Механизм обратного
всасывания фильтрата доказан только для модели ОПН при
отравлении хлоридом ртути, однако многие исследователи считают
возможным наличие такого фактора олигоанурии
Уменьшение проницаемости капилляров
может иметь важное значение, что доказано в экспериментальных
моделях, позволивших обнаружить повреждение эпителиальной
структуры клубочков, сморщивание подоцитов
26.
Возможные причины полиурической фазы ОПНВо-первых, гемодинамическая функция наибольшего числа нефронов
может быть полностью сохранена после первичного воздействия, в то время
как реабсорбционная способность этих нефронов значительно повреждена.
Во-вторых, относительно меньшее снижение фильтрации по
сравнению с угнетением реабсорбционной способности всех нефронов
также приводит к полиурии.
В третьих, полиурия в определенных случаях, может явиться
результатом изменения интерстициальной ткани мозгового слоя почек,
которым определяется величина выведения воды из нисходящего колена
петли нефрона. Изменения нормального кортикально-медуллярного
осмотического
градиента
увеличивают
фракционную
подачу
профильтрованной воды в тонком восходящем отделе петли Генле. Даже на
фоне сохраняющегося снижения скорости клубочковой фильтрации это
приводит к увеличению фракционной или абсолютной экскреции воды.
У большинства больных в полиурической фазе наблюдается
довольно
быстрая
положительная
динамика:
стабилизируется
проницаемость капилляров клубочков, исчезает почечная вазоконстрикция,
снижается отек интерстиция, отторгается некротизированный эпителий.
Полиурическая фаза переходит в восстановительную, длительность которой
определяется остаточной массой действующих нефронов.
27.
Эпидемиология ОПНEpidemiology of acute renal failure: a prospective, multicenter, communitybased study. Madrid Acute Renal Failure Study Group.
Liano F, Pascual J. Kidney Int. 1996 Sep;50(3):811-818.
28.
Частота случаев ОПН(больные, получавшие заместительную
почечную терапию)
Группы
ОПН
ОПН на фоне ХПН
Возраст
15–44
45–64
65–74
75
Всего 15–44
Б-ных/
млн.
населения
69
242
602
469 212
12
Всего
45–64
65–74
75
54
243
288 74
A prospective national study of acute renal failure treated with RRT: incidence,
aetiology and outcomes
Gordon J. Prescott, Wendy Metcalfe, Jyoti Baharani, Izhar H. Khan, Keith Simpson, W.
Cairns S. Smith and Alison M. MacLeod, NDT, 2007 22(9):2513-2519
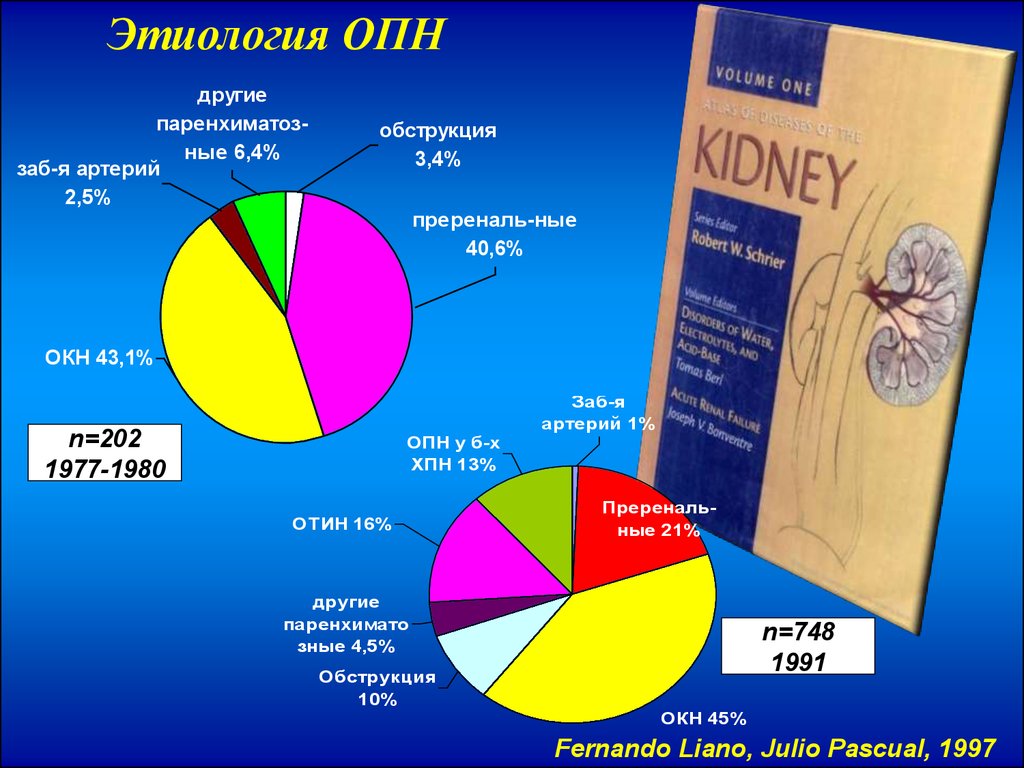
29.
Этиология ОПНдругие
паренхиматозные 6,4%
заб-я артерий
2,5%
обструкция
3,4%
пререналь-ные
40,6%
ОКН 43,1%
n=202
1977-1980
ОПН у б-х
ХПН 13%
ОТИН 16%
Заб-я
артерий 1%
Преренальные 21%
другие
паренхимато
зные 4,5%
Обструкция
10%
n=748
1991
ОКН 45%
Fernando Liano, Julio Pascual, 1997
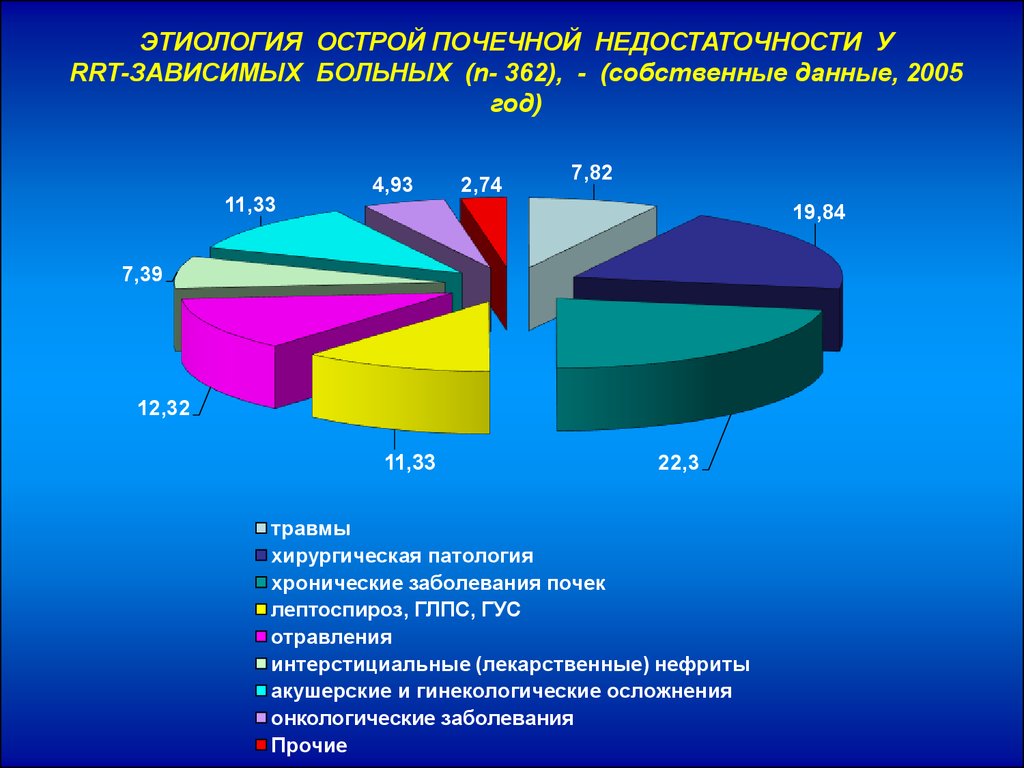
30.
ЭТИОЛОГИЯ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ УRRT-ЗАВИСИМЫХ БОЛЬНЫХ (n- 362), - (собственные данные, 2005
год)
11,33
4,93
2,74
7,82
19,84
7,39
12,32
11,33
22,3
травмы
хирургическая патология
хронические заболевания почек
лептоспироз, ГЛПС, ГУС
отравления
интерстициальные (лекарственные) нефриты
акушерские и гинекологические осложнения
онкологические заболевания
Прочие
31.
Выживаемость пациентов к 90-мсуткам от начала RRT
Выжили из
RRTнезависимых
Выжили из умерли
RRTзависимых
Всего
Все пациенты n
(%)
316 (39)
100 (12)
389 (48)
805 (100)
Дней RRT
5 (2–11)
90 (90–90)
3 (1–9)
5 (1–16)
Группа ОПН n
(%)
260 (44)
38 (6)
299 (50)
597 (100)
Группа ОПН у
56 (27)
б-ных с ХПН n (%)
62 (30)
90 (43)
208 (100)
Дней RRT
90 (90–90)
5 (1–10)
8 (1–90)
2 (1–10)
A prospective national study of acute renal failure treated with RRT: incidence,
aetiology and outcomes
Gordon J. Prescott, Wendy Metcalfe, Jyoti Baharani, Izhar H. Khan, Keith Simpson, W.
Cairns S. Smith and Alison M. MacLeod, NDT, 2007 22(9):2513-2519
32.
Кумулятивная выживаемость у больных сОПН и ОПН у больных с ХПН
A prospective national study of acute renal failure treated with RRT:
incidence, aetiology and outcomes
Gordon J. Prescott, Wendy Metcalfe, Jyoti Baharani, Izhar H. Khan, Keith
Simpson, W. Cairns S. Smith and Alison M. MacLeod, NDT, 2007
22(9):2513-2519
33.
Летальность у RRT-зависимых больныхразличных групп (собственные данные,
2005 год)
3%
5%
Больные с хронической
почечной
недостаточностью на
программном диализе (n – 277)
Больные с изолированной
почечной
недостаточностью (n – 159,
APACHE III - 57,07±5,04)
56%
Больные с
полиорганной
недостаточностью
(n – 203, APACHE III 72,27±6,22)
34.
35.
Клиника начальной (преданурической) стадии ОПН)Клиническая картина чрезвычайно разнообразна и
определяется патологическими процессами, являющимися
пусковым моментом для органического поражения почек.
По остроте развития и клиническим особенностям
состояний, сопровождающихся преданурическим снижением
диуреза, выделяют три типа начальной стадии ОПН.
Первый тип имеет острейшее начало. Он типичен для
ОПН, возникающей как следствие шока любой этиологии.
Спазм периферических сосудов, не ликвидированный в
течение 4-х часов, приводит к прогрессирующему ухудшению
функции почек уже в ближайшие 12-24 часа; присоединение
тромбогеморрагического синдрома в течение первых 2-х
часов вызывает олигурию с макрогематурией и, затем,
продолжительной анурией.
36.
Клиника начальной(преданурической)стадии ОПН
Второй
тип
характерен
для
гемолитикоуремического
синдрома
(ГУС),
который
в
продромальном периоде характеризуется острым
инфекционным нередко не тяжелым заболеванием или
состоянием, его имитирующем.
Третий тип течения преданурического периода развивается постепенно, в течение нескольких суток, и
протекает со снижением диуреза на фоне основного
заболевания
(чаще
вызванного
бактериальной
инфекцией) и его лечения. Это начало характерно для
первичного тубулоинтерстициального поражения при
токсическом действии лекарств или генерализации
септического процесса.
37.
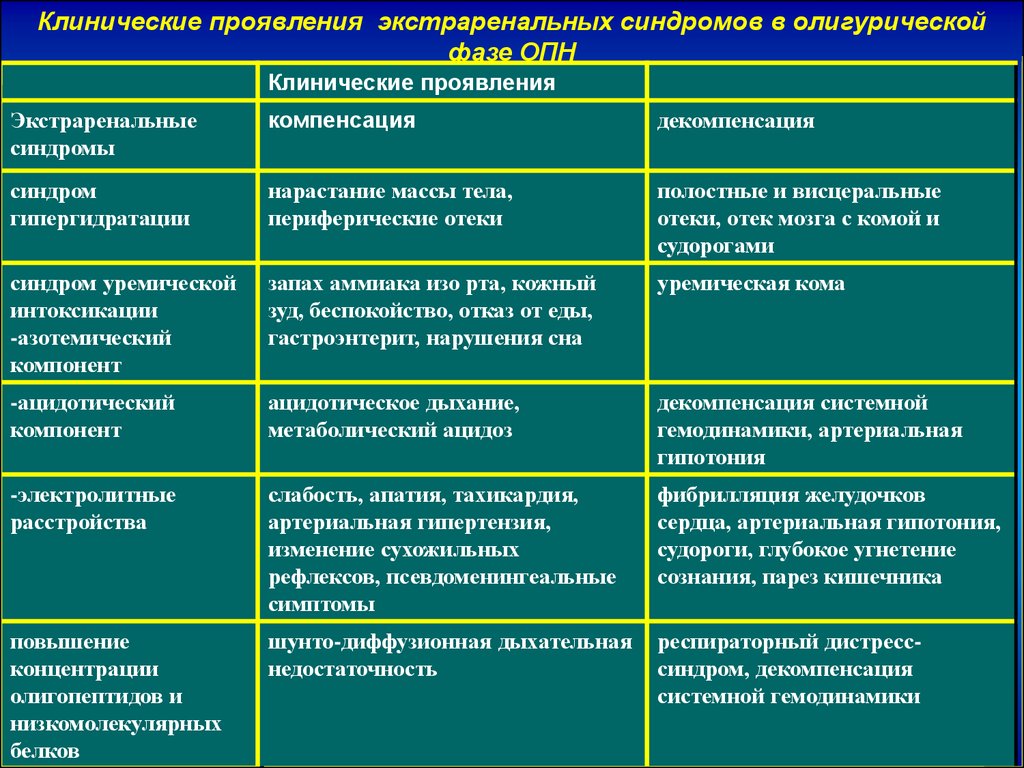
Клинические проявления экстраренальных синдромов в олигурическойфазе ОПН
Клинические проявления
Экстраренальные
синдромы
компенсация
декомпенсация
синдром
гипергидратации
нарастание массы тела,
периферические отеки
полостные и висцеральные
отеки, отек мозга с комой и
судорогами
синдром уремической
интоксикации
-азотемический
компонент
запах аммиака изо рта, кожный
зуд, беспокойство, отказ от еды,
гастроэнтерит, нарушения сна
уремическая кома
-ацидотический
компонент
ацидотическое дыхание,
метаболический ацидоз
декомпенсация системной
гемодинамики, артериальная
гипотония
-электролитные
расстройства
слабость, апатия, тахикардия,
артериальная гипертензия,
изменение сухожильных
рефлексов, псевдоменингеальные
симптомы
фибрилляция желудочков
сердца, артериальная гипотония,
судороги, глубокое угнетение
сознания, парез кишечника
повышение
концентрации
олигопептидов и
низкомолекулярных
белков
шунто-диффузионная дыхательная
недостаточность
респираторный дистресссиндром, декомпенсация
системной гемодинамики
38.
Олигоанурическая фаза ОПН,1-й (додиализный этап)
Переход
процесса
в
олигоанурическуюю
стадию
предопределяет полную смену характера лечения, необходима
точная и своевременная дифференцировка начала этой стадии
болезни и выяснение генеза ОПН.
Снижение диуреза и нарастание азотемии, как правило уже
не оставляет сомнений в диагнозе ОПН. Тяжесть состояния в
этом периоде зависит от клинических проявлений основного
заболевания, вариантов выхода в анурию, адекватности и
корректности предшествующего лечения.
Обычно, развитие анурической фазы ОПН происходит к 3-м–
10-м суткам заболевания. При наличии синдрома интоксикации,
нарастающей
уремии
особенно
опасна
гипергидратация,
обусловленная
интенсивной
гидратационной
терапией
и
несвоевременной диагностикой ОПН, чаще сопровождающаяся
гипонатриемией, нормокалиемией и метаболическим ацидозом,
усугубляющим состояние больных.
39.
Олигоанурическая фаза ОПН,1-й (додиализный этап)
В большинстве случаев развивается нарастающая
анемия до 1,0 – 1,3 млн. эритроцитов, тромбоцитопения до
20-30 тыс. Гемотрансфузии дают кратковременный
эффект, но способствуют нарастанию уровня мочевины.
ОПН, возникшая на фоне вирусной или бактериальной
инфекции обычно имеет очень быстрое развитие и
чрезвычайно
плохо
поддается
специфической
и
посиндромной интенсивной терапии.
ОПН, возникшая на фоне гемотрансфузионного шока,
характеризуется молниеносным началом олигоанурии, но в
случае своевременного адекватного лечения (активная
противошоковая терапия, коррекция КЩС, пульс-терапия
кортикостероидами, сосудистые диуретики и, иногда,
плазмаферез)
столь
же
быстрым
выходом
из
олигоанурической фазы ОПН.
40.
Олигоанурическая фаза ОПН,2-й (диализный этап)
ОПН на фоне диализной терапии характеризуется
обычно стабилизацией состояния больного уже ко 2-м, 3-м
суткам.
Удается
провести
коррекцию
кислотноосновного и электролитного гомеостаза, уменьшить
проявления отечного синдрома, темп анемизации
замедляется,
однако,
сохраняются
вялость,
заторможенность, снижение аппетита.
При достаточно быстрой нормализации уровня
фибриногена в крови, более длительно сохраняется
тромбоцитопения, снижение протромбинового индекса.
Клинически,
часто
отмечаются
проявления
геморрагического синдрома, требующие применения
перитонеального диализа или специальных протоколов
гемодиализа
41.
Олигоанурическая фаза ОПН,2-й (диализный этап)
Желудочно-кишечные
кровотечения
на
2-3-й
неделе анурии чаще всего бывают связаны с
появлением кровоточащей язвы 12-перстной кишки,
генез которой может быть связан и с сальмонеллезной
инфекцией.
Консервативная
терапия
язвенных
поражений обычно достаточно эффективна.
Клиническое
улучшение
коррелирует
со
снижением уровня маркеров уремической интоксикации
от мочевины до -2 микроглобулинов при снижении
потребности в гемодиализе или перитонеальном
диализе.
42.
Полиурическая фаза ОПНХарактеризуется постепенным восстановлением
водовыделительной функции почек. В состоянии
больных улучшения пока не наблюдается, преобладают
симтомы астении – снижение массы тела, вялость,
безразличие
к
окружающему,
заторможенность,
гипорефлексия,
дегидратация,
дизэлектролитемия.
Концентрационная способность почек остается
низкой, наблюдается дисбаланс между выделением
воды (повышенным) и натрия (сниженным), мочевина и
креатинин почти не выводятся, т.е. уремическая
интоксикация может сохраняться, что требует
диализного лечения.
43.
Полиурическая фаза ОПНЭтот
же
период
совпадает
надпочечниковой
недостаточности,
расстройств и септических осложнений.
с
пиком
иммунных
На период полиурии приходится около 37% всех
случаев летальности при ОПН!!!
В
конце
второй
недели
улучшается
азотовыделительная функция почек, стабилизируется
диурез,
нормализуется
водно-электролитный
гомеостаз. Длительность полиурической стадии
может затягиваться до 10-15 недель.
Инфекционные осложнения полиурической стадии
являются причиной 25% всех летальных исходов!!!
44.
Стадия выздоровления ОПНПродолжается 6 – 24 месяцев.
Состояние постепенно стабилизируется, но могут
сохраняться
слабость
и
быстрая
утомляемость,
происходит полное восстановление водно-электролитного
и кислотно-основного гомеостаза.
Медленно
функция почек.
восстанавливается
эритропоэтическая
Клубочковая фильтрация возрастает медленно, а у 1/3
больных нарушения функций клубочкового аппарата почек
сохраняются даже через 2 года.
Лабораторная
нормализация
происходит в течение 6 – 28 месяцев.
состава
мочи
Изменения со стороны других органов и систем
исчезают обычно в течение полугода
45.
Дифференциальный диагноз ОПН и ФПНВыявление олиго- анурии не обязательно свидетельствует о
развитии ОПН. Диагноз ОПН может быть установлен только на
основании совокупности анамнеза, указывающего на наличие
причин, приводящих к органическому повреждению почек,
клинической картины и лабораторных данных.
Важно дифференцировать ФПН и ОПН.
Следует помнить, что при ФПН концентрация ионов натрия в
моче обычно бывает менее 5 ммоль/л и не более 10-20 ммоль/л.
При нарушении транспортных возможностей канальцевого
аппарата концентрация натрия колеблется от 30 до 90 ммоль/л и
осмолярность мочи близка к осмолярности плазмы.
Конечно же получение таких данных не позволяет исключить
другие заболевания почек (например, интерстициальный нефрит)
Обычно для дифференциальной диагностики ФПН и ОПН
используют 3 функциональные пробы.
46.
Функциональные пробы для дифференциальнойдиагностики ФПН и ОПН
1.Проба с водной нагрузкой.
Применяется для выяснения причины олигурии после
ликвидации признаков декомпенсированной дегидратации.
После введения внутривенно физиологического раствора
хлорида натрия и 10% раствора глюкозы в объеме 2% массы
тела за 1 час, почасовой диурез увеличивается, приближаясь
к возрастной норме с одновременным снижением плотности
мочи, что свидетельствует о наличии ФПН.
Отсутствие увеличения диуреза свидетельствует об
органических
повреждениях
почек.
Полученную
мочу
исследуют с определением рН и при значительном
«закислении мочи» дополняют пробу ощелачивающим
диурезом
с
помощью
внутривенного
введения
гидрокарбоната натрия в ориентировочной дозе 250 мг/кг
массы
тела.
Сохраняющаяся
кислая
реакция
мочи
свидетельствует об органических изменениях в почках.
47.
Функциональные пробы для дифференциальнойдиагностики ФПН и ОПН
2. Проба с сосудорасширяющими
(сосудистыми диуретиками).
Восстановление
диуреза
эуфиллина
свидетельствует
органических изменений в почках.
препаратами
после
введения
об
отсутствии
3. Проба с использованием салуретиков.
Заключается а назначении 2-3 мг/кг массы лазикса.
Отсутствие реакции на введение лазикса
свидетельствует о развитии ОПН.
Наиболее важным при проведении указанных
проб является их безопасность!!!
48.
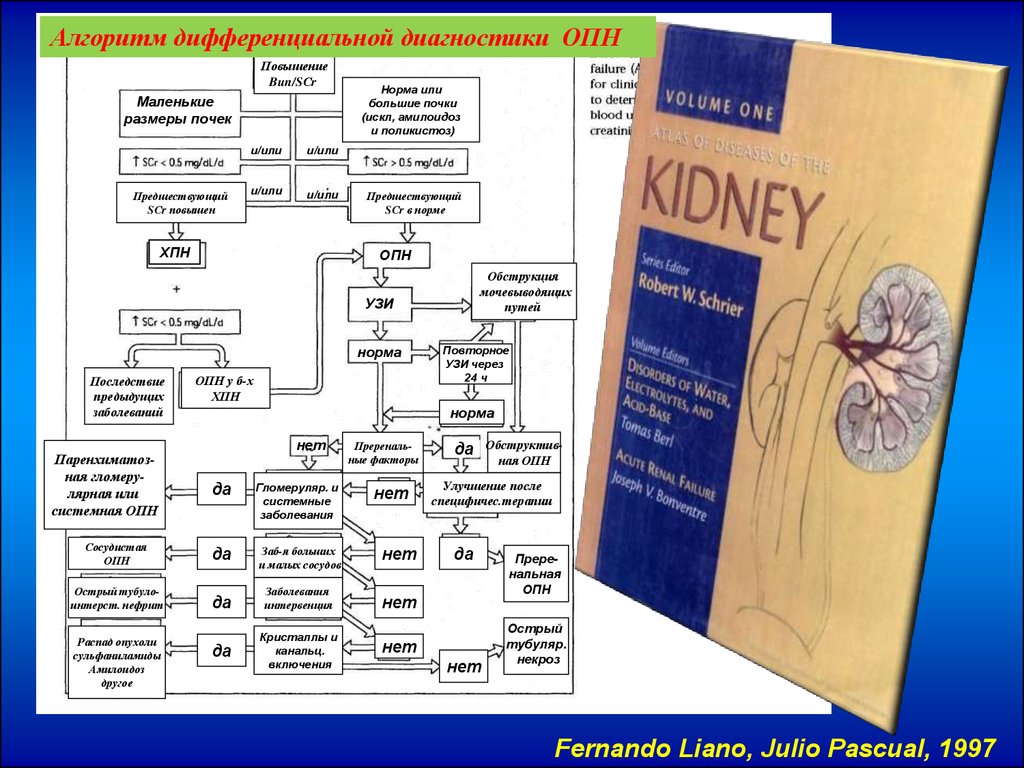
Алгоритм дифференциальной диагностики ОПНПовышение
Bun/SСr
Маленькие
размеры почек
Предшествующий
SСr повышен
и/или
и/или
и/или
и/или
ХПН
Норма или
большие почки
(искл, амилоидоз
и поликистоз)
Предшествующий
SСr в норме
ОПН
Обструкция
мочевыводящих
путей
УЗИ
норма
Последствие
предыдущих
заболеваний
Паренхиматозная гломерулярная или
системная ОПН
ОПН у б-х
ХПН
норма
нет
Преренальные факторы
да
Гломеруляр. и
системные
заболевания
Сосудистая
ОПН
да
Заб-я больших
и малых сосудов
нет
Острый тубулоинтерст. нефрит
да
Заболевания
интервенция
нет
да
Кристаллы и
канальц.
включения
нет
Распад опухоли
сульфаниламиды
Амилоидоз
другое
Повторное
УЗИ через
24 ч
нет
да
Обструктивная ОПН
Улучшение после
специфичес.терапии
да
нет
Преренальная
ОПН
Острый
тубуляр.
некроз
Fernando Liano, Julio Pascual, 1997
49.
ОПН- что следует помнить?Не следует ощелачивать мочу при уже развившемся алкалозе,
форсировать водную нагрузку при гипергидратации, назначать
салуретики на 2-3 сутки олигоанурии для немедленного
восстановления диуреза и т.п.
Обязательна коррекция важнейших параметров гомеостаза
перед началом проведения функциональных проб.
Не нужно пытаться вылечить ОПН у пациента с критической
анемией, с уже развившейся уремической интоксикацией (тем
более при отсутствии возможностей дифференцировать ОПН с
острой декомпенсацией латентно протекающей ХПН).
Следует помнить о важности тщательного сбора анамнеза,
необходимости крайне осторожного назначения лекарственных
препаратов, особенно нефротоксичных антибиотиков, опасности
внутривенного введения контрастных веществ.
50.
ОПН- что следует помнить?Обязательно назначение пульс-дозы кортикостероидов и
«ощелачивание» мочи для предотвращения трансформации
свободного гемоглобина или миоглобина в солянокислый гематин.
Больной с олигурией, чаще всего, живет на грани компенсации
гомеостатических
функций
и
всякая
попытка
грубого
вмешательства всегда, без исключения, приводит к печальным и
даже трагическим последствиям.
Даже если Вам удастся получить увеличение диуреза на
введение мегадоз лазикса или, что еще более опасно,
осмотических
диуретиков,
вызвав
этим
повреждение
оставшегося канальцевого эпителия или на несколько часов
снизить грубую гиперкалиемию введением глюкозы и кальция,
больного это уже не спасет, скорее не позволит полноценно
восстановить функции почек.
51.
ОПН- что следует помнить?Особое внимание следует уделить общеизвестным
проблемам сотрудничества с профильными специалистами
(хирургами, кардиологами, урологами, травматологами),
поскольку незавершенность диагностических и лечебных
мероприятий с их стороны не позволит сделать главного –
устранить причины, вызвавшие развитие ОПН.
Выполнять это правило необходимо в течение всего
периода лечения, особенно на начальных его этапах,
параллельно проводя посиндромную коррекцию гомеостаза,
в том числе, при необходимости, противошоковую
терапию.
52.
ОПН- что следует помнить?Необходимо
помнить,
что
в
состоянии анурии человек не может
умереть раньше 9-х суток без лечения,
а некорректная терапия чаще всего
сокращает этот период!!!
Разумеется речь идет о самой
уремии, а не об основном заболевании,
вызвавшем ОПН.
53.
Алгоритм диагностики ОПНЭто ОПН или ХПН?
Исключена ли
обструкция
Пациент
эуволимичен?
Имеются ли
паренхиматозные
заболевания почек?
Имеется окклюзия
крупных сосудов?
-история и обследования
-предыдущие исследования креатинина
- маленькие почки при УЗИ
- полная анурия
- пальпируемый мочевой пузырь
- УЗИ почек
- пульс, ЯВД/ЦВД, постуральные реакции, суточные колебания
веса, баланс жидкости
- непропорциональный рост отношения мочевина/креатинин
-концентрация Na мочи (без диуретиков), - объем вводимой жидкости
-история и обследования (системные заболевания)
-мочевой осадок и микроскопия(эритроциты, сладжи эритроцитов,
эозинофилы, протеинурия)
- атеросклеротические заболевания сосудов
- ассиметрия почек
- поясничные боли
- макрогематурия
- полная анурия
Rachel Hilton, BMJ,
2006
54.
лечение ОПН – основные предпосылкиЛечение ОПН начинают до и во время проведения
диагностических проб,
в первую очередь проводят:
коррекцию гипоксии, ликвидацию централизации
кровообращения, коррекцию водно-электролитных
нарушений
Все ситуации, способные привести к ишемии
почек, рассматривают как шокогенные, усугубляющие
пред- и олигоурический периоды ОПН, от эффекта
лечения которых зависит исход заболевания.
55.
Лечение ОПН – комплексная программаПосиндромная коррекция гомеостаза;
Диализное лечение – поддерживающая и
заместительная почечная терапия
Профилактика и лечение осложнений
ОПН
Терапия основного заболевания, в т.ч.
необходимые хирургические вмешательства;
либо мультиорганная терапия ;
56.
Принципы ведения больного с остройпочечной недостаточностью
Идентифицировать и корригировать пре- и постренальные
факторы
Оптимизировать сердечный выброс и почечный кровоток
Пересмотреть медикаментозные назначения: отменить
нефротоксичные агенты; подобрать дозы и осуществлять
при необходимости лекарственный мониторинг
Тщательно мониторировать баланс жидкостей и суточную динамику веса тела
Идентифицировать и лечить острые осложнения (гиперкалиемия, ацидоз, отек
легких)
Оптимизировать нутритивную поддержку: адекватный калораж, минимальное
образование азотистых продуктов обмена, уменьшение потребления калия
Идентифицировать и агрессивно лечить инфекцию; минимизировать плановые
назначения лекарственных средств; удалить мочевой катетер при анурии
Обнаружить и лечить тенденции к кровотечению: профилактика ингибиторами
протонной помпы или H2-блокаторами, трансфузии при необходимости, отменить
аспирин
Начать лечение диализом до развития уремических осложнений
Rachel Hilton, BMJ 2006;333:786-790
57.
Основные направления интенсивной терапии ОПНI.
Интенсивное наблюдение клинический мониторинг:
водной нагрузки, диуреза, физиологических и патологических
потерь жидкости
веса и температуры тела
артериального и центрального венозного давления
частоты сердечных сокращений и дыхательных движений
II. Лабораторный мониторинг:
КЩС и газов крови электролитного баланса (K, Na, Ca, P),
общего анализа крови и мочи, уремических маркеров (Ur, Cr, 2–
MG) маркеров общей интоксикации (ВСММ, ЭКА, CRP),
белкового и ферментного гомеостаза, системы гемостаза
(фибриноген, тромбоциты, АВС, ПТИ)
Мониторинг проводится не из любопытства, а для текущей
посиндромной коррекции в режиме «обратной связи»!!!
58.
Основные направления интенсивной терапии ОПНIII.Интенсивная терапия и коррекция витальных функций, в т.ч.
ИВЛ, инотропная поддержка
IV.Лечение основного заболевания и его осложнений, в т.ч.
хирургические вмешательства
V. Посиндромная интенсивная терапия:
коррекция КЩС, водно-электролитного баланса, белкового
обмена, системы гемостаза, анемии, иммунных нарушений,
компенсация потерь энергии, аминокислот, профилактика и
лечение инфекционных осложнений
VI. Компенсация уремии, лечение осложнений уремии и повреждения
почечных структур – полисерозитов, гастроэнтеропатий,
гипер- и гипотензии
VII.Создание условий для полноценного восстановления почечных
функций – в первую очередь отказ от применения
нефротоксичных медикаментов и ненужных процедур
59.
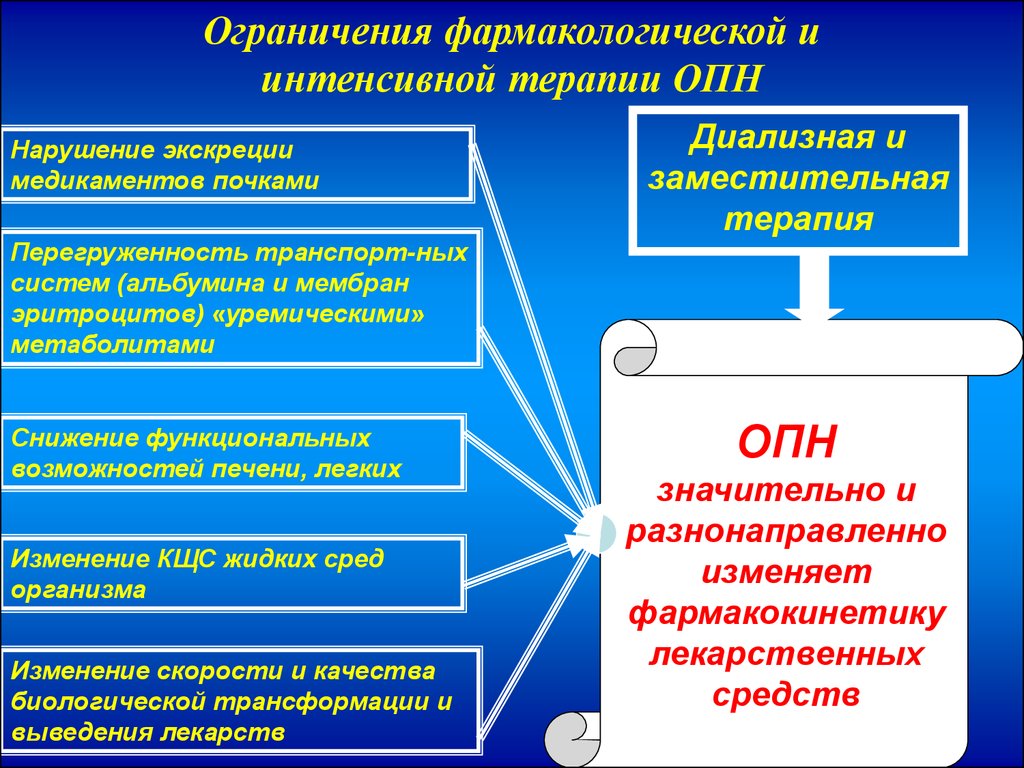
Ограничения фармакологической иинтенсивной терапии ОПН
Нарушение экскреции
медикаментов почками
Диализная и
заместительная
терапия
Перегруженность транспорт-ных
систем (альбумина и мембран
эритроцитов) «уремическими»
метаболитами
Снижение функциональных
возможностей печени, легких
Изменение КЩС жидких сред
организма
Изменение скорости и качества
биологической трансформации и
выведения лекарств
ОПН
значительно и
разнонаправленно
изменяет
фармакокинетику
лекарственных
средств
60.
Профилактика трансформации ФПН вОПН и неолигурической в олигурическую
ОПН – «новые» препараты для
ренопротекции
Допамин
Действительно увеличивает почечный кровоток
и, соответственно, СКФ
предотвращает развитие ОПН
снижает потребность в диализе ( весьма
спорное утверждение)
Kellum JA, Decker JM. Critical Care Med., 2001; 29: 1626-1531
61.
Однако, результаты клинических исследованийне подтверждают факт снижения летальности при его
применении, равно как и тяжесть и длительность течения
ОПН
Следует использовать допамин по общепринятым
показаниям,
в этом случае, у части больных удастся предотвратить
развитие ОПН, разумеется на фоне адекватной коррекции
волемии.
Australian and New Zealand Intensive Care
Society Clinical Trials Group. Lancet, 2000;
356: 2139-2143
62.
СалуретикиНаиболее соблазнительная часть
фармакотерапии ОПН, действительно
позволяют увеличить диурез,
предотвратить трансформацию
неолигурической ОПН в олигурическую
Однако улучшить результаты
лечения ОПН и снизить смертность
петлевые диуретики не позволяют
Осмотические диуретики
сохраняют (скорее традиционное)
значение только для стимуляции
диуреза трансплантированной почки,
в лечении ОПН не применяются.
Crit Care Resusc. 2007 Mar;9(1):60-8.
Loop diuretics in the management of acute renal failure: a systematic
review and meta-analysis.
Bagshaw SM, Delaney A, Haase M, Ghali WA, Bellomo R.
Department of Intensive Care, Austin Hospital, Melbourne, VIC, Australia.
[email protected]
BACKGROUND: Loop diuretics are commonly used in critically ill
patients with acute renal failure (ARF), but their effect on clinical
outcome remains uncertain. We systematically reviewed the
literature comparing loop diuretics with control in the management
of ARF. METHODS: Studies were identified by search of MEDLINE,
EMBASE, and the Cochrane Controlled Clinical Trials Register, and
review of proceedings from selected scientific meetings and clinical
trial registries, and bibliographies of retrieved citations. We selected
randomised controlled trials (RCTs) comparing loop diuretics with
control in patients with ARF. Data were extracted in duplicate by
two independent reviewers on study characteristics, quality and
outcomes. Primary outcomes were mortality, need for renal
replacement therapy (RRT) and renal recovery. Secondary
outcomes were change to urine output, serum potassium level and
acid-base status, duration of ARF or RRT, length of hospital stay and
toxicity. RESULTS: Of 62 studies reviewed, five RCTs, enrolling 555
patients, were eligible and analysed. These trials enrolled a mix of
patients, but only two included critically ill patients. Overall trial
quality was low. There was no statistical difference in mortality
(odds ratio [OR], 1.28; 95% CI, 0.89-1.84; P=0.18) or renal
recovery (OR, 0.88; 95% CI, 0.59-1.31; P=0.5) with use of loop
diuretics compared with control. However, loop diuretics were
associated with a shorter duration of RRT (weighted mean
difference, ?1.4 days; 95% CI, ?0.2 to ?2.3 days; P=0.02), shorter
time to spontaneous decline in serum creatinine level (weighted
mean difference, ?2.1 days; 95% CI, ?0.4 to ?3.7 days; P=0.01)
and a greater increase in urine output from baseline (OR, 2.6; 95%
CI, 1.4-4.9; P=0.004). Insufficient data were available on acid-base
status, hospital length of stay or health costs. Four studies reported
toxicity, most commonly transient tinnitus and deafness.
CONCLUSIONS: Loop diuretics were not associated
with improved mortality or rate of independence
from RRT, but were associated with shorter
duration of RRT and increased urine output.
However, these findings have limited relevance to
critically ill patients. The relative paucity of highquality data assessing the value of loop diuretics
in ARF for the critically ill suggests a need for a
suitably powered randomised trial.
63.
Рекомбинантные эритропоэтиныИзначально повышенный
уровень эритропоэтина у больных
с ОПН, к 3-м суткам лечения
снижается значительно ниже
эффективных уровней.
Определенные схемы его
применения позволяют снизить
потребность в гемотрансфузиях и
более эффективно корригировать
анемию в сочетании с коррекцией
ферритина и насышения
трансферрина железом.
64.
Рекомбинантные эритропоэтиныВ экспериментальных исследованиях показано
снижение почечной дисфункции, уменьшение клеточных
повреждений, повышение регенеративных
возможностей почечных тканей.
Однако, оценка влияния на снижение летальности у
больных с ОПН в рандомизированных клинических
исследованиях еще не проводилась
Jonson D.W. et al. Kidney International, 2006;69, 1806-1813
65.
«Нефропротективные» лекарственные средства●Петлевые диуретики
● Простагландины
● Маннитол
● Аллопуринол
● Допамин
● Клонидин
● АТФ с магния хлоридом
● Витамин Е
● Тироксин
● Интерлейкин GF - 1
● ANFs
● Сосудистые дилататоры
● Уродилатин
● Эпидермальный фактор роста
● Кальциевые блокаторы
● Фенолдопам - Левосимендан
66.
Поддерживающая/заместительная терапия ОПНОснову лечения ОПН составляет заместительная почечная
терапия, которая сводится к удалению токсичных метаболитов и
эффективной коррекции кислотно-основного и электролитного
гомеостаза за счет диффузионного и конвективного транспорта
через полупроницаемую мембрану диализатора/ гемофильтра/
гемодиафильтра (с частичной адсорбцией на ней некоторых
веществ)
67.
ГЕМОДИАЛИЗОсновной метод лечения изолированной ОПН.
Необходимо использование качественного сосудистого
доступа, бикарбонатной диализирующей жидкости,
высокопоточных и высокопроницаемых мембран.
Качественный мониторинг пациента и процедур –
обязательное условие применения гемодиализа как и
других экстракорпоральных методов у больных с ОПН.
68.
ГемодиализГемодиализ у больных с ОПН выполняется на
высокопроницаемых высокопоточных диализаторах
Следует отметить опасность применения «жестких»
режимов диализа в связи с возможным развитием
дизэквилибрического
синдрома,
что
требует
либо
пролонгированных вариантов процедур, либо ежедневных
или даже двукратных в сутки диализов.
Недостатком
метода
является
необходимость
качественного сосудистого доступа, сложной диализной
техники и очень хорошо подготовленного персонала.
69.
ГЕМОФИЛЬТРАЦИЯКонвективный метод, основным компонентом которого
является пропорциональное удаление жидкости и
растворенных в ней метаболитов из всех водных
секторов организма.
У больных с ОПН в составе ПОН часто используется
в пролонгированном варианте.
Необходимый объем конвекции и, соответственно,
замещения субституционными растворами должен
составлять 3-6 литров в час, а при сепсисе 8 и более
литров в час
70.
ГЕМОДИАФИЛЬТРАЦИЯПроцедура,
сочетающая
конвективный
компоненты
транспорта метаболитов.
диффузионный
и
трансмембранного
Применяется как в интермиттирующем, так и в
пролонгированном вариантах.
On line ГЕМОДИАФИЛЬТРАЦИЯ – позволяет
существенно сократить затраты на процедуру.
Оптимальный способ лечения изолированной ОПН
71.
ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗАбсолютно показан у детей до 5-7-ми лет, при
выраженных геморрагических синдромах, у больных с
сердечно-сосудистой патологией.
Суть метода заключается в использовании брюшины в
качестве полупроницаемой мембраны.
Для удаления избыточной жидкости применяется
внутрибрюшинная
ультрафильтрация
за
счет
использования гиперосмолярных растворов.
Используется в «ручном» и циклерном вариантах
Противопоказан при перитонитах и негерметичной
брюшной полости
72.
«Дайте мне точку опоры,и я переверну земной шар!»
Архимед (287 — 212 г.г. до н.э.)
73.
Поддерживающая/заместительная терапия ОПН«Точкой опоры» заместительной/поддерживающей почечной
терапии служит полупроницаемая мембрана массобменника диализатора/гемофильтра/гемодиафильтра
74.
Классификация полупроницаемых мембранI
Low-flux
Стандартный
низкопоточный
Низкий КУФ, низкий SC для LMWP
II
High-flux
высокопоточный
Высокий КУФ, низкий SC для LMWP
III
Highly
permeable
Высокопроницаемый
Высокий КУФ, высокий SC для LMWP
IV
Adsorption
Высокопоточный с
повышеннной
адсорбцией
Высокий КУФ, низкий SC для LMWP,
высокая адсорбция для LMWP
V
High
ВысокоВысокопроизводительная мембрана,
perfomance производительный близкая по свойствам к мембране
почечных клубочков
VI
*High
cut-off
Высокопроизводительный, с
повышеннной
адсорбцией
высокопроизводительный, с высоким
коэффициентом просеивания и
повышеннной адсорбцией для белков
плазмы с массой до 60 тыс дальтон
Akizawa T, Kinugasa E, Ideura T, 1995
*Filippo Mariano et al.,2008
75.
Сканирующая электронная микрография мембраны highcut-off (HCO) гемофильтра P2SX
76.
ВОЗМОЖНЫЕ ПУТИ ПОВЫШЕНИЯКЛИРЕНСА LMWP
1
Более высокий объем
ультрафильтрации
конвекция
Grootendorst A.F. et al.,1992
Bellomo R. et al.,1998
Ronco C. et al., 2002
2
Увеличение
«отсечки» мембраны
проницаемость
Leese T. et al.,1987
Berlot G. et al., 1997
Ronco C., 2002
77.
Определения ADQIADQI
Vicenza, 2002
К непрерывной почечной заместительной
терапии относятся любые экстракорпоральные
методы лечения, назначаемые круглосуточно на
длительный период времени.
Интермиттирующая диализная терапия,
включающая продленный ежедневный гемодиализ
(EDD) и медленный низко-эффективный гемодиализ
(SLED), обычно назначается на 12 часов и менее.
Непрерывная высокообъемная гемофильтрация
(CHVH) является вариантом непрерывной веновенозной гемофильтрации (CVVH), требующая
большей площади гемофильтра и обеспечивающая
скорость ультрафильтрации более 35 мл/кг/час.
78.
Идеальная система очищениякрови для печеночной
поддержки/замещения
Скорость кровотока не менее 600 – 800 мл/мин
• Удаление жирорастворимых токсинов
• Удаление водорастворимых токсинов
• Удаление связанных с белком токсинов
• Достижимый клиренс токсинов не менее 600 –
700 мл/мин
Bellomo R., 2003
79.
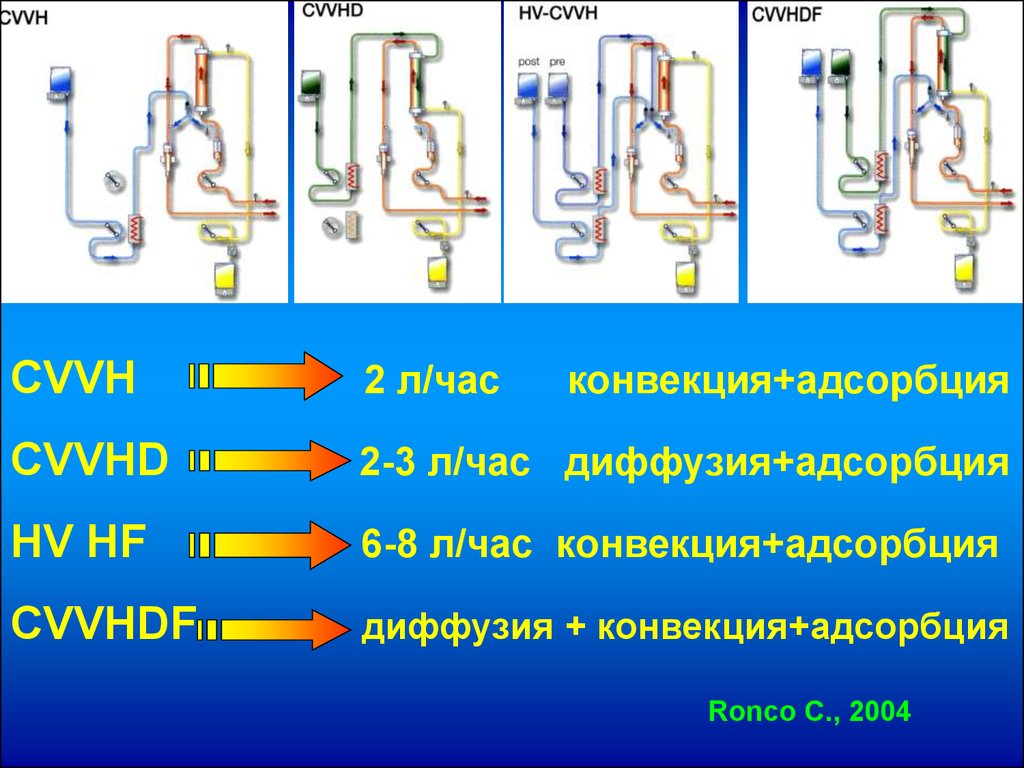
CVVH2 л/час
конвекция+адсорбция
CVVHD
2-3 л/час диффузия+адсорбция
HV HF
6-8 л/час конвекция+адсорбция
CVVHDF
диффузия + конвекция+адсорбция
Ronco C., 2004
80.
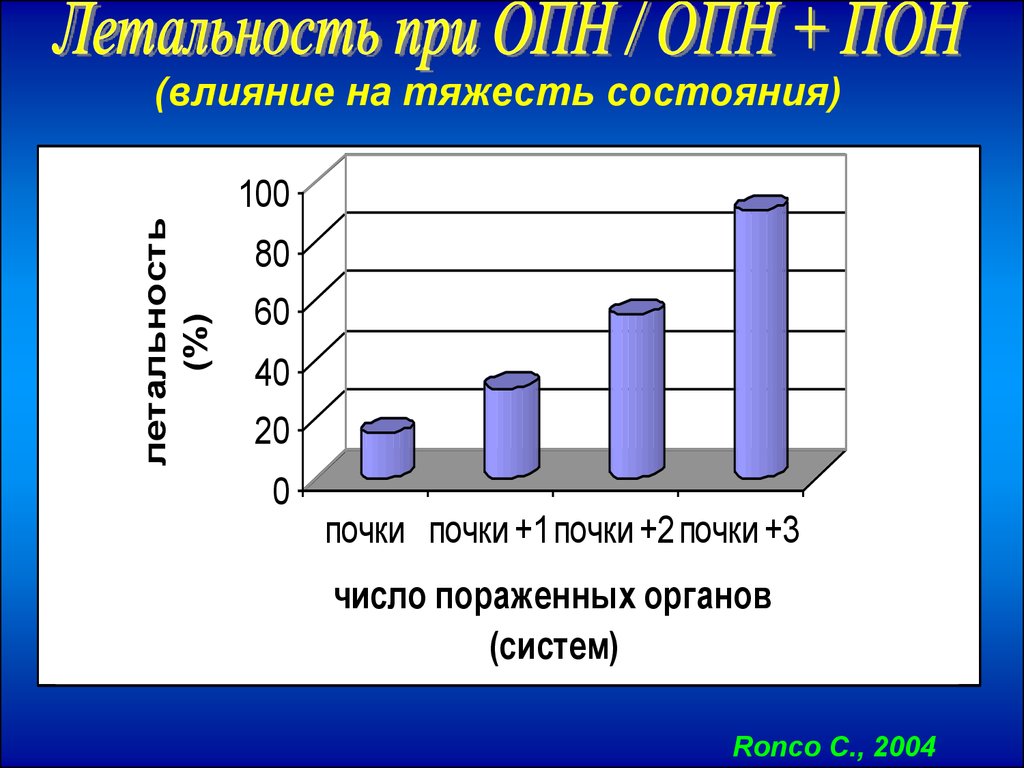
(влияние на тяжесть состояния)летальность
(%)
100
80
60
40
20
0
почки почки +1 почки +2 почки +3
число пораженных органов
(систем)
Ronco C., 2004
81.
Шкала тяжести состояния и выбор MOST - MORTШКАЛА APACHE II - SOFA
ШКАЛА MOST - MORT
Ronco C.,2004
л
е
т
а
л
ь
н
о
с
т
ь
15
20
25
30
1
2
3
4
5
RRT
RRT
SCUF
RRT
SCUF
PSS
RRT
SCUF
PSS
LS
RRT
SCUF
PSS
LS
CPTS
100
80
60
40
20
0
%
10
П
П+1
П+2
П+3
П+3
82.
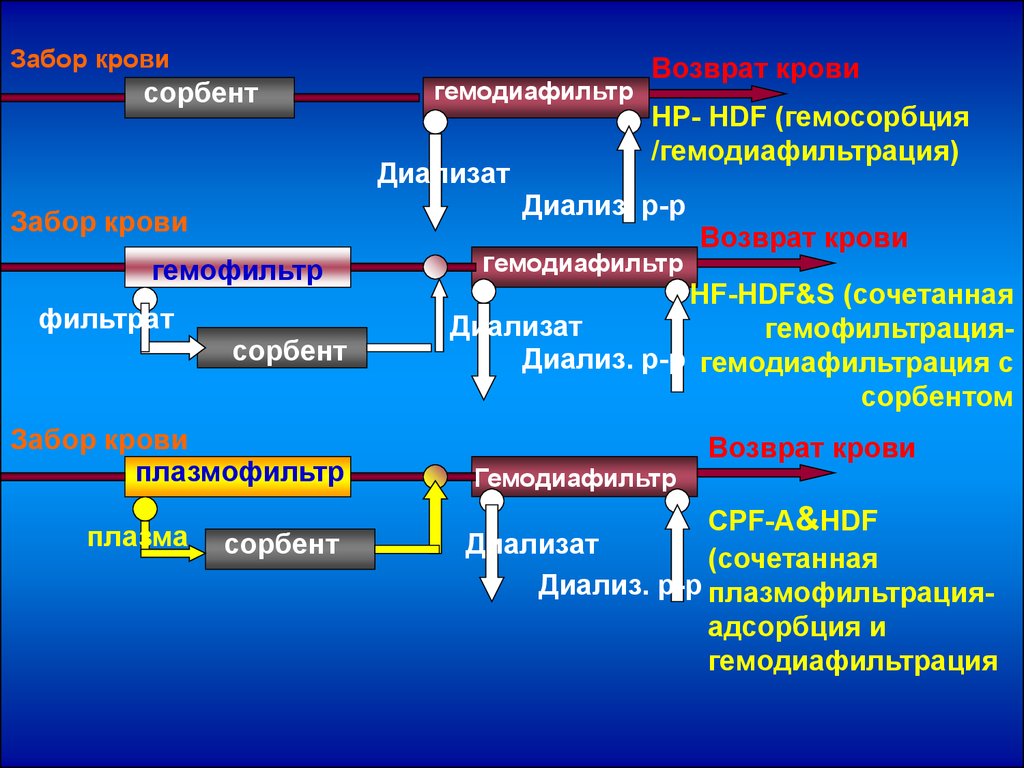
Забор кровисорбент
гемодиафильтр
Диализат
HP- HDF (гемосорбция
/гемодиафильтрация)
Диализ. р-р
Забор крови
гемофильтр
фильтрат
сорбент
Забор крови
плазмофильтр
плазма
Возврат крови
сорбент
гемодиафильтр
Возврат крови
HF-HDF&S (сочетанная
Диализат
гемофильтрацияДиализ. р-р гемодиафильтрация с
сорбентом
Возврат крови
Гемодиафильтр
CPF-A&HDF
Диализат
(сочетанная
Диализ. р-р плазмофильтрацияадсорбция и
гемодиафильтрация
83.
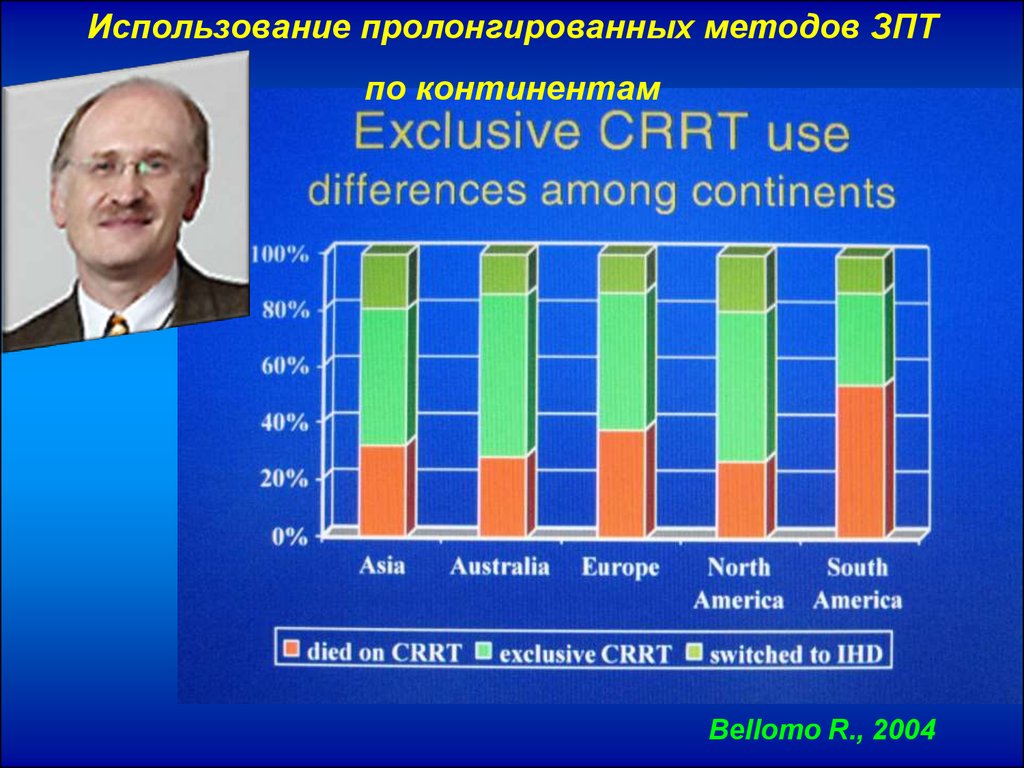
Использование пролонгированных методов ЗПТпо континентам
Bellomo R., 2004
84.
Результаты применения пролонгированных иинтермиттирующих методов ЗПТ (по континентам)
Bellomo R., 2004
85.
Выживаемость и смертность напролонгированной и интермиттирующей ЗПТ
Bellomo R., 2004





































































 Медицина
Медицина