Похожие презентации:
Гемолитические анемии. Лекция №13
1. ПМ 02. Проведение лабораторных гематологических исследований Лекция №13. Гемолитические анемии
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕУЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
ПМ 02. Проведение лабораторных гематологических
исследований
Лекция №13.
Гемолитические анемии
Предмет: МДК 02.01 Теория и практика
лабораторных гематологических
исследований
Преподаватель теории и практики
лабораторных исследований
Пляшкова Светлана Анатольевна
2. Классификация гемолитических анемий
Гемолитические анемии связаны с усиленным разрушениемэритроцитов.
Гемолитическая анемия, обусловленная соматической мутацией
клеток-предшественников миелопоэза:
Пароксизмальная ночная гемоглобинурия
Анемии, обусловленные внеэритроцитарными факторами:
Иммунные гемолитические анемии
Гемолитические анемии, обусловленные механическим
повреждением эритроцитов
Анемии, обусловленные эритроцитарными факторами:
Эритроцитарные мембранопатии – нарушение структуры
мембраны эритроцитов (наследственные и приобретенные)
Гемоглобинопатии – нарушение синтеза глобина
Эритроцитарные энзимопатии – дефицит ферментов
эритроцитов
3. Гемолиз эритроцитов
Гемолиз (от греческого слова haima - кровь,lysis - разрушение) - физиологическое
разрушение клеток гемопоэза вследствие их
естественного старения.
Продолжительность жизни эритроцитов 120
дней.
Эритроциты (диаметр 7,5 мкм) проходят через
капилляры диаметром 2 – 4 мкм.
Эритроциты проходят в синусах селезенки, где
сосредоточена система фильтрации и удаления
состарившихся эритроцитов.
4.
Внутриклеточный гемолизВ здоровом организме существует постоянное
равновесие между продукцией и деструкцией
кроветворных клеток.
Основная масса эритроцитов разрушается путем
фрагментации (эритрорексиса) с последующим
лизисом и фагоцитозом тканевыми макрофагами
ретикулоэндотелиальной системы (РЭС) в
селезенке, частично в печени.
Нормальный эритроцит проходит синусы селезенки
благодаря свойству изменять форму.
Старые эритроциты теряют способность
деформироваться, задерживаются в синусах
селезенки и разрушаются.
5.
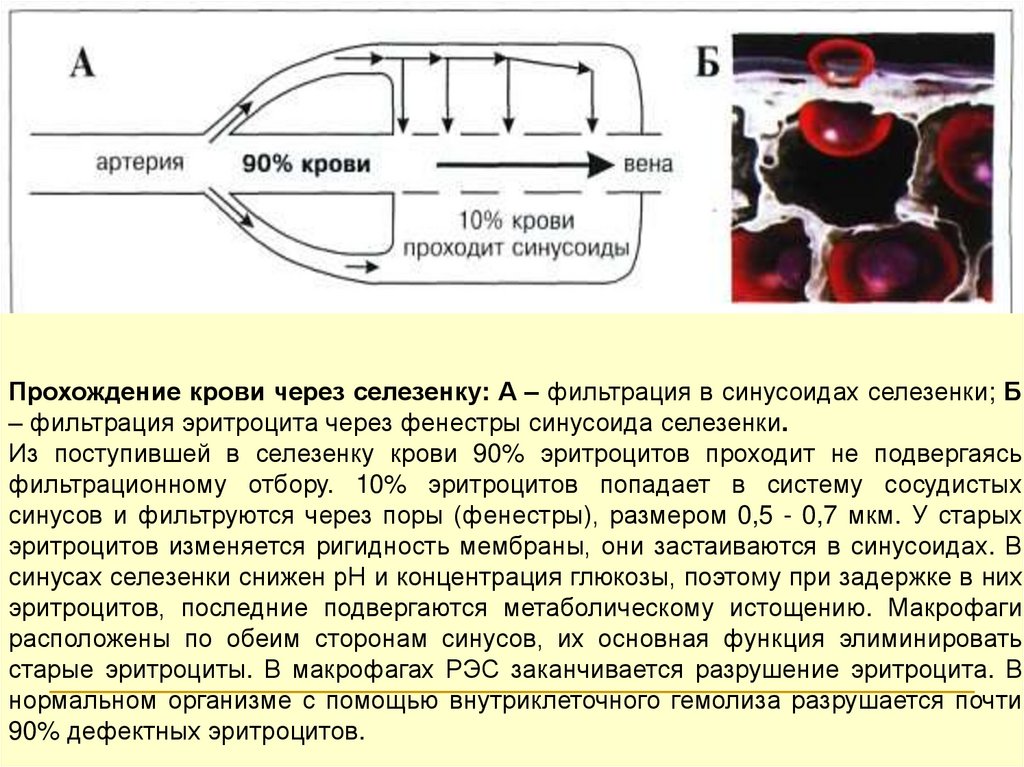
Прохождение крови через селезенку: А – фильтрация в синусоидах селезенки; Б– фильтрация эритроцита через фенестры синусоида селезенки.
Из поступившей в селезенку крови 90% эритроцитов проходит не подвергаясь
фильтрационному отбору. 10% эритроцитов попадает в систему сосудистых
синусов и фильтруются через поры (фенестры), размером 0,5 - 0,7 мкм. У старых
эритроцитов изменяется ригидность мембраны, они застаиваются в синусоидах. В
синусах селезенки снижен рН и концентрация глюкозы, поэтому при задержке в них
эритроцитов, последние подвергаются метаболическому истощению. Макрофаги
расположены по обеим сторонам синусов, их основная функция элиминировать
старые эритроциты. В макрофагах РЭС заканчивается разрушение эритроцита. В
нормальном организме с помощью внутриклеточного гемолиза разрушается почти
90% дефектных эритроцитов.
6.
Механизм распадагемоглобина в клетках РЭС
1. Отщепление от Hb молекул
глобина и железа.
2. Тетрапиррольное кольцо
(фермент гемоксигеназа)
теряет цикличность,образуестся
линейная структура →
биливердин.
3. Фермент биливердинредуктаза восстановливает
биливердин в билирубин.
4. Билирубин (непрямой)
поступает в кровь, связывается
с альбумином плазмы и
поглощается гепатоцитами.
При высокой гипербилирубинемии
часть может оставаться несвязанной
с альбумином и фильтроваться в
почках.
7.
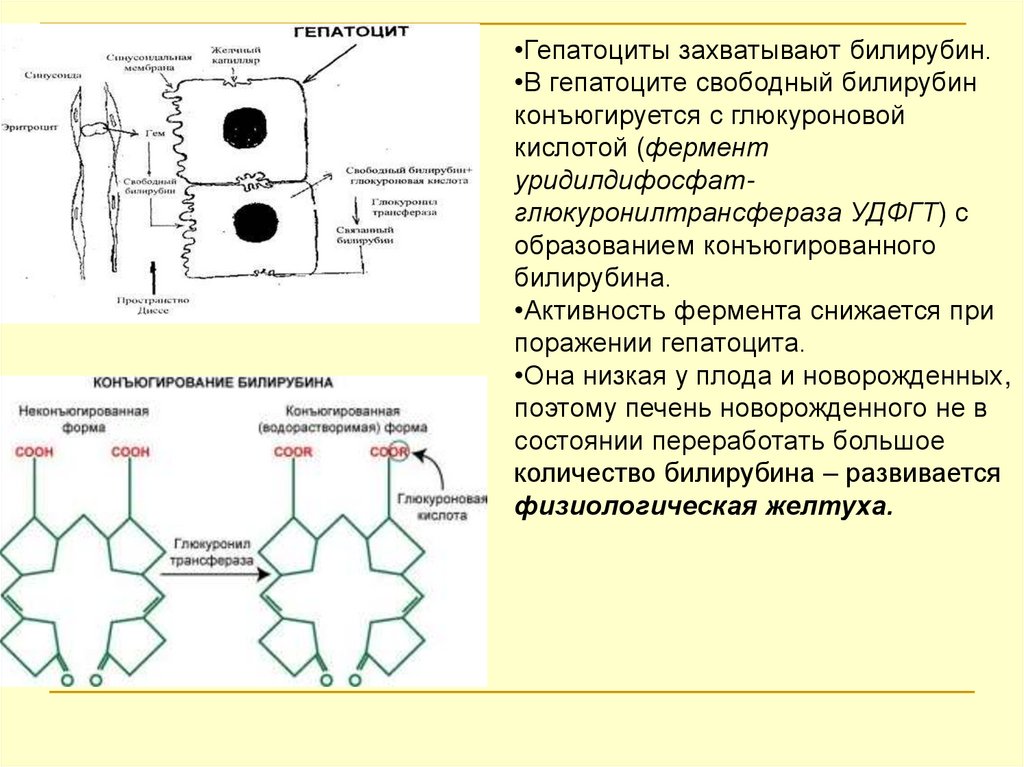
•Гепатоциты захватывают билирубин.•В гепатоците свободный билирубин
конъюгируется с глюкуроновой
кислотой (фермент
уридилдифосфатглюкуронилтрансфераза УДФГТ) с
образованием конъюгированного
билирубина.
•Активность фермента снижается при
поражении гепатоцита.
•Она низкая у плода и новорожденных,
поэтому печень новорожденного не в
состоянии переработать большое
количество билирубина – развивается
физиологическая желтуха.
8.
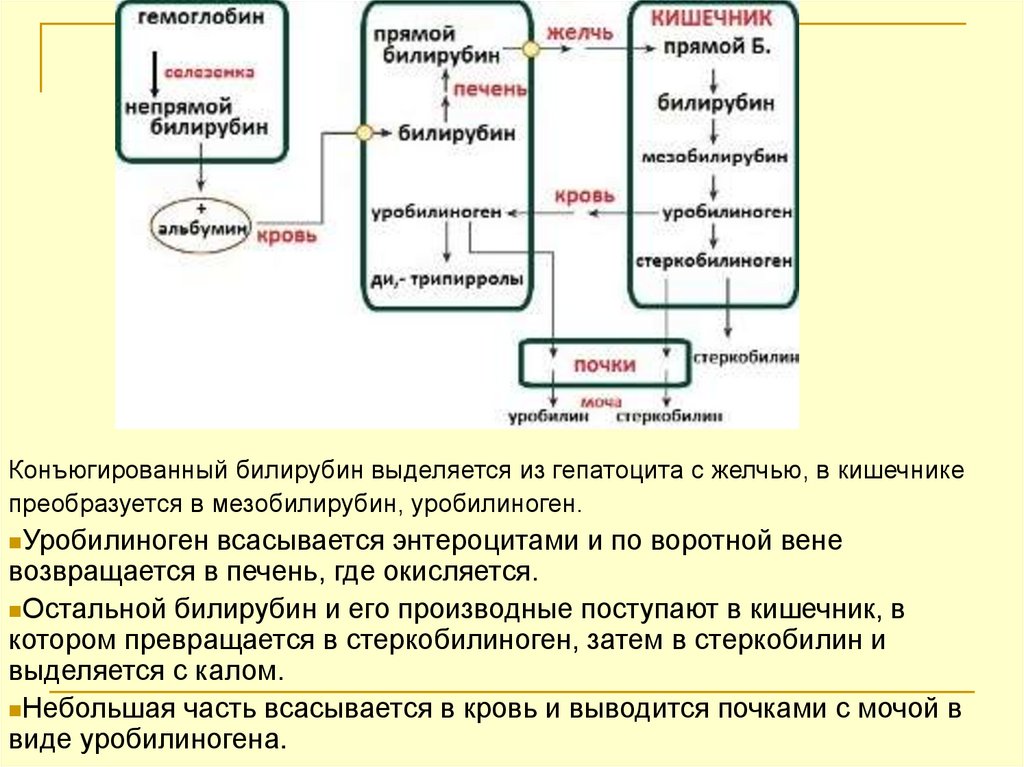
Конъюгированный билирубин выделяется из гепатоцита с желчью, в кишечникепреобразуется в мезобилирубин, уробилиноген.
Уробилиноген всасывается энтероцитами и по воротной вене
возвращается в печень, где окисляется.
Остальной билирубин и его производные поступают в кишечник, в
котором превращается в стеркобилиноген, затем в стеркобилин и
выделяется с калом.
Небольшая часть всасывается в кровь и выводится почками с мочой в
виде уробилиногена.
9.
Лабораторные признаки повышенноговнутриклеточного гемолиза
↑ в крови свободного билирубина;
↑ стеркобилина кала и уробилиногена мочи.
Причины возникновения:
Эритроцитопатии. Микросфероциты, овалоциты
обладают пониженной механической и осмотической
резистентностью. Толстые набухшие эритроциты
агглютинируются, задерживаются в синусоидах
селезенки и подвергаются лизису и фагоцитозу.
Изоиммунологический конфликт крови матери и плода
– образование антиэритроцитарных антител.
Избыточное количество эритроцитов у
новорожденного (физиологическая желтуха,
эритробластоз новорожденного, эритремия - при
количестве эритроцитов более 6 - 7 х 1012/л.
10.
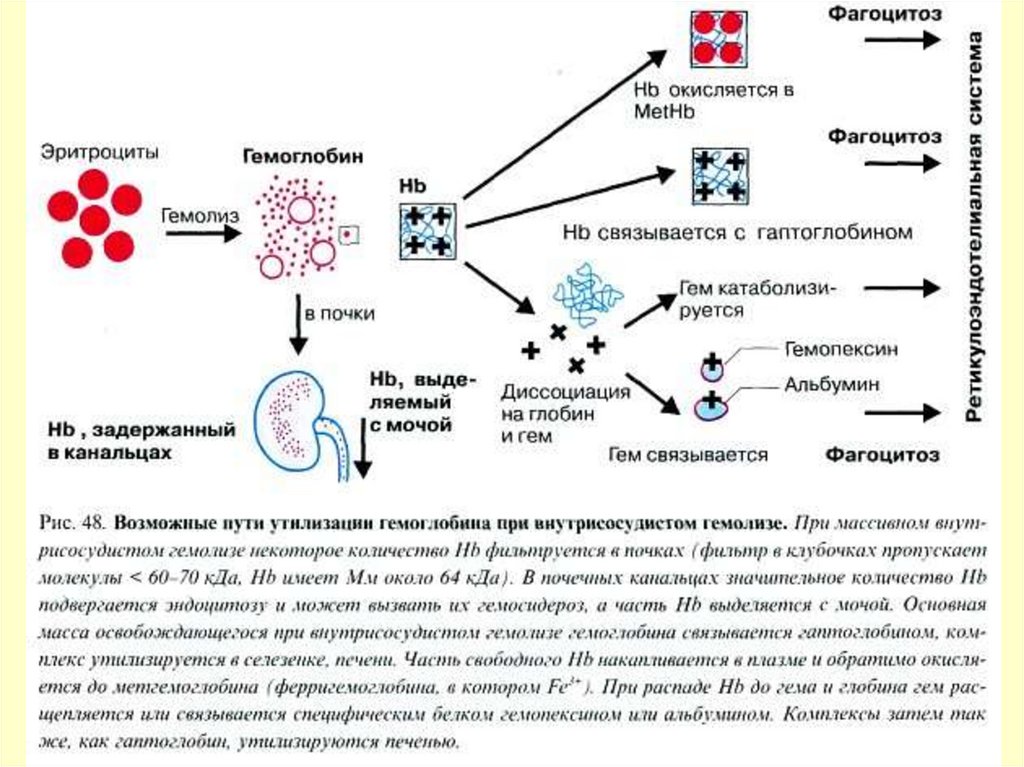
Внутрисосудистый гемолизФизиологический распад эритроцитов в
кровотоке.
На его долю приходится около 10% всех
гемолизирующихся клеток.
Выделяется 10 – 40 мг/л свободного
гемоглобина в плазме крови.
Свободный гемоглобин связывается с белком
плазмы - гаптоглобином (α2-глобулин).
Образующийся комплекс гемоглобингаптоглобин имеет ММ от 140 до 320 кДа,
поэтому он не выделяется через почки.
Комплекс поглощается РЭС и разрушается.
11.
12.
При массивном внутрисосудистом гемолизеколичество гаптоглобина снижается –
оставшийся свободный гемоглобин
выделяется через почки с мочой.
Часть свободного гемоглобина
адсорбируется в канальцах клетками
почечного эпителия.
Гемоглобин разрушается in situ (на месте) с
образованием ферритина и гемосидерина.
Возникает гемосидероз эпителия почечных
канальцев. Эпителиоциты слущиваются и
выделяются с мочой.
13.
Лабораторные признаки патологическоговнутрисосудистого гемолиза
Гемоглобинемия
Гемоглобинурия
Гемосидеринурия
Причины возникновения:
токсические, механические, радиационные,
инфекционные, иммунные повреждения
мембраны эритроцитов;
дефицит витаминов;
паразиты крови (малярийный плазмодий,
бабезии, трипаносомы).
14.
Сравнительная характеристика внутриклеточного ивнутрисосудистого гемолиза
Признаки гемолиза
Внутрисосудист
ый
Локализация
гемолиза
Сосудистая
система
РЭС (ретикулоэндотелиальная
система)
Патогенетический
фактор
Гемолизины,
энзимопатия
эритроцитов
Гемагглютинины,
Гепатоспленомегал
ия
Незначительная
Значительная
Морфологические
изменения
эритроцитов
Анизоцитоз
Микросфероцитоз, овалоцитоз,
мишеневидные, серповидные и
др.
Локализация
гемосидероза
Канальцы почек
Селезенка, печень, костный мозг
Лабораторные
признаки гемолиза
Гемоглобинемия
Гемоглобинурия
Гемосидеринурия
Гипербилирубинемия
Повышение стеркобилина в кале
и уробилиногена в моче
Внутриклеточный
Аномалия формы эритроцитов
15.
16.
Длительность жизни эритроцитов сокращается привсех гемолитических анемиях.
Если интенсивность гемолиза не превышает
физиологического уровня, то избыточное
разрушение эритроцитов компенсируется
регенерацией клеток костного мозга.
В крови
Ретикулоцитоз до 8 – 10% (N 0,2 – 1,2 %);
Полихроматофилия;
Эритроциты и гемоглобин в N;
Лейкоциты и тромбоциты ↑;
Свободный билирубин ↑;
Гемосидеринурия и гемоглобинемия.
17.
Анемия развивается при увеличении разрушенияэритроцитов более чем в 5 раз и недостаточности
гемопоэза.
Анемия носит нормо-, гиперхромный характер.
Длительный внутрисосудистый гемолиз приводит к
дефициту железа в организме –
железодефицитная гипохромная анемия.
В костном мозге
Эритробласты, гранулоциты и мегакариоциты ↑.
В периферической крови
Ретикулоциты ↑, полихроматофилия, появление
эритронормобластов.
Лейкоциты в N, ↓, ↑ со сдвигом влево до
миелоцитов.
18.
КлиникаНарушение микроциркуляции;
Нарушение свертывания крови - в кровоток
поступает избыток эритроцитарного
тромбопластина и большого количества АДФ
- агрегация тромбоцитов – развитие ДВСсиндрома.
19.
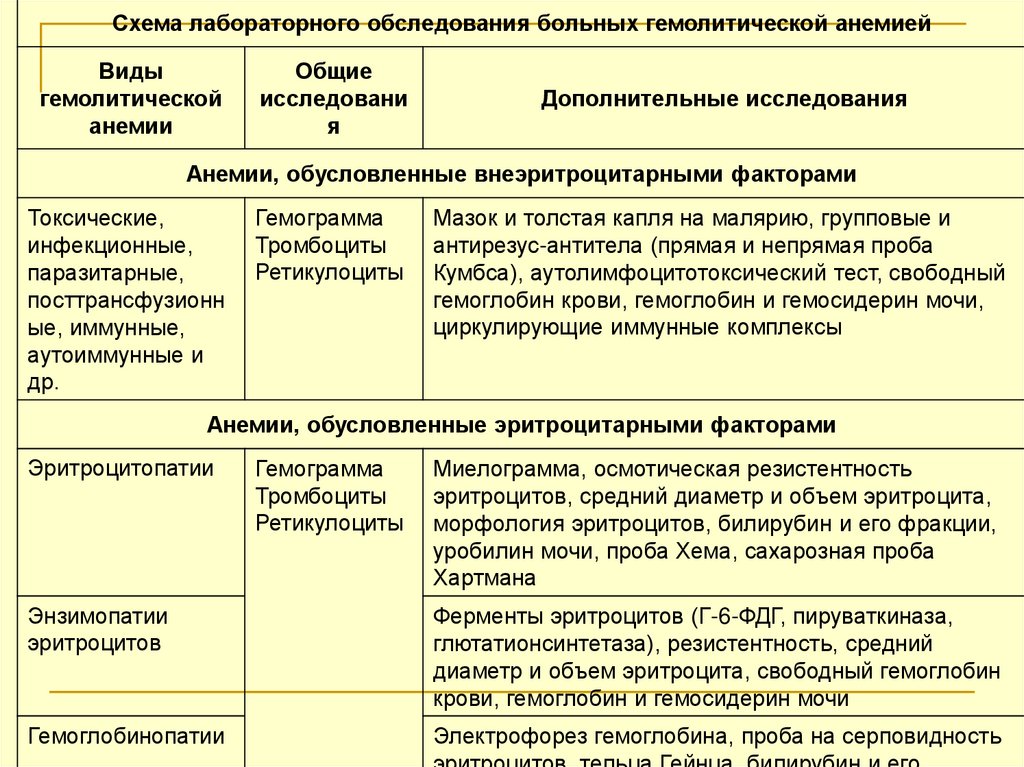
Схема лабораторного обследования больных гемолитической анемиейВиды
гемолитической
анемии
Общие
исследовани
я
Дополнительные исследования
Анемии, обусловленные внеэритроцитарными факторами
Токсические,
инфекционные,
паразитарные,
посттрансфузионн
ые, иммунные,
аутоиммунные и
др.
Гемограмма
Тромбоциты
Ретикулоциты
Мазок и толстая капля на малярию, групповые и
антирезус-антитела (прямая и непрямая проба
Кумбса), аутолимфоцитотоксический тест, свободный
гемоглобин крови, гемоглобин и гемосидерин мочи,
циркулирующие иммунные комплексы
Анемии, обусловленные эритроцитарными факторами
Эритроцитопатии
Гемограмма
Тромбоциты
Ретикулоциты
Миелограмма, осмотическая резистентность
эритроцитов, средний диаметр и объем эритроцита,
морфология эритроцитов, билирубин и его фракции,
уробилин мочи, проба Хема, сахарозная проба
Хартмана
Энзимопатии
эритроцитов
Ферменты эритроцитов (Г-6-ФДГ, пируваткиназа,
глютатионсинтетаза), резистентность, средний
диаметр и объем эритроцита, свободный гемоглобин
крови, гемоглобин и гемосидерин мочи
Гемоглобинопатии
Электрофорез гемоглобина, проба на серповидность
20. Гемолитическая анемия, обусловленная соматической мутацией клеток-предшественников миелопоэза
Гемолитическая анемия, обусловленнаясоматической мутацией клетокпредшественников миелопоэза
Пароксизмальная ночная гемоглобинурия
(болезнь Маркиафава-Микели)
Приобретенная гемолитическая анемия, цитопения.
Возникает преимущественно в среднем возрасте.
Патогенез: в стволовых кроветворных клетках
происходит соматическая мутация - нарушается
экспрессия GPI-связанных белков на поверхности
клеток – дефект мембраны эритроцитов, лейкоцитов и
тромбоцитов.
Отсутствие этих белков мембраны делает клетки крови
и костного мозга гиперчувствительными к воздействию
С3-компоненту комплемента.
21.
Причины гемолиза: ночной ацидоз, беременность,инфекции, гипоксия.
Клиника
Ночные гемолитические кризы, с выделением мочи
бурого цвета (гемоглобинурия, гемосидеринурия).
Кризы могут повторяться ежедневно, еженедельно,
раз в год в течение нескольких лет.
В лимфоузлах, селезенке – экстрамедулярное
кроветворение.
Гемосидероз канальцев почек. В случае больших
количеств гемотрансфузий гемосидерин
откладывается также в РЭС селезенки.
Тромбоэмболические осложнения наряду с
тромбоцитопенией.
Гепатоспленомегалия не характерна
22.
Костный мозгЭритробласты, мегакариоциты ↑↑↑. При
прогрессировании:↓↓.
Истощение костномозгового кроветворения проявляется
панцитопенией.
Кровь
Анемия нормохромная, макроцитарная, нормоцитарная.
По мере потерь железа с мочой → анемия гипохромная.
Гемоглобин ↓↓↓ до 30 – 50 г/л.
Ретикулоцитоз - 2 – 4%. В период арегенераторных
кризов – ретикулоцитопения.
Анизоцитоз, пойкилоцитоз, полихроматофилия,
нормобластоз.
Лейкопения (до 3 - 1,5 х 109/л и ниже) и нейтропения.
Тромбоциты ↓, возможно < 30,0 х 109/л.
Частый симптом – панцитопения.
23.
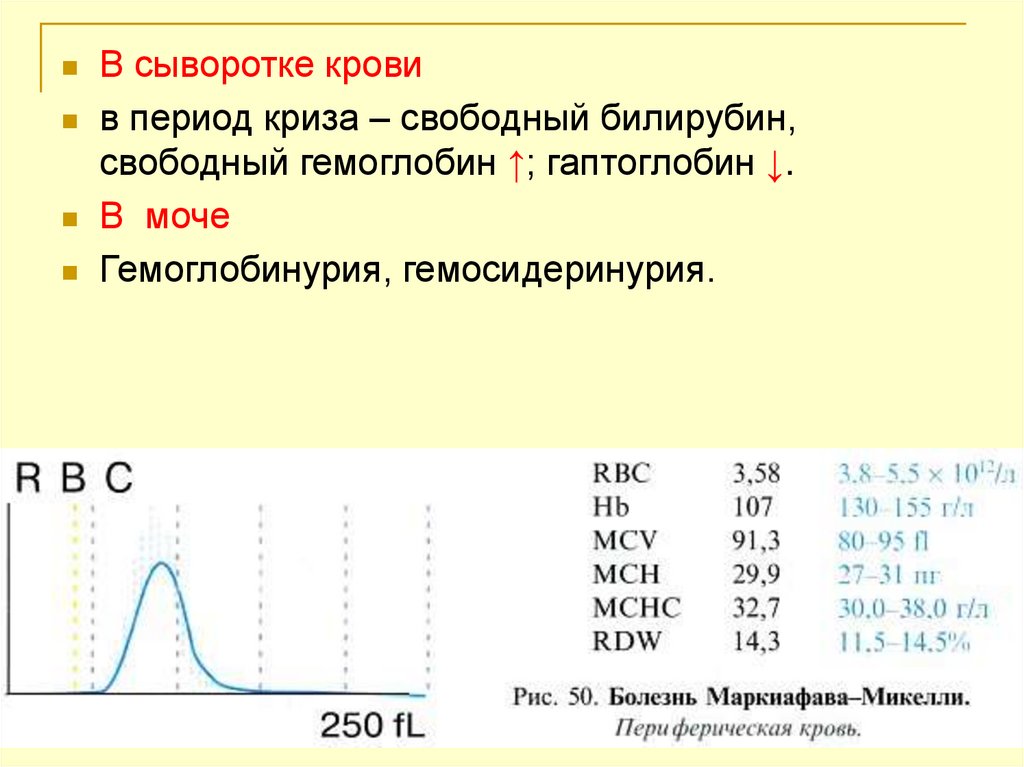
В сыворотке кровив период криза – свободный билирубин,
свободный гемоглобин ↑; гаптоглобин ↓.
В моче
Гемоглобинурия, гемосидеринурия.
24. Иммунные гемолитические анемии
Иммунная гемолитическая анемия изоиммунная(ИГА) или аутоиммунная (АИГА) - клинический
синдром - некомпенсированный гемолиз,
развивается из-за ошибки иммунных реакций,
направленных против измененных и неизмененных
антигенов эритроцитов.
При ИГА в организме появляются чужеродные
антигены, на которые вырабатываются антитела
нормальными клетками иммунитета.
При АИГА синтезируются антитела к собственным
неизмененным антигенам эритроцитов.
Причины: инфекции, лекарственные препараты,
переохлаждение, вакцинация и другие факторы,
под влиянием которых образуются антитела к
клеточным элементам крови.
25.
Изоиммунные гемолитические анемииПосттрансфузионные анемии
Внеэритроцитарный фактор – антитела к антигенам
эритроцитов.
Анемия развивается при несоблюдении правил
переливания крови – внутрисосудистый гемолиз.
Причины осложнений при гемотрансфузиях
Несовместимость крови донора и реципиента по
антигенам эритроцитов системы АВО, резус и других
систем.
Недоброкачественность перелитой крови
(инфекционное загрязнение, перегревание,
переохлаждение, гемолиз эритроцитов, денатурация
белков вследствие длительного хранения, нарушения
температурного режима хранения и т. п.).
26.
Погрешности в трансфузии (воздушная эмболия,тромбоэмболия, циркуляторная перегрузка,
сердечно-сосудистая недостаточность и др.).
Массивные дозы трансфузии (40 – 50 % объема
ОЦК) – синдром гомологичной крови.
Не учитываются противопоказания к переливанию
крови.
Кровь каждого человека принадлежит к одной
из 4 групп крови системы АВО в зависимости
от присутствия на эритроцитах антигенов А и
В и соответствующих антител в плазме крови
- агглютининов (анти-А и анти-В).
27.
Характеристика групп крови системы АВОЭритроциты
Группа
крови
системы
АВО
Сыворотка крови
реакция с
реакция с
антигенами
антителами
наличи
налич эритроцитов
е
ие
Вантиге ант ант анти- антит Аи-А и-В А
антиг антиг
нов
ел
(α) (β) антиен
ен
В
Оαβ (I)
нет
-
-
-
анти-А
и
анти-В
Аβ (II)
А
+
-
+
анти-В
-
+
Вα (III)
В
-
+
+
анти-А
+
-
АВо (IV)
АиВ
+
+
+
нет
-
-
+
+
28.
Основная причина посттрансфузионныхосложнений – переливание несовместимой
крови – развитие реакций антител IgМ
(несовместимость по АВО) или IgG
(несовместимость по резус-фактору) с
антигенами эритроцитов реципиента,
связывание с комплементом и последующий
гемолиз.
Клиника
1) гемотрансфузионный шок;
2) острая почечная недостаточность (ОПН).
29.
Гемотрансфузионный шок - ближайшиеминуты, часы.
Боль в пояснице, грудине, по ходу вен.
Беспокойство, озноб, одышка, гиперемия
кожных покровов.
В тяжелых случаях развивается шок.
Обязательный признак - острый гемолиз.
Тяжесть состояния пациента зависит от дозы
перелитой крови.
В костном мозге – эритропоэз ↑↑.
При ОПН эритропоэз ↓↓.
30.
КровьАнемия нормохромная, гиперрегенераторная (при
ОПН – гипорегенераторная)
Ретикулоциты ↑↑, полихроматофилия,
нормобласты.
МакроцитыЛейкоциты ↑↑ со сдвигом влево до
миелоцитов.
В сыворотке крови
Свободный билирубин ↑↑.
Гемоглобинемия в первые часы
Моча
Олигурия, анурия
Бурый цвет
Гемоглобинурия
Гемосидеринурия
31.
Гемолитическая болезнь новорожденных(эритробластоз плода)
Резус(Rh)-несовместимость матери и плода.
Антитела, возникающие в организме Rh (-)
матери, проникают в кровь Rh (+) плода,
оседают на поверхности эритроцитов и
вызывают их агглютинацию с гемолизом.
У новорожденного в первые часы жизни
развивается гемолитическая анемия с
эритробластозом, желтуха.
Развитие эритробластоза плода объясняют
активной реакцией костного мозга на распад
эритроцитов в организме плода.
32.
Анти-Rh-антитела в крови резус-отрицательнойженщины могут сохраняться в течение многих
лет.
Образование Rh-антител в организме матери
происходит с 4 – 5 мес. Беременности, поэтому
при раннем прерывании беременности
иммунизации женщины не происходит.
Титр антител увеличивается с каждой
последующей беременностью – вероятность
Rh-конфликта увеличивается с каждой
беременностью.
При гемолитической болезни –
внутриклеточный гемолиз.
33.
Клиника и лабораторные показателиУ новорожденных – желтуха, увеличение
селезенки и печени, кожные геморрагии.
Анемия, эритробласты.
Ретикулоцитоз.
Нейтрофильный лейкоцитоз со сдвигом до
миелоцитов.
Свободный билирубин ↑↑, повышенное
содержание билирубина в кале и
уробилиногена в моче.
34.
Аутоиммунные гемолитические анемии (АИГА)Преимущественно у людей после 40 лет и у
детей до 10 лет в результате появлении в крови
антиэритроцитарных антител.
Аутоиммунная гемолитическая анемия,
обусловленная неполными тепловыми
агглютининами
Идиопатические и симптоматические АИГА.
Причины вторичных АИГА: злокачественные
опухоли, болезни соединительной ткани,
инфекции, аутоиммунные заболевания
(тиреоидит, неспецифический язвенный колит,
сахарный диабет I типа, саркоидоз и др.).
Тепловые агглютинины появляются при лечении
большими дозами антибиотиков.
Отмена антибиотика ведет к прекращению
гемолиза эритроцитов.
35.
Неполные тепловые агглютинины - IgG, IgА,направлены к антигенам системы резус.
Течение болезни: острое, хроническое и подострое.
Обычно гемолиз развивается постепенно, редко
остро.
Острое начало более характерно для детей в
результате инфекций.
Разрушение эритроцитов происходит в селезенке
(внутриклеточный гемолиз).
Клиника: бледность, сердцебиение,
головокружение, желтуха, спленомегалия.
В костном мозге - эритроидные клетки ↑↑.
36.
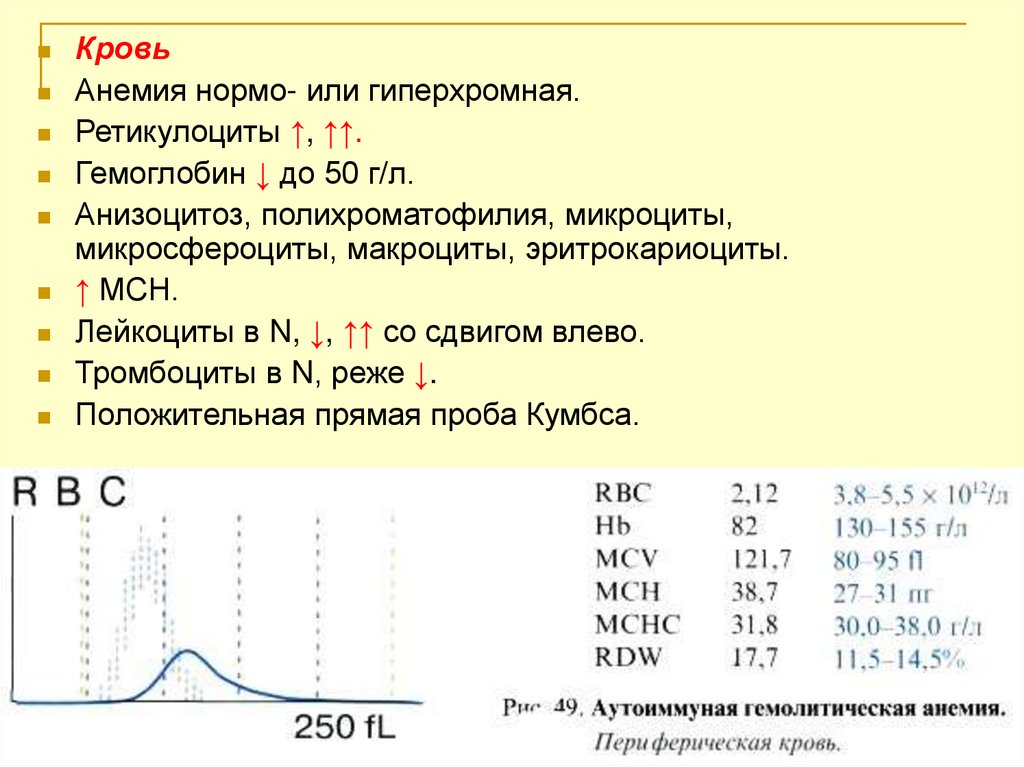
КровьАнемия нормо- или гиперхромная.
Ретикулоциты ↑, ↑↑.
Гемоглобин ↓ до 50 г/л.
Анизоцитоз, полихроматофилия, микроциты,
микросфероциты, макроциты, эритрокариоциты.
↑ МСН.
Лейкоциты в N, ↓, ↑↑ со сдвигом влево.
Тромбоциты в N, реже ↓.
Положительная прямая проба Кумбса.
37.
Аутоиммунная гемолитическая анемия,обусловленная полными холодовыми
агглютининами (холодовая
гемагглютининовая болезнь)
У молодых холодовая гемагглютининовая
болезнь (ХГАБ) часто возникает при острой
микоплазменной инфекции.
У пожилых холодовой гемолиз сопутствует
хроническим лимфопролиферативным
заболеваниям, протекающим с секрецией
парапротеина IgМ – макроглобулинемия
Вальденстрема, хронический лимфолейкоз с
секрецией IgМ, системные заболевания
соединительной ткани.
Характерен внутриклеточный гемолиз.
38.
Холодове агглютинины вызывает повышеннуювязкость крови.
Клиника: акроцианоз, тромбофлебит, тромбозы,
трофические изменения, вплоть до гангрены.
IgМ функционирует при низких температурах,
оптимальной при +4 °C, анемия развивается при
переохлаждении открытых частей тела. При
переходе в теплое помещение гемолиз
прекращается.
В крови
Нормохромная анемия (Нb > 75 г/л)
Ретикулоцитоз
Агглютинация эритроцитов
лейкоциты и тромбоциты в N
СОЭ ↑.
В сыворотке крови – свободный билирубин ↑.
39.
Аутоиммунные гемолитические анемии,обусловленные тепловыми гемолизинами
Тепловые гемолизины (37 °C) вызывают хроническое
заболевание с признаками внутрисосудистого
гемолиза.
Диагностический критерий - гемоглобинурия и
гемосидеронурия, моча черного (бурого) цвета.
Спленомегалия.
Свободный билирубин ↑.
В костном мозге - активный эритропоэз.
В крови
Анемия нормо- или гипохромная (при потере железа).
Ретикулоцитоз.
Лейкоцитоз со сдвигом до миелоцитов.
Тромбоцитоз, осложняющийся тромбозами
периферических вен.
Может быть положительная проба Кумбса.
40.
Пароксизмальная холодовая гемоглобинурия с двухфазнымигемолизинами (анемия Доната-Ландштейнера)
Патогенез: переохлаждение, вирусная инфекция (грипп, корь,
паротит, возможно сифилис).
Фиксация гемолизинов на эритроцитах происходит при
температуре 0 – 15 °C (первая фаза), а внутрисосудистый
гемолиз, который идет с участием комплемента, - при
температуре 37 °C (вторая фаза). Гемолиз наступает при
переходе человека в теплое помещение.
Клиника: озноб, лихорадка, боли в животе, рвота, тошнота,
вазомоторные нарушения, черная моча через несколько часов
после переохлаждения. Иктеричность склер, спленомегалия.
В костном мозге - гиперплазия красного ростка.
В периферической крови в период криза - анемия,
ретикулоцитоз, лейкопения, реже тромбоцитопения.
В сыворотке крови - гемоглобинемия, гипогаптоглобинемия.
Положительный тест Хема, прямая сахарозная проба.
В моче - гемоглобинурия, гемосидеринурия.
41. Гемолитические анемии, обусловленные механическим повреждением эритроцитов
Травма (с микроангиопатическим гемолизом)При механическом повреждении появляются фрагменты
эритроцитов (треугольные, шлемовидные и др.).
МСV ↓, а RDW ↑(анизоцитоз).
Причины: маршевая гемоглобинурия, при занятиях
каратэ, обызвествление и стеноз аортального клапана
или дефекты протезов клапанов сердца,
злокачественная гипертензия, ДВС-синдром.
В крови – лейкоцитоз с нейтрофильным сдвигом,
выраженная тромбоцитопения.
Фибриноген, протромбин, VII и X факторы плазмы ↓ коагулопатия потребления.
42.
Маршевая гемоглобинурияГемолиз внутрисосудистый в результате механического
повреждения эритроцитов в капиллярах стоп.
Симптом: преходящая гемоглобинурия с появлением мочи
черного цвета. Интенсивность гемоглобинурии и интервалы
между приступами зависит от тяжести поражения и нагрузки.
Анемии нет.
Химические яды
Внутрисосудистый гемолиз эритроцитов могут вызывать яды
органического и неорганического происхождения (сапонин,
фенилгидразин, мышьяк, свинец, отравление грибами и др.).
Ожоговая болезнь
Гемолиз наблюдается в случае поражения 20% поверхности
тела. В послешоковом периоде в фазе гидремии – снижение
эритроцитов и гемоглобина.
Желтуха, гемоглобинемия и гемоглобинурия с развитием
острой почечной недостаточности.
43.
Гемолиз, вызванный инфекциямиВоздействие токсинов ( Clostridium perfringens, α и βгемолитические стрептококки, менингококки) или прямая
инвазия и разрушение эритроцитов (Plasmodium, Bartonella).
Малярия
Патогенез: инвазия малярийными плазмодиями – распад
эритроцитов в процессе эритроцитарной шизогонии. Гемолиз
внутрисосудистый. При хроническом течении – гемолиз
внутриклеточный (гиперспленизм).
Гемолитико-уремический синдром
Нередко развивается внезапно после перенесенной инфекции
и вакцинации.
Этиологический фактор: микроорганизмы, вирусы приводят к
выработке антител и образованию комплексов антигенантитело → внутрисосудистый гемолиз и нарушение
гемокоагуляции. Может развиться острая почечная
недостаточность.
Кровь. Анемия с пойкилоцитозом(шизоциты, эхиноциты),
нейтрофильный лейкоцитоз со сдвигом влево,
тромбоцитопения.
44. Анемии, обусловленные эритроцитарными факторами
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕУЧРЕЖДЕНИЕ ТЮМЕНСКОЙ ОБЛАСТИ
«ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Анемии, обусловленные
эритроцитарными факторами
ПЛЯШКОВА СВЕТЛАНА АНАТОЛЬЕВНА
45. Наследственные гемолитические анемии
МембранопатииГемоглобинопатии
Ферментопатии
Микросфероцитоз
Овалоцитоз
Стоматоцитоз
Акантоцитоз
Количественные
Талассемии
Качественные
Серповидноклеточная
Гемоглобинопатия С
Нестабильные
гемоглобины
Недостаточность
Пируваткиназы;
Г-6-ФД;
5-нуклеотидазы;
Глютатионсинтетазы
46. Гемолитические анемии, связанные с нарушением структуры мембраны эритроцитов (эритроцитопатии)
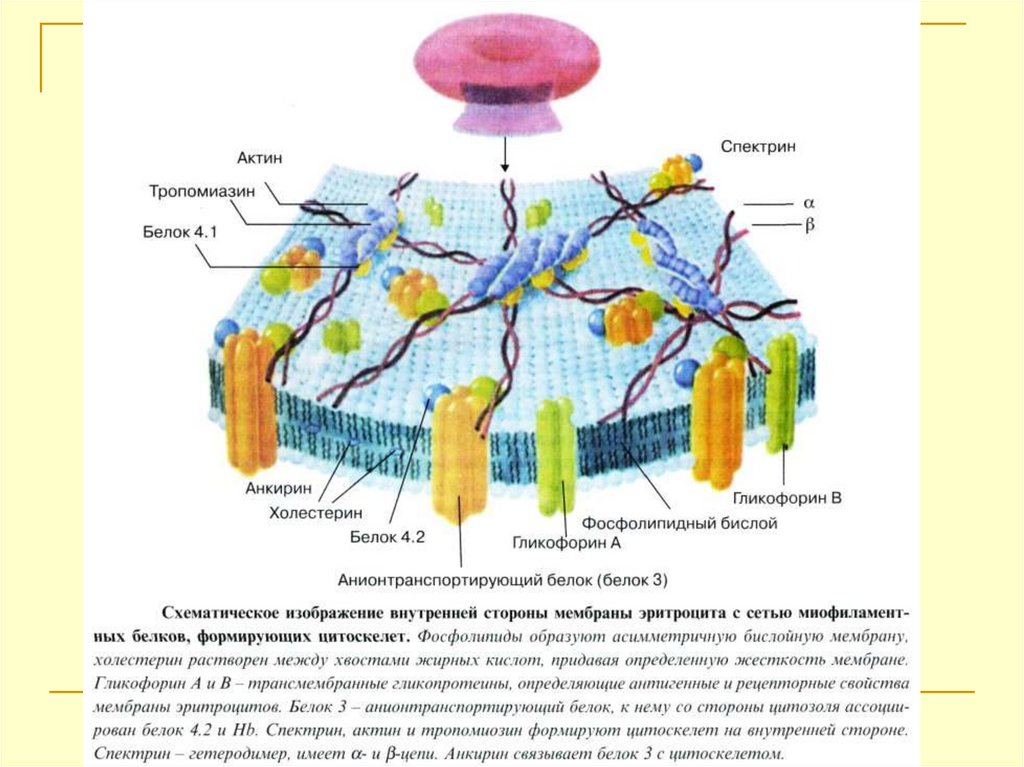
Мембрана эритроцитов имеет бислой фосфолипидов,в котором встроены белки.
Внутренняя сторона мембраны эритроцитов связана с
сетью миофиламентных белков, формирующих
цитоскелет и придающий эритроциту в покое
специфическую двояковогнутую форму – спектрин,
анкирин, актин и т.д.
При патологии белков нарушается форма эритроцита.
Дефекты цитоскелета сопровождаются развитием
эллиптоцитоза (овалоцитоза), сфероцитоза,
стоматоцитоза, акантоцитоза.
47.
48.
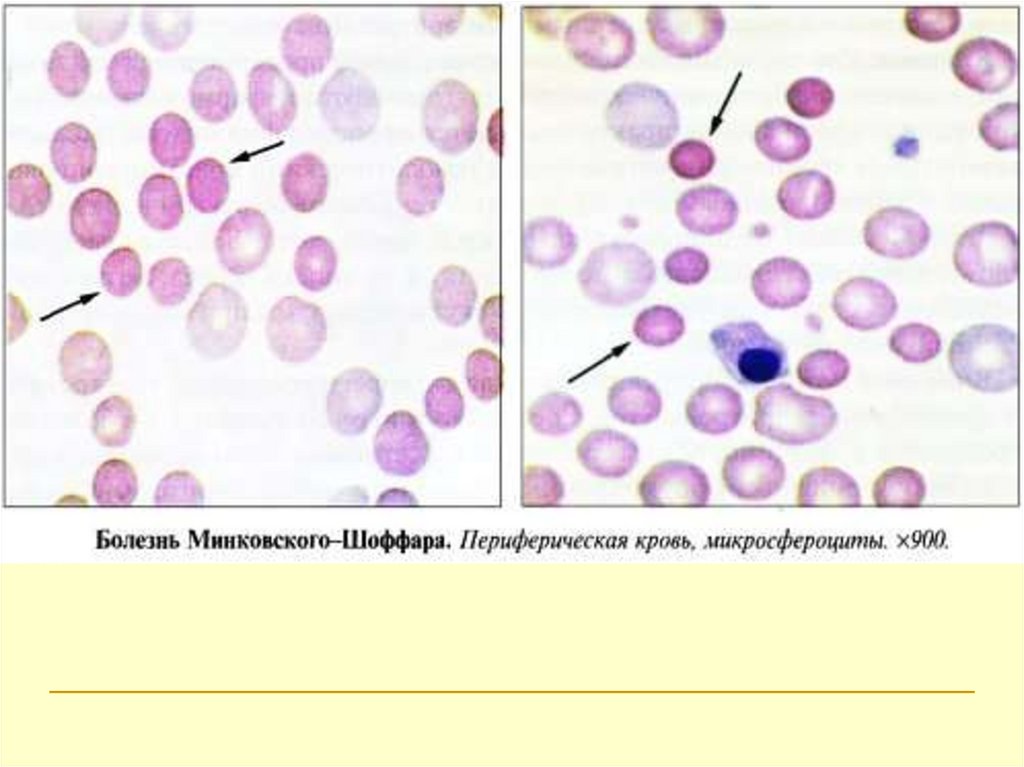
1.Микросфероцитарная гемолитическая анемия
(микросфероцитоз, болезнь
Минковского-Шоффара)
Наследственно-семейное заболевание.
Чаще проявляется в 3 – 15 лет, иногда в
неонатальном периоде.
Патогенез
Недостаточность мембранного белка спектрина.
Фрагментация мембраны, снижение площади
поверхности мембраны, повышение ее
проницаемости для ионов натрия, воды –
формируются шарообразные сфероциты.
49.
При прохождении сфероцита черезкапилляры, он фрагментируется и
уменьшается в размерах.
Микросфероциты живут до 12 – 14 дней.
Осмотическая и механическая резистентность
↓.
Разрушение сфероцитов происходит
внутриклеточно в селезенке.
Развивается вторичная гиперспления –
усугубление гемолитического процесса.
После спленэктомии срок жизни сфероцитов
в крови приближается к нормальным.
50.
КлиникаГемолитический синдром - желтуха, спленомегалия
и анемия.
В детском возрасте: деформация скелета, черепа,
увеличение селезенки, отсталость развития
(спленогенный инфантилизм).
Хроническое течение заболевания сопровождается
гемолитическими кризами и ремиссиями.
Гемолитический криз возникает под влиянием
инфекции, переохлаждения, переутомления,
беременности и др. провокаторов.
В период ремиссии признаки заболевания
незначительные.
51.
Костный мозгГиперклеточность. Эритроидная гиперплазия.
Экстрамедуллярные очаги кроветворения в селезенке и костях.
После тяжелого гемолитического криза – мегалобласты, из-за
недостаточности витамина В12 или фолиевой кислоты.
Кровь
Анемия нормохромная, эритрокариоциты.
Полихроматофилия, ретикулоцитоз (50 – 80%).
МСV и MCH в норме или ↑ незначительно.
В период криза количество сфероцитов до 30% и >.
Небольшой нейтрофильный лейкоцитоз.
Тромбоциты в норме.
При развитии спленомегалии – лейкопения, нейтропения и иногда
незначительная тромбоцитопения.
СОЭ в период криза повышена.
Осмотическая резистентность эритроцитов ↓.
Гаптоглобин ↓.
↑↑ свободного билирубина в крови.
В моче ↑↑ уробилиногена, моча имеет коричнево-красный оттенок.
В кале - большого количества стеркобилина (темный кал).
52.
53.
2. Овалоцитарная гемолитическая анемия(овалоклеточная, наследственный овалоцитоз,
эллиптоцитоз)
Молекулярный дефект белков "скелета" мембраны
(спектрина).
Патогенез
Продолжительность жизни овалоцитов укорочена.
Внутриклеточный гемолиз с преимущественным
разрушением эритроцитов в селезенке.
Клиника
Чаще без клинических проявлений.
Клинические признаки как при микросфероцитозе.
Хроническое нетяжелое течение с гемолитическими
кризами, сопровождающимися гемолизом, желтухой и
анемией.
Спленомегалия, изменения черепа, возможны
трофические язвы голени.
54.
Костный мозгРегенераторный или гиперрегенераторный
тип кроветворения с преобладанием
эритробластов.
Кровь
Анемия нормохромная
Ретикулоцитоз ↑↑.
Овалоциты – 10 – 40 %, у гомозигот – до 96
%.
МСV и МСН в норме.
Осмотическая резистентность ↓, повышен
аутогемолиз.
СОЭ ускорена.
55.
56.
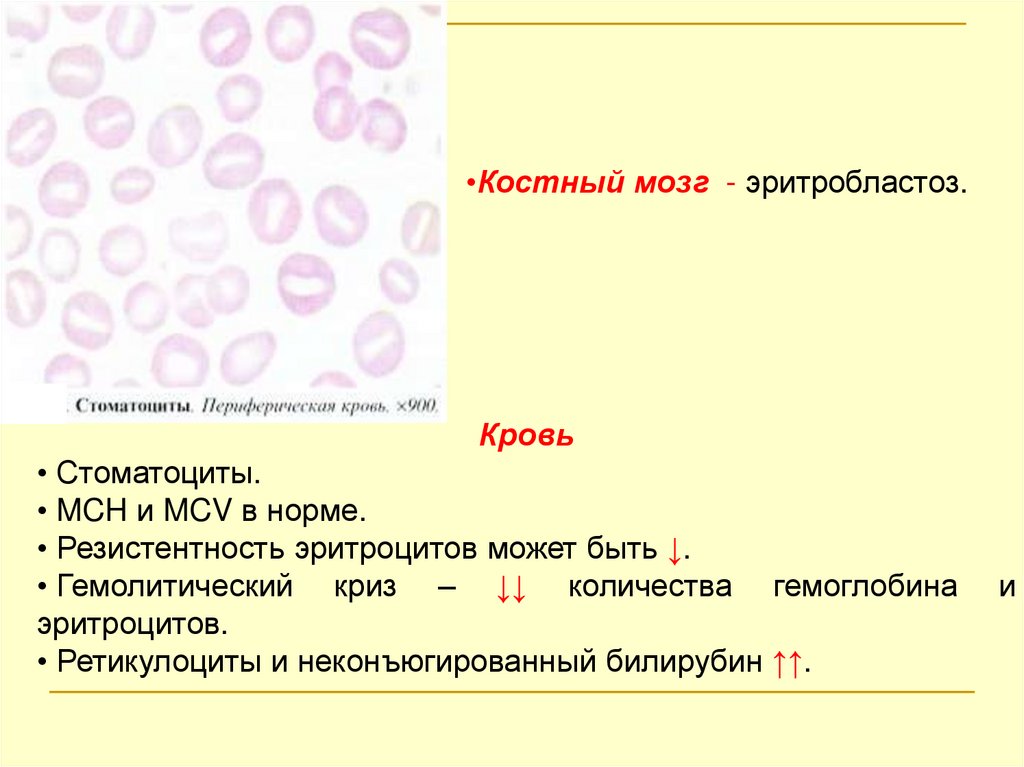
Стоматоцитарная гемолитическая анемия(стоматоцитоз)
Наследуется по аутосомно-доминантному типу.
Патогенез
Нарушение структуры мембраны эритроцитов.
Повышенное разрушение эритроцитов в селезенке
вследствие внутриклеточного гемолиза.
Клиника
Различные проявления: от полной компенсации у
носителей патологического гена до тяжелой
гемолитической анемии, напоминающей
микросфероцитоз.
Увеличение селезенки, желтуха, склонность к
образованию камней и изменения скелета.
Ремиссия может не сопровождаться анемией.
В период криза анемия регенераторнаяй или
гиперрегенераторная.
57.
•Костный мозг - эритробластоз.Кровь
• Стоматоциты.
• MCH и MCV в норме.
• Резистентность эритроцитов может быть ↓.
• Гемолитический криз – ↓↓ количества гемоглобина
эритроцитов.
• Ретикулоциты и неконъюгированный билирубин ↑↑.
и
58.
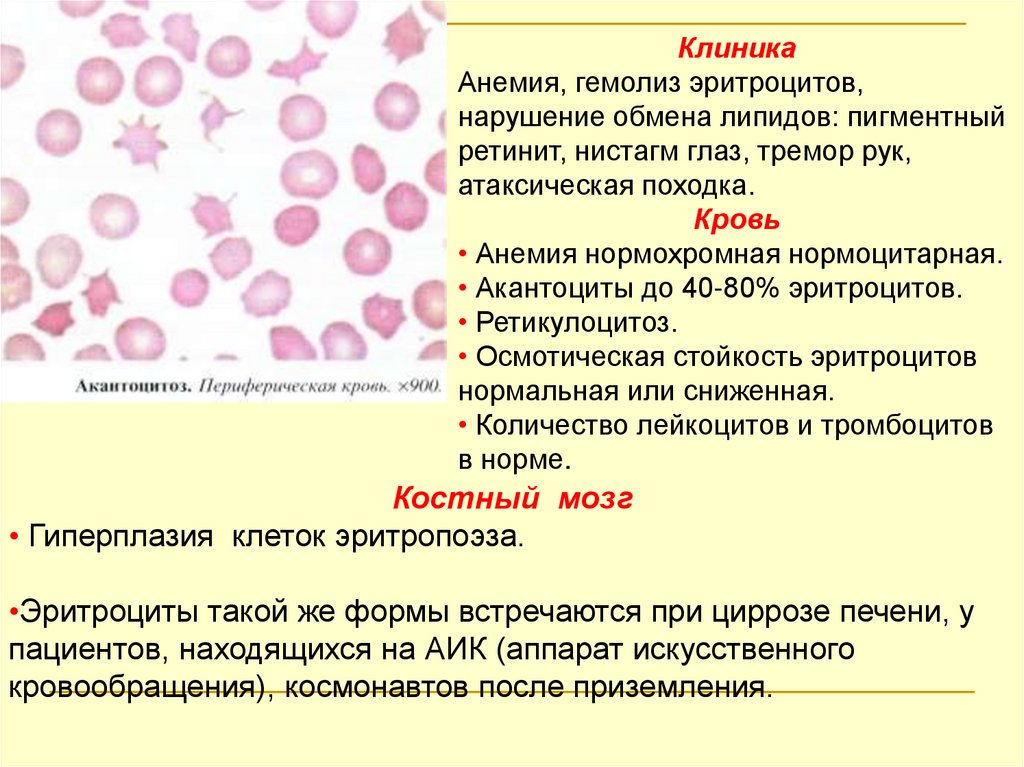
Гемолитические анемии, обусловленные нарушениемструктуры липидов мембраны эритроцитов
(акантоцитоз)
Наследуется по аутосомно-рецессивному типу.
Патогенез
Нарушение липидного обмена.
Снижение содержания холестерина, триглицеридов,
фосфолипидов в крови → ↓ концентрации лецитина,
фосфатидилхолина.
Снижается текучести мембраны и изменяется форма
эритроцитов.
Эритроциты приобретают зубчатый контур, похожий
на листья аканта (акантоциты).
Аномальные эритроциты разрушаются в селезенке
вследствие внутриклеточного гемолиза.
59.
КлиникаАнемия, гемолиз эритроцитов,
нарушение обмена липидов: пигментный
ретинит, нистагм глаз, тремор рук,
атаксическая походка.
Кровь
• Анемия нормохромная нормоцитарная.
• Акантоциты до 40-80% эритроцитов.
• Ретикулоцитоз.
• Осмотическая стойкость эритроцитов
нормальная или сниженная.
• Количество лейкоцитов и тромбоцитов
в норме.
Костный мозг
• Гиперплазия клеток эритропоэза.
•Эритроциты такой же формы встречаются при циррозе печени, у
пациентов, находящихся на АИК (аппарат искусственного
кровообращения), космонавтов после приземления.
60. Гемолитические анемии, связанные с нарушением синтеза глобина (гемоглобинопатии)
Структура глобинаГлобин - белок группы гистонов, в его структуру входит 4
полипептидных цепи.
Известны 5 пептидных цепей (α - 141 аминокислота; β, γ, δ, ε в каждой по 146 аминокислот). Аминокислотный состав
полипептидных цепей глобина определяет вид гемоглобина.
В процессе эмбриогенеза происходит смена типа
кроветворения и вида гемоглобина.
Примитивный гемоглобин – НbР – в эритроидных клетках
эмбриона, исчезает к концу 3 месяца.
В печени начинает синтезироваться фетальный гемоглобин
(НbF) - 75% Нb пуповинной крови новорожденных, но к концу 1
года его количество снижается до 1%.
61.
НbА1 и НbА2 начинают синтезироваться впериод костномозгового кроветворения
плода. На долю НbА взрослого человека
приходится 96 - 98%, НbА2 - 2-3%.
НbF (α2γ2) - Нb плода, в его составе 2 αцепи и 2 γ-цепи глобина. У него высокая
степень сродства к О2,.
НbА1 (α2β2) - основной компонент взрослого
человека. Для него характерна относительно
высокая скорость денатурации в щелочной и
кислой среде.
НbА2 (α2δ2) - определяется при
электрофорезе как малоподвижный
компонент.
62.
Аномальные НbАномальные Нb появляются при мутации их
структурных генов.
Большинство аномальных Нb отличается заменой 1
аминокислоты в пептидной цепи глобина - это точечная
мутация.
Клинические проявления: гемолитическая анемия,
врожденный цианоз, семейная полицитемия
Различают количественные и качественные
гемоглобинопатии.
При количественных гемоглобинопатиях происходит
нарушение соотношения обычных цепей глобина.
Качественные гемоглобинопатии - генетическая
аномалия приводит к синтезу Hb с нарушенной
структурой глобина.
Основой лабораторной диагностики – электрофорез
гемоглобина на ацетате целлюлозы.
63.
ТалассемииНарушение синтеза одной из полипептидных
цепей глобина. Количественные
гемоглобинопатии.
α-талассемия - нарушается синтез α-цепей.
β-талассемия – блокада синтеза β-цепей
глобина.
γ-, δ-, и βδ-талассемии с нарушением синтеза
соответствующих цепей глобина.
Чаще встречаются β-талассемии.
64.
Цепи, синтезируемые в избыточномколичестве, накапливаются и откладываются
в эритрокариоцитах, вызывая повреждение
клеточной мембраны и гибель клеток.
Эритрокариоциты гибнут в костном мозге и
это нарушает соотношение между
раздраженным красным ростком и небольшим
повышением ретикулоцитов.
Развивается неэффективный эритропоэз,
гемолиз эритроцитов периферической крови и
развитие гипохромной анемии различной
степени тяжести.
65.
Большая β-талассемия (анемия Кули, talassemia major).Клинически проявляется к концу 1-2 года жизни ребенка
спленомегалией, желтухой, бледностью кожи, изменением костей квадратный череп, уплощенная переносица, выступающие скулы,
сужение глазных щелей. Дети физически плохо развиты.
В костном мозге - гиперплазия красного ростка, ↑↑↑
сидеробластов.
В крови - гипохромная микроцитарная анемия (↓↓ МСV, МСН,
МСНС), резкий анизоцитоз, пойкилоцитоз, мишеневидные
эритроциты, шизоциты, эритроциты с базофильной пунктацией,
эритрокариоциты.
Ретикулоцитоз не высокий - неэффективный эритропоэз.
↑↑ осмотической резистентности эритроцитов.
Лейкопения с нейтропенией, в период криза - нейтрофильный
лейкоцитоз со сдвигом влево.
В сыворотке крови - гипербилирубинемия за счет свободного
билирубина.
↑↑ сывороточного железа → сидероз органов.
↑↑↑ фетального гемоглобина.
66.
67.
Малая талассемия (Talassemia minor)Гетерозиготная форма β-талассемии.
Клинически может протекать бессимптомно.
В костном мозге - гиперплазия эритроидного ростка,
количество сидеробластов повышено или нормальное.
В крови - умеренная гипохромная микроцитарная анемия:
умеренное ↓ гемоглобина при нормальном, а иногда и
повышенном количестве эритроцитов.
↓ МСV, МСН, МСНС.
Анизоцитоз, пойкилоцитоз, мишеневидность эритроцитов,
базофильная пунктация эритроцитов.
Ретикулоцитоз.
В сыворотке крови – умеренная непрямая билирубинемия,
содержание железа в норме или повышенное.
Характерно повышение содержания фракции HbА2 до 3,5 8% и примерно у половины больных - HbF до 2,5 - 7%.
68.
δβ-талассемия (HbF-талассемия)Нарушение синтеза как β-, так и δ-цепей глобина.
У гетерозигот – гипохромная анемия.
HbА2 в норме или понижен, HbF значительно
повышен и может достигать 5 - 20%.
Клинико-гематологическая картина близка к βталассемии.
Гомозиготная форма δβ-талассемии протекает легче,
чем гомозиготная форма β-талассемии.
У гомозигот по δβ-талассемии в крови отсутствуют
HbА и HbА2, определяется только HbF.
69.
α-ТалассемияВозникает при нарушении синтеза α- цепи.
В крови новорожденных накапливаются тетрамеры Hb
Bart's (γ4), а в постнатальном периоде - HbН (β4).
Различают 4 основные формы α-талассемии.
Гомозиготная α-талассемия
Полная блокада синтеза α-цепей, отсутствуют
нормальные гемоглобины (70 – 100% составляет Hb
Bart's).
Hb Bart's не способен переносить кислород из-за
аномально повышенного сродства к нему, наступает
аноксия тканей, приводящая к развитию водянки и
внутриутробной гибели плода.
70.
Н-гемоглобинопатияУгнетается продукция α-цепей вследствие отсутствия
3-х из 4-х генов.
Избыточный синтез β-цепей приводит к их
накоплению и образованию тетрамеров β4(HbН).
Гемоглобин Н неполноценен, так как обладает очень
высоким сродством к кислороду.
HbН не связывается с гаптоглобином, является
нестабильным, нестойким, легко подвергается
окислению и осаждается в клетке по мере ее
старения.
Наблюдается повышенное образование МеtHb.
Агрегация HbН вызывает изменение пластичности
мембраны эритроцитов, нарушает метаболизм
клеток, что сопровождается гемолизом.
71.
Заболевание выявляется обычно к концу 1-го годажизни хронической гемолитической анемией
умеренной степени тяжести, изредка наблюдается
бессимптомное течение.
Гепатоспленомегалия, желтушность, анемия.
Изменения скелета незначительные.
В костном мозге - умеренная гиперплазия
эритроидного ростка, незначительный неэффективный
эритропоэз.
В крови - выраженная гипохромия и мишеневидность
эритроцитов, небольшой ретикулоцитоз.
После инкубации крови с крезиловым синим при 55 °С
выпадает нестабильный гемоглобин Н в виде
множества мелких фиолетово-синих включений в
эритроцитах.
72.
Гемолитические анемии, обусловленные носительствоманомального гемоглобина
Серповидноклеточная анемия (гемоглобин S)
Качественная гемоглобинопатия. Самая распространенная.
Замена в β-цепи глютаминовой кислоты на валин → усиление
связи одной молекулы гемоглобина с другой →
деполимеризация Нb S.
При гипоксии молекулы аномального гемоглобина
превращаются в кристаллы продолговатой формы, изменяя
тем самым мембрану и форму эритроцитов в виде серпов.
Средняя продолжительность жизни Эр - около 17 дней.
Чаще развивается у лиц, проживающих в странах, где
распространена малярия (Средиземноморье, Африка, Индия,
Средняя Азия).
Носители гемоглобина S не болеют малярией, что путем
естественного отбора привело к распространению этой
гемоглобинопатии в странах "малярийного пояса".
73.
Гомозиготная формаклинически проявляется
через несколько месяцев
после рождения.
Резкая болезненность
суставов, припухлость кистей
рук, стоп, голеней, связанная
с тромбозом сосудов.
Костные изменения (высокий
рост, искривленный
позвоночник, башенный
череп, измененные зубы).
Часты асептические некрозы
головок бедренной и
плечевой костей, инфаркт
легких, окклюзии
церебральных сосудов.
У детей развивается
гепатоспленомегалия.
74.
Кровь. Невыраженная нормохромная анемия.При гемолитическом кризе:
↓↓↓ гемоглобина и гематокрита;
ретикулоцитоз, нормобластоз, пойкилоцитоз;
тельца Жолли, базофильная пунктация;
серповидные и мишеневидные эритроциты;
лейкоцитоз, тромбоцитоз;
ускорение СОЭ;
высокий непрямой билирубин.
Серповидность может быть выявлена в пробе с
метабисульфитом натрия или при наложении жгута
на основание пальца (снижение доступа кислорода).
Окончательный диагноз устанавливается после
электрофореза исследуемой крови, где наблюдается
90% НbS, 2-10% НbF, НbА отсутствует.
75.
Гемолитические анемии, обусловленныеносительством аномальных гемоглобинов С, D,
Е
В стабильных Нb С, D, Е глютаминовая кислота
заменена лизином в разных положениях →
кристаллизация Нb С.
Гетерозиготные формы протекают без клиники.
У гомозигот характерны легкая гемолитическая
анемия, желтуха, спленомегалия.
В крови анемия нормоцитарная, 30 - 100
мишеневидных клеток.
НbС распространен среди американских негров, НbЕ
чаще всего встречается в Юго-Восточной Азии и
среди негров.
Специфического лечения не существует, анемия
обычно не достигает степени, требующей
гемотрансфузии.
76.
77.
Гемолитические анемии, обусловленные носительствоманомальных нестабильных гемоглобинов
Замена аминокислот в НbА в α- или β-цепях → аномальный
нестабильный гемоглобин → денатурация и преципитация
гемоглобина внутри эритроцита.
Преципитированный гемоглобин прикрепляется к мембране
эритроцита → разрушение эритроцита, появление телец Гейнца,
нарушается эластичность и проницаемость клеточной мембраны.
При прохождении через селезенку эритроциты теряют часть
мембраны, разрушаются.
Клиника. Гемолитическая анемия наблюдается с детства.
Кризы вызываются лекарствами или инфекцией.
В крови низкий гемоглобин, мишеневидные эритроциты,
базофильная пунктация, полихромазия, ретикулоцитоз, тельца
Гейнца, повышено содержание эритрокариоцитов.
Осмотическая резистентность эритроцитов в норме или ↑.
Аномальный гемоглобин составляет 30 - 40% от общего количества
гемоглобина.
78. Гемолитические анемии, обусловленные дефицитом ферментов эритроцитов (эритроцитарные энзимопатии)
Гемолитические анемии, обусловленные дефицитомферментов эритроцитов (несфероцитарные
гемолитические анемии), имеют рецессивный тип
наследования.
Наиболее часто эритроцитарные энзимопатии связаны
с недостаточностью глюкозо-6-фосфатдегидрогеназы,
пируваткиназы и глютатион-редуктазы.
Эритроцит переносит кислород, но сам его не
использует для образования собственной энергии,
потому что к моменту созревания клетки он теряет
митохондрии и рибосомы.
79.
Функциональную активность эритроцитамобеспечивают:
гликолиз; пентозофосфатный цикл; глютатионовый
путь;
путь Раппопорта-Либеринга - образования 2,3дифосфоглицерата (2,3-ДФГ);
ферменты катаболизма пуринов и пиримидинов;
АТФ-зависимый катионный насос на мембране
эритроцита;
ферменты, влияющие на состав фосфолипидов
эритроцитарной мембраны;
метгемоглобинредуктаза, превращающая
метгемоглобин (МеtHb) в гемоглобин (Нb)
80.
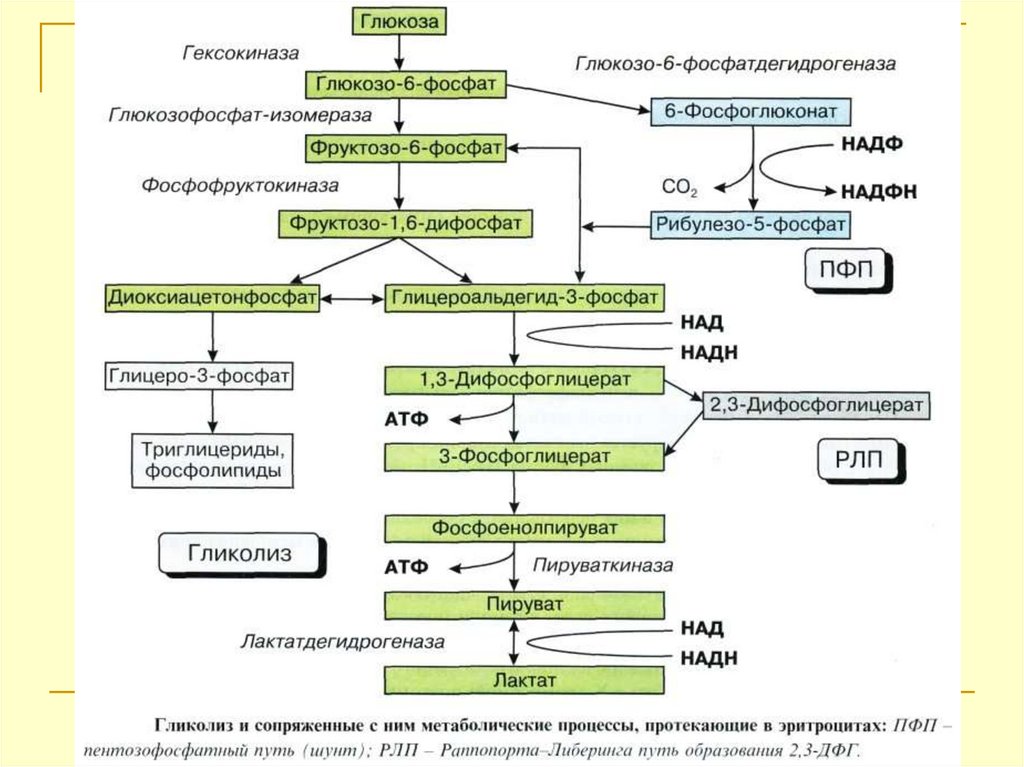
Гликолиз или анаэробное окисление - основнойметаболический процесс в эритроцитах, в котором глюкоза
(источник энергии) превращается в лактат.
Эритроциты, составляя около 3% массы тела, в день
потребляют приблизительно 20 г (10%) глюкозы, поступающей
в организм.
В процессе гликолиза участвует более десяти ферментов. При
их недостаточности эритроциты быстро разрушаются.
Гликолиз завершается восстановлением пирувата в лактат:
одна молекула глюкозы расщепляется на две молекулы
молочной кислоты (лактата).
Лактат через мембрану эритроцита покидает клетку,
поглощается другими тканями и сгорает в цикле Кребса.
В эритроцитах в процессе гликолиза образуется много 2,3дифосфоглицериновой кислоты, которая, соединяясь с βцепями глобина, снижает сродство гемоглобина к кислороду,
способствуя тем отдаче его тканям.
81.
82.
Дефицит пируваткиназыПируваткиназа на заключительном этапе гликолиза
катализирует образование АТФ и
никотинамиддинуклеотид (энергообразующая стадия).
Дефицит активности пируваткиназы → ↓ в эритроцитах
конечных продуктов гликолиза - пирувата и лактата.
Недостаток АТФ сопровождается потерей ионов калия
→ дегидратация и сморщивание клетки →
затрудняется оксигенация и отдача кислорода
гемоглобином.
Клиника: у гомозигот умеренная или тяжелая
гемолитическая анемия с внутриклеточным гемолизом.
Спленомегалия.
Гемолитический криз провоцируется инфекцией,
тяжелой физической нагрузкой, беременностью,
усиливается гемолиз во время менструаций.
83.
В костном мозге выраженный эритрокариоцитоз.В крови нормохромная несфероцитарная анемия с
незначительным анизоцитозом и пойкилоцитозом.
Количество гемоглобина и эритроцитов в норме или ↓↓,
возможна выраженная анемия (Нb 40 - 60 г/л).
Эритроцитарные индексы приближаются к норме.
Полихроматофилия и эритроциты с базофильной
пунктацией, иногда мишеневидные эритроциты,
эритрокариоциты.
Ретикулоцитоз до 70% (криз).
Количество лейкоцитов и тромбоцитов в норме.
СОЭ в пределах нормы.
В сыворотке крови ↑↑ неконъюгированный билирубин.
Дефицит ферментов эритроцитов.
84.
Дефицит глюкозофосфатизомеразы (ГФИ)Наследуется по аутосомно-рецессивному типу
и сопровождается развитием несфероцитарной
гемолитической анемии.
При гомозиготной передаче с активностью
фермента до 10% в детском возрасте
развивается тяжелая гемолитическая анемия с
ретикулоцитозом, без морфологических
особенностей эритроцитов.
Анемия, выявленная у новорожденных,
характеризуется затяжным хроническим
течением.
85.
Пентозофосфатный путь - второй путь распадаглюкозы.
Он сопряжен с гликолизом, около 10% глюкозы
метаболизируется через этот путь.
В процессе пентозофосфатного цикла в эритроците
образуется восстановленная форма НАДФН,
необходимого для восстановления глютатиона.
Восстановленный глютатион в эритроците
препятствует воздействию окислителей,
предупреждает накопление в них перекисных и
свободнорадикальных соединений, которые могут
индуцировать активацию перекисного окисления
липидов мембраны эритроцитов и их разрушение.
86.
Глюкозо-6-фосфатдегидрогеназа (Г-6-ФДГ)Самая распространенная эритроцитарная
энзимопатия, с внутрисосудистым гемолизом
эритроцитов.
Превалирует среди жителей бассейна Средиземного
моря, Юго-Восточной Азии, Индии. Чаще проявляется
у мужчин.
Провоцирующие факторы гемолитического криза:
инфекции (грипп, сальмонеллез, вирусный гепатит),
употребление в пищу конских бобов (фавизм),
вдыхание цветочной пыльцы, прием некоторых
лекарственных препаратов (противомалярийных,
нитрофурановых, сульфаниламидных,
противоглистных).
Клиника: иктеричность склер и темная моча (бурая или
черная). Прекращение приема лекарства исключает
развитие тяжелого гемолитического криза.
87.
Тяжелое течение: гипертермия, головная боль, рвота, понос,одышка, спленомегалия.
Внутрисосудистый гемолиз провоцирует активацию свертывания
крови → блокада микроциркуляции в почках → острая почечная
недостаточность.
В костном мозге резкое раздражение эритропоэза.
В крови - анемия, количество гемоглобина ↓↓↓ до 20 - 30 г/л
(криз), ↑ количество ретикулоцитов, лейкоцитов со сдвигом до
миелоцитов.
Количество тромбоцитов в норме.
Отмечается тельца Гейнца (преципитация цепей глобина и
белков мембраны эритроцитов), анизоцитоз, пойкилоцитоз,
полихроматофилия, базофильная пунктация, тельца Жолли.
В сыворотке крови ↑ содержание свободного гемоглобина
(внутрисосудистый гемолиз), концентрация неконъюгированного
билирубина, гипогаптоглобинемия.
В моче - гемоглобинурия, гемосидеринурия.
Диагностика основана на определении уровня фермента Г-6ФДГ.
88.
89.
Глютатионовый путь защищает эритроцитарныемембраны и гемоглобин от повреждения перекисями.
В эритроцитах содержится большое количество
молекул железа и кислорода.
При окислении двухвалентного железа кислородом
образуются свободные радикалы, которые способны
инициировать цепи окисления: Fе+2 + О2 + Н+ -> Fе+3 +
НО2'.
Свободные радикалы индуцируют перекисное
окисление липидов и окисление белков мембран,
увеличивается проницаемость липидного слоя
мембран для Н+, Са+2 и других ионов и метаболитов.
В результате эритроциты гемолизируются.
90.
91.
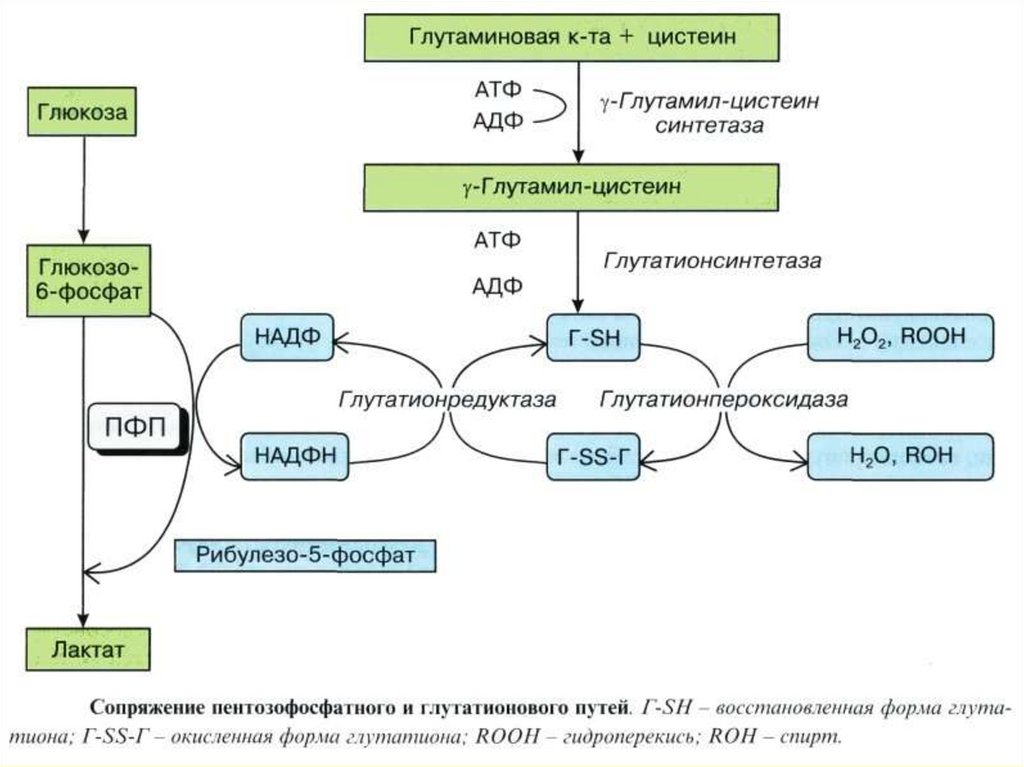
Восстановление гидроперекисей (RООН) до спиртов(RОН) осуществляет глутатион.
Для защиты от активных Fе+2 и радикалов кислорода в
эритроцитах постоянно в процессе пентозофосфатного
пути расходуется энергия на образование НАДФН,
который служит источником поддержания высокой
концентрации восстановленной формы глутатиона (ГSН), используемого для удаления перекисей и
радикалов.
В синтезе глутатиона используются 2
фермента: глутамилцистеинсинтетаза и
глютатионсинтетаза.
При дефиците этих ферментов в клинике отмечаются
признаки гемолитической анемии.
92.
Метаболизм пуринов и пиримидинов включает 3фермента, изменение активности которых ведет к
гемолитической анемии.
Аденозинтрифосфатаза участвует в обеспечении работы Nа,
К-АТФазы или Nа-насоса на эритроцитарной мембране.
Аденозиндезаминаза превращает АТФ, АДФ и АМФ в инозин
после дефосфорилирования.
При редкой врожденной аутосомно-доминантной
гемолитической анемии активность фермента повышена в 3570 раз, происходит разрушение АТФ, не хватает энергии для
удаления Nа из эритроцитов, что приводит к гемолизу.
Пиримидин-5'-нуклеотидаза участвует в катаболизме
рибосомальной РНК, при снижении ее активности наступает
агрегация РНК, которая выявляется в виде базофильной
зернистости в эритроцитах.
Дефицит пиримидин-5'-нуклеотидазы может быть вызван
тяжелым отравлением свинцом, имеет место при β-талассемии.
Агрегация РНК в ретикулоцитах ведет к снижению
эластичности мембраны эритроцитов и их гемолизу.
Гемолитическая анемия сопровождается спленомегалией.
93.
Ферментами фосфолипидного метаболизмаэритроцитарной мембраны являются лецитинхолестеринацилтрансфераза (ЛХАТ) и
лизолецитинацилтрансфераза (ЛАТ), они
поддерживают оптимальное соотношение
лизолецитина с лецитином на внешней стороне
эритроцитарной мембраны.
Дефицит этих ферментов приводит к
морфологическим изменениям эритроцитов
(мишеневидные эритроциты) и к умеренной
гемолитической анемии.
94.
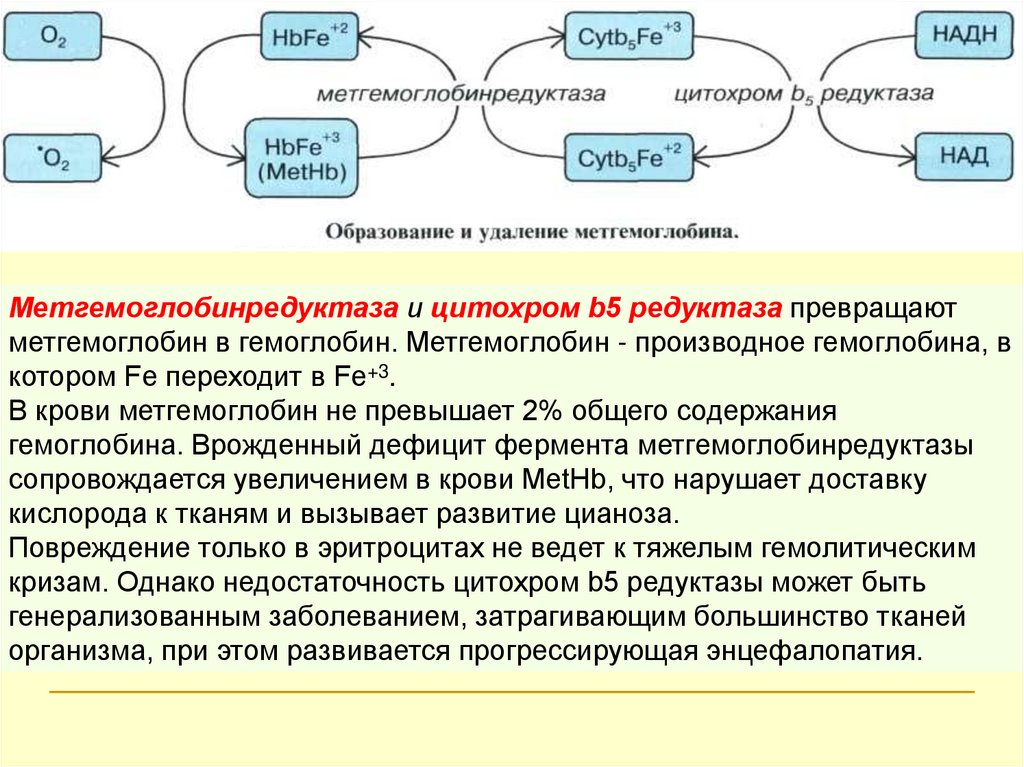
Метгемоглобинредуктаза и цитохром b5 редуктаза превращаютметгемоглобин в гемоглобин. Метгемоглобин - производное гемоглобина, в
котором Fе переходит в Fе+3.
В крови метгемоглобин не превышает 2% общего содержания
гемоглобина. Врожденный дефицит фермента метгемоглобинредуктазы
сопровождается увеличением в крови МеtHb, что нарушает доставку
кислорода к тканям и вызывает развитие цианоза.
Повреждение только в эритроцитах не ведет к тяжелым гемолитическим
кризам. Однако недостаточность цитохром b5 редуктазы может быть
генерализованным заболеванием, затрагивающим большинство тканей
организма, при этом развивается прогрессирующая энцефалопатия.
















































































 Медицина
Медицина








