Похожие презентации:
Воспаление. Теории воспаления. Стадии воспаления и их патогенез
1.
ВОСПАЛЕНИЕ1
2. ПЛАН ЛЕКЦИИ
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ «ВОСПАЛЕНИЕ»ЭТИОЛОГИЯ И ВНЕШНИЕ ПРИЗНАКИ
ВОСПАЛЕНИЯ
ТЕОРИИ ВОСПАЛЕНИЯ
СТАДИИ ВОСПАЛЕНИЯ И ИХ ПАТОГЕНЕЗ
МЕДИАТОРЫ И МОДУЛЯТОРЫ ВОСПАЛЕНИЯ
МЕХАНИЗМ РАЗВИТИЯ ПРИЗНАКОВ
ВОСПАЛЕНИЯ
3.
ВОСПАЛЕНИЕТИПОВОЙ
ПАТОЛОГИЧЕСКИЙ
ПРОЦЕСС,
генетически
запрограмированный,
сформировавшийся в процессе эволюции
защитно-приспособительная
реакция
организма, направленная на локализацию,
уничтожение или удаление из организма
патогенного агента и характеризующаяся
явлениями
альтерации,
экссудации
и
пролиферации
2
4. БИОЛОГИЧЕСКОЕ ЗНАЧЕНИЕ ВОСПАЛЕНИЯ
I. Отграничение (изолирование) воспалительного очага от остальногоорганизма. Осуществляется путем:
замедления и/или остановки крово- и лимфотока в тканях,
прилежащих к месту очага повреждения;
создания вокруг очага лейкоцитарного вала и
соединительнотканной капсулы (при хроническом
воспалении);
создание в зоне поражения гиперосмии и гиперонкии.
II. Формирование неблагоприятных условий для жизнедеятельности
патогенной микрофлоры и ее уничтожение, а так же элюминация
собственных, погибших клеток (продуктов их некроза). Достигается
следующим образом:
–
развитием в зоне очага ацидоза, гиперосмии и гиперонкии;
–
фагоцитозом;
–
созданием в зоне очага высоких концентраций свободнорадикальных образований, гидролитических ферментов и
др. бактериоцидных соединений;
–
реализацией эффекторных механизмов иммунитета (АТ,
АЗКЦ).
5. БИОЛОГИЧЕСКОЕ ЗНАЧЕНИЕ ВОСПАЛЕНИЯ
III. Восстановление погибших тканей путем пролиферации ирегенерации:
происходит в основном за счет ангиогенеза, размножения
фибробластов и продукцией ими коллагеновых и эластических
волокон с формированием рубца.
6.
КЛАССИФИКАЦИЯ ВОСПАЛЕНИЯ• Физиологическое воспаление (менструации,
незначительные повреждения слизистой ЖКТ
при приеме пищи, кожи при мытье в бани)
• Патологическое воспаление
По биологическому значению:
• Положительным
• Отрицательным
7.
КЛАССИФИКАЦИЯ ВОСПАЛЕНИЯв зависимости от превалирования пат. процесса:
1. АЛЬТЕРАТИВНОЕ
2. ЭКССУДАТИВНОЕ
серозное (катаральное)
фибринозное крупозное или дифтеритическое
гнойное (абсцесс и флегмона, эмпиема)
геморрагическое
гнилостное
смешанное
3. ПРОЛИФЕРАТИВНОЕ неспецифическое
специфическое (туберкулез,
брюшной тиф, дизентерия)
По реактивности – гиперэргическое, нормэргическое,
гипоэргическое
По клиническому течению– острое (до 1мес.), подострое
(до 3 мес.), хроническое (более 3 мес.)
8.
Исходы воспаления:• выздоровление
• переход острого в хроническое воспаление
• переход одного воспаление в другое
воспаление
• необратимая гибель клетки (некробиоз,
некроз)
• летальный исход
9. Этиология воспаления
I.1.
2.
3.
4.
5.
ЭКЗОГЕННЫЕ ФЛОГОГЕНЫ
Механические
Физические (электрический ток,
ионизирующее излучение,
термические)
Химические (кислоты, щелочи, яды)
Биологические (бактерии, вирусы,
грибы, простейшие)
Психогенные
10. Этиология воспаления
II. ЭНДОГЕННЫЕ ФЛОГОГЕНЫ1. Расстройства кровообращения
(тромбозы, инфаркт, некрозы)
2. Опухолевый рост
3. Аутоиммунные реакции
III. Комбинированные
Инфаркт + инфекция
Тромбоз + инфекция
11. Местные признаки воспаления
4412.
МЕСТНЫЕ ПРИЗНАКИ ВОСПАЛЕНИЯcalor - жар
rubor –
покраснение
tumor –
припухлость
dolor - боль
functio laesa - нарушение функции
13. ОБЩИЕ ПРИЗНАКИ ВОСПАЛЕНИЯ
ЛЕЙКОЦИТОЗ/ЛЕЙКОПЕНИЯЛИХОРАДКА
ИЗМЕНЕНИЕ БЕЛКОВОГО ПРОФИЛЯ
ИЗМЕНЕНИЕ ФЕРМЕНТНОГО
СОСТАВА, ГОРМОНОВ
УВЕЛИЧЕНИЕ СОЭ
ПОЯВЛЕНИЕ ПАТОЛОГИЧЕСКИХ
РЕФЛЕКСОВ
ИНТОКСИКАЦИЯ, СЕПСИС
14. ТЕОРИИ ВОСПАЛЕНИЯ
Защитная теория Гиппократа (IV век дон.э.): воспаление обеспечивает уменьшение
распространения вредного агента по организм
Теория Джона Гунтера (XVIII век)
рассматривала воспаление как обязательную
реакцию организма на повреждение, при
помощи которой поврежденная часть тела
восстанавливает свои функции.
Нутритивная теория Рудольфа Вирхова
(1858): при воспалении отмечают избыточное
питание поврежденных тканей, не только
клеток, но и межклеточных структур,
приводящее к их гипертрофии и
пролиферации.
15. ТЕОРИИ ВОСПАЛЕНИЯ
Сосудистая теория Юлиуса Конгейма (1867)демонстративно показал динамически
развивающиеся при воспалении расстройства
местного кровообращения, реакций сосудов,
экссудации и эмиграции лейкоцитов.
Биологическая (эволюционная,
фагоцитарная) теория И.И. Мечникова
(1892), свидетельствующая о том, что в ответ на
то или иное повреждение тканей у организмов,
находящихся на различных уровнях
эволюционного развития обязательно, хотя и в
разной степени, формируется реакция как
кровяных, так и тканевых 'микро- и макрофагов.
16. ТЕОРИИ ВОСПАЛЕНИЯ
Физико-химическая (молекулярная)теория Г. Шаде (1923), согласно которой в
очаге воспаления всегда развиваются ацидоз,
осмотическая гипертензия, повышение
онкотического давления и т.д.
Биохимическая (медиаторная) теория В.
Менкина (1948), установившая наличие и
разную роль в развитии воспаления
флогогенных физиологически активных веществ
(лейкотаксина, экссудина, фактора лейкоцитоза,
пирексина и др.).
17. ТЕОРИИ ВОСПАЛЕНИЯ
Динамическая теория А. Поликара (перваяполовина XX века), вскрывшая динамику
первичных, вторичных, васкулярных,
плазматических, клеточных, нагноительных и
восстановительных изменений в воспалительном
очаге.
Иммунологическая теория XX века,
рассматривающая воспаление как обязательную
реакцию иммунной системы.
18. АУТОХТОННОСТЬ ВОСПАЛЕНИЯ
СВОЙСТВО ВОСПАЛЕНИЯНАЧАВШИСЬ, ПРОТЕКАТЬ ДО КОНЦА
ЧЕРЕЗ ВСЕ СТАДИИ, НЕЗАВИСИМО ОТ
ТОГО, ПРОДОЛЖАЕТ ДЕЙСТВОВАТЬ
ЭТИОЛОГИЧЕСКИЙ ФАКТОР ИЛИ НЕТ
КАСПАДНОСТЬ ВОСПАЛЕНИЯ
19. АУТОХТОННОСТЬ ВОСПАЛЕНИЯ
АУТОХТОННЫЕ МЕСТНЫЕМЕХАНИЗМЫ ПРЕВАЛИРУЮТ НАД
СИСТЕМНОЙ НЕЙРОЭНДОКРИННОЙ
РЕГУЛЯЦИЕЙ
ЭТО ИНФОРМАЦИОННАЯ
АВТОНОМИЯ ОЧАГА ВОСПАЛЕНИЯ
20. АУТОХТОННОСТЬ ВОСПАЛЕНИЯ
СИСТЕМНЫЕ ЭНДОКРИННЫЕ СТИМУЛЫ НЕМОГУТ В ПОЛНОЙ МЕРЕ ДОХОДИТЬ ДО
КЛЕТОК-УЧАСТНИКОВ ВОСПАЛЕНИЯ В
СВЯЗИ СО СТАЗОМ
В ВОСПАЛИТЕЛЬНОМ ОЧАГЕ СОХРАНЯЕТСЯ
АНТОМИЧЕСКИЙ КОНТАКТ МЕЖДУ
НЕРВНЫМИ ОКОНЧАНИЯМИ И
ИННЕРВИРУЕМЫМИ СТРУКТУРАМИ
НО РАЗВИВАЮТСЯ ЯВЛЕНИЯ
МИОПАРАЛИТИЧЕСКОЙ АРТЕРИАЛЬНОЙ
ГИПЕРЕМИИ
21. СТАДИИ ВОСПАЛЕНИЯ
АЛЬТЕРАЦИЯЭКССУДАЦИЯ
ПРОЛИФЕРАЦИЯ
22.
* Соотношение компонентов воспалительной реакции(по: А.Ш.Зайчик, Л.П.Чурилов)
экссудация
повреждающий
фактор
пролиферация
альтерация
2
1
1 – первичная альтерация; 2 – вторичная альтерация
3
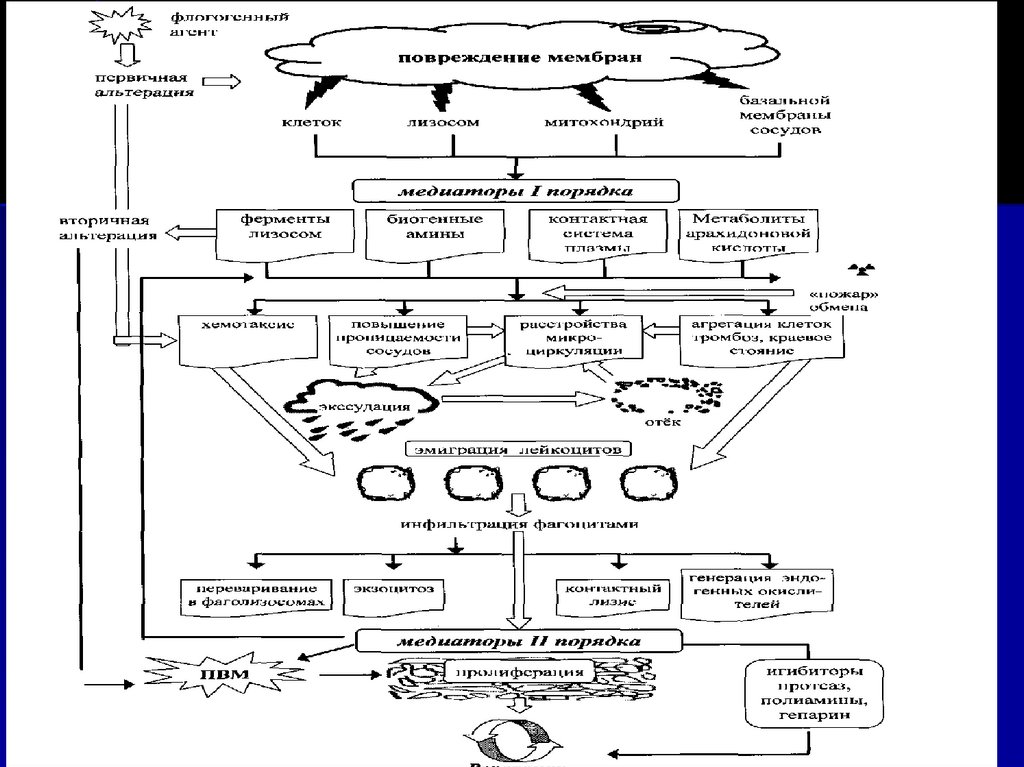
23. ПАТОГЕНЕЗ ВОСПАЛЕНИЯ
I. СТАДИЯ – АЛЬТЕРАЦИЯ (повреждение)а) первичная
б) вторичная (первичная и в большей
степени вторичная протекает с
нарушением обмена веществ в тканях)
II. СТАДИЯ – ЭКССУДАЦИЯ
(с расстройством микроциркуляции и
эмиграции лейкоцитов)
а) сосудистые реакции
б) собственно экссудация
24. ПАТОГЕНЕЗ ВОСПАЛЕНИЯ
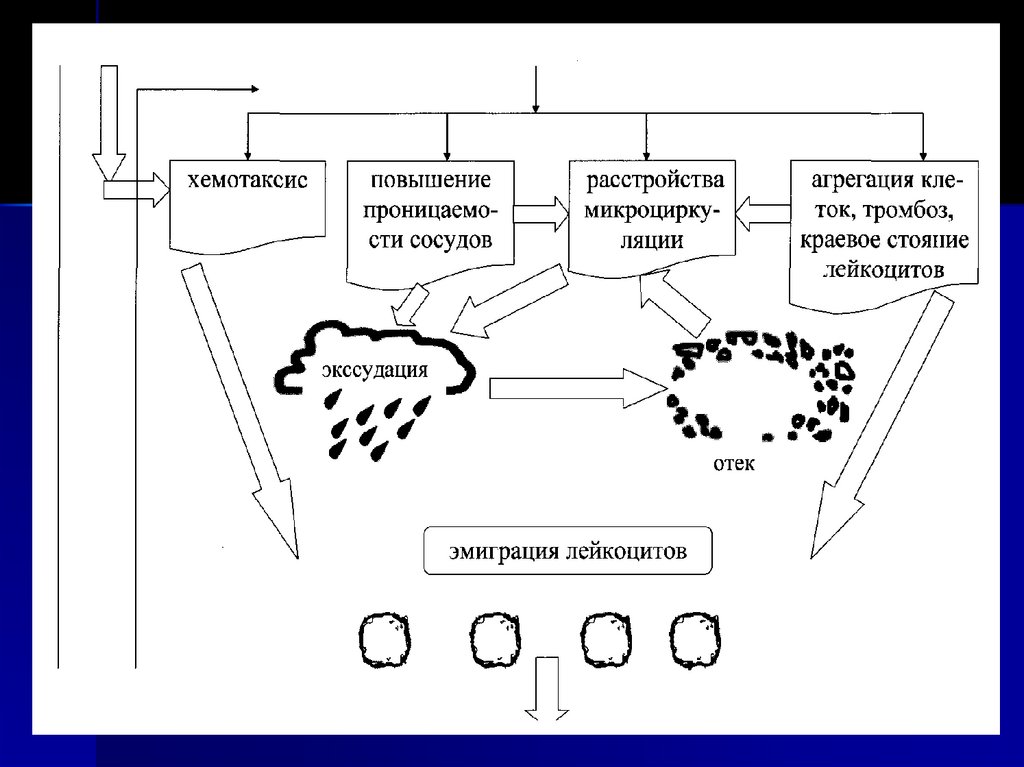
в) маргинация (margo - край) (краевоестояние) и эмиграция лейкоцитов
г) внесосудистые процессы: хемотаксис
лейкоцитов, фагоцитоз
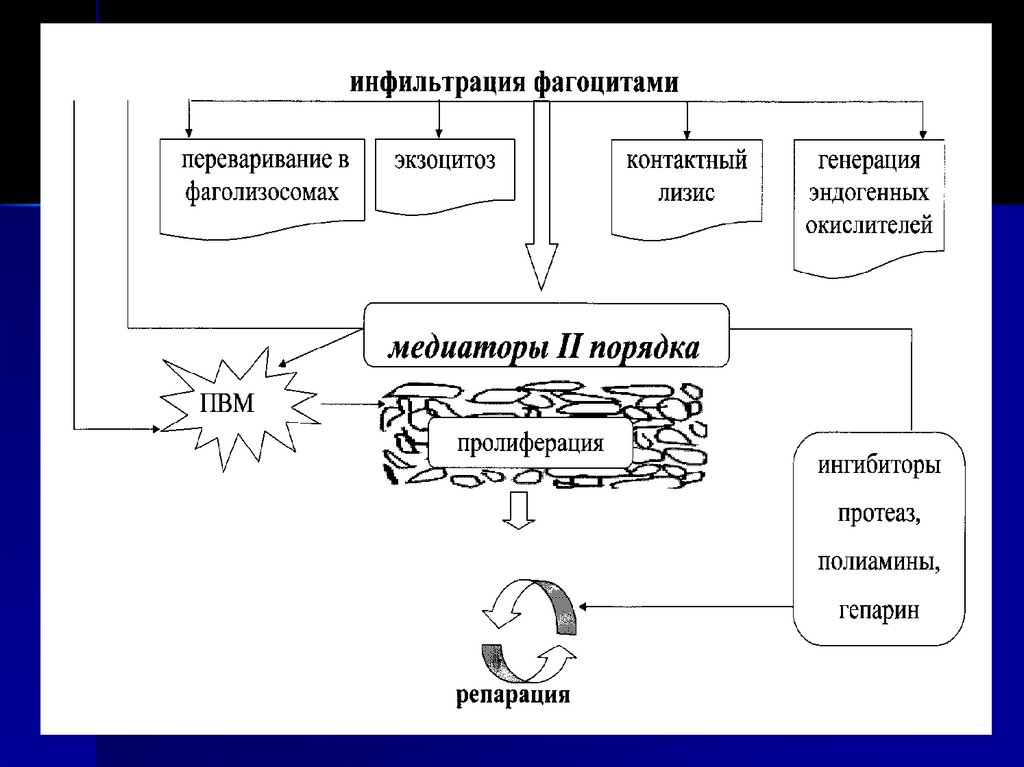
III. СТАДИЯ – ПРОЛИФЕРАЦИЯ
а) действие ПВМ
б) активация фибробластов
в) фиброплазия, ангиогенез
г) репарация
25.
26.
27.
28.
29.
I СТАДИЯ – АЛЬТЕРАЦИЯ• ПЕРВИЧНАЯ
-зависит от локализации и площади
повреждения;
-реактивности и резистентности
поврежденных структур
• ВТОРИЧНАЯ
- протекает с изменением обмена
веществ в поврежденных структурах
30.
Изменение обмена веществ в тканях:1.Комплекс структурных изменений (деструкция
структур клеток и тканей) -первичная альтерация
2.Комплекс физико-химических изменений:
Увеличение интенсивности обменных процессов (2-3
часа – «пожар» обмена)
Нарушение обмена веществ с формированием:
а) ацидоза
б) гиперионии
в) гиперосмии
г) гиперонкии
3.Комплекс метаболических изменений (переход на
анаэробный гликолиз, преобладание катаболизма
над анаболизмом, накопление недоокисленных
продуктов)
4. Комлекс функциональных изменений
31. II А СТАДИЯ ИЗМЕНЕНИЯ МИКРОЦИРКУЛЯЦИИ В ОЧАГЕ ВОСПАЛЕНИЯ
СтадииОсновные механизмы
развития
I.
Кратковременный Нейрогенный
спазм артериол
механизм
(вазоконстрикция
катехоламины↑)
Эффекты
–
II.
Артериальная Нейрогенный
гиперемия
механизм (активация
вазодилятаторов)
Гуморальный
механизм (медиаторы
вос-паления
вазодилятаторы↑)
Физико-химический
механизм (ацидоз, К+↑
и др.)
↑↑↑ Доставка к тканям О2,
энергетических
и
пластических субстратов,
фагоцитов,
БАВ
(обеспечение
эффективности процессов
обезвреживания
флогогенных факторов и
продуктов поврежденных
клеток)
32. СТАДИИ ИЗМЕНЕНИЯ МИКРОЦИРКУЛЯЦИИ В ОЧАГЕ ВОСПАЛЕНИЯ
III.Диффузная
«капиллярная»
гиперемия (смешанная
гиперемия,
воспалительная
дилатация капилляров)
Дестабилизация лизосом Выше названные эффекты
→
высвобождение (II)
гидролаз → разрушение
адвентиции
сосудов
микроциркуляции
IV. Венозная гиперемия
↓↓↓ Отток крови из очага
воспаления:
паралич сосудов
внутрисосудистые
препятствия кровотоку
(адгезия
лейкоцитов,
вязкость крови ↑, сладж)
сдавление
сосудов
экссудатом
↓↓↓ Отток крови из очага
воспаления
→
его
локализация – «защитный
вал»
V. Престаз, стаз
Следствие
длительно
действующего
выше
перечисленных
(IV)
механизмов
Зона некроза (центр очага
воспаления)
капиллярнотрофическая
недостаточность
→
33.
* Виды повышения проницаемости сосудов привоспалении (по: S.L.Robbins)
А
Б
А. Ранний (транзиторный)
вид проницаемости.
В
Б. Немедленный (длительный) вид проницаемости.
В. Отсроченный вид
проницаемости.
0
1/2
1
2
3
4
время (часы)
5
6
8
34. РАЗЛИЧНЫЕ ВИДЫ (ТИПЫ) СОСУДИСТОЙ ПРОНИЦАЕМОСТИ ПРИ ВОСПАЛЕНИИ
I тип ранняя преходящая фазаразвивается до максимума в течение
5-10 мин. после повреждения и через
30 мин. снижается. Основная роль
принадлежит гистамину: сокращение
эндотелиальных клеток венул
диаметром до 100 мкм.
Вспомогательное значение имеют
брадикинин, лейкотриены,
простагландины
35. РАЗЛИЧНЫЕ ВИДЫ (ТИПЫ) СОСУДИСТОЙ ПРОНИЦАЕМОСТИ ПРИ ВОСПАЛЕНИИ
II тип отсроченная, поздняя продленнаяфаза– начинается через 1-2-3 часа, достигая
пика через 4-6 часов (особенно характерна для
солнечных ожогов). Длительность не менее 24
часов. При ГЗТ латентный период от 4-6 часов
до 6-8 суток. Проницаемость нарушается в
венулах и капиллярах. Обеспечивается
полипептидными медиаторами (кинины) и
цитокинами ИЛ-1, ФНО, γ-интерферон и др.
Основа патогенеза – трансцитоз и активация
клеточного цитоскелета, повреждение
клеточного цемента.
36. РАЗЛИЧНЫЕ ВИДЫ (ТИПЫ) СОСУДИСТОЙ ПРОНИЦАЕМОСТИ ПРИ ВОСПАЛЕНИИ
III тип раннее стойкое повышениепроницаемости при значительной
альтерации (тяжелый ожог, инфекция
эндотелиотропными возбудителями)
сосудистая проницаемость растет в течение
первых 30-45 мин. до максимума, держится
несколько часов. Медленно снижается в
течение нескольких суток. Затрагиваются
артериолы, капилляры и венулы. Отмечается
некроз, слущивание эпителия, разрыв
базальных мембран. В основе развития –
действие протеолитических ферментов
(гидролаз), лейкотриенов (С4, D4, Е4).
37.
38.
Динамика развития воспаления связанас образованием и высвобождением его
медиаторов.
Медиаторы воспаления – это химические
вещества, регулирующие функции
клеток в воспалительном процессе.
Медиаторы воспаления – «моторы»
воспаления. Основной продуцент
медиаторов – система мононуклеарных
фагоцитов (макрофаг). Он синтезирует
более 50 БАВ (циркулирующий
гепатоцит).
39. МЕДИАТОРЫ ВОСПАЛЕНИЯ ОБЕСПЕЧИВАЮТ:
1. Боль2. Действие на сосуды: а) изменения тонуса сосудов,
сосудов
б) изменение проницаемости
3. Микротромбоз; фибринолиз
4. Хемотаксис лейкоцитов
5. Активацию фагоцитов
6. Стимуляцию пролиферации
7. Активацию секреторной функции фагоцитов
8. Регуляцию иммунной системы
9. Инактивацию клеток (медиаторов) и разрешение
воспаления
10. Перестройку нейрогуморальной регуляции и
обмена веществ
40.
ВИДЫ МЕДИАТОРОВ ВОСПАЛЕНИЯПО ИХ ПРОИСХОЖДЕНИЮ
МЕДИАТОРЫ ВОСПАЛЕНИЯ
КЛЕТОЧНЫЕ
ПЛАЗМЕННЫЕ
Синтезируются
в клетках
Высвобождаются
Синтезируются
в клетках
Высвобождаются
в активированном
состоянии
в плазму крови и/или
межклеточную жидкость
в неактивном состоянии
Активируются в очаге
воспаления
41.
* Совместное действие клеточных и плазменных медиаторов привоспалении (по: W.Böcker, H.Denk, Ph.U.Heitz)
КЛЕТОЧНЫЕ МЕДИАТОРЫ
нейтрофильный
гранулоцит,
моноцит,
эндотелиоцит
фактор
активации
тромбоцитов
(ФАТ)
нейтрофильный
гранулоцит,
тучная клетка,
тромбоцит
лейкотриены
МЕДИАТОРЫ ПЛАЗМЫ
фактор
Хагемана
базофильный
гранулоцит,
тучная клетка
простагландины,
простациклины
гистамин
факторы
системы
комплемента
(С3а/С5а)
факторы
свёртывания
крови
калликреинкининовая
система
факторы
фибринолиза
кинины
вазодилатация
повышение
сосудистой
проницаемости
ОТЁК
активация нейтрофильных
гранулоцитов и моноцитов
29
42.
* Участие различных фракций комплемента в воспалительномпроцессе
классический
путь активации
комплемента
(комплексы
«антиген-антитело»
с антителами
классов G и М)
альтернативный
путь активации
комплемента (чужеродные белки и полипептиды, плазмин,
тромбин, эндотоксины,
пропердин)
фракции комплемента
С1, С2, С4
фракции комплемента
C3, B, D
образование фракций комплемента С3
фагоцитоз
проницаемость сосудов
С3a + C3b
образование комплекса «мембранной
атаки» С5+С6+С7+С8 +С9
хемотаксис
В
О
С
П
А
Л
Е
Н
лизис клетки
И
Е
5
43.
* Метаболизм гистамина в очаге воспалениясвободный
гистамин
тучная клетка,
базофил
повреждение
ткани и освобождение
лабильного гистамина
гистидин
N-метилтрансфераза,
диаминоксидаза
освобождение
лабильного
гистамина
N-метилимидазолуксусная
кислота;
рибозилимидазолуксусная
кислота
боль, вазодилатация, повышение сосудисто – тканевой
проницаемости
30
44.
* Метаболизм кининовой системы в очаге воспаленияфактор Хагемана
(XII фактор)
фибрин
тромбоз
повреждённая
поверхность,
изменение рН,
температуры
плазмин
активация
прекалликреина
прекалликреин
калликреин
кининоген
фибринолиз
вазодилатация,
повышение
проницаемости,
боль
брадикинин
кининаза
инактивированные
пептиды
31
45.
Метаболизм арахидоновой кислоты в очагевоспаления
фосфолипаза А2
фосфолипиды
клеточных мембран
арахидоновая кислота
липооксигеназа
ЛЕЙКОТРИЕНЫ
(хемотаксис,
повышение
проницаемости,
бронхоспазм)
хемотаксические липиды
хемотаксис
циклооксигеназа
ПРОСТАГЛАНДИНЫ
(вазодилатация,повышение проницаемости, торможение
агрегации тромбоцитов)
ТРОМБОКСАН А2
(агрегация тромбоцитов, вазоконстрикция)
32
46. Динамика сосудистой реакции при воспалении
ишемияартериальная
гиперемия
нейротонического
типа
артериальная
гиперемия
нейропаралитического
типа
венозная
гиперемия
47. IIБ Экссудация
Экссудация – это процесс накопления жидкости втканях воспалительного очага.
Экссудативное воспаление подразделяется на следующие виды:
1. Серозное воспаление с жидким экссудатом, содержащим белок и
не содержащим форменные элементы крови.
2. Фибринозное воспаление, при котором экссудат содержит значительное количество фибрина, выпадающего в осадок на воспалённых тканях в виде нитей и плёнок.
3. Гнойное воспаление: в экссудате содержится большое количество
лейкоцитов, в основном, погибших.
4. Геморрагическое воспаление – с экссудатом, содержащим эритроциты (кровь в экссудате).
5. Ихорозное (гнилостное) воспаление, в процессе которого в
экссудате поселяется гнилостная микрофлора.
В развитии экссудации важную роль играют изменения сосудистого
тонуса и повышение проницаемости сосудов при воспалении
48.
* Виды повышения проницаемости сосудов привоспалении (по: S.L.Robbins)
А
Б
А. Ранний (транзиторный)
вид проницаемости.
В
Б. Немедленный (длительный) вид проницаемости.
В. Отсроченный вид
проницаемости.
0
1/2
1
2
3
4
время (часы)
5
6
8
49.
ФИ
Б
Р
И
Н
О
Г
Е
Н
Фибринмономер
Патогенез эмиграции лейкоцитов
Этап краевого стояния лейкоцитов
Са2+
Воспаление
50.
Этап эмиграции лейкоцитовСа2+
Фибринмономер
Миграция и
фагоцитоз:
Воспаление
поврежденных клеток,
токсинов, микробов
51.
Эмиграция – процесс выхода лейкоцитов изпросвета сосудов в ткани, главным образом в
очаг воспаления
В процессе эмиграции выделяют:
- краевое стояние;
- адгезию;
- проникновение лейкоцита через стенку
сосуда;
- положительный хемотаксис
Первыми
выходят
гранулоциты
(эозинофилы,
базофилы, нейтрофилы (через 4-6 ч), позднее (через 512 ч) – моноциты (в тканях дифференцируются в
макрофаги), позже (через 12-24 ч) – лимфоциты.
Гранулоциты
эмигрируют
межэндотелиально,
лимфоциты трансцеллюлярно путем пиноцитоза.
52.
Фагоцитоз – процесс, при котором клетки(макрофаги) захватывают и переваривают
твердые частицы.
В процессе фагоцитоза выделяют четыре
стадии (И.И. Мечников):
- Первая стадия – приближение фагоцита к
антигену;
- Вторая стадия – адгезия (прилипание)
фагоцита к антигену и его распознование;
- Третья стадия – поглощение антигена
фагоцитом с образованием фагосомы, а
затем фаголизосомой;
- Четвертая
стадия
–
внутриклеточное
переваривание
(завершенный
и
не
завершенный фагоцитоз)
53. Цитокины и воспаление
Цитокины – низкомолекулярные белки (полипептиды илигликопротеины) – посредники межклеточных взаимоотношений при воспалении, формировании иммунного ответа, гемопоэзе и ряде других межклеточных и межсистемных взаимоотношений.
Интерлейкины IL-8 и IL-16 обеспечивают хемотаксис нейтрофилов, Т-
лимфоцитов, базофилов и эозинофилов.
Провоспалительные цитокины: интерлейкины 1, 6, 8, 12, 18, гамма-интерферон, альфа- и бета-факторы некроза опухолей, фактор гемопоэза.
Провоспалительные эффекты связаны с возможностью цитокинов активировать клетки иммунной системы, способствовать их дифференцировке, стимулировать выработку иммуноглобулинов, обеспечивать хемотаксис и адгезию
лейкоцитов.
Противовоспалительные цитокины: ингибитор интерлейкина I, интерлейкин
10, альфа-, бета- и дельта-интерфероны.
Противовоспалительное действие связано с возможностью этих цитокинов
ингибировать провоспалительные интерлейкины и фагоциты, снижать активность клеток – естественных киллеров, а также активность В- и Т-лимфоцитов.
33
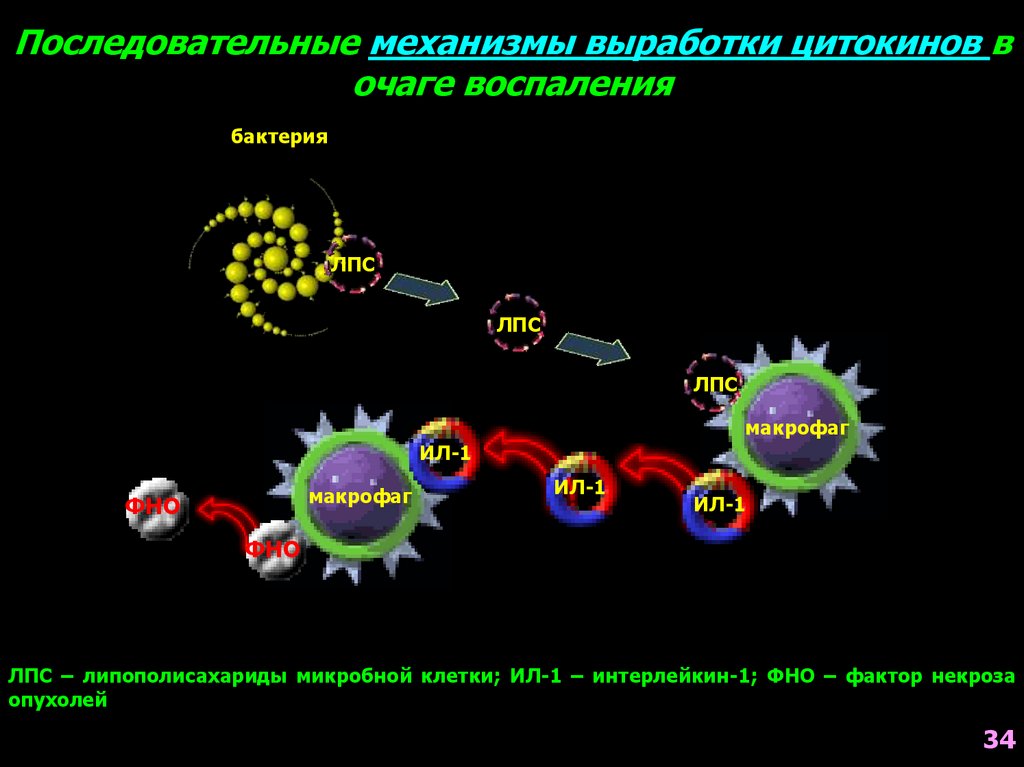
54.
Последовательные механизмы выработки цитокинов вочаге воспаления
бактерия
ЛПС
ЛПС
ЛПС
макрофаг
ИЛ-1
макрофаг
ФНО
ИЛ-1
ИЛ-1
ФНО
ЛПС – липополисахариды микробной клетки; ИЛ-1 – интерлейкин-1; ФНО – фактор некроза
опухолей
34
55.
* Эффекты действия цитокина интерлейкин-1 в очагевоспаления
обратная положительная связь
гипоталамус
печень
лихорадка
выработка
белков острой фазы
выработка
антител
пролиферация
фибробластов
выработка
лимфокинов
выработка
интерлейкина-2
35
56.
* Роль цитокинов в обеспечении взаимодействия Тлимфоцитов и макрофагов в очаге воспалениямакрофаг
ИЛ-2
ГИФ
ИЛ-1
ИЛ-2
Т-лимфоцит
ИЛ-1
ИЛ-1, ИЛ-2 – интерлейкины 1 и 2; ГИФ – гамма-интерферон
36
57.
* «Каскад цитокинов», обеспечивающий взаимодействие Т - и В- лимфоцитов в очаге воспаления
антиген
ИЛ-1, ИЛ-2, ИЛ-4 – ИЛ-6 – интерлейкины
Т-лимфоцит
ИЛ-1
В-лимфоцит
ИЛ-2
ИЛ-4
ИЛ-2
ИЛ-5
Т-хелпер
ИЛ-6
АНТИТЕЛА
37
58.
Цитокины как индукторы белков острой фазывоспаления
ГИПОТАЛАМУС,
ГИПОФИЗ,
НАДПОЧЕЧНИКИ
+
глюкокортикоиды
ИФg
ОСМ
ИЛ-6
ИЛ-11
ИЛ-1
инсулин
+
ФНОa
–
ПЕЧЕНЬ
–
повышение
температуры
БЕЛКИ ОСТРОЙ
ФАЗЫ
ИЛ-1 – интерлейкин-1
ИЛ-6 – интерлейкин-6
ИЛ-11 – интерлейкин-11
ФНОa – фактор некроза
опухолей
ИФg – g- интерферон
ОСМ – онкостатин М
(+) – эффект усиления
( - ) – ингибирующее действие
38
59.
* Соотношение системных и местных механизмоввоспалительного процесса
местное
действие
альтерация,
экссудация,
пролиферация,
тромбоз, стаз,
лейкоцитарный
вал
системное
действие
колониестимулирующий
фактор
гистамин
фактор
некроза
опухолей
протеазы
интерлейкины
лейкоцитоз
аритмия,
бронхоспазм,
вазодилатация
цитотоксические
эффекты,
полиорганная
недостаточность
ДВС-синдром, гипотензия,
гемоконцентрация
лихорадка,
диарея,
рвота
39
60. Пролиферация
Пролиферация является одним из трех основныхкомпонентов воспалительной реакции и заключается в
разрастании клеточных элементов и ткани в целом, причем
это разрастание направлено на замещение тканевого дефекта, возникшего в процессе воспаления. Таким образом,
в целом пролиферация имеет несомненный саногенетический характер.
Пролиферация может играть и патогенетическую роль.
Во-первых, нередко заживление воспаленных ран происходит не per primed intentionem (первичным натяжением), а
per secundam intentionem (вторичным натяжением), когда
образуются грануляции, а после заживления остается дефект паренхимы, замещаемый рубцом. Во-вторых, пролиферация часто является избыточной, что также ведет к нарушению нормального строения ткани. В-третьих, длительное сочетание процессов альтерации и пролиферации может привести к опухолевому перерождению данной ткани.
Однако первично пролиферация направлена на ликвидацию последствий воспаления.
40
61.
* Пролиферативные процессы при воспалении (по:W.Böcker, H.Denk, Ph.U.Heitz)
макрофаг
b - фактор роста
фибробластов
фактор роста
тромбоцитов
b - фактор роста
фибробластов
a- фактор некроза
опухолей
фибробласт
пролиферация
и активация
ангиогенез
41
62.
Пролиферация хрящевой ткани в процессе воспаленияв кости (экспериментальный остеомиелит)
зона резервного
гиалинового хряща
зона пролиферирующего
хряща
костная
ткань
зона резорбции
хряща
зона гипертрофированного
хряща
42
63.
Схема развития грануломатозного (пролиферативного) воспаления(по:W.Böcker, H.Denk, Ph.U.Heitz)
грануломогенное
раздражение,
медиаторы
воспаления
макрофаг
первичная
гранулома
лимфокины
грануломогенное
раздражение,
медиаторы
воспаления
Т - лимфоцит
лимфокины
фактор
деактивации
макрофагов
эндотелиальная
клетка
гигантская
клетка
эндотелиальная
клетка
фибробласт
фибробласт
неинфекционная гранулома
с гигантскими клетками
гигантская
клетка
Лангганса
туберкулёзная гранулома
43
64.
Зоны воспаленияФлогогенный
фактор
зона некробиоза
некроз
демаркационный вал
зона дистрофий
65. Принципы фармакокоррекции воспаления
1. Этиотропная терапия –устранение причин (вторичная альтерация) и
создание условий (повышение резистентности)
2. Патогенетическая терапия – коррекция или
прерывание патогенетических механизмов
(сосудистые реакции, медиаторы, эксудация,
пролиферация, регенерация).
3. Симптоматическая терапия - уменьшение
общих и местных признаков проявления
воспаления





























































 Медицина
Медицина








