Похожие презентации:
Расстройство кровообращения и лимфообращения
1.
Расстройство крово- илимфообращения
КАЦАПЕНКО К.Д.
2.
• Гиперемия (от греч.hyper — много,
haima — кровь) —
повышенное по
сравнению с
нормой
содержание крови
в каком-либо
органе или ткани.
Различают
артериальную и
венозную
гиперемию.
3.
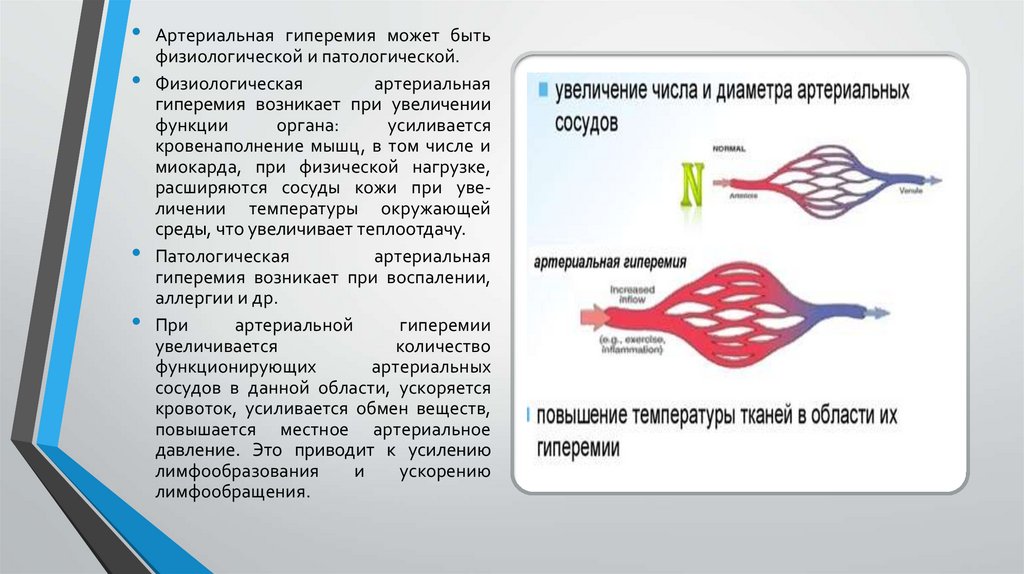
• Артериальная гиперемия —состояние повышенного
кровенаполнения органа или
ткани, возникающее в результате усиленного притока
крови по артериям.
• Обязательное условие ее —
расширение артерий и артериол
под действием механических
(например, трение), физических
(повышенная температура
среды, ультрафиолетовые лучи),
химических (воздействие
кислот, щелочей),
биологических (вирусы,
бактерии и т. п.) факторов.
4.
• Артериальная гиперемия может бытьфизиологической и патологической.
Физиологическая
артериальная
гиперемия возникает при увеличении
функции
органа:
усиливается
кровенаполнение мышц, в том числе и
миокарда, при физической нагрузке,
расширяются сосуды кожи при увеличении температуры окружающей
среды, что увеличивает теплоотдачу.
Патологическая
артериальная
гиперемия возникает при воспалении,
аллергии и др.
При
артериальной
гиперемии
увеличивается
количество
функционирующих
артериальных
сосудов в данной области, ускоряется
кровоток, усиливается обмен веществ,
повышается местное артериальное
давление. Это приводит к усилению
лимфообразования
и
ускорению
лимфообращения.
5.
• Клинические признаки артериальнойгиперемии — покраснение, повышение
местной температуры и увеличение органа в
объеме.
• В большинстве случаев артериальная
гиперемия имеет положительное значение,
так как активизирует обмен веществ,
обеспечивает патологический очаг
защитными клетками и веществами.
Одновременно усиливается и венозный
отток, что улучшает рассасывание продуктов
обмена и ускоряет восстановление. Поэтому
в лечебной практике нередко используют
артериальную гиперемию (массаж, грелки,
компрессы, горчичники,
физиотерапевтические прогревания).
Вместе с тем артериальная гиперемия
может быть опасна (особенно в сосудах
мозга) возможностью разрыва сосуда с
последующим кровоизлиянием.
6.
• Венозная (застойная) гиперемия — увеличениекровенаполнения органа или его участка вследствие
затрудненного оттока крови по венам. Причинами
этого могут быть закупорка венозного сосуда
тромбом, эмболом или сдавливание его опухолью,
рубцом. Длительная венозная гиперемия может быть
из-за ослабления сердечной деятельности.
• В участке застойной гиперемии скорость кровотока
замедляется, кровь накапливается и давит на
сосудистую
стенку.
Вены
расширяются,
увеличивается количество капилляров. Их тонкие
стенки становятся проницаемы для жидкой части
крови, которая выходит в межклеточную жидкость,
образуя отек. Венозная кровь с малым количеством
кислорода застаивается. Из-за этого обмен веществ
уменьшается,
что
клинически
выражается
понижением местной температуры и цианозом
(синюшностью) участка. Объем гиперемированного
органа увеличивается из-за скопления крови в
сосудах и отека. От излишней межклеточной жидкости сдавливаются другие сосуды, а также нервы,
ткани.
• Вследствие понижения окислительных процессов в
клетках органа отмечаются дистрофические и
атрофические процессы. При затяжной гиперемии
разрастается соединительная ткань, заменяя
специфические клетки, что плохо отражается на
функции органа.
7.
• Ишемия (от греч. ischo— задерживаю, haima
— кровь) —
уменьшение
кровенаполнения
органа или его участка
вследствие снижения
притока крови по
артериям.
• В зависимости от
причин возникновения
различают несколько
видов ишемий.
8.
• Компрессионная ишемия возникает от сдавливания артериального сосударастущей опухолью, скопившейся жидкостью и др.
• Ангиоспазматическая ишемия развивается из-за спазма артериального сосуда
под действием холода, сосудосуживающих нервов или различных веществ
(например, адреналина).
• Обтурационная ишемия (от лат. obturare — закупориваю) создается как
следствие закупорки артериального сосуда атеросклеротическими бляшками,
тромбом, эмболом.
• Коллатеральная ишемия возникает при быстром перераспределении крови.
Например, после быстрого выпускания газов из рубца при тимпании или
удаления водяночной жидкости из брюшной полости в последнюю в освободившиеся от сдавливания сосуды устремляется кровь, не доходя до головного
мозга. В головном мозге развивается коллатеральная ишемия.
9.
Ишемия характеризуется уменьшением органа в объеме, бледностью и снижением местнойтемпературы вследствие уменьшения обмена
веществ.
Ишемия искусственно создается при кровотечениях
при наложении льда, жгута с целью уменьшения
кровопотери. В других случаях ишемия является
вредным для организма процессом, так как при ней
ухудшается функция органа. Исход ишемии зависит
от степени развитости коллатералей (обходных путей, по которым кровь может поступить в орган).
10.
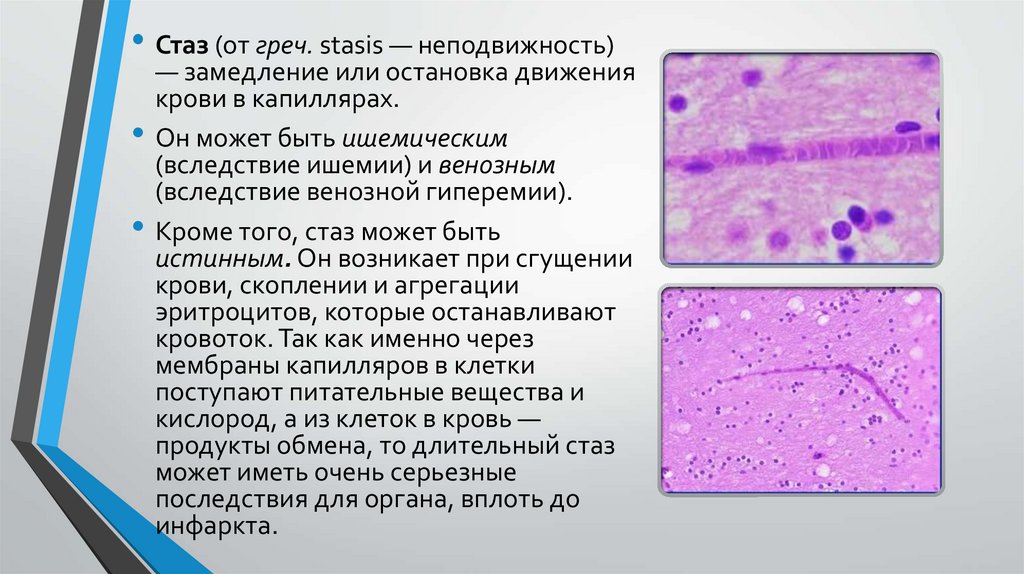
• Стаз (от греч. stasis — неподвижность)— замедление или остановка движения
крови в капиллярах.
• Он может быть ишемическим
(вследствие ишемии) и венозным
(вследствие венозной гиперемии).
• Кроме того, стаз может быть
истинным. Он возникает при сгущении
крови, скоплении и агрегации
эритроцитов, которые останавливают
кровоток. Так как именно через
мембраны капилляров в клетки
поступают питательные вещества и
кислород, а из клеток в кровь —
продукты обмена, то длительный стаз
может иметь очень серьезные
последствия для органа, вплоть до
инфаркта.
11.
• Инфаркт — некроз (омертвение) участка органа, возникающийвследствие нарушения кровоснабжения. Инфаркты чаще наблюдаются
в органах, в которых слабо развиты анастомозы и коллатерали между
артериальными сосудами (почки, сердце, селезенка).
• Большое значение в возникновении инфаркта принадлежит гипоксии —
тканевой кислородной недостаточности.
• В условиях длительной гипоксии обмен веществ изменяется настолько,
что приводит к гибели клеток.
12.
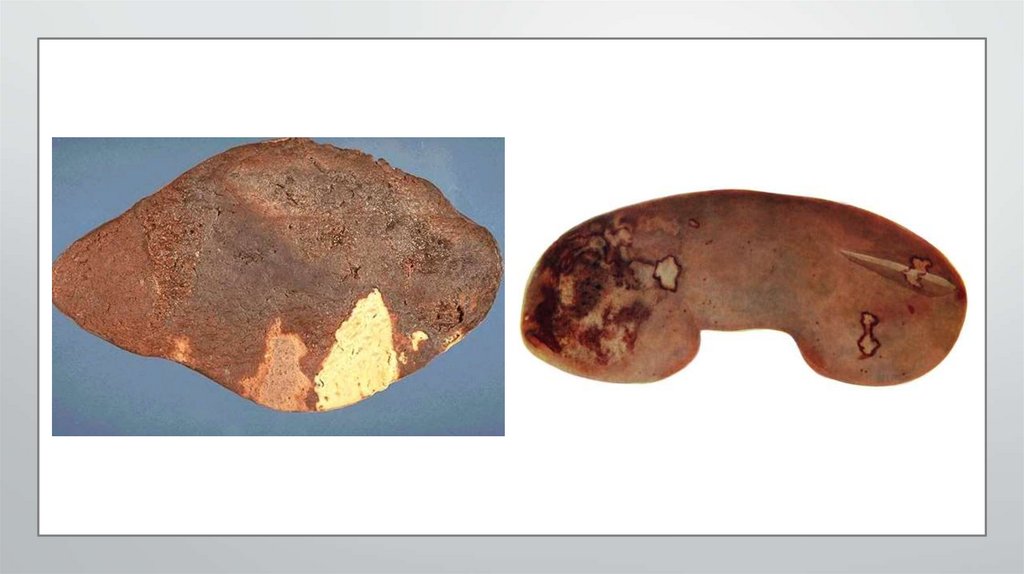
• Различают инфаркты белые(ишемические) и красные (геморрагические).• Белые инфаркты имеют светло-серый цвет с четко обозначенной границей. Они
встречаются в сердце, мозгу и почках.
• Геморрагические инфаркты имеют красный цвет вследствие пропитывания
омертвевшего участка эритроцитами, что бывает, когда по коллатеральным путям кровь
поступает в область ишемии, но так мало и настолько медленно, что ткань омертвевает,
стенки сосудов оказываются разрушенными и эритроциты проникают глубоко в область
некроза. Развиваются в легких, кишечнике, реже в почках и селезенке.
• Внешний вид инфаркта различный. С поверхности они неправильной округлой или
овальной формы, плотноватой или более мягкой по сравнению с нормальной тканью
консистенции, серовато-белого или красного цвета. На разрезе (в почках, селезенке,
легких) участок инфаркта имеет форму треугольника, острие которого обращено к месту
спазма или закупорки, а основание — к поверхности. В сердце, мозгу, кишечнике
инфаркт не имеет конусовидной формы из-за смешанного типа ветвления артерий.
• Очаги некроза при инфарктах очищаются макрофагами, а затем заполняются
соединительной тканью, функция органа при этом навсегда снижается. Обширный
инфаркт жизненно важных органов(сердца, головного мозга) может привести к
внезапной смерти.
13.
14.
• Геморрагии (от лат. haemorrhagia —кровотечение) — состояния, при которых
кровь из просвета сосуда выходит либо в
окружающие ткани (кровоизлияние), либо
во внешнюю среду (кровотечение).
• Кровоизлияния опаснее для организма изза несвоевременного обнаружения и
трудности их остановки.
• По форме и площади их делят на точечные
(петехии и экхимозы), пятнистые,
полосчатые .
• Точечные и пятнистые кровоизлияния
имеют резко очерченные границы, яркокрасный цвет, при надавливании не исчезают. Это отличает их от гиперемированных
мелких сосудов, при надавливании на
которые кровь исчезает, потом появляется
вновь. При имбибициях (посмертное
пропитывание тканей гемоглобином)
очертания пятен неясные, замытые, темноили серо-красного цвета.
15.
Кровотечения в зависимости от характера поврежденногососуда бывают артериальными, венозными и капиллярными.
• Артериальное кровотечение характеризуется сильной
пульсирующей прерывистой струей ярко-красного цвета.
• При венозном кровотечении струя ровная, слабее, цвет
крови темно-красный.
• При капиллярном кровотечении кровь появляется каплями
(например, при ссадинах кожи).
По этиологии геморрагии могут быть травматическими и нетравматическими. В основе нетравматических геморрагий
лежит повышение проницаемости сосудистой стенки без повреждения ее целостности (аллергии, воспаления).
• По продолжительности геморрагии могут быть острыми
(кратковременными) и хроническими (с потерей небольших
количеств крови, но длительные, например, при язвенной
болезни желудка).
16.
• Вследствие геморрагии уменьшаются объем циркулирующейкрови, кровяное давление, количество эритроцитов и лейкоцитов,
что приводит к недостатку кислорода в крови (гипоксемия),
кислородному голоданию в тканях (гипоксия) и снижению
защитных свойств организма.
• Без опасности для жизни происходит потеря 20 % всей цирку-
лирующей крови. Потеря 25-30 % циркулирующей крови является
угрожающей жизни. Внезапная потеря 50 % всей крови считается
смертельной.
• Медленная потеря в течение ряда дней такого же количества
крови почти не дает летальности, так как в этих условиях успевают
мобилизоваться компенсаторные механизмы организма. Они
направлены на ликвидацию гипоксии, повышение артериального
давления и снижение кровопотери. Активизируется система
свертывания крови, и образующиеся сгустки крови закрывают
просветы кровоточащих сосудов. Рефлекторно суживаются
поврежденные сосуды и расширяются сосуды сердца, головного
мозга, чтобы жизненно важные органы минимально испытывали
дефицит крови. Циркулирующая кровь пополняется кровью из
депо, а также тканевой жидкостью. Все это приводит к
нормализации кровяного давления. Гипоксия компенсируется
учащением дыхания и сердцебиения. В дальнейшем
стимулируется повышение образования эритроцитов, лейкоцитов
и белков крови.
17.
• Тромбоз (от греч. thrombos — ком,сгусток) — прижизненное
свертывание крови в просвете
сосуда с частичной или полной его
закупоркой. Образующийся
сгусток крови называется
тромбом. Причины
внутрисосудистого
тромбообразования составляют
триаду: повреждение сосудистой
стенки, изменение качественного
состава крови и замедление
скорости кровотока. В каждом
отдельном случае один из
факторов оказывается ведущим.
Кроме кровеносных, тромбы могут
образовываться и в
лимфатических сосудах.
18.
По составу тромбы бывают белые, красные, смешанные и гиалиновые.• Белый тромб серовато-белого цвета, состоит из склеившихся тромбоцитов,
лейкоцитов и фибрина, образуется чаще в артериях.
• Красный тромб состоит из эритроцитов, лейкоцитов, фибрина и небольшого
количества тромбоцитов, образуется чаще в венах.
• Смешанный тромб сочетает участки белого и красного тромбов.
• Гиалиновый тромб редко содержит фибрин, образуется из разрушенных
эритроцитов, тромбоцитов и связывающих белков плазмы крови при стазах,
ожогах, обморожениях и др.
19.
• В зависимости от степени закрытияпросвета сосуда различают
пристеночные и обтурационные
тромбы.
• Пристеночный тромб заполняет только
часть просвета сосуда, развивается в
крупных сосудах и в полостях сердца по
типу белого тромба и состоит из
головки, тела и хвоста. На эндокарде он
имеет вид небольших очаговых
наложений, а на клапанах сердца — вид
бородавок, внешне напоминающих
цветную капусту.
• Обтурационный (закупоривающий)
тромб полностью закрывает просвет
сосуда, образуется преимущественно в
небольших сосудах.
20.
• Патогенез тромбоза кратко можно представить следующим образом. Призамедлении скорости кровотока происходит скопление тромбоцитов, они
разрушаются, сталкиваясь с клетками крови и поврежденной стенкой сосуда.
Происходит выделение тромбоцитарного и тканевого тромбопластина, который
действует на протромбин крови, превращая его в тромбин. Тромбин стимулирует
перевод фибриногена в фибрин. В грубых нитях фибрина запутываются
форменные элементы крови, образуя тромб.
К благоприятным исходам тромбов относят асептическое расплавление тромба
под влиянием фибринолитических ферментов крови. В крупных тромбах может
произойти организация — замещение расплавляющейся тромботической массы
соединительной тканью. Кроме того, в тромбе могут возникнуть сквозные
каналы, которые выстилаются эндотелием, что частично восстанавливает
кровоток, — это называется канализацией тромба. Наконец, может случиться
петрификация — отложение в тромбе солей кальция.
Из неблагоприятных исходов следует назвать отрыв кусочков тромба и
превращение их в эмболы, а также септическое расплавление тромба, которое
происходит при участии гноеродных бактерий и сопровождается нередко
развитием септикопиемии.
Последствия тромбоза зависят от величины и характера расположения тромба,
значимости сосуда, степени развитости коллатералей. В венозном сосуде тромб
вызывает венозную гиперемию, в артериальном — ишемию. Особенно опасны
тромбы в сосудах сердца, чаще всего из-за их возникновения развивается
инфаркт миокарда.
Тромбы необходимо отличать от посмертных сгустков крови. Тромбы прочно
связаны со стенкой сосудов, крошатся при попытке их удалить, плотной
консистенции, матовые. Посмертный сгусток крови легко извлекается из сосуда,
рыхлый, эластичный, блестящий.
21.
• Эмболия (от греч. embole — вбрасывание) —закупорка кровеносного или лимфатического
сосуда частицами, занесенными током крови или
лимфы и в норме там не встречающимися. Эти
частицы могут быть эндогенного и экзогенного
происхождения.
• К эмболии эндогенного происхождения относят
тромбоэмболию (закупорка сосуда оторвавшимся
тромбом), жировую эмболию (закупорка сосуда
каплями жира из желтого костного мозга при
переломе трубчатых костей), тканевую эмболию
(закупорка сосуда кусочками поврежденной ткани, а
также клетками злокачественной опухоли).
• К экзогенной эмболии относят воздушную
(возникает при внутрисосудистых инъекциях
лекарственных средств с воздухом и при ранении
крупных вен, засасывающих атмосферный воздух в
связи с низким в них давлением), газовую
(кессонная болезнь), микробную, паразитарную и
эмболию инородными телами.
• Последствия эмболии такие же, как тромбоза. Но
эмболия опаснее тем, что возникает внезапно,
поэтому компенсаторные механизмы могут не
включиться. Особенно опасна эмболия сосудов
мозга и артерий малого круга кровообращения,
приводящая организм к смерти.
22.
• Расстройства лимфообращения проявляются застоем лимфы влимфатических сосудах, выделением ее из сосудов, эмболией
лимфатических сосудов.
• Застой лимфы встречается в крупных сосудах брыжейки и грудном
лимфатическом протоке от сдавливания их опухолями, рубцами,
паразитами и т. п. При переполнении лимфой сосуды имеют сероватобелый цвет с извилистыми ходами. На разрезе выделяется мутноватая
водянистая жидкость — лимфа.
• Лимфоистечение (выделение лимфы наружу) и лимфоизлияние (скопление
лимфы в полости, образовавшейся в результате расслоения тканей лимфой,
вышедшей из разрыва лимфатических сосудов) возникают при повреждении или увеличении проницаемости лимфатических сосудов.
• Эмболия лимфатических сосудов вызывается паразитами, частицами
злокачественных опухолей при прорастании ими лимфатических сосудов,
гнойными массами и т. п. По приводящим сосудам они могут попадать в
лимфоузлы и далее по отводящим сосудам разноситься по организму.
Поэтому для патологоанатомической диагностики заболеваний большое
значение имеет состояние лимфоузлов.
23.
Отек и водянка.• К внутренней среде организма помимо крови и лимфы относится тканевая
(межклеточная) жидкость. Она образуется, с одной стороны, из жидкой части
крови с питательными веществами, с другой — из метаболитов клеток.
Излишнее скопление жидкости в тканях называется отеком ( греч. oedema).
• Важную роль в развитии отеков играют осмотическое и онкотическое давление.
Осмотическое давление создается низкомолекулярными органическими
соединениями (глюкоза, молочная кислота, кетоновые тела и др.) и ионами Na,
К, Cl и др. Если концентрация этих веществ и ионов увеличивается, то по закону
осмоса жидкость (вода) перемещается в их сторону — в сторону повышенного
осмотического давления, где и задерживается. Онкотическое давление
определяется концентрацией коллоидных структур — белков, пептидов,
которые являются гидрофильными и способны удерживать воду. Одним из
главных патогенетических факторов образования отеков является снижение
онкотического и осмотического давления крови и повышение их в тканях. Тогда
жидкость, мало удерживаемая веществами крови, переходит в сторону
гидрофильных соединений тканей.
24.
• Другими факторами патогенеза отеков являются повышение проницаемости сосудистой стенки и увеличение ги-дростатического давления крови. Отечная жидкость называется транссудатом. Транссудат содержит до 3 % белков,
мало солей, почти не имеет клеток крови.
В зависимости от причин, вызвавших отеки, их делят на застойные, почечные, токсические, воспалительные, кахексические (голодные), эндокринные и нейрогенные.
Застойные отеки отмечают при венозных и лимфатических застоях, вызванных сдавливанием сосудов, недостаточной
деятельностью сердца и т. п. Основной патогенетический фактор — повышение гидростатического давления крови.
Почечные отеки возникают при заболеваниях почек, что приводит к потере белка крови и выделению его с мочой.
Одновременно в тканях накапливаются соли. Эти факторы в основном определяют задержку воды в тканях.
Токсические отеки бывают при увеличении проницаемости сосудистой стенки. Они возникают, например, при
аллергии. При вдыхании хлора, аммиака развивается отек легких, при попадании иприта на кожу — отек кожи. Ряд
инфекций (сибирская язва) вызывает интоксикацию организма с признаками отека гортани, глотки и т. д.
Воспалительные отеки развиваются на основе повышения осмотического давления в очаге воспаления вследствие
активного разрушения клеток и распада веществ.
Кахексические (голодные) отеки возникают при истощении организма, вызванном инфекцией, инвазией, опухолью,
голоданием. Основной фактор патогенеза — снижение онкотического давления крови.
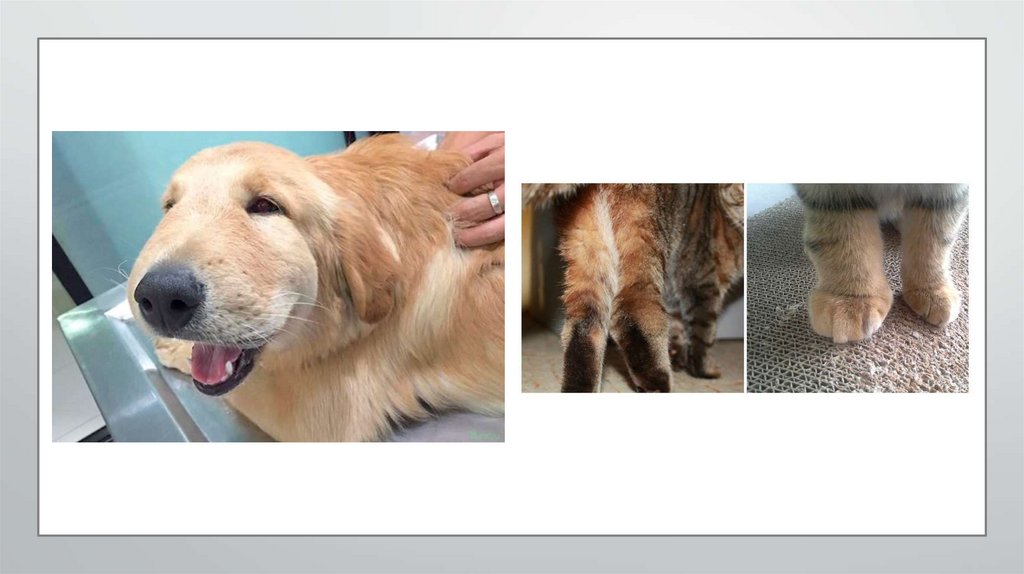
Эндокринные отеки отмечают при ослаблении функции щитовидной железы. Недостаточное поступление йода,
входящего в состав ее гормонов, приводит к накоплению коллоидов и образованию отека и области шеи, морды и
груди — микседемы.
Нейрогенные отеки связаны с нарушением деятельности нервов, обеспечивающих тонус сосудов и трофику тканей.
При этом нарушается кровообращение, в тканях накапливаются недоокисленные продукты, повышающие
осмотическое давление и проницаемость капилляров.
Клинические признаки отека: увеличение объема участка ткани, понижение температуры и эластичности ткани, при
надавливании образуется ямка, которая исчезает не сразу. Отеки развиваются преимущественно в рыхлой соединительной ткани (подкожная клетчатка, подслизистая ткань)
25.
26.
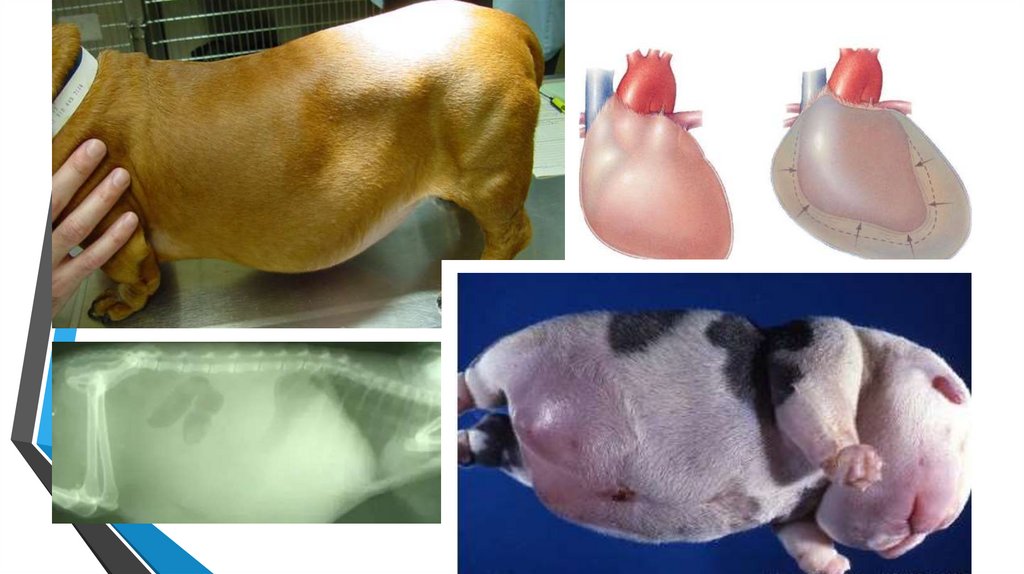
• Водянка — скопление транссудата в естественной полости.• Водянка брюшной полости (асцит) вызывается застоем крови в системе воротной
вены при поражениях печени (цирроз, опухоль), а также при сердечной
недостаточности.
• Гидроторакс — водянка плевральной полости — развивается при патологии
легких и нарушении крово- и лимфообращения грудной полости.
• Водянка перикардиальной полости (гидроперикард) возникает при нарушении
кровообращения в перикарде и эндокарде.
• Водянка желудочков мозга (гидроцефалия) связана с нарушением обмена между
спинномозговой жидкостью и кровью.
• Количество транссудата в некоторых случаях может достигать десятков литров.
Так, при асците у коров и лошадей обнаруживали 50-100 л транссудата, а в
полостях сердечной сумки — 5-10 л. Скопление транссудата вызывает сильное
расширение соответствующих полостей, сдавливание и смещение органов,
нарушение в них крово- и лимфообращения. При гидроцефалии атрофируется
мозговое вещество. Нередко водянки заканчиваются летально. При устранении
причин транссудат может рассасываться, и органы возвращаются к нормальному
состоянию. Неумелое быстрое выведение транссудата может привести к коллапсу
со смертельным исходом.





















 Медицина
Медицина