Похожие презентации:
Хроническая сердечная недостаточность (ХСН)
1.
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯНЕДОСТАТОЧНОСТЬ
(ХСН)
Профессор кафедры факультетской терапии,
д.м.н. Ольга Викторовна Лышова
2.
План лекцииОпределение понятия ХСН. Распространённость, годовая
смертность и частота госпитализации больных с ХСН в
России
Этиология. Особенности патогенеза систолической и
диастолической ХСН
Диагностические критерии систолической и диастолической
сердечной недостаточности
Примеры заболеваний, приводящие к разным видам ХСН
Клинические симптомы и синдромы, выявляемые при
левожелудочковой и правожелудочковой недостаточности
Лабораторная и инструментальная диагностика ХСН
Прогностически неблагоприятные факторы течения ХСН
Классификация ХСН. Примеры формулировки диагноза
3.
Определение понятия«хроническая сердечная недостаточность» (ХСН)
(Ю.Н. Беленков, 2001)
ХСН - это синдром, развивающийся в
результате различных заболеваний
сердечно-сосудистой системы,
приводящих к снижению насосной
функции сердца, хронической
гиперактивации нейрогормональных
систем, и проявляющийся одышкой,
сердцебиением, повышенной
утомляемостью, ограничением
физической активности и избыточной
задержкой жидкости в организме
4.
ХСН – это осложнение сердечно-сосудистогозаболевания (основного заболевания)
Основное заболевание – это патологическое состояние,
которое в данный момент и при данных условиях
представляют наибольшую угрозу для жизни больного,
требуют проведения первоочередных лечебных
мероприятий, служит причиной для обращения за
медицинской помощью в лечебное учреждение и
которое, само по себе, или через свои осложнения ведёт к
смерти
Осложнение основного заболевания – патологический
процесс, патогенетически связанный с основным
заболеванием, но формирующий симптомы качественно
отличные от основного заболевания
5.
Распространнёность и годовая смертность больныхс ХСН в Российской Федерации
(по данным на 2002 г.)
Распространённость 7,9 млн. человек, из них
клинически выраженная у 5,1 млн., терминальная – у
2,4 мил.
Распространённость с возрастом увеличивается: в
возрастной группе от 20 до 29 лет составляет 0,3%
случаев, 90 лет и старше – 70%
Распространённость растёт в среднем на 1,2 человека
на 1000 населения в год за счёт более высокой
заболеваемости у мужчин в возрасте от 40 до 59 лет и
женщин от 70 до 89 лет
Годовая смертность больных с клинически
выраженной ХСН составляет 12%, т.е. за год умирает
612 тыс. больных
6.
Длительность госпитализаций (в днях) приобострении ХСН в разных странах
(Gothenburgh, Eropean CHF meeting, 1999)
30
п
р
о
ц
е
н
т
ы
27
25
20
15
14,5
10
14
7,7
11,6
8,1
5
0
ВКБР
США
Н.Зел Швеция Италия Россия
7.
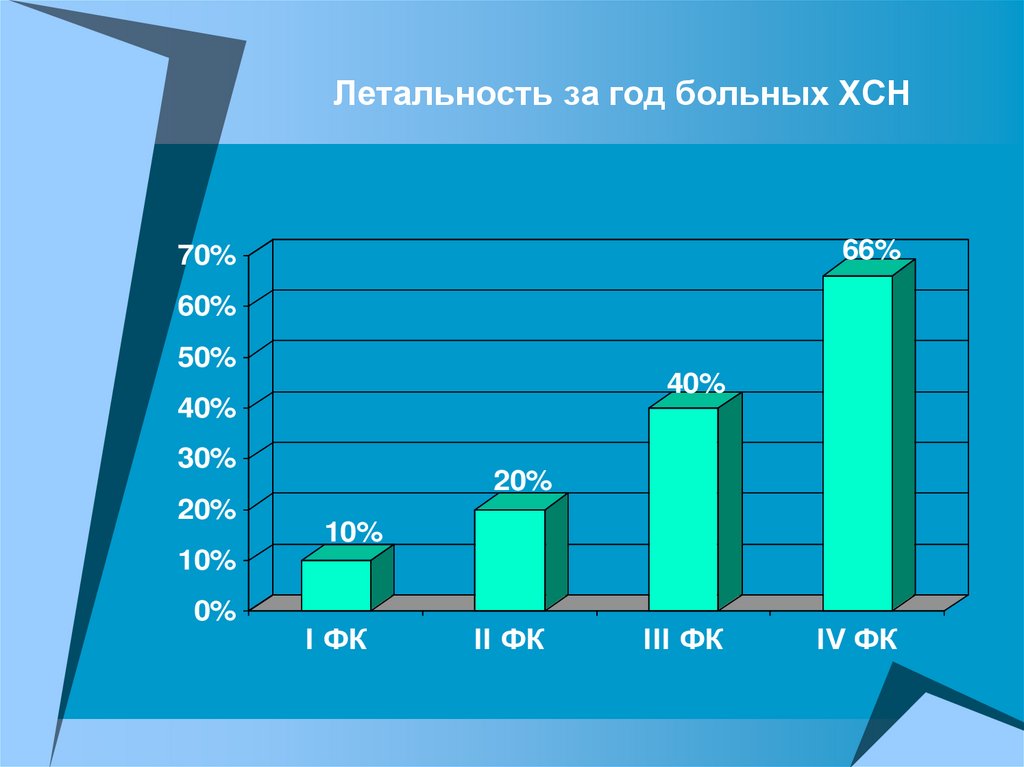
Летальность за год больных ХСН66%
70%
60%
50%
40%
40%
30%
20%
20%
10%
10%
0%
I ФК
II ФК
III ФК
IV ФК
8.
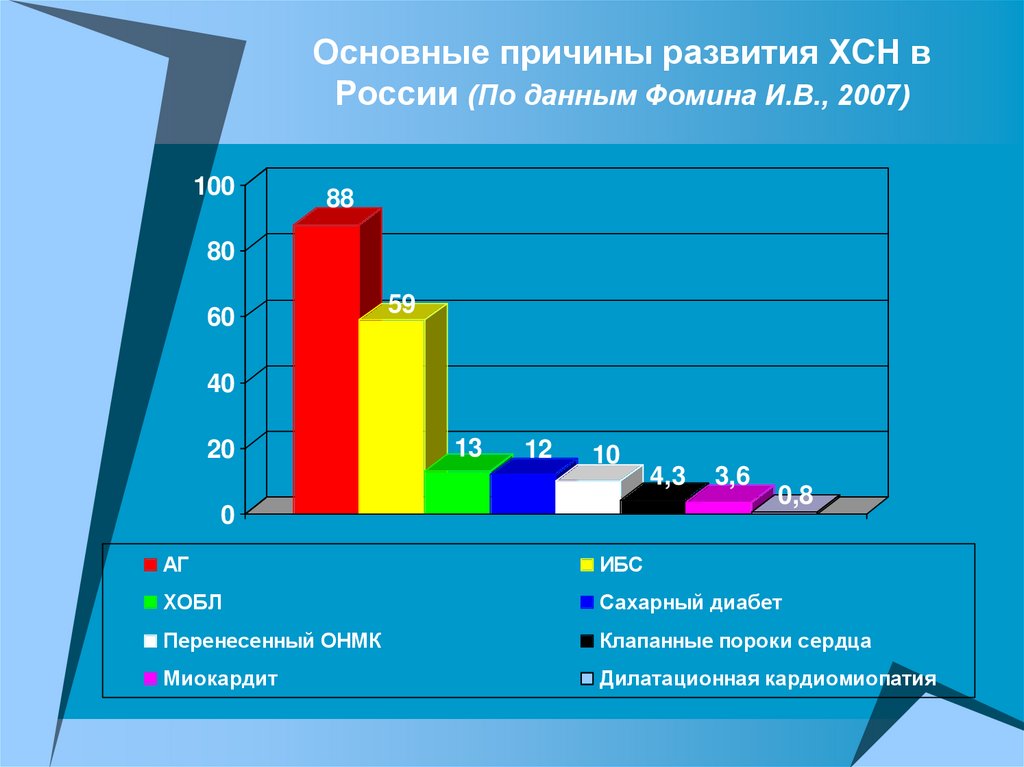
Основные причины развития ХСН вРоссии (По данным Фомина И.В., 2007)
100
88
80
60
59
40
20
13
12
10
0
4,3
3,6
0,8
АГ
ИБС
ХОБЛ
Сахарный диабет
Перенесенный ОНМК
Клапанные пороки сердца
Миокардит
Дилатационная кардиомиопатия
9.
Терминология.ПО ХАРАКТЕРУ НАРУШЕНИЯ ФУНКЦИИ
ЛЕВОГО ЖЕЛУДОЧКА выделяют:
Систолическую сердечную недостаточность
Сердечную недостаточность с сохранённой
систолической функцией (с сохранённой
фракцией выброса левого желудочка)
Диастолическую сердечную недостаточность
Комбинированную систолическую и
диастолическую недостаточность
10.
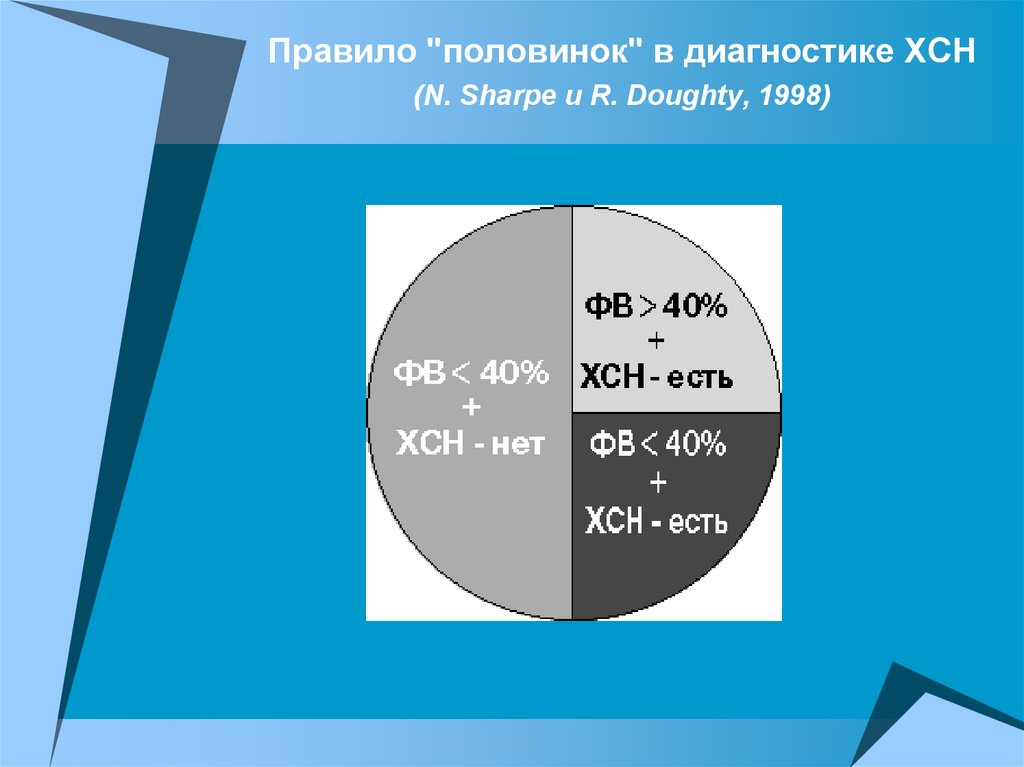
Правило "половинок" в диагностике ХСН(N. Sharpe и R. Doughty, 1998)
11.
Особенности функции левого желудочка в норме (а),при систолической (б) и диастолической (в) формах ХСН.
Внизу показана зависимость конечно-диастолического давления
(КДД) от конечно-дистолического объёма (КДО) левого желудочка
12.
Диагностические критерии систолическойсердечной недостаточности
Наличие клинических признаков ХСН
(одышка, утомляемость, влажные хрипы
в лёгких, отёки и др.)
2. Сниженная сократительная способность
миокарда (фракция выброса левого
желудочка меньше 45–50%)
3. Наличие объективных признаков
дисфункции сердца
1.
13.
Диагностические критерии диастолическойсердечной недостаточности
Наличие клинических признаков ХСН
(одышка, утомляемость, влажные хрипы
в лёгких, отёки и др.)
2. Нормальная или незначительно сниженная
сократительная способность миокарда
(фракция выброса левого желудочка больше
45–50%)
3. Наличие объективных признаков,
свидетельствующих о нарушении
расслаблении и наполнении ЛЖ и/или
признаках повышенной жёсткости ЛЖ
1.
14.
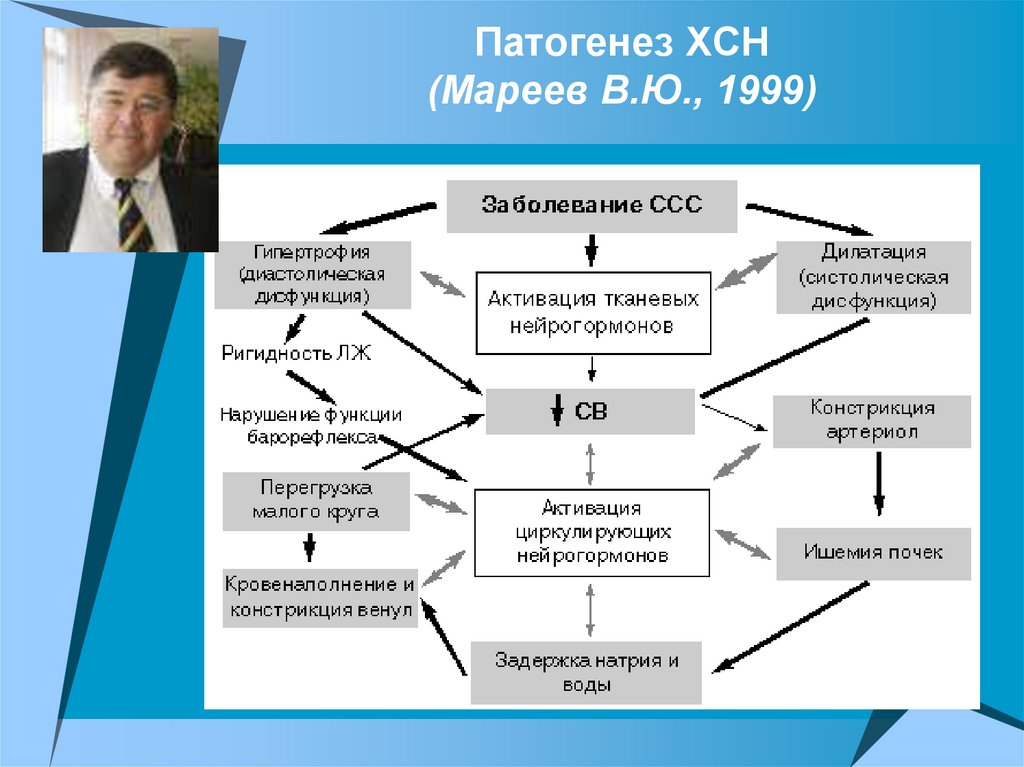
Патогенез ХСН(Мареев В.Ю., 1999)
15.
Заболевания, приводящие кразным видам ХСН
Левожелудочковая
ХСН
Ишемическая
болезнь сердца,
Артериальная
гипертензия,
Миокардит,
Гипертрофическая
кардиомиопатия,
Митральная
недостаточность,
Пороки аортального
клапана
Правожелудочковая
ХСН
Констриктивный
перикардит
Хроническое
лёгочное сердце
Миксома правого
предсердия
Пороки
трикуспидального
клапана, клапана
лёгочной артерии
Бивентрикулярная
ХСН
Дилатационная
кардиомиопатия
Миокардит
Алкогольное
поражение сердца
16.
Клинические симптомы и синдромылевожелудочковой ХСН, выявляемые при
осмотре больного
Одышка, ортопноэ, кардиальная астма
Цианоз губ, мочек ушей, кончиков пальцев (акроцианоз)
Холодные кожные покровы рук и ног с подчеркнутым
сосудистым рисунком
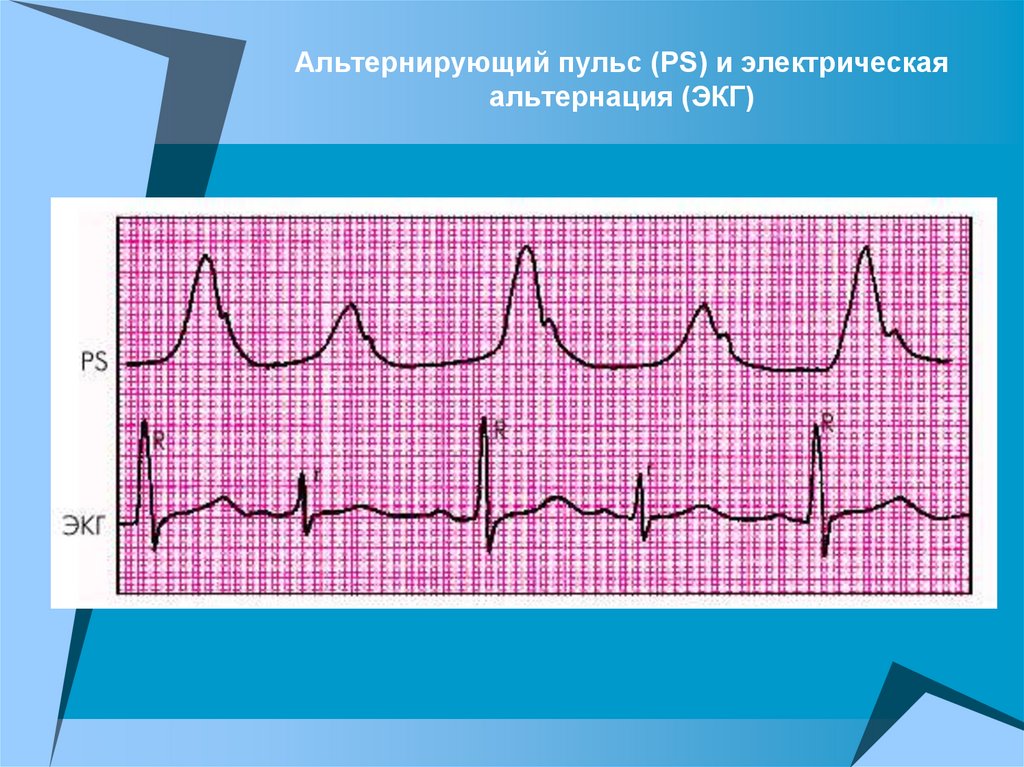
Альтернирующий пульс (pulsus alternans)
Перкуссия лёгких: лёгочный звук с коробочным оттенком,
притупление в задне-нижних отделах при гидротораксе
Изменение дыхания: жёсткое, крепитация, влажные незвонкие
мелкопузырчатые хрипы
Осмотр сердца: изменение локализации верхушечного толчка,
появление сердечного толчка, изменение границ
относительной тупости сердца
При аускультации сердца: нарушения сердечного ритма,
тахикардия, ритм галопа, шумы
При тяжёлой ХСН: артериальная гипотензия
17.
Вынужденное положение больного с хроническойсердечной недостаточностью, застоем в малом круге
кровообращения и приступами сердечной астмы
18.
Механизм возникновения периферическогоцианоза (акроцианоза) у больных ХСН
19.
Альтернирующий пульс (PS) и электрическаяальтернация (ЭКГ)
20.
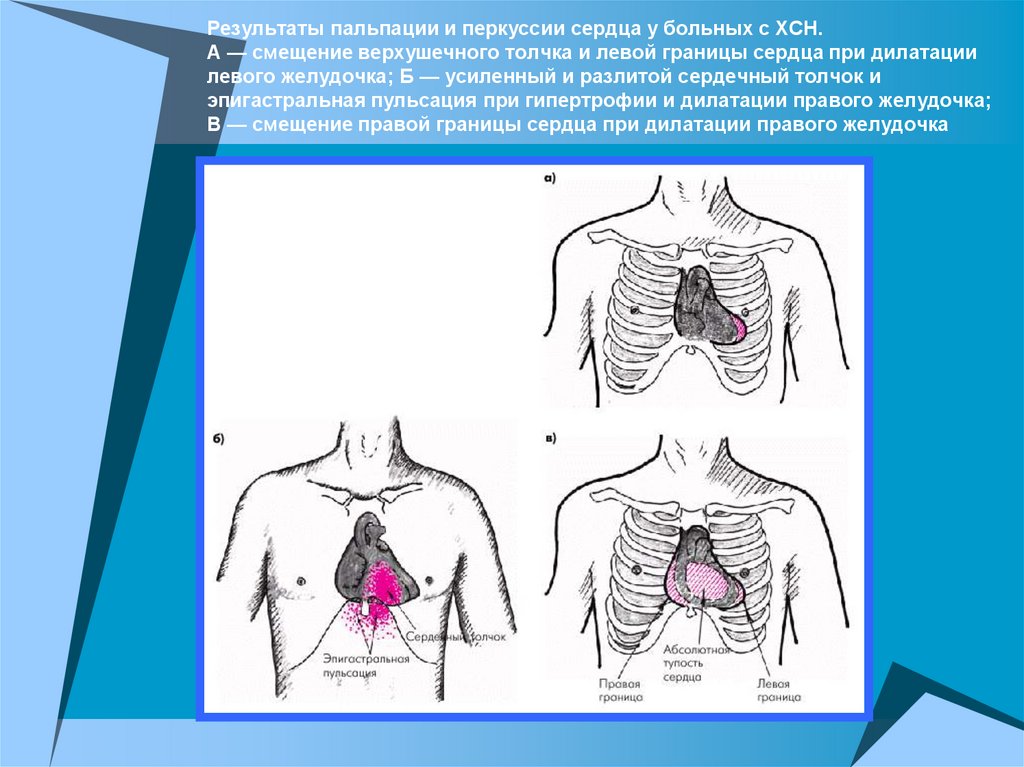
Результаты пальпации и перкуссии сердца у больных с ХСН.А — смещение верхушечного толчка и левой границы сердца при дилатации
левого желудочка; Б — усиленный и разлитой сердечный толчок и
эпигастральная пульсация при гипертрофии и дилатации правого желудочка;
В — смещение правой границы сердца при дилатации правого желудочка
21.
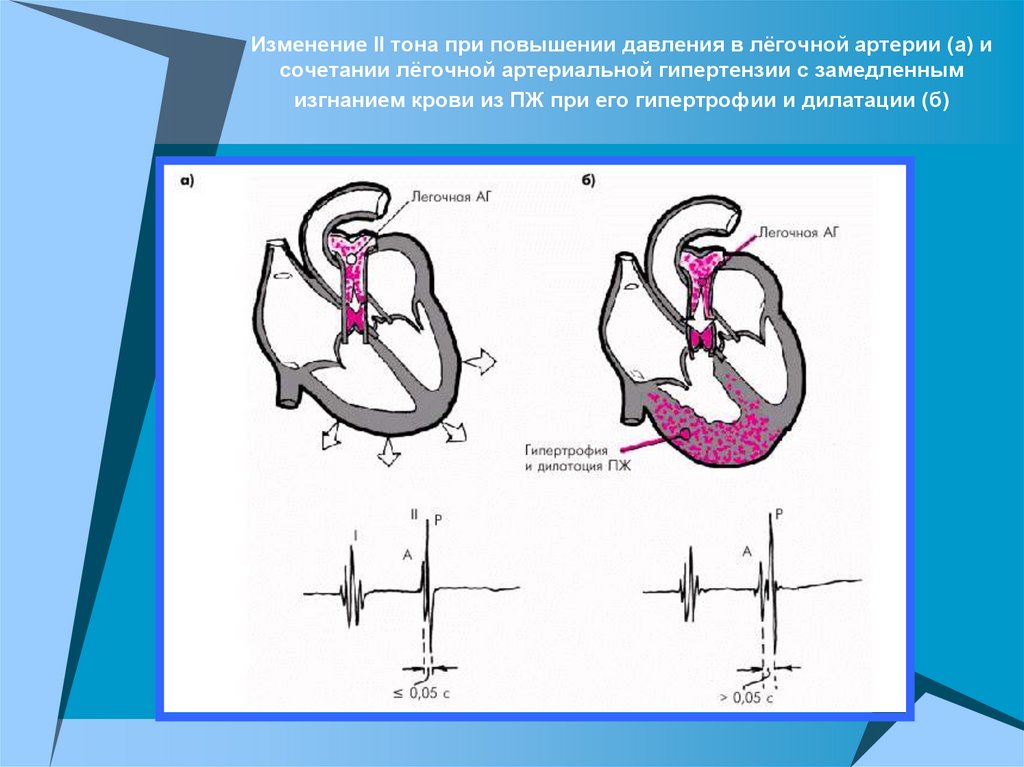
Изменение II тона при повышении давления в лёгочной артерии (а) исочетании лёгочной артериальной гипертензии с замедленным
изгнанием крови из ПЖ при его гипертрофии и дилатации (б)
22.
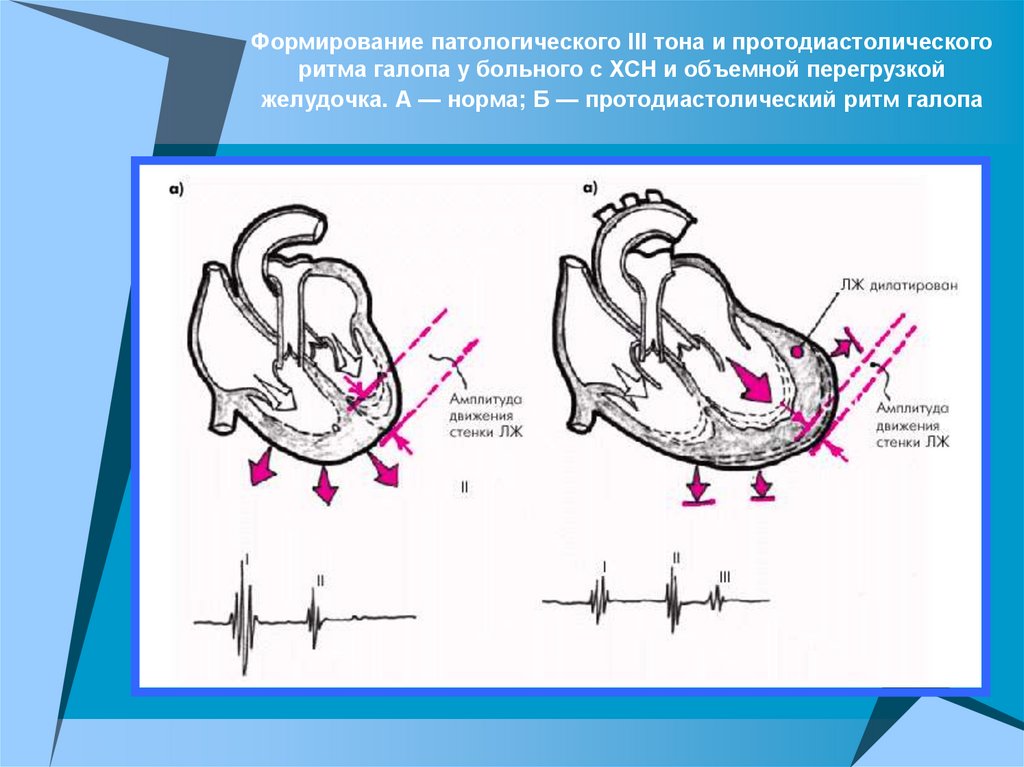
Формирование патологического III тона и протодиастолическогоритма галопа у больного с ХСН и объемной перегрузкой
желудочка. А — норма; Б — протодиастолический ритм галопа
23.
! ЗапомнитеПатологический III тон и, соответственно,
протодиастолический ритм галопа — важнейший
аускультативный признак объёмной перегрузки
желудочка, сопровождающейся его дилатацией.
У больных с систолической формой ХСН ритм
галопа — это “крик сердца о помощи” (В.П.
Образцов). Он появляется при резком ухудшении
сократимости и снижении амплитуды и скорости
диастолического расслабления сердечной мышцы
24.
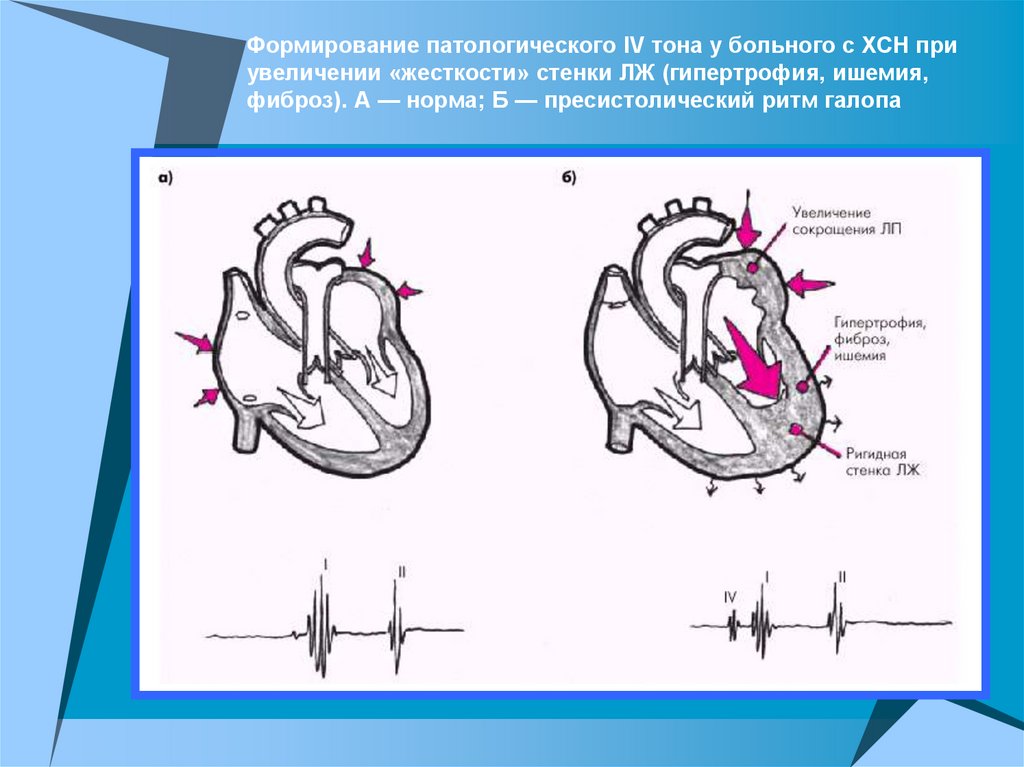
Формирование патологического IV тона у больного с ХСН приувеличении «жесткости» стенки ЛЖ (гипертрофия, ишемия,
фиброз). А — норма; Б — пресистолический ритм галопа
25.
! ЗапомнитеПатологический IV тон сердца и
пресистолический ритм галопа возникает
только при значительной ригидности стенки
желудочка, обусловленной гипертрофией
миокарда, фиброзом сердечной мышцы или
выраженной ишемией, и свидетельствует о
наличии сопутствующей диастолической
дисфункции ЛЖ и повышении давления
наполнения
26.
Клинические симптомы и синдромыправожелудочковой ХСН, выявляемые при
осмотре больного
Уменьшение диуреза, чаще отрицательный
диурез
Жажда, анорексия
Бледная, цианотичная с желтушным оттенком
кожа, субиктеричные склеры
Трофическеи нарушения кожи с лимфореей
и/или трофические изменения кожи нижней
трети голеней с гиперпигментацией и язвами
Набухшие и пульсирующие шейные вены
Снижение мышечной массы, кахексия
Гепатомегалия
Отёки стоп, голеней, поясничной области,
асцит, анасарка
27.
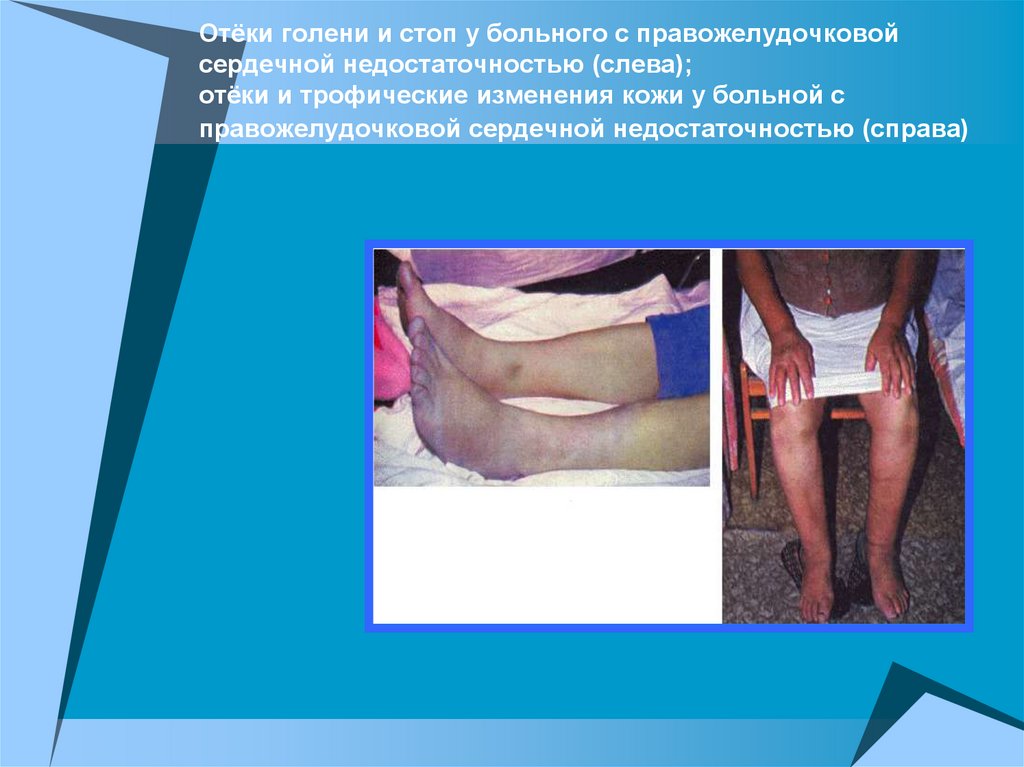
Отёки голени и стоп у больного с правожелудочковойсердечной недостаточностью (слева);
отёки и трофические изменения кожи у больной с
правожелудочковой сердечной недостаточностью (справа)
28.
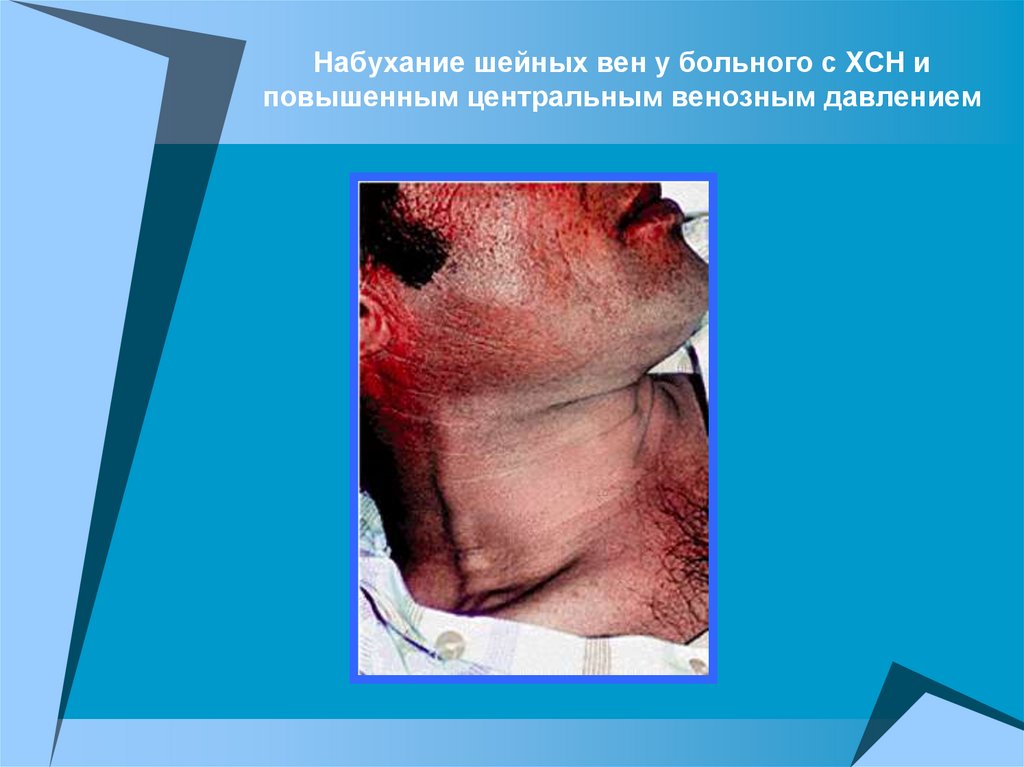
Набухание шейных вен у больного с ХСН иповышенным центральным венозным давлением
29.
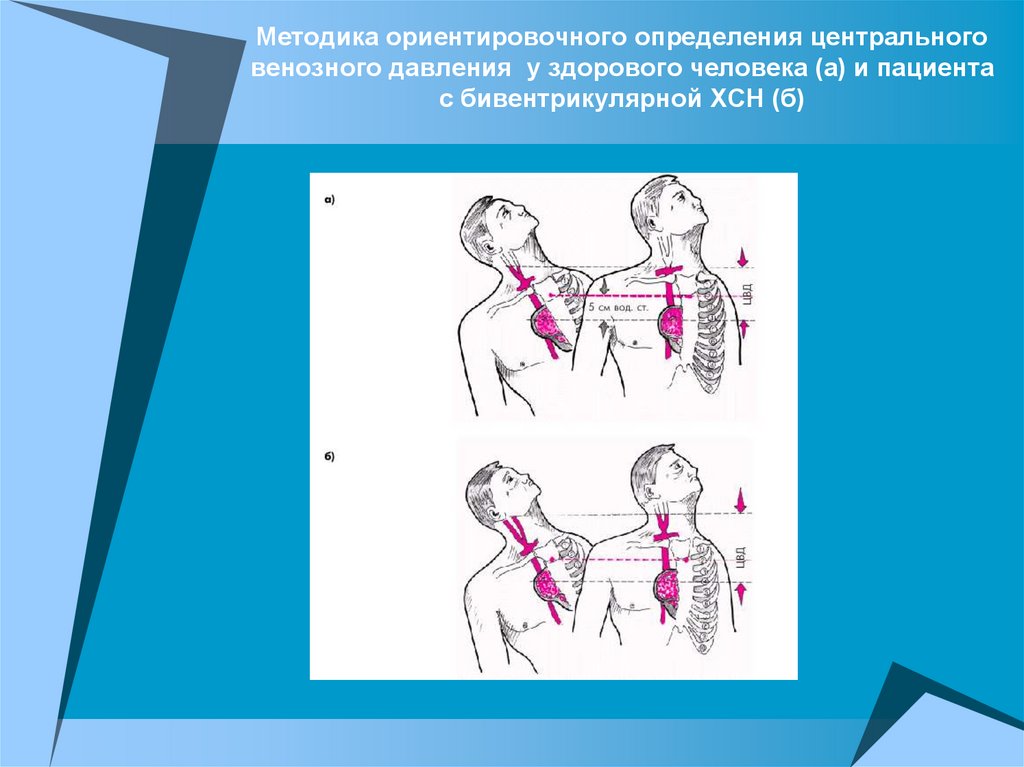
Методика ориентировочного определения центральноговенозного давления у здорового человека (а) и пациента
с бивентрикулярной ХСН (б)
30.
Лицо Корвизара у больной с бивентрикулярной ХСН.Определяется акроцианоз, одутловатость лица,
набухание шейных вен
31.
Лабораторная диагностика ХСНОАК (гемоглобин, эритроциты, лейкоциты,
тромбоциты)
ОАМ (относительная плотность, белок)
БХ крови (креатинин, глюкоза, АЛАТ,
АСАТ, билирубин, холестерин)
Проба Реберга, скорость клубочковой
фильтрации (СКФ)
Электролиты крови (калий, натрий)
Биохимические маркёры – мозговой и
предсердный натрийуретический пептид
32.
Инструментальная диагностика ХСННагрузочные тесты (тест с 6-минутной
ходьбой)
Рентгенография органов грудной клетки
ЭКГ покоя в 12 общепринятых отведениях,
суточное мониторирование ЭКГ с анализом
вариабельности сердечного ритма
Кардиореспираторное ночное
мониторирование
ЭхоКГ
Равновесная радиовентрикулография
Электронно-лучевая томография, ядерномагнитный резонанс
Субэндокардиальная биопсия миокарда
33.
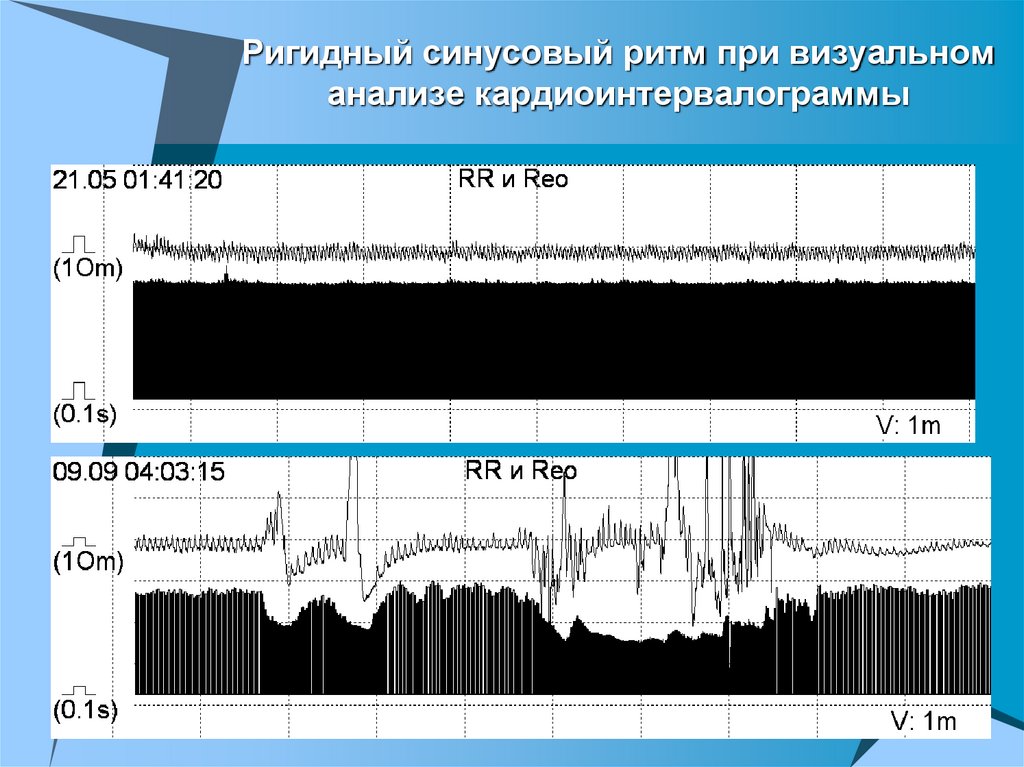
34.
Ригидный синусовый ритм при визуальноманализе кардиоинтервалограммы
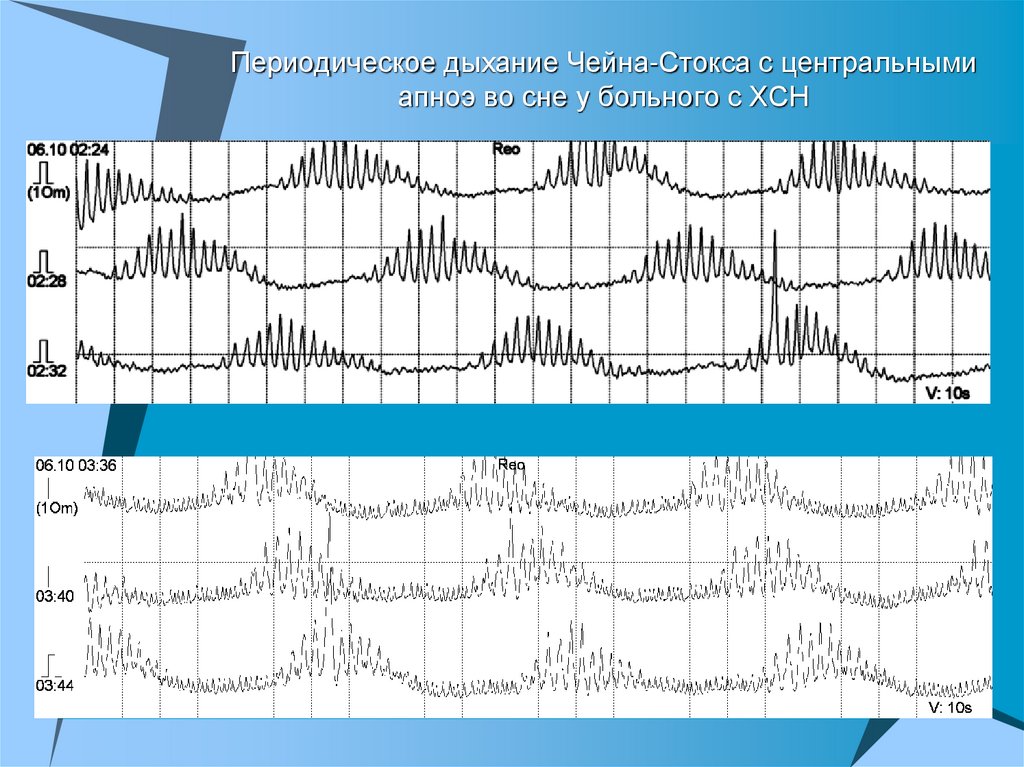
35.
Периодическое дыхание Чейна-Стокса с центральнымиапноэ во сне у больного с ХСН
36.
Прогностически неблагоприятныефакторы течения ХСН
Снижение фракции выброса менее 40% и особенно
менее 20%
Снижение вариабельности сердечного ритма
Желудочковые аритмии и атриовентрикулярная
блокада блокада 2-3 степени
Дыхание Чейна-Стокса с центральными эпизодами
апноэ
Рецидивирующий тромбоэмболический синдром
Повышение фактора некроза опухолей,
натрийуретического пептида
Гипонатриемия менее 133 мэкв/л и гипокалиемия менее
3 мэкв/л
Развитие анасарки
Кахексия сердечного происхождения
37.
Классификация хронической сердечной недостаточности(разработана Н.Д. Стражеско и В.Х. Василенко, а затем Лангом Г.Ф.,
утверждена на 12-м съезде терапевтов, 1934 )
Стадия I
Стадия II А
Стадия II Б
Стадия III
• Компенсированная
• Декомпенсированная, обратимая
Стадия II Б
• Декомпенсированная, малообратимая
• Декомпенсированная, необратимая
38.
СТАДИЯ I (компенсированная)Начальная скрытая недостаточность
кровообращения, проявляющаяся только при
физической нагрузке (одышка, сердцебиение,
чрезмерная утомляемость). В покое эти явления
исчезают. Гемодинамика не нарушена.
Бессимптомная дисфункция левого желудочка
Из монографии М.С. Кушаковского (1998):
Проявляется возникновением при умеренной
физической нагрузке синусовой тахикардией и
одышкой, которые выражены резче и дольше, чем
у здорового человека, выполняющего такую
работу
39.
СТАДИЯ II (декомпенсированная)Выраженная
длительная
недостаточность
кровообращения,
нарушения
гемодинамики выражены в покое (застой в малом и/или большом кругах
кровообращения).
Период А - признаки недостаточности кровообращения в покое выражены умеренно.
Нарушения гемодинамики лишь в одном из отделов сердечно-сосудистой системы
(в большом или малом круге кровообращения). Адаптивное ремоделирование
сердца и сосудов
Период Б - окончание длительной стадии, выраженные гемодинамические нарушения, в
которые вовлечена вся сердечно-сосудистая система (и большой, и малый круги
кровообращения). Дезадаптивное ремоделирование сердца и сосудов
Из монографии М.С. Кушаковского (1998):
Стадия II А: помимо усиления тахикардии и одышки, у больного появляются такие
признаки, как акроцианоз, застойные влажные хрипы в нижних отделах обоих
лёгких, умеренное увеличение печени, отёчность на стопах и лодыжках обеих ног;
все эти явления нарастают к концу рабочего дня, но исчезают после ночного отдыха
Стадия II Б: интенсивная одышка беспокоит больного даже при небольшом физическом
или эмоциональном напряжении; появляется ортопноэ, в лёгких сохраняются
признаки хронического венозного застоя, влажные хрипы приобретают стойкий и
более распространённый характер, расширяются ярёмные вены, печень отчётливо
увеличивается и становится плотной, отёки распространяются на голени, бёдра,
определяется выпот в правой плевральной полости (гидроторакс); все эти признаки
сохраняются после ночного отдыха, но могут несколько уменьшаться
40.
СТАДИЯ III(декомпенсированная необратимая)
конечная дистрофическая с тяжелыми нарушениями
гемодинамики, стойкими изменениями обмена веществ
и необратимыми изменениями в структуре органовмишеней (сердце, легкие, сосуды, головной мозг,
почки). Финальная стадия ремоделирования органов
Из монографии М.С. Кушаковского (1998):
Тяжёлая одышка в покое, ортопноэ, ночные пароксизмы удушья
(сердечная астма), интерстициальный и альвеолярный отёк лёгких,
правосторонний гидроторакс, гидроперикард, резкое расширение
ярёмных вен, гепатомегалия, анасарка, асцит, выраженная олигурия.
Синдром сердечной кахексии
41.
Международная функциональная классификация хроническойсердечной недостаточности (разработана Нью-Йоркской сердечной
(кардиологической) ассоциацией,
New-York Heart Association (NYHA) Functional Classification, 1964)
I ФК
II ФК
• Обычная физическая активность не вызывает у
больного слабости, сердцебиения и одышки
• Больной не испытывает ограничений в физической
активности
• Обычная физическая активность сопровождается
появлением у больного слабости, одышки,
сердцебиения
• Умеренное ограничение физической
работоспособности
III ФК
• Физические нагрузки меньше по интенсивности,
чем обычные приводят к появлению у больного
слабости, одышки, сердцебиения
• Выраженное ограничение физических нагрузок
IV ФК
• Отчётливые симптомы застойной сердечной
определяются в покое
• Неспособность выполнять какие-либо, даже
минимальные нагрузки, без появления
дискомфорта
42.
Классификация ХСН, утверждена Российским съездомкардиологов в 2003 г.,
предусматривает объединение классификации ХСН
по стадиям (классификация Стражеско-Василенко) и ФК
(по NYHA).
Выставление в диагнозе не только стадии, но и ФК
позволяет разделить тяжесть заболевания и субъективное
самочувствие больного, поскольку стадийность болезни
(поражения сердца) не связана напрямую с ФК
(переносимостью физической нагрузки).
43.
44.
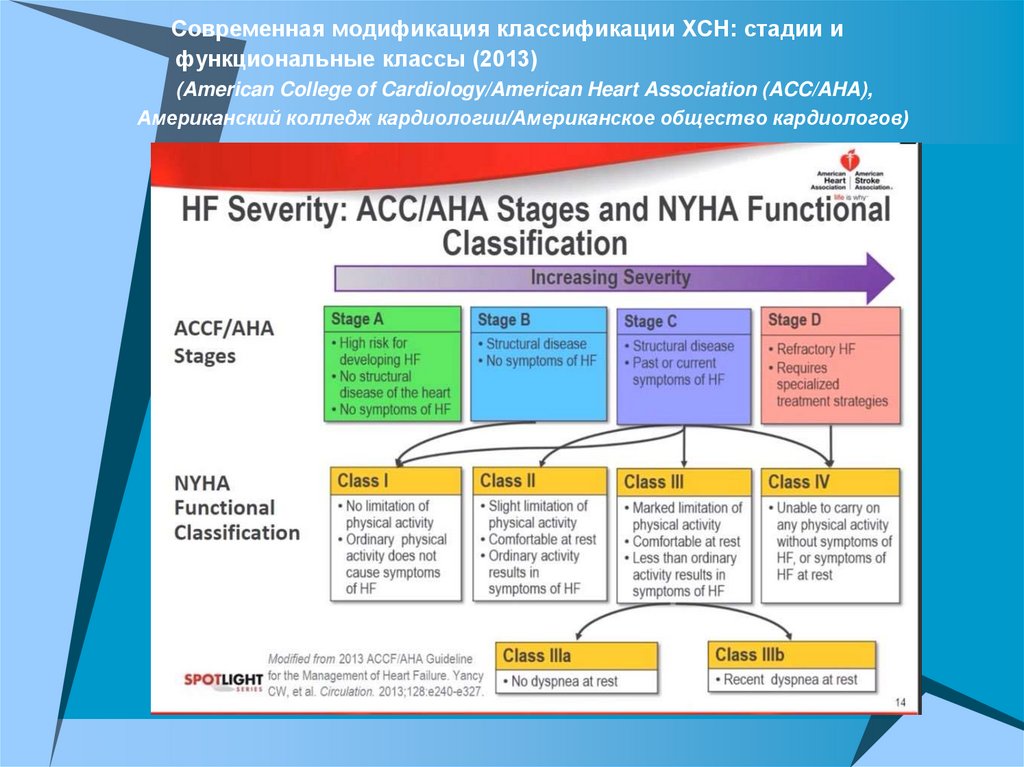
Современная модификация классификации ХСН: стадии ифункциональные классы (2013)
(American College of Cardiology/American Heart Association (ACC/AHA),
Американский колледж кардиологии/Американское общество кардиологов)
45.
Параметры физической активности и потреблениякислорода у больных с различными ФК хронической
сердечной недостаточности (по NYHА)
ФК ХСН
по NYHA
Дистанция
6-минутной ходьбы,
м
Максимальное
потребление
кислорода,
мл/мин/м2
Норма
>551
22,1
I ФК
426-550
18,1-22,0
II ФК
300-425
14,1-18,0
III ФК
150-300
10,1-14,0
IV ФК
<150
< 10,0
46.
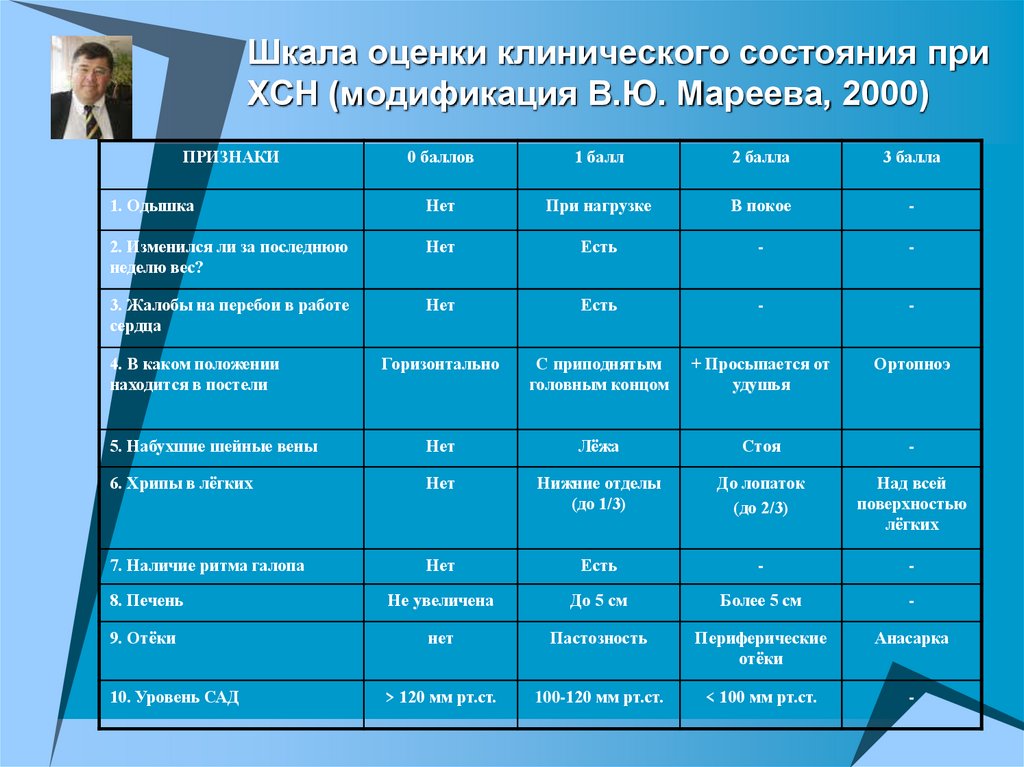
Шкала оценки клинического состояния приХСН (модификация В.Ю. Мареева, 2000)
0 баллов
Полное отсутствие
признаков ХСН
≤ 3 баллов
I ФК
4-6 баллов
II ФК
7-9 баллов
III ФК
> 9 баллов
IV ФК
47.
Шкала оценки клинического состояния приХСН (модификация В.Ю. Мареева, 2000)
ПРИЗНАКИ
0 баллов
1 балл
2 балла
3 балла
1. Одышка
Нет
При нагрузке
В покое
-
2. Изменился ли за последнюю
неделю вес?
Нет
Есть
-
-
3. Жалобы на перебои в работе
сердца
Нет
Есть
-
-
Горизонтально
С приподнятым
головным концом
+ Просыпается от
удушья
Ортопноэ
5. Набухшие шейные вены
Нет
Лёжа
Стоя
-
6. Хрипы в лёгких
Нет
Нижние отделы
(до 1/3)
До лопаток
(до 2/3)
Над всей
поверхностью
лёгких
7. Наличие ритма галопа
Нет
Есть
-
-
8. Печень
Не увеличена
До 5 см
Более 5 см
-
9. Отёки
нет
Пастозность
Периферические
отёки
Анасарка
> 120 мм рт.ст.
100-120 мм рт.ст.
< 100 мм рт.ст.
-
4. В каком положении
находится в постели
10. Уровень САД
48.
Шкала оценки клинического состояния приХСН (модификация В.Ю. Мареева, 2000)
0 баллов
Полное отсутствие
признаков ХСН
≤ 3 баллов
I ФК
4-6 баллов
II ФК
7-9 баллов
III ФК
> 9 баллов
IV ФК
49.
! ЗапомнитеСтадии ХСН по классификации
Н.Д. Стражеско и В.Х. Василенко
соответствуют четырём функциональным
классам по классификации NYHA:
ХСН I стадии — I ФК по NYHA
ХСН I стадии — II ФК по NYHA
ХСН IIА стадии — III ФК по NYHA
ХСН IIБ–III стадии — IV ФК по NYHA
50.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗАОсновное заболевание: ИБС: Постинфарктный
кардиосклероз (Q ИМ от июня 2003 г.). Атеросклероз
коронарных артерий. Осложнение: ХСН II A по
левожелудочковому типу, III ФК.
Гипертоническая болезнь II стадии. Степень АГ 1.
Дислипидемия. Гипертрофия левого желудочка. Риск 3
(высокий). Осложнение: ХСН I стадии, I ФК.
Дилатационная кардиомиопатия. Осложнения: Полная
блокада левой ножки пучка Гиса. ХСН IIБ, IV ФК.
51.
Основные цели при лечении ХСНУстранение симптомов заболевания
Защита органов-мишеней (сердце, почки,
мозг, сосуды, мускулатура) от поражения
Улучшение качества жизни пациентов
Уменьшение числа госпитализаций
Улучшение прогноза (продление жизни)
52.
Лечение ХСН. Немедикаментозное лечениеОграничение физических нагрузок в период
декомпенсации
Ограничение употребления поваренной
соли до 1,5-3 г/сут
Ограничение жидкости до 1,2-1,5, редко до
1 л/сут
Запрещается употребление алкоголя
Отказ от курения
53.
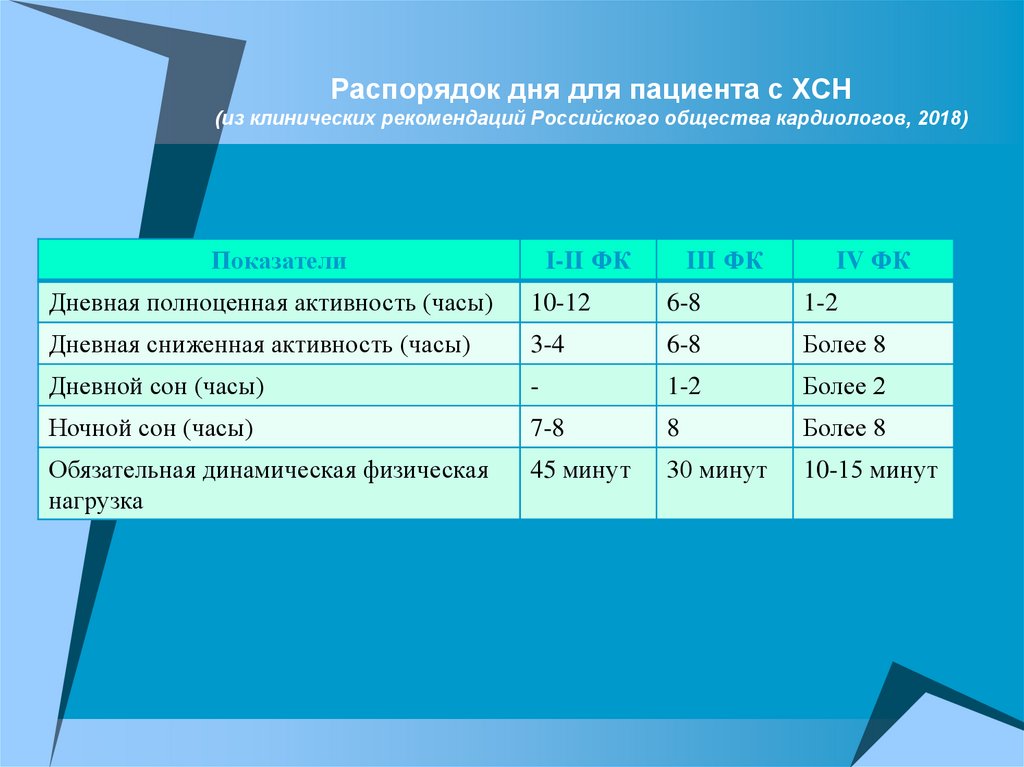
Распорядок дня для пациента с ХСН(из клинических рекомендаций Российского общества кардиологов, 2018)
Показатели
I-II ФК
III ФК
IV ФК
Дневная полноценная активность (часы)
10-12
6-8
1-2
Дневная сниженная активность (часы)
3-4
6-8
Более 8
Дневной сон (часы)
-
1-2
Более 2
Ночной сон (часы)
7-8
8
Более 8
Обязательная динамическая физическая
нагрузка
45 минут
30 минут
10-15 минут
54.
Лечение ХСН. Медикаментозное лечениеОсновные классы лекарственных препаратов:
Ингибиторы АПФ
Антагонисты рецепторов ангиотензина II
Бета-адреноблокаторы (бисопролол, метопролол сукцинат,
карведилол, небиволол)
Селективный ингибитор If-каналов синусового узла (при
непереносимости БАБ)
Антагонисты минералокортикоидных рецепторов
альдостерона
Дуретики
Сердечные гликозиды
Омега-3 полиненасыщенные жирные кислоты
Новый препарат: ингибиторы ангиотензиновых рецепторов и
неприлизина
55.
Медикаментозное лечение ХСНДополнительные лекарственные препараты:
Статины (только при ИБС)
Непрямые антикоагулянты (при МА)
-
-
Второстепенные лекарственные препараты:
Периферические вазодилататоры
Блокаторы медленных кальциевых каналов
- Антиаритмики
- Антиагреганты
- Негликозидные инотропные средства
- Глюкокортикостероиды
-
-
56.
57.
Лечение ХСН.Электрофизиологические методы
Ресинхронизация левого и правого желудочка
трёхкамерным электрокардиостимулятором (ЭКС)
Постановка обычных ЭКС
Постановка кардиовертера-дефибриллятора
58.
Mieczyslaw (Michel) Myrowski(1924-1990)
59.
Лечение ХСН. Хирургическое лечениеРеваскуляризация миокарда
Коррекция клапанных пороков
Хирургическое ремоделирование сердца
(вентрикулотомия, использование сеток)
Использование аппаратов вспомогательного
кровообращения (обходной, искусственный левый
желудочек)
Трансплантация сердца
60.
В 1999 г. в России создано Обществосердечной недостаточности, в задачи
которого входит проведение
статистических исследований по
распространенности ХСН в России,
учёта реального положения дел с
лечением этого синдрома и широкое
внедрение современных принципов
терапии
www.OSSN.ru









































 Медицина
Медицина