Похожие презентации:
Фибрилляция предсердий
1.
ЭКГ из личного архива2.
3.
ЭКГ из личного архива Лышовой О.В..4.
Р. Адамс (R. Adams, 1827) и Г.И. Сокольский (1836) – первые описания нерегулярного
пульса у больных с ревматизмом и митральным стенозом
С.П. Боткин (1885) описал феномен дефицита пульса (pulsus deficiens)
Э. Марей (E. Marey, 1863) – первая регистрация и публикация кривых пульса, полученных у
больного с митральным стенозом (Сфигмограф Марея, рис. 1)
В. Эйнтховен (W. Einthoven, 1906) – регистрация первой ЭКГ у больного с фибрилляцией
предсердий (рис. 2)
Т. Льюис (T. Lewis), 1912 – опубликовал статью, озаглавленную «Мерцание предсердий», в
которой он ввёл термин f-волны, а также описал действие дигиталиса, связанное с
замедлением желудочкового ритма «путем усиления предсуществующей АВ блокады сердца»
В. Ослер (W. Osler, 1912) в восьмом издании своего знаменитого учебника впервые
появился раздел «Фибрилляция сердца»
Г.Ф. Ланг (1916) – впервые в России ввёл термин «фибрилляция предсердий»
Рис. 1
Рис. 2
5.
Фибрилляцияушек сердца
Rothberger C.
Winterberge H.
1909
Ланг Георгий Фёдорович
1916
delirium cordis
Bouland
1835
pulsus irregularis et
perpetuus
H. Hering
1903
Sir W. Osler
1912
нем.
Vorhofflimmern
Мерцательная
аритмия
arrhythmia perpetua
arrhythmia completa
arrhythmia absoluta
англ. Atrial
Fibrillation
6.
7.
ЭКГ из личного архива Лышовой О.В.8.
oМерцательная аритмия – это сложное нарушение ритма, при
котором нарушаются все функции сердца: автоматизм,
возбудимость, проводимость, сократимость
o
Мерцательная аритмия – это обобщающее понятие,
включающее в себя две родственные, но различные
предсердные тахиаритмии: мерцание предсердий
(фибрилляция предсердий) и трепетание предсердий
(точнее нерегулярное трепетание, или трепетание
предсердий II типа)
o
В 2005 году Всероссийское научное общество кардиологов
(ВНОК) поддержало термин «фибрилляция предсердий»,
публикация первых рекомендаций по диагностике и лечению
фибрилляции предсердий, основанные на принципах
доказательной медицины
9.
10.
1)– любая впервые
зарегистрированная ФП вне зависимости от длительности аритмии
2)
– повторно возникающая (эпизод продолжительностью более
30 с) ФП, самостоятельно прекращающаяся в течение 7-и суток от начала приступа. К
пароксизмальной также относят ФП, купированную с помощью медикаментозной или
электрической кардиоверсии до 48 часов от начала аритмии
3)
– впервые выявленная или повторно возникающая ФП
длительностью более 7 суток, не способная к спонтанному прерыванию и требующая
для своего устранения проведения электрической или медикаментозной
кардиоверсии
4)
– ФП продолжительностью более года, если
принимается решение о восстановлении синусового ритма с помощью кардиоверсии
или радикального интервенционного (катетерная аблация) и/или хирургического
лечения
5)
– аритмия продолжительностью более 7 суток, если попытки ее
устранения неэффективны или по тем или иным причинам принимается решение об
отсутствии необходимости восстановления и сохранения синусового ритма. Последнее
подразумевает отказ от проведения кардиоверсии или других способов
интервенционного или хирургического лечения, направленного на нормализацию
сердечного ритма
11.
ЭКГ из личного архива Лышовой О.В.12.
На долю фибрилляции предсердий (ФП) приходится:до 40% всех нарушений сердечного ритма
1/3 госпитализаций по поводу всех нарушений сердечного
ритма
NOTA BENE! Сегодня ФП (преимущественно пароксизмальные
формы) приобрела характер эпидемического распространения
13.
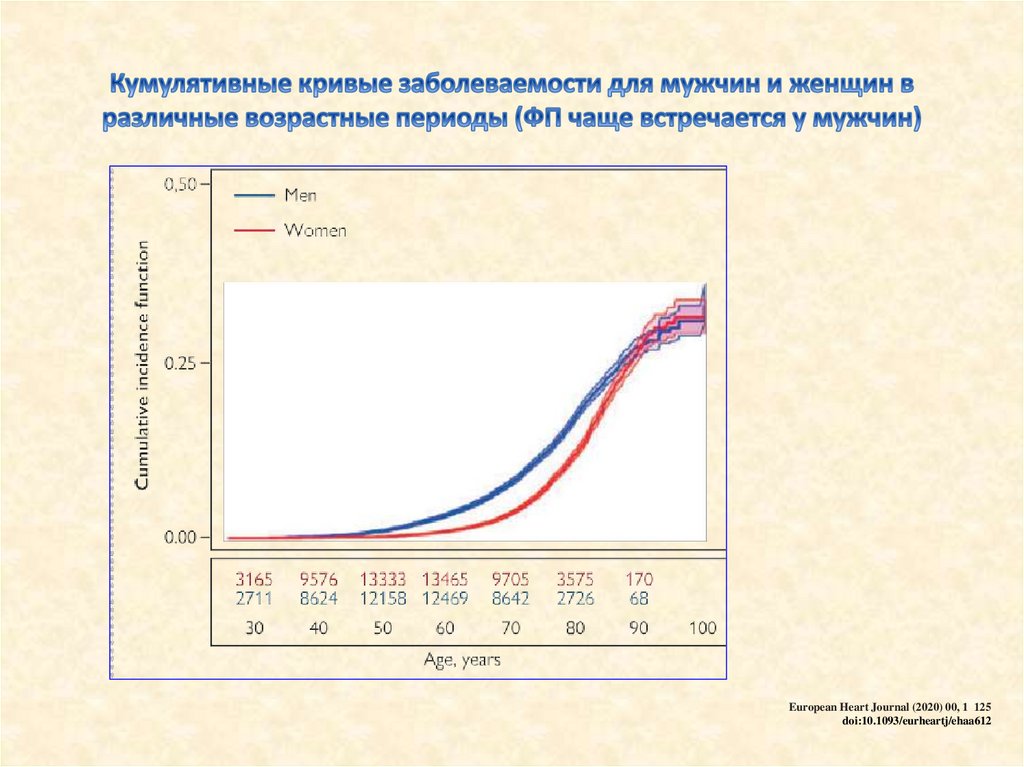
По данным популяционных исследований фибрилляцияпредсердий (ФП) встречается:
0,4 % в общей популяции
Динамика представленности ФП у лиц 65 лет и
старше в странах Европы в период с 2016 по 2060 гг.
<1% у больных до 60 лет
5% у больных 60 лет
10% у больных 70 лет
20% у больных 80 лет
European Heart Journal (2020) 00, 1 125
doi:10.1093/eurheartj/ehaa612
14.
—European Heart Journal (2020) 00, 1 125
doi:10.1093/eurheartj/ehaa612
15.
По данным Фремингемского исследования(39 лет наблюдения)
30
25
20
мужчины
женщины
% 15
10
5
0
ХСН+
ХСН-
16.
European Heart Journal (2020) 00, 1 125doi:10.1093/eurheartj/ehaa612
17.
Тромбоэмболические осложнения (транзиторная ишемическая атакагoловного мозга, ишемический кардиоэмболический инсульт,
тромбоэмболии сосудов конечностей и инфаркты внутренних органов)
Частота развития ишемического инсульта у пациентов с
фибрилляций предсердий (ФП) составляет в среднем 5% в
год, что в 2-7 раз выше, чем у лиц без ФП
Каждый шестой ишемический инсульт происходит у больного с
ФП
ФП является причиной когнитивных дисфункций, включая сосудистую
деменцию. У больных с ФП ухудшается качество жизни, снижается
толерантность к физическим нагрузкам, появляется и/или прогрессирует
дисфункция левого желудочка с развитием сердечной недостаточности
Смертность среди пациентов с ФП примерно в два раза выше,
чем у больных с синусовым ритмом, и взаимосвязана со
степенью тяжести основного заболевания сердца
18.
ЭКГ из личного архива Лышовой О.В.19.
ВОЗРАСТ >60 летМУЖСКОЙ ПОЛ
ФП
ГЕНЕТИКА
Этническая
принадлежность
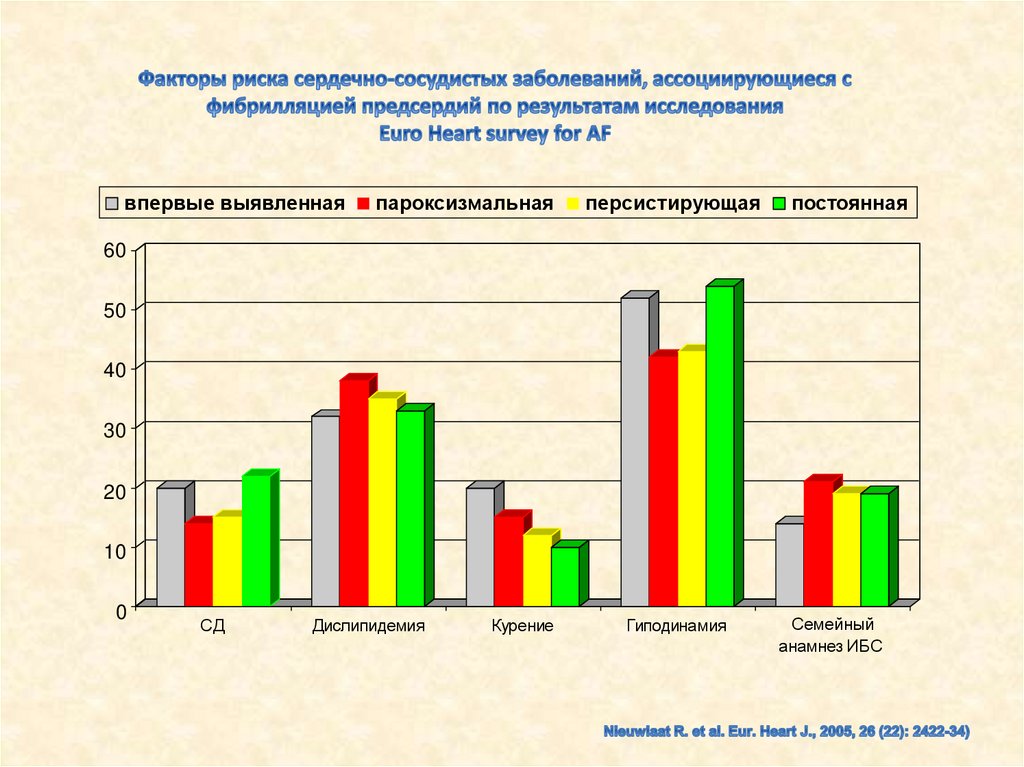
20.
впервые выявленнаяпароксизмальная
персистирующая
постоянная
60
50
40
30
20
10
0
СД
Дислипидемия
Курение
Гиподинамия
Семейный
анамнез ИБС
21.
впервые выявленнаяпароксизмальная
АГ
ХСН
персистирующая
постоянная
70
60
50
40
30
20
10
0
ИБС
Клапанные
пороки
КМП
ХОБЛ
Патология
щитовидной
железы
22.
При наличии обструктивной или центральной форм синдромаапноэ во сне риск развития ФП возрастает в 2–4 раза.
Патогенетические механизмы этого взаимодействия остаются
недостаточно изученными
Пароксизмы ФП возникают в период сна у 3–5% больных с
синдромом обструктивного апноэ во сне (СОАС)
Результаты 5-летнего наблюдения среди группы лиц с ожирением
свидетельствуют о значительном числе новых случаев ФП при
наличии СОАС (4,3 против 2,1% больных без этого состояния)
Постоянная ФП с высокой частотой встречается у больных с
декомпенсированной хронической сердечной недостаточностью,
что повышает риск развития центральных форм нарушения
регуляции дыхания, в частности дыхание Чейна-Стокса
23.
ЭКГ из личного архива Лышовой О.В.24.
Аутосомно-доминантная модель ФПФП наследуется с высокой степенью пенетрантности
Наследственная ФП часто ассоциируется с другими кардиологическими
генными заболеваниями (первичная миокардиопатия, синдром
Вольфа-Паркинсона-Уайта, синдром длинного и короткого QT)
В некоторых случаях ФП может представлять собой моногенное
заболевание
В большинстве случаев возникновению ФП способствует сочетание
полиморфизма определенных генов (генов-кандидатов). Например,
генов бета1- и альфа-адренорецепторов и др. Мутации генов белков
калиевых каналов миоцитов заключаются в повышении их функции,
что приводит к укорочению потенциала действия и эффективного
рефрактерного периода предсердий
Морфологическим субстратом электрогенеза ФП может быть
генетически детерминированное несовершенство развития
соединительной ткани в эмбриогенезе
25.
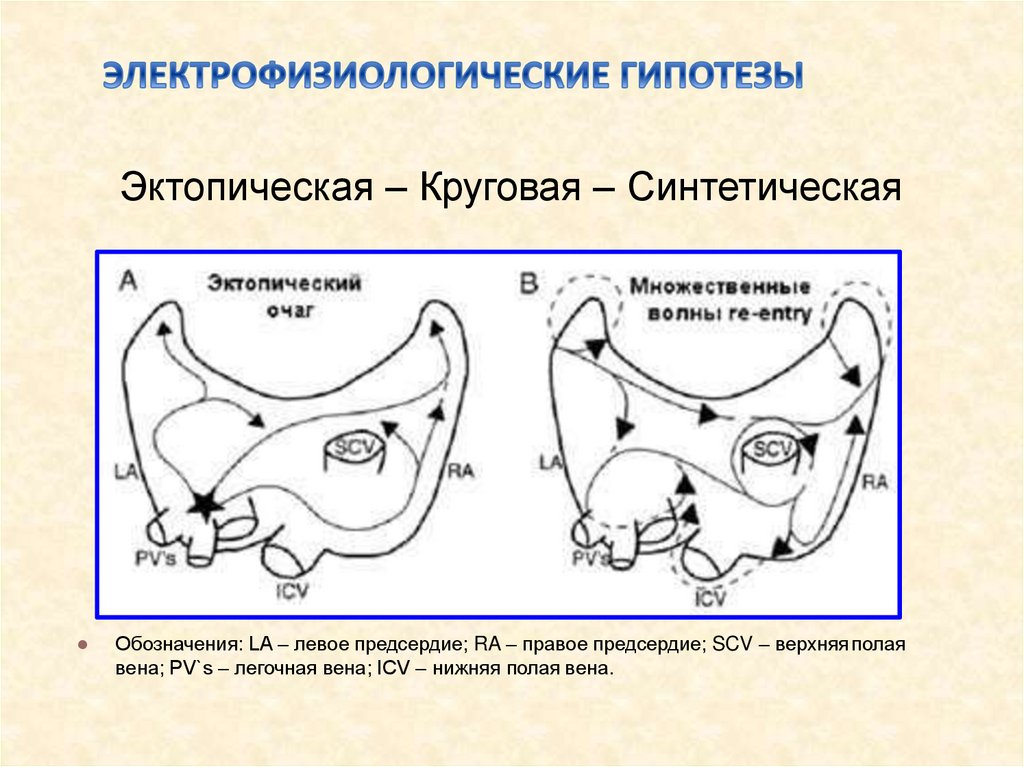
Эктопическая – Круговая – СинтетическаяОбозначения: LA – левое предсердие; RA – правое предсердие; SCV – верхняя полая
вена; PV`s – легочная вена; ICV – нижняя полая вена.
26.
Пример эктопической теории патогенеза ФП. Электрофизиологическими механизмами подобной очаговойактивности является триггерная активность или повторный вход возбуждения (re-entry) в мышечных
волокнах, выстилающих устья легочных вен в местах их впадений в предсердия
Фрагмент динамической ЭКГ в отведениях V4, V2, V5. Возникновение ФП вследствие частой
эктопической активности из устья легочной вены.
Обозначения: стрелками обозначена частая эктопическая активность из устья легочной вены
(частая ранняя предсердная экстрасистолия по типу «Р на Т») (из Евразийских клинических
рекомендаций по диагностике и лечению ФП, Голицын С.П. и др. )
27.
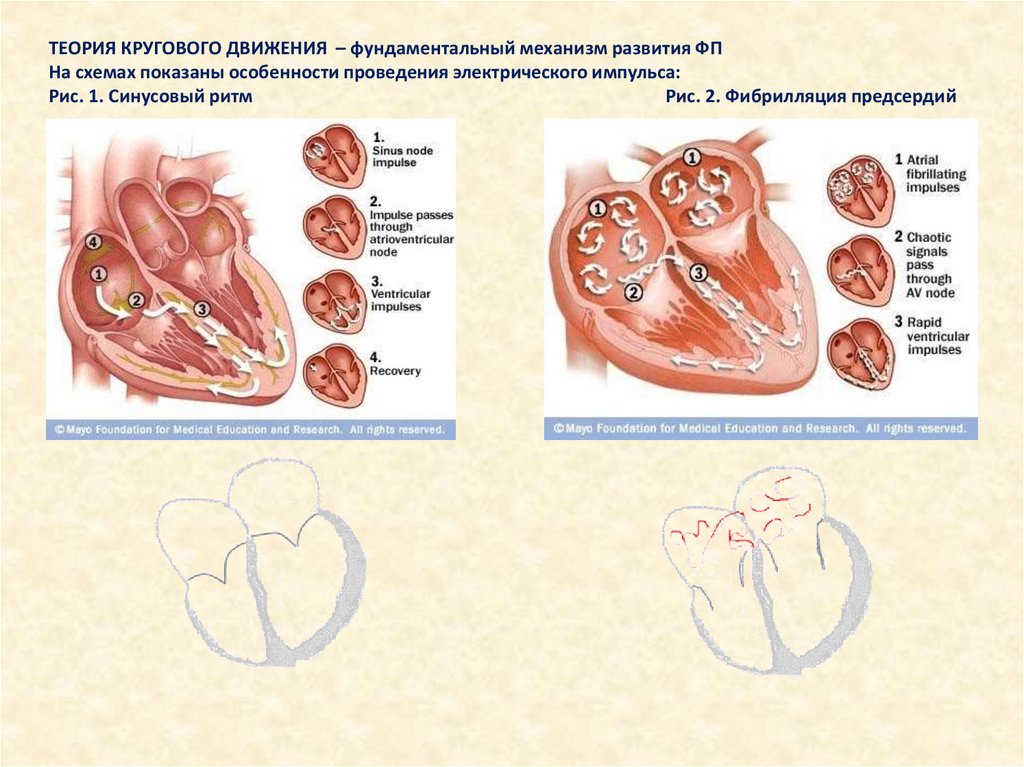
ТЕОРИЯ КРУГОВОГО ДВИЖЕНИЯ – фундаментальный механизм развития ФПНа схемах показаны особенности проведения электрического импульса:
Рис. 1. Синусовый ритм
Рис. 2. Фибрилляция предсердий
28.
Схема создания механизма «повторного входа возбуждения» (re-entry) вклетках Пуркинье (механизм микроповторного входа)
Условия возникновения механизма re-entry:
1. Наличие двух путей проведения импульса,
имеющих общие начало и конец
2. Односторонняя блокада импульса в одном из
двух путей
3. Замедление скорости проведения импульса
Р
В
А
М
Сокращения и обозначения:
Р – одна клетка Пуркинье
А и В – две веточки клетки Пуркинье
М – одна клетка сократительного миокарда.
Заштрихованный участок – однонаправленная блокада проведения импульса. Стрелками
обозначен ход волны возбуждения: сплошная линия – распространение импульса в
антероградном направлении, пунктирной – в ретроградном направлении.
29.
Показатели, свидетельствующие о готовностипредсердий к фибрилляции
АНАТОМИЧЕСКИЕ
(структурные)
ФУНКЦИОНАЛЬНЫЕ
(электрофизиологические)
увеличение объема предсердий
особенно левого
расширение ушка левого
предсердия и нарушение его
функции
внутрисердечные тромбы и опухоли
расширение лёгочных вен
экспрессия генов ионных каналов
нарушения межклеточного
проведения
апоптоз миоцитов предсердий
интерстициальный фиброз
укорочение эффективного
рефрактерного периода предсердий
перегрузка миоцитов предсердий ионами
кальция
триггерная активность или
автоматизм миоцитов
предсердий
снижение скорости проведения импульса
по предсердиям
гетерогенность рефрактерности
предсердий
дисперсия проводимости
гиперчувствительность к катехоламинам
30.
Электрофизиологические измененияпредсердий, вызванные ФП,
взаимосвязаны с анатомическим
ремоделированием и наоборот
Фибрилляция предсердий порождает
фибрилляцию предсердий – память сердца
31.
ЭКГ из личного архива32.
КЛИНИЧЕСКИЕ ФОРМЫ ФП, распознавание которых важнодля подбора индивидуального лечения!
Изолированные формы (вагусная и адренергическая
нейровегетативная, нейровегетативная без преобладания
какого-либо отдела).
Дистрофические, эндокринные (алкогольная,
тиреотоксическая, гипокалиемическая).
Механические (застойно-гемодинамические): при
митральном стенозе, перикардите, в остром периоде
инфаркта миокарда, после коронарной реваскуляризации
миокарда, у больных с кардиомиопатиями и пролапсом
митрального клапана
Особые:
при
синдроме
Вольфа-Паркинсона-Уайта,
органической дисфункции синусового узла, синдроме сонного
апноэ.
33.
ПОНЯТИЕ О ДЕФИЦИТЕ ПУЛЬСА«Беря руку больного, вы
прежде всего должны
отметить, что пульс мал и
давление в артерии
слабое, мне кажется, что
не каждая волна
одинаковой величины, что
она бывает то больше, то
меньше, и это состояние
меняется, делаясь то
более редким, более
заметным, то становясь
едва уловимым».
1885 год
Боткин Сергей Петрович (1832-1889)
34.
Портрет Иосифа Бродского,работа Ильи Клейнера (1991 г.)
Иосиф Бродский (1940-1996)
– поэт, эссеист, драматург,
переводчик, лауреат
Нобелевской премии по
литературе 1987 года.
С 33 лет страдал
приступами стенокардии.
В анамнезе: несколько
инфарктов миокарда; две
операции аорто-коронарного шунтирования.
Вредные привычки: курение,
алкоголь, крепкий кофе.
Наследственный
кардиологический анамнез
отягощён .
«Сердце скачет как белка, в хворосте ребёр. И гордо
поёт о возрасте. Это – уже старение»
(к.м.н., доцент Т.Н. Новикова, Артериальная
гипертензия, 2010, № 4. – С. 423-428).
35.
ИндексСимптомы
Обычная повседневная
активность
EHRA I
Нет
Не нарушена
EHRA II
Лёгкие
Не нарушена
EHRA III
Выраженные
Нарушена
RHRA IV
Инвалидизирующие
Невозможна
Пояснение: Индекс EHRA предполагает анализ только симптомов,
которые связаны с ФП и проходят или уменьшаются после
восстановления синусового ритма или эффективного контроля ЧСС
36.
Три категории больных с ФП, отличающиесяпрогнозом
Лёгкое
восстановление и
удержание
синусового ритма
Сохранение
синусового ритма
менее длительно
Молодой /
средний
Синусовый ритм
редко
восстанавливается
Возраст больного
молодой
любой
Органическая
патология сердца
Нет
Умеренная
Резко выражена
Признаки
атриомегалии,
кардиомегалии
Нет
Небольшие
Выражены
Признаки
недостаточности
кровообращения
Нет
I – II А стадия
IIБ – III стадия
37.
38.
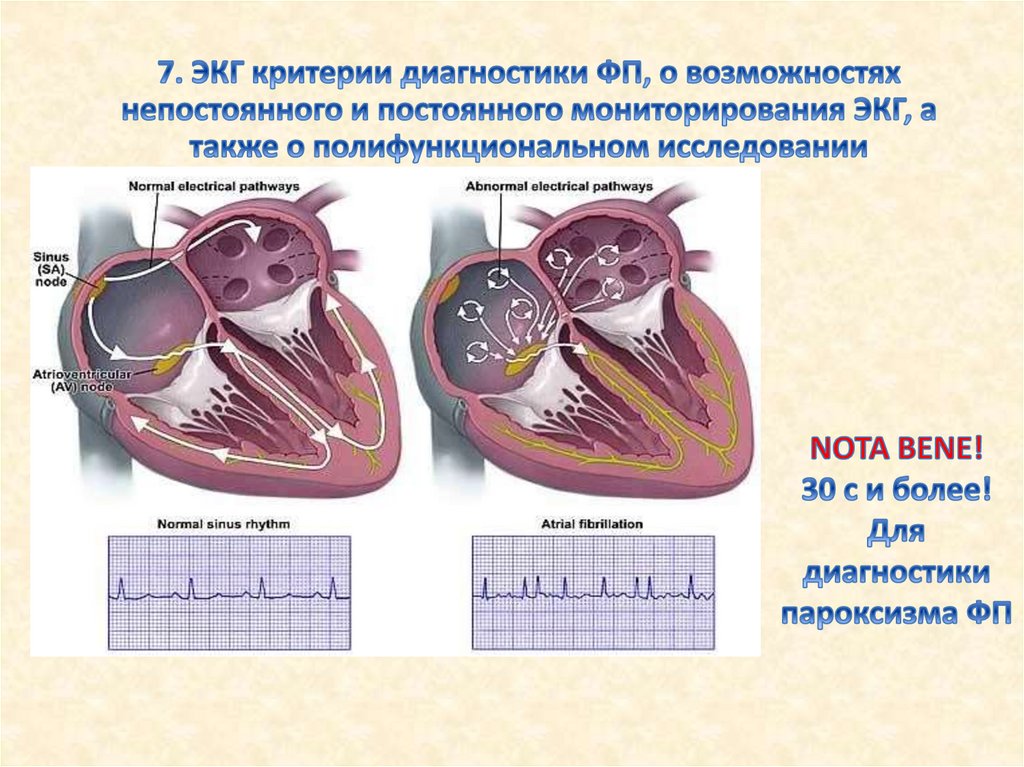
ЭКГ-признаки фибрилляции предсердий:1. Отсутствие зубцов Р
2. RR-интервалы разной продолжительности
3. Наличие волн «f-f»
На ЭКГ: ФП с ЧСЖ 60 в 1 мин (нормосистолия), 3-й комплекс QRS – с аберрантным проведением по правой
ножке пучка Гиса (феномен Ашмана или «длинный-короткий» цикл), первый RR-интервал – пауза за счёт
ухудшения АВ проведения длительнстью 1,5 с (1500 мс). Нарушение процесса реполяризации задне-боковой
и передне-верхушечной стенки левого желудочка. ЭКГ из личного архива
39.
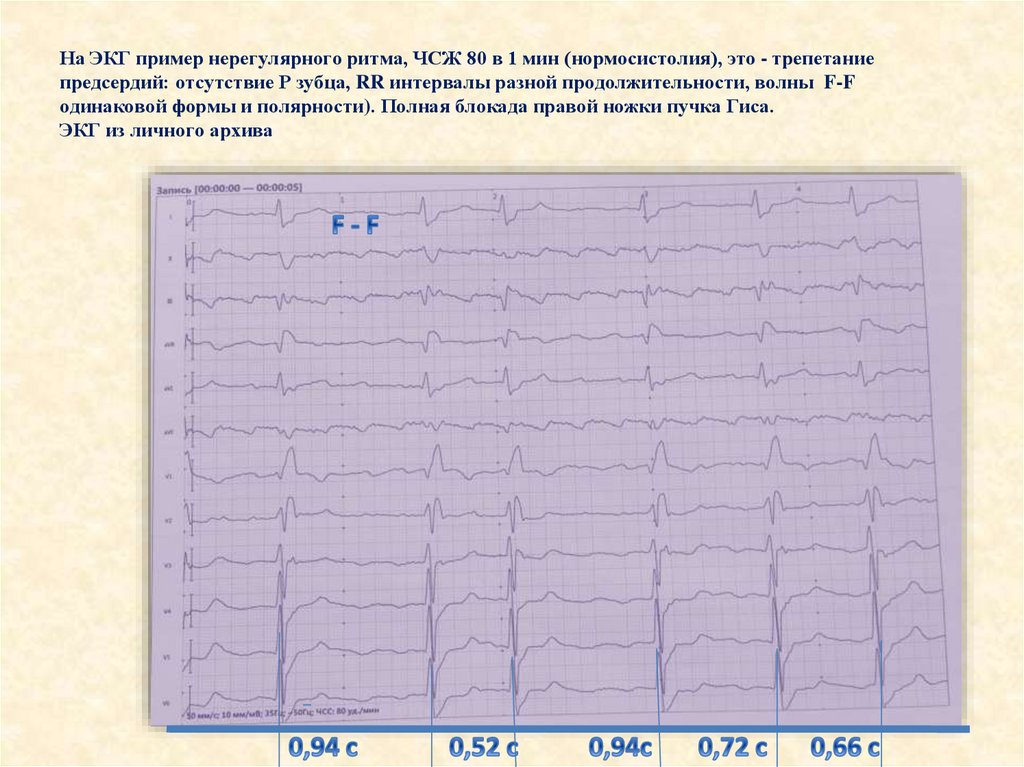
На ЭКГ пример нерегулярного ритма, ЧСЖ 80 в 1 мин (нормосистолия), это - трепетаниепредсердий: отсутствие Р зубца, RR интервалы разной продолжительности, волны F-F
одинаковой формы и полярности). Полная блокада правой ножки пучка Гиса.
ЭКГ из личного архива
40.
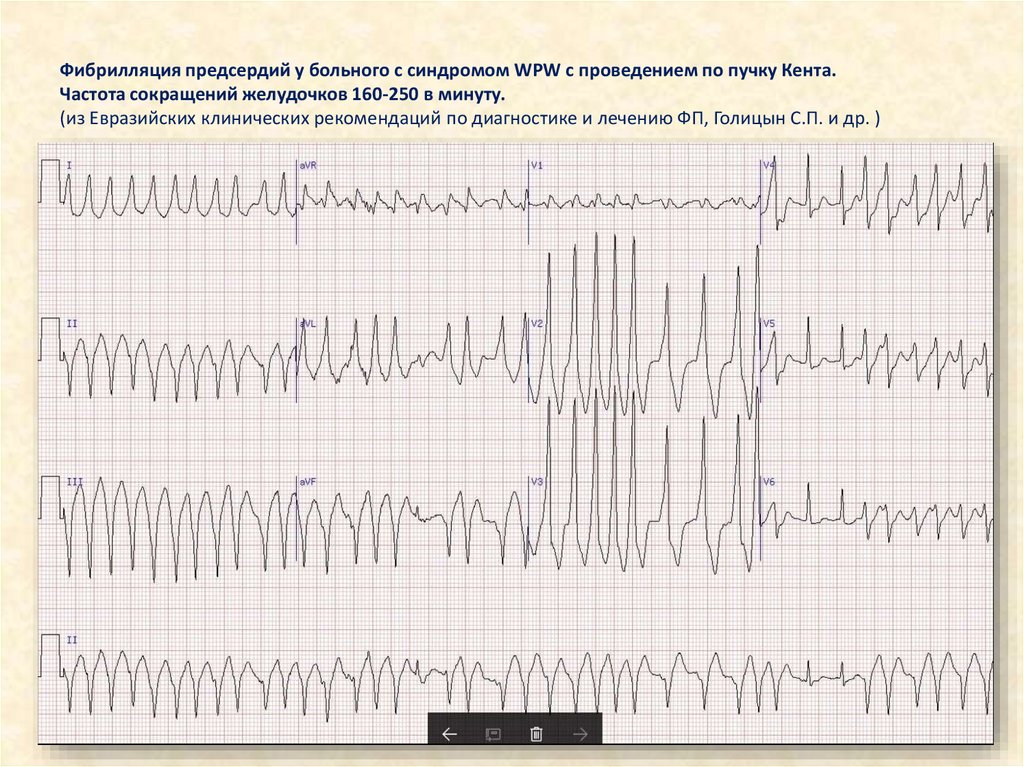
Фибрилляция предсердий у больного с синдромом WPW с проведением по пучку Кента.Частота сокращений желудочков 160-250 в минуту.
(из Евразийских клинических рекомендаций по диагностике и лечению ФП, Голицын С.П. и др. )
41.
Возможности полифункционального мониторирования вдиагностике ФП. Роль отечественных разработок в этой области
(профессор В.М. Тихоненко и др.)
«Кардиотехника 07-АД»
ИНКАРТ, Санкт-Петербург, Россия
Электрокардиограмма
12 отведений
Реопневмограмма
2 канала
Актиграмма
Пульсоксиметрия
Ороназальный поток воздуха
(спирограмма)
Артериальное давление,
2 способа измерения
42.
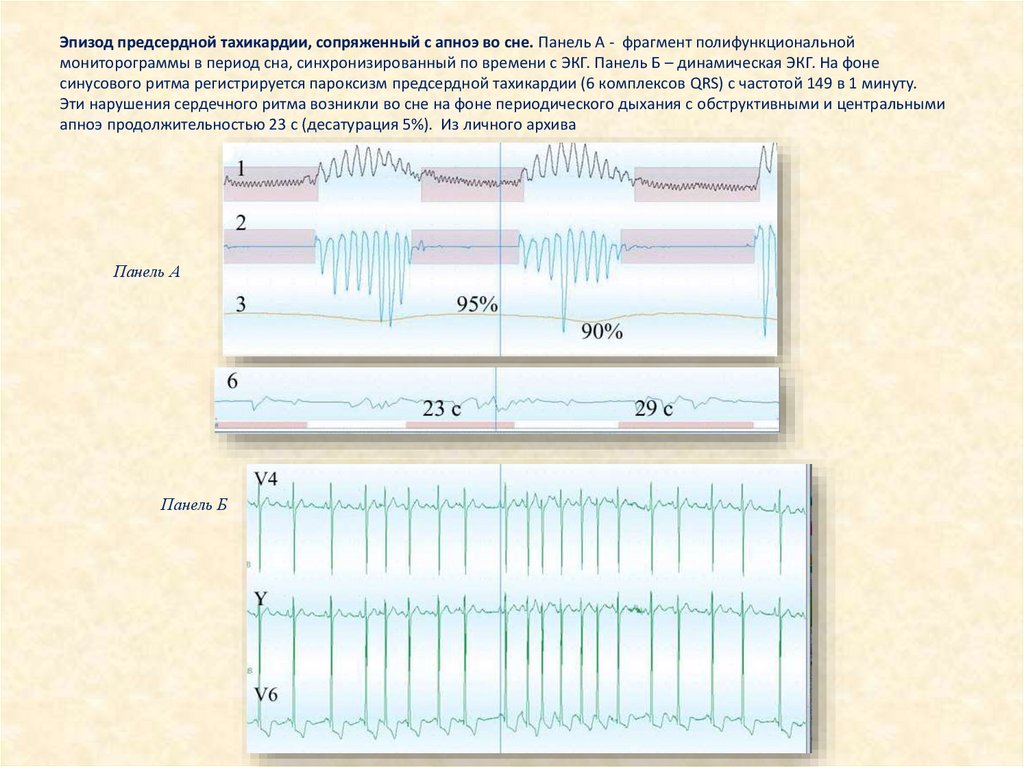
Эпизод предсердной тахикардии, сопряженный с апноэ во сне. Панель А - фрагмент полифункциональноймониторограммы в период сна, синхронизированный по времени с ЭКГ. Панель Б – динамическая ЭКГ. На фоне
синусового ритма регистрируется пароксизм предсердной тахикардии (6 комплексов QRS) с частотой 149 в 1 минуту.
Эти нарушения сердечного ритма возникли во сне на фоне периодического дыхания с обструктивными и центральными
апноэ продолжительностью 23 с (десатурация 5%). Из личного архива
Панель А
Панель Б
43.
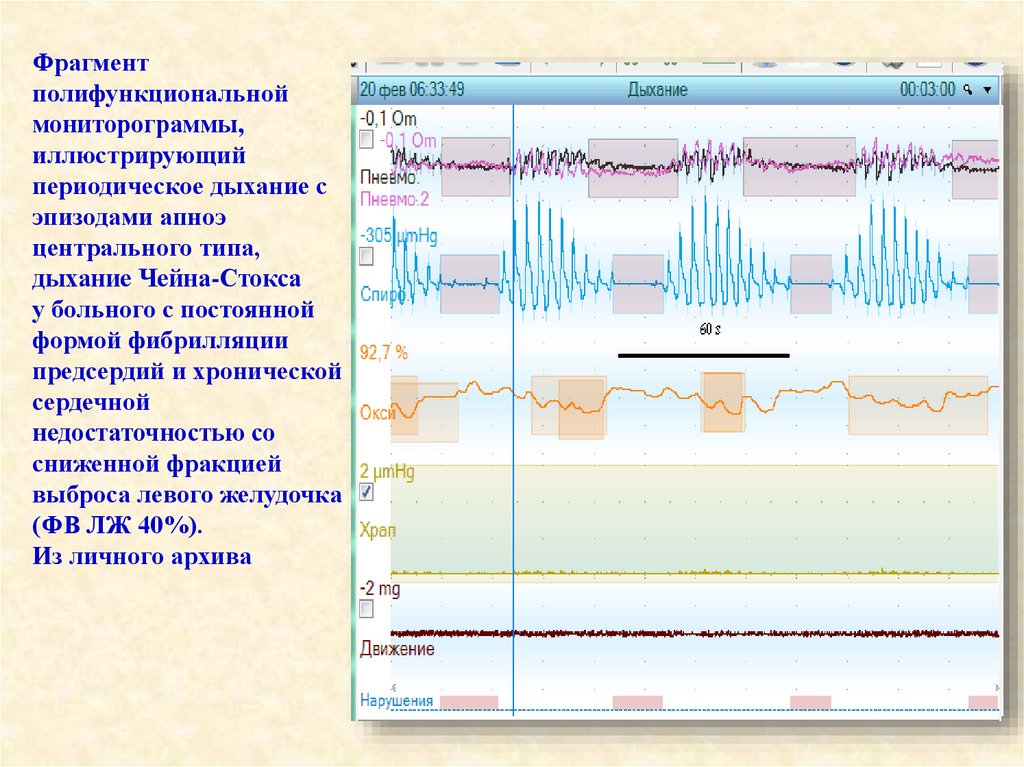
Фрагментполифункциональной
мониторограммы,
иллюстрирующий
периодическое дыхание с
эпизодами апноэ
центрального типа,
дыхание Чейна-Стокса
у больного с постоянной
формой фибрилляции
предсердий и хронической
сердечной
недостаточностью со
сниженной фракцией
выброса левого желудочка
(ФВ ЛЖ 40%).
Из личного архива
44.
8. Необходимый минимум обследованияпациентов с фибрилляцией предсердий
1. Во время опроса и осмотра определить:
1. Наличие и характеристику симптомов
2. Клинический тип аритмии
3. Дату (время) первого приступа аритмии
4. Частоту возникновения, длительность, провоцирующие факторы,
ЧСС во время или вне пароксизма, способ окончания приступов,
сопровождающихся клинической симптоматикой
5. Наличие первичной сердечной патологии или других причин ФП,
которые требуют лечения
2. При анализе ЭКГ определить:
1. Наличие гипертрофии левого желудочка
2. Характеристика Р-зубца при синусовом ритме
3. Доказательства реполяризационных изменений, блокады ножек
пучка Гиса, признаков перенесенного инфаркта миокарда и др.
45.
8. Необходимый минимум обследованияпациентов с фибрилляцией предсердий (продолжение)
3. При анализе эхокардиографии (трансторакальная или
чреспищеводная) определить:
1. Доказательства основного заболевания
2. Размеры левого предсердия
3. Размеры полости, а также систолическая и диастолическая
функция левого желудочка
4. Гипертрофия левого желудочка
5. Внутриполостные тромбы
4. Состояние функции щитовидной железы (при впервые
выявленной ФП, трудноконтролируемом ритме, при
использовании амиодарона в анамнезе):
Т3, Т4, ТТГ, антитела к тиреоглобулину
5. Мониторирование ЭКГ (по методу Холтера),
кардиореспираторное исследование во время сна для
диагностики синдрома сонного апноэ
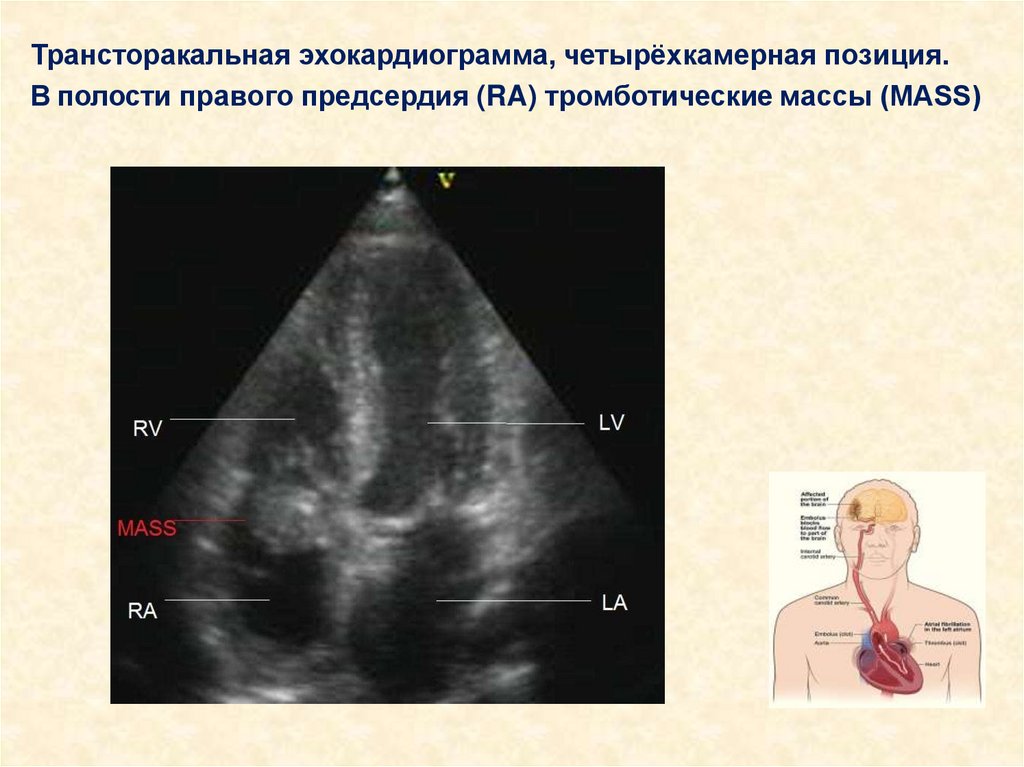
46.
Трансторакальная эхокардиограмма, четырёхкамерная позиция.В полости правого предсердия (RA) тромботические массы (MASS)
47.
Высокотехнологичный методисследования мультиспиральная
компьютерная томография
сердца с контрастированием
Трёхмерное изображение левого
предсердия и четырёх лёгочных
вен
Расширение полости левого
предсердия и устьев лёгочных
вен у больного П., 50 лет до
проведения не медикаментозного
лечения пароксизмальной
формы ФП (из личного архива)
48.
9. КЛАССИФИКАЦИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ.Примеры формулировки диагноза
ЭКГ из личного архива
49.
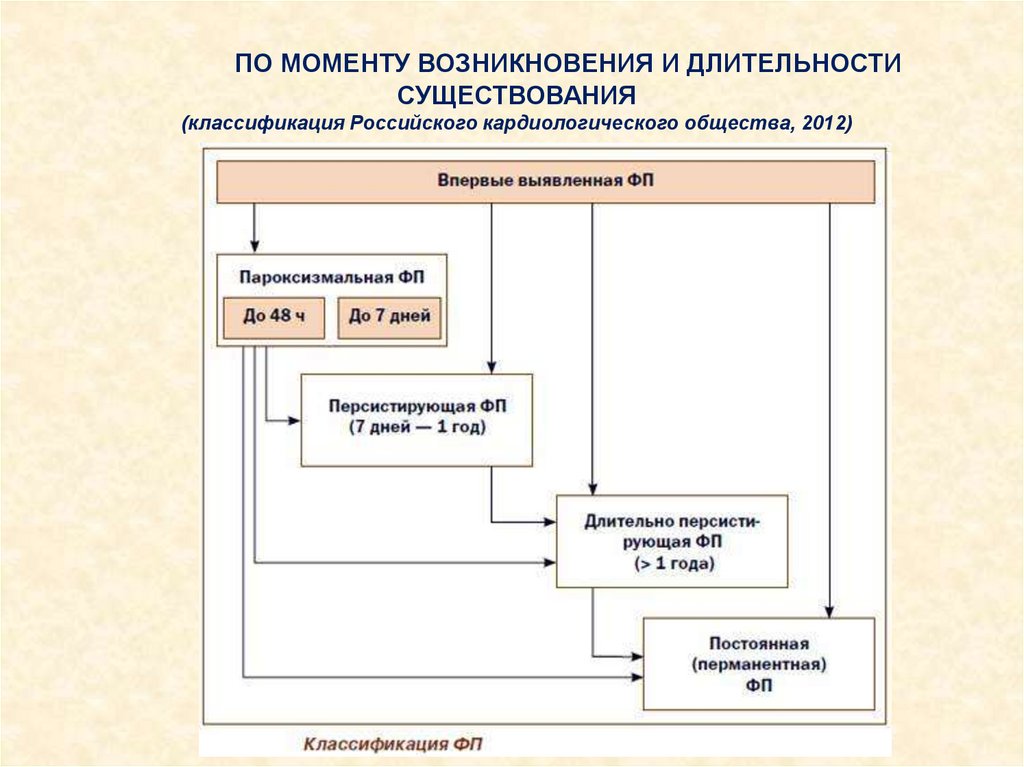
ПО МОМЕНТУ ВОЗНИКНОВЕНИЯ И ДЛИТЕЛЬНОСТИСУЩЕСТВОВАНИЯ
(классификация Российского кардиологического общества, 2012)
50.
ПО ЭТИОЛОГИИ:Первичная (идиопатическая) ФП. В значительной части случаев
наследственно обусловлена
Вторичная ФП (внекардиальная или кардиальная патология)
ПО ЭКГ КРИТЕРИЯМ:
• По частоте сокращения желудочков:
• Брадисистолическая форма Нормосистолическая
форма Тахисистолическая форма
По амплитуде волн фибрилляции ff:
Крупноволновая
Мелковолновая
51.
Примеры формулировки диагнозаЛюбое нарушение сердечного ритма и проводимости у подавляющего большинства больных по этиологии является не
первичным, а вторичным, следовательно в каждом случае следует указывать ту нозологию, которая, по вашему мнению,
привела к развитию аритмии. У одних больных ФП может быть проявлением ИБС, у других – привести к развитию
жизнеугрожающих осложнений. В таких случаях изменяется место ФП в диагнозе: оно может быть как основным
заболеванием, так и осложнением его.
Пример 1:
Основное заболевание. ИБС: аритмический вариант. Пароксизмальная форма фибрилляции предсердий. Состояние после
эндо-электрофизиологического исследования и радочастотной аблации устья легочных вен (дата). Пароксизмальная форма
трепетания предсердий.
Фоновое заболевание: Гипертоническая болезнь (стадия, степень АГ, степень риска).
Осложнение основного заболевания. Очередной пароксизм трепетания предсердий (дата), купированный
электроимпульсной терапией (дата).
Пример 2:
Основное заболевание. ИБС: Постинфарктный кардиосклероз (перенесенный острый инфаркт миокарда – дата).
Фоновое заболевание. Гипертоническая болезнь (стадия, степень АГ, степень риска, уровень контроля, целевой уровень АД).
Осложнения основного заболевания: Фибрилляция предсердий, постоянная форма, тахисистолия. Тромбоэмболия
легочных артерий. ХСН (стадия, функциональный класс).
Сопутствующие заболевания: Состояние после резекции желудка по Бильрот I по поводу язвенной болезни (дата).
Пример 3:
Основное заболевание. Гипертоническая болезнь (стадия, степень АГ, степень риска, уровень контроля, целевой уровень
АД). Ожирение 3 степени. Синдром обструктивного апноэ сна тяжелой степени.
Осложнение основного заболевания. Впервые возникший пароксизм фибрилляции предсердий с восстановлением
синусового ритма (дата). ХСН (стадия, функциональный класс)
52.
ЭКГ из личного архива53.
Лечебная программа при фибрилляции предсердий (ФП)ВОССТАНОВЛЕНИЕ СИНУСОВОГО РИТМА, ИЛИ КАРДИОВЕРСИЯ:
Экстренная (острая сердечная недостаточность, гипотензия, ИБС)
Плановая
Электрическая (трансторакальная, трансвенозная)
Фармакологическая
ПОДДЕРЖАНИЕ СИНУСОВОГО РИТМА:
Медикаментозное (антиаритмические препараты IA, IC, III классов);
Хирургическое (операции типа «коридор» и «лабиринт»
Имплантация предсердного кардиовертера-дефибриллятора
КОНТРОЛЬ ЧАСТОТЫ ЖЕЛУДОЧКОВОГО РИТМА ПРИ ХРОНИЧЕСКОЙ ФП:
Медикаментозное (дигоксин, антиаритмические препараты II, IV
классов )
Электрокардиостимуляция (ЭКС): временная или постоянная
Медикаментозное + ЭКС
Катетерное или хирургическое создание искусственной атриовентрикулярной
блокады + ЭКС
ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ:
Антикоагулянты (гепарин или низкомолекулярные гепарины, варфарин или новые
пероральные антикоагулянты)
Дезагреганты (Кислота ацетилсалициловая или клопидогрел)
54.
ФАРМАКОЛОГИЧЕСКАЯ КАРДИОВЕРСИЯ.ТРЕБОВАНИЯ К ЛЕКАРСТВЕННОМУ ПРЕПАРАТУ.
NOTA BENE! Лекарственный препарат должен
обладать следующими свойствами:
Удлинять эффективный рефрактерный период
Нарушать проведение возбуждения по предсердиям
Угнетать эктопическую активность
55.
Фармакологическая кардиоверсияАНТИАРИТМИЧЕСКИЕ ПРЕПАРАТЫ:
I класс A группа (Chinidini sulfas – в настоящее время не
применяется, Procainamidi)
I класс C группа (Propafenon, Aethacizine, Allapinine, Flecainid – не
зарегистрирован в РФ)
II класс (Atenolol, Metoprolol)
III класс (Cordaron, Sotalol, Nibentane, Refralon)
IV класс (Verapamil, Diltiazem)
Препараты из разных групп:
Digoxinum
Kalii chloridum, Magnii sulfas
Belloid
56.
ПАРОКСИЗМАЛЬНАЯ ФОРМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙНе частые и хорошо переносимые пароксизмы – наблюдение
Симптомы острой сердечной недостаточности при отсутствии
противопоказаний (внутрисердечный тромб, пороки сердца, подлежащие хирургическому
лечению, тиреотоксикоз, ХСН III стадии, кардиомегалия, атриомегалия, синдром слабости
синусового узла, возраст более 75 лет у больного ИБС)
1. Поражение сердца отсутствует или минимальное
(Propafenon, Atenolol, Metoprolol, Cordaron, Refralon)
2. Значимое заболевание сердца
(Atenolol, Metoprolol, Cordaron)
В особых случаях:
Радиочастотная аблация эктопических очагов
Электрокардиостимуляция
NOTA BENE! Больным с синдромом WPW показаны: амиодарон и
прокаинамид; противопоказаны: верапамил, дигокисн, дилтиазем
57.
ПЕРСИСТИРУЮЩАЯ ФОРМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ1. Оценить длительность пароксизма (до 24 часов, 24-48 часов,
менее 7 суток, более суток)
2. Оценить выраженность поражения сердца (гипертрофия
миокарда левого желудочка, постинфарктный
кардиосклероз)
Если пароксизм короткого течения (менее 7 суток) и отсутствует
поражение сердца немедленная кардиоверсия
Если пароксизм короткого течения и поражение сердца имеется
– контроль частоты сокращения желудочков (ЧСЖ) и
приём антикоагулянтов (до трёх недель), кардиоверсия
Если предполагается низкая вероятность поддержания
синусового ритма – контроль ЧСЖ
58.
ПОСТОЯННАЯ ФОРМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ! Контроль частоты сокращения желудочков (ЧСЖ)
Digoxinum
Неадекватный контроль ЧСЖ –
добавить Atenolol (Metoprolol), Perindopril
При неэффективности бета-блокаторов заменить их на
Verapamil или Diltiazem
При неэффективности медикаментозной терапии – аблация
атриовентрикулярного соединения и имплантация
электрокардистимулятора
! Антикоагулятная терапия (Varfarin под контролем
международного нормализованного отношения (МНО) или новые
пероральные антикоагулянты – дабигатран, ривароксабан,
апиксабан)
59.
Немедикаментозные методы лечения ФП• Катетерная радиочастотную аблацию (РЧА)
Внутрисердечная катетерная РЧА
Баллонная криоаблация (криоизоляция) легочных вен
• Аблация атриовентрикулярного (АВ) соединения и имплантация
электрокардиостимулятора (ЭКС)
• При синдроме WPW – катетерная аблация дополнительного пути
• Хирургическая и гибридная аблация в ходе операции на «открытом
сердце»
NOTA BENE! Скрининг синдрома апноэ во сне и его лечение должны
проводиться среди больных, которым планируются лечебные
мероприятия, направленные на восстановление и поддержание
синусового ритма, поскольку при недиагностированном СОАС
эффективность этих методов остаётся невысокой
60.
ЭКГ из личного архива61.
Решение о назначении антикоагулянтной терапии определяетсяиндивидуально по шкале CHA2DS2-VASc, разработанной для оценки риска
инсульта у пациентов с ФП неклапанной этиологией. Показания для их
назначения 2 балла и более (максимально 10 баллов)
62.
Лекарственные препараты для профилактикитромбоэмболических осложнений у больных с
фибрилляцией предсердий
При отсутствии показаний к назначению антикоагулянтной терапии или при высоком риске
кровотечений проводится только ДЕЗАГРЕГАНТНАЯ ТЕРАПИЯ!
Препараты, обладающие дезагрегантным действием принимаются внутрь вечером после ужина:
1. Acidi acetylsalicylici (кишечнорастворимая форма), обычно в дозе 75 или 100 мг 1 раз в сутки
2. Clopidogrel 75 мг 1 раз в сутки
По строгим показаниям АНТИКОАГУЛЯНТНАЯ ТЕРПИЯ!
Антикоагулянты (для перорального назначения)
1. Антагонист витамина К: Varfarin 5 мг 1 раз в сутки вечером после ужина (МНО 2-3,
индивидуальный подбор дозы). Обязательно у больных с протезированными сердечными
клапанами!
2. Прямой ингибитор тромбина: Dabigatran etexilate 110 мг 2 раза в сутки
3. Прямой ингибитор Ха-фактора: Rivaroxabanum 20 мг 1 раз в сутки
4. Селективный ингибитор фактора свертывания крови Xa: Apixaban 2,5 мг 2 раза в сутки
Антикоагулянты (для парентерального введения)
1. Прямого действия:
Нефракционированный гепарин: Herarin 5000-10000 ME каждые 4-6 ч под кожу прямой мышцы живота (увеличение АЧТВ в
1,5-2 раза от исходной, индивидуальный подбор дозы)
Фракционированный низкомолекулярный гепарин: Fraxiparine 0,6 мл (5700 анти-Ха МЕ) больному с массой тела 60-69 кг при
лечении нестабильной стенокардии и инфаркта миокарда без подъёма сегмента ST (индивидуальный подбор дозы при
различных клинических ситуациях)
63.
ЛитератураКушаковский М.С., Гришкин Ю.Н. Аритмии сердца. - СПб.: Фолиант, 2017. – 720 с.
Кушаковский М.С. Фибрилляция предсердий. – СПб.: Фолиант, 1999. – 176 с.
Мерцательная аритмия / Под ред. С.А. Бойцова. – СПб.: ЭЛБИ-СПб, 2001. – 335 с.
Аритмии сердца в 3 томах / Под ред. В.Дж. Мандела. – М.: Медицина, 1996.
Кушаковский Макс Соломонович
( 1 декабря 1922 - 11 июня 2002 )
Кардиолог. Заслуженный деятель науки РФ, почетный доктор СПбМАПО,
почетный кардиолог России, профессор.
В 1974 г. опубликовал монографию "Клиническая электрокардиография", в
последующем удостоенную диплома премии АМН СССР им. А.Л. Мясникова.
В предисловии к свой монографии "Аритмии сердца« (1-е издание в 1992 г.)
писал: «Со временем я стал отчетливо ощущать потребность выйти за рамки
электрокардиографической тематики».
По его инициативе при городской больнице №1 в 1978 г. был создан
антиаритмический центр, сразу ставший лидером в области оказания
круглосуточной помощи больным с брадиаритмиями, временной
электрокардиостимуляции. В дальнейшем центр включил в себя отделение по
хирургическому лечению аритмий.





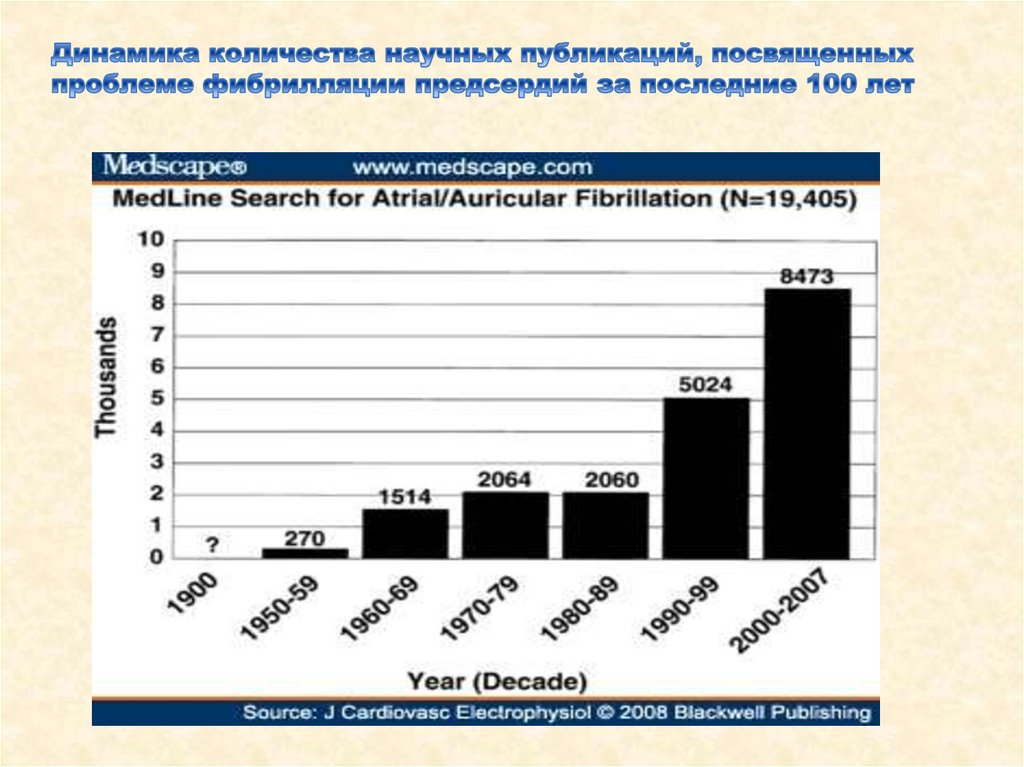










































 Медицина
Медицина








