Похожие презентации:
Травмы и повреждения нижней конечности (бедро, коленный сустав, голень, ГСС, кости стопы), ТБС
1.
Травмы и повреждения нижнейконечности (бедро, коленный сустав,
голень, ГСС, кости стопы), ТБС.
Клиника, диагностика, принципы
оказания помощи на этапах
медицинской эвакуации. Методы
обследования.
Выполнила студентка 4 курса
Группа ЛД 401-1
Васильева Анжелика Александровна
2.
содержание• Определение
• Топографическая анатомия
нижней конечности
• Классификация
• принципы оказания помощи на этапах
медицинской эвакуации
• Травмы и повреждения нижней
конечности (бедро, коленный сустав,
голень, ГСС, кости стопы), ТБС.
Клиника, диагностика, методы
обследования.
3.
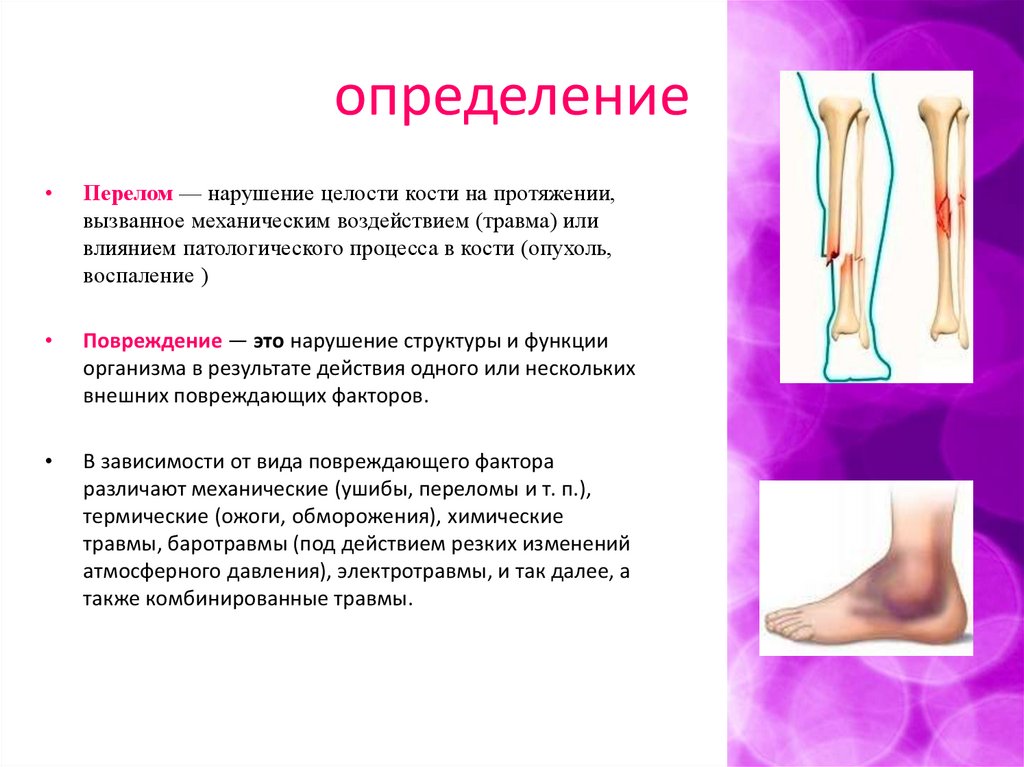
определениеПерелом — нарушение целости кости на протяжении,
вызванное механическим воздействием (травма) или
влиянием патологического процесса в кости (опухоль,
воспаление )
Повреждение — это нарушение структуры и функции
организма в результате действия одного или нескольких
внешних повреждающих факторов.
В зависимости от вида повреждающего фактора
различают механические (ушибы, переломы и т. п.),
термические (ожоги, обморожения), химические
травмы, баротравмы (под действием резких изменений
атмосферного давления), электротравмы, и так далее, а
также комбинированные травмы.
4.
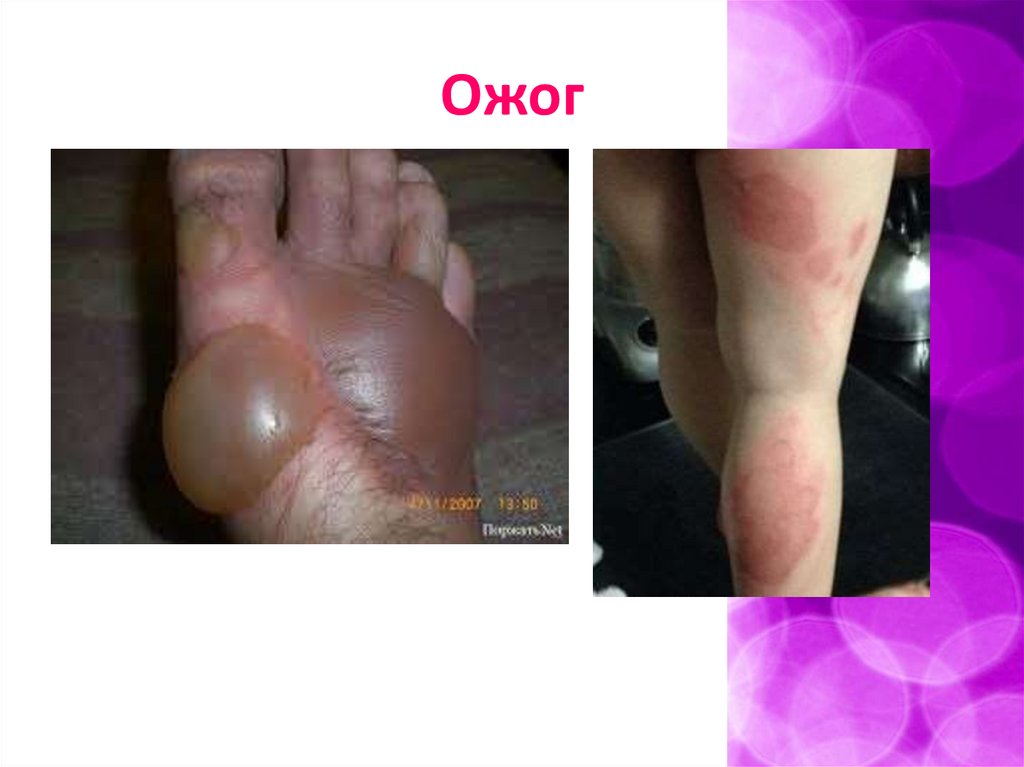
Ожог5.
Обморожение6.
ТОПОГРАФИЧЕСКАЯАНАТОМИЯ НИЖНЕЙ КОНЕЧНОСТИ
Границы нижней конечности проходят спереди по
паховой складке, а сзади - по гребню подвздошной
ости.
На нижней конечности выделяют: ягодичную область;
области бедра, колена, голени, голеностопную
область;
область стопы.
Ось нижней конечности:
проведенная через переднюю верхнюю ость
подвздошной кости (spina iliaca anterior superior),
середину или внутренний край коленной чашечки
(patella) и первый межпальцевой промежуток
стопы. В норме возможны небольшие
искривления оси нижних конечностей.
7.
Доврачебная помощь8.
9.
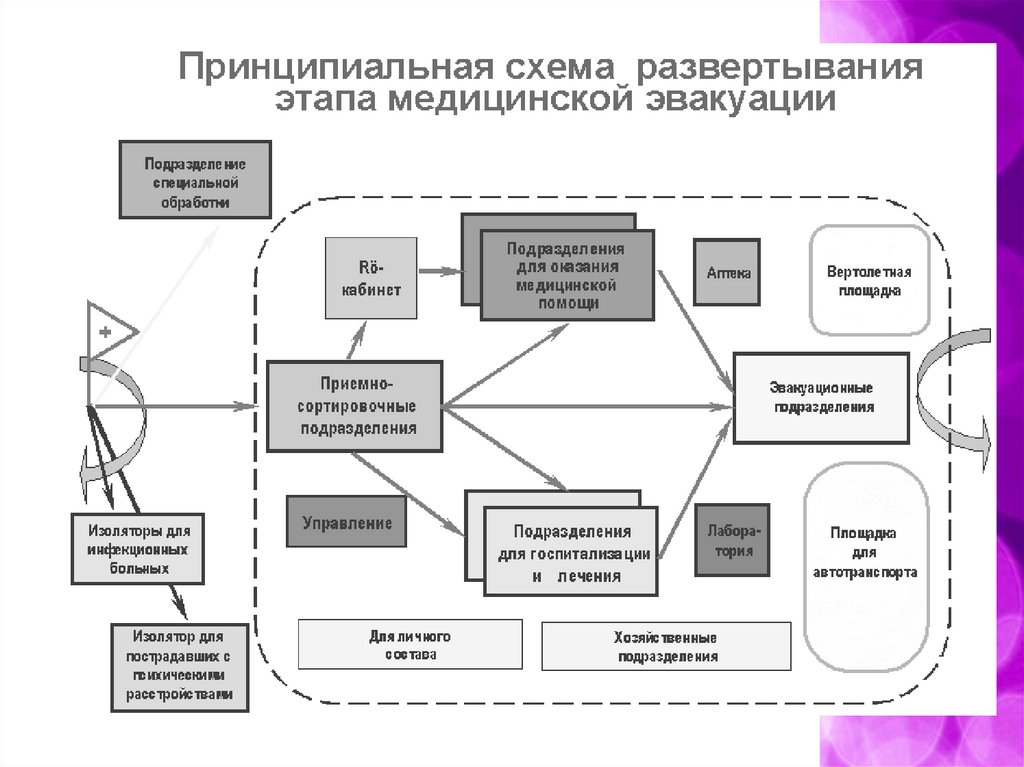
принципы оказания помощи наэтапах медицинской эвакуации.
Основные функциональные подразделения ЭМЭ (рис.1):
управление военной медицинской части или организации (штаб), предназначено для
осуществления управления подразделениями ЭМЭ и организации взаимодействия с другими ЭМЭ,
развернутыми на эвакуационном направлении, а также с вышестоящим командованием;
приемно-сортировочное и эвакуационное отделение, предназначенное для приема, оказания
медицинской помощи, медицинской сортировки раненых и больных и подготовки их к дальнейшей
эвакуации (сортировочный пост, сортировочная площадка, приемно-сортировочные и
эвакуационные палатки);
отделение (площадка) специальной обработки для проведения полной или частичной санитарной
обработки пораженных, дезактивации, дегазации обмундирования и транспорта;
отделения для оказания медицинской помощи (перевязочные, операционные, противошоковые);
отделения для временной госпитализации и лечения нетранспортабельных раненых, раненых,
нуждающихся в симптоматической терапии, легкораненых;
изоляторы для временного размещения инфекционных больных и больных с психомоторным
возбуждением;
отделение медицинского снабжения (аптека, медицинские склады);
диагностическое отделение (рентгеновский кабинет, лаборатория), предназначенное для
выполнения диагностических исследований в установленном для ЭМЭ объеме;
подразделения обслуживания (кухня, столовая, вещевой и продовольственные склады,
электростанция, отделение связи);
10.
11.
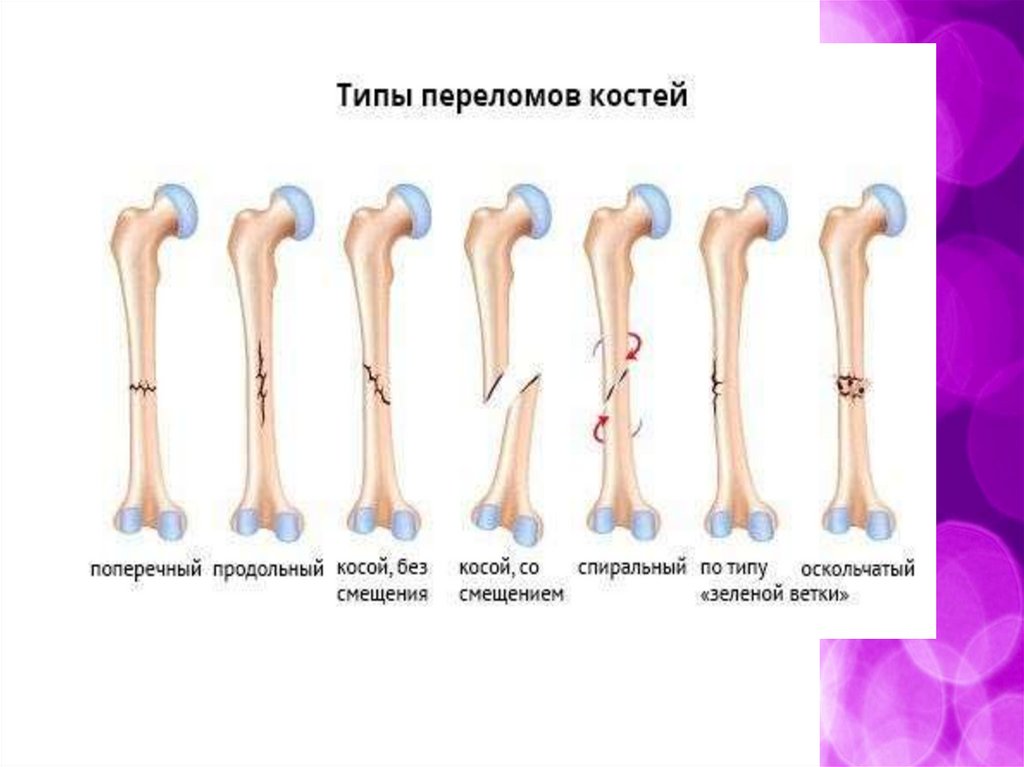
Классификация переломов. По происхождению
врожденные (внутриутробные)
приобретенные.
2. В зависимости от повреждения тех или иных органов
осложненные
неосложненные.
3. По локализации
диафизарные
эпифизарные
4. По отношению линии перелома к продольной оси кости
поперечные
косые
винтообразные (спиральные).
5. По положению костных отломков друг к другу
со смещением
без смещения отломков
12.
13.
Виды переломов14.
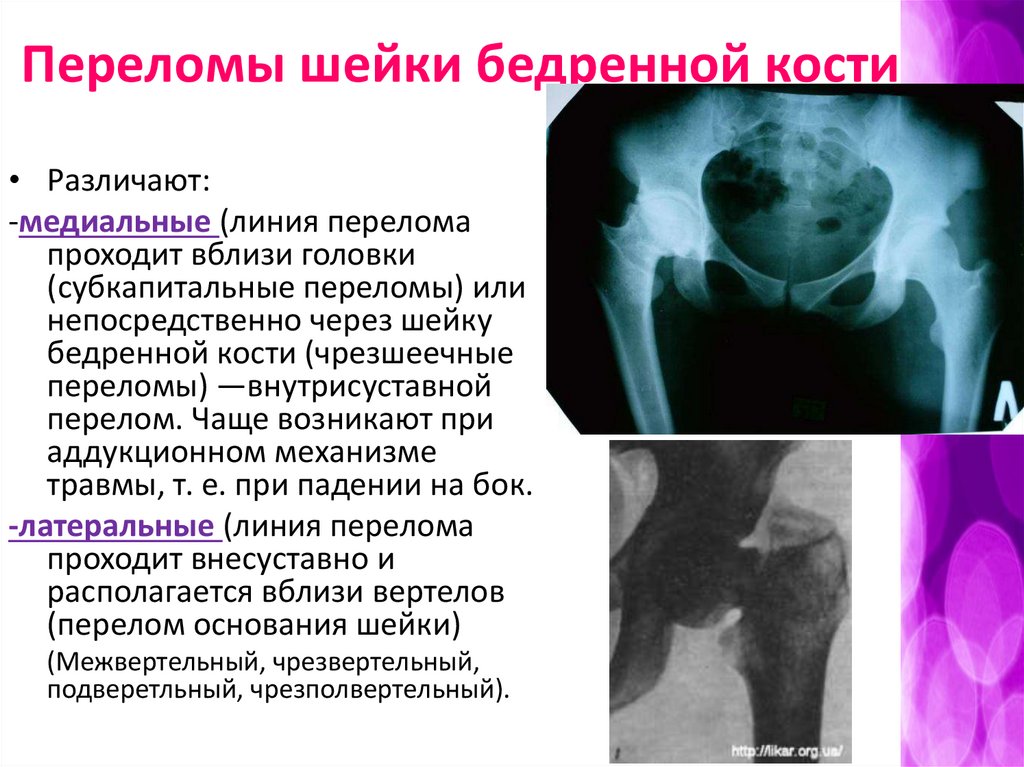
Перелом бедренной кости15.
Переломы шейки бедренной кости• Различают:
-медиальные (линия перелома
проходит вблизи головки
(субкапитальные переломы) или
непосредственно через шейку
бедренной кости (чрезшеечные
переломы) —внутрисуставной
перелом. Чаще возникают при
аддукционном механизме
травмы, т. е. при падении на бок.
-латеральные (линия перелома
проходит внесуставно и
располагается вблизи вертелов
(перелом основания шейки)
(Межвертельный, чрезвертельный,
подверетльный, чрезполвертельный).
16.
Причины17.
Клиника:• Боль в области тазобедренного
сустава
• Наружная ротация всей нижней
конечности, что определяется при
сравнительном осмотре по стопе и
надколеннику
• Положительный симптом
"прилипшей пятки" (больной не в
состоянии поднять выпрямленную
ногу в коленном суставе)
• Укорочение конечности.
• Ощупывание области шейки (под
пупартовой связкой) и нагрузка по
оси бедра и на большой вертел
вызывают резкую боль в области
тазобедренного сустава.
Линия Шемакера на стороне
повреждения проходит ниже пупка
вследствие смещения большого вертела
вверх (линия, проходящая через
верхушку большого вертела и передневерхнюю ость подвздошной кости)
Большой вертел находится выше линии
Розера — Нелатона (линия соединяет
передне-верхнюю ость подвздошной
кости с седалищным бугром)
Равнобедренность треугольника Бриана
нарушена (Образован линией,
параллельной оси бедра, проведенной
по наружной его поверхности через
верхушку большого вертела
перпендикуляром, опущенным на нее
от верхней передней ости подвздошной
кости той же стороны, и линией,
соединяющей верхнюю переднюю ость
подвздошной кости с верхушкой
вертела)
18.
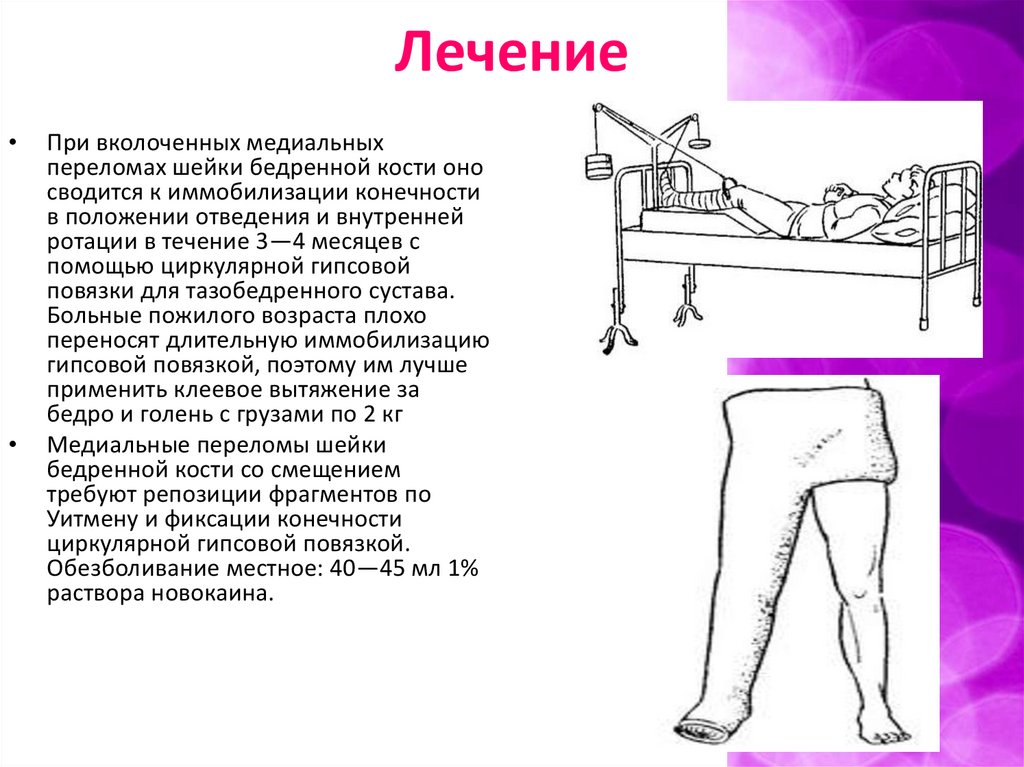
ЛечениеПри вколоченных медиальных
переломах шейки бедренной кости оно
сводится к иммобилизации конечности
в положении отведения и внутренней
ротации в течение 3—4 месяцев с
помощью циркулярной гипсовой
повязки для тазобедренного сустава.
Больные пожилого возраста плохо
переносят длительную иммобилизацию
гипсовой повязкой, поэтому им лучше
применить клеевое вытяжение за
бедро и голень с грузами по 2 кг
Медиальные переломы шейки
бедренной кости со смещением
требуют репозиции фрагментов по
Уитмену и фиксации конечности
циркулярной гипсовой повязкой.
Обезболивание местное: 40—45 мл 1%
раствора новокаина.
19.
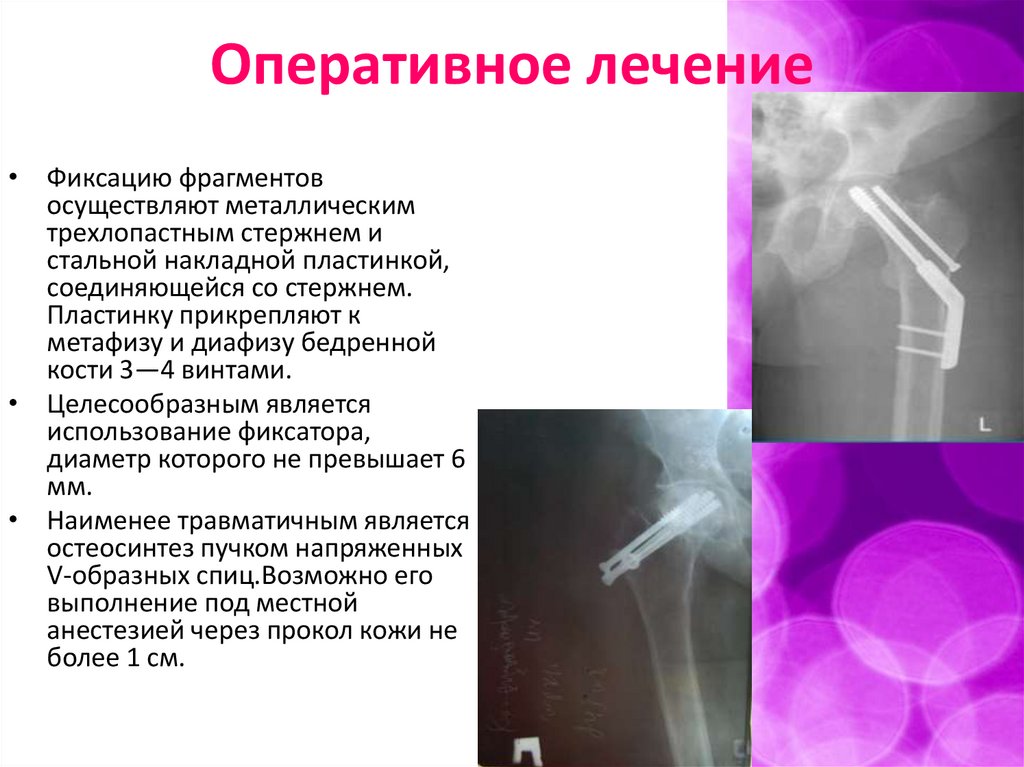
Оперативное лечение• Фиксацию фрагментов
осуществляют металлическим
трехлопастным стержнем и
стальной накладной пластинкой,
соединяющейся со стержнем.
Пластинку прикрепляют к
метафизу и диафизу бедренной
кости 3—4 винтами.
• Целесообразным является
использование фиксатора,
диаметр которого не превышает 6
мм.
• Наименее травматичным является
остеосинтез пучком напряженных
V-образных спиц.Возможно его
выполнение под местной
анестезией через прокол кожи не
более 1 см.
20.
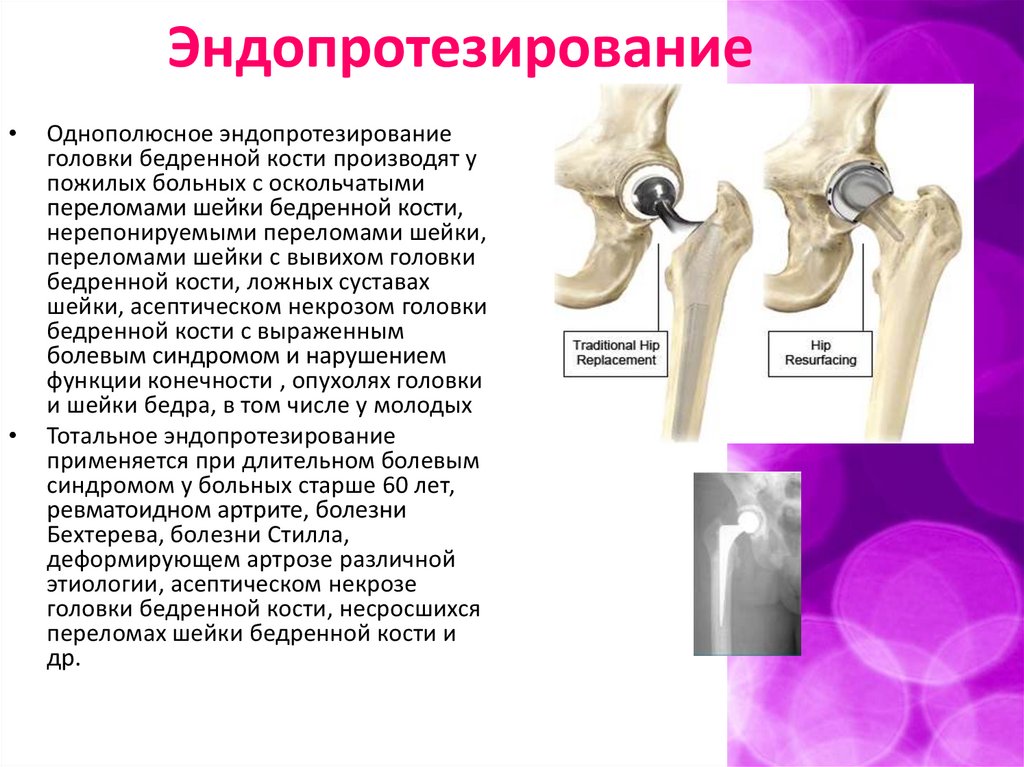
ЭндопротезированиеОднополюсное эндопротезирование
головки бедренной кости производят у
пожилых больных с оскольчатыми
переломами шейки бедренной кости,
нерепонируемыми переломами шейки,
переломами шейки с вывихом головки
бедренной кости, ложных суставах
шейки, асептическом некрозом головки
бедренной кости с выраженным
болевым синдромом и нарушением
функции конечности , опухолях головки
и шейки бедра, в том числе у молодых
Тотальное эндопротезирование
применяется при длительном болевым
синдромом у больных старше 60 лет,
ревматоидном артрите, болезни
Бехтерева, болезни Стилла,
деформирующем артрозе различной
этиологии, асептическом некрозе
головки бедренной кости, несросшихся
переломах шейки бедренной кости и
др.
21.
Послеоперационный период• Через 2—3 недели после операции
остеосинтеза по поводу перелома
шейки бедренной кости больному
разрешают вставать и ходить с
помощью костылей, слегка наступая
на больную ногу. Нагрузку на ногу
постепенно увеличивают так, чтобы к
3 месяцам больной мог ходить с
одним костылем и палкой. Полную
нагрузку разрешают через 5—6
месяцев.
• Трудоспособность больных с
медиальными переломами шейки
бедренной кости восстанавливается
через 6—12 месяцев, с латеральными
— через 4—6 месяцев.
22.
Поврежденияколенного сустава
23.
Нормальная анатомия24.
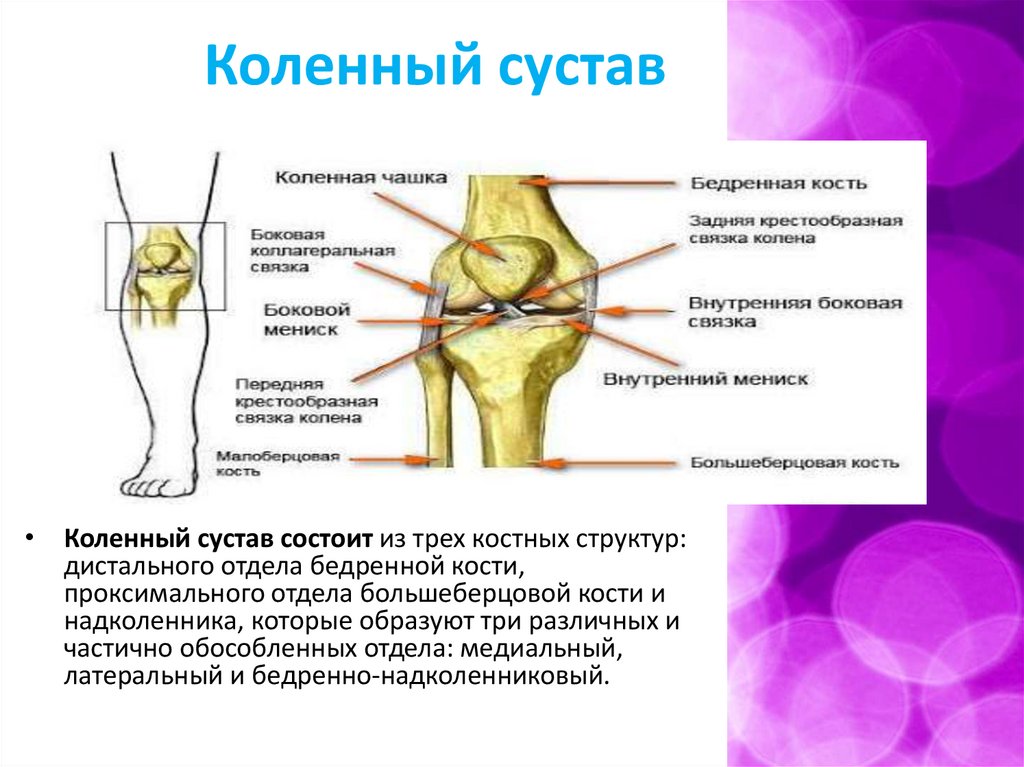
Коленный сустав• Коленный сустав состоит из трех костных структур:
дистального отдела бедренной кости,
проксимального отдела большеберцовой кости и
надколенника, которые образуют три различных и
частично обособленных отдела: медиальный,
латеральный и бедренно-надколенниковый.
25.
Внутренние повреждения коленногосустава:
Повреждения боковых связок
Повреждения крестообразных связок
Ушиб и травматический синовит
Повреждения менисков
Болезнь Гоффа
Сочетанные повреждения коленного сустава
26.
Повреждения боковых связок• Механизм:
-резкие боковые
отклонения или
ротационные движения
голени
• Часто сочетается с
травмой внутреннего
мениска
• Клиника:
-боль
-припухлость
-избыточное отклонение
голени кнаружи при
разрыве внутренней и
кнутри при разрыве
наружной боковой
связки.
-возможен гемартроз
27.
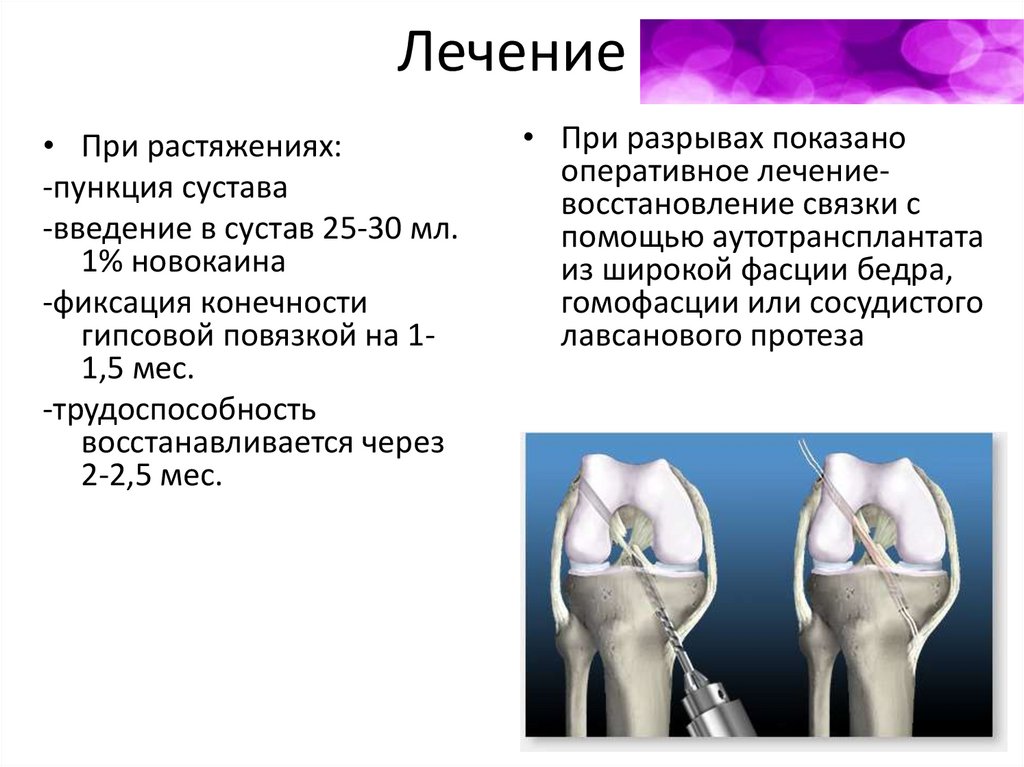
Лечение:• При растяжении связок:
• Наложение задней
гипсовой шины в
положении сгибания в
коленном суставе до 170*
на 8-14 дней
• Трудоспособность
восстанавливается через
3-4 нед.
• При разрыве связок:
• При выраженном
гемартрозе-пункция сустава
• Обезболивание 25-30 мл.1%
р-ра новокаина
• Придают конечности
положение небольшого
сгибания и накладывают
циркулярную гипсовую
повязку на 4-5нед.
• При несращении связкиоперативное лечениевосстановление связки в
положении сгибания в
коленном суставе до 150*
• Трудоспособность
восстанавливается через 1,52 мес.
28.
Повреждения крестообразных связок• Механизм:
-резкая ротация бедра
внутрь, отведение голени
и переразгибание в
коленном суставе.
• Клиника:
-кровоизлияние в сустав, резкая
боль, нарушение функции.
• По прошествии острых
явлений удается выявить
избыточную ротацию голени
кнутри, неустойчивость
коленного сустава и —
симптом «выдвижного
ящика» кпереди при
повреждении передней
крестообразной связки и
симптом «выдвижного
ящика» кзади при травме
задней крестообразной
связки.
29.
Лечение• При растяжениях:
-пункция сустава
-введение в сустав 25-30 мл.
1% новокаина
-фиксация конечности
гипсовой повязкой на 11,5 мес.
-трудоспособность
восстанавливается через
2-2,5 мес.
• При разрывах показано
оперативное лечениевосстановление связки с
помощью аутотрансплантата
из широкой фасции бедра,
гомофасции или сосудистого
лавсанового протеза
30.
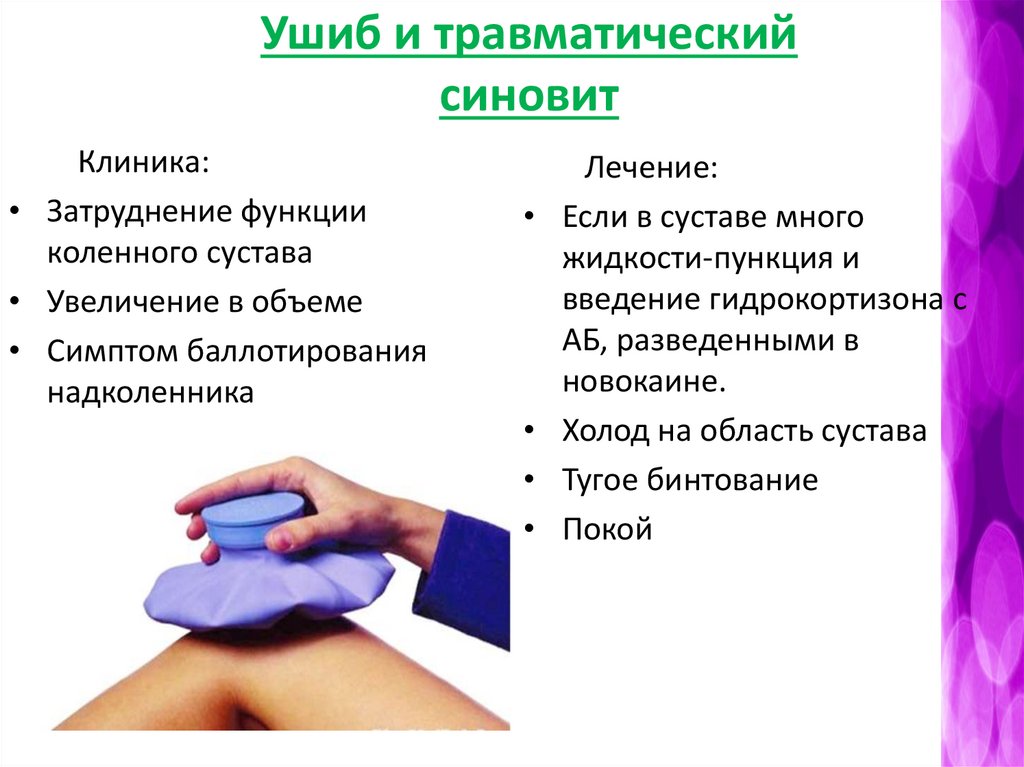
Ушиб и травматическийсиновит
Клиника:
• Затруднение функции
коленного сустава
• Увеличение в объеме
• Симптом баллотирования
надколенника
Лечение:
Если в суставе много
жидкости-пункция и
введение гидрокортизона с
АБ, разведенными в
новокаине.
Холод на область сустава
Тугое бинтование
Покой
31.
Повреждения менисков• Встречаются вследствие
непрямой травмы, чаще у
спортсменов(ротация
туловища кнутри при
фиксированной стопе и
одновременном разгибании
ноги в коленном суставе)
• Внутренний мениск
повреждается в 8-9 раз чаще,
т.к. он прочнее сращен с
капсулой сустава и поэтому
менее подвижен.
Классификация:
Продольные разрывы
мениска
Поперечные:
-Полные
-Неполные
Отрыв переднего/заднего
рогов мениска
Полный отрыв мениска
32.
Клиника:• Симптом «ладони»
(ущемление исчезает, как только
больной инстинктивно
прижмет ладонью больное
место).
• Симптом Чаклина
(при поднятии выпрямленной
ноги под кожей отчетливо
контурируется портняжная
мышца)
• Симптом Турнера
(При повреждении внутреннего
мениска на внутренней
поверхности коленного
сустава зона повышенной
чувствительности —
гиперестезии)
• Характерна затрудненная
ходьба вниз по лестнице и
щелкающий звук во время
приседания.
• При пальпации определяется
боль во внутренней щели
коленного сустава; иногда
здесь можно прощупать
эластический валик или
припухлость —
поврежденный мениск.
• Симптом Байкова
(при пальпации мениска боль
под пальцем резко
усиливается в момент
разгибания голени)
33.
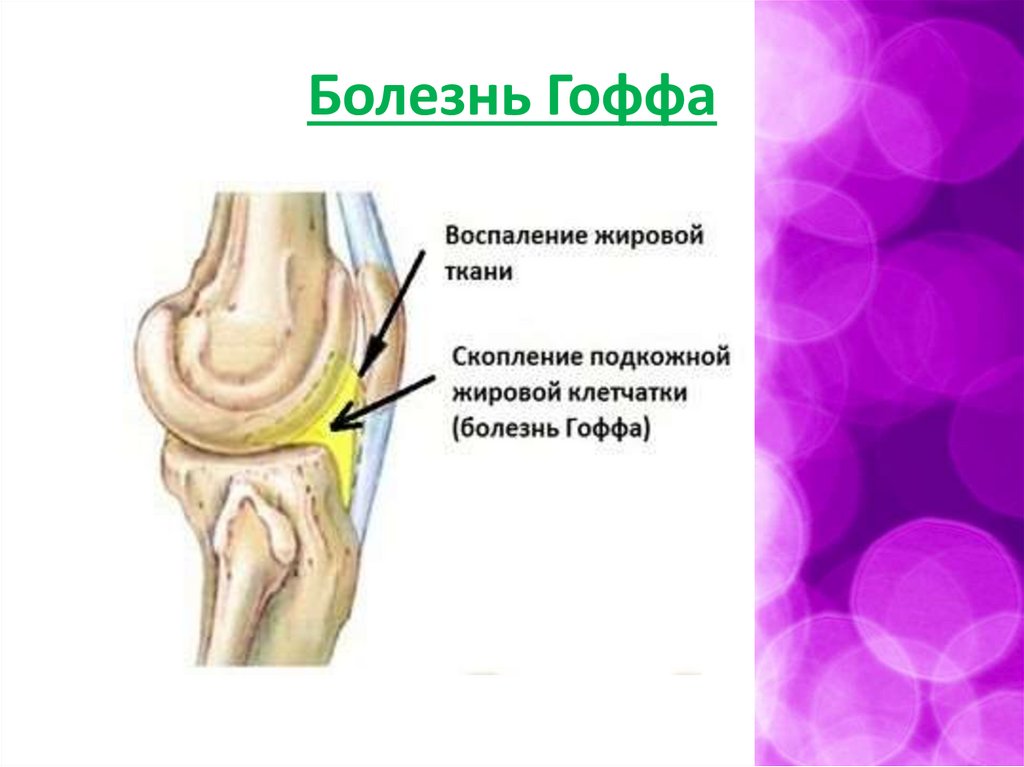
Болезнь Гоффа• хроническое асептическое • Этиология:
воспаление с
острая однократная или
последующим
повторная мелкая травма
соединительнотканным,
жировой ткани,
фиброзным
происходящая при
превращением жировой
падении на колено или в
ткани, окружающей
результате ущемления
синовиальную оболочку.
между суставными
поверхностями мыщелков
сустава вследствие
резкого разгибания или
резкого поворота голени.
34.
Болезнь Гоффа35.
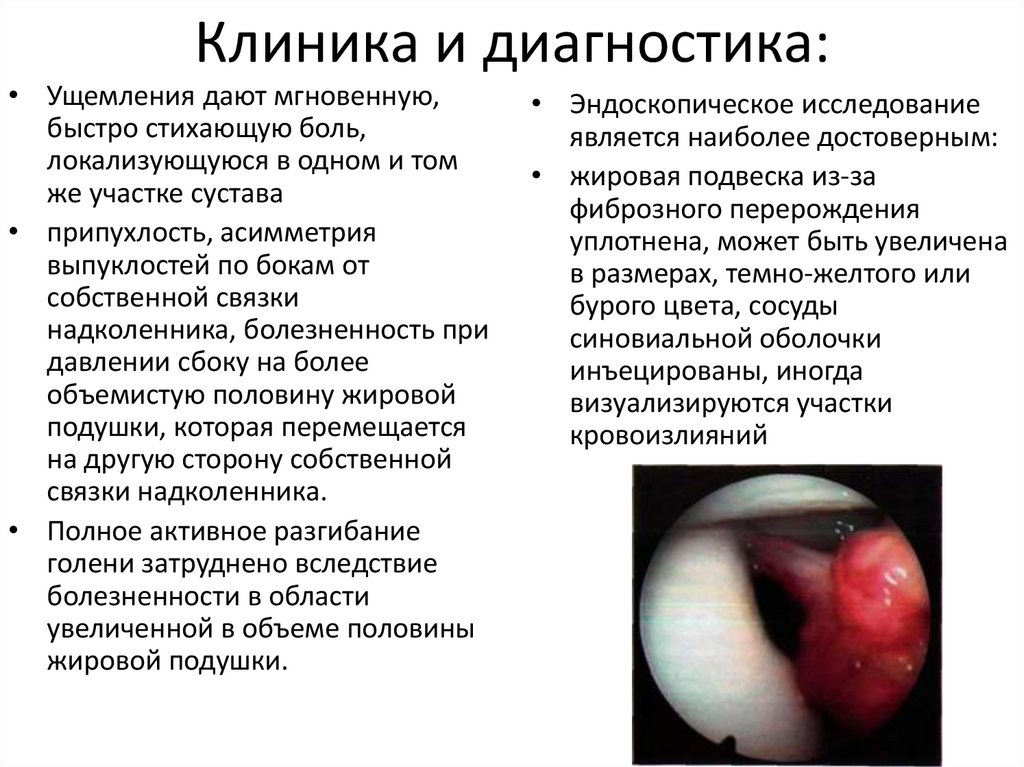
Клиника и диагностика:• Ущемления дают мгновенную,
быстро стихающую боль,
локализующуюся в одном и том
же участке сустава
• припухлость, асимметрия
выпуклостей по бокам от
собственной связки
надколенника, болезненность при
давлении сбоку на более
объемистую половину жировой
подушки, которая перемещается
на другую сторону собственной
связки надколенника.
• Полное активное разгибание
голени затруднено вследствие
болезненности в области
увеличенной в объеме половины
жировой подушки.
• Эндоскопическое исследование
является наиболее достоверным:
• жировая подвеска из-за
фиброзного перерождения
уплотнена, может быть увеличена
в размерах, темно-желтого или
бурого цвета, сосуды
синовиальной оболочки
инъецированы, иногда
визуализируются участки
кровоизлияний
36.
Болезнь Гоффа• Лечение
• Основное лечение заболевания
происходит с помощью
ограничения нагрузки и
движений в поврежденном
суставе (использование
ортезов), также пациенту может
быть назначены:
• физиотерапия
• массаж
• медикаментозная
противовоспалительная
терапия
• Редко в запущенных случаях
выполняется артроскопия
пораженного сустава.
37.
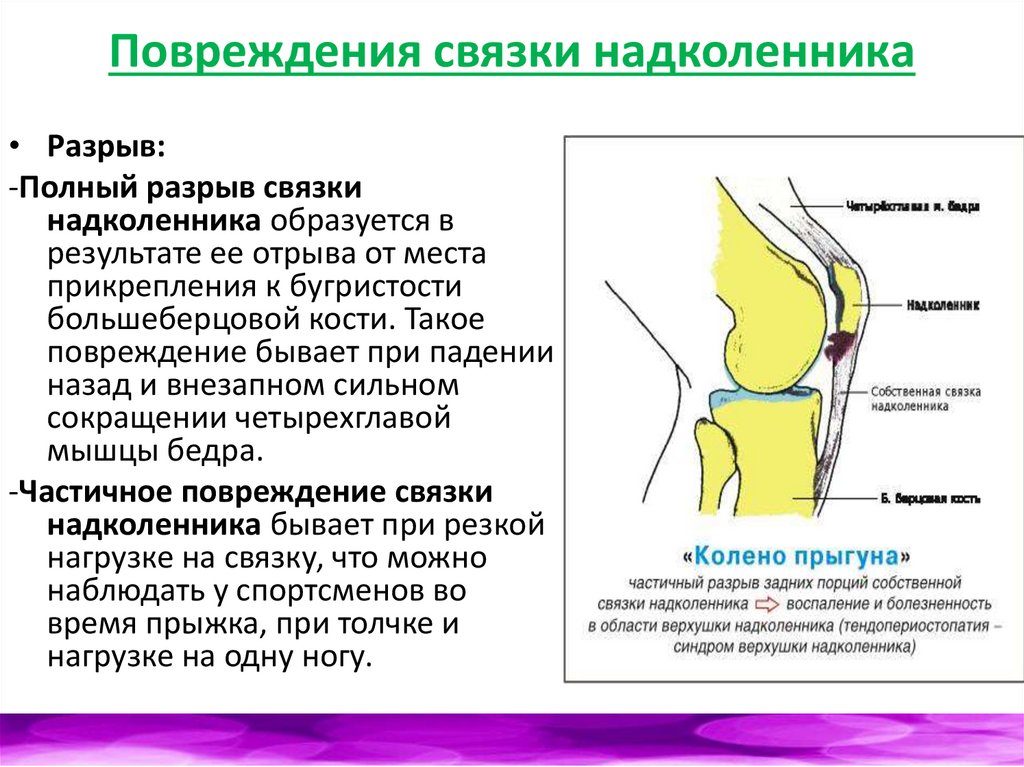
Повреждения связки надколенника• Разрыв:
-Полный разрыв связки
надколенника образуется в
результате ее отрыва от места
прикрепления к бугристости
большеберцовой кости. Такое
повреждение бывает при падении
назад и внезапном сильном
сокращении четырехглавой
мышцы бедра.
-Частичное повреждение связки
надколенника бывает при резкой
нагрузке на связку, что можно
наблюдать у спортсменов во
время прыжка, при толчке и
нагрузке на одну ногу.
38.
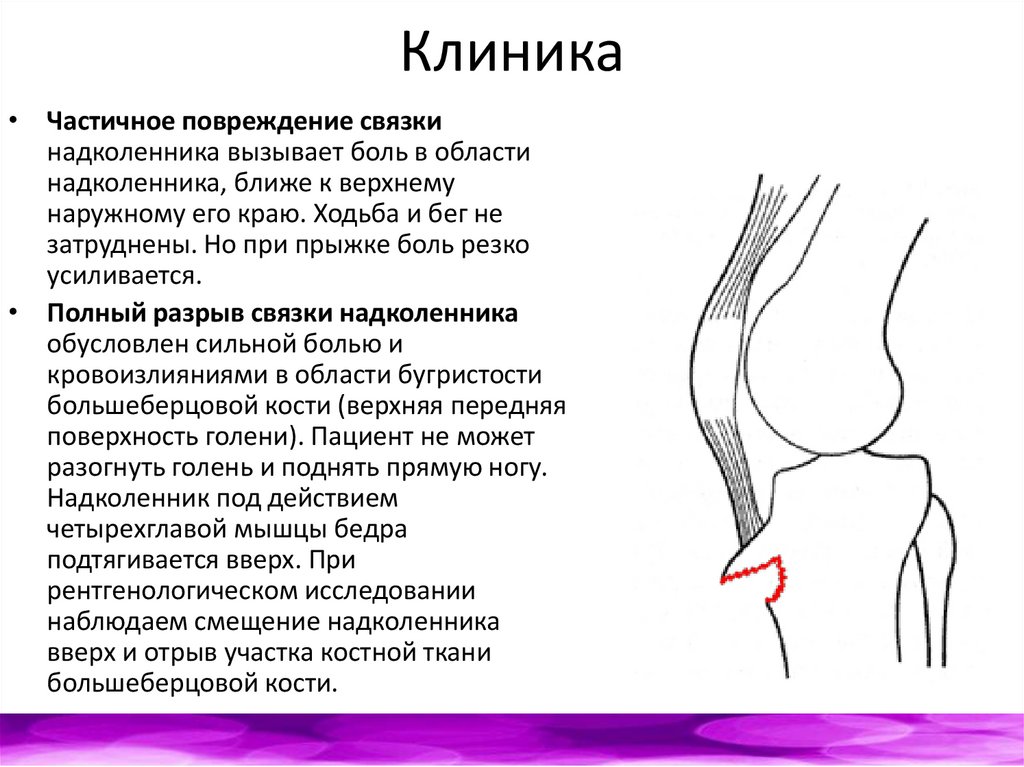
Клиника• Частичное повреждение связки
надколенника вызывает боль в области
надколенника, ближе к верхнему
наружному его краю. Ходьба и бег не
затруднены. Но при прыжке боль резко
усиливается.
• Полный разрыв связки надколенника
обусловлен сильной болью и
кровоизлияниями в области бугристости
большеберцовой кости (верхняя передняя
поверхность голени). Пациент не может
разогнуть голень и поднять прямую ногу.
Надколенник под действием
четырехглавой мышцы бедра
подтягивается вверх. При
рентгенологическом исследовании
наблюдаем смещение надколенника
вверх и отрыв участка костной ткани
большеберцовой кости.
39.
Лечение• При частичном повреждении
связки надколенника
лечение заключается в
обезболивании путем
введения в место разрыва
растворов местных
анестетиков (новокаина,
лидокаина) с последующим
наложением гипсовой
повязки.
• Полный разрыв связки
надколенника консервативно
лечить невозможно.
Оперативное лечение
обусловлено в установлении
костного отломка на свое
обычное место. Затем
костный отломок фиксируется
винтом к большеберцовой
кости. Затем на 1,5 месяца
накладывают гипсовую
повязку
40.
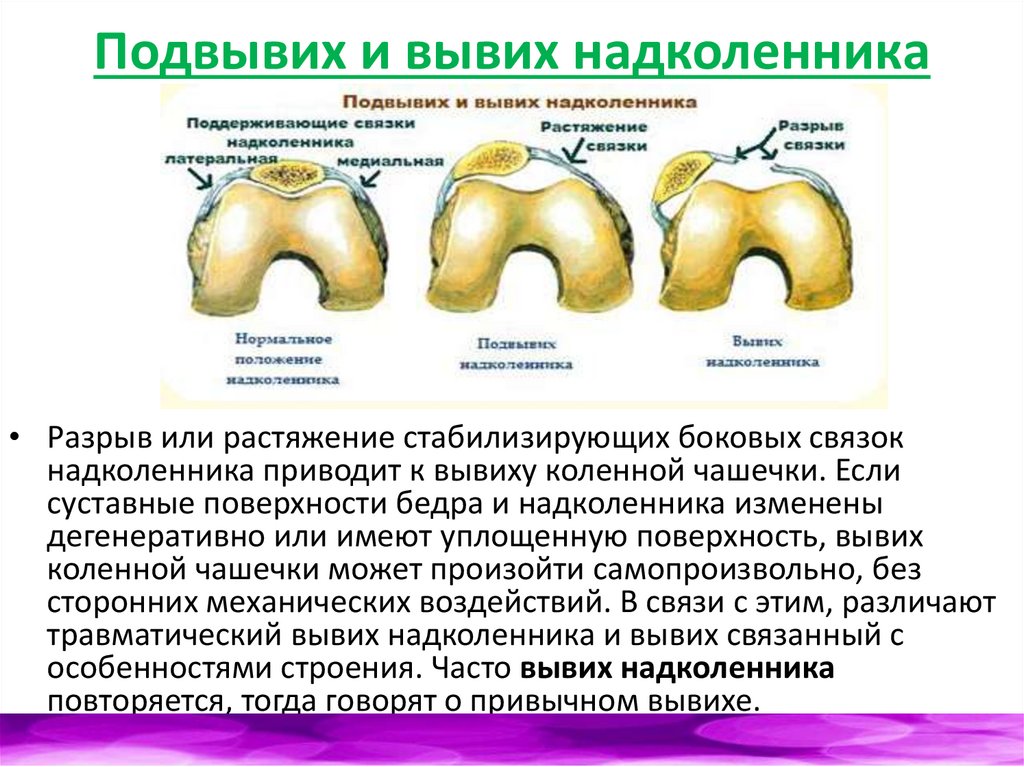
Подвывих и вывих надколенника• Разрыв или растяжение стабилизирующих боковых связок
надколенника приводит к вывиху коленной чашечки. Если
суставные поверхности бедра и надколенника изменены
дегенеративно или имеют уплощенную поверхность, вывих
коленной чашечки может произойти самопроизвольно, без
сторонних механических воздействий. В связи с этим, различают
травматический вывих надколенника и вывих связанный с
особенностями строения. Часто вывих надколенника
повторяется, тогда говорят о привычном вывихе.
41.
Привычный вывих надколенника• Чаще смещается во
внешнюю сторону.
• Причины: врожденные
нарушения развития
сухожильного, связочного
или мышечного аппарата
коленного сустава или же
нестабильность
надколенника возникает
после острого вывиха,
который был вправлен.
42.
Привычный вывих надколенника• Острый вывих надколенника всегда
сопровождается резкой болью,
нарушением движений в коленном
суставе. Часто это состояние
заставляет пострадавшего упасть.
Пациента с хронической
нестабильностью надколенника
беспокоят боли в области передней
и внутренней поверхности
коленного сустава. Такой пациент
может жаловаться на чувство
неустойчивости, разболтанности в
колене.
• Лечение:
• При небольшой степени
нестабильности лечение
консервативное. Применяется
физиотерапия, мануальная терапия,
лечебная физкультура, массаж,
электростимуляция. Ограничивается
нагрузка на больной сустав.
• Если причиной нестабильности
надколенника стало
дегенеративное поражение
коленного сустава, назначается
лечение основного заболевания.
При безуспешности
консервативного лечения
применяются хирургические
вмешательства: латеральный
релизинг коленного сустава и др.
43.
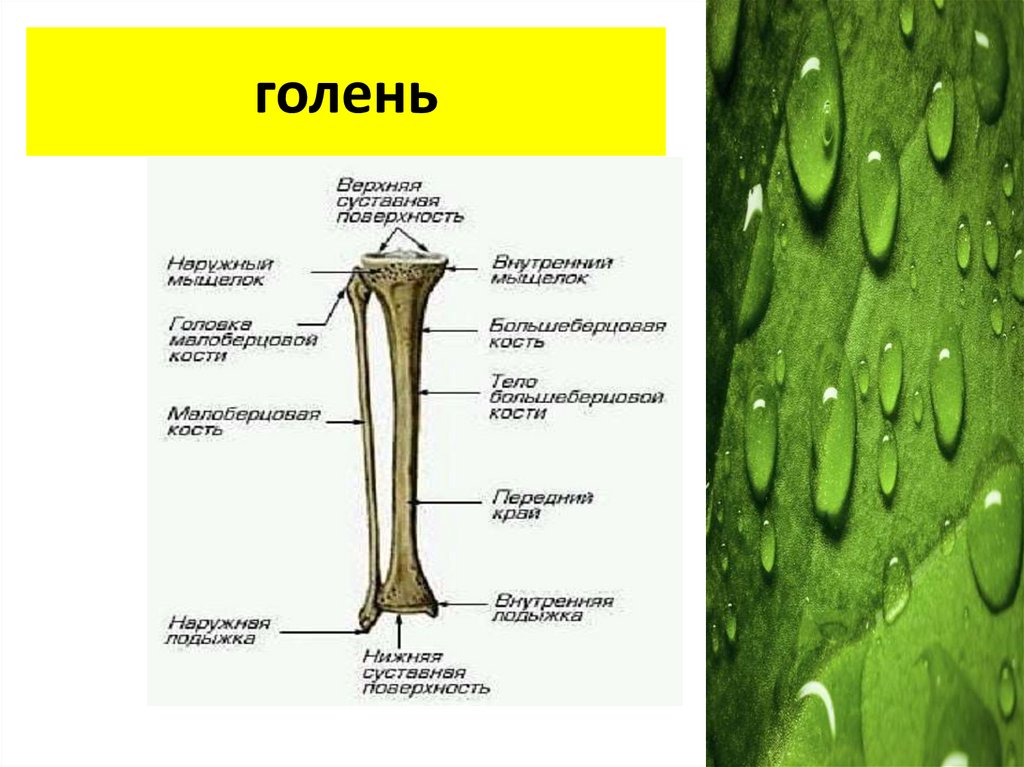
голень44.
Классификация переломов костейголени:
1) Переломы проксимальной части голени (плато):
переломы мыщелков б/к
бугристости б/к
головки и шейки м/к
2) Переломы средней части голени (диафизы)
3)Переломы дистальной части голени( пилона):
нижней 1/з берцовых костей
лодыжек
45.
1. Консервативное лечениеГипсовая иммобилизация
Показания:
1) Переломы любой локализации без смещения.
Виды:
• Гипсовая лангета до верхней трети голени при переломе
лодыжек и нижней 1/3 диафиза.
• До верхней трети бедра, при переломах мыщелков
большеберцовой кости, и верхних 2/3 диафиза.
• Переход на циркулярную повязку после исчезновения
отека тканей.
46.
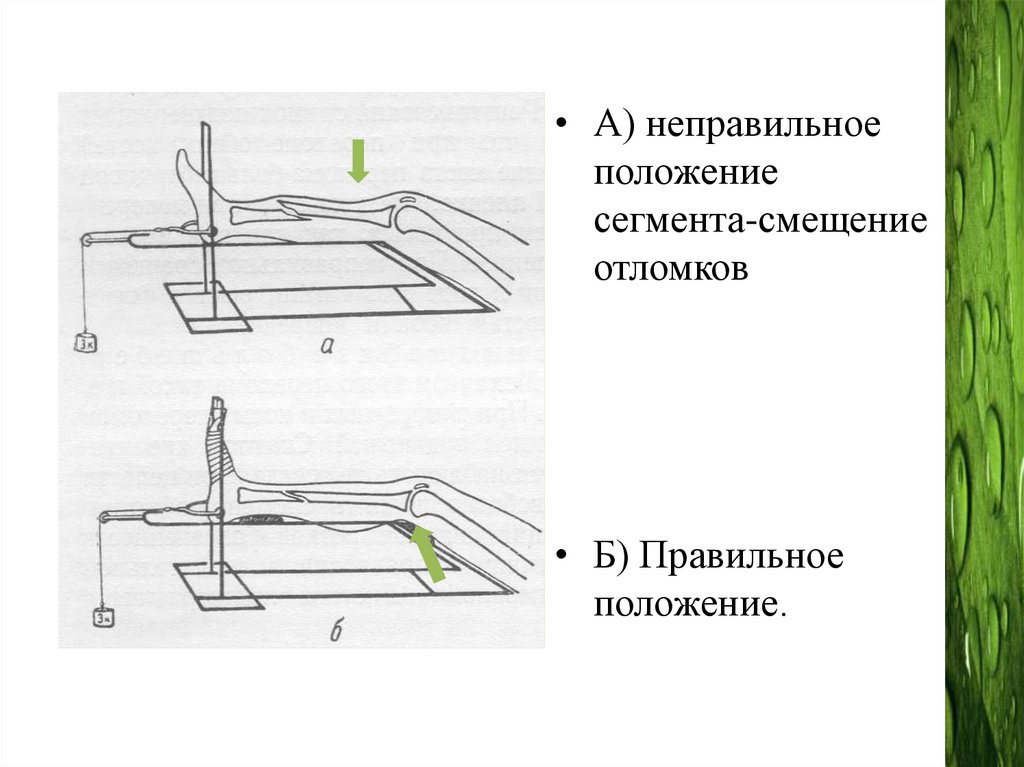
Скелетное вытяжение• Показания:
1)Нестабильные косые, винтообразные, оскольчатые
переломы со смещением.
2) С целью репозиции, при невозможности
одномоментной ручной репозиции.
Спицу проводят через пяточную кость- груз 5-7 кг. В
течении 4-6 недель.
NB!
1)Контроль натяжения гамака шины, который должен
быть ослаблен под голенью, а под ахиллово сухожилие
положить валик, чтобы мышечный массив голени не
сместил центральный отломок кпереди.
47.
• А) неправильноеположение
сегмента-смещение
отломков
• Б) Правильное
положение.
48.
Общие показания дляхирургического лечения:
• 1)Невозможность провести закрытую репозицию.
• 2)Невозможность удержать отломки в нужном
положении.
• 3)Интерпозиция мягких тканей между отломками.
• 4)Опасность повреждения кожи, сосудов, нервов
отломками кости.
• 5) Открытые переломы.
49.
2. Хирургические методы:• Остеосинтез:
Внеочаговый (наружный)
аппарат Илизарова
Аппараты внешней фиксации (АВФ)
Показания:
1)Открытые переломы с загрязнением раневой
поверхности и высоким риском развития
нагноения.
2)Множественные переломы.
3) Осложненные переломы
4) Нарушение сращения, ложные суставы.
50.
Вид аппарата Илизарова приоткрытом переломе голени
51.
Лечение перелома обеих костей голени ааппарате Илизарова.
52.
АВФ• Аппараты наружной (внешней)
фиксации,
главным
образом
применяющиеся
в
качестве
временной меры стабилизации
переломов
у
пациентов
с
политравмой,
когда
есть
необходимость в соблюдении
принципов «Damage control» или
для
стабилизации
открытых
переломов
с
обширным
повреждением мягких тканей, с
последующим
переходом
на
другой вид фиксации после
стабилизации состояния пациента
или заживления мягких тканей.
(обычно на срок до 2х месяцев в
зависимости
от
объема
повреждения)
53.
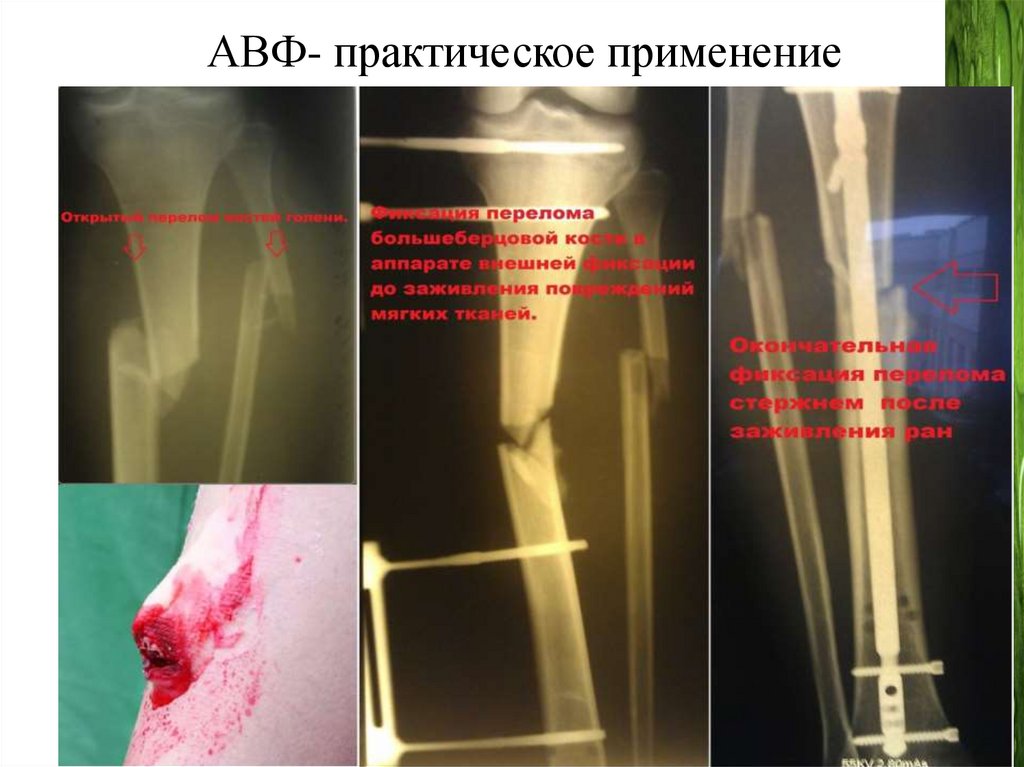
АВФ- практическое применение54.
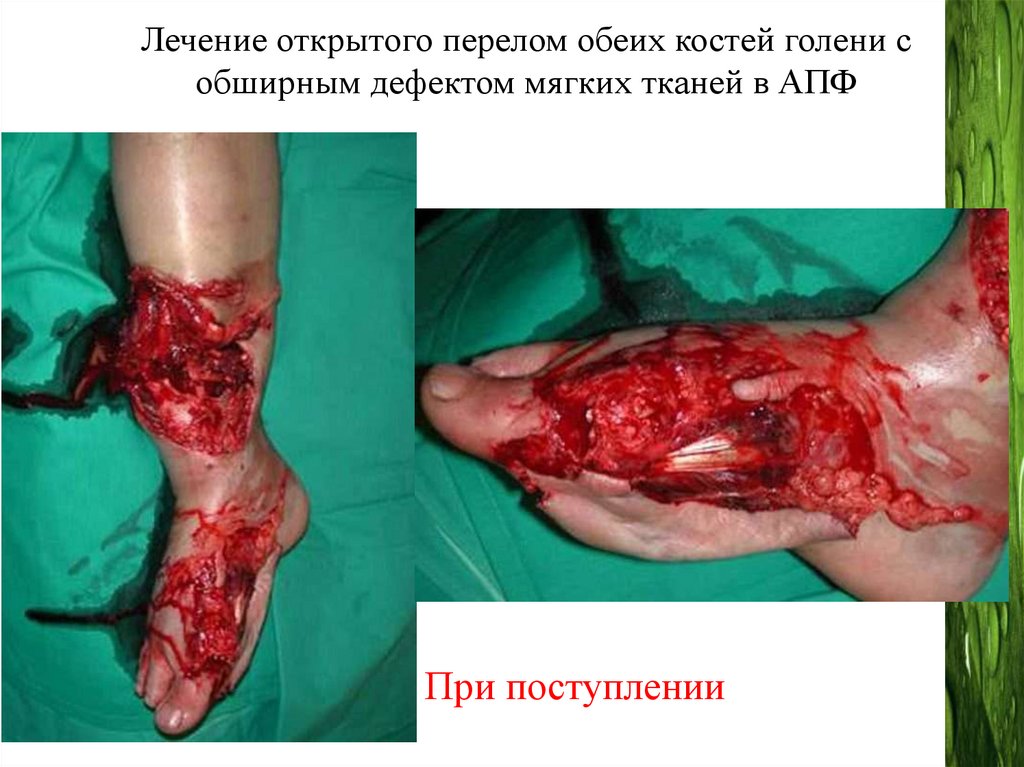
Лечение открытого перелом обеих костей голени собширным дефектом мягких тканей в АПФ
При поступлении
55.
Установка АВФРезультат
в конце
лечения
56.
Сравнение:Аппарат Илизарова:
Достоинства:
1) Успешно применяется в
качестве самостоятельного
метода лечения
2) Позволяет полностью
управлять процессами
консолидации
Недостатки:
1) Необходимость тщательной
подготовки к установке и
наличие специалиста,
владеющего навыками
установки.
АВФ:
Достоинства:
1) Сравнительно быстрая не
сложная установка
Недостатки:
1) Не позволяет полностью
контролировать процессы
сращения и не используется в
качестве самостоятельного
метода лечения
57.
Хирургические методы:• Погружной (внутренний) остеосинтез:
а)Интрамедулярный блокированный«Интерлокинг»(БИОС).
в)Накостный остеосинтез- пластины с
винтами
NB!
Оба данных вида синтеза не нуждаются в
дополнительной фиксации гипсовой
повязкой, позволяют быстро
активизировать пациента.
58.
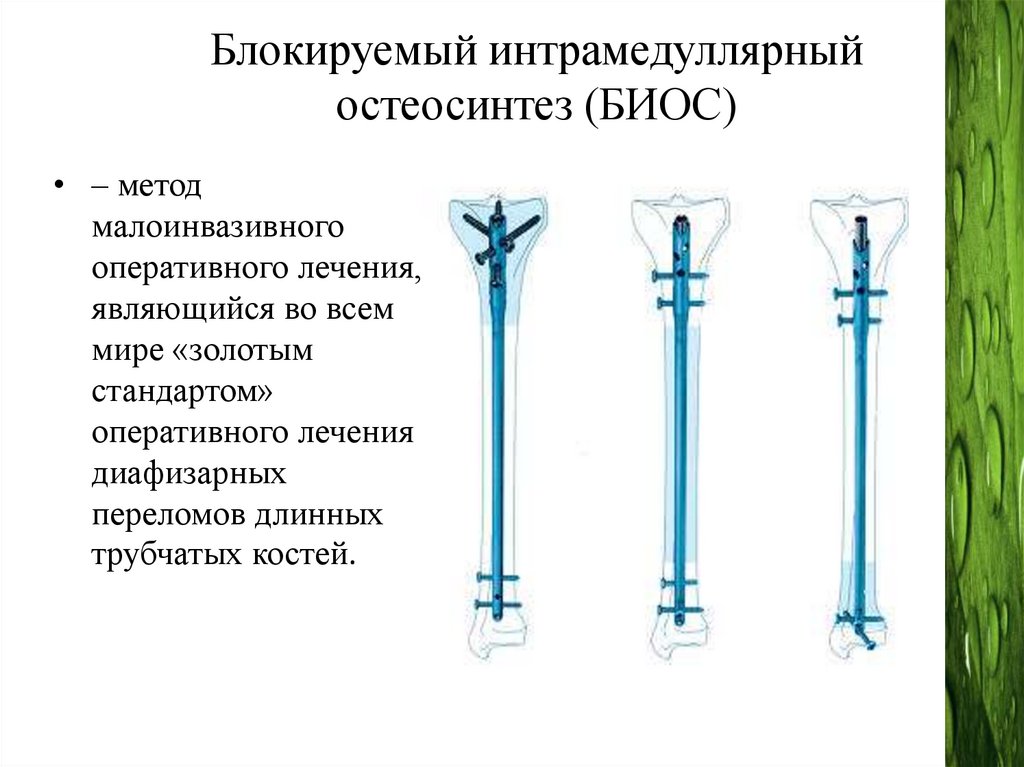
Блокируемый интрамедуллярныйостеосинтез (БИОС)
• – метод
малоинвазивного
оперативного лечения,
являющийся во всем
мире «золотым
стандартом»
оперативного лечения
диафизарных
переломов длинных
трубчатых костей.
59.
Суть метода:через небольшой разрез кожи (порядка 5 см.) под контролем ЭОП
(электронно-оптический перобразователь -рентгеновская
установка), в костномозговой канал вводится стержень из
медицинской стали или титанового сплава, диаметр которого
примерно совпадает с диаметром канала. Стержень блокируется в
канале винтами, проводимыми через проколы кожи до 1 см. В
результате нагрузка, приходящаяся на оперированную конечность,
перераспределяется между костью и стержнем.
60.
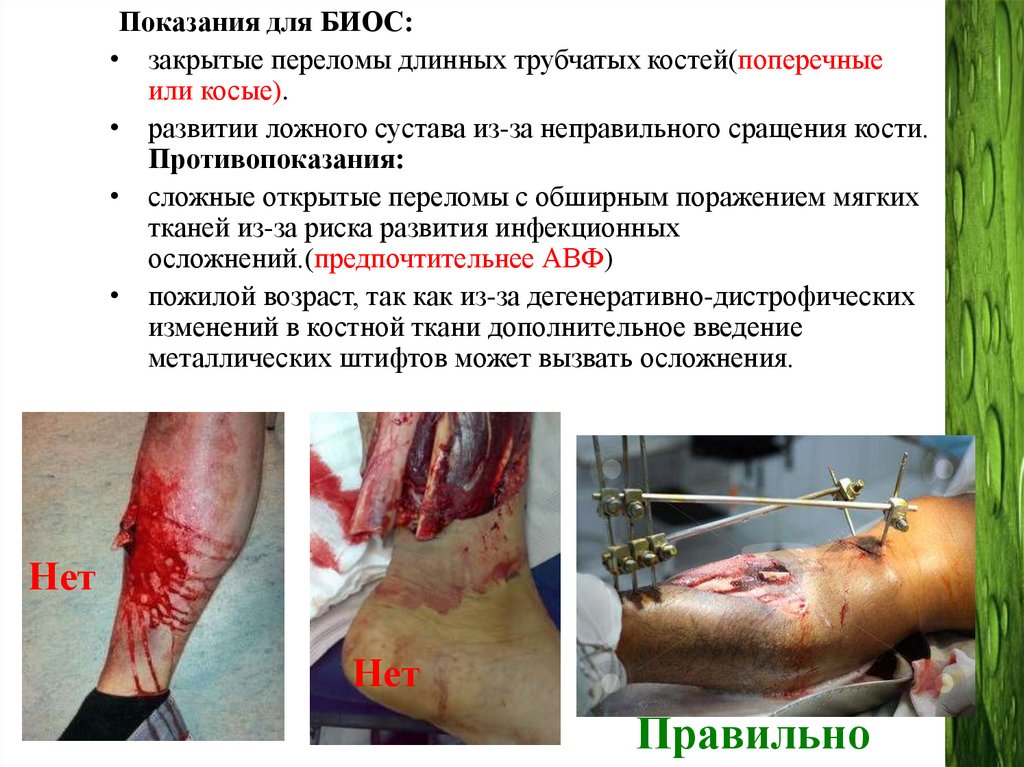
Показания для БИОС:• закрытые переломы длинных трубчатых костей(поперечные
или косые).
• развитии ложного сустава из-за неправильного сращения кости.
Противопоказания:
• сложные открытые переломы с обширным поражением мягких
тканей из-за риска развития инфекционных
осложнений.(предпочтительнее АВФ)
• пожилой возраст, так как из-за дегенеративно-дистрофических
изменений в костной ткани дополнительное введение
металлических штифтов может вызвать осложнения.
Нет
Нет
Правильно
61.
NB!!!• Интрамедулярный
остеосинтез имеет
смысл применять при
косых и поперечных
переломах ниже
уровня бугристости
большеберцовой
кости и не менее 4см
выше уровня
голеностопного
сустава.
Интрамедулярный
остеосинтез поперечного
перелома верхней трети
правой большеберцовой
кости
62.
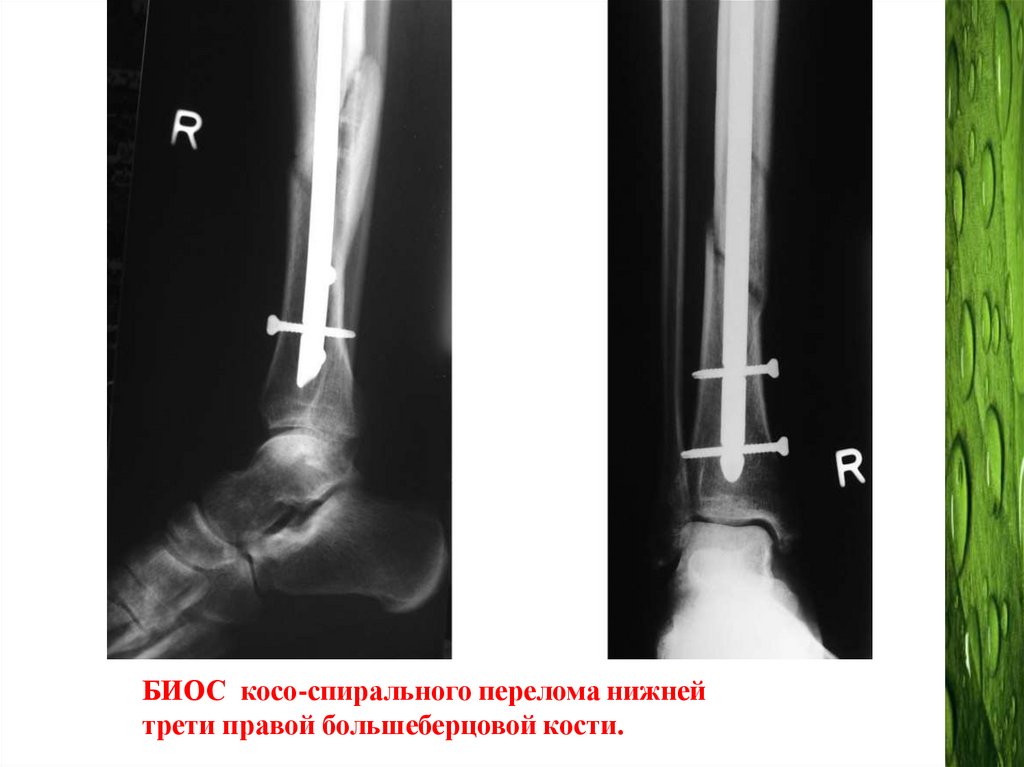
БИОС косо-спирального перелома нижнейтрети правой большеберцовой кости.
63.
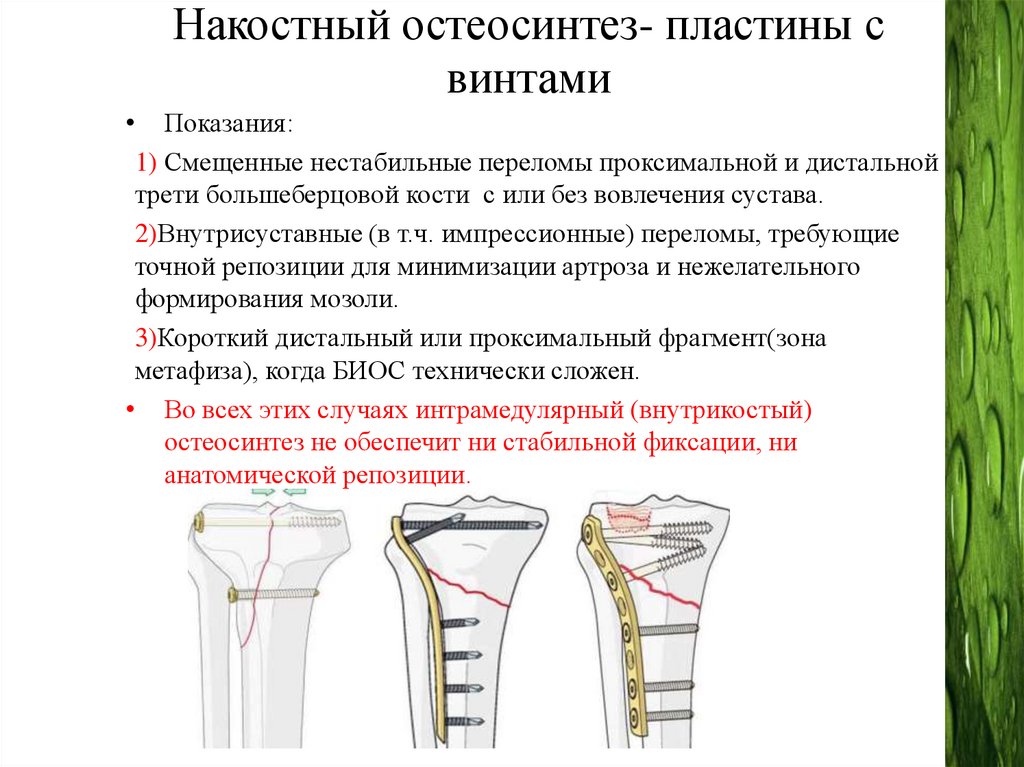
Накостный остеосинтез- пластины свинтами
• Показания:
1) Смещенные нестабильные переломы проксимальной и дистальной
трети большеберцовой кости с или без вовлечения сустава.
2)Внутрисуставные (в т.ч. импрессионные) переломы, требующие
точной репозиции для минимизации артроза и нежелательного
формирования мозоли.
3)Короткий дистальный или проксимальный фрагмент(зона
метафиза), когда БИОС технически сложен.
• Во всех этих случаях интрамедулярный (внутрикостый)
остеосинтез не обеспечит ни стабильной фиксации, ни
анатомической репозиции.
64.
Различные видыпластин
Пластина
DCP с
ограниченны
м контактом
Лист клевера
для переломов
пилона
LCP метафизарная
пластина
Тобразная
пластина
65.
Некоторые особенности переломов платобольшеберцовой кости
Переломы плато
• Удовлетворительное кровоснабжение, что
положительно влияет на консолидацию.
• Сопоставление отломков в зоне хрящевой
части сустава должно быть идеальным,
без минимальных «ступенек» и даже
незначительной деформации суставной
щели.
• Есть необходимость в полной
обездвиженности сустава на период
консолидации, что ускоряет ее с одной
стороны, но может привести к стойким
контрактурам с другой стороны.
• Особое значение имеют импрессионные
переломы, которые деформируют
суставную щель и должны быть
прооперированы.
Переломы диафиза
• Достаточно скудное
кровоснабжение, в результате
чего при оскольчатых
переломах фрагмент,
лишенный связи с ложем лишается питания, что снижает
возможность консолидации и
ведет к некрозам и ложным
суставам.
• В зоне диафиза допускается
смещение по ширине на
толщину кортикального слоя и
более.
66.
Примеры переломов плато б/кПерелом наружного мыщелка
правой бедренной кости со
смещением- требует костной
пластики и остеосинтеза пластиной
с УС
Перелом наружного мыщелка правой
большеберцовой кости. Связь отломка с костью
сохранена, нет импрессии суставной поверхности
- возможна фиксация компрессирующим винтом
67.
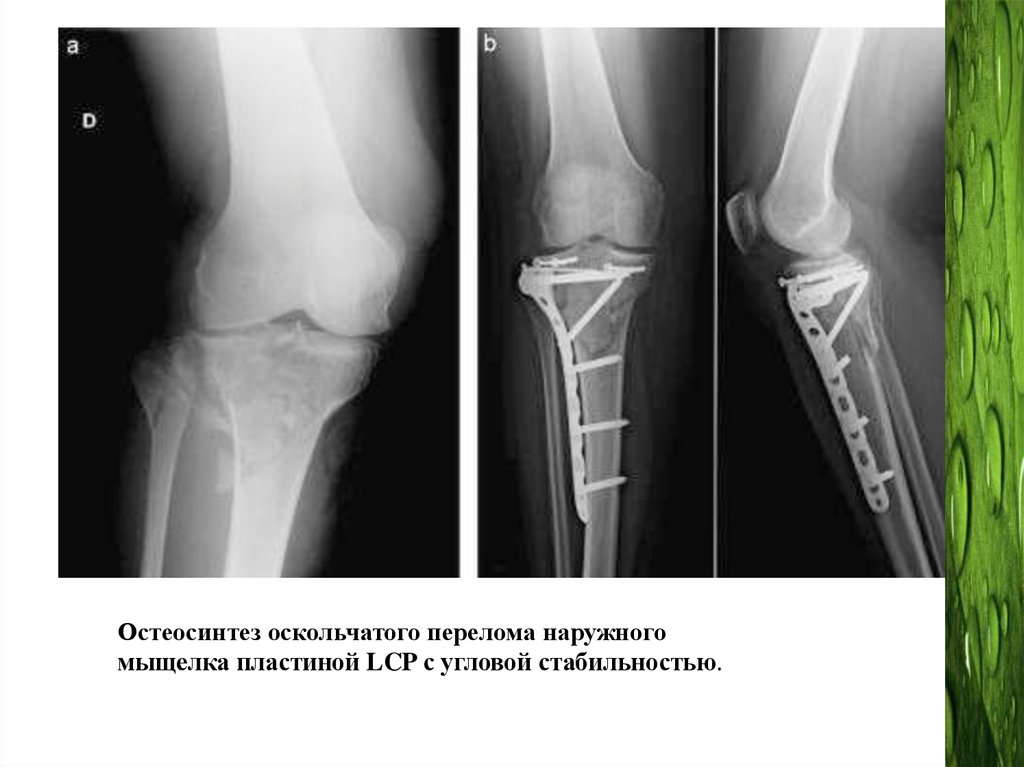
Остеосинтез оскольчатого перелома наружногомыщелка пластиной LCP с угловой стабильностью.
68.
Использование пластины при переломах дистальногоотдела костей голени
Результат остеосинтеза
69.
Этапы синтеза пластиной:Выбор пластины нужного
размера
70.
71.
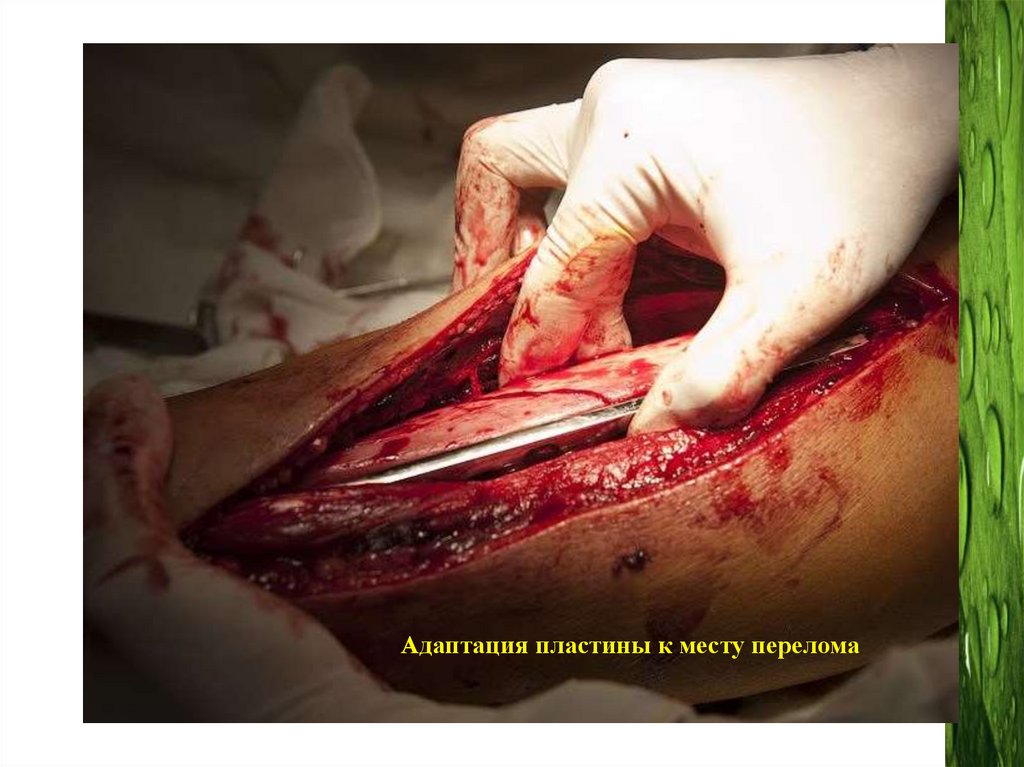
Адаптация пластины к месту перелома72.
Фиксация пластины73.
Выводы:• 1)Гипсовой повязкой допускается лечение стабильных
переломов без смещения и переломов у детей.
• 2) Скелетное вытяжение следует использовать с целью
устранения грубого смещения при невозможности
одномоментной ручной репозиции.
• 3) При наличии открытой раны предпочтительно
использовать аппараты внешней фиксации (до
восстановления мягких тканей) или аппарат Илизарова
самостоятельный метод лечения.
• 4) После восстановления мягких тканей- переход с АВФ на
накостный или внутрикостный фиксатор.
• 5) В случае проксимальных переломов- особое внимание
уделять импрессионным (вдавленным) переломам,
деформирующим суставную поверхность и требующим
обязательного оперативного лечения.
• 6) При операциях на диафизе-избегать грубых манипуляций
с мягкими тканями в виду их недостаточности в этой
области( риск развития нарушения консолидации).
74.
Выводы:• 7) При переломах дистального отдела костей голенистремится восстановить все поврежденные
структуры, особенно латеральную лодыжку,
межберцовый синдесмоз, задний край б/к.
• 8) Оперированным пациентам должны в полной
мере проводится реабилитационные мероприятия и
как можно раньше.
• 9) Особое внимание необходимо уделять
рентгенконтролю и его срокам, с целью раннего
выявления нарушений образования костной мозоли и
принятия соответствующих мер.
75.
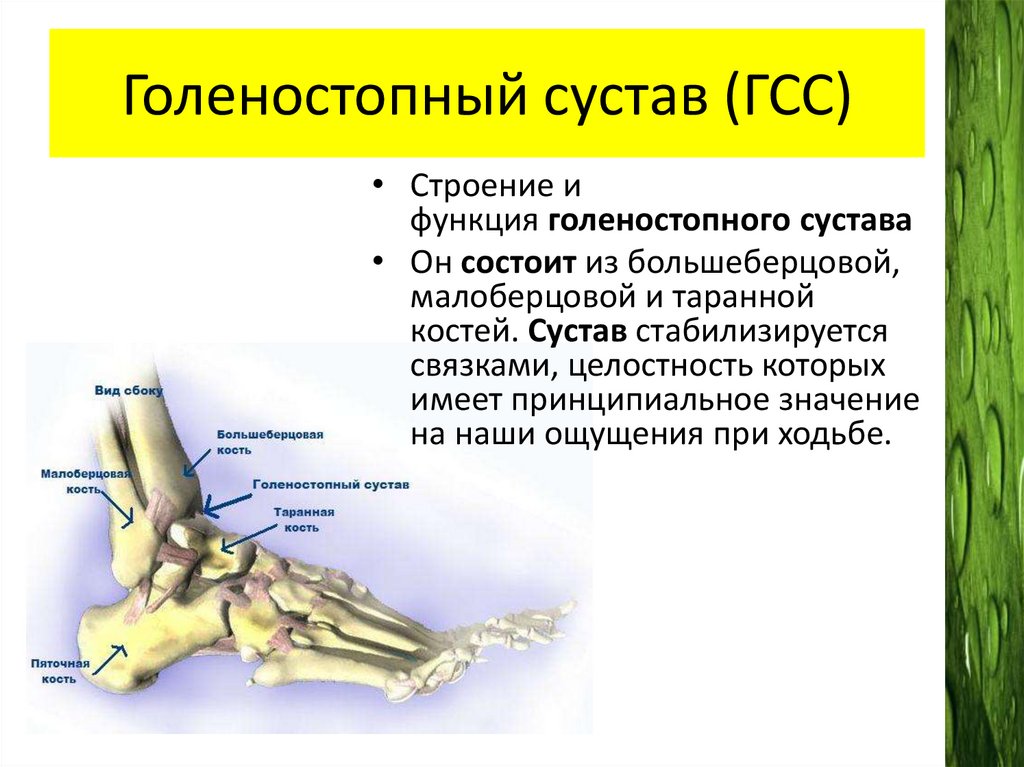
Голеностопный сустав (ГСС)• Строение и
функция голеностопного сустава
• Он состоит из большеберцовой,
малоберцовой и таранной
костей. Сустав стабилизируется
связками, целостность которых
имеет принципиальное значение
на наши ощущения при ходьбе.
76.
Переломы лодыжекПронационный перелом (перелом Дюпюитрена)
Механизм:
- Подворачивание стопы кнаружи
Компоненты:
1)Перелом внутренней лодыжки
2)Перелом наружной лодыжки или м/б кости в нижней трети.
3)Разрыв дистального межберцового синдесмоза
4)Подвывих или вывих стопы кнаружи.
«Завершившийся перелом Дюпюитрена»
Отсутствие одного из 4 компонентов – «перелом типа Дюпюитрена»
77.
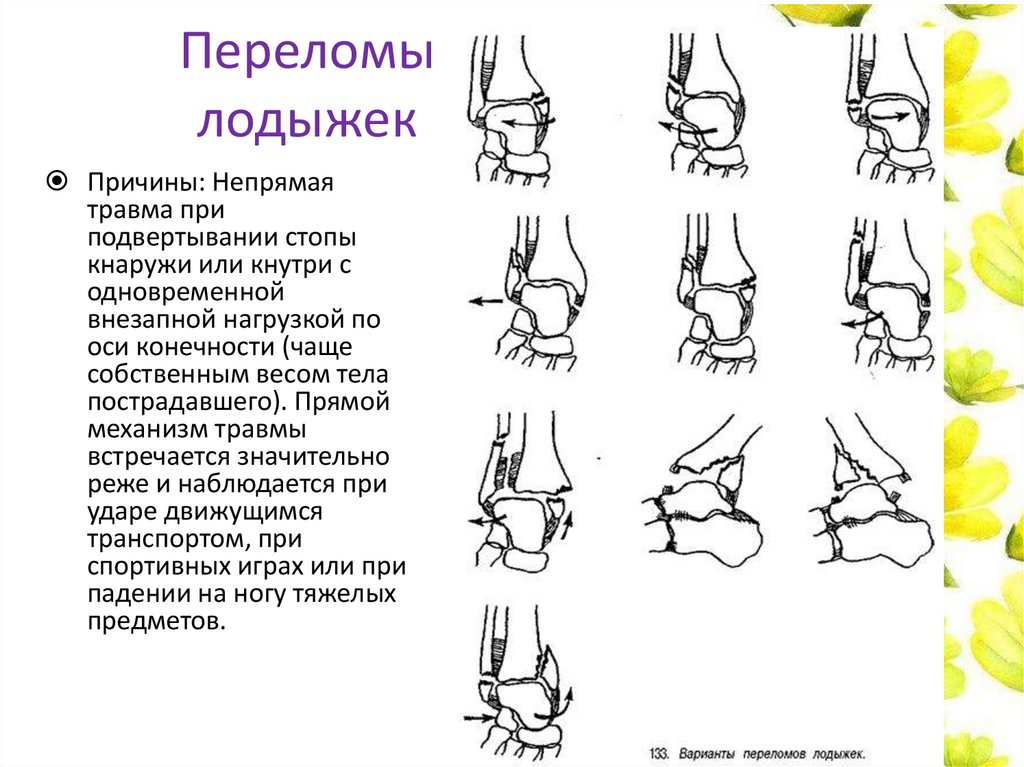
Переломылодыжек
Причины: Непрямая
травма при
подвертывании стопы
кнаружи или кнутри с
одновременной
внезапной нагрузкой по
оси конечности (чаще
собственным весом тела
пострадавшего). Прямой
механизм травмы
встречается значительно
реже и наблюдается при
ударе движущимся
транспортом, при
спортивных играх или при
падении на ногу тяжелых
предметов.
78.
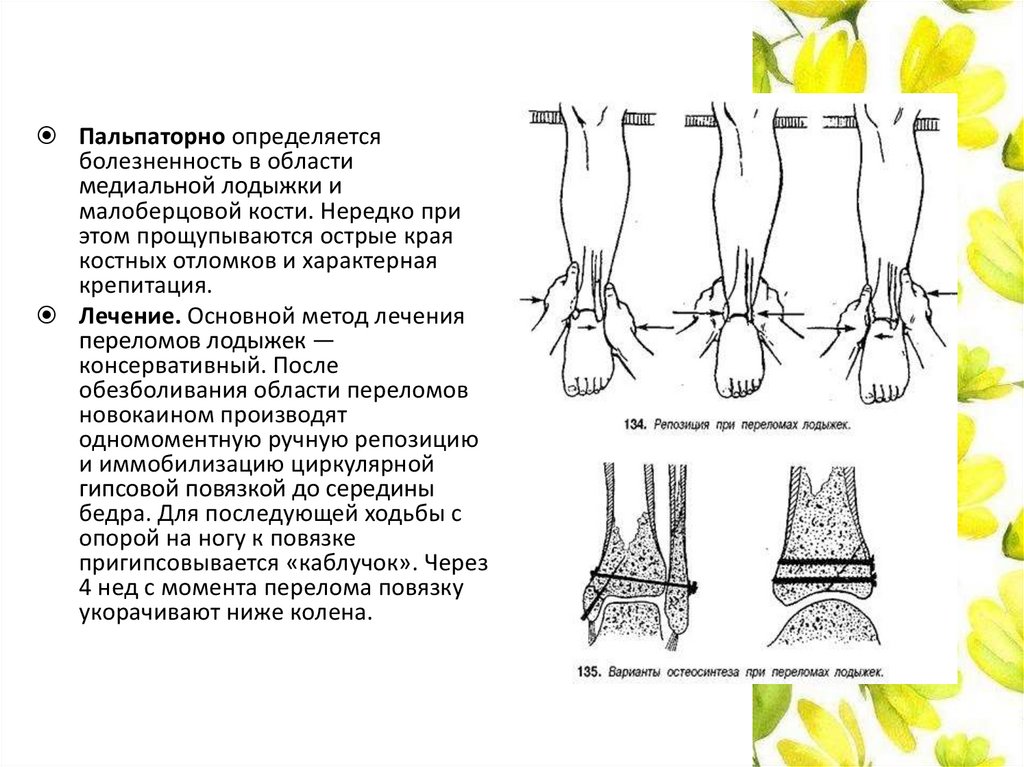
Пальпаторно определяетсяболезненность в области
медиальной лодыжки и
малоберцовой кости. Нередко при
этом прощупываются острые края
костных отломков и характерная
крепитация.
Лечение. Основной метод лечения
переломов лодыжек —
консервативный. После
обезболивания области переломов
новокаином производят
одномоментную ручную репозицию
и иммобилизацию циркулярной
гипсовой повязкой до середины
бедра. Для последующей ходьбы с
опорой на ногу к повязке
пригипсовывается «каблучок». Через
4 нед с момента перелома повязку
укорачивают ниже колена.
79.
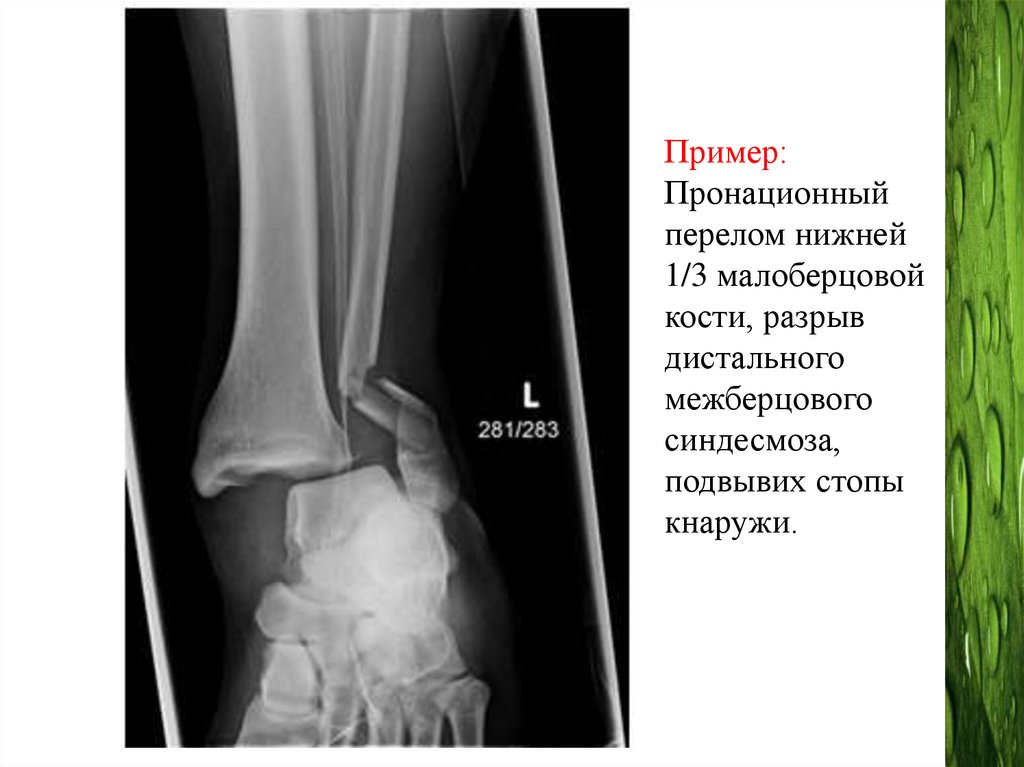
Пример:Пронационный
перелом нижней
1/3 малоберцовой
кости, разрыв
дистального
межберцового
синдесмоза,
подвывих стопы
кнаружи.
80.
Этапы оказания помощи при переломеДюпюитрена
1) Устранение подвывиха в голеностопном суставе
2) Закрытая репозиция сначала латеральной и затем
медиальной лодыжек.
3)Фиксация переломов пластиной, винтами или по
Веберу.
4) Восстановление целостности межберцового
синдесмоза
81.
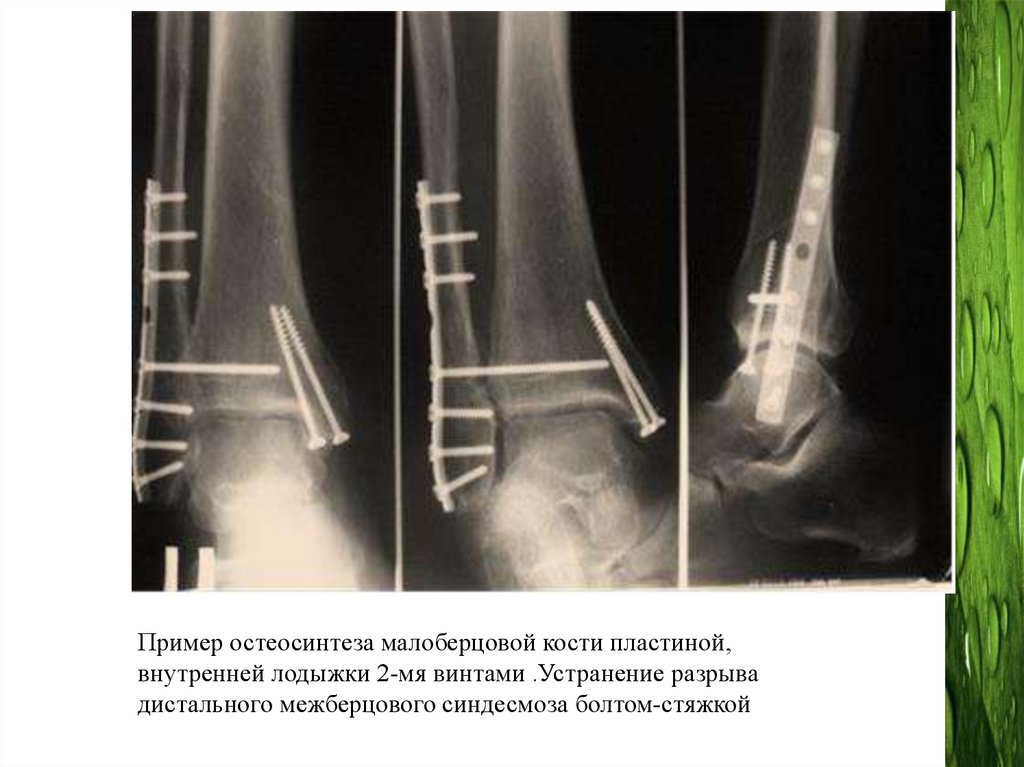
Пример остеосинтеза малоберцовой кости пластиной,внутренней лодыжки 2-мя винтами .Устранение разрыва
дистального межберцового синдесмоза болтом-стяжкой
82.
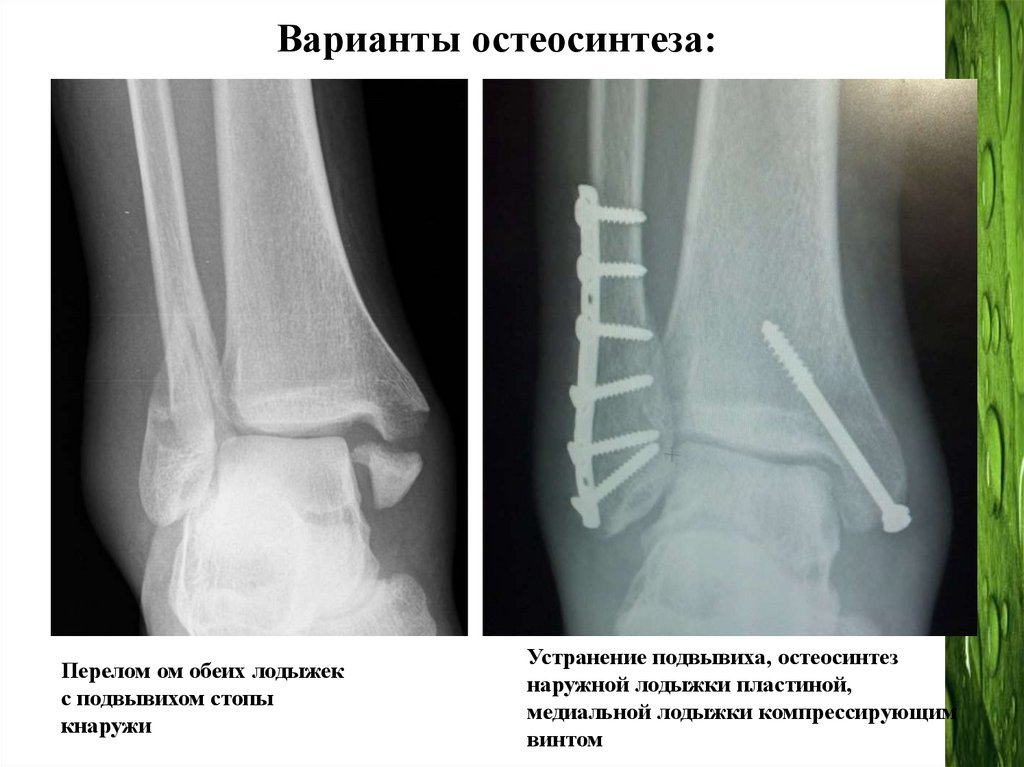
Варианты остеосинтеза:Перелом ом обеих лодыжек
с подвывихом стопы
кнаружи
Устранение подвывиха, остеосинтез
наружной лодыжки пластиной,
медиальной лодыжки компрессирующим
винтом
83.
Перелом Десто:1-перелом наружной лодыжки 2- разрыв синдесмоза 3-подвывих стопы кнаружи
+4- перелом заднего края большеберцовой кости с подвывихом стопы кзади
ВСЕ УКАЗАННЫЕ ПОВРЕЖДЕНИЯ ДОЛЖНЫ БЫТЬ УСТРАНЕНЫ.
84.
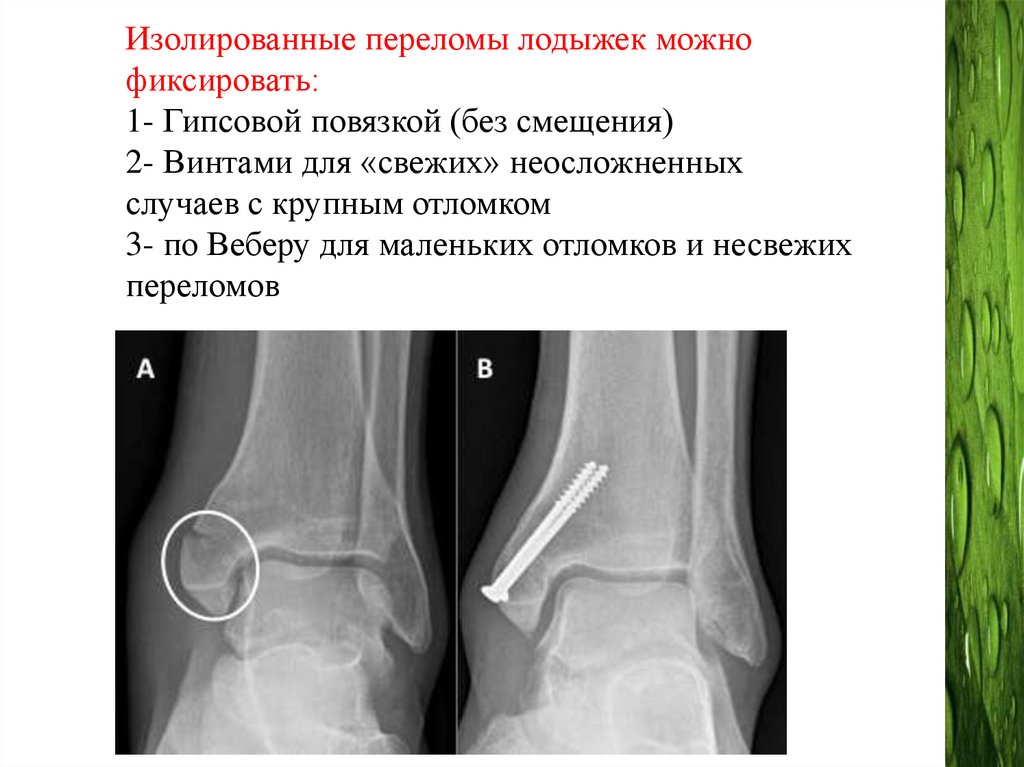
Изолированные переломы лодыжек можнофиксировать:
1- Гипсовой повязкой (без смещения)
2- Винтами для «свежих» неосложненных
случаев с крупным отломком
3- по Веберу для маленьких отломков и несвежих
переломов
85.
Остеосинтез медиальнойлодыжки по Веберу
86.
Этапный рентгенологический контроль:• 1- в момент поступления, с целью выявления перелома и его
характера.
• 2- сразу после репозиции, скелетного вытяжения или на след. день
после операции.
• 3- 7е сутки, после исчезновения отека- контроль вторичного
смещения.
• 4- через 1 месяц (4-6 недель) контроль своевременности
формирования костной мозоли.
• 5- промежуточный контроль через 1 мес.
• 6- после снятия иммобилизации и окончания срока консолидации
для оценки зрелости регенерата.
• Сроки:
• 6нед. - изолированные переломы лодыжек
• 8нед.- переломы обеих лодыжек
• 10недель- переломы диафиза б/к, мыщелков, «двух-,
трехлодыжечные переломы»
87.
Осложнения переломов костей голени.Компартмент-синдром
-это синдром стойкого повышения давления в фасциальномышечных футлярах, что может привести к сдавлению сосудов,
ишемии и некрозу мышц.
Боль
1. Сильная, не купируется анальгетиками.
2. Прогрессирует.
3. Усиливается при пассивном растяжении мышц.
Иные признаки:
1. Снижение чувствительности.
2. Напряженность( «натянутость») кожи, синюшность и блеск.
3. Наличие пульсации сосудов- не исключает компартмент, но ее
отсутствие говорит о терминальной ишемии, особенно в
сочетании с похолоданием и бледностью кожи.
88.
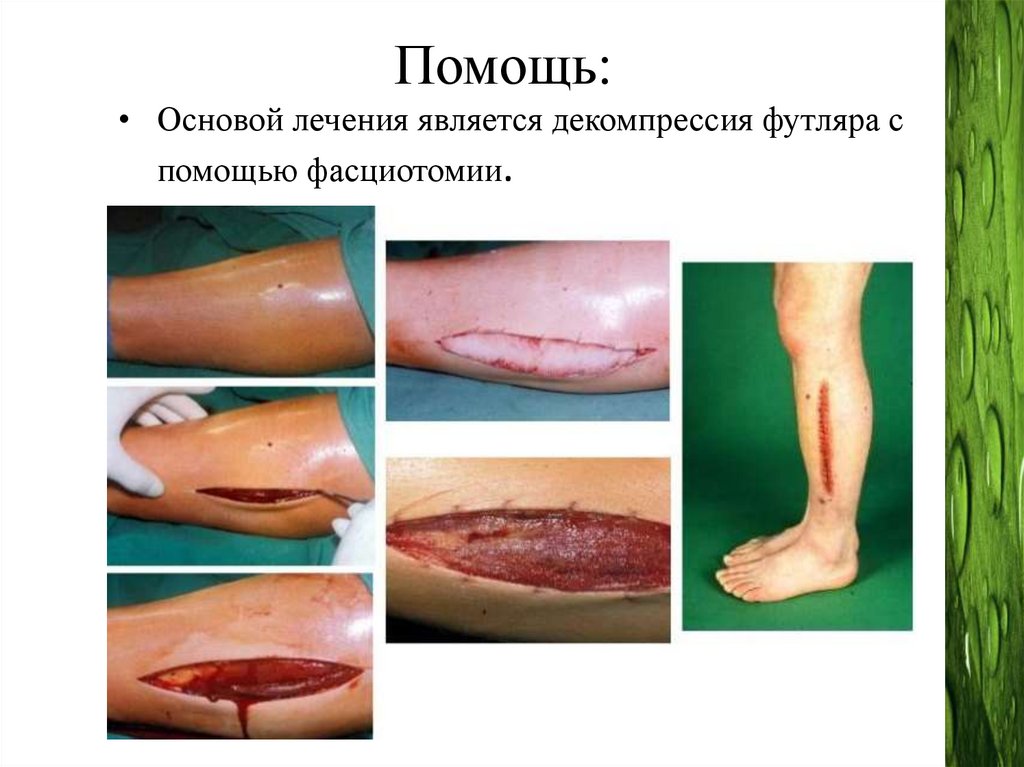
Помощь:• Основой лечения является декомпрессия футляра с
помощью фасциотомии.
89.
Устранение компартмент-синдромастопы
90.
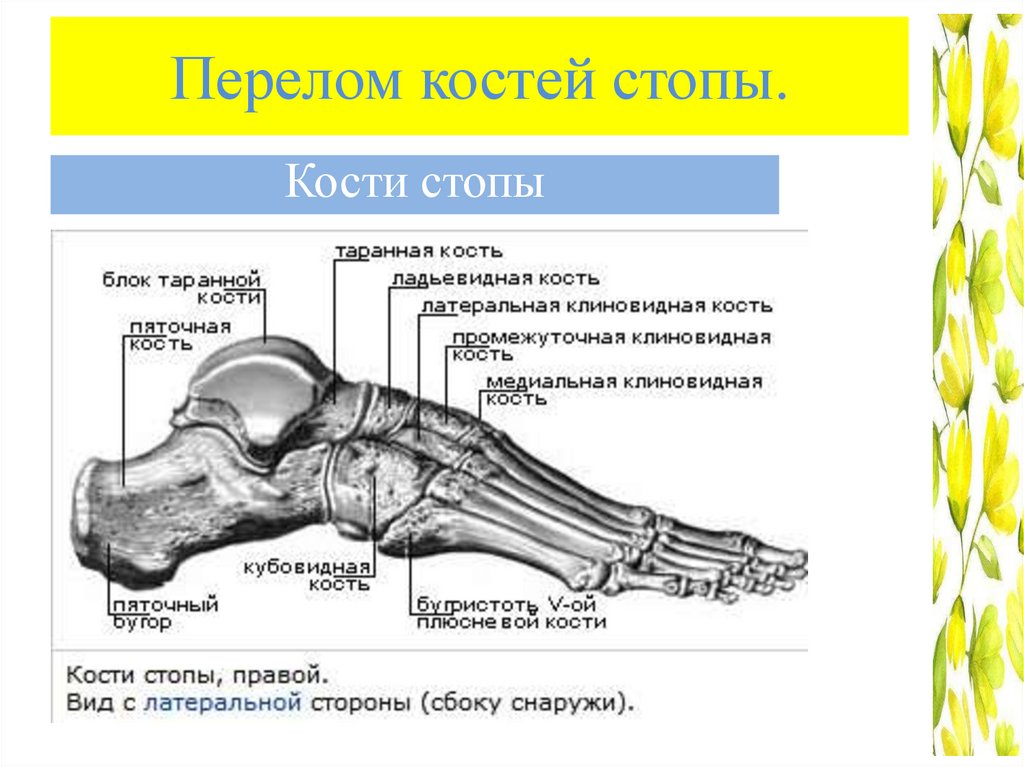
Перелом костей стопы.Кости стопы
91.
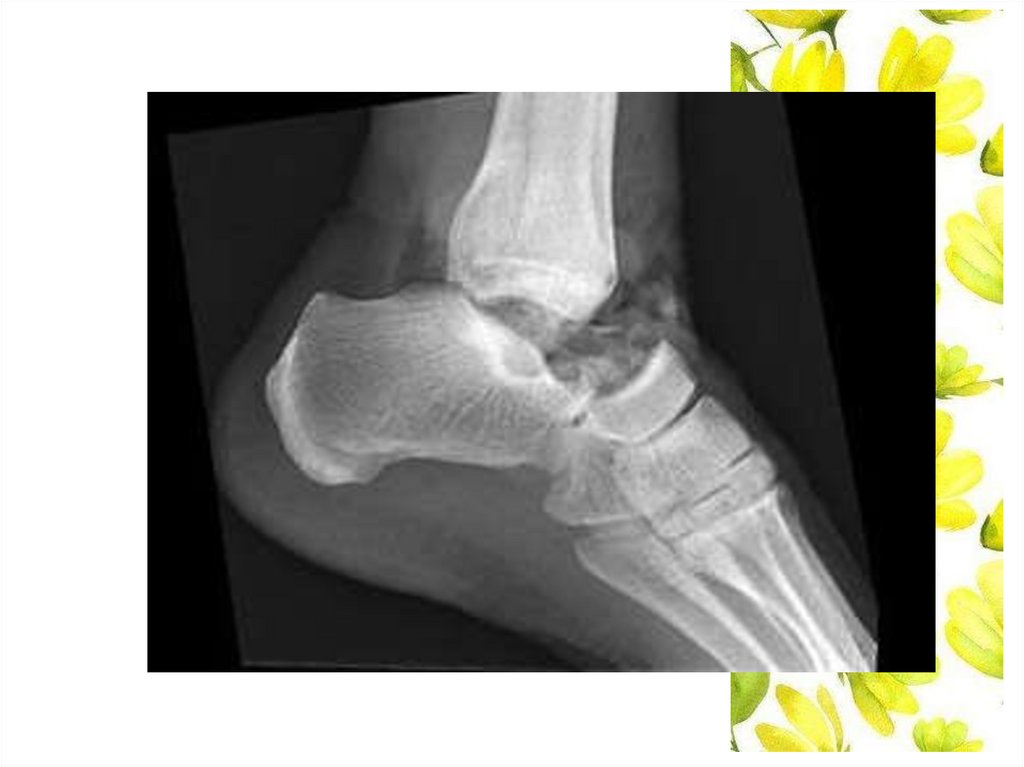
Перелом костей стопы.Перелом таранной кости
1. Причины: непрямая травма -падение с высоты на ноги,
резкое торможение автомобиля при упоре ступнями в его
пол - происходит раздавливание таранной кости между
большеберцовой и пяточной костями, резкое разгибание
стопы.
2. Клиническая картина: увеличение голеностопного
сустава в объёме, невозможность движений в нём,
усиление боли при перкуссии пятки.
3. Дополнительное исследование - рентгенография в
двух проекциях.
4. Лечение: гипсовая повязка от пальцев стопы до
коленного сустава.
92.
93.
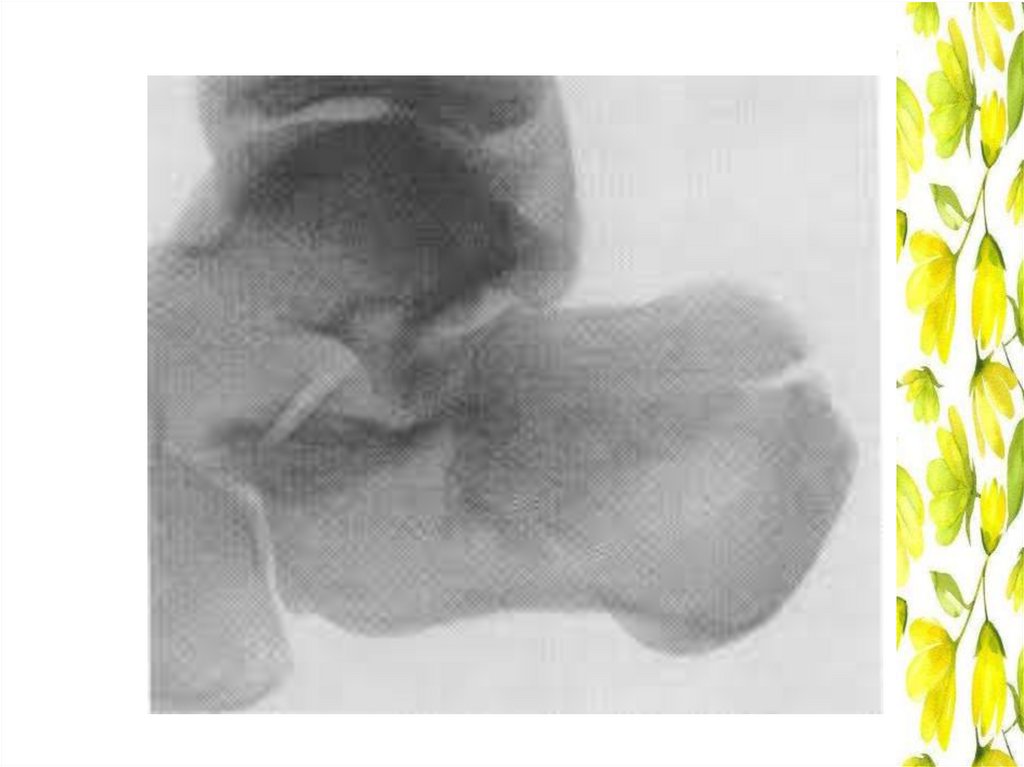
Перелом пяточной кости• 1. Причина: падение с высоты на пятки.
• 2. Клиническая картина: боль,
невозможность ходьбы, увеличение пятки в
объёме, уплощение продольного свода стопы.
• 3. Дополнительное исследование рентгенография в двух (переднезадней и
боковой) проекциях.
• 4. Лечение: репозиция, чрескостный
компрессионно-дистракционный остеосинтез,
гипсовая повязка на 10 нед, скелетное
вытяжение.
94.
95.
Перелом костей предплюсны.• 1. Причина: прямая травма - падение
тяжёлого предмета на тыл стопы.
• 2. Клиническая картина: пациенты ходят,
опираясь только на пятку, припухлость на
тыле стопы, болезненность ротационных и
боковых движений стопы.
• 3. Дополнительное исследование рентгенография в двух (переднезадней и
полукосой) проекциях.
• 4. Лечение: лонгетная гипсовая повязка
протяжённостью до коленного сустава.
96.
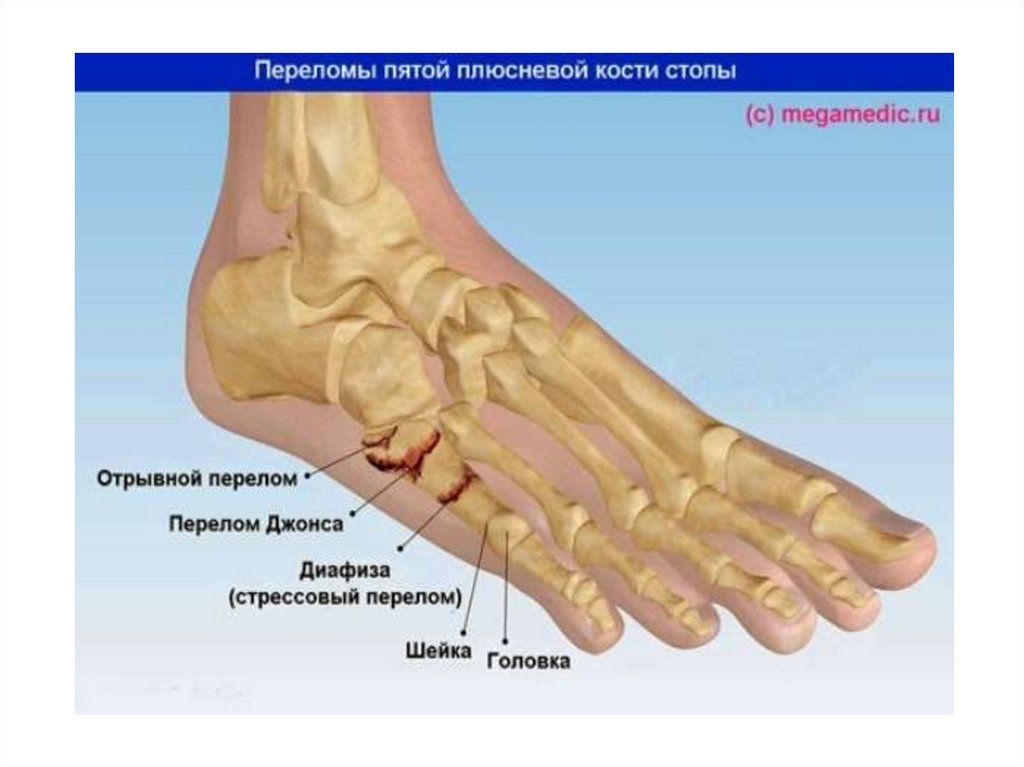
Перелом плюсневых костей и фалангпальцев.
1. Причина: прямая травма
2. Клиническая картина: боль, усиливающаяся при
осевой нагрузке, патологическая подвижность,
симптом Якобсона - усиление боли при
надавливании на головку плюсневой кости
3. Дополнительное исследование - рентгенография в
двух (переднезадней и полукосой) проекциях.
4. Лечение: гипсовая повязка вплоть до коленного
сустава на 4-6 нед, при смещении - ручная
репозиция или скелетное вытяжение, оперативное
лечение при неэффективности консервативного.
97.
98.
Вправление вывихатазобедренного сустава
по
Джанелидзе
При вправлении по способу Джанелидзе больного
укладывают на стол на живот так, чтобы
пострадавшая нога свисала. Для более прочной
фиксации таза под ости подкладывают два
небольших мешочка с песком. Помощник
придавливает обеими руками таз больного к этим
мешочкам, чем достигается прочная фиксация.
Если вправление будет произведено под наркозом,
то уложить больного на живот нужно после того,
как наступит глубокий сон. Больной остается в
таком положении в течение 10—20 мин.
Помощник давлением рук на крестец фиксирует
таз. Хирург становится между столом и свисающей
ногой больного, сгибает ее в коленном суставе под
прямым углом и при отведении и ротации кнаружи
начинает надавливать на подколенную ямку
(лучше своим коленом). В результате этих
манипуляций головка сдвигается в вертлужную
впадину, что сопровождается щелкающим звуком.
99.
Вправление вывихатазобедренного сустава
по Джанелидзе
После вправления вывиха на конечность должна быть
наложена задняя гипсовая лонгета, фиксирующая
тазобедренный, коленный и голеностопный суставы. Через 30
сут больные начинают ходить с помощью костылей без
нагрузки на ногу в течение 8—10 нед. Назначают
физиотерапевтические процедуры. Трудоспособность
восстанавливается через 3 мес после вправления. Прогноз
после вправления вывиха бедра обычно хороший. У
некоторых больных в дальнейшем вследствие нарушенного
кровообращения в головке бедра могут развиться
асептический некроз и деформирующий остеоартроз.
При застарелых и невправимых вывихах в тазобедренном
суставе показано оперативное вправление. Однако, если при
невправимом вывихе еще можно попытаться через
задненаружный разрез произвести вправление, то при
застарелом вывихе Целесообразно произвести артродез
сустава.
100.
Вправление вывихатазобедренного сустава по
Кохеру
правление вывиха бедра должно производиться
под наркозом. Наиболее распространен способ
вправления заднего вывиха по Кохеру. Больной
лежит на спине на столе или на полу. Помощник
удерживает таз больного двумя руками,
положенными на гребни подвздошных костей.
Хирург сгибает пострадавшую конечность под
прямым углом в коленном и тазобедренном
суставах и проводит вытяжение вертикально
вверх, ротируя конечность кнутри (рис. 2, а - в).
Очень часто в момент вправления слышен
щелчок.
а — положение больного: б—вправление
заднего вывиха; в — вправление переднего
вывиха. Цифрами указана последовательность
этапов вправления




























































 Медицина
Медицина








