Похожие презентации:
Сердечно-сосудистая система
1.
Подготовила:Пашковская А.Н.
2.
Кровообращение — этонепрерывное
движение крови по
замкнутой системе
сосудов. Систему
органов
кровообращения
составляют сердце и
сосуды.
Циркуляция крови по
сосудам
осуществляется
ритмическим
сокращения сердца,
которое является
центральным органом
кровообращения.
3.
Сердце — полый мышечный орган по форме напоминающийконус. Его расширенная часть — основание, обращено к
верху и вправо, а более узкая — верхушка — вниз и влево.
Расположено в грудной полости в левой половине 2-го и 5го ребра. 2/ 3 его находится слева от серединной линии
тела и одна треть справа.
Сердце — это четырех камерный орган. Разделено на два
предсердия и два желудочка. Между левым предсердием и
левым желудочком двухстворчатый полулунный клапан, а
между правым предсердием и правым желудочком —
трехстворчатый полулунный клапан. Также есть
полулунные клапаны у основания аорты и легочных
артерий.
К створкам клапанов, со стороны желудочков,
прикреплены сухожильные нити, которые прикреплены к
конусовидным сосочкам. Клапаны препятствуют возврату
крови из желудочков в предсердия.
При сокращении желудочков сокращаются сосковые
мышцы, натягивающие сухожильные мышцы. Это не дает
клапанам выворачиваться наружу.
4.
Сердце покрыто тремя стенками:1) наружной (эпикард) — серозной
оболочкой, которая плотна приращена к
средней оболочке.
2) средняя — толстая мышечная оболочка —
миокард.
3) внутренняя оболочка, состоящая из
плоского эпителия, под которым находится
соединительная ткань — эндокард.
Эпикард переходит в околосердечную
сумку, состоящую из соединительной ткани
— перикарда.
5.
6.
В сердце имеется система проводящих импульсов.Она начинается в устье верхней полой вены в правом
предсердии, в которой расположен синоатриальный
(синусо-предсердный, узел Кейтфлака) узел,
являющийся рудиментом венозного синуса.
От этого узла отходит две ветви, одна направлена в
устье нижней полой вены, а вторая к
атриовентрикулярному нервному узлу или узлу АшовТовара.
Он расположен на границе предсердий и желудочков.
От этого узла отходят две ветви — пучка Гиса,
которые переходят в более тонкие волокна Пуркинье.
Волокна углубляются в правый и левый желудочки. В
узлах находятся нервные клетки и богатая гликогеном
атипическая мышечная ткань, а в ветвях находятся
нервные волокна и атипическая мышечная ткань.
7.
8.
Кровеносные сосуды делятся на:1. Артерии — сосуды, несущие кровь от сердца к органам. В
артериях кровь движется под большим давлением, поэтому
просвет артерии зияет. Артерии расположены глубоко под
мышечным слоем, т.е. они надежно защищены. По мере
удаления от сердца артерии ветвятся на более мелкие
сосуды (артериолы), а затем на капилляры.
2. Капилляры — мельчайшие сосуды, стенки которых состоят
из одного слоя гладких эндотелиальных клеток и лишены
соединительно-тканных и мышечных оболочек.
3. Вены — сосуды, несущие кровь от органов и тканей к
сердцу. В них кровь течет под небольшим давлением,
поэтому вены спадаются. Вены легко сжимаются соседними
скелетными мышцами, что облегчает продвижение крови к
сердцу.
В отличие от артерий у вен есть полулунные клапаны.
Особенно в венах нижней половины туловища. Клапаны
открываются в сторону сердца по току крови и поэтому не
препятствует ее продвижению в данном направлении, но
удерживает от возвращения обратно.
9.
10.
Самое большое давление в аорте 80—100 мм рт. ст.В капиллярах 20—40 мм рт. ст., в мелких 10—15 мм
рт. ст., в крупных венах поблизости сердца 0 и
отрицательное.
Разность давлений в различных участках
кровеносной системы обеспечивает непрерывный
ток крови по сосудам из области большего
давления в область меньшего.
Энергия давления, сообщаемая крови, по мере
продвижения расходуется на трение частиц крови
между собой и о стенки сосудов, а также на
сообщение скорости тока крови. Вследствие этого
давление крови на стенки сосудов постепенно
уменьшается по ходу кровяного русла. Самое
высокое давление в аорте, а самое низкое — в
конце, в полых венах. (Давление ниже
атмосферного.)
11.
Малый круг кровообращенияназывается легочным, а большой —
телесным.
Путь крови от правого желудочка
через артерии капилляры и вены в
левое предсердие называется
малым кругом кровообращения.
Малый — правый желудочек легочная артерия - капилляры
(легких) - вены (легочные) - левое
предсердие.
Путь крови от левого желудочка
через артерии капилляры и вены в
правое предсердие называется
большим кругом кровообращения.
Большой — левый желудочек аорта - артерии - капилляры (тела)
- вены - правый желудочек.
12.
Пульс — это ритмическое колебания стеноксосудов возникающие при
гидродинамическом ударе во время
сердечного выброса. (Порядка 60 — 80
ударов в минуту)
Способность сердца ритмически
сокращаться под воздействием импульсов
возникающих в самой сердечной мышце
называется автоматией сердца.
13.
В работе сердцаразличают три фазы: 1)
сокращение предсердий
(0,1 с.); 2) сокращение
желудочков (систола —
0,3 с.); 3) расслабление
предсердий и
желудочков (диастола —
0,4 с.).
При каждом сокращении
оба желудочка
выбрасывают в аорту и
легочную артерию
одинаковое количество
крови, которое
называется ударным
объемом крови.
Период от одного
сокращения предсердий
до другого называется
сердечным циклом.
При увеличении частоты
и силы сердечных
сокращений, скорость
тока крови
увеличивается.
14.
1. Нервная регуляция:а) парасимпатические нервы (волокна блуждающего нерва
(отходят от центров, регулирующих сердечно —
сосудистую деятельность) (10-я пара черепно-мозговых
нервов), уменьшают частоту и силу сердечных
сокращений, снижая скорость тока крови в сосудах.
б) симпатические нервы увеличиваю т частоту и силу
сердечных сокращений.
2) Гуморальная регуляция.
а) адреналин, ионы кальция, биологически активные
вещества увеличивают частоту и силу сердечных
сокращений.
б) ионы калия, брадикинин (пептид, образующийся из
белков плазмы под воздействием протеолитических
ферментов (трипсин, ферменты змеиного яда), вызывает
расслабление гладкой мускулатуры сердца, снижает
артериальное давление, уменьшает силу и скорость
сердечных сокращений.
15.
16.
Гуморальная и нервная регуляции работы сердца в нормеобеспечивают приспособленность сердечной деятельности
к внешним условиям. При обычном состоянии организма
стенки артерий несколько напряжены и их просвет сужен.
Из сосудодвигательного центра по сосудодвигательным
нервам постоянно поступают импульсы, обуславливающие
постоянный тонус.
Нервные окончания в стенках сосудов реагируют на
изменение давления и химического состава крови, вызывая
в них возбуждения.
Это возбуждение поступает в ЦНС результатом чего,
является рефлекторное изменение деятельности сердечнососудистой деятельности: увеличение или уменьшение
диаметра сосудов, но тот же эффект возникает под
влиянием гуморальных факторов, химических веществ,
которые находятся в крови и поступают сюда с пищей.
Среди них есть как сосудорасширяющие, так и
сосудосуживающие вещества.
17.
В зависимости от потребления органом кислорода ипитательных веществ, его кровоснабжение может
изменяться за счет изменения просвета сосудов.
Просвет сосудов в органах изменяется под действием
сокращения или расслабления мышц стенок сосудов.
Рефлекторное изменение просвета сосудов
происходит за счет вегетативной нервной системы:
а) симпатическая нервная система уменьшает просвет
сосудов:
б) парасимпатическая нервная система не влияет на
просвет сосудов.
Сокращение мышц сосудов тем больше, чем больше
частота следования импульсов от симпатической
нервной системы.
Также сокращение просвета сосудов происходит под
действием гормона адреналина.
18.
19.
Средства, действующие на сердечно-сосудистуюсистему, могут быть разделены на несколько
групп:
1) кардиотонические средства (сердечные
гликозиды и др.);
2) антиаритмические препараты;
3) средства, улучшающие кровоснабжение
органов и тканей (антиангинальные препараты);
4) средства, улучшающие мозговое
кровообращение;
5) гипотензивные и гипертензивные средства;
6) ангиопротекторы и гиполиподемические
средства;
7) средства, ингибирующие и стимулирующие
свертывание крови.
20.
21.
Исходя из механизма действия,кардиотонические средства можно
представить следующими группами.
I. Средства, повышающие внутриклеточное
содержание ионов Са:
1. Ингибиторы Na+ , К+ -АТФазы:
Сердечные гликозиды: Дигоксин, Целанид,
Строфантин, Коргликон.
2. Средства, повышающие содержание цАМФ:
А. За счет рецепторной активации
адренилатциклазы:
Средства, стимулирующие β1-адренорецепторы:
Дофамин, Добутамин.
Б. За счет ингибирования фосфодиэстеразы III:
Амринон, Милринон.
II. Средства, повышающие чувствительность
миофибрилл к ионам Са: Левосимендан.
22.
Сердечные гликозиды - это веществарастительного происхождения, которые
оказывают выраженное кардиотоническое
действие. Они повышают
работоспособность миокарда, обеспечивая
наиболее экономную и вместе с тем
эффективную деятельность сердца.
Сердечные гликозиды используются при
лечении сердечной недостаточности,
которая чаще всего развивается на фоне
ишемической болезни сердца, поражениях
миокарда разной этиологии, при
нарушениях ритма сердечных сокращений.
23.
В медицинской практике применяютпрепараты сердечных гликозидов,
получаемые из следующих растений:
• наперстянки пурпуровой (Digitalis purpurea)
- дигитоксин;
• наперстянки шерстистой (Digitalis lanata) дигоксин, целанид (ланатозид С, изоланид);
• строфанта Комбё (Strophanthus Kombé) строфантин К1;
• ландыша (Convallaria) - коргликон;
• горицвета (Adonis vernalis) - настой травы
горицвета.
24.
Классификация сердечных гликозидов подлительности действия:
1. Длительного действия: препараты наперст
янки, дигитоксин.
2. Средней продолжительности действия:
дигоксин, целанид, гликозиды горицвета.
3. Короткого действия: строфантин,
коргликон и др.
25.
26.
Гликозиды состоят из двух частей: сахаристой— гликон и несахаристой — агликон — она и
определяет фармакологическую активность
препарата. Особенностью химического
строения гликозидов является наличие
ненасыщенного штичленного кольца, за счет
которого они могут вступать в реакции с
биологически активными веществами.
Гликозиды вступают в прочную длительную
связь с белками сыворотки крови
(альбуминами). Насыщение альбуминовой
фракции идет медленно, поэтому существуют
разные методы дигитализации, то есть
насыщения белковой фракции сердечными
гликозидами.
27.
Основным свойством сердечных гликозидовявляется их избирательное действие на
сердце.
Главную роль в фармакотерапевтическом
эффекте сердечных гликозидов играет
усиление систолы (кардиотоническое
действие, положительное инотропное
действие), связанное с прямым влиянием
препаратов на миокард. Систолическое
сокращение становится более энергичным и
быстрым.
Важно, что работа сердца повышается без
увеличения потребления им кислорода (на
единицу работы).
28.
Механизм кардиотонического действиясердечных гликозидов связан с их
ингибирующим влиянием на Nа+ ,К+ -АТФ-азу
мембраны кардиомиоцитов. Это приводит к
нарушению тока Na+ и К+.
В итоге содержание К+ внутри кардиомиоцитов
снижается, а Na+ - повышается. На этом фоне
потенциал действия вызывает повышенное
высвобождение Са2+ из саркоплазматического
ретикулума, что и обеспечивает
кардиотонический эффект.
Происходит взаимодействие актина с
миозином, что проявляется быстрым и
сильным сокращением миокарда
29.
Важно, что работа сердца повышается нафоне урежения сердечного ритма
(отрицательное хронотропное действие) и
удлинения диастолы.
Это создает наиболее экономный режим
работы сердца: сильные систолические
сокращения сменяются достаточными
периодами «отдыха» (диастолы),
благоприятствующими восстановлению
энергетических ресурсов в миокарде.
30.
Кроме того, сердечные гликозиды, оказываяпрямое угнетающее влияние на проводящую
систему сердца и тонизируя блуждающий
нерв, снижают скорость проведения
возбуждения (отрицательное дромотропное
действие).
Рефрактерный период предсердножелудочкового (атриовентрикулярного) узла и
предсердно-желудочкового пучка (пучок Гиса)
увеличивается.
В больших дозах сердечные гликозиды
повышают автоматизм сердца. Это приводит к
образованию эктопических очагов
возбуждения, генерирующих импульсы
независимо от синусного узла. Возникают
аритмии (в частности, экстрасистолы).
31.
Под влиянием сердечных гликозидовувеличивается диурез, что связано в
основном с улучшением кровообращения.
При передозировке (введении больших
доз, кумуляции и др.) появляются
симптомы отравления сердечными
гликозидами: брадикардия, а повышение
возбудимости сердца способствует
появлению тахикардии, экстрасистолий, а
затем при нарушении предсердножелудочковой проводимости могут
возникнуть трепетание желудочков,
остановка сердца.
32.
Гликозид, получаемый из различных видовнаперстянки (Digitalis purpurea L., Digitalis
lanata Ehrh. и др.).
Оказывает сильное кардиотоническое
действие, увеличивает силу сокращения
мышцы сердца, уменьшает частоту сердечных
сокращений; обладает выраженными
кумулятивными свойствами, быстро
всасывается из желудочно-кишечного тракта.
Показания к применению. Хроническая
сердечная недостаточность с нарушением
кровообращения II и III стадии.
Способ применения и дозы. Внутрь по 0,1 мг и
per rectum по 0,15 мг 1—2 раза в день. Высшая
разовая доза 0,5 мг суточная — 1 мг.
33.
Показания к применению. Недостаточностькровообращения I-III стадии. Для подготовки к операции
и родам больных с заболеваниями сердца.
Способ применения и дозы . Внутрь в таблетках в
суточной дозе 1—1,25 мг (4—5 таб.), на 2-й день в той
же дозе или ее уменьшают до 0,75 мг (3 таб.), на 3-й
день 0,75 мг в сутки. Дозу уточняют, учитывая
показатели электрокардиограммы, дыхания, диуреза. В
зависимости от эффекта повторяют прежнюю дозу или
ее постепенно уменьшают. После достижения
необходимого терапевтического эффекта переходят на
лечение поддерживающими дозами дигоксина: 0,5—
0,25—0,125 мг (2— 1—1/ 2 таб.) вдень. Обычно в течение
1—1,5 нед. (иногда раньше) удается подобрать нужную
для больного поддерживающую дозу гликозида для
длительного применения. Высшая суточная доза
дигоксина для взрослых внутрь — 0,0015 г (1,5 мг).
34.
Побочное действие. Брадикардия,атриовентрикулярная блокада и другие нарушения
проводимости; нарушения ритма сердца
(желудочковая экстрасистолия, наджелудочковая
и желудочковая тахикардия и др.); часто
наблюдается потеря аппетита, тошнота и рвота,
реже — понос и боли в животе. Возможны
сонливость, головные боли, нарушения сна.
Противопоказания: Гликозидная интоксикация.
Выраженная брадикардия, атриовентрикулярная
блокада I-II степени, изолированный митральный
стеноз, острый инфаркт миокарда, нестабильная
стенокардия, тампонада сердца, экстрасистолия,
желудочковая тахикардия, выраженные нарушения
функции печени, беременность, кормление
грудью. Форма выпуска. Таб. по 0,25 мг и 0,1
мг(для детей); 0,025%-ный раствор в ампулах по 2
мл
35.
Смесь сердечных гликозидов, выделяемых из семянстрофанта Комбе (Strophantus Kombe), содержит в основном
К-строфантин и К-строфантозид.
Фармакологическое действие. Оказывает систолическое
действие, мало влияет на частоту сердечных сокращений и
проводимость по предсердно-желудочковому пучку
Показания к применению. Острая сердечно-сосудистая
недостаточность, пароксизмальная тахикардия.
Способ применения и дозы. Внутривенно медленно 0,5— 1 мл
0,025% - или 0,05% -ного раствора в 10—20 мл 40%-ного
раствора глюкозы. Высшая разовая доза — 1 мл 0,05% -ного
раствора, суточная — 2 мл 0,05% -ного раствора.
Побочное действие. При передозировке экстрасистолия,
бигеминия, диссоциация ритма, тошнота, рвота.
Противопоказания. Органические изменения сердца и
сосудов, острый миокардит, эндокардит, выраженный
кардиосклероз.
Форма выпуска. Ампулы по 1 мл 0,025% - и 0,05% -ного
раствора, в упаковке 10 штук
36.
Очищенный препарат из листьев ландыш амайского и его разновидностей.
Фармакологическое действие. Аналогичен
строфантину; дает более продолжительный
эффект.
Показания к применению. Острая и хроническая
сердечная недостаточность II и III стадии,
пароксизмальная тахикардия.
Способ применения и дозы. Внутривенно медленно
по 0,5— 1 мл 0,06% -ного раствора в 20 мл 40% ного раствора глюкозы. Высшая разовая доза для
взрослых в вену — 1 мл, суточная — 2 мл.
Побочное действие и противопоказания те же, что
и для строфантина.
Форма выпуска. Ампулы по 1 мл 0,06% -ного
раствора, в упаковке 10 штук.
37.
Противопоказаниями к применению сердечныхгликозидов являются неполный
предсердножелудочковый блок, выраженная
брадикардия, острый инфекционный миокардит.
С осторожностью следует использовать сердечные
гликозиды с препаратами кальция и при
гипокалиемии. Это связано с тем, что при
повышенном содержании ионов кальция в
сыворотке крови чувствительность миокарда к
сердечным гликозидам повышается и
соответственно возрастает возможность
токсического действия этих препаратов.
Аналогичным образом меняется действие
сердечных гликозидов при снижении содержания
ионов калия (что может возникать при применении
мочегонных средств из группы салуретиков, при
диарее, в послеоперационном периоде).
38.
Токсические явления связаны с передозировкойсердечных гликозидов. Чаще это наблюдается при
использовании препаратов наперстянки с выраженной
способностью к кумуляции.
Интоксикация препаратами наперстянки проявляется
кардиальными и экстракардиальными нарушениями.
При этом возникают разнообразные аритмии (например,
экстрасистолы), частичный или полный предсердножелудочковый блок.
Наиболее частая причина смерти от отравлений мерцание желудочков.
Со стороны других систем отмечаются ухудшение
зрения (в том числе цветового), утомляемость,
мышечная слабость, диспепсические явления (тошнота,
рвота, диарея), могут быть психические нарушения
(возбуждение, галлюцинации), головная боль, кожные
высыпания.
39.
Лечение отравления препаратами наперстянки и другимисердечными гликозидами направлено прежде всего на
устранение неблагоприятных изменений функций сердца.
Помимо отмены препарата или уменьшения его дозы,
применяют ряд физиологических антагонистов. С учетом того,
что сердечные гликозиды вызывают снижение содержания
ионов калия в кардиомиоцитах, показано применение
препаратов калия (калия хлорид, калий нормин и др.). Вводят
их внутрь или внутривенно в таких количествах, чтобы
содержание ионов калия в сыворотке крови не превышало
обычных величин.
Препараты калия используют для предупреждения
токсического влияния гликозидов на сердце, особенно
нарушений ритма сердечных сокращений.
С этой же целью назначают препараты магния (магния оротат),
а также панангин (содержит калия аспарагинат и магния
аспарагинат) и аналогичные ему по составу таблетки
«Аспаркам»2
40.
41.
42.
Аритмия (пер. с греч.: а — отрицательнаячастица и rhythmos — ритм) — нарушение
ритма.
Понятие аритмии означает различные по
своему характеру и происхождению изменения
физиологической деятельности сердца,
связанные с сердечным ритмом.
Состояние организма, при котором происходит
изменение физиологической частоты,
периодичности, изменение источника ритма,
патологически проводится импульс,
называется аритмией сердца.
43.
В норме автоматическим генераторомимпульсов является СА-узел. Анатомически
он находится в правом предсердии, в
месте впадения полых вен. Нормальный
сердечный ритм контролируется
синусовым узлом, а ритм и исходящие
сокращения называют синусовыми.
44.
45.
При классификации по механизму исимптоматическим проявлениям аритмии
сердца различают:
нарушения проводимости;
нарушения образования импульса;
а также комбинированные аритмии.
46.
Выделяют следующие нарушения в образованииимпульса: номотопные и гетеротопные
(эктопические).
Номотопные нарушения ритма делятся на
синусовую брадикардию, на синусовую тахикардию
и на синусовую аритмию. К группе номотропных
нарушений относится и миграция источника
водителя ритма.
Гетеротопные (эктопические) нарушения ритма
включают в себя: экстрасистолию,
пароксизмальную тахикардию, непароксизмальную
тахикардию и ускоренные эктопические ритмы,
фибрилляцию предсердий, трепетание
предсердий, фибрилляцию и трепетание
(мерцание) желудочков.
47.
Лекарственные средства, которые оказываютнормализующее влияние на нарушенный ритм
сердечных сокращений называются
антиаритмическими препаратами.
Они относятся к разным классам химических
соединений и принадлежат к различным
фармакологическим группам (седативные,
транквилизаторы, холиноблокаторы и
холиномиметики, адреноблокаторы и
адреномиметики, местные анестетики,
некоторые противоэпилептические средства,
препараты, содержащие соли калия,
антагонисты ионов кальция и др.).
48.
Вместе с тем существует ряд препаратов,основным фармакологическим свойством
которых является нормализующее влияние
на ритм сердца при различных видах
аритмий.
Эти средства, а также ряд Вадреноблокаторов, антагонистов ионов
кальция, лидокаин и другие местные
анестетики, противосудорожный препарат
дифенин в связи с их выраженной
антиаритмической активностью
объединяют в группу антиаритмических
препаратов.
49.
I. Средства, преимущественно блокирующие ионные каналы кардиомиоцитов(проводящей системы сердца и сократительного миокарда)
1. Средства, блокирующие натриевые каналы (мембраностабилизирующие
средства)
- Подгруппа IA (хинидин и хинидиноподобные средства): Хинидина сульфат,
Дизопирамид, Новокаинамид, Аймалин;
- Подгруппа IB: Лидокаин, Дифенин;
- Подгруппа IC: Флекаинид, Пропафенон, Этмозин, Этацизин;
2. Средства, блокирующие кальциевые каналы L-типа (группа IV): Верапамил,
Дилтиазем;
3. Средства, блокирующие калиевые каналы (средства, увеличивающие
продолжительность реполяризации и соответственно потенциала действия;
группа III) Амиодарон, Орнид, Соталол;
4. Средства, избирательно блокирующие Na+-K+ входящий ток (If) синусного
узла (группа V; брадикардические средства): Ивабрадин, Фалипамил,
Алинидин;
II. Средства, влияющие преимущественно на рецепторы эфферентной
иннервации сердца:
-Средства, ослабляющие адренергические влияния (группа II)
- β-Адреноблокаторы: Анаприлин и др.
-Средства, усиливающие адренергические влияния:
- β-Адреномиметики: Изадрин;
- Симпатомиметики: Эфедрин,
-Средства, ослабляющие холинергические влияния
- М-холиноблокаторы: Атропин;
III. Разные средства, обладающие противоаритмической активностью:
Препараты калия и магния, Сердечные гликозиды, Аденозин.
50.
51.
Средства, применяемые при тахиаритмиях:I. Блокаторы натриевых каналов:
а) замедляющие деполяризацию и реполяризацию:
хинидин, новокаинамид, этмозин, этацизин, дизопирамид,
аймалин, аллапинин, боннекор;
б) ускоряющие реполяризацию: лидокаин, мексилетин,
дифенин.
II. Блокаторы В-адренорецепторов: анаприлин
(пропранолол), окспренолол, пиндолол, тимолол,
метапролол, ат енололи др.
III. Блокаторы калиевых каналов: амиодарон, бретилия
тозилат (орнид).
IV. Антагонисты кальция: верапамил, нифедипин,
дилтиазем и др.
V. Препараты калия и магния: панангин.
VI. Селективные ингибиторы ионных каналов синусового у
зла: кораксан.
52.
Фармакотерапевтический эффект такихпротивоаритмических средств основан на
их способности подавлять автоматизм,
влиять на проводимость, пролонгировать
эффективный рефрактерный период.
Изменение этих параметров обусловлено
воздействием препаратов на ионные
каналы, что может дополняться их
воздействием на рецепторы сердца,
иннервируемые адренергическими или
холинергическими нервами
53.
ХИНИДИНА СУЛЬФАТПравовращающий изомер хинина.
Фармакологическое действие. Антиаритмическое
средство.
Показания к применению. Пароксизмальная тахикардия,
пароксизм мерцательной аритмии, стойкая мерцательная
аритмия, экстрасистолия.
Способ применения и дозы. Внутрь по 0,1 г 4—5 раз в
день, при необходимости дозу увеличивают до 0 ,8—1,6 г
в сутки. Максимальная доза — 4 г/сутки.
Побочное действие. При передозировке и повышенной
индивидуальной чувствительности угнетение сердечной
деятельности, тошнота, рвота, понос, аллергические
реакции, в отдельных случаях фибрилляция предсердий.
Противопоказания. Идиосинкразия к препарату,
декомпенсация сердечно-сосудистой системы,
беременность.
Форма выпуска. Порошок; таблетки по 0,1 и 0,2 г (№ 100).
54.
Блокируя натриевые каналы, хинидин уменьшаетвходящий натриевый ток, генерирующий потенциал.
Хинидин действует на все отделы сердца. Вследствие
угнетения автоматизма, увеличения длительности
реполяризации и соответственно потенциала действия и
эффективного рефрактерного периода, а также
снижения проводимости хинидин эффективен при
аритмиях, связанных с нарушением автоматизма и
проводимости.
Хинидин угнетает передачу возбуждения с
блуждающего нерва на сердце (за счет
мхолиноблокирующих свойств), а также несколько
уменьшает кардиотропные симпатические
(адренергические) влияния. Блокирующее воздействие
на α-адренорецепторы проявляется также в отношении
периферических сосудов (несколько снижается общее
периферическое сопротивление). Следует учитывать,
что хинидин заметно снижает сократимость миокарда.
55.
56.
НОВОКАИНАМИДФармакологическое действие. Понижает возбудимость мышц
сердца, подавляет эктопические очаги возбуждения, а также
обладает местноанестезирующим свойством.
Показания к применению . Нарушения сердечного ритма
(экстрасистолия, пароксизмальная тахикардия, пароксизмы
мерцания предсердий и др.).
Способ применения и дозы . Внутрь по 0,5—1 г 3—4 раза в сутки;
внутримышечно 5—10 мл 10%-ного раствора, внутривенно
(капельно) для купирования острых приступов 2—10 мл 10% -ного
раствора в 5% -ном растворе глюкозы или растворе натрия
хлорида.
Побочное действие. Коллаптоидные реакции, общая слабость,
головная боль, тошнота, бессонница.
Противопоказания. Выраженная сердечная недостаточность,
нарушение проводимости, повышенная чувствительность к
препарату.
Форма выпуска. Таблетки по 0,25 г, в упаковке 20 штук; ампулы
по 5 мл 10% -ного раствора, в упаковке 10 штук.
57.
Новокаинамид (прокаинамида хлорид) пофармакологическим свойствам, влиянию на
электрофизиологические параметры и
показаниям к применению сходен с
хинидином. Сократимость миокарда он
снижает в меньшей степени, чем хинидин.
Характеризуется менее выраженной, чем у
хинидина, ваголитической активностью
(сочетается небольшое м-холиноблокирующее
и ганглиоблокирующее действие); уменьшает
симпатические влияния на сердце. αАдреноблокирующим эффектом не обладает.
58.
59.
ЭТМОЗИНФармакологическое действие. Дает умеренный коронарорасширяющий,
спазмолитический, М-холинолитический эффект. Основной особенностью
препарата является антиаритмическое действие.
Показания к применению. Экстрасистолии, приступы мерцательной,
предсердной, пароксизмальной тахикардии. Особенно эффективен при
аритмиях, вызванных передозировкой сердечных гликозидов.
Способ применения и дозы . Рекомендуется (обязательно в условиях
стационара) начинать прием препарата с дозы 0,15 г 3 раза в сутки, далее по
0,45—0,9 г/сутки. Предсердные аритмии препарат купирует в меньших дозах,
чем желудочковые. При отсутствии эффекта доза препарата может быть
увеличена до 0,2 г каждые 8 часов, а при устойчивых аритмиях — до 600 мг в
сутки (по 100 мг 6 раз в день). При достижении лечебного эффекта можно
перейти к поддерживающей терапии, уменьшив дозу на V 3- Курс лечения
этмозином при приеме внутрь зависит от формы аритмии и составляет 7—45
дней.
Побочное действие. Возможны небольшая болезненность в эпигастральной
области, легкое головокружение.
Противопоказания. Тяжелые нарушения проводящей системы сердца,
выраженная гипотония, нарушения функции печени и почек. Недопустимо
одновременное применение ингибиторов моноаминооксидазы.
Форма выпуска. Таблетки, покрытые оболочкой, по 0,05 и 0,1 г, в упаковке
50 штук; 2,5%-ный раствор в ампулах по 2 мл, в упаковке 10 штук.
60.
Этмозин угнетает проводимость впредсердно-желудочковом узле, пучке
Гиса и волокнах Пуркинье. Практически не
изменяет скорость реполяризации.
Артериальное давление и частоту
сердечных сокращений незначительно
повышает. Несколько улучшает коронарное
кровообращение.
На сократительную активность миокарда
существенного влияния не оказывает.
61.
ЭТАЦИЗИНФармакологическое действие. Обладает
антиаритмическими свойствами, увеличивает
коронарный кровоток, улучшает функциональное
состояние зоны ишемии, удлиняет время проведения и
увеличивает продолжительность рефракторных
периодов предсердия, атриовентрикулярного узла,
системы Гиса— Пуркинье. Обладает
местноанестезирующей и спазмолитической
активностью.
Показания к применению. Желудочковые и
наджелудочковые экстрасистолии, пароксизмальные и
непароксизмальные желудочковые и наджелудочковые
тахикардии, пароксизмы мерцательной тахиаритмии,
при синдроме преждевременного возбуждения
желудочков. При аритмиях различной этиологии, в том
числе при инфаркте миокарда, осложненном
нарушениями сердечного ритма.
62.
Способ применения и дозы. Внутрь и внутривенно.Содержимое одной ампулы (2 мл 2,5% -ного
раствора — 50 мг) разбавляют 20 мл
изотонического раствора хлорида натрия и вводят
медленно со скоростью 10 мг/мин под контролем
АД и желательно ЭКГ. Время введения не менее 5
минут. Применяют в стационаре. Таблетки
принимают независимо от приема пищи, по 1
таблетке 3—4 раза в день. Продолжительность
лечения зависит от формы нарушения ритма и
состояния больного.
Побочное действие. Головокружение, шум в ушах
и в голове, онемение и ощущение жжения губ и
кончика языка, «сетка» перед глазами. При приеме
внутрь — пошатывание, нарушение аккомодации. В
этих случаях надо прекратить прием препарата
63.
Противопоказания. Нарушения проводимостисердца: синоатриальная блокада II степени,
атриовентрикулярная блокада II—III степени,
блокада проведения по системе Гиса—Пуркинье,
тяжелая сердечная недостаточность и гипотония.
Форма выпуска. Раствор 2,5% -ный в ампулах по 2
мл, в упаковке 10 штук; таблетки по 0,05 г,
покрытые оболочкой, в упаковке по 10 и 50 штук.
Оказывает угнетающее влияние на автоматизм и
проводимость. Благодаря блокирующему влиянию
на кальциевые каналы снижает сократительную
активность миокарда. Показания и
противопоказания к применению аналогичны
таковым для этмозина.
Побочные проявления наблюдаются чаще, чем у
этмозина (головокружение, шум в ушах,
нарушение зрения, парестезии и др.).
64.
ЛИДОКАИНФармакологическое действие.
Местноанестезирующее и антиаритмическое
средство.
Показания к применению. Местная анестезия.
Желудочковые экстрасистолия и тахикардия,
особенно в острой стадии инфаркта миокарда, а
также вызванные интоксикацией препаратами
наперстянки.
Способ применения и дозы. Препарат применяют
только внутримышечно. Общая доза не должна
превышать 300 мг.
Противопоказания. Тяжелые функциональные
расстройства печени.
Побочное действие. Могут наблюдаться головная
боль, головокружение, сонливость.
Форма выпуска. Раствор 10% -ный в ампулах по 2 мл,
в упаковке 10 штук.
65.
При резорбтивном действии он оказывает угнетающеевлияние на автоматизм. Это происходит в волокнах
Пуркинье и в мышце желудочков, но не в синуснопредсердном узле. Отмеченное влияние проявляется
подавлением эктопических очагов возбуждения. На
скорость быстрой деполяризации он не влияет или
незначительно снижает ее (в волокнах Пуркинье).
В отличие от хинидина длительность потенциала
действия (т.е. фазы реполяризации) и в небольшой
степени эффективный рефрактерный период лидокаин
уменьшает (преимущественно в проводящей системе и
мышце желудочков).
Сократимость миокарда лидокаин не изменяет или
несколько снижает.
Ваголитические свойства у него отсутствуют.
На гемодинамику оказывает незначительное влияние.
66.
67.
Основное действие блокаторов кальциевыхканалов проявляется в угнетении входящего
медленного кальциевого тока (затрудняют вход
внеклеточных ионов кальция внутрь клетки),
обусловленном преимущественно блоком
потенциалзависимых кальциевых каналов.
Последние открываются при деполяризации
клеточной мембраны. В итоге происходят
угнетение проводимости и увеличение
эффективного рефрактерного периода в
предсердножелудочковом узле (препараты мало
влияют на волокна Пуркинье).
Благодаря этому эффекту блокаторы кальциевых
каналов препятствуют поступлению к желудочкам
сердца стимулов чрезмерно высокой частоты, что
нормализует их деятельность.
68.
ВЕРАПАМИЛФармакологическое действие. Активное вещество —
верапамил гидрохлорид. Блокатор кальциевых каналов.
Оказывает антиангинальное, антиаритмическое и
гипотензивное действие.
Показания к применению. Стенокардия, артериальная
гипертония, профилактика нарушений ритма сердца (при
суправентрикулярных аритмиях (пароксизмальной тахикардии
и мерцательной аритмии).
Способ применения и дозы. Назначают внутрь при
стенокардии по 80—120 мг 3 раза в сутки, при гипертонии — по
240—480 мг в сутки в 2—3 приема, профилактика нарушений
ритма сердца — 40—120 мг 3 раза в сутки.
Побочное действие. Брадикардия, гипотония, AV-блокада,
тошнота, рвота, головокружение, головная боль.
Противопоказания. Выраженная брадикардия, AV-блокада И—III
степени, гипотония, острая сердечная недостаточность,
хроническая недостаточность II—III степени, повышенная
чувствительность к препарату.
Форма выпуска. Таблетки по 40 и 80 мг, в упаковке 50 штук.
69.
70.
ДИЛТИАЗЕМФармакологическое действие. Активное вещество — дилтиазем.
Антагонист кальция, блокирующий специфические кальциевые каналы в
гладких мышцах.
Показания к применению. Стенокардия, артериальная гипертензия.
Способ применения и дозы . Таблетки, содержащие по 30 мг
дилтиазема, по 1 таблетке 3—4 раза в день. Таблетки, содержащие по 60
мг дилтиазема, по 0,5—2 таблетки 4 раза в день; обычно по 1 таблетке 3
раза в день. Таблетки пролонгированного действия, содержащие по 120
мг дилтиазема, 1 или 1,5 таблетки 1—2 раза в день. Дозу кардила
подбирают строго индивидуально в зависимости от клинических
показаний и индивидуальной переносимости препарата.
Побочное действие. Головная боль, чувство усталости, тошнота,
раздражение слизистой оболочки желудка, кожные высыпания.
Противопоказания. Как и для других антагонистов кальция — нарушения
предсердно-желудочковой проводимости, острая стадия инфаркта
миокарда, кардиальный шок. При беременности и лактации — только по
абсолютным показаниям.
Форма выпуска. Таблетки, содержащие по 30, 60 и 90 мг действующего
вещества, в упаковке 10, 30 и 100 таблеток. Таблетки
пролонгированного действия, содержащие по 90, 120, 180, 240 и 300 мг
действующего вещества, в упаковке 100 штук.
71.
72.
АМИОДАРОНФармакологическое действие. Кордарон
увеличивает коронарный кровоток и уменьшает
сопротивление коронарных сосудов, улучшает
снабжение кислородом сердечной мышцы.
Благодаря адреноблокирующей активности
препарат урежает ритм сердечных сокращений при
тахикардии и понижает потребность миокарда в
кислороде. Под влиянием кордарона приступы
стенокардии у больных исчезают или становятся
значительно реже, что позволяет уменьшить
количество применяемого нитроглицерина.
Показания к применению. Хроническая коронарная
недостаточность, аритмии (желудочковая
экстрасистолия, фибрилляция предсердий).
73.
Способ применения и дозы. Лечение начинают с0,2 г 3 раза в день во время или после еды. Через
неделю дозу уменьшают до 0,1 г 3 раза в день или
по 0,2 г 2 раза в день. Курс лечения составляет 2—
3 недели, его повторяют после 1—2-недельного
перерыва. Общая продолжительность лечения
устанавливается индивидуально в зависимости от
состояния больного. При нарушении сердечного
ритма препарат вводят внутривенно (медленно) из
расчета 5 мг/кг.
Побочное действие. Возможны аллергические кож
ны е высыпания, диспептические явления
(тошнота, понос), повышенная раздражительность,
эйфория. Длительное применение больших доз
препарата, особенно у лиц пожилого и старческого
возраста, может вызвать брадикардию.
74.
Противопоказания. Брадикардия, первые 3месяца после перенесенного инфаркта
миокарда, беременность (препарат
обладает тератогенным свойством).
Необходима осторожность при назначении
кордарона больным с нарушением
атриовентрикулярной проводимости, при
бронхиальной астме.
Форма выпуска. Таблетки по 0,2 г, в
упаковке 60 штук, ампулы по 3 мл 5% -ного
раствора, 5 штук в упаковке.
75.
76.
Калия и магния аспрагинатФармакологическое действие. Восполняет
дефицит калия и магния. Показания к
применению. При аритмиях сердца,
обусловленных главным образом
электролитными нарушениями, в первую
очередь гипокалиемией.
Показан при нарушениях ритма, связанных
с интоксикацией препаратами
наперстянки, при пароксизмах мерцания
предсердий, недавно появившейся
желудочковой экстрасистолии.
77.
Способ применения и дозы . Внутрь обычно по 1—2драже 3 раза в день, а в более тяж елых случаях
(при нарушениях коронарного кровообращения,
непереносимости препаратов наперстянки и др.) —
по 3 драже 3 раза в день. Спустя 2—3 нед.
уменьшают дозу до 1 драже 2—3 раза в день. В
относительно легких случаях назначают сразу по 1
драже 2—3 раза в день. Принимают после еды. Для
купирования приступов аритмий раствор панангина
вводят внутривенно, для чего разводят
содержимое 1 ампулы (10 мл) в 20—30 мл
изотонического раствора натрия хлорида или 5%ного раствора глюкозы и вводят медленно в вену
или разводят содержимое 1—2 ампул в 250— 500 мл
изотонического раствора натрия хлорида или 5%ного раствора глюкозы и вводят в вену капельно.
78.
Побочное действие. Возможны тошнота,головокружение (при введении в вену).
Противопоказания. Препарат противопоказан
при острой и хронической недостаточности
почек и гиперкалиемии. При нарушениях
ритма в сочетании с атриовентрикулярной
блокадой назначать препарат не
рекомендуется.
Форма выпуска. Драже, сод. 0,158 г калия
аспарагината (соответствует 36,2 мг иона
калия) и 0,14 г магния аспарагината (11,8 мг
иона магния). Амп. (10 мл) сод. 0,452 калия
аспа- рагината (103,3 мг иона калия) и 0,4 г
магния аспарагината (33,7 мг иона магния).
79.
При многих нарушениях ритма сердечныхсокращений, особенно связанных с уменьшением
содержания ионов калия в плазме крови
(например, при применении некоторых
диуретиков) и в миокарде (при передозировке
сердечных гликозидов), эффективен калия
хлорид. Ионы калия действуют на сердце подобно
ацетилхолину или раздражению блуждающего
нерва. Они вызывают урежение ритма сердечных
сокращений, снижают сократительную активность,
угнетают проводимость, автоматизм и
возбудимость миокарда. Кардиотропное влияние
ионов калия атропином не устраняется. В малых
концентрациях ионы калия расширяют коронарные
сосуды, а в больших - суживают их
80.
81.
82.
83.
84.
Ишемическая болезнь сердца (ИБС) —поражение миокарда, вызванное нарушением
кровотока по коронарным артериям (КА). ИБС
возникает в результате органических
(необратимых) и функциональных
(преходящих) изменений.
Главная причина органического поражения —
атеросклероз КА. К функциональным
изменениям относят спазм и
внутрисосудистый тромбоз.
Понятие «ИБС» включает в себя острые
преходящие (нестабильные) и хронические
(стабильные) состояния.
85.
86.
На практике удобнее пользоватьсяклинической классификацией стабильной
ИБС:
1. Стенокардия:
1.1. Стенокардия напряжения стабильная.
1.2. Стенокардия вазоспастическая.
1.3. Стенокардия микрососудистая.
2. Кардиосклероз постинфарктный очаговый.
3. Безболевая ишемия миокарда.
4. Ишемическая кардиомиопатия.
87.
Стабильная ИБС может иметь сравнительнодоброкачественное течение на протяжении
многих лет. Выделяют стабильную
симптомную или бессимптомную фазы,
которые могут прерываться развитием
острого коронарного синдрома (ОКС).
Постепенное прогрессирование
атеросклероза коронарных артерий и
сердечной недостаточности (СН) приводит
к снижению функциональной активности
больных, а иногда — к острым сердечнососудистым осложнениям, в том числе
фатальным
88.
89.
Антиангинальны е средства (antianginalia;греч. anti — против + лат. Angina — грудная
жаба) — лекарственные средства,
применяемые для купирования и
предупреждения приступов стенокардии и
лечения других проявлений коронарной
недостаточности при ишемической болезни
сердца, включая безболевую форму.
Лечебный эффект этих средств обусловлен
их противоишемическим, а не
аналгезирующим действием.
90.
По механизму действия выделяютнесколько групп антиангинальных средств:
1) уменьшающие потребность миокарда в
кислороде (в-адреноблокаторы);
2) повышающие доставку кислорода к сердцу
(коронарорасширяющие средства
миотропного спазмолитического и
аденозинового типа действия),
3) снижающие потребность миокарда в
кислороде и увеличивающие доставку
кислорода к сердцу (нитраты, антагонисты
кальция).
91.
92.
К антиангинальным препаратам предъявляется рядтребований: они должны обладать
антиагрегационной активностью, способствовать
образованию коллатералей, не давать синдрома
«обкрадывания», не оказывать отрицательного
влияния на липидный и углеводный обмен.
Наряду с антиангинальными средствами в
комплексной терапии ишемической болезни
сердца используют препараты других групп
лекарственных средств — антиагреганты,
диуретики, противоатеросклеротические средства,
антикоагулянты, противогипоксические средства,
анаболические средства, сердечные гликозиды,
противоаритмические средства, седативные
средства и др.
93.
94.
Эта группа средств включает:органические нитраты,
блокаторы кальциевых каналов,
активаторы калиевых каналов,
амиодарон.
95.
Нитраты, или нитровазодилататоры (НВД), — группа ЛС,обладающих вазодилатирующими свойствами и
различающихся между собой по химической структуре.
Их объединяет механизм действия: в результате
сложных химических превращений все НВД
превращаются в оксид азота — вещество, являющееся
аналогом так называемого зависимого от эндотелия
релаксирующего фактора. NО активирует
гуанилатциклазу, в результате чего образуется
циклический гуанозинмонофосфат, который и обладает
способностью расслаблять гладкомышечные клетки
сосудов.
Механизм действия заключается во влиянии
нитрогруппы (NО) на сократительную активность
гладких мышц сосудов. Нитраты преимущественно
действуют на венозную стенку, уменьшая преднагрузку
на миокард (путем расширения сосудов венозного русла
и депонирования крови).
96.
НИТРОГЛИЦЕРИНФармакологическое действие. Расширяет кровеносные сосуды
(преимущественно коронарные артерии и сосуды мозга), расслабляет
гладкую мускулатуру желудочно-кишечного тракта, желчевыводящих
путей и других органов.
Показания к применению. Для купирования приступов стенокардии;
иногда при дискинезии желчевыводящих путей и эмболии
центральной артерии сетчатки.
Способ применения и дозы. По 1/2— 1 таблетке (или 1— 2 капли 0,5—
1%-ного раствора) сублингвально.
Побочное действие. Шум в ушах, головная боль, головокружение,
коллапс.
Противопоказания. Глаукома, повышенное внутричерепное давление,
нарушение мозгового кровообращения, острый период инфаркта
миокарда. Нитроглицерин назначают с осторожностью при
выраженном атеросклерозе сосудов головного мозга.
Форма выпуска. Таблетки по 0,0005 г, в упаковке 40 штук, во
флаконах по 10 мл 1% -ного раствора, 1% -ный раствор в масле для
сублингвального применения; капсулы по 0,5 и 1 мг, в упаковке 20
штук.
97.
И3ОСОРБИД ДИНИТРАТФармакологическое действие. Расширяет коронарные сосуды,
уменьшает преднагрузку на миокард.
Показания к применению. Антиангинальное средство для
предупреждения приступов стенокардии; приступы стабильной
стенокардии напряжения.
Способ применения и дозы. При приеме внутрь в виде таблеток
начало действия отмечается через 30—50 мин, максимальный эффект
— через ½-2 часа, общая продолжительность действия — 4—6 часов и
более. Принимают до еды обычно по 0,005—0,01 г (5—10 мг) 3—4 раза
в день. Иногда больным требуются более высокие разовые дозы (20—
30 мг). Примененный сублингвально в виде обычных таблеток,
изосорбид динитрат может купировать приступ стенокардии, но
медленнее, чем нитроглицерин (через 3—5 мин). При длительном
применении изосорбида динитрата может развиться толерантность, в
связи с чем рекомендуется после 3—6 недель регулярного приема
таблеток делать перерыв на 3—5 дней, заменив на это время
изосорбид динитрат другими антиангинальными препаратами.
Противопоказания. Такие же, как для нитроглицерина.
Побочное действие. Возможны: головная боль, головокружение,
тошнота — проходят при уменьшении дозы.
Форма выпуска. Таблетки по 0,005; 0,01 и 0 ,0 2 г .
98.
Для предупреждения приступов стенокардии применяют препаратынитроглицерина пролонгированного действия. Созданы особые
микрокапсулированные и другие лекарственные формы,
обеспечивающие его постепенное всасывание.
Одним из таких препаратов является сустак - нитроглицерин в виде
постепенно растворяющихся таблеток, которые принимают внутрь.
Действие начинается через 10-15 мин и сохраняется в течение
нескольких часов (около 4 ч).
Побочные эффекты выражены в меньшей степени, чем при приеме
нитроглицерина.
Аналогичным по продолжительности действия (3-4 ч) является
тринитролонг. Его наносят в виде полимерной пластинки на десну.
Более продолжителен эффект нитронга (до 7- 8 ч). Принимают его
внутрь в таблетках. Длительное действие оказывает 2% мазь
нитроглицерина. Эффект наступает через 15-30 мин и продолжается
до 5 ч. Используют также пластыри с нитроглицерином. Следует
учитывать, что при применении пластыря с нитроглицерином,
обеспечивающего постоянное поступление препарата в орга- низм,
привыкание развивается быстро - в течение 8-24 ч. Поэтому пластырь
оставляют не более чем на 12 ч (обычно на 8-10 ч), затем делают
интервал в 12 ч. Это обеспечивает сохранение эффективности
нитроглицерина в указанной лекарственной форме.
99.
100.
101.
Антагонисты кальция оказывают сосудорасширяющийэффект, увеличивая просвет артерий, что приводит к
уменьшению нагрузки на сердце.
В настоящее время при лечении ИБС предпочтение
отдают антагонистам кальция длительного действия.
Препараты оказывают длительное (более 36 часов)
действие, предупреждая развитие инфарктов и
инсультов в наиболее опасное время суток
(предутренние часы), и удобны в использовании (1 раз в
сутки). Эффективны препараты при вазоспастической
форме стенокардии, когда основной причиной сужения
сосудов является их спазм. Особенно показаны
антагонисты кальция длительного действия для лечения
ИБС в тех случаях, когда приступы стенокардии
сопровождаются повышением АД. Особенностями
действия препаратов являются отсутствие резкого
снижения АД при первом приеме («эффекта первой
дозы»), оказание постепенного эффекта в течение
суток, что делает их безопасными в использовании.
102.
Основной механизм действия антагонистов кальциязаключается в том, что они тормозят проникновение ионов
кальция из межклеточного пространства в мышечные клетки
сердца и сосудов через медленные кальциевые каналы Lтипа. Снижая концентрацию ионов Са2+ в кардиомиоцитах и
клетках гладкой мускулатуры сосудов, они расширяют
коронарные артерии и периферические артерии и артериолы,
оказывают выраженное сосудорасширяющее действие.
Ионы кальция играют важную роль в регуляции ж
изнедеятельности организма. Проникая в клетки, они
активируют внутриклеточные биоэнергетические процессы
(превращение АТФ в цАМФ, фосфорилирование белков и др.),
обеспечивающие реализацию физиологических функций этих
клеток.
Движение ионов кальция происходит через специальные
каналы, представляющие собой макромолекулярные белки,
рассекающие пептидные биослои клеточной мембраны и
содержащие специфические участки (рецепторы),
распознающие ионы кальция. Называют их кальциевыми, или
«медленными», каналами (в отличие от «быстрых» каналов,
через которые транспортируются другие ионы).
103.
ДигидроперидиновыеДигидропиридиновые
антагонисты кальция
действуют в большей
степени на сосуды, и
поэтому они обладают
более выраженным
гипотензивным
действием, и
практически не влияют
на проводимость
сердца и на его
сократительную
функцию.
К ним относятся:
- Нифидепин;
- Амлодипин;
Недигидроперидиновые
Верапамил;
Дилтиазем.
104.
НИФЕДИПИНФармакологическое действие. Антагонист ионов
кальция, относящийся к группе производных
дигидропиридина. Уменьшает сократительную
способность миокарда при сохранении реакции
сердца на симпатические импульсы. Вызывает
расслабление гладкой мускулатуры сосудистой
стенки. Обладает антиангинальным действием. В
настоящее время целесообразность применения
как антиангинального средства подвергается
сомнению. В отличие от верапамила вызывает
вазодилатацию в дозах, которые не дают
отрицательного инотропного эффекта. Частоту
сердечных сокращений увеличивает или не
изменяет.
Показания к применению. Для снижения
артериального давления при различных видах
гипертензии, включая почечную гипертензию.
105.
Способ применения и дозы. Внутрь по 0,01—0,03 г (10—30 мг) 3—4 раза в день (до 120 мг в сутки).
Длительность лечения 1—2 мес. и более. Для
купирования гипертонического криза, а иногда при
приступах стенокардии, применяют сублингвально.
Таблетку (10 мг) помещают под язык. Таблетки
нифедипина, помещенные под язык неразжеванными,
рассасываются в течение нескольких минут. Для
ускорения эффекта таблетку разжевывают и держат, не
проглатывая, под языком. При этом способе приема
больные в течение 30—60 мин должны находиться в
положении лежа. При необходимости через 20—30 мин
повторяют прием препарата; иногда увеличивают дозу
до 20— 30 мг.
Таблетки ретард рекомендуется применять для
длительной терапии. Назначают по 20 мг 1—2 раза в
сутки; реже по 40 мг 2 раза в сутки.
106.
Побочное действие. Покраснение лица и кожи верхнейчасти туловища, головная боль, вероятно связанная со
снижением тонуса церебральных сосудов (главным
образом емкостных) и их растяжением вследствие
увеличения притока крови по артериовенозным
анастомозам. Возможны также сердцебиение, тошнота,
головокружение, отек нижних конечностей, гипотензия,
сонливость.
Противопоказания. Тяжелые формы сердечной
недостаточности, нестабильная стенокардия, острый
инфаркт миокарда, синдром слабости синусного узла,
выраженная артериальная гипотензия. Нифедипин
противопоказан при беременности и кормлении грудью.
Осторожность нужна при назначении препарата
водителям транспорта и лицам других профессий,
требующих быстрой психической и физической
реакции.
Форма выпуска. Таблетки по 0,01 г. Таблетки
длительного действия нифедипин ретард по 0,02 г.
107.
108.
АМЛОДИПИНФармакологическое действие. Селективный блокатор кальциевых каналов II
класса. Антигипертензивное действие обусловлено прямым расслабляющим
влиянием на гладкие мышцы сосудов. Антиангинальное действие амлодипина
связано с его способностью расширять периферические артериолы; это приводит к
уменьшению ОПСС, рефлекторная тахикардия при этом не возникает. В результате
происходит снижение потребности миокарда в кислороде и потребления энергии
сердечной мыш цей. С другой стороны, амлодипин, вызывает расширение
коронарных артерий крупного калибра и коронарных артериол как интактных, так и
ишемизированных участков миокарда. Это обеспечивает поступление кислорода к
миокарду при спазмах коронарных артерий.
Показания к применению . Артериальная гипертензия (в том числе в составе
комбинированной терапии), стабильная стенокардия, нестабильная стенокардия (в
том числе стенокардия Принцметала).
Способ применения и дозы. Для взрослых при приеме внутрь начальная доза
составляет 5 мг 1 раз/сут. При необходимости доза может быть увеличена.
Максимальная доза при приеме внутрь — 10 мг/сут.
Противопоказания. Выраженная артериальная гипотензия. Повышенная
чувствительность к производным дигидропиридина.
Побочные действия. Со стороны сердечно-сосудистой системы: возможны
периферические отеки, сердцебиение, гиперемия кожных покровов; при
применении в высоких дозах — артериальная гипотензия, аритмии, одышка. Со
стороны пищеварительной системы: тошнота, боли в животе; редко — гиперплазия
десен. Со стороны ЦНС: возможны головная боль, усталость, сонливость,
головокружение. Аллергические реакции: кожная сыпь, зуд.
Форма выпуска. 10, 20 или 30 таблеток в упаковке.
109.
Основными представителями этой группыявляются β-адреноблокаторы.
Антиангинальный эффект их связан
преимущественно с блоком βадренорецепторов сердца и устранением
адренергических влияний.
110.
Это проявляется в уменьшении частоты и силысердечных сокращений. Работа сердца
уменьшается, в связи с чем падает потребность
миокарда в кислороде.
Гипотензивный эффект β-адреноблокаторов также
способствует разгрузке сердца. Коронарное
кровообращение не улучшается и может даже
несколько ухудшиться. Таким образом, возникший
при стенокардии дисбаланс между потребностью в
кислороде и его доставкой устраняется за счет
снижения потребности миокарда в кислороде.
Определенное фармакотерапевтическое значение
имеет также влияние β-адреноблокаторов на ЦНС,
проявляющееся в виде анксиолитического
эффекта.
111.
Для лечения стенокардии используют β-адреноблокаторы неизбирательного
действия (анаприлин) и β1адреноблокаторы (талинолол, метопролол,
атенолол и др).
112.
АНАПРИЛИНФармакологическое действие. Обладает антиангинальным,
антиаритмическим и гипотензивным действием.
Показания к применению . Артериальная гипертония,
стенокардия, синусовая аритмия, тахикардия,
тиреотоксический криз.
Способ применения и дозы. Внутрь по 10 мг 3 раза в сутки,
постепенно увеличивают дозу до 20—40 мг 3—4 раза в сутки
(иногда до 200 мг в сутки).
Побочное действие. Слабость, брадикардия, гипотония,
бронхоспазм, тошнота, понос, нарушение сна, возбуждение,
депрессия.
Противопоказания. Инфаркт миокарда, гипотония,
бронхиальная астма, нарушения проводимости сердца,
болезнь Рейно и другие облитерирующие заболевания
сосудов.
Форма выпуска. Таблетки по 0,01 и 0,04 г, в упаковке по 10,
20 и 100 штук; ампулы по 5 мл 0,1%-ного раствора, в упаковке
10 штук.
113.
114.
МЕТОПРОЛОЛФармакологическое действие. Кардиоселективный
В-адреноблокатор.
Показания к применению. Гипертоническая
болезнь.
Способ применения и дозы. Применяют внутрь и
в/в. Внутрь назначают в дозе 100—200 мг в день —
2—3 приема. При необходимости дозу
увеличивают. Максимальная суточная доза — 400
мг. Таблетки пролонгированного действия
назначают по 1 таблетке 1 раз в сутки. Утром после
еды. При использовании суточной дозы более 200
мг кардиоселективное действие препарата
уменьшается. В случае необходимости суточную
дозу можно назначать в 1 прием утром.
115.
Противопоказания. Атриовентрикулярная блокада II и IIIстепени, синоаурикулярная блокада, синусовая
брадикардия (частота сердечных сокращений менее 60
в минуту), синдром слабости синусового узла,
артериальная гипотензия (с АД менее 100 мм рт.ст.),
хроническая сердечная недостаточность II и III стадии,
некомпенсированная сердечная недостаточность,
острая сердечная недостаточность, кардиогенный шок
(метопролол не следует назначать пациентам с
подозрением на острый инфаркт миокарда),
метаболический ацидоз, предрасположенность к
бронхоспазмам (бронхиальная астма, бронхиальная
гиперреакция), лабильная форма сахарного диабета,
гипогликемия, выраженные нарушения
периферического кровообращения, одновременный
прием с ингибиторами МАО, индивидуальная
непереносимость (в том числе гиперчувствительность в
анамнезе) метопролола.
116.
Побочное действие. Брадикардия, постуральные нарушения,холодные руки и ноги, сердцебиение, временное усиление
симптомов сердечной недостаточности, AV-блокада I степени,
отек, боли в перикарде, нарушения сердечной проводимости,
аритмия, гангрена у пациентов с тяжелыми нарушениями
периферического кровообращения. Слабость;
головокружение, головная боль, парестезия, мышечные
судороги, депрессия, ослабление концентрации, сонливость
или бессонница, ночные кошмары, нервозность, тревожность,
импотенция/сексуальная дисфункция, амнезия/нарушение
памяти, спутанность сознания, галлюцинации. Тошнота, боли
в области брюшины, диарея, запор, рвота; редкие: сухость во
рту. Тромбоцитопения. Потеря в весе, гипогликемические
состояния у больных сахарным диабетом, одышка при
физическом усилии, бронхоспазм, ринит. Нарушения зрения,
сухость и /или раздражение глаз, конъюнктивит, шум в ушах,
нарушения вкусовых ощущений. Сыпь (urticaria psoriasiform ),
дистрофические пораж ения кожи, выпадение волос,
фотосенсибилизация кожи, обострение псориаза.
Форма выпуска. Таблетки по 50 и 100 мг; таблетки ретард по
200 мг; 1% -ный раствор в ампулах по 5 мл.
117.
118.
БИСОПРОЛОЛФармакологическое действие. Антиангинальное, антиаритмическое,
гипотензивное. Селективно блокирует P j-адренорецепторы. В дозах
20 мг и более блокирует Р2-адренорецепторы бронхов, сосудов и др.
Угнетает все функции сердца: уменьшает ЧСС, минутный объем и др.
Снижает тонус симпатического отдела сосудодвигательного центра,
сердечный выброс, секрецию ренина, ОПСС (при длительном
приеме), сАД и дАД.
Антиангинальное действие реализуется за счет снижения
сократимости и других функций миокарда, работы сердца и
потребности миокарда в кислороде (в покое и при физической
нагрузке). Увеличивает эффективный рефрактерный период
синусного и AV узлов, замедляет проводимость по АV соединению.
Практически не влияет на липидный обмен.
Гипотензия проявляется через 3—4 часа после приема, продолжается
более 24 часов и стабилизируется через 2 недели регулярного
приема. Длительное применение после инфаркта миокарда
сопровождается снижением смертности на 20—50%.
Антигипертензивная эффективность составляет 95% (до 60 лет) — 91%
(старше 60 лет).
119.
Показания к применению. Артериальная гипертензия,стенокардия, постинфарктный период, аритмии,
хроническая сердечная недостаточность (умеренно
выраженная, стабильная без обострения в течение
последних 6 недель).
Способ применения и дозы. Внутрь, не разжевывая,
запивая небольшим количеством жидкости, утром
натощак или во время завтрака 1,25—10 мг 1 раз в
сутки. Режим дозирования индивидуальный, дозу
увеличивают под контролем АД и пульса. Артериальная
гипертензия и стенокардия: 5—10 мг; легкая
артериальная гипертензия (дАД меньше 105 мм рт. ст.):
2,5 мг; хроническая сердечная недостаточность: по 1,25
мг/сут (в течение 1 недели), затем при хорошей
переносимости дозу увеличивают до 2,5 мг/сут (1
неделя), 3,75 мг/сут (1 неделя), 5 мг/сут (4 недели),
7,5 мг/сут (4 недели), далее по 10 мг/сут (целевая
доза). Максимальная суточная доза для взрослых — 20
мг.
120.
Противопоказания. Гиперчувствительность,синусовая брадикардия (менее 45—50
уд./мин), синдром слабости синусного узла,
синоатриальная и AV блокада II—III степени,
кардиогенный шок, острая и рефрактерная к
лечению тяжелая сердечная недостаточность,
острый инфаркт миокарда, артериальная
гипотензия (сАД ниже 90 мм рт. ст.), тяжелая
обструктивная дыхательная недостаточность,
беременность, кормление грудью.
Форма выпуска. Таблетки, покрытые
пленочной оболочкой по 10 шт. в упаковке
ячейковой контурной, по 30 шт. в банках
темного стекла и в полимерных флаконах.
121.
122.
НЕБИВОЛОЛФармакологическое действие.
Антигипертензивное, антиангинальное.
Избирательно блокирует Bj-адренорецепторы,
модулирует синтез эндотелиального
релаксирующего фактора (N0). Понижение АД
обусловлено уменьшением сердечного выброса,
ОЦК, ОПСС, торможением образования ренина,
частичной потерей чувствительности
барорецепторов. Гипотензивный эффект обычно
развивается через 1—2 недели (иногда в течение 1
месяца) и достигает оптимума через 4 недели.
Показания к применению. Эссенциальная
артериальная гипертензия (для монотерапии или в
сочетании с другими антигипертензивными
средствами), ИБС.
123.
Способ применения и дозы. Взрослым 1таблетка (5 мг) в день, желательно в одно и то
же время суток, независимо от приема пиши.
Гипотензивный эффект становится
выраженным через 1—2 недели лечения. В
некоторых случаях, оптимальное действие
достигается к 4 неделе. Антигипертензивныи
эффект усиливается при комбинации Небилета
5 мг с гидрохлортиазидом 12,5—25 мг.
Пациентам, страдающим почечной
недостаточностью рекомендована начальная
доза 2,5 мг в сутки с возможным увеличением
до 5 мг. Пожилые пациенты старше 65 лет:
рекомендуемая начальная доза 2,5 мг в сутки.
При необходимости суточную дозу можно
увеличить до 5 мг
124.
Противопоказания. Гиперчувствительность кнебивололу, печеночная недостаточность,
беременность и лактация. Кардиогенный шок,
синдром синусового узла, AV-блокада II—III
стадии, склонность к бронхоспазмам,
бронхиальная астма, брадикардияи < 50
уд/мин, гипотония, тяжелые нарушения
периферического кровообращения.
Беременность и кормление грудью.
Побочные действия. Головная боль,
головокружение, слабость, парестезия,
тошнота, диарея или запор.
Форма выпуска. Таблеткив блистере по 7 шт.,
в коробке 1, 2 или 4 блистера.
125.
126.
КАРВЕДИЛОЛФармакологическое действие.
Вазодилатирующее, антиангинальное,
антиаритмическое действие. Блокирует
альфа1-, бета1-адренорецепторы. Не имеет
собственной симпатомиметической
активности, обладает
мембраностабилизирующими свойствами.
Карведилол оказывает антиоксидантное
действие, устраняя свободные кислородные
радикалы.
Показания к применению. Артериальная
гипертензия (монотерапия или в комбинации с
другими антигипертензивными препаратами),
стабильная стенокардия.
127.
Способ применения и дозы. Внутрь, после еды, снебольшим количеством жидкости. Доза подбирается
индивидуально. Артериальная гипертензия:
рекомендуемая доза в первые 7— 14 дней — 12,5 мг/сут
утром после завтрака или разделенная на 2 приема по
6,25 мг, затем — 25 мг/сут однократно утром или
разделенная на 2 приема по 12,5 мг. Через 14 дней доза
может быть снова увеличена. Стабильная стенокардия:
начальная доза — 12,5 мг 2 раза в сутки, через 7—14
дней под контролем врача доза может быть увеличена
до 25 мг 2 раза в сутки. Через 14 дней при
недостаточной эффективности и хорошей
переносимости препарата дозу можно еще увеличить.
Общая суточная доза не должна превышать 100 мг (по
50 мг 2 раза в сутки), в возрасте старше 70 лет — 50
мг/сутки (по 25 мг 2 раза в сутки).
128.
Противопоказания. Гиперчувствительность, хроническиеобструктивные заболевания легких, тяжелая печеночная
недостаточность, выраженная брадикардия, синдром слабости
синусового узла, AV блокада II и III степени (за исключением
пациентов с водителем ритма), декомпенсированная сердечная
недостаточность, легочная гипертензия или кардиогенный шок,
артериальная гипотензия, беременность, кормление грудью, возраст
до 18 лет.
Побочные действия. Головная боль, головокружение, синкопальные
состояния, мышечная слабость (чаще в начале лечения), нарушения
сна, депрессия, парестезии, уменьшение секреции слезной жидкости.
Брадикардия, AV блокада, ортостатическая гипотензия, редко —
«перемежающаяся» хромота, нарушение периферического
кровообращения, прогрессирование сердечной недостаточности,
тромбоцитопения, лейкопения. Чиханье, заложенность носа,
бронхоспазм, одышка (у предрасположенных больных). Сухость во
рту, тошнота, рвота, абдоминальные боли, диарея или запор,
повышение активности печеночных трансаминаз. Тяжелые нарушения
функции почек, отеки. Обострение псориатических вы сы паний.
Экзантема, крапивница, зуд, высыпания, гриппоподобный синдром,
боли в конечностях, увеличение массы тела.
Форма выпуска. Таблетки, в упаковке 30 шт.
129.
130.
131.
Фармакологическое действие. Действующее вещество —дигидрохлорид триметазидина. Обладает антиишемическим и
антиангинальным эффектами.
Предуктал МР — таблетки с модифицированным высвобождением
триметазидина (пролонгированные). Предуктал — таблетки короткого
действия. Триметазидин способствует стабилизации энергетического
метаболизма в клетках при наличии ишемии или гипоксии за счет
предотвращения снижения уровня аденозинтрифосфата внутри
клеток. Благодаря этому наблюдается нормализация работы ионных
помп и натрий-калиевого трансмембранного потока при сохранении
гомеостаза клеток. Ингибирует окисление жирных кислот благодаря
подавлению 3-КАТ — длинноцепочечной 3-кетоацил СоА-тиолазы, что
нормализуется энергетический об мен в сердечных клетках и
защищает миокардиоциты от ишемического повреждения. Предуктал
так же усиливает фосфолипидный обмен и вклю чение фосфолипидов
в клеточные мембраны, за счет чего в условиях ишемии или гипоксии
наблюдается стабилизация мембран. При гипоксии или ишемии
наиболее оптимальный энергетический обмен — окисление глю козы;
триметазидин переключает метаболизм с окисления жирных кислот
на более благоприятный путь — окисление глюкозы, что объясняет
антиангинальный эффект Предуктала.
132.
П оказания к применению . Кардиологическаяпрактика. Профилактика и лечение стенокардии в
сочетании с другими препаратами или в виде
монотерапии в течение длительного времени.
Ишемические хориоретинальные нарушения.
Ишемические вестибуло-кохлеарных расстройства
(шум в ушах, головокружение, снижение остроты
слуха).
Способ применения и дозы. Назначается в течение
длительного времени по 1 таблетке 2 раза в сутки
утром и вечером (Предуктал MR) или по 1 таблетке
2—3 раза в сутки (Предуктал) во время приема
пищи. Длительность терапии определяется
лечащим врачом индивидуально. Схема терапии
при необходимости через 3 месяца может быть
пересмотрена.
133.
Побочное действие. Диарея, боль вэпигастральной области, тошнота и/или рвота,
диспепсические явления (часто),
головокружение и головная боль (частые),
зуд, сыпь, крапивница.
Противопоказания. Период кормления грудью;
повышенная чувствительность к
триметазидину или другим ингредиентам
Предуктала.
Форма выпуска. Предуктал MR — таблетки с
модифицированным высвобождением
действующего вещества, покрытые оболочкой,
по 35 мг. В блистерной упаковке 60 таблеток.
Предуктал — таблетки по 20 мг, в упаковке 60
таблеток.
134.
135.
136.
Холестеринснижающие препаратыприменяются с целью снижения скорости
развития существующих
атеросклеротических бляшек и
профилактики возникновения новых.
Доказано положительное влияние на
продолжительность жизни, также эти
препараты уменьшают частоту и тяжесть
сердечно-сосудистых событий. Целевой
уровень холестерина у больных с ИБС
должен быть ниже, чем у лиц без ИБС, и
равняется 4,5 ммоль/л. Целевой уровень
ЛПНП у больных ИБС — 1,8 ммоль/л.
137.
Д ля лечения гиперхолестеринемии широкоприменяются статины. Они уменьшают
концентрации липопротеинов низкой плотности
(основы развития атеросклероза) в большей
степени, чем другие препараты, снижающие
уровень холестерина. Кроме того, они
нормализуют концентрацию триглицеридов у
больных с гипертриглицеридемией.
Считают, что статины обладают рядом
«нелипидных», плейотропных свойств , что
объясняет их эффективность при профилактике
осложнений ишемической болезни сердца у
людей, с незначительно повышенным или
нормальным уровнем холестерина.
138.
Гиполипидемические средства(антигиперлипопротеинемические средства) можно
классифицировать следующим образом:
1. Средства, понижающие содержание в крови преимущественно
холестерина (ЛПНП)
А. Ингибиторы синтеза холестерина (ингибиторы 3-гидрокси-3метилглутарил коэнзим Аредуктазы - статины;
Б. Ингибиторы всасывания холестерина из кишечника –
Эзетимиб.
В. Средства, повышающие выведение из организма желчных
кислот и холестерина (секвестранты желчных кислот);
2. Средства, понижающие содержание в крови преимущественно
триглицеридов (ЛПОНП): Производные фиброевой кислоты
(фибраты) – Фенофибрат.
3. Средства, понижающие содержание в крови холестерина
(ЛПНП) и триглицеридов (ЛПОНП) - Кислота никотиновая.
139.
СИМВАСТАТИНФармакологическое действие. Снижает содержание
холестерина в крови.
Показания к применению . ИБС, атеросклероз сосудов
головного мозга, гиперхолестеринемия.
Способ применения и дозы. До начала и во время всего
курса терапии препаратом пациент должен находиться
на диете с пониженным содержанием холестерина. При
гиперхолестеринемии рекомендуемая начальная доза —
0,01 г в сутки, принимаемая за 1 прием, вечером. При
легкой или умеренной гиперхолестеринемии начальная
доза может составлять 0,005 г в сутки. При
необходимости повышать дозу следует через
четырехнедельные интервалы. Максимальная суточная
доза — 0,04 г. У пациентов с ИБС рекомендуемая
начальная доза — 0,02 г в сутки. При необходимости ее
постепенно увеличивают с интервалами в 4 недели до
0,08 г.
140.
Побочное явление. Головная боль,головокружение; диспепсические явления,
боль в животе, тошнота, рвота, метеоризм,
запор; судороги в мышцах; миалгия; кожная
сыпь, зуд.
Противопоказания. Повышенная
чувствительность к препарату, заболевания
печени в активной форме, стойкое повышения
уровня трансаминаз в плазме крови неясной
этиологии.
Форма выпуска. Таблетки по 0,01, 0,02, 0,04 и
0,08г действующего вещества — 14 шт. в
блистерной упаковке.
141.
142.
АТОРВАСТАТИНФармакологическое действие. Гиполипидемический препарат.
Селективный конкурентный ингибитор ГМГ-КоА-редуктазы —
фермента, превращающего З-гидрокси-З-метилглутарил коэнзим А в
мевалоновую кислоту, являющуюся предшественником стеролов,
включая холестерин. ТГ и холестерин (Хс) в печени включаются в
состав ЛПОНП, поступают в плазму крови и транспортируются в
периферические ткани. ЛПНП образуются из ЛПОНП в ходе
взаимодействия с рецепторами ЛПНП. Аторвастатин снижает уровни
Хс и липопротеинов в плазме крови, ингибируя ГМГ-КоА-редуктазу,
синтез Хс в печени и увеличивая число рецепторов ЛПНП в печени на
поверхности клеток, что приводит к усилению захвата и катаболизма
ЛПНП. Снижает образование ЛПНП, вызывает выраженное и стойкое
повышение активности ЛПНП-рецепторов. Снижает уровень ЛПНП у
больных с гомозиготной семейной гиперхолестеринемией, которая
обычно не поддается терапии гиполипидемическими средствами.
Снижает уровень общего Хс на 30-46% , ЛПНП — на 41—61%,
аполипопротеина В — на 34— 50% и ТГ — на 14—33%; вызывает
повышение уровня Хс-ЛПВП и аполипопротеина А.
143.
П оказан и я к применению . В сочетании с диетой дляснижения повышенных уровней общего Хс, Хс-ЛПНП,
аполипопротеина В и ТГ и повышения уровня Хс-ЛПВП у
пациентов с первичной гиперхолестеринемией,
гетерозиготной семейной и несемейной
гиперхолестеринемией и комбинированной (смешанной)
гиперлипидемией (типы Па и lib по Фредриксону).
Способ применения и дозы . Внутрь, в любое время дня,
с пищей или независимо от времени приема пищи.
Начальная доза — в среднем 10 мг 1 раз в сутки. Доза
варьирует от 10 до 80 мг 1 раз в сутки. Дозу подбирают
с учетом исходных уровней холестерина/ЛПНП, цели
терапии и индивидуального эффекта. В начале лечения
и/или во время повышения дозы Аторвастатина
необходимо каждые 2—4 недели контролировать уровни
липидов в плазме крови и соответствующим образом
корригировать дозу
144.
Побочное действие. Со стороны ЦНС ипериферической нервной системы: бессонница,
недомогание, головокружение, амнезия, головная
боль, астенический синдром, парестезии,
периферическая невропатия, гипестезия. Со
стороны пищеварительной системы: рвота,
анорексия, боль в животе, диспепсия, тошнота,
снижение аппетита, метеоризм, запор, диарея,
гепатит, панкреатит, холестатическая желтуха. Со
стороны костномышечной системы: боль в спине,
судороги мышц, миозит, миопатия. Аллергические
реакции: крапивница, зуд, кожная сыпь,
анафилактические реакции, буллезная сыпь. Со
стороны обмена веществ: гипогликемия,
гипергликемия, повышение уровня сывороточной
КФК. Со стороны системы кроветворения:
тромбоцитопения
145.
Противопоказания. Активные заболеванияпечени или повышение сывороточной
активности трансаминаз (более чем в 3 раза по
сравнению с верхней границей нормы)
неясного генеза; женщины репродуктивного
возраста, не пользующимся адекватными
методами контрацепции; беременность и
лактация.
Форма выпуска. Таблетки, покрытые
оболочкой, по 10; 20; 40 мг. Таблетки
овальные, двояковыпуклые, белые или почти
белого цвета. В блистере 10 таблеток.
Флаконы темного стекла (30; 90 таблеток)
упакованы в картонную коробку.
146.
147.
РОЗУВАСТАТИНФармакологическое действие. Селективный
конкурентный ингибитор ГМГ-КоА-редуктазы —
фермента, превращающего З-гидрокси-Зметилглутарилкоэнзим А в мевалонат, предшественник
холестерина (Хс). Увеличивает число печеночных
рецепторов ЛПНП на поверхности клеток, повышая
захват и катаболизм ЛПНП, что, в свою очередь,
приводит к ингибированию синтеза ЛПОНП, уменьшая
тем самым общее количество ЛПНП и ЛПОНП.
Показания к применению. Гиперхолестеринемия (тип
IIа, включая семейную гетерозиготную
гиперхолестеринемию) или смешанная
гиперхолестеринемия (тип IIb) в качестве дополнения к
диете, когда диета и другие немедикаментозные
методы лечения (например, физические упражнения,
снижение массы тела) оказываются недостаточными.
148.
Способ применения и дозы. Препарат можнопринимать в любое время суток независимо от
приема пищи. Таблетки проглатывают целиком, не
разжевывая и не измельчая, запивая водой.
Рекомендуемая начальная доза составляет 10 мг 1
раз в сутки. При необходимости доза может быть
повышена до 20 мг через 4 недели. У лиц
пожилого возраста не требуется коррекция дозы.
Противопоказания. Заболевания печени в активной
фазе (включая стойкое повышение активности
печеночных трансаминаз или любое повышение
активности трансаминаз более чем в 3 раза по
сравнению с ВГН); выраженные нарушения
функции почек, миопатии
Форма выпуска. Таблетки, покрытые оболочкой
розового цвета, круглые, двояковыпуклые, с
гравировкой «ZD4522 10» на одной стороне по 10,
20 и 40 мг (№ 7 и 14).
149.
150.
ЭЗЕТИМИБМеханизм действия его заключается в
ингибировании транспортера холестерина в
энтероцитах кишечника. Это приводит к снижению
всасывания холестерина примерно на 50%. При этом
содержание холестерина в хиломикронах и их
осколках, утилизируемых печенью, понижается.
Назначают эзетимиб 1 раз в сутки. Максимальное
действие развивается через 2 недели. Из побочных
эффектов возможны боли в области живота, диарея,
головная боль, аллергические реакции. Эзетимиб и
его глюкуронид не влияют на систему Р-450 и
поэтому мало взаимодействуют с другими
лекарственными средствами. Эзетимиб часто
комбинируют со статинами.
151.
152.
ХОЛЕСТИРАМИНИз желудочно-кишечного тракта не всасывается,
пищеварительными ферментами не разрушается.
Связывает в кишечнике желчные кислоты (за счет
четвертичных аммониевых группировок).
Образовавшийся комплекс выводится с
экскрементами. Поэтому вещества такого типа
часто называют секвестрантами1 желчных кислот.
При этом всасывание из кишечника холестерина
понижается. Уменьшение абсорбции желчных
кислот (на 85-90%) и холестерина сопровождается
компенсаторным увеличением синтеза
холестерина в печени.
Принимают препарат внутрь. Из побочных
эффектов наиболее типичны запор, тошнота,
рвота.
153.
ФЕНОФИБРАТОни повышают активность липопротеинлипазы
эндотелия, увеличивают число ЛПНП-рецепторов и
стимулируют эндоцитоз ЛПНП печенью. Уменьшают
также синтез в печени и поступление в кровь
ЛПОНП. Кроме того, в небольшой степени
ингибируют синтез холестерина в печени. В итоге
в крови снижается содержание ЛПОНП, в меньшей
степени – ЛПНП.
Из побочных эффектов возможны тошнота,
диарея, сонливость, кожные высыпания,
лейкопения, холецистит, образование
холестериновых желчных камней, аритмии,
снижение либидо, иногда сосудистые нарушения.
154.
155.
НИАЦИНУменьшает содержание в плазме крови ЛПОНП, в меньшей степени
ЛПНП и ЛППП. Уровень триглицеридов начинает снижаться раньше
(через 1-4 дня), чем холестерина (на 5-7-й день).
Кислота никотиновая угнетает липолиз в жировой ткани (благодаря
активации фосфодиэстеразы уменьшается содержание цАМФ, что
понижает активность внутриклеточной липазы). При этом
содержание в крови жирных кислот и их поступление к печени
снижаются. Естественно, это сказывается на биосинтезе
триглицеридов и ЛПОНП. Содержание ЛПОНП и ЛПНП в плазме
уменьшается. При длительном применении кислота никотиновая
повышает уровень ЛПВП.
Она хорошо и быстро всасывается из желудочно-кишечного тракта.
Выделяется с мочой, в основном в виде неизмененного вещества и
частично - его метаболитов.
Принимается в высоких дозах (примерно в 100 раз выше доз
кислоты никотиновой, назначаемой в качестве витамина).
Применение кислоты никотиновой ограничивают ее побочные
эффекты: гиперемия кожи, зуд, рвота, диарея, возможны
образование пептических язв желудка, дисфункция печени,
гипергликемия, гиперурикемия и др
156.
157.
ГЕПАРИНФармакологическое действие. Антикоагулянт прямого действия.
Показания к применению . Для профилактики и лечения
тромбоэмболических осложнений при инфаркте миокарда, операциях на
сердце и кровеносных сосудах, тромбоэмболии легочных и мозговых
сосудов, центральной вены сетчатки, тромбофлебитах конечностей.
Способ применения и дозы . Парентерально по 20 000— 50 000 ЕД в сутки (в
зависимости от показаний). При поверхностном тромбофлебите, флебите
после инъекций и травматической гематоме местно в виде мази. Побочное
действие. Возможны местное раздражающее действие, гематома и
болезненность при парентеральном введении.
Противопоказания. Геморрагический диатез, лейкозы, анемия, повышенная
проницаемость сосудов, полипы и злокачественные новообразования
желудочно-кишечного тракта, язвенные заболевания, сопровождающиеся
кровотечением, тяжелые нарушения функции печени и почек, операции на
мозге и позвоночнике.
Форма выпуска. Флаконы (в 1 мл 5 000 ЕД) по 5 мл, мазь в упаковке по 10 и
30 г. Лечение антикоагулянтами проводится под систематическим
контролем содержания протромбина и других факторов свертывания крови.
Наиболее частым и опасным осложнением терапии антикоагулянтов
является геморрагический синдром, т.е. повышенная кровоточивость,
которая проявляется кровоизлияниями в подкожную клетчатку, гематурией,
гемартрозами и др. При появлении признаков данного синдрома лечение
прекращают. При необходимости (например, при передозировке) в качестве
антагониста гепарина используют Протамин сульфат. Антагонистом
антикоагулянтов непрямого действия является витамин К.
158.
159.
ПРОТАМИН СУЛЬФАТФармакологическое действие. Препарат является эффективным
антагонистом гепарина в эквивалентной дозе: 1 мг протамина
сульфата нейтрализует 1 мг гепарина. Действие наступает мгновенно,
эффект продолжается приблизительно 2 часа. Используется в
качестве надежного быстродействующего антидота при всех
кровотечениях, вызванных введением гепарина.
Показания к применению. Кровотечения вследствие передозировки
гепарина; перед операцией у больных, которые принимают гепарин с
лечебной целью; после операций на сердце и кровеносных сосудах с
экстракорпоральным кровообращением; гипергепаринемия.
Способ применения и дозы. Чаще всего препарат вводят по 1 ампуле
(50 мг) внутривенно. При необходимости дозу можно повторить с
интервалами в 15 минут. Максимальная доза не должна превышать
150 мг в течение одного часа. При спонтанных кровотечениях
суточную дозу 5—8 м г/кг назначают в 2 приема с интервалом в 6
часов. Вычисленную дозу растворить в 300—500 мл изотонического
раствора хлорида натрия и вводить внутривенно медленно или
капельно. Максимальный курс лечения 3 дня.
160.
Побочное действие.Слишком быстрое
введение препарата
может вызвать чувство
теплоты, покраснение
кожи, снижение давления,
брадикардию, чувство
нехватки воздуха.
Противопоказания. Редкие
случаи идиопатической
или врожденной
гипергепаринемии (в
таких случаях препарат не
эффективен и может даже
усилить кровоточивость).
Форма выпуска. Ампулы
по 5 мл в упаковке по 50
шт.
161.
Низкомолекулярные гепарины получают из стандартногогепарина путем химической или ферментной
деполимеризации.
Преимущества:
1. Низкомолекулярные гепарины не оказывают выраженного
эффекта на инактивацию тромбина из-за малого размера
молекулы, но сохраняют способность инактивировать фактор Ха.
2. Низкомолекулярные гепарины в меньшей степени
связываются с белками плазмы, что обеспечивает их более
предсказуемый антикоагулянтный эффект.
3. Низкомолекулярные гепарины незначительно связываются с
макрофагами и клетками эндотелия и, следовательно, обладают
большим периодом полувыведения и пролонгированным
действием.
4. Низкомолекулярные гепарины практически не
взаимодействуют с тромбоцитами и PF4, что объясняет низкую
частоту иммунной тромбоцитопении.
5. Низкомолекулярные гепарины, возможно, меньше
связываются с остеобластами, значительно меньше активируют
остеокласты и не вызывают остеопороз.
162.
ФраксипаринФармакологическое действие. Является
низкомолекулярным гепарином, полученным из
стандартного гепарина методом деполимеризации в
специальных условиях. Препарат характеризуется
выраженной активностью в отношении фактора
свертываемости крови Ха и слабой активностью в
отношении фактора Па. Алги-Ха активность (т.е.
антиагрегантная /препятствующая склеиванию
тромбоцитов/ активность) препарата более выражена,
чем его влияние на активированное частичное тромбопластиновое время (показатель скорости свертывания
крови), что отличает надропарин кальций от
нефракционированного стандартного гепарина. Таким
образом, препарат: обладает антитромботической
активностью (препятствующей образованию сгустка
крови), оказывает быстрое и продолжительное действие.
Показания к применению . Профилактика
тромбоэмболической болезни (закупорки сосудов
сгустком крови).
163.
Способ прим енения и дозы. С целью профилактикипрепарат вводят 1 раз в сутки ежедневно в следующих
дозах: Пациентам с массой тела менее 50 кг: в
предоперационный период и в течение 3-х дней после
операции — 0,2 мл; в послеоперационном периоде
(начиная с 4-го дня) — 0,3 мл. Пациентам с массой тела
от 51 до 70 кг: в предоперационный период и в течение
3 дней после операции — 0,3 мл; в послеоперационном
периоде (начиная с 4-го дня) — 0,4 мл.
Лечебное применение. Препарат замешает
традиционную гепаринотерапию, проводимую в
ожидании результатов флебографии
(рентгенологического исследования состояния вен).
Введение надропарина кальция осуществляется каждые
12 часов в течение 10 дней. Доза препарата зависит от
массы тела пациента. При массе тела 45 кг — 0,4 мл; 55
кг — 0,5 мл; 70 кг — 0,6 мл; 80 кг — 0,7 мл: 90 кг — 0,8
мл; 100 кг и более — 0,9 мл.
164.
Побочное действие. Склонность к геморрагиям,тромбоцитопения. Возможны аллергические реакции.
Очень редко местные побочные эффекты — небольшие
гематомы, некроз в месте введения препарата. В случае
появления некроза в месте инъекции необходимо сразу
прекратить использование препарата.
Противопоказания. Повышенная чувствительность к
препарату; острые бактериальные эндокардиты;
тромбоцитопения у лиц с положительным тестом
агрегации in vitro в присутствии надропарин кальция;
кровотечения или склонность к кровотечениям;
органические заболевания с потенциальной
возможностью развития кровотечения; кровоизлияния в
головной мозг.
Форма вы пуска Раствор для инъекций в шприцах с
разовой дозой 0,2 мл; 0,3 мл; 0,4 мл и градуированных
шприцах с дозой 0,6 мл; 0,8 мл; 1 мл по 2 или 10 штук в
упаковке.
165.
166.
ЭНОКСАПАРИН НАТРИЙПоказания к применению. Профилактика тромбоэмболии,
особенно в ортопедической и общей хирургии; профилактика
гиперкоагуляции в системе экстракорпоральной циркуляции при
проведении гемодиализа.
Способ применения и дозы. Препарат вводят пациенту в
положении лежа, только подкожно в передне- или
заднелатеральную области брюшной стенки на уровне пояса.
При инъекции иглу шприца вертикально вводят на всю длину в
толщу кожи, придерживая ее между большим и указательным
пальцами на протяжении всей инъекции. Лицам с умеренным
риском развития тромбоэмболии назначают по 20 мг препарата
в день. Если риск возникновения тромбоэмболии высок, дозу
увеличивают до 40 мг. При хирургических вмешательствах
препарат вводят за 2 часа до общехирургической и за 12 часов
до ортопедической операции. Д ля профилактики
гиперкоагуляции в системе экстракорпоральной циркуляции при
гемодиализе в начале процедуры в артериальную линию вводят
эноксапарин натрий из расчета 1 м г/кг массы тела пациента.
Обычно этого достаточно для проведения 4-часовой процедуры.
167.
Побочное действие. Возможныместное раздражающее
действие, гематома и
болезненность при
парентеральном введении.
Противопоказания.
Геморрагический диатез,
лейкозы, анемия, повышенная
проницаемость сосудов,
полипы и злокачественные
новообразования желудочнокишечного тракта, язвенные
заболевания,
сопровождающиеся
кровотечением, тяжелые
нарушения функции печени и
почек, операции на мозге и
позвоночнике.
Форма выпуска. Раствор
д/инъекций по 0,2 мл и 0,4 мл
в шприцах (1 мл — 0,1 г
эноксапарина натрий; 1 мг
препарата сод. 100 анти-Ха).
Условия хранения. Список Б.
168.
ВАРФАРИНФармакологическое действие. Содержит в себе элементы, не
позволяющие крови сворачиваться. Препарат угнетает
действие витамина К, принимающего активное участие в
свертывании крови. В результате сокращается вероятность
появления тромбов (сгустков крови).
Показания к применению. Тромбозы вен и
предрасположенность к ним, а также профилактическое
лечение тромбозов и тромбоэмболий. Кратковременными
показаниями к лечению являются острый тромбоз вен и
тромбоэмболия легких, послеоперационный тромбоз, острый
инфаркт миокарда, хирургическое и тромболитическое
лечение тромбозов, в случае трепетания предсердий для
проведения кардиоверсии. Длительное лечение
рекомендуется при рецидивирующем тромбозе вен,
протезировании клапанов сердца и сосудов, транзиторных
приступах ишемии и ряде других показаний.
169.
Способ применения и дозы. Пациентам, которым предстоитхирургическое вмешательство (при высоком риске
тромботических или эмболических осложнений), препарат
рекомендуют назначать за 2—3 дня до операции. При остром
тромбозе дополнительно назначают гепарин до того момента,
пока полностью не разовьется оптимальный антикоагулянтный
эффект Варфарина (не ранее чем на 3—5-е сутки лечения).
Начальная доза препарата составляет 25—5 мг/сут. Дальнейший
режим дозирования устанавливают индивидуально в
зависимости от протромбинового времени или показателя
свертывания крови — Международное нормализованное
отношение (МНО). Протромбиновое время должно быть
увеличено в 2—4 раза от исходного, а МНО должно составлять
2,2—4,4 в зависимости от заболевания, опасности тромбоза,
риска развития кровотечений и индивидуальных особенностей
пациента. Лицам пожилого возраста и ослабленным пациентам
препарат обычно назначают в более низких дозах. Полную
суточную дозу следует принимать в один прием и в одно и то же
время суток. При протезировании клапанов сердца, остром
венозном тромбозе, первичных эмболиях, тромбозах левого
желудочка и для профилактики сердечного приступа
необходимо развитие максимального противосвертывающего
эффекта при МНО от 2,8 до 4,5.
170.
Побочное действие.Черный дегтеобразный
цвет стула и нарушения
пищеварения;
кровотечения из носа или
десен; обильные и
продолжительные
менструальные
выделения; повышение
активности печеночных
ферментов; экзема,
некроз кожи, васкулиты,
выпадение волос.
Противопоказания. Острые
кровотечения,
выраженные нарушения
функций печени и почек,
острая артериальная
гипертензия.
Беременность.
Форма выпуска. Таблетки
по 2,5 мг во флаконах
полипропиленовых (№ 50,
100, 250).
171.
ВИКАСОЛФармакологическое действие. Синтетический водорастворимый
аналог витамина К, при недостаточности которого развиваются
геморрагические явления. Участвует в образовании
протромбина. Способствует нормализации свертывания крови.
Показания к применению. Паренхиматозные и капиллярные
кровотечения (применяется при подготовке к хирургическим
операциям и после них). Кровотечения при язвах желудка и
двенадцатиперстной кишки. Лучевая болезнь.
Тромбопеническая пурпура. Упорные геморроидальные и
носовые кровотечения. Последние месяцы беременности (для
предупреждения кровоточивости у новорожденных).
Геморрагическая болезнь у новорожденных. Продолжительные
маточные ювенильные и преклимактерические кровотечения.
Кровотечения при туберкулезе легких, септических
заболеваниях, выраженной гипопротромбинемии, при
применении антикоагулянтов — антагонистов витамина К
(дикумарина, фенилина, пелентана и др.). При гемофилии и
болезни Верльгофа викасол неэффективен.
172.
Способ применения и дозы. Внутрь взрослым 0,015—0,3г в сутки; внутримышечно 0,01-0,015 г. Высшие дозы
для взрослых внутрь: разовая — 0,03, суточная — 0,06 г;
внутримышечно: разовая — 0,015, суточная — 0,03 г.
Детям в возрасте до 1 года назначают 0,002—0,005 г, до
2 лет — 0,006 г, 3—4 лет — 0,008 г, 5—9 лет — 0,01 г, 10—
14 лет —■ 0,015 г в сутки в 2— 3 приема 3—4 дня подряд;
после перерыва на 4 дня курс лечения повторяют.
Перед операцией препарат назначают за 2—3 дня.
Роженицам дают суточную дозу сразу после прибытия в
родильный дом, а затем, если роды не наступили, через
12 часа и через 24 часа. Доза для новорожденных не
выше 0,004 г.
Противопоказания. Повышенная свертываемость крови.
Тромбоэмболии.
Форма выпуска. Порошок, таблетки по 0,015 г, в
упаковке 20 штук, ампулы по 1 мл 1% -ного раствора, в
упаковке 10 штук.
173.
ТРОМБО ACC (АСК)Фармакологическое действие. Понижает свертываемость крови. За
счет кишечно-растворимой оболочки значительно снижается риск
язвообразующего действия ацетилсалициловой кислоты.
Показания к применению . Профилактика инфаркта миокарда,
нарушений мозгового кровообращения по ишемическому типу,
тромбозов и эмболии, в том числе после операции на сердце и
сосудах, аортокоронарного шунтирования.
Способ применения и дозы. Назначают по 0,05—0,1 г 1 раз в сутки в
течение длительного времени. Таблетки следует не разжевывая
запивать небольшим количеством жидкости.
Побочные явления. Возможны аллергические реакции: бронхоспазм;
кожная сыпь; тошнота, рвота; снижение количества тромбоцитов;
железодефицитная анемия (обусловленная скрытыми кровотечениями
из ЖКТ); удлинение периода менструаций. У предрасположенных
пациентов препарат может спровоцировать приступ бронхиальной
астмы.
Противопоказания. Повышенная чувствительность к
ацетилсалициловой кислоте и ее производным, эрозивно-язвенные
поражения Ж КТ в стадии обострения, повышенная кровоточивость,
нарушение свертываемости крови, гемофилия, нефролитиаз.
Форма выпуска. Таблетки по 0,05 и 0,1 г, покрытые кишечнорастворимой оболочкой, — в упаковке 30 шт.
174.
КЛОПИДОГРЕЛФармакологическое действие. Ингибитор агрегации тромбоцитов;
антиагрегантный препарат. Селективно ингибирует связывание
аденозиндифосфата (АДФ) с АДФ рецепторами на тромбоцитах и
активацию комплекса G PIIb/lIIa, ингибируя таким образом агрегацию
тромбоцитов. При наличии атеросклеротического поражения сосудов
способен предотвращать развитие атеротромбоза независимо от
локализации атеросклеротического процесса (цереброваскулярный,
кардиоваскулярный или периферический атеросклероз).
Показания к применению. Применяется для профилактики ишемических
нарушений у больных с выраженным атеросклерозом: после
перенесенного инфаркта миокарда, ишемического инсульта или
недавно диагностированного окклюзивного заболевания
периферических артерий; при остром коронарном синдроме без
подъема сегмента ST (нестабильная стенокардия или инфаркт миокарда
без зубца Q) в комбинации с ацетилсалициловой кислотой (включая
пациентов, которым было проведено стентирование при чрескожном
коронарном вмешательстве); при остром коронарном синдроме с
подъемом сегмента ST (инфаркт миокарда без зубца Q) при
медикаментозном лечении и возможности проведения тромболизиса.
175.
Способ применения и дозы. Внутрь, 1 раз всутки, независимо от приема пищи. Д ля
профилактики ишемических нарушений
взрослым, в том числе лицам пожилого
возраста, по 75 мг 1 раз в сутки.
Противопоказания. Индивидуальная
непереносимость (в том числе
гиперчувствительность) компонентов; тяжелая
печеночная недостаточность; острое
кровотечение (кровотечение из пептической
язвы, внутричерепное кровоизлияние, др.);
беременность и период лактации; детский
возраст до 18 лет.
176.
Побочное действие. Головная боль, головокружение, парестезия(часто); вертиго (редко); спутанность сознания, галлюцинации (очень
редко). Диспепсия, диарея, абдоминальные боли (часто); тошнота,
гастрит, метеоризм, запор, рвота, язвенная болезнь (нечасто);
изменения печеночных проб (редко); колит, панкреатит, изменение
вкусовых ощущений, гепатит, желудочно-кишечные кровотечения
(часто); гематомы, гематурия и кровоизлияния в конъюнктиву,
удлинение времени кровотечения (нечасто); тромбоцитопеническая
пурпура (очень редко). Сообщения о кровотечениях были наиболее
частыми. Наблюдались носовые кровотечения, кровохарканье,
легочные кровотечения, гематурия, кровотечение из операционной
раны. У больных, принимавших препарат одновременно с
ацетилсалициловой кислотой или с ацетилсалициловой кислотой и
гепарином, также могут отмечаться случаи тяжелых кровотечений. Со
стороны системы кроветворения: лейкопения, снижение числа
нейтрофилов, эозинофилия, анемия, панцитопения (очень редко). Со
стороны сердечно-сосудистой системы: васкулит, снижение
артериального давления (очень редко). Со стороны костно-мышечной
системы: артралгия, артрит (очень редко). Дерматологические
реакции: кожная сыпь, зуд (нечасто); многоформная эритема, экзема,
плоский лишай (очень редко). Аллергические реакции: бронхоспазм,
крапивница, ангионевротический отек.
Форма выпуска. Таблетки, покрытые оболочкой, по 14, 20, 28 или 30
шт. в упаковке.
177.
178.
179.
Дофамин (допмин) действует на дофаминовые рецепторы, атакже, являясь предшественником норадреналина,
опосредованно стимулирует α- и β-адреноцепторы. В средних
терапевтических дозах дофамин оказывает положительное
инотропное действие (за счет стимуляции β1адренорецепторов сердца), которое сочетается с
расширением почечных и мезентериальных сосудов
(возбуждает дофаминовые рецепторы гладких мышц).
Применяется дофамин при кардиогенном шоке. Препарат
может вызывать тахикардию, аритмию, чрезмерное
повышение периферического сопротивления сосудов и работы
сердца.
Более избирательно действует производное дофамина добутамин, являющийся β1- адреномиметиком. Он
характеризуется выраженной кардиотонической активностью.
Применяют добутамин для непродолжительной стимуляции
сердца при его декомпенсации.
Добутамин может вызывать тахикардию, аритмию,
гипертензию и другие побочные эффекты.
Вводят дофамин и добутамин внутривенно путем инфузии
180.
Фибринолитики, или тромболитики, вызывают разрушениеобразовавшихся нитей фибрина; они способствуют, в основном,
рассасыванию свежих (еще не подвергшихся организации)
тромбов.
Фибринолитические средства делят на группы прямого и
непрямого действия. К первой группе относят вещества,
непосредственно влияющие на плазму крови, сгусток нитей
фибрина, эффективные in vitro и in vivo (фибринолизин, или
плазмин, — фермент, образующийся при активации
содержащегося в крови профибринолизина). Ко второй группе
относятся ферменты — активаторы профибринолизина
(алтеплаза, стрептокиназа и др.). Они неактивны при
непосредственном действии на нити фибрина, но при введении в
организм активируют эндогенную фибринолитическую систему
крови (превращают профибринолизин в фибринолизин).
Основное применение в качестве фибринолитических средств в
настоящее время имеют препараты, относящиеся к непрямым
фибринолитикам.
Использование фибринолитиков не предупреждает дальнейшего
тромбообразования и может привести к увеличению образования
тромбина и усилению агрегации тромбоцитов.
181.
АКТИЛИЗЕ (Альтеплаза)Фармакологическое действие. Является
гликопротеидом, который активирует превращение
плазминогена непосредственно в плазмин. При
внутривенном введении остается относительно
неактивным в кровеносной системе до тех пор, пока не
вступит во взаимодействие с фибрином сгустка.
Обладает высоким сродством к фибрину. Связываясь с
фибрином, препарат активирует превращение
плазминогена в плазмин, что приводит к растворению
фибринового сгустка. Риск развития системных
кровотечений крайне мал.
Показания к применению . Для фибринолитической
терапии острого инфаркта миокарда в острой массивной
тромбоэмболии легочной артерии в первые 6 часов
после начала заболевания.
182.
Способ применения и дозы . Следует применять сразу же послевозникновения симптомов острого инфаркта миокарда или эмболии
легочной артерии. Содержимое флакона для инъекций сухого
вещества в асептических условиях следует растворять в воде для
инъекций до концентрации 1 мг на 1 мл воды и вводить внутривенно
медленно.
Применение при остром инфаркте миокарда: режим 90-минутного
(ускоренного) введения Актилизе у больных с острым инфарктом
миокарда показан больным с максимум 6-часовым сроком
заболевания и осуществляется последовательным введением: 15 мг в
виде внутривенного болюса; 50 мг в виде последующей внутривенной
инфузии в течение первых 30 минут; 35 мг в виде дальнейшей
внутривенной инфузии за 60 минут до общей дозы 100 мг. Режим
трехчасового введения — для больных с 6—12-часовым сроком
заболевания: 10 мг в виде внутривенного болюса: 50 мг в виде
внутривенной инфузии за первый час; с последующим введением по
10 мг за каждые 30 минут до общей дозы 100 мг в течении трех часов.
Максимально допустимая доза Актилизе составляет 100 мг.
Применение при тромбоэмболии легочной артерии: применяется в
общей дозе 100 мг за 2 часа. Наиболее отработанной схемой является
следующая: 10 мг в виде внутривенного болюса за 1—2 минуты, 90 мг
за 2 часа в виде последующей инфузии. Общая доза не должна
превышать 1,5 мг на кг веса у больных с весом менее 65 кг.
183.
Противопоказания. Геморрагические синдромы,манифестирующее или массивное недавнее внутреннее
кровотечение, кровоизлияние в мозг, а также срок два месяца
после интрацеребральной или интраспинальной операции.
Тяжелая неконтролируемая гипертензия, бактериальный
эндокардит, острый панкреатит. Побочное действие.
Вследствие фибринолитических свойств может возникать
кровотечение, обычно ограниченное местом инъекции. В
таких случаях нет необходимости прерывать лечение. При
угрозе возникновения опасного для жизни кровотечения
фибринолитическую терапию следует прервать. Благодаря
короткому времени полураспада и минимальному влиянию на
свертывающую систему крови, восполнение коагуляционных
факторов обычно не требуется.
Форма выпуска. Упаковки по 1 инъекционному флакону,
содержащему 50 мг препарата и 1 флакону по 50 мг воды для
инъекций.
184.
185.
ПУРОЛАЗАФармакологическое действие. Тромболитик.
Рекомбинантный фибрин-специфичный активатор
плазминогена урокиназного типа. Представляет собой
одноцепочечную молекулу с молекулярной массой 46
000 Да, состоящую из двух полипептидных цепейдоменов с молекулярными массами 17 000 и 29 000 Да,
которые содержат регуляторную часть и
каталитический домен фермента, соответственно, и
соединены дисульфидным мостиком. Благодаря своей
регуляторной части специфически взаимодействует с
фибрин-связанным плазминогеном и катализирует
превращение плазминогена в плазмин — протеазу,
способную лизировать фибриновые сгустки (тромбы).
Показания к применению. Острый инфаркт миокарда
(качестве тромболитического средства в первые часы с
момента развития заболевания).
186.
Способ применения и дозы. Только в/в введение! Препарат назначаютв максимально ранние сроки от появления клинической симптоматики
в дозе 6 млн ME (2 млн ME болюсно + 4 млн ME в виде инфузии в
течение 60 мин). Препарат вводят по следущей схеме: содержимое
одного флакона (2 млн ME) разводится в 20 мл 0,9% -ного раствора
натрия хлорида и вводится болюсно. Для приготовления
инфузионного раствора содержимое двух флаконов (4 млн ME)
разводится в 0,9% -ном растворе натрия хлорида (по 20 мл на каж
дый флакон), затем общий объем раствора доводится до 100 мл и
вводится в/в за 60 мин. Раствор готовится непосредственно перед
применением и не подлежит хранению!
Побочное действие. Со стороны свертывающей системы крови:
кровотечения различной степени тяжести. При развитии местных
кровотечений, как правило, дополнительных вмешательств не
требуется. При развитии внутренних кровотечений (снижения уровня
гемоглобина более чем на 3 г/дл) или геморрагического инсульта,
требуется немедленная остановка введения препарата и при
необходимости переливание компонентов крови. Введение препарата
в терапевтических дозах, как правило, не приводит к возникновению
аллергических реакций и к снижению АД.
187.
Противопоказания. Заболевания, проявляющиесяповышенной кровоточивостью (в том числе
гемофилия, тромбоцитопения) или состояния,
связанные с высоким риском развития
кровотечений; обширное хирургическое
вмешательство или обширная травма давностью до
4-х недель; диабетическая геморрагическая
ретинопатия; предшествующий геморрагический
инсульт; систолическое АД > 180 мм рт.ст. или
диастолическое АД > 110 мм рт.ст.
Форма выпуска: лиофилизат для приготовления
раствора для внутривенного введения. В
стеклянных флаконах, содержащих 2 000 000 ME
проурокиназы рекомбинантной.






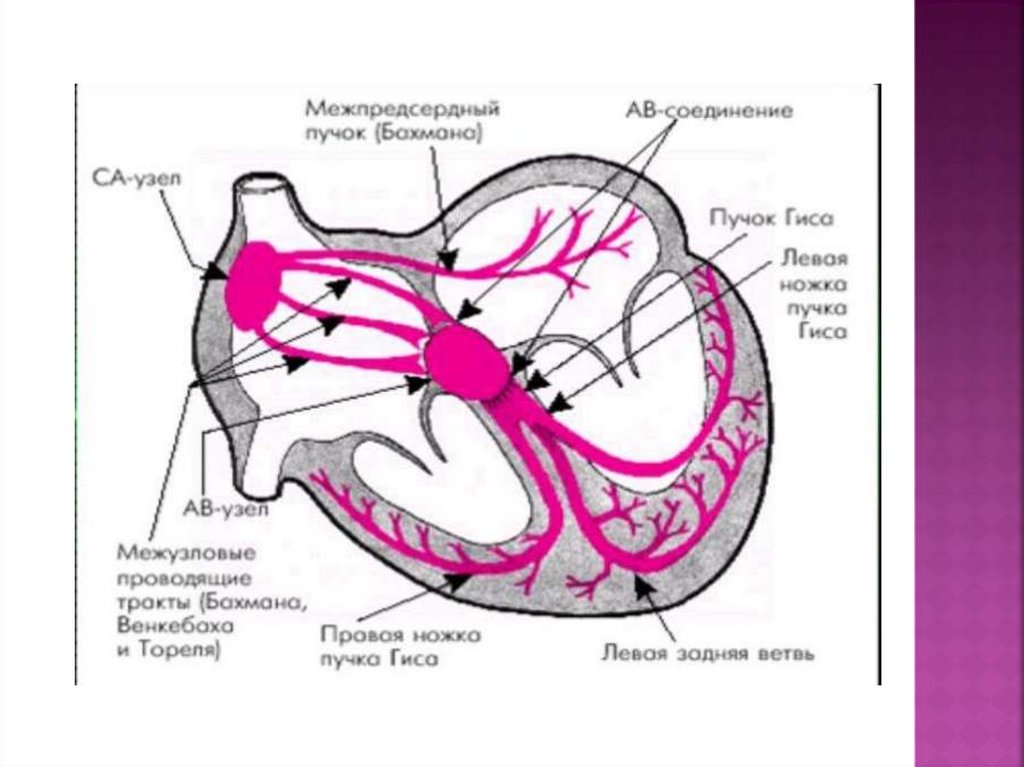







































































































































































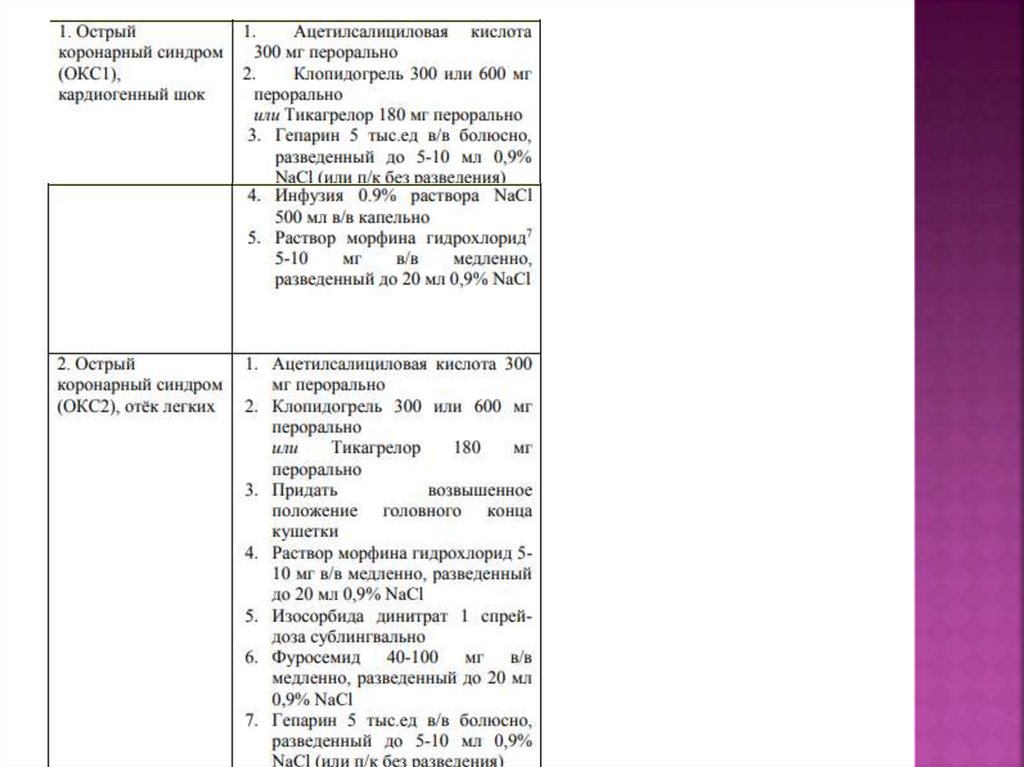










 Медицина
Медицина








