Похожие презентации:
Острая респираторная недостаточность
1. Острая респираторная недостаточность
ОСТРАЯРЕСПИРАТОРНАЯ
НЕДОСТАТОЧНОСТЬ
2. Острая дыхательная недостаточность
ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬОстрая респираторная недостаточность – острое снижение
парциального напряжения кислорода в артериальной крови ниже
60 мм.рт.ст. при дыхании атмосферным воздухом, т.е.
необходимость системы дыхания обеспечить поступление в
организм кислорода необходимого для насыщения гемоглобина и
выведения СО2.
Основные причины нарушения внешнего дыхания:
1). Нарушение центральной и периферической нервной
регуляции
2). Нарушение нервно-мышечной проводимости()
3). Нарушение целостности и подвижности грудной клетки и
диафрагмы
4). Нарушение проходимости дыхательных путей
5). Нарушение растяжимости альвеолярной ткани
6).Нарушение вентиляционно-перфузионных отношений
3. Классификация ДН
КЛАССИФИКАЦИЯ ДН1.
Вентиляционная ОДН (норма РаСО2=35-45 мм.р.т.ст) –
гиперкапническая, «насосная», ДН 2 типа угнетение ЦНС (кома
любой этиологии, ЧМТ, менингит, энцефалит, острые отравления),
нарушения нервно-мышечной регуляции дыхания (судорожный
статус, столбняк, ботулизм, полиомиелит, миастения), процессы,
ограничивающие растяжимость грудной клетки (механический
дефект костно-мышечного каркаса грудной клетки – сухой плеврит,
переполненный желудок, парез кишечника, боль)
2.
Паренхиматозная ОДН (норма РаО2=80-100 мм.рт.ст. ) –
гипоксемическая, легочная, ДН 1 типа- пневмония, респирторный
дистресс-синдром, отек легких
4. патогенез ДН
ПАТОГЕНЕЗ ДНОсновные этапы дыхания: вентиляция, внутрилегочной газообмен,
транспорт кислорода кровью и клеточное дыхание.
Основная задача внешнего дыхания – насыщение крови кислородом и
удаление избытка СО2. Процесс обеспечивается: вентиляцией,
диффузией газов через альвеолярно-капиллярную мембрану и
непрерывным кровотоком в легочных капиллярах.
Параметры вентиляции:
1.
Дыхательный объем
2.
Резервный объем вдоха
3.
Резервный объем выдоха
4.
Остаточный объем
5.
Частота дыхания
6.
Жизненный объем легких
7.
Минутный объем вентиляции
5. патогенез ДН2 типа
ПАТОГЕНЕЗ ДН2 ТИПАГиперкапния, дыхательный ацидоз – развивается как при повышении продукции
СО2, так и в результате ее элиминации. Определяющий фактор в развитии
гиперкапнии является альвеолярная гиповентиляция.
Альвеолярная гиповентиляция зависит :
1.
Минутный объем вентиляции легких
2.
Доля мертвого пространства в дыхательном объеме
Альвеолярная гиповентиляция (как причина дыхательного ацидоза) развивается
либо при снижении минутной вентиляции легких, либо при увеличении
мертвого пространства, либо при сочетании двух факторов.
↓дыхательного объема→↑ЧД →↓ минутной вентиляции легких
ПРИЧИНЫ ГИПОВЕНТИЛЯЦИИ:
Угнетение центральной регуляции дыхания
Нарушение инервации дыхательных мышц
Слабость и дисфункция дыхательных мышц (длит. ИВЛ)
Нарушение каркасности грудной клетки
Изменение механических характеристик дыхательных путей и легких
6. патогенез ДН1 типа
ПАТОГЕНЕЗ ДН1 ТИПАПричины ↓ парциального давления кислорода в артериальной крови:
1.
Нарушение вентиляционно-перфузионных отношений (норма
вентиляция/перфузия=V/Q=0,8). Гипоксимия связана с гиповентиляцией
участков легкого, при сохраняющейся хорошей перфузии. Преобладание V
над Q приводит к увеличению мертвого пространства, но к гипоксемии не
приводит.
2.
Шунтирование крови справа налево. Объем крови, минуя газообменные
зоны легкого, попадает в системный артериальный кровоток, приводит к
стойкой гипоксемии. Шунтирование крови : внутрилегочной путь ( в
результате перфузии невентилируемых отделов легкого), внелегочной путь
(через патологические соустья в сердце или крупных сосудах). Отличается
рефрактерностью к терапии и не устраняется увеличением концентрации О2
в дых.смеси
3.
Гиповентиляция – вызывает снижение рО2 в альвеолах, ведет к снижению
парциальногодавления кислорода и нарастанию гипоксемии
4.
Дыхание гипоксической дыхательной смесью (аварийные ситуации)
5.
Патологическая десатурация венозной крови
7. Основные показатели КОС и их референтные значения
ОСНОВНЫЕ ПОКАЗАТЕЛИ КОС И ИХ РЕФЕРЕНТНЫЕЗНАЧЕНИЯ
8. Алгоритм оценки газового состава и кислотно-основного состояния крови
АЛГОРИТМ ОЦЕНКИ ГАЗОВОГО СОСТАВА И КИСЛОТНООСНОВНОГО СОСТОЯНИЯ КРОВИ9.
Острый обструктивный (стенозирующий)ларинготрахеит, ложный круп
Острый обструктивный (стенозирующий) ларинготрахеит – жизнеугрожающее
состояние, вызванное выраженным отёком подсвязочного пространства,
проявляющееся осиплостью голоса, лающим кашлем, инспираторной одышкой за счёт
частичной обструкции верхних дыхательных путей.
Этиология
Острые респираторные вирусные инфекции (парагрипп, грипп, РС-инфекция).
Аллергические реакции немедленного типа.
Круп при различных инфекционных заболеваниях (корь, ветрянка, краснуха).
Бактериальные и вирусно-бактериальные инфекции.
Дифференциальную диагностику нужно проводить с дифтерийным
(истинным) крупом, эпиглотитом, ларингоспазмом, инородным телом
верхних дыхательных путей
10. Мобильное приложение «Рубрикатор клинических рекомендаций»
11.
Классификация степени обструкции, вызванной стенозомгортани:
I (лёгкая) степень - стадия компенсации: редкий лающий
кашель, в покое дыхание не шумное;
II (средняя) степень - стадия субкомпенсации : частый
лающий кашель, дыхание шумное в покое, втяжение
ярёмной вырезки, возбуждение;
III (тяжёлая) степень - стадия декомпенсации: частый
лающий кашель, шумное дыхание как на вдохе, так и на
выдохе, значительное втяжение ярёмной вырезки и всех
уступчивых мест грудной клетки, выраженное возбуждение,
разлитой цианоз;
IV (крайне тяжёлая) - асфиксия: угнетение ЦНС, серый
колорит кожных покровов, потливость, развивается
гипоксическая кома.
12. Неотложная медицинская помощь при обструктивном ларинготрахеите
Согласно международному консенсусу, а такжерекомендациям Всемирной организации
здравоохранения, основу лечения острого
обструктивного ларингита составляют
глюкокортикоиды (для ингаляционного применения)
и/или кортикостероиды системного действия
(Дексаметазон**, Преднизолон**). Для купирования
крупа эффективно ингаляционное введение
суспензии Будесонида** через компрессорный
небулайзер или мэш-небулайзер в дозе 2 мг в сутки.
Дозу препарата можно ингалировать за один
раз(единовременно) или разделить ее на две
ингаляции по 1 мг с интервалом в 30 минут.
13. Неотложная медицинская помощь при обструктивном ларинготрахеите
#Дексаметазон** 0,15 – 0,6 мг/кг вводится внутримышечно (иливнутривенно) детям со стенозом гортани 2 степени или при
неэффективности ингаляции суспензии Будесонида** при стенозе 1
степени, а также детям младшего возраста при невозможности
адекватного проведения ингаляции или чрезмерном беспокойстве
ребенка при попытке ингаляции Будесонидом**.
При отсутствии #Дексаметазона** пациенту может быть назначен
#Преднизолон** в эквивалентной дозе (1 или 2 мг/кг
#Преднизолона** соответствует 0,15 и 0,6 мг/кг #Дексаметазона**) ,
однако при сходной эффективности, особенно при крупе легкого и
среднетяжелого течения, после терапии #преднизолоном** выше
риск повторного возникновения симптомов крупа, что может
потребовать повторного введения препарата
14. Парентеральные ГКС
В подавляющем большинстве случаев детям в возрасте до 3-х лет может быть
достаточным внутримышечное (внутривенное) введение не более 4 мг (1 мл)
#дексаметазона**. Совместное использование ингаляций Будесонидом** и
пероральный прием #Дексаметазона** не имеют большего эффекта, по
сравнению с использованием каждого из этих препаратов по отдельности [9].
Применение перорального #Дексаметазона** ограничивается отсутствием
зарегистрированных детских лекарственных форм препарата на территории Российской
Федерации.
Эффективность парентерального и ингаляционного введения глюкокортикоидов
сопоставима, однако, у детей в возрасте до 2 лет обычно быстрее и легче
купировать стеноз гортани парентеральным введением #Дексаметазона**.
При тяжелом крупе или отсутствии глюкокортикоидов возможно
рекомендовать ингаляционное применение #Эпинефрина** .
15. Применение эпинефрина
Для лечения синдрома крупа может быть использован раствор
#Эпинефрина** 1:1000 (0.1%). На одну ингаляцию используют 5 мл раствора
1:1000, не зависимо от возраста и физических параметров ребенка .
Исследований о необходимости повторных ингаляций с #эпинефрином** и их
эффективности не проводилось . Следует помнить, что #Эпинефрин**
оказывает хотя и быстрый, но нестойкий эффект (в среднем, не более 2
часов), в связи с чем его не следует применять в качестве монотерапии
острого обструктивного ларингита . Применение #Эпинефрина** у детей в РФ
относится к терапии off label – вне зарегистрированных в инструкции
лекарственного средства показаний, только с разрешения Локального
этического комитета медицинской организации, при наличии
информированного согласия, подписанного родителями/законными
представителями. Кроме того, эффективность и безопасность выпускаемого в
РФ #Эпинефрина** при крупе у детей не изучалась.
При снижении сатурации ниже 92% рекомендована оксигенотерапия с целью
коррекции гипоксемии .
При стенозе гортани 3-й степени рекомендована неотложная интубация с
целью обеспечения дыхательной функции .
16.
Купирование приступа стеноза гортани I – II степени вдомашних условиях
1)Родители ребенка могут купировать приступ стеноза гортани I – II
степени дома, если есть небулайзер.
2) Родители должны сохранять спокойствие, чтобы не усилить
негативные эмоции ребенка и не утяжелить явления стеноза гортани.
3) До начала или после ингаляции ребенка следует вынести на руках на
свежий воздух (более влажный и холодный воздух способствует
уменьшению явлений стеноза гортани).
4) Ингаляция суспензии будесонида (пульмикорта) через
компрессорный небулайзер в дозировке 2000 мкг на 1 ингаляцию.
5) Следует избегать введения седативных и антигистаминных
препаратов, чтобы не вызвать угнетение дыхания, угнетение ЦНС.
6) При отсутствии эффекта от проведенных мероприятий – вызов СМП.
17.
18. Ингаляции нафтизина при стенозе гортани
в Санкт-Петербурге педиатрами скоройпомощи в течение долго времени успешно
использовался раствор нафтизина 0,025% - 2
мл, (способ разведения нафтизина: (0,1%
нафтизин 0,5 мл +1.5 мл хлорида натрия
0,9%) ингаляции через небулайзер.
В настоящее время этот способ не одобрен
Союзом педиатров России
19. Отравление нафтизином у детей
1.Слабость, сонливость.2.Головокружение и цефалгия.
3.Гипотермия (35.2-35.7)
4.Брадикардия
5.Кожа холодная и влажная.
Антидот – атропина сульфат 0.1% 0,1
на год жизни п/к
20.
Госпитализация показана вследующих случаях:
- стеноз гортани 2-3 степени
- невозможность проведения
адекватной
терапии
в
домашних условиях
- прогрессирующее ухудшение
состояния
21. ОСТРЫЙ ЭПИГЛОТТИТ
22.
23.
Острый эпиглоттит24.
ОСТРЫЙ ЭПИГЛОТТИТЭпиглоттит – острое
жизнеугрожающее состояние
инфекционного генеза,
проявляющееся дыхательной
недостаточностью, вызванной
воспалением/отёком
надгортанника и окружающих его
тканей.
Эпиглоттит чаще всего вызывается Haemophilius infuenzae
type B. Чаще наблюдается у детей 2-6 лет, но может разиться в
любом возрасте. У взрослых начало заболевание менее острое,
чем у детей, клинические проявления развиваются медленнее.
Осложнение в виде нарушения проходимости воздухоносных
путей встречается редко, так как у взрослых значительно шире
их диаметр.
25.
Невоспаленный надгортанник26.
27. Догоспитальный эпап при выявлении эпиглоттита
• На догоспитальном этапе все терапевтическиевоздействия малоэффективны.
• Педиатр, заподозривший наличие у пациента
эпиглоттита немедленно вызывает СМП.
• запрещается ингалировать, осуществлять
седацию, провоцировать беспокойство.
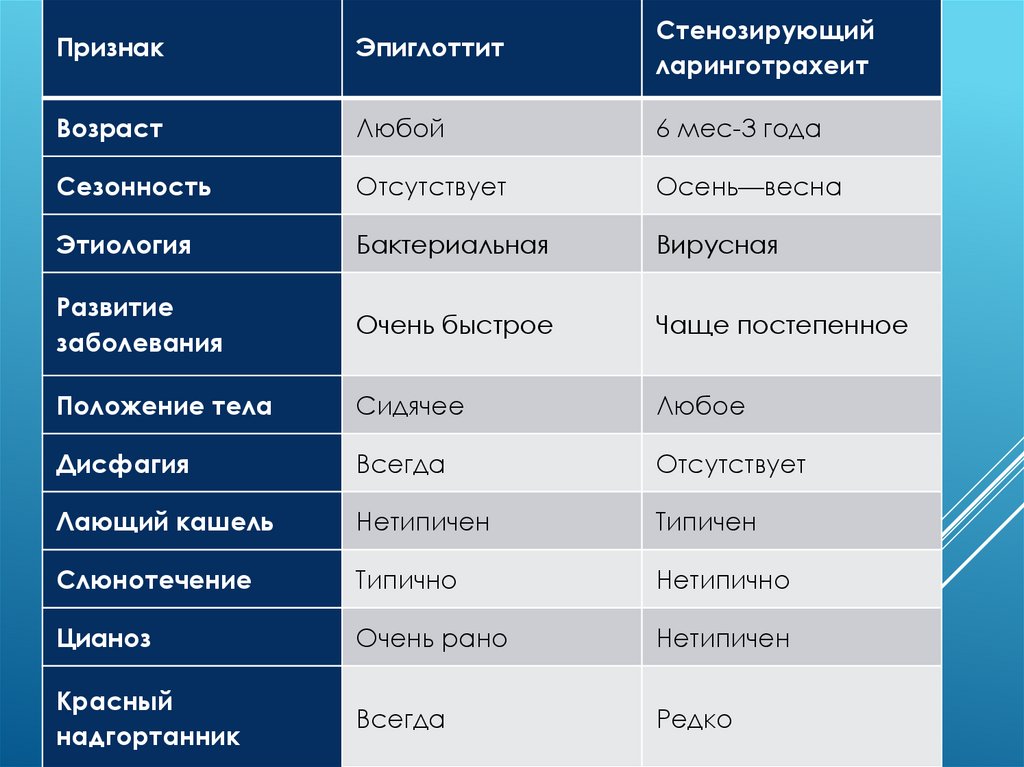
28.
ПризнакЭпиглоттит
Стенозирующий
ларинготрахеит
Возраст
Любой
6 мес-3 года
Сезонность
Отсутствует
Осень—весна
Этиология
Бактериальная
Вирусная
Развитие
заболевания
Очень быстрое
Чаще постепенное
Положение тела
Сидячее
Любое
Дисфагия
Всегда
Отсутствует
Лающий кашель
Нетипичен
Типичен
Слюнотечение
Типично
Нетипично
Цианоз
Очень рано
Нетипичен
Красный
надгортанник
Всегда
Редко
29. Этап СМП
Врач СМП должен быть готов к экстренномувосстановлению проходимости ВДП (при
развитии асфиксии), это может быть
интубация трахеи или коникопункция.
Если самостоятельное дыхание сохранено и
эффективно, нет признаков ДН III степени, то
транспортировка в стационар должна
происходить максимально быстро, в пути
ребёнок находится в вертикальном
положении.
30.
31.
Острый обструктивный бронхитОстрый обструктивный бронхит – диффузное воспаление слизистой оболочки
бронхов мелкого и среднего калибра, которое сопровождается нарушением
проходимости дыхательных путей вследствие сужения просвета бронхиол и
образованием большого количества плохо отделяемого экссудата, приводящее
к гиповентиляционной дыхательной недостаточности.
Этиология обструктивного бронхита:
вирусная инфекции (РС-вирус, риновирус, аденовирус, вирус
парагриппа, цитомегаловирус и др.);
хламидийная или микоплазменная инфекция.
Патогенез обструктивного бронхита:
отек слизистой бронхов мелкого и среднего калибра;
гиперсекреция слизи и мукостаз;
спазм гладкой мускулатуры бронхов мелкого и среднего калибра.
32.
Мукостаз, отек, бронхоспазм33.
Объективное обследование прио.обструктивном бронхите
При перкуссии над лёгкими определялся
лёгочный звук с коробочным оттенком.
При аускультации - жёсткое дыхание,
удлинение выдоха, у некоторых детей
дыхание диффузно ослаблено.
На этом фоне над всей поверхностью
лёгких выслушиваются сухие свистящие
хрипы, иногда влажные разнокалиберные.
34.
35.
36. Терапия при остром приступе бронхообструкции
ТЕРАПИЯ ПРИ ОСТРОМ ПРИСТУПЕБРОНХООБСТРУКЦИИ
Введение ингаляционных бронхоспазмолитических средств
( беродуал – 1 капля на 1 кг, не больше 25 капель на 1
ингаляцию) Препарат разводится р-ром натрия хлорида до
общего объёма 2-3 мл
Пульмикорт (будесонид) 250 - 500 мкг
Оценка эффективности через 20 мин: уменьшение
одышки
При отсутствии эффекта – преднизолон 1- 2 мг/кг
в/м(дексаметазон 0.15-0.6 мг/кг)
При отсутствии или частичном эффекте – в/в струйно
медленно или капельно 2,4 % р-р эуфиллина в разовой
дозе 0,15мл/кг(4мг/кг), разведённый в 0,9% натрия хлорида
(не рутинно, обязательное мониторирование ЧСС !)
37.
Беродуал :1) м-холиноблокатор (ипратропия бромид- 261 мкг в 1 мл)
тормозящее влияние на эффекты блуждающего нерва Блокирует
действие ацетилхолина, что приводит к расширению
бронхов. Эффект наступает через 15 минут, нарастает в течение
одного-двух часов и сохраняется шесть часов.
2) селективный ß2-адреномиметик (фенотерола гидробромид 500 мкг в 1 мл) - расслабление бронхиол, устранение
бронхоспазма обусловленного влиянием гистамина, метахолина,
аллергенов (реакции гиперчувствительности немедленного
типа), блокирует высвобождение медиаторов воспаления из
тучных клеток.
При совместном применении этих двух активных веществ
бронхорасширяющий эффект достигается путем воздействия на
различные фармакологические мишени.
38.
Потивопоказания к использованию беродуала:• Гипертрофическая обструктивная кардиомиопатия,
тахиаритмия,
• I и III триместры беременности.
• Гиперчувствительность к фенотеролу или
атропиноподобным препаратам
С осторожностью:
закрытоугольная глаукома,
артериальная гипертензия, сахарный диабет,
удлинение интервала QTc, хроническая сердечная
недостаточность,
аортальный стеноз,
Гипертиреоз,
Феохромоцитома
муковисцидоз
II триместр беременности
грудное вскармливание
39.
Сальбутамол, вентолинселективный ß2-адреномиметик
(Сальбутамола сульфат - 120,5 мкг в 1 мл)
Не назначается детям до 1.5 лет
40.
Пульмикорт, будесонид(ингаляционный ГКС)
Оказывает противовоспалительное действие в
бронхах.
Уменьшает выраженность отека слизистой бронхов,
продукцию слизи, образование мокроты и
гиперреактивность дыхательных путей.
Хорошо переносится при длительном лечении, не
обладает минералокортикоидной активностью.
Передозировка:
при острой передозировке клинических проявлений
не возникает
41.
Пульмикорт, будесонид(ингаляционный ГКС)
Побочные действия:
Со стороны дыхательных путей: часто — кандидоз
ротоглотки, раздражение слизистой оболочки горла,
кашель, охриплость голоса, сухость во рту; редко —
бронхоспазм.
Общие: редко — ангионевротический отек, головная боль.
Со стороны кожи: редко —сыпь, контактный дерматит,
крапивница.
Со стороны ЦНС: редко — нервозность, возбудимость,
депрессия, нарушения поведения.
Пациент должен тщательно полоскать рот водой после
каждой ингаляции препарата.
В редких случаях могут возникать симптомы, вызванные
системным действием ГКС, включая гипофункцию
надпочечников.
42. Амброксол
Амброксол не следует принимать одновременно спротивокашлевыми препаратами, которые могут тормозить
кашлевой рефлекс, например, с кодеином, т.к. это может
затруднять удаление разжиженной мокроты из бронхов.
Амброксол следует с осторожностью применять у пациентов
с ослабленным кашлевым рефлексом или нарушенным
мукоцилиарным транспортом из-за возможности скопления
мокроты.
У пациентов с бронхиальной астмой амброксол может
усиливать кашель.
Не следует принимать амброксол непосредственно перед
сном.
43. Принципы ингаляционной терапии
ПРИНЦИПЫИНГАЛЯЦИОННОЙ
ТЕРАПИИ
44. Небулайзерная терапия - метод ингаляционной терапии, использующий эффект преобразования жидких форм лекарственных препаратов в
НЕБУЛАЙЗЕРНАЯ ТЕРАПИЯ - МЕТОДИНГАЛЯЦИОННОЙ ТЕРАПИИ, ИСПОЛЬЗУЮЩИЙ ЭФФЕКТ
ПРЕОБРАЗОВАНИЯ ЖИДКИХ ФОРМ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ В МЕЛКОДИСПЕРСНЫЙ АЭРОЗОЛЬ (В
ПЕРЕВОДЕ С ЛАТИНСКОГО "NEBULA" - ТУМАН ИЛИ
ОБЛАКО).
45.
Правила небулайзерной терапии1. Во время ингаляции пациент сидит, держит ингалятор в вертикальном
положении. Дети младшего возраста сидят на коленях родителей.
2.Заправлять небулайзер надо только непосредственно перед
ингаляцией, используя при этом стерильные шприцы (на 2,0 или 5,0 мл).
Сначала наливается физиологический раствор (дистиллированная вода
может вызвать бронхоспазм!) и уже потом лекарство. Иначе наиболее
концентрированный раствор лекарственного вещества останется на дне
камеры.
3. Во время ингаляций пациент должен дышать глубоко, медленно,
через рот, можно задерживать дыхание на 1–2 секунды перед выдохом.
4. После ингаляции кортикостероидов (будесонида) необходимо
прополоскать рот кипяченой водой комнатной температуры.
46. ПРЕПАРАТЫ ДЛЯ ИНГАЛЯЦИЙ
I. Препараты, имеющиеся в виде стандартных формИпратропиум бромид, тиотропиум
недокромил
Кромогликат,
Ингаляционные кортикостероиды Ацетилцистеин
Фенотерол, сальбутамол
Антибиотики (тобрамицин, флуимуцил-антибиотик)
47. II. Препараты, которые используются для ингаляций, но пока не имеют в России стандартных форм
II. ПРЕПАРАТЫ, КОТОРЫЕИСПОЛЬЗУЮТСЯ ДЛЯ ИНГАЛЯЦИЙ, НО
ПОКА НЕ ИМЕЮТ В РОССИИ
СТАНДАРТНЫХ ФОРМ
Адреналин, нафтизин
Лидокаин
0,9% NaCl, 3%, 6% и 7% NaCl (при муковисцидозе)
Сурфактант
Трипсин, химотрипсин (при ожогах дыхательных путей
для удаления струпа)
Магния сульфат Антибиотики (гентамицин,
карбенициллин) Амфотерицин В
Опиаты (при опухолях легких)
Фуросемид
48. Другие препараты, которые не имеют стандартных форм, ингалировать не рекомендуется! Ингаляции минеральных вод, растворов соды,
ДРУГИЕ ПРЕПАРАТЫ,КОТОРЫЕ НЕ ИМЕЮТ
СТАНДАРТНЫХ ФОРМ,
ИНГАЛИРОВАТЬ НЕ
РЕКОМЕНДУЕТСЯ!
ИНГАЛЯЦИИ МИНЕРАЛЬНЫХ
ВОД, РАСТВОРОВ СОДЫ,
ОТВАРОВ ТРАВ МОГУТ
ВЫЗВАТЬ ОСЛОЖНЕНИЯ.
49.
• Шайтор В.М. "Скорая и неотложная медицинская помощь детям:краткое руководство для врачей", ГЭОТАР-Медиа, 2016 г.
Цыбулькин. Э.К. « Неотложная педиатрия. Алгоритмы диагностики и
лечения», ГЭОТАР-Медиа,
2016 г.
• Мюллер З. «Неотложная помощь у детей: справочник», МЕДпрессинформ, 2015
• Орлов А. В., Титова Е. Л. «ПРАКТИКА СОВРЕМЕННОЙ ИНГАЛЯЦИОННОЙ
ТЕРАПИИ » Издательство СЗГМУ им. И. И. Мечникова, 2012
50. ЗНАНИЕ - СИЛА
Спасибо за внимание!ЗНАНИЕ СИЛА















































 Медицина
Медицина








