Похожие презентации:
Черепно-мозговая травма
1.
Черепно–мозговаятравма
2.
Черепно–мозговая травма это повреждениемеханической энергией
черепа и внутричерепного
содержимого (головного
мозга, мозговых оболочек,
сосудов, черепных нервов).
3.
Черепно-мозговые поврежденияявляются наиболее частыми среди
всех видов травм (45%).
Среди причин черепно-мозговых травм
первые места занимают бытовой и
дорожно-транспортный травматизм.
Черепно-мозговая травма, как причина
смерти, стоит на первом месте у
людей в возрасте от 20 до 40 лет,
поэтому проблема является не только
медицинской, но и социальной.
4.
5.
Современные представления опатогенезе черепно-мозговых
повреждений
Теория градиента давления
При травме мозг
приобретает ускорение, что
приводит к возникновению
высокого давления на
стороне удара.
На противоположном
полюсе возникает низкое
(отрицательное) давление.
6.
В мозговой ткани,расположенной в зоне
отрицательного
давления, образуются
полости и газовые
пузыри различной
величины (кавитация).
Отрицательное давление
длится очень короткое
время (в пределах
миллисекунды), газовые
пузыри разрываются,
что приводит к
повреждению
капилляров и ткани
мозга.
7.
Патогенетические механизмы всех видовчерепно-мозговых травм делятся на три
основные группы.
1. Травма ускорения (диффузная) возникает при ударе головы о большую
массу, широкую плоскость или эта масса
ударяет по черепу с различной скоростью.
Череп и его содержимое получают
ускорение. Повреждение возникает
преимущественно на противоположной
стороне (по типу противоудара).
8.
2. Импрессионная (локальная) травма при ударе предмета небольшойплощади (камень, палка, молоток и пр.)
по голове. Череп в силу своей
эластичности прогибается при ударе,
затем вдавленный участок
выпрямляется. Кость при этом может
треснуть и образуется линейный
перелом свода черепа.
Под местом удара возникает
отрицательное давление, вызывая
возникновение очага повреждения
мозга.
Более сильная локальная травма приводит
к вдавленному перелому костей черепа.
9.
3. Компрессионная травмавозникает при прохождении
огнестрельного снаряда через
череп. При этом внутричерепное
давление может достигать 20 – 40
атмосфер, что приводит к
разрушению мозговой ткани и
черепной коробки.
10.
СОВРЕМЕННАЯКЛАССИФИКАЦИЯ ЧЕРЕПНОМОЗГОВОЙ ТРАВМЫ
Черепно-мозговую травму подразделяют
на два основных вида - закрытую и
открытую.
К закрытой черепно-мозговой травме
следует относить повреждения, при
которых отсутствуют нарушения целости
кожных покровов и апоневроза свода
черепа.
11.
Открытую черепно-мозговую травмусоставляют повреждения, при которых
имеются ранения мягких тканей головы,
включая апоневроз.
Переломы основания черепа,
сопровождающиеся истечением ликвора из
носа или уха, свидетельствуют о
нарушении герметичности черепной
коробки и также относятся к открытым
повреждениям.
12.
В Российской Федерации используетсяклассификация закрытой черепномозговой травмы, согласно которой
выделяются следующие формы:
1) сотрясение головного мозга;
2) ушиб головного мозга легкой, средней
и тяжелой степеней;
3) диффузное аксональное
повреждение мозга;
4) сдавление головного мозга на фоне
ушиба и без сопутствующего ушиба.
13.
ВЕДУЩИЕ НЕВРОЛОГИЧЕСКИЕСИМПТОМЫ
Состояние сознания
Среди симптомов ЧМТ наибольшее
значение придается состоянию сознания
пострадавшего. Первичное выключение
сознания — несомненный признак
черепно-мозговой травмы. Длительность
и глубина первичного нарушения
сознания по стволовому типу —
важнейший показатель тяжести ЧМТ.
14.
Выделяются следующие градациисостояния сознания при ЧМТ: 1) ясное,
2) оглушение умеренное, 3) оглушение
глубокое, 4) сопор, 5) кома умеренная,
6) кома глубокая, 7) кома терминальная.
Вторичное выключение сознания после
так называемого светлого промежутка
(полное или частичное восстановление
сознания после первичной его утраты)
характерно для классического варианта
компрессии мозга.
15.
Состояние психикиВ клинике ЧМТ нарушения психики также
значимы, как и неврологические признаки.
Нередко психопатологическая симптоматика
доминирует над неврологической.
Остановимся на таких важных и доступных
для выявления:
Ориентировка. Выяснение ориентирован ли
больной во времени, месте и собственной
личности т.е.
16.
(т.е. знает ли он, какое идет время, где оннаходится и кто он такой), является
одним из упрощенных способов
определения состояния сознания.
Ориентировка во времени, в месте и в
собственной личности оказывается
сохранной в разной степени: чаще
нарушается и медленнее
восстанавливается ориентировка во
времени; далее следует нарушение
ориентировки в месте.
17.
Полная ориентировка: больной знает, ктоон, где и кем работает, каков его возраст,
может сообщить состав семьи; знает, где
он находится и почему оказался в
лечебном учреждении; точно называет
дату, день недели, время суток и т.п.
Дезорентировка: только во времени У
больного при этом сохранена
ориентировка в месте и собственной
личности. Дезориентировка только в
месте Больной дезориентирован в месте
при сохранности ориентировки
18.
во времени и собственной личности.Дезориентировка во времени и месте:
Больной дезориентирован во времени и
месте, однако сохранена ориентировка
в собственной личности.
Дезориентировка во времени, месте и
собственной личности-полное
нарушение ориентировки.
В клинике острой ЧМТ главными
являются следующие виды амнезии: —
конградная амнезия — пробелы
памяти (отсутствие воспоминаний) на
период нарушенного сознания
19.
вследствие ЧМТ;антероградная амнезия — утрата
воспоминаний о событиях,
происходивших с больным и вокруг
него после периода нарушенного
сознания;
ретроградная амнезия — пробелы
памяти (утрата воспоминаний) о самом
себе и о событиях, предшествовавших
нарушению сознания вследствие ЧМТ.
20.
Возбуждение (двигательное, речевое,речедвигательное, психомоторное) —
относится к важнейшим признакам
ЧМТ, особенно тяжелой. Возбуждение
характеризуется резким повышением
двигательной и/или речевой активности
пострадавшего, лишенной
целесообразности. У пострадавших с
невыключенным сознанием
возбуждение проявляется
необусловливаемыми внешними
раздражителями частыми изменениями
положения тела,
21.
конечностей, стремлением сесть, встать скровати, убежать и т.д. При этом может
отмечаться неадекватность речевой
продукции или вообще бессвязность
речи, выкрики, стоны. Лицо больных
часто гиперемировано, в глазах
отчужденность, порой — испуг. Они
могут быть гневливы, агрессивны,
оказывают сопротивление. Некоторые
пострадавшие охватывают голову
руками, пытаются сжать ее.
22.
Периоды возбуждения сменяются вялостью,сонливостью, двигательным оцепенением.
Возбуждение может неоднократно
повторяться, структура его то
стереотипна, то динамична. Порой
возбуждение стремительно переходит в
коматозное состояние с прекращением
двигательного беспокойства. Отсроченное
появление и тем более нарастание
выраженности возбуждения обычно
признак компрессии головного мозга
оболочечными гематомами.
23.
Головная больГоловная боль является одним из наиболее
постоянных симптомов черепно-мозговой
травмы во все ее периоды. Усиление ее
обычно происходит приступообразно.
Рвота
Рвота очень часто возникает при черепномозговых повреждениях, являясь
следствием раздражения лабиринта или
непосредственно рвотного центра
продолговатого мозга в момент травмы.
24.
При ЧМТ рвота обычно обусловленасдавлением мозга, непосредственно
приводящим к раздражению ядер
блуждающего нерва, что и вызывает
рвотный акт. Возникновение повторной
или «отсроченной» от момента травмы
рвоты, особенно многократной,
является следствием повышения
внутричерепного давления и
начинающейся дислокации ствола и
должно настораживать на возможность
развития сдавления мозга.
25.
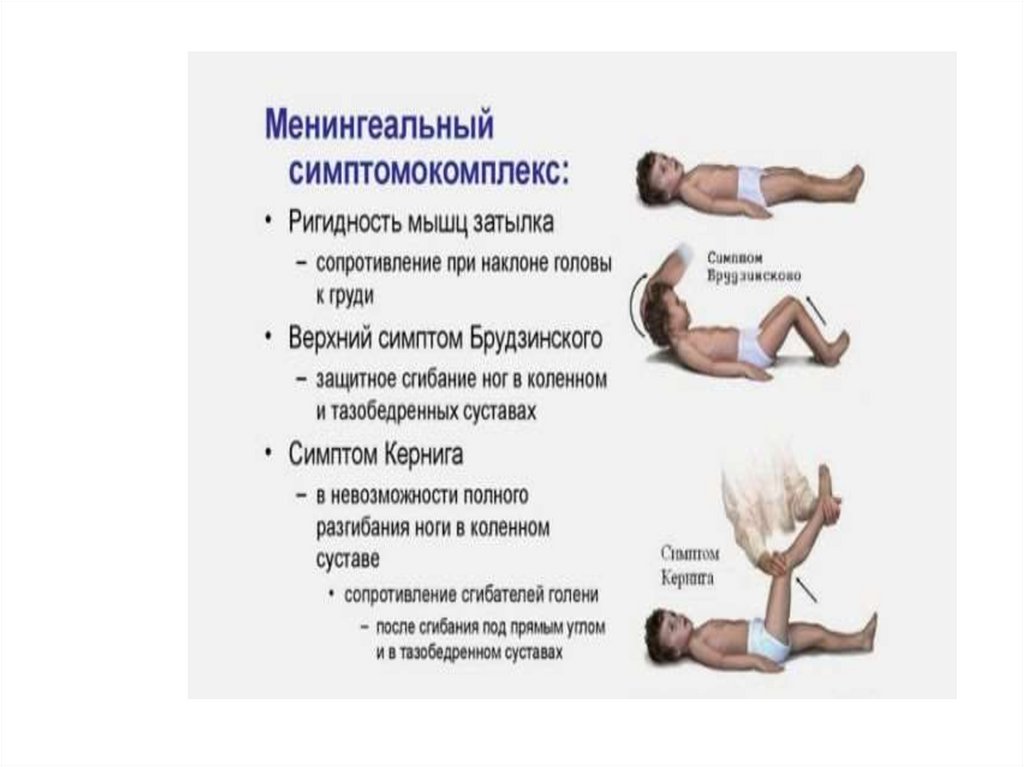
Менингеальные симптомыМенингеальные симптомы представляют
собой клинические признаки
раздражения мозговых оболочек. При
ЧМТ наиболее широко используют два
из них: ригидность затылочных мышц
(точнее, заднешейных мышц) и
симптом Кернига ( тоническое
напряжение мышц-сгибателей
тазобедренных и коленных суставов).
26.
Методика исследования. Для проверкиригидности затылочных мышц следует,
не форсируя и без применения особого
усилия, попытаться наклонить голову
больного вперед с приведением
подбородка к груди, что — при наличии
признака — недостижимо, встречая то
или иное сопротивление, в зависимости
от выраженности защитного
напряжения заднешейных мышц. Для
проверки симптома Кернига у
лежащего на спине больного сгибают
ногу в тазобедренном и
27.
коленном суставах под прямым углом;затем следует попытаться разогнуть
ногу в коленном суставе, что — при
наличии симптома Кернига — не
удается полностью или частично, в
зависимости от выраженности
признака.
28.
29.
ЗрачкиИсследование состояния зрачков и их
реакции на свет возможно
осуществлять почти у любого
пострадавшего независимо от тяжести
повреждения мозга.
Методика исследования Наблюдают
размеры и форму зрачков обоих глаз
одновременно. При этом выявляются
равенство их диаметра, формы либо
различные асимметрии.
Размеры 1) нормальные — диаметр 2—5
мм (зависит от яркости естественного
30.
освещения, возможны индивидуальныеколебания); 2) сужены (миоз) —
диаметр менее 2 мм вплоть до
точечных; 3) расширены (мидриаз) —
диаметр более 5 мм вплоть до размеров
радужки. Неравенство зрачков
(анизокория) 1) анизокория умеренная
— увеличение диаметра зрачка на
стороне мидриаза в 1,2—1,9 раза; 2)
анизокория грубая — увеличение
диаметра зрачка на стороне мидриаза в
2—4 раза. Кроме того, следует
учитывать, что также
31.
возможна анизокория за счет уменьшениядиаметра зрачка при миозе.
Особое диагностическое значение
приобретает одностороннее
расширение. Подобная ситуация
характерна прежде всего для
компрессии мозга.
32.
33.
НистагмОдним из наиболее распространенных
симптомов при ЧМТ любой тяжести
является спонтанный нистагм —
ритмическое подергивание глаз с
чередованием быстрой и медленной фаз.
Обычно нистагм обнаруживают при
проверке движений глаз в стороны, вверх,
вниз или внутрь (конвергенция).
Направление нистагма определяют по
быстрой фазе. Изредка спонтанный
нистагм выявляется при прямом взоре.
34.
Речевые нарушенияАфазия- нарушение речи, возникающее
при локальном поражении коры левого
полушария мозга.
Сенсорная афазия- характеризуется
распадом звуковой и смысловой сторон
речи. Первое проявляется в трудностях
произношения и различения звуков
речи, нарушении звукового анализа
слова, распаде письма. Это выражается
в заменах нужного слова,
неспособности
35.
больного назвать звуки, из которыхсостоит то или иное слово, больной
бывает не в состоянии показать
названный предмет, часть своего лица и
т.д.).
Моторная афазия — нарушения
произношения речевых звуков.
36.
Важно знать и помнить !!!Сотрясение головного мозга не делится
на степени и является функциональным,
обратимым повреждением нервной
системы.
37.
Клиника сотрясениямозга
головного
Ведущими являются три синдрома:
общемозговой, вегетативный и
невротический.
Общемозговой синдром проявляется
нарушением сознания (оглушением
или кратковременной утратой на
несколько секунд), головными
болями, головокружением, рвотой.
38.
Невротический синдромпроявляется общей слабостью,
апатией, сонливостью,
нарушением сна, аппетита,
раздражительностью, иногда
эйфорией, снижением критики
к своему состоянию.
39.
Вегетативный синдромпроявляется гипергидрозом
ладоней, бледностью или
гиперемией кожных покровов,
нарушением дермографизма.
Отмечается неустойчивость
артериального давления,
лабильность пульса, приступы
озноба, жара.
40.
Ушибы мозга(Contusio cerebri)
отличаются
преобладанием
необратимых
морфологических
изменений в
области
контузионных
очагов.
41.
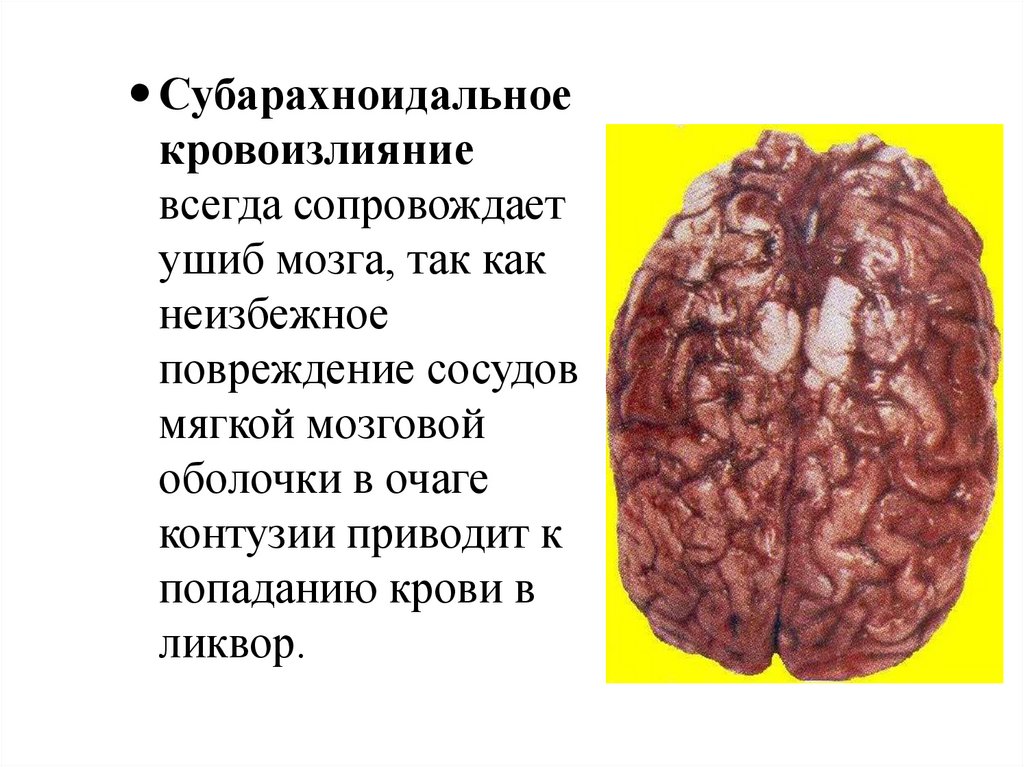
Субарахноидальноекровоизлияние
всегда сопровождает
ушиб мозга, так как
неизбежное
повреждение сосудов
мягкой мозговой
оболочки в очаге
контузии приводит к
попаданию крови в
ликвор.
42.
Ушибы головного мозгалегкой степени
Очаговая симптоматика обусловлена
поражением корковых отделов одного
полушария головного мозга.
Отмечаются легкие двигательные
нарушения в виде асимметрии
рефлексов, патологических стопных
знаков с одной стороны.
43.
Вследствие субарахноидальногокровоизлияния общемозговые,
вегетативные и невротические
расстройства более выражены, чем при
сотрясении головного мозга.
Присоединяется менингиальный
синдром: ригидность мышц шеи,
симптомы Кернига, Брудзинского,
светобоязнь, боли при движениях
глазных яблок.
Длительность клинических проявлений
обычно 2-3 недели.
44.
Ушибы головного мозгасредней тяжести
Характеризуются возникновением
очагов повреждения базальных
отделов полушарий мозга и
конвекситальной поверхности
головного мозга.
Этот вид травмы мозга
диагностируется у 100% пациентов с
переломами основания черепа.
45.
Клиника:Длительная утрата сознания (от
нескольких секунд до 1-2 часов).
Выражены общемозговые симптомы.
Может возникнуть психомоторное
возбуждение, эйфория, нарушения
психики.
Грубые очаговые симптомы. При
поражении центральных извилин двигательные и чувствительные
расстройства по гемитипу.
46.
В случаях переломов основания черепавстречаются поражения черепномозговых нервов, наиболее часто VIII,
VII, II, III, VI нервов.
Длительность клинических
проявлений – 3-6 недель.
Могут оставаться стойкие очаговые
симптомы поражения нервной
системы, что приводит к
инвалидизации больных.
47.
Ушибы головного мозгатяжелой степени
Характеризуются возникновением
очагов ушиба не только коры и
базальных отделов головного мозга, но
в большей степени повреждением
стволовых отделов головного мозга
и диэнцефальной области.
48.
Клиника:С момента тяжелой травмы
пострадавшие находятся в коматозном
состоянии. Длительность утраты
сознания может быть от нескольких
дней до нескольких недель, месяцев.
Сразу возникают нарушения дыхания
центрального характера, к которым
быстро присоединяются
периферические дыхательные
расстройства.
49.
Грубые вегетативные,глазодвигательные и
бульбарные нарушения.
Тетрапарез, изменения
мышечного тонуса,
двухсторонние патологические
рефлексы.
50.
Переломы костей черепаУшибы головного мозга в 20 - 35%
случаев сопровождаются
переломами костей свода и
основания черепа.
51.
Переломы костей свода черепа бывают:открытые (повреждены мягкие ткани
в области перелома кости);
закрытые (мягкие ткани не
повреждены);
проникающие (с повреждением
твердой мозговой оболочки);
непроникающие (твердая мозговая
оболочка остается целой).
52.
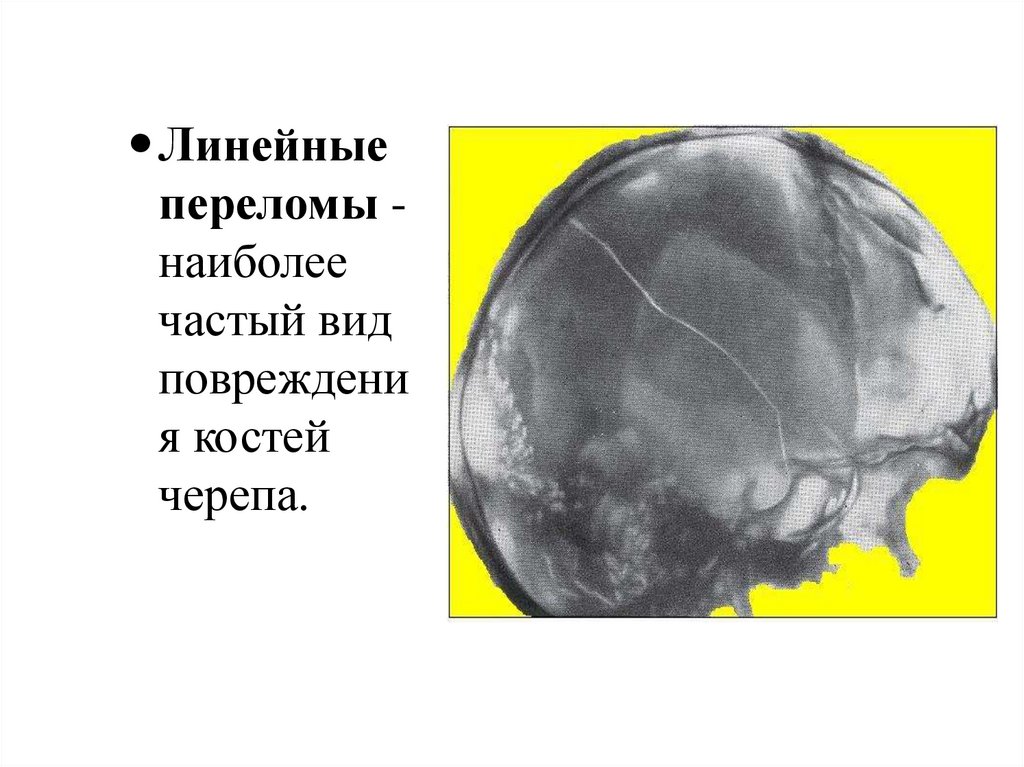
Линейныепереломы наиболее
частый вид
повреждени
я костей
черепа.
53.
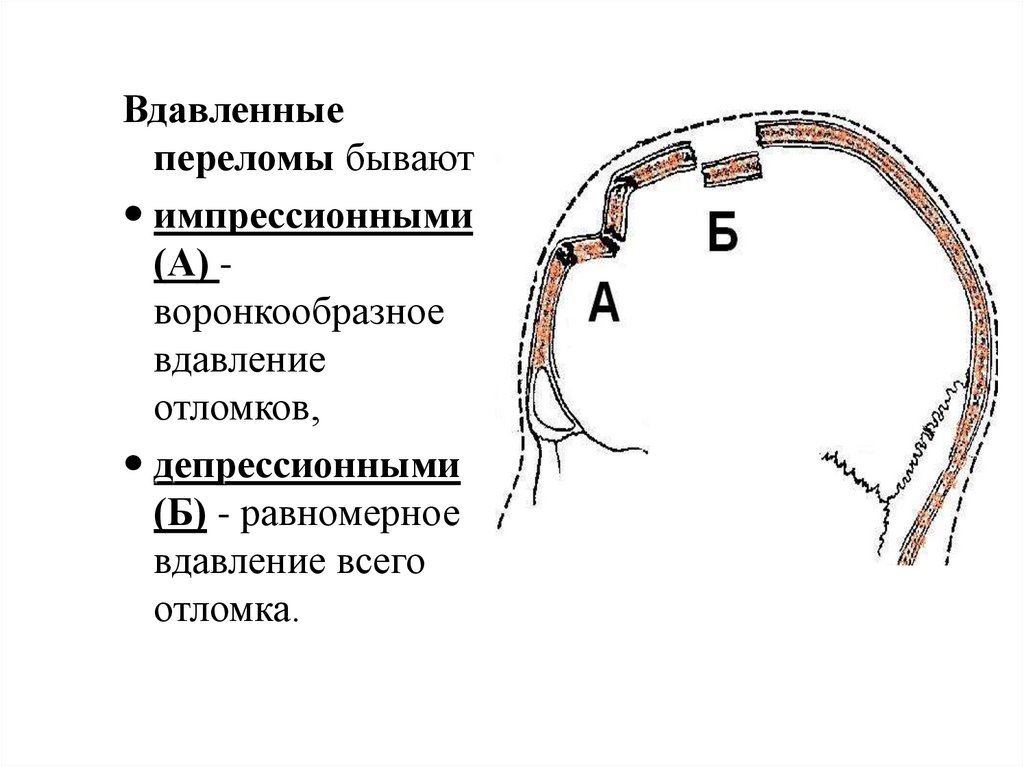
Вдавленныепереломы бывают
импрессионными
(А) воронкообразное
вдавление
отломков,
депрессионными
(Б) - равномерное
вдавление всего
отломка.
54.
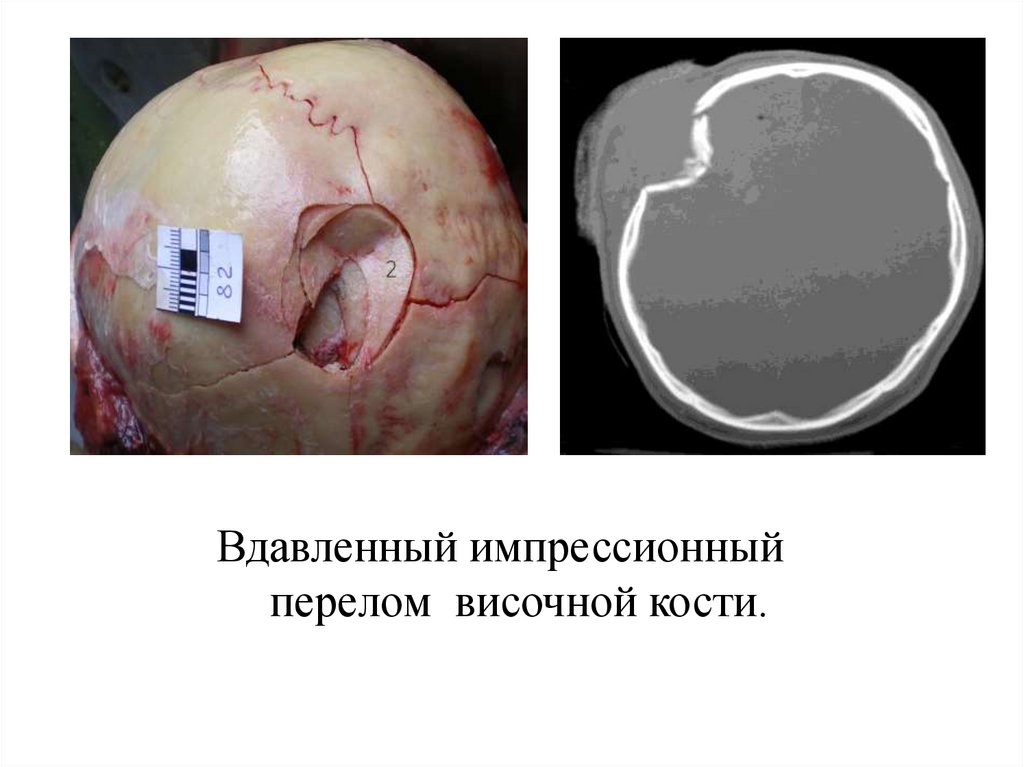
Вдавленный импрессионныйперелом височной кости.
55.
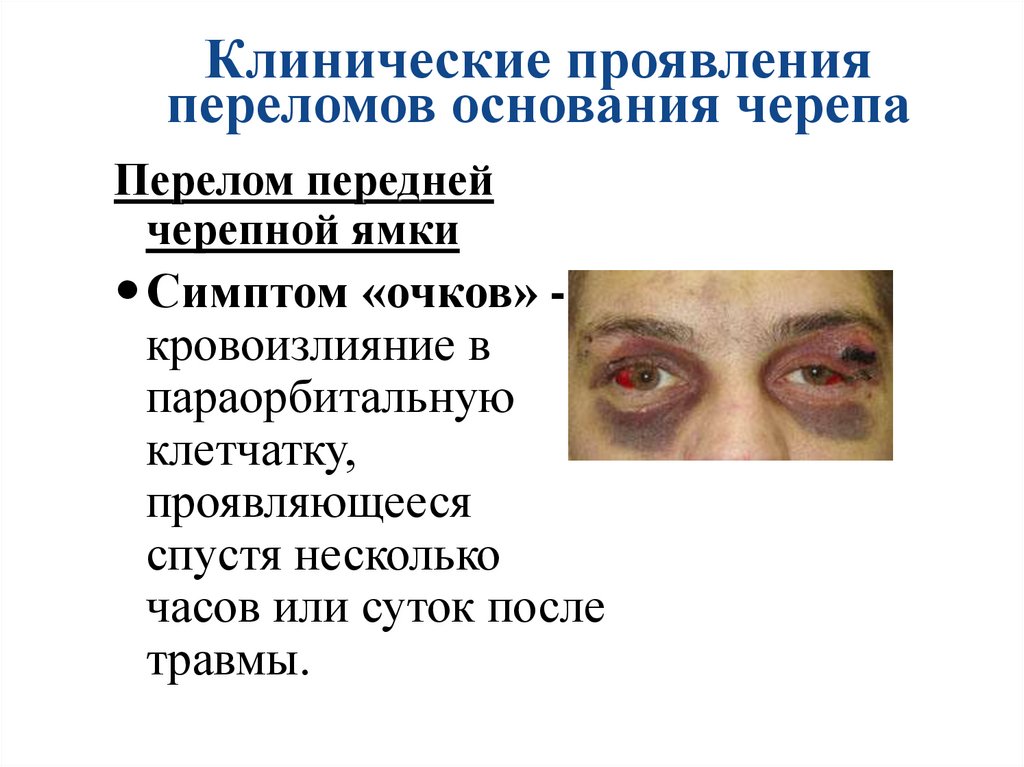
Клинические проявленияпереломов основания черепа
Перелом передней
черепной ямки
Симптом «очков» кровоизлияние в
параорбитальную
клетчатку,
проявляющееся
спустя несколько
часов или суток после
травмы.
56.
Назальнаяликворея -
истечение ликвора
из носа.
Для обнаружения
примеси ликвора в
кровянистой
жидкости
используется
симптом
«расплывающегося
пятна» на
марлевой салфетке
57.
Перелом средней черепной ямки:кровотечение и ликворея из уха;
на стороне перелома выпадают
функции вестибулокохлеарного и
лицевого нервов (глухота, парез
мимической мускулатуры);
кровоизлияние под височную мышцу.
58.
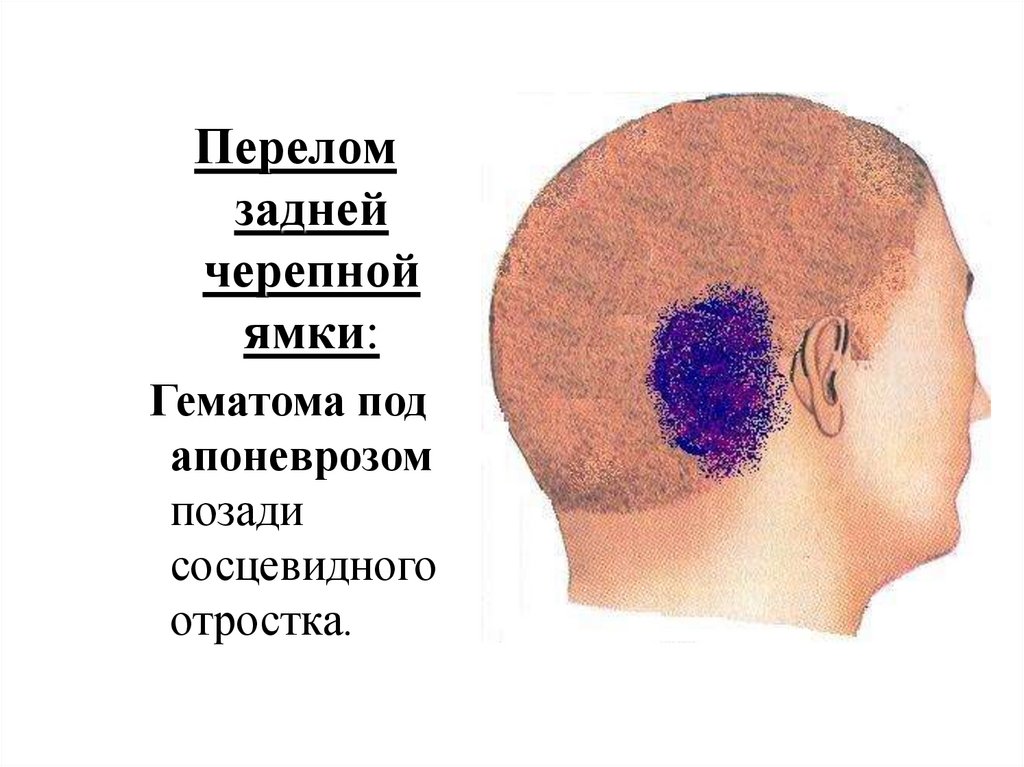
Переломзадней
черепной
ямки:
Гематома под
апоневрозом
позади
сосцевидного
отростка.
59.
Сдавление головного мозгаМожет быть обусловлено :
1. Внутричерепной гематомой
(эпидуральной, субдуральной,
внутримозговой, внутрижелудочковой).
2. Вдавленным переломом костей свода
черепа.
3. Контузионным очагом, вызывающим
отек и смещение головного мозга.
4. Субдуральной гидромой, локальное
избыточное накопление прозрачной
цереброспинальной жидкости в
промежутке между твердой и
арахноидальной церебральными
оболочками.
60.
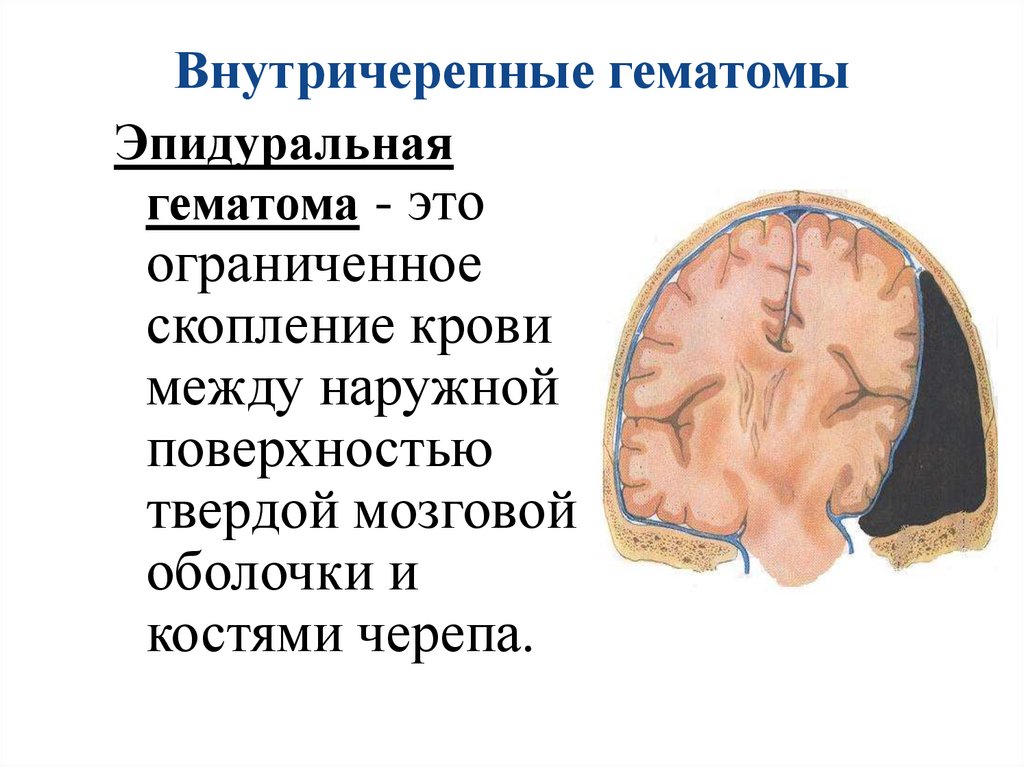
Внутричерепные гематомыЭпидуральная
гематома - это
ограниченное
скопление крови
между наружной
поверхностью
твердой мозговой
оболочки и
костями черепа.
61.
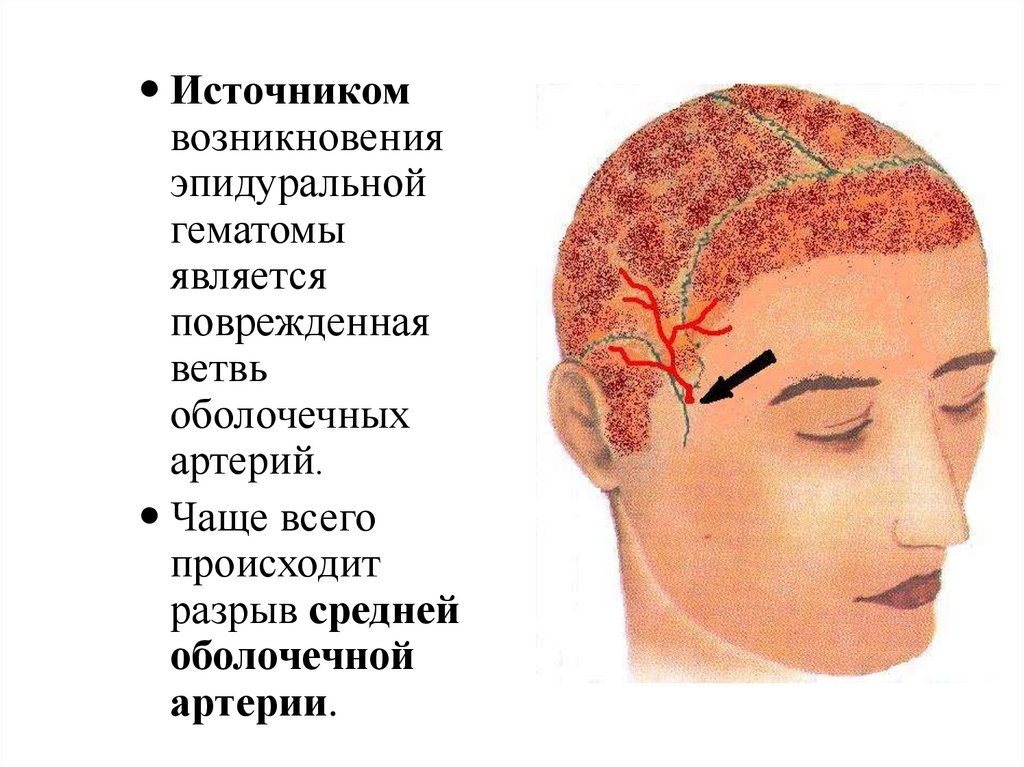
Источникомвозникновения
эпидуральной
гематомы
является
поврежденная
ветвь
оболочечных
артерий.
Чаще всего
происходит
разрыв средней
оболочечной
артерии.
62.
Субдуральнаягематома - это
скопление крови
под твердой
мозговой
оболочкой.
Она возникает,
чаще всего, при
повреждении
вен, идущих от
поверхности
мозга к
венозным
синусам.
63.
Внутримозго ваягематома
образуется при
повреждениях
сосудов в очагах
ушиба и
размозжения
мозга.
64.
Клиника:Вначале происходит
компенсация
сдавления мозга за
счет вытеснения
ликвора из желудочков
и субарахноидальных
щелей головного мозга.
Это проявляется
бессимптомным
периодом после
травмы - так
называемым «светлым
промежутком»
65.
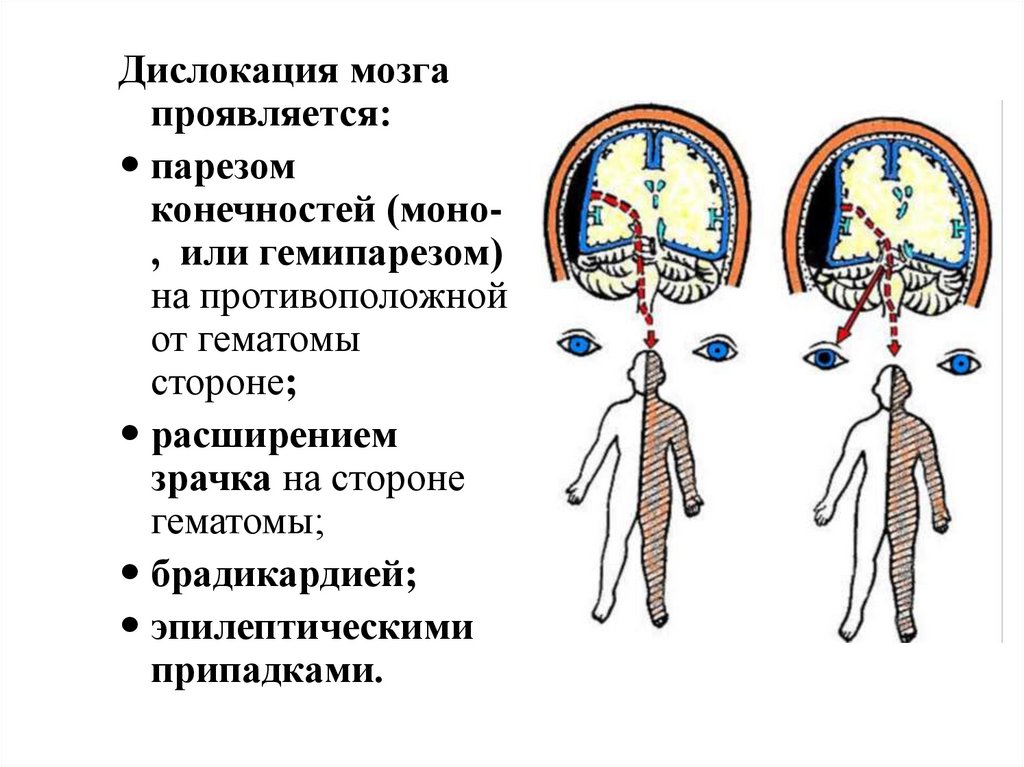
Дислокация мозгапроявляется:
парезом
конечностей (моно, или гемипарезом)
на противоположной
от гематомы
стороне;
расширением
зрачка на стороне
гематомы;
брадикардией;
эпилептическими
припадками.
66.
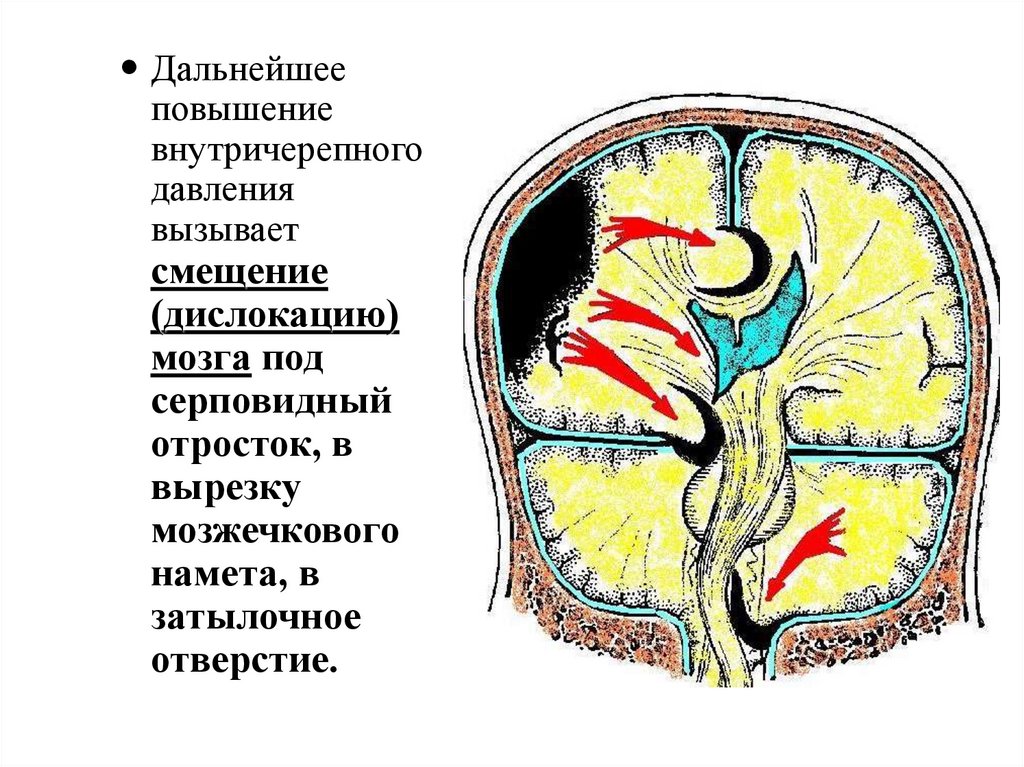
Дальнейшееповышение
внутричерепного
давления
вызывает
смещение
(дислокацию)
мозга под
серповидный
отросток, в
вырезку
мозжечкового
намета, в
затылочное
отверстие.
67.
При наличии у пострадавшегосочетания любых трех из
перечисленных признаков
(например, «светлого промежутка»,
брадикардии, очагового
эпилептического припадка)
вероятность диагноза
внутричерепной гематомы достигает
90%.
68.
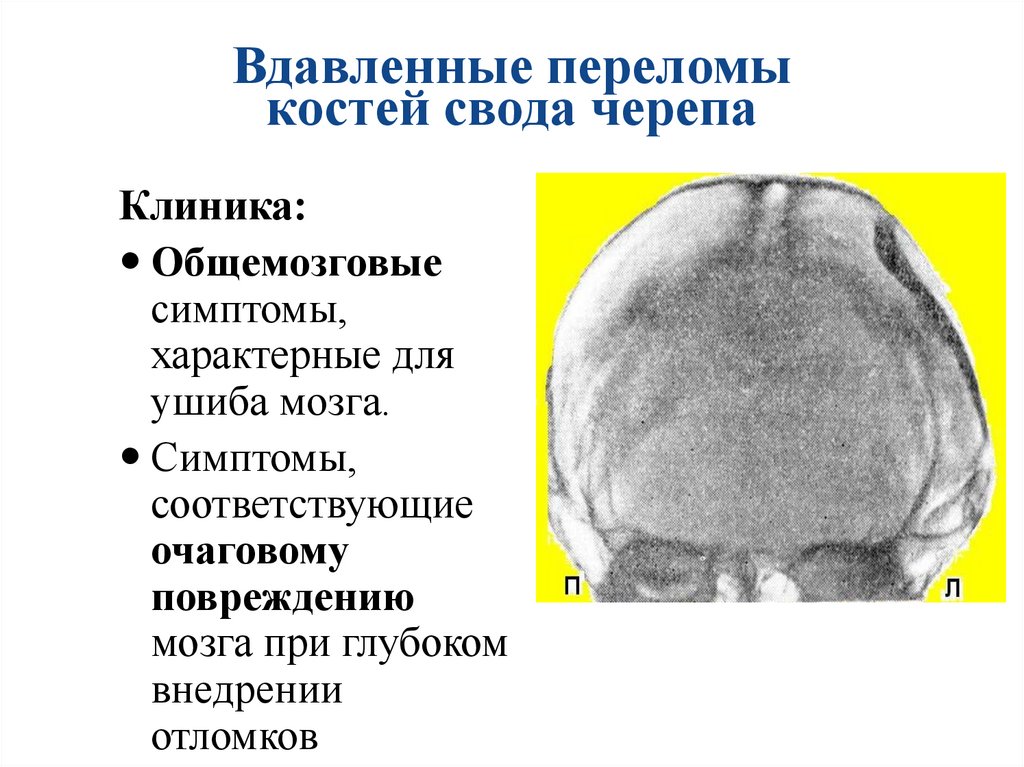
Вдавленные переломыкостей свода черепа
Клиника:
Общемозговые
симптомы,
характерные для
ушиба мозга.
Симптомы,
соответствующие
очаговому
повреждению
мозга при глубоком
внедрении
отломков
69.
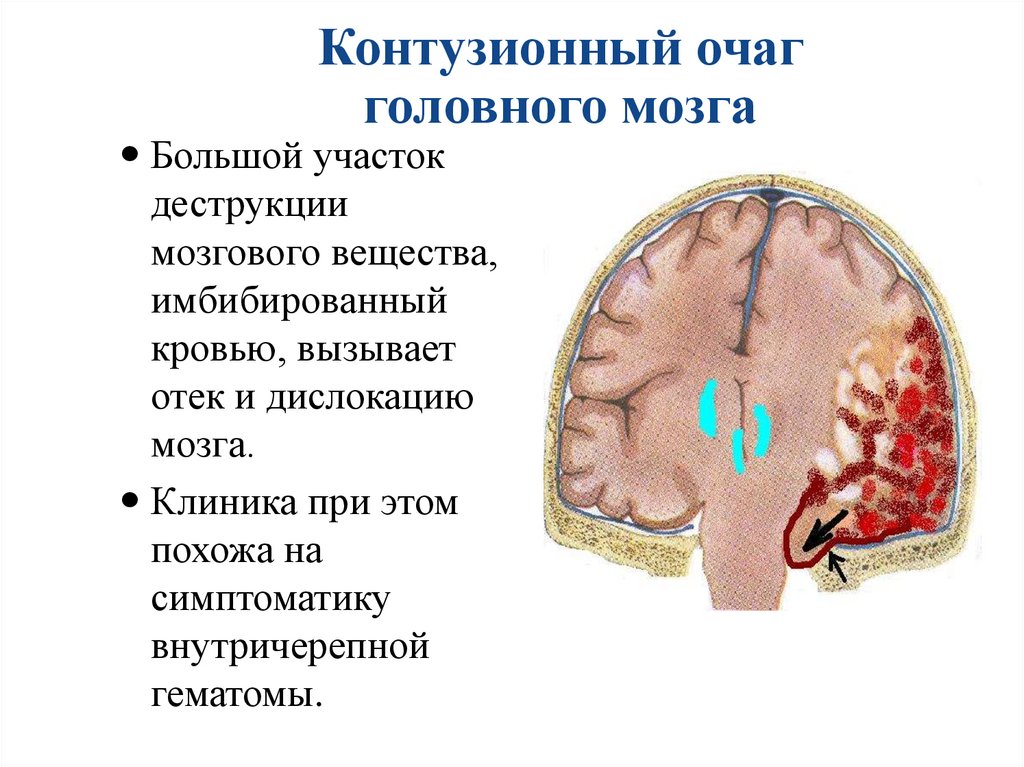
Контузионный очагголовного мозга
Большой участок
деструкции
мозгового вещества,
имбибированный
кровью, вызывает
отек и дислокацию
мозга.
Клиника при этом
похожа на
симптоматику
внутричерепной
гематомы.
70.
Острая субдуральная гидромаЭто ограниченное
скопление ликвора
в субдуральном
пространстве.
Клиническая
картина такая же,
как и при
внутричерепной
гематоме.
71.
Методы диагностикиКлиническое обследование:
Анамнез (механизм травмы,
длительность потери сознания, наличие
«светлого промежутка»)
Объективный осмотр (повреждение
мягких тканей головы, костей черепа и
пр.)
Неврологическое обследование
72.
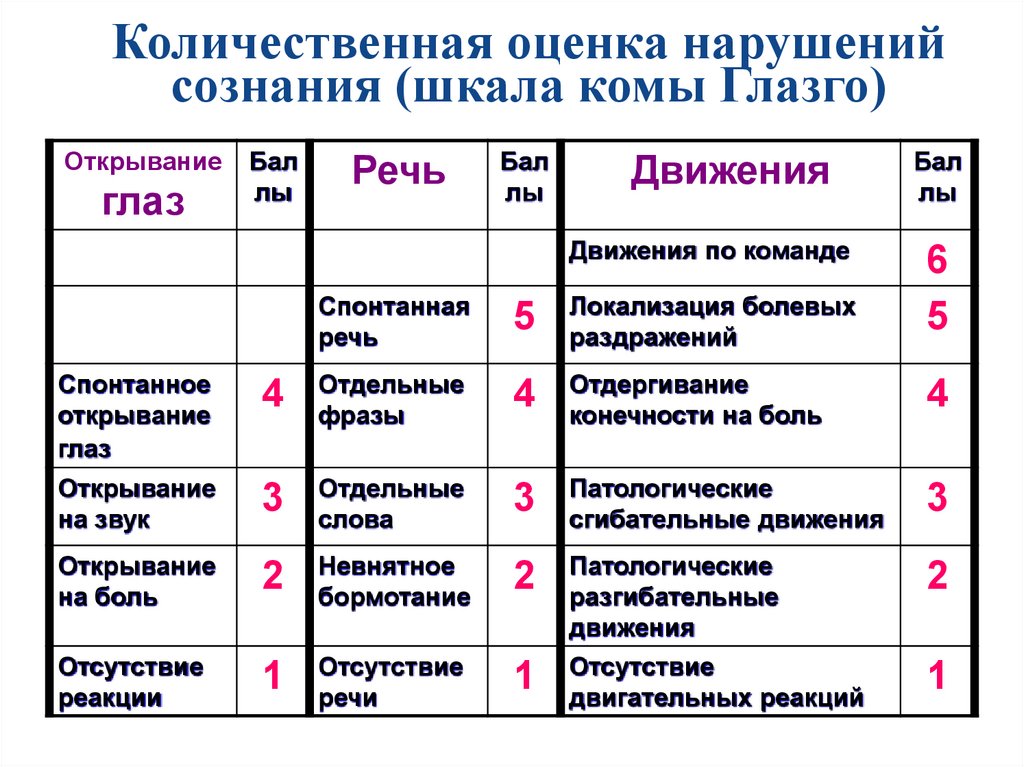
Количественная оценка нарушенийсознания (шкала комы Глазго)
Открывание
глаз
Бал
лы
Речь
Бал
лы
Движения
Движения по команде
Спонтанная
речь
5
Локализация болевых
раздражений
Бал
лы
6
5
Спонтанное
открывание
глаз
4
Отдельные
фразы
4
Отдергивание
конечности на боль
4
Открывание
на звук
3
Отдельные
слова
3
Патологические
сгибательные движения
3
Открывание
на боль
2
Невнятное
бормотание
2
Патологические
разгибательные
движения
2
Отсутствие
реакции
1
Отсутствие
речи
1
Отсутствие
двигательных реакций
1
73.
Оценка тяжести травмы мозга пошкале комы Глазго
3-7 баллов - тяжелая черепномозговая травма.
8-12 баллов – среднетяжелая
черепно-мозговая травма.
13 -15 баллов - легкая черепномозговая травма.
74.
АЛГОРИТМ ПОМОЩИ ПРИЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ
Все больные с черепно-мозговой
травмой подлежат госпитализации в
лечебные учреждения.
Больные с сотрясением и ушибами
головного мозга всех степеней лечатся
консервативно.
Случаи сдавления головного мозга
требуют неотложного хирургического
вмешательства.
75.
I этап — оценка тяжести состоянияпострадавшего (витальных функций),
при обнаружении минимальных
признаков жизни или исключении
несомненных трупных явлений
необходимо немедленно приступить к
оживлению раненого. Если существуют
сомнения в констатации биологической
смерти, то следует сразу же принять
реанимационные меры, чтобы по
небрежности не допустить смерти еще
живого человека.
76.
Удовлетворительноесостояние: сознание ясное, ШКГ 15
баллов, витальные нарушения
отсутствуют: ЧДД 12–20/мин, ЧСС 60–
80/мин, АД 110/60–140/80 мм рт.ст.
Состояние средней тяжести: сознание
ясное или умеренное оглушение, ШКГ
13–15 баллов, умеренные витальные
нарушения: ЧДД 21–30/мин, ЧСС 51–
59 или 81–100 уд/мин, АД 90/50–110/60
или 140/80–180/100 мм рт.ст..
77.
Тяжелое состояние: глубокоеоглушение или сопор, ШКГ 8–13
баллов, умеренные нарушения
витальных функций по 1–2
показателям: ЧДД 31–40 или 8–10/мин,
ЧСС 41–50 или 101–120 уд/мин, АД
70/40–90/50 или 180/100–220/120
мм.рт.ст.
Крайне тяжелое состояние: умеренная
или глубокая кома, ШКГ 4–7 баллов,
грубые нарушения витальных функций
по всем показателям: ЧДД более 40 или
менее 8/мин, ЧСС менее 40 или более
78.
120 уд/мин, АД менее 70 или более220/120 мм.рт.ст.
Терминальное состояние: терминальная
кома, ШКГ 3 балла, катастрофические
нарушения витальных функций:
патологический тип дыхания, его
остановка, пульс не определяется, АД
менее 60 мм.рт.ст. или не определяется.
79.
ІI этап — оценка тяжестинейротравмы, наиболее важные задачи
на данном этапе — выявление
клинических признаков дислокации
мозга, остановка кровотечения при
наружных повреждениях головы и
профилактика аспирации.
При осмотре исключительное значение
имеет состояние зрачков: их размер,
симметричность, сохранность
фотореакции. Обращают внимание на
уровень стояния глазных яблок по
горизонтали и по вертикали.
80.
Клиника смещения мозга можетсопровождаться парезом взора вверх,
утратой корнеальных рефлексов,
нарушением глотания, мышечной
гипотонией, нарушениями функции
дыхания и гемодинамики и пр.
81.
ІIІ этап- оказание помощи надогоспитальном этапе. При
отсутствии витальных нарушений и
выявлении сочетанных повреждений
дополнительно проводятся
мероприятия по предотвращению
развития шока: остановка наружного
кровотечения, иммобилизация
переломов, коррекция
симптоматической терапии
(медикаментозная терапия необходима
при фоновой и сопутствующей
патологии, если имеются явные
82.
клинические признаки).При тяжелой ЧМТ на фоне стабильной
гемодинамики проводится малообъемная
инфузия растворов низкомолекулярных
коллоидов (с реологическим действием)
реополиглюкин, полиглюкин, затем
солевых растворов (NACl- 0,9%) в
соотношении 1 : 1. Раствор глюкозы не
используют.
83.
Целесообразно болюсное введение200 мл гипертонического раствора
натрия хлорида и кортикостероидов.
Верхние значения систолического
артериального давления целесообразно
удерживать в пределах не более +15–20
% к рабочему АД (при наличии данных
анамнеза) или не более 160 мм рт.ст.
Симптоматическая терапия
— Эметический синдром — для
профилактики рвоты достаточно
введения метоклопрамида и в случае
84.
многократной рвоты.— Судорожный синдром,
психомоторное возбуждение — в
случае выраженного психомоторного
возбуждения или развития судорожного
приступа показано введение реланиума
2,0 мл в/м или в разведении с NaCl 0,9
%-10,0 мл в/в.
— Болевой синдром — предпочтение
отдается ненаркотическими
анальгетиками (метамизол, баралгин) в
связи с минимальным угнетающим
воздействием на дыхательный центр.
85.
У пострадавших с ЧМТ в состоянии шокавсегда следует подозревать сочетанную
травму. Следовательно, при осмотре
больного с сочетанной нейротравмой
обязательным является обследование
головы, грудной клетки, живота, таза,
конечностей и позвоночника.
Таким образом на догоспитальном этапе
тяжесть ЧМТ целесообразно ограничить
двумя группами (легкая и тяжелая),
поскольку это определяет лечебную
тактику.
86.
В группу легкой ЧМТ относятсостояния, сопровождающиеся
общемозговой и вегетативной
симптоматикой. На догоспитальном
этапе лечебные мероприятия в данной
группе сводятся к проведению
симптоматической терапии (седация,
обезболивание, купирование тошноты,
коррекция АД, остановка кровотечения).
87.
В группу тяжелой ЧМТ относятпострадавших с очевидными признаками
повреждения черепа и вещества мозга,
менингеальной, очаговой, стволовой
симптоматикой, признаками среднего и
высокого риска развития
внутричерепных осложнений.
Больные данной категории нуждаются в
экстренной госпитализации в стационар
и проведении респираторной поддержки,
симптоматической терапии.
88.
Транспортировка пострадавших сповреждениями костей черепа и
головного мозга
• На носилках в положении лежа на спине. Производят иммобилизацию
при помощи:
• Шина-воротник Шанца
ватно-марлевого круга или подручных средств путем создания из них
валика вокруг головы
при помощи пращевидной повязки, проведённой под подбородком и
фиксированной к носилкам
• На боку, если раны или переломы расположены на затылочной области.
• В боковом фиксированном стабилизированном положении, если
пострадавший находится в бессознательном состоянии.
89.
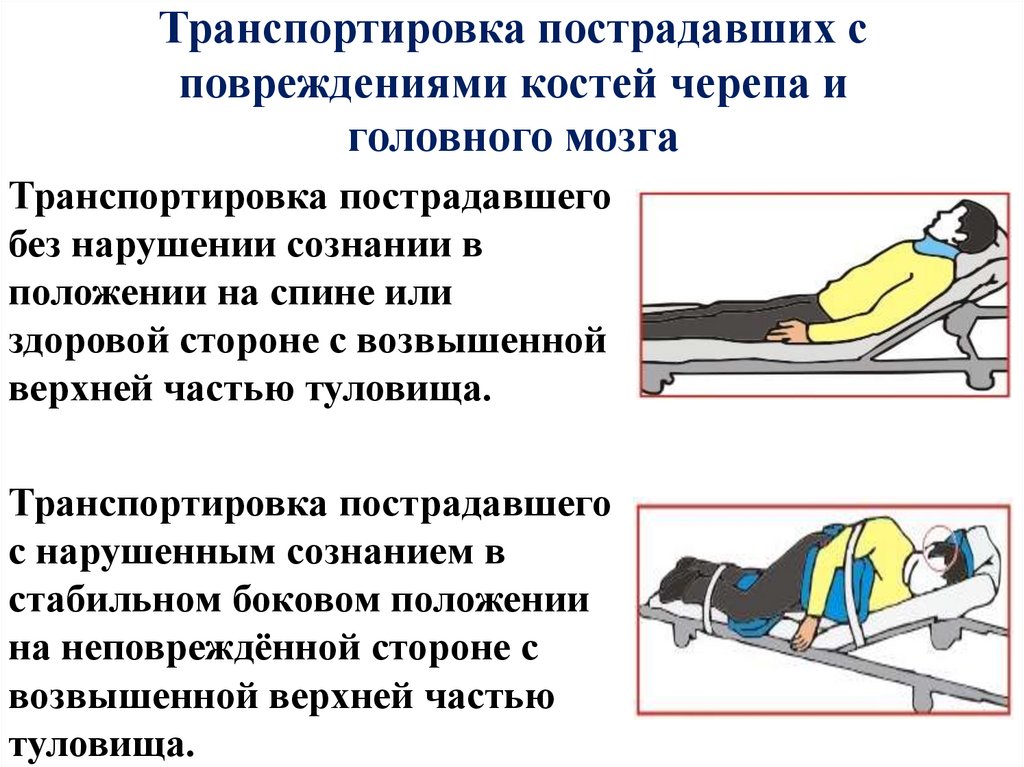
Транспортировка пострадавших сповреждениями костей черепа и
головного мозга
Транспортировка пострадавшего
без нарушении сознании в
положении на спине или
здоровой стороне с возвышенной
верхней частью туловища.
Транспортировка пострадавшего
с нарушенным сознанием в
стабильном боковом положении
на неповреждённой стороне с
возвышенной верхней частью
туловища.








































































 Медицина
Медицина