Похожие презентации:
Болезнь Крона. Диагностика
1.
Болезнь КронаВыполнила Джабарова Анастасия Александровна
549б группа
2.
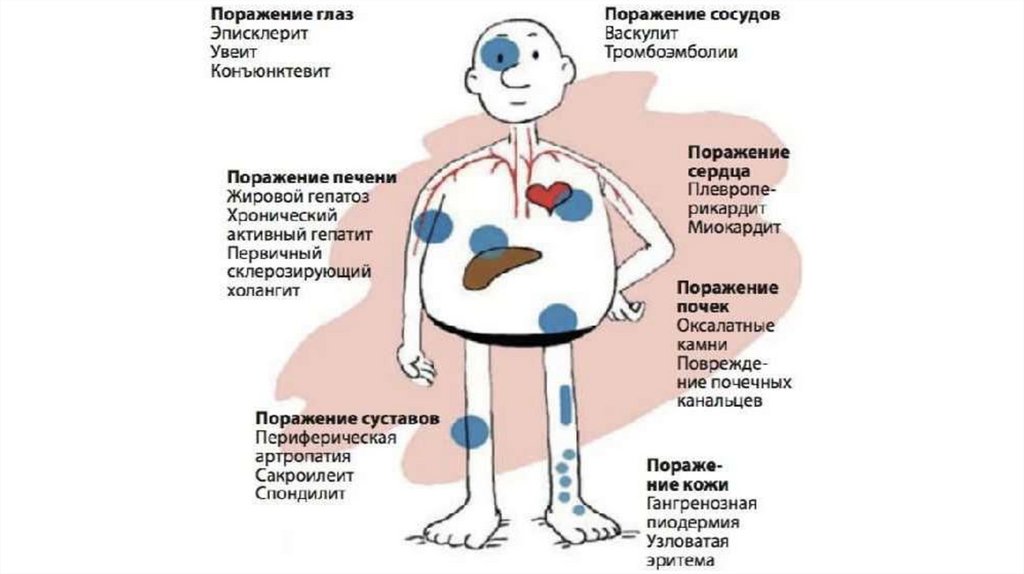
Болезнь Крона (БК) — это мультисистемное заболевание неизвестнойэтиологии, характеризуемое неспецифическим гранулематозным
трансмуральным воспалением с сегментарным поражением любого
отдела ЖКТ, а также развитием внекишечных и системных осложнений
с поражением суставов, глаз и слизистых оболочек.
3.
Патогенез: 1. Генетические факторы• Гены NOD2 контролируют активацию ядерного фактора
каппа-В — важнейшего регулятора адекватного
воспалительного ответа на различные патогенные
факторы.
• Гены CARD15 ответственны за продукцию альфа-
дефенсинов, обеспечивающих функционирование
эпителиального барьера для защиты от проникновения
кишечных бактерий.
• Также имеют значение гены аутофагии (ATG16L1), гены
вектора дифференцировки Th17-лимфоцитов (ИЛ-23R,
ИЛ-12B) и др. Было показано, что относительный риск
развития БК у родственников первой степени родства в
15 раз выше, чем в общей популяции.
4.
2. Нарушения иммунитета• Регуляторные Т-клетки не подвергаются
апоптозу, возникает неконтролируемое
самоподдерживающееся воспаление,
активированными макрофагами выделяются
цитокины, в том числе ИЛ-12, ФНОα,
интерферон-гамма.
• Активация тканевых металлопротеиназ ведет к
деструкции окружающих тканей и
подслизистых структур. Повышенная
экспрессия молекул адгезии усиливает
образование тромбина и ведет к
гиперкоагуляции с тромбированием сосудов и
ишемизацией слизистой оболочки.
5.
3. Нарушения барьерной функции слизистыхоболочек.
• Внутренний слой слизи практически
стерилен, в нем в высокой концентрации
содержатся антимикробные пептиды —
дефенсины и кателицидины. Альфадефенсины присутствуют в слизи тонкой
кишки, а бета-дефенсины — в слизистой
оболочке толстой кишки.
• При БК с поражением тонкой кишки
выявляется резкое снижение содержания
альфа- дефенсинов, при поражении толстой
кишки снижено содержание бетадефенсинов и кателицидинов.
6.
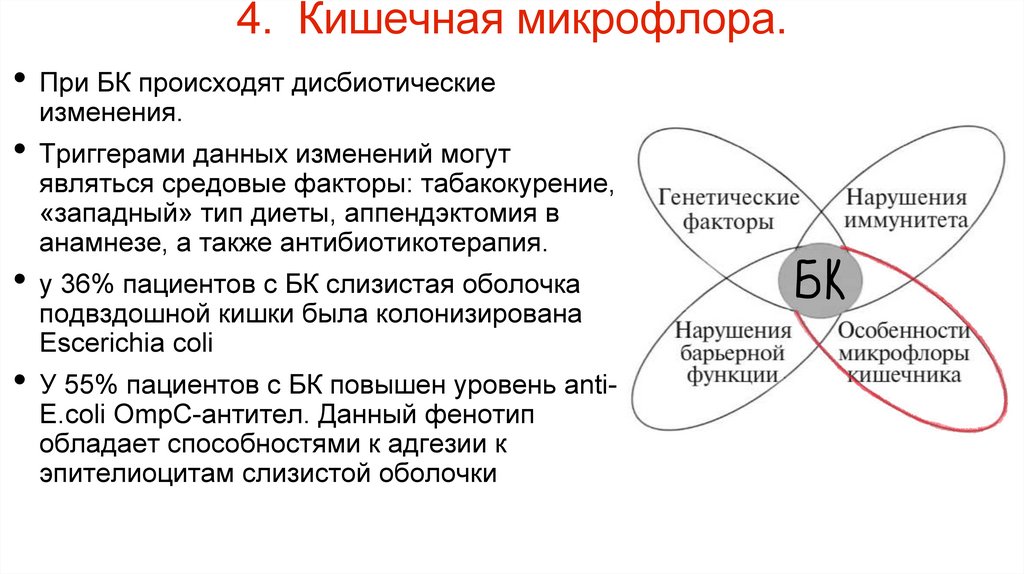
4. Кишечная микрофлора.• При БК происходят дисбиотические
изменения.
• Триггерами данных изменений могут
являться средовые факторы: табакокурение,
«западный» тип диеты, аппендэктомия в
анамнезе, а также антибиотикотерапия.
• у 36% пациентов с БК слизистая оболочка
подвздошной кишки была колонизирована
Escerichia coli
• У 55% пациентов с БК повышен уровень antiE.coli OmpC-антител. Данный фенотип
обладает способностями к адгезии к
эпителиоцитам слизистой оболочки
7.
КлассификацияМонреальская классификация, дифференцирующая варианты заболевания
по категориям в зависимости от возраста больных, локализации процесса и
фенотипа заболевания
8.
Классификация• По распространенности поражения выделяют:
- локализованную БК — поражение протяженностью менее 30 см (обычно
илеоцекальная зона или небольшой участок тол- стой кишки);
- распространенную БК — поражение протяженностью более 100 см (сумма всех
пораженных участков).
• По характеру течения выделяют:
- острое течение — менее 6 мес от дебюта заболевания (с фульминантным
началом, с постепенным началом);
- хроническое непрерывное течение — отсутствие более чем 6-месячных периодов
ремиссии на фоне адекватной терапии;
- хроническое рецидивирующее течение — наличие более чем 6-месячных
периодов ремиссии (редко рецидивирующие — 1 раз/год, часто рецидивирующие
— более 2 раз в год).
9.
Клиническая картинаК наиболее частым признакам обострения относят:
• Боль в животе: при наличии терминального илеита боли локализуются в
правой подвздошной области, могут возникать достаточно остро,
сопровождаться повышением температуры тела. При гастродуоденальной
форме БК боль в животе в области эпигастрия, и обычно купирующаяся при
приеме пищи или антацидов.
• Диарея: может сопровождаться схваткообразной болью, усиливающейся
перед дефекацией. При локализации патологического процесса в толстой
кишке заболевание нередко протекает с развитием диареи, отмечаются
примеси крови и слизи в каловых массах.
• Потеря массы тела, тошнота, рвота
• При поражении пищевода (2%): дисфагия, одинофагия, загрудинная боль, а
также изжога.
10.
11.
Диагностика• осмотр перианальной области
• пальцевое исследование прямой кишки, ректороманоскопия
• обзорная рентгенография брюшной полости (при подозрении на
кишечную непроходимость)
• колоноскопия, фиброгастродуоденоскопия
• биопсия слизистой оболочки кишечника в зоне поражения
• ультразвуковое исследование (УЗИ) брюшной полости и малого таза,
трансректальное УЗИ прямой кишки и анального канала
• анализ кала (для исключения кишечной инфекции и паразитарной
инвазии)
• исследование крови (гемоглобин, лейкоциты, СОЭ, СРБ)
12.
Критерии диагностики БК по Lennard– Jones• поражение от полости рта до анального канала (хроническое
гранулематозное поражение слизистой оболочки губ,
пилородуоденальное поражение, поражение тонкой кишки, хроническое
перианальное поражение);
• прерывистый характер поражения;
• трансмуральный характер поражения (язвы-трещины, абсцессы, свищи);
• фиброз (стриктуры);
• лимфоидная ткань (афтоидные язвы или трансмуральные лимфоидные
скопления);
• муцин (нормальное содержание муцина в зоне активного воспаления);
• наличие саркоидной гранулемы при гистологическом исследовании.
13.
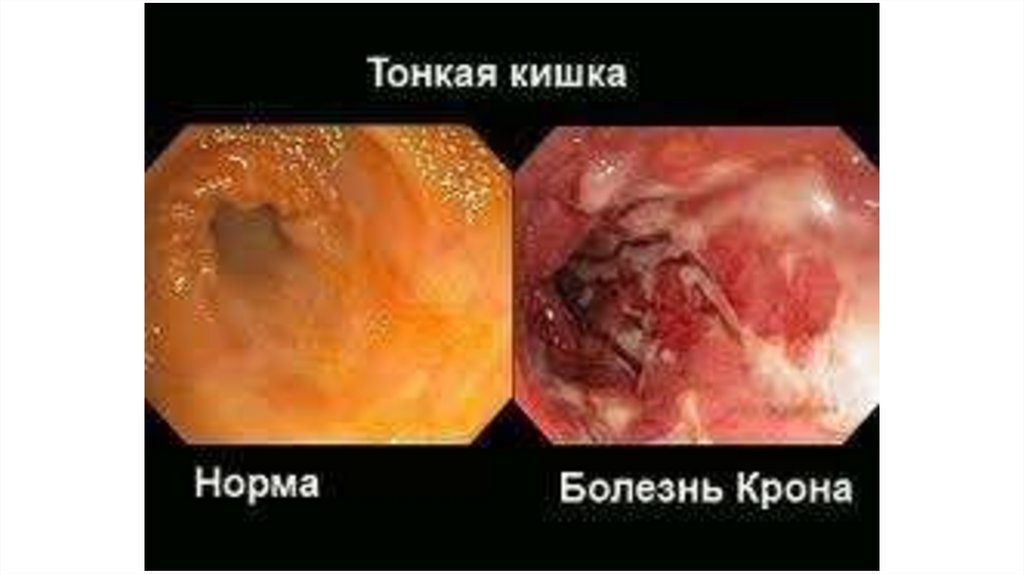
Эндоскопические признаки БК• сегментарность (прерывистость) поражения,
• афты (мелкие эрозивные дефекты до 4–5 мм белого цвета с углублением в
центре, окруженные узким ободком гиперемированной слизистой оболочки),
• изолированные глубокие линейные язвы-трещины, продольные и
поперечные, которые чередуются с островками сохранившейся отечной
слизистой оболочки(«булыжная мостовая»)
• стриктуры и стенозы, устья свищей.
• Серозная оболочка неравномерно полнокровная, местами мутноватая,
изредка в ней можно обнаружить мелкие округлые бугорки (гранулемы).
• Атрофия слизистой оболочки, измененный сосудистый рисунок,
множественные рубцы, поствоспалительные полипы и слизистые перетяжки
являются признаками фазы рубцевания.
14.
15.
16.
17.
Лечение БК илеоцекальной локализации (терминальныйилеит, илеоколит), легкая атака.
• Будесонид (Буденофальк) 9 мг/сут в течение 8 нед, затем
снижение дозы по 3 мг/нед до отмены или месалазин
(Салофальк, Пентаса®) не менее 4 г/сут.
• Оценка терапевтической эффективности проводится через
2–4 нед.
• Лечение осуществляется до достижения клинической
ремиссии (индекс Беста менее 150 бал- лов). Затем
поддерживающая терапия проводится месалазином в дозе
2–4 г/сут не менее 12 мес.
18.
Лечение БК илеоцекальной локализации (терминальный илеит,илеоколит), среднетяжелая атака.
• Будесонид по 9 мг/сут или преднизолон перорально по 1 мг/кг, в
течение 8 нед в сочетании с иммуносупрессорами (АЗА по 2 мг/кг
или метотрексат по 25 мг/нед подкожно) в сочетании с
антибиотиками (при наличии внекишечных проявлений и/или
инфильтрата в брюшной полости) — рифаксимии по 400 мг 2 раза в
сутки в течение 10 дней.
• При достижении клинической ремиссии проводят снижение дозы ГКС
до полной отмены, затем противорецидивную терапию
иммуносупрессорами (АЗА по 2 мг/кг) не менее 4 лет. Суммарная
продолжительность терапии ГКС не должна превышать 12 нед.
• В случаях резистентности к терапии показано хирургическое
лечение.
19.
Лечение БК толстокишечной локализации, легкаяатака.
• Пероральные формы месалазина (Салофальк в таблетках
по 4 г/сут) на 8 нед с оценкой эффективности через 2–4
нед.
• При достижении клинической ремиссии
противорецидивная терапия месалазином (Салофальк в
таблетках по 2 г/сут в несколько приемов) не менее 4 лет.
20.
Лечение БК толстокишечной локализации, среднетяжелаяатака.
• Системные ГКС (преднизолон по 1 мг/кг) в сочетании с
иммуносупрессорами (АЗА по 2 мг/кг или метотрексат по 25 мг/нед
подкожно или внутримышечно).
• При достижении клинической ремиссии проводят снижение дозы ГКС до
полной отмены (преднизолон по 5–10 мг/нед).
• Поддерживающую терапию проводят иммуносупрессорами (АЗА по 2
мг/кг) не менее 4 лет.
• В случае отсутствия терапевтического эффекта от индукционной терапии
или при раннем рецидиве после отмены ГКС рекомендованы
биологическая терапия (инфликсимаб (Ремикейд®) 5 мг/кг внутривенно)
или хирургическое лечение. Поддерживающую терапию после
достижения ремиссии проводят при помощи биологической терапии в
сочетании с иммуносупрессорами.
21.
Лечение БК любой локализации, тяжелаяатака
• Внутривенно системные ГКС (преднизолон по 2 мг/кг в течение 7–
10 дней) с последующим переходом на пероральные формы
(преднизолон по 1 мг/кг) в сочетании с иммуносупрессорами (АЗА
по 2,5 мг/кг или метотрексат по 25 мг/нед подкожно) в сочетании с
антибиотикотерапией (метронидазол + фторхинолоны
парентерально в течение 10–14 дней), инфузионная терапия,
коррекция анемии, энтеральное питание.
• Оценка терапевтического ответа — через 7–10 дней. При
достижении клинической ремиссии дальнейшее лечение проводят
как при среднетяжелой атаке.



















 Медицина
Медицина








