Похожие презентации:
Фоновые и предраковые заболевания шейки матки
1.
2.
Фоновые заболевания шейки- это изменения влагалищной
части шейки матки, при которой
сохраняется нормальное строение
эпителия.
3.
Предрасполагающие факторы:раннее начало половой жизни (до 16 лет);
беспорядочные половые связи;
паритет (многочисленные роды);
аборты и выскабливания полости матки;
курение (увеличивает риск возникновения заболевания в 4
раза);
инфекции, передающиеся половым путем (вирусы, гонококк,
хламидии и прочие);
недостаток витаминов А, С и микроэлементов в питании;
наследственность (генетическая предрасположенность к
онкологическим заболеваниям);
неблагоприятные социальные условия;
гормональные возрастные изменения;
прием гормональных противозачаточных средств с
максимальным количеством эстрогенов;
иммунодефицитные состояния.
4.
К ним относятся:эрозия
псевдоэрозии
эндоцервицит
полипы
эктропион
5.
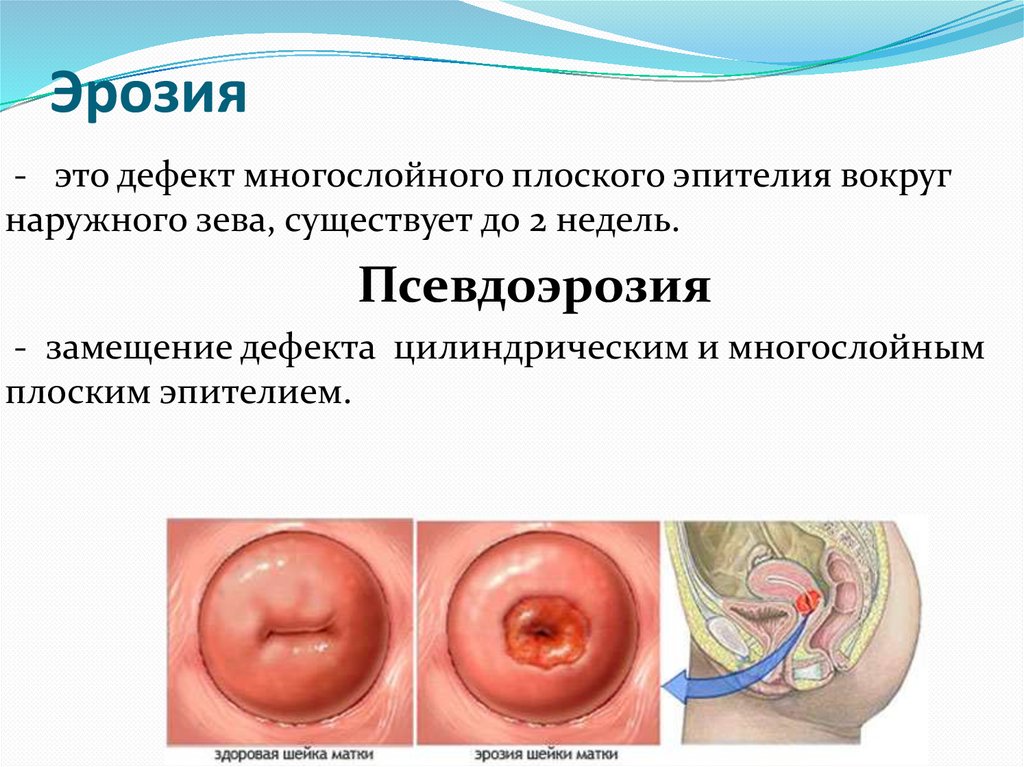
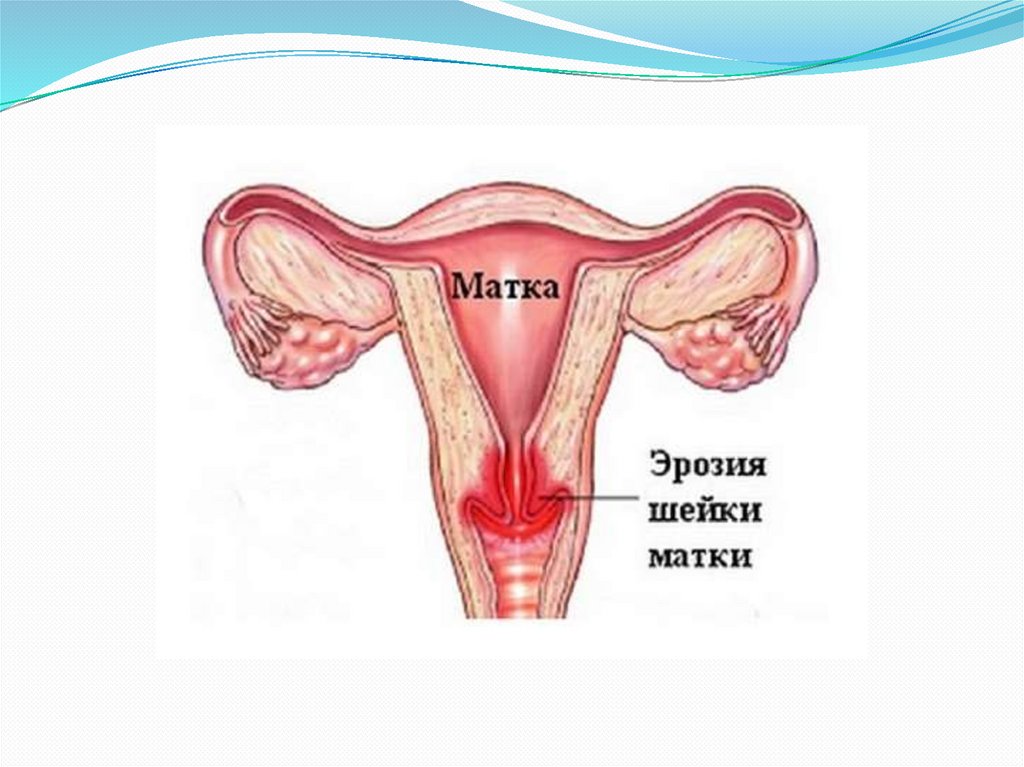
Эрозия- это дефект многослойного плоского эпителия вокруг
наружного зева, существует до 2 недель.
Псевдоэрозия
- замещение дефекта цилиндрическим и многослойным
плоским эпителием.
6.
7.
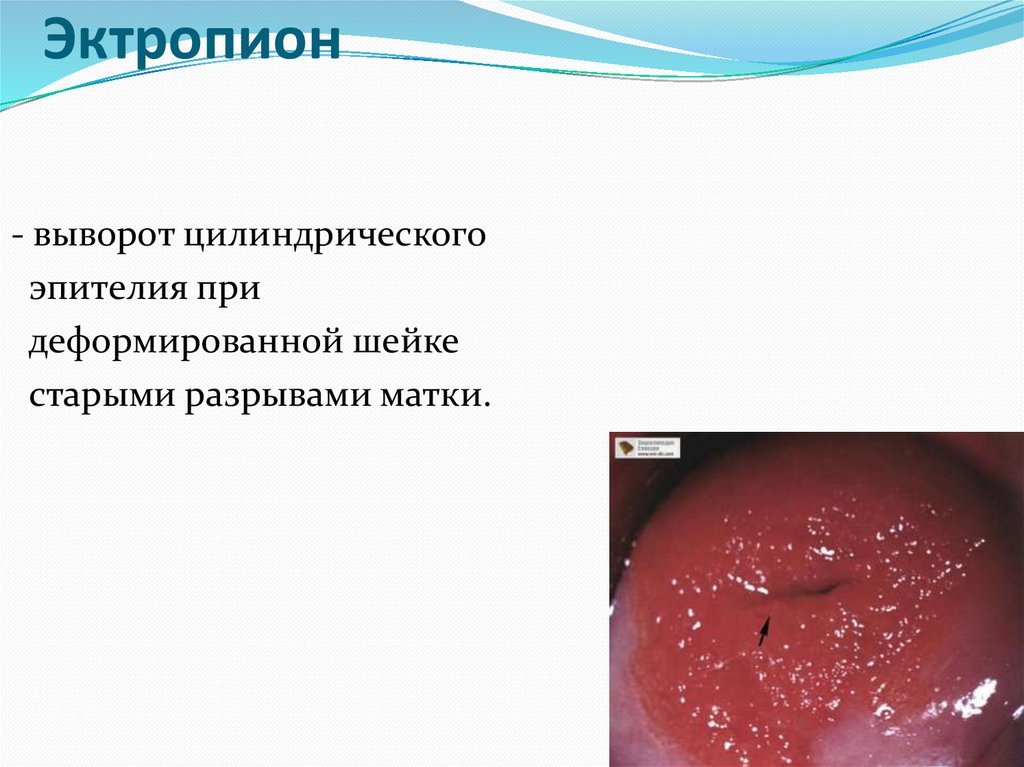
Эктропион- выворот цилиндрического
эпителия при
деформированной шейке
старыми разрывами матки.
8.
Эндоцервицит– воспалительный процесс слизистой оболочки
цервикального канала
9.
Полипы- представляют собой
разрастание слизистой
оболочки цервикального
канала, всегда на ножке,
виден из наружного зева.
10.
полипы могут быть как одиночными так имножественными;
они имеют округлую форму, реже дольчатое
строение и гладкую поверхность,
цвет полипов зависит от характера покрывающего
эпителия.
11.
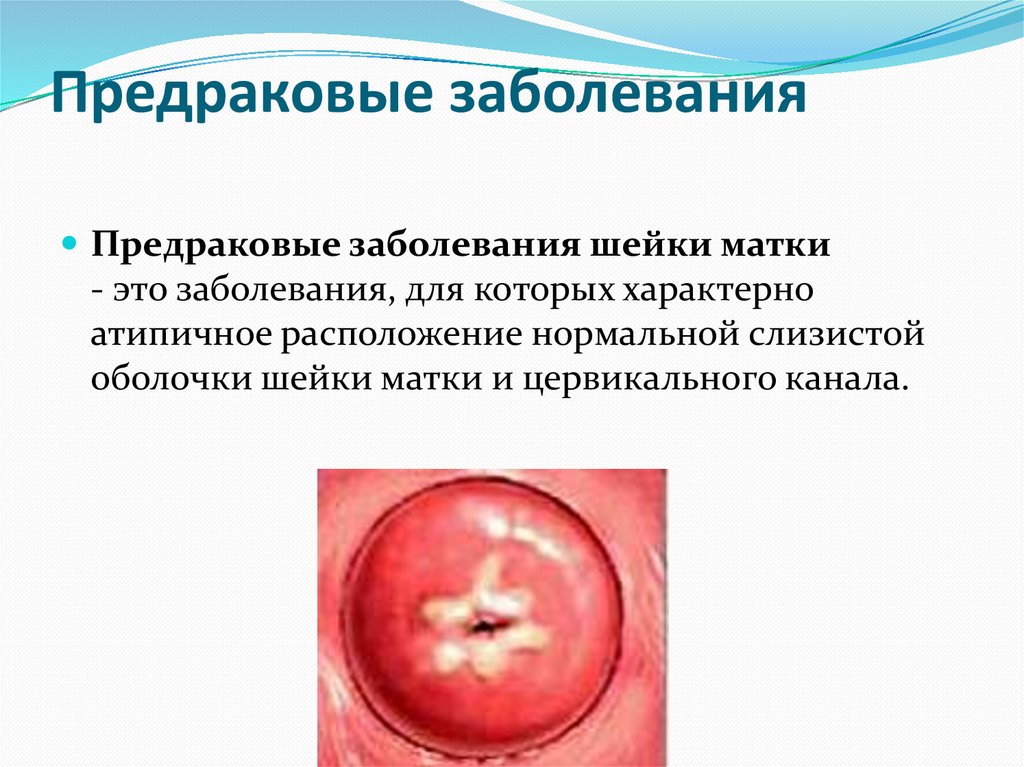
Предраковые заболеванияПредраковые заболевания шейки матки
- это заболевания, для которых характерно
атипичное расположение нормальной слизистой
оболочки шейки матки и цервикального канала.
12.
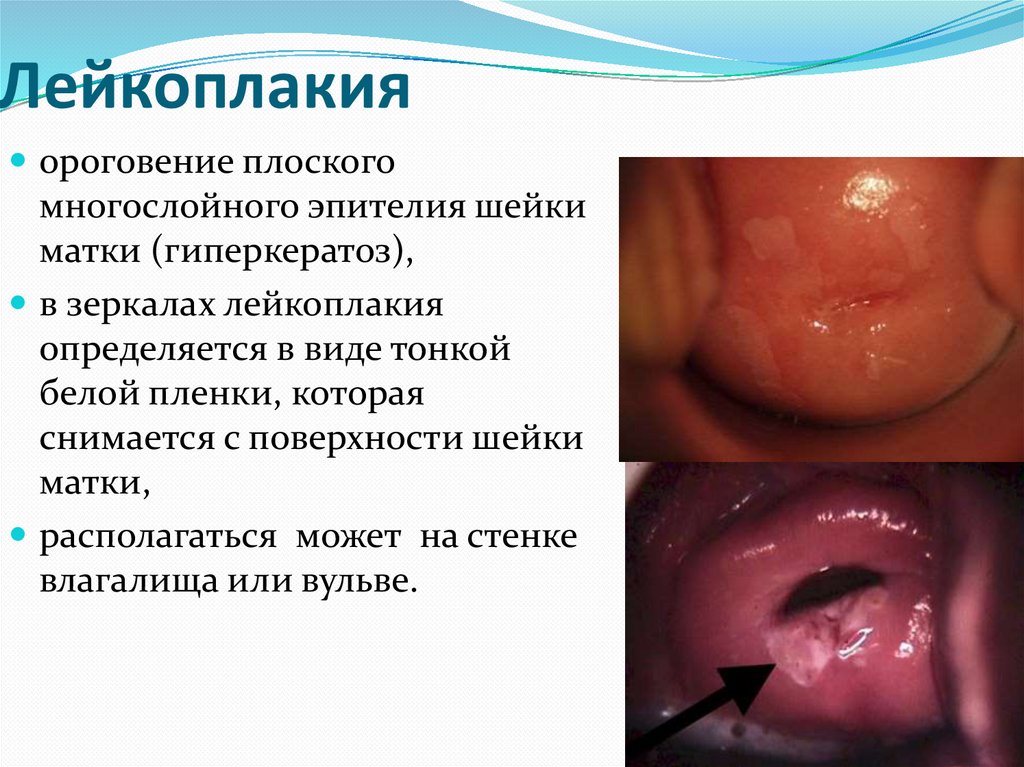
Лейкоплакияороговение плоского
многослойного эпителия шейки
матки (гиперкератоз),
в зеркалах лейкоплакия
определяется в виде тонкой
белой пленки, которая
снимается с поверхности шейки
матки,
располагаться может на стенке
влагалища или вульве.
13.
При кольпоскопическом исследованиилейкоплакии выявляется шероховатая, складчатая
или чешуйчатая поверхность роговых наложений.
При цитологическом исследовании в мазках
обнаруживаются в большом количестве
безъядерные клетки плоского эпителия.
При морфологическом исследовании обычно
диагностируют две основные формы лейкоплакии:
простую и с явлениями атипии клеточных
элементов. Для лейкоплакии типичны нарушение
процессов ороговения (дискератоз), утолщение
базального и парабазального слоев эпителия;
клеточный полиморфизм выражен слабо.
14.
Эритроплакияпатологический процесс, при
котором происходит
значительное истончение
поверхностного слоя
многослойного плоского
эпителия влагалищной части
шейки матки
макроскопически имеет вид
ярко-красных, иногда с
синеватым оттенком, легко
кровоточащих пятен
неправильной формы.
цвет обусловлен
просвечивающими сосудами,
которые располагаются в
подслизистом слое.
течение заболевания
хроническое.
15.
Клиника и диагностикаЖалобы больных не являются патогномоничными,
наличие их определяется обширностью
патологического процесса, характером
морфологических изменений шейки матки,
сопутствующими гинекологическими
заболеваниями. В основном это боли, бели,
контактные кровотечения. Существует
стандартный алгоритм обследования больных при
подозрении на заболевание шейки матки.
16.
После сбора жалоб и анамнеза проводятвизуальный осмотр шейки матки с помощью
влагалищных зеркал. При этом определяется ее
величина, форма (коническая, цилиндрическая),
форма наружного зева, различные патологические
состояния (разрывы, эктопии, выворот слизистой
цервикального канала и т.д.).
После визуального осмотра ШМ в зеркалах
необходим цитологичесий контроль (это скрининг
– не менее 2 раз в год) шпателем Эйра.
17.
Цитологический метод диагностики заключается вмикроскопическом исследовании мазков–отпечатков
с поверхности шейки матки. Материал получают с
трех участков: с поверхности влагалищной части
шейки, с переходной зоны, нижней трети
эндоцервикса (при наличии эктопии –
непосредственно с ее поверхности). Наибольшую
диагностическую информативность имеют такие
цитологические признаки, как клеточный и ядерный
полиморфизм, выраженная анизохромия, высокий
ядерно–цитоплазматический индекс.
Информативность метода – 60-70%.
18.
При выявлении изменений на шейкев план обследования входит:
1) Мазок на степень чистоты.
2) Бак. посев на условно-патогенные микроорганизмы.
3) Обследование на основные виды сексуальнотрансмиссивных инфекций, включая цитомегаловирус,
ВПЧ, ВПГ-2. При необходимости проводят
специфическую санацию обоих партнеров.
4) Важной является оценка иммунного статуса.
5) Влагалищное исследование, ректо-вагинальное
исследование, позволяющие определить конфигурацию
шейки (бочкообразная при раке С-канала), состояние
матки, придатков, наличие пристеночных образований,
состояние параметральной клетчатки.
19.
Следующим является кольпоскопия –осмотр шейки матки с увеличением в
десятки раз при помощи кольпоскопа.
В настоящее время существует несколько методик
кольпоскопического исследования:
Простая кольпоскопия.
Расширенная кольпоскопия.
Кольпоскопия через цветные фильтры.
Хромокольпоскопия.
Флюоресцентная кольпоскопия.
Кольпомикроскопия.
Цервикоскопия.
20.
Окончательно установить диагноз позволяет лишьморфологическое исследование прицельного
биоптата шейки матки. Морфологическое
исследование слизистой цервикального канала
показано при выявлении атипической
кольпоскопической картины или предраковых
заболеваниях шейки матки, а также при некоторых
доброкачественных кольпоскопических картинах.
УЗИ является вспомогательным методом при
обследовании шейки матки, позволяющим
определить толщину и структуру слизистой
цервикального канала, выявить включения,
патогномоничные для полипа шейки матки.
21.
ЛечениеПротивовоспалительное лечение при наличии
сопутствующего кольпита и цервицита;
Локальное воздействие на шейку матки:
1. Химическое – его применяют у нерожавших женщин.
Используется препарат «Солковагин».
2. Криохирургия – локальное замораживание
патологического очага.
3. Лазерохирургия – выпаривание, либо иссечение СО2лазером патологического очага.
4. Радиохирургический метод (сургитрон). Радиоволновое
воздействие на патологические очаги шейки матки.
5. Хирургический – ножевая ампутация шейки матки,
пластика шейки матки.
6. Электрохирургические: диатермокоагуляция,
диатермоконизация шейки матки.
22.
Местное применение биопрепаратов длявосстановления нормальной микрофлоры
влагалища, эубиотиков (ацилакт,
бифидумбактерин).
Стимуляция процессов регенерации МПЭ шейки
матки после деструкции патологического очага,
регуляция функции эндокринной и иммунной
системы.
23.
Рак шейки матки – этозлокачественная
эпителиальная опухоль
шейки матки,
занимающая первое место
среди раковых опухолей
женской половой сферы
других локализаций. Чаще
всего заболевание
встречается среди женщин
старше 40 лет.
24.
Этиология.Инфицирование вирусом
папилломы человека
Фоновые болезни
Механическое
повреждение шейки матки
Возраст ( 40 – 60 лет )
Сбой в иммунитете
Наследственность
Стрессы
Неправильное питание.
Ожирение.
Нехватка витаминов
Курение и алкоголь
25.
Клиника.Нарастающая слабость, утомляемость.
Быстрая потеря веса.
Длительно сохраняющаяся субфебрильная
температура, не превышающая 37,5° С.
Анемия и повышение СОЭ.
Бели носят жидкий, водянистый характер.
Патологические вагинальные кровотечения.
Кровотечения после полового акта,
спринцевания или вагинального осмотра
гинекологом.
Изменения характера и длительности
менструации.
Возникновение кровянистого отделяемого во
влагалище после наступления менопаузы.
Боль в области малого таза.
Боль во время полового акта.
26.
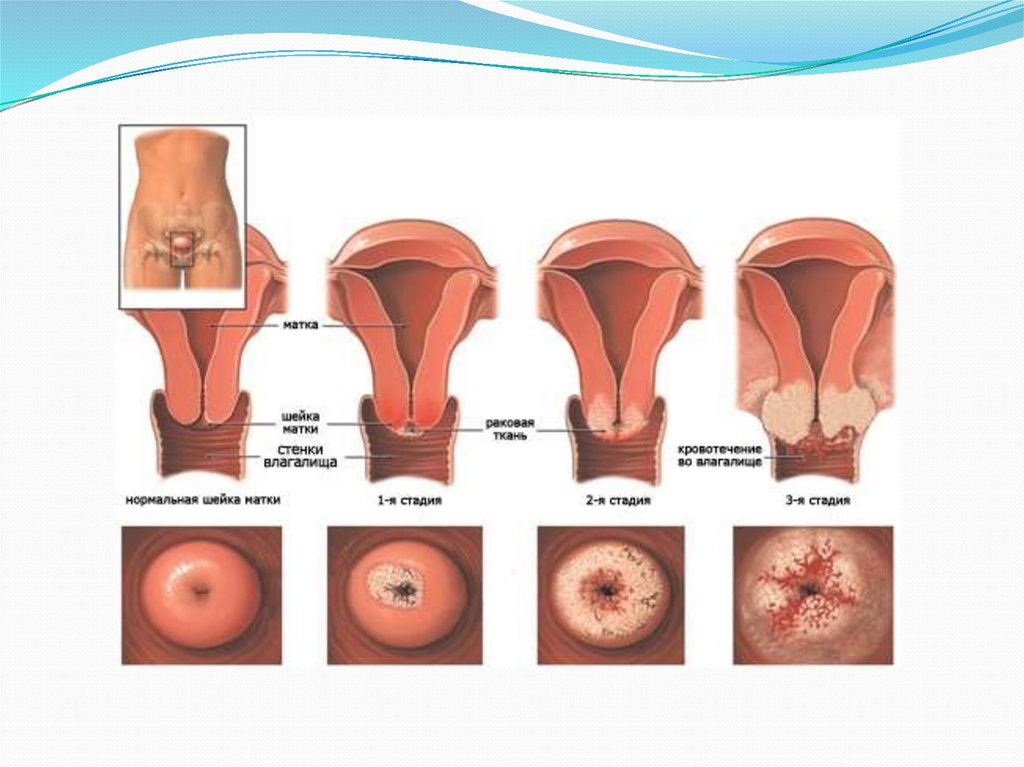
Стадии рака.0 стадия - эпителий перерождается полностью, но опухоль не прорастает
базальную мембрану эпителия.
I стадия - опухоль ограничена шейкой матки:
микроинвазивный рак шейки матки:
- глубина инвазии 3 мм и меньше (метастазы характерны для 1% случаев)
- глубина инвазии от 3 до 5 мм, диаметр опухоли от 7 до 10 мм (метастазы характерны
для 4-8%);
инвазивный рак шейки матки - глубина инвазии более 5 мм.
II стадия – опухоль распространяется за пределы шейки матки:
- инфильтрация параметрия с одной или обеих сторон, не доходящая до стенок таза
(параметральный вариант);
- инфильтрация верхней и средней трети влагалища (влагалищный вариант);
- эндотелиальный рак, переходящий на тело матки (маточный вариант).
III стадия - опухоль за пределами шейки матки:
- распространение инфильтрата на стенку таза (параметральный вариант);
- инфильтрация нижней трети влагалища (влагалищный вариант);
- изолированные метастазы у стенки таза при относительно малом первичном раке
шейки матки (стадия III - изолированные тазовые метастазы).
IV стадия - опухоль прорастает соседние органы или распространяется за пределы
малого таза.
27.
28.
Диагностика.Диагностику рака шейки матки
начинают с тщательного общего
осмотра больного, затем проводят
гинекологический осмотр со взятием
мазков с шейки матки .При
обнаружении измененных участков
слизистой оболочки выполняют
биопсию. Если, по данным
проведенного обследования заподозрен
рак шейки матки, то рекомендуется
выполнение кольпоскопии.
Кольпоскопия позволяет выявить при
осмотре участки слизистой с
предраковой и раковой патологией, и
провести биопсию. Диагностические
обследования могут дополняться также
УЗИ органов малого таза и брюшной
полости, компьютерной томографией и
магнитно-резонансной томографий.
29.
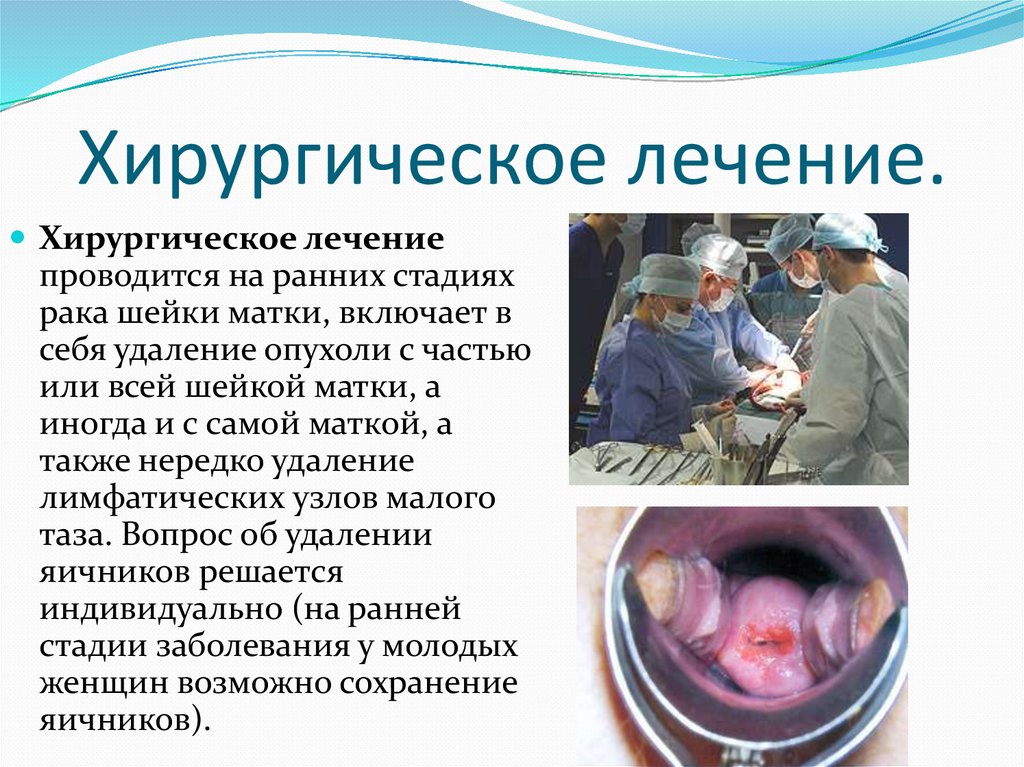
Хирургическое лечение.Хирургическое лечение
проводится на ранних стадиях
рака шейки матки, включает в
себя удаление опухоли с частью
или всей шейкой матки, а
иногда и с самой маткой, а
также нередко удаление
лимфатических узлов малого
таза. Вопрос об удалении
яичников решается
индивидуально (на ранней
стадии заболевания у молодых
женщин возможно сохранение
яичников).
30.
Лучевая терапия.Существуют два вида лучевой терапии рака шейки матки:
внешняя радиотерапия и внутренняя радиотерапия.
Внешняя лучевая терапия рака шейки матки:
Выполняется на амбулаторной основе и применяется
ежедневно в течение 4-6 недель. Внешняя лучевая терапия
использует рентгеновское излучение или гамма-лучи для
направления лечения на поврежденный участок тела.
Пациентки получают внешнее облучение в области таза.
Каждая процедура длится всего несколько минут и не
причиняет никакой боли.
Внутренняя лучевая терапия рака шейки матки:
Используется специальный имплантат (зерно, катетер или
стержень), содержащий радиоактивное вещество.
Имплантат вводится в матку через влагалище, и таким
образом производится лечение. Выполняется в условиях
стационара; по окончании процедуры пациентка
выписывается домой.
31.
Химиотерапия.Принцип химиотерапии основывается
на уменьшении объема раковых клеток и
торможении роста опухоли. Показанием
к химиотерапии являются II, III и IV
стадии рака шейки матки. Химиотерапия
применяться как отдельно, так и в
сочетании с лучевой терапией.
Как правило, при лечении рака шейки
матки IIA, IIB, IIIA, IIIB и IVA стадий
применяются цисплатин и 5фторурацил.
Для лечения более тяжелых стадий рака
(IVВ) и его рецидивов наиболее часто
используются следующие препараты:
митомицин
палситаксел
ифосфамид
32.
Профилактика.Профилактика рака шейки матки заключается в ограничении
факторов риска, способствующих этому заболеванию.
Раннее своевременное лечение предраковых заболеваний шейки
матки, таких как эрозии и дисплазии считаются основой
профилактики рака шейки матки.
Регулярное цитологическое исследование мазка шейки матки.
Регулярное проведение данного исследования почти всегда
помогает диагностировать аномальные изменения в клетках
эпителия шейки матки, прежде чем они станут злокачественными.
Своевременная диагностика подобных предраковых изменений и
их лечение могут предупреждать развитие рака. Крайне важно
после каждого патологического результата обращаться к
гинекологу.
Ограничение курения
У курящих женщин риск развития клеточных аномалий, которые
могут перерождаться в рак шейки матки, выше, чем у некурящих.
Причина этого явления еще не изучена до конца, но ограничение
курения может сократить риск развития рака шейки матки.
33.
Вакцинация.В 2006 году Фармацевтическая компания Мерк выпустила на
рынок вакцину «Гардасил», которая обеспечивает
профилактику развития рака шейки матки и генитальных
кондилом. Она защищает от четырех типов ВПЧ, которые
являются основными способствующими факторами рака
шейки матки. В течение шести месяцев вакцинация
проводится трижды. Гардасил рекомендуется применять у
девочек в возрасте 11 – 12 лет. Кроме того, вакцина применяется
с успехом и у женщин в возрасте от 9 до 45 лет. Исследования
данной вакцины подтвердили положительные результаты ее
профилактического действия.

























 Медицина
Медицина








