Похожие презентации:
Оценка эффективности и безопасности лекарственных средств при почечной и печеночной недостаточности
1.
Кафедра внутренних болезней,клинической фармакологии и нефрологии
Оценка эффективности и безопасности
лекарственных средств при почечной и
печеночной недостаточности.
Лекция
Лечебный факультет
Кафедра внутренних болезней ,
клинической фармакологии и
нефрологии СЗГМУ им. И.И.Мечникова
Доцент Лутаенко Е.А.
2.
Лабораторные синдромы поражения печени.Болезни печени сопровождаются рядом
лабораторных синдромов
При анализе результатов биохимического
исследования у больных с заболеваниями печени
целесообразно выделять четыре лабораторных
синдрома, каждый из которых в известной степени
соответствует определенным морфологическим и
функциональным изменениям в органе
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
3.
Лабораторные синдромы поражения печени.холестатический синдром (синдом холестаза)
цитолитический синдром
мезенхимально-воспалительный синдром
синдром малой печеночно-клеточной недостаточности
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
4.
Типы ферментов печениТИПЫ
ФЕРМЕНТЫ
Экскреторные
ЩФ, ЛАП, γ-ГТ
Секреторные
ХЭ, ЛДГ
Индикаторные:
- цитоплазматические
АЛТ, ЛДГ, γ-ГТ
- митохондриальные
ГлДГ
- митохондриально-цитоплазматические
АСТ
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
5.
6.
Холестатический синдром.• Холестатический синдром – это комплекс
клинических признаков, возникающих вследствие
нарушения синтеза, секреции и/или оттока желчи
на различных участках от гепатоцита, мембраны
гепатоцита до большого дуоденального сосочка
(БДС) двенадцатиперстной кишки.
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
7.
Классификация холестазаПо этиологическому признаку:
Внутрипеченочный
нарушение жизненно важной функции образования
желчи под действием лекарств, инфекционных
агентов, а также вследствие аутоиммунных,
метаболических или генетических факторов
Внепеченочный
• связан с нарушением оттока желчи, вызванным
механическими факторами
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
8.
Классификация холестазаПо уровню повреждения
Внутридольковый
холестаз вызывается недостаточной секрецией
желчи клетками печени и желчными канальцами
из-за повреждений клеточных органелл
Междольковый
холестаз связан с деструкцией и сокращением
числа малых междольковых протоков дуктул, дукт
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
9.
Этиология внутрипеченочного холестаза• В развитии холестаза важная роль отводится желчным кислотам,
обладающим выраженными поверхностно активными свойствами
• Желчные кислоты вызывают повреждение клеток печени и усиливают
холестаз. Их токсичность зависит от степени липофильности и
гидрофобности
• Под влиянием желчных кислот наблюдается повреждение мембран
митохондрий, что приводит к уменьшению синтеза АТФ, повышению
внутриклеточной концентрации Са2+, стимуляции кальции зависимых
гидролаз, повреждающих цитоскелет гепатоцита
• Желчные кислоты вызывают апоптоз гепатоцитов, аберрантную
экспрессию антигенов HLA I класса на гепатоцитах и HLA II класса на
эпителиальных клетках желчных протоков, которая может быть фактором
Клинические рекомендации
развития аутоиммунных реакций против гепатоцитов и желчных
протоков.
Российского общества
по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
10.
Синдром холестаза встречается• Нарушение образования желчи:
Вирусные поражения печени
Алкогольные поражения печени
Лекарственные поражения печени
Токсические поражения печени
Доброкачественный рецидивирующий холестаз
Нарушение микроэкологии кишечника
Холестаз беременных
Эндотоксемии
Циррозы печени
Бактериальные инфекции.
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
11.
Синдром холестаза встречается• Нарушение тока желчи:
Первичный билиарный цирроз
Первичный склерозирующий холангит
Болезнь Кароли (идиопатическое кистозное расширение
внутрипеченочных протоков)
Саркоидоз
Туберкулез
Лимфогранулематоз
Билиарная атрезия
Идиопатическая дуктопения
Клинические рекомендации
Реакция отторжения трансплантата
Российского общества по изучению печени
и Российской гастроэнтерологической
Болезнь "трансплантат против хозяина".
ассоциации по лечению осложнений
цирроза печени. 2019 г.
12.
Формирование симптомов холестаза• В основе формирования симптомов холестаза лежат
три фактора :
избыточное поступление желчи в кровь и ткани
уменьшение количества или отсутствие желчи в
кишечнике
воздействие компонентов желчи и ее токсических
метаболитов на печеночные клетки и канальцы.
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
13.
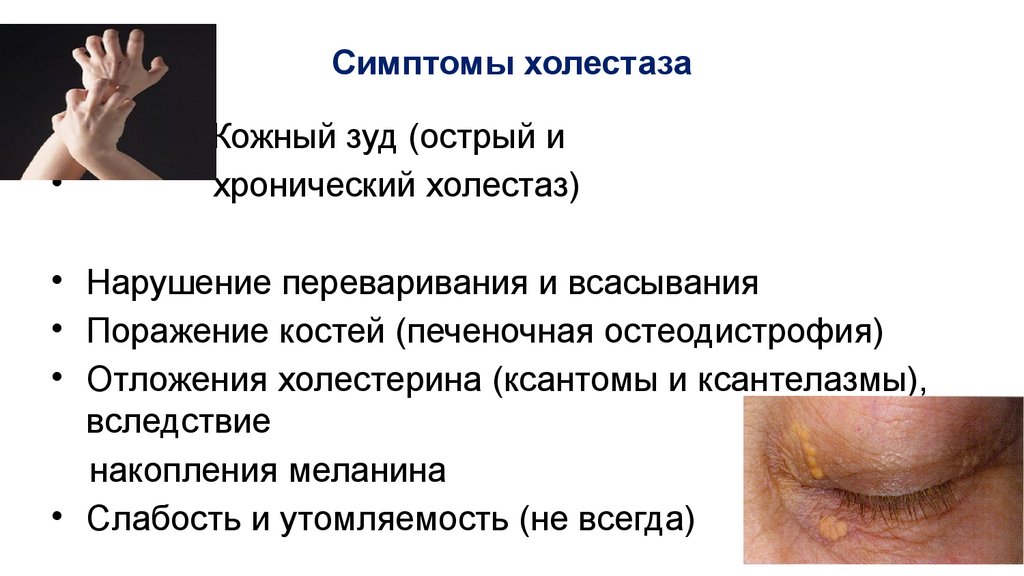
Симптомы холестазаКожный зуд (острый и
хронический холестаз)
• Нарушение переваривания и всасывания
• Поражение костей (печеночная остеодистрофия)
• Отложения холестерина (ксантомы и ксантелазмы),
вследствие
накопления меланина
• Слабость и утомляемость (не всегда)
14.
Диагностика
повышение щелочной фосфатазы
у-глутамилтранспептидазы
АсАТ, АлАТ
билирубина
лейцинаминопептидазаы, 5 - нуклеотидазы
повышается уровень холестерина
фосфолипидов
триглицеридов
липопротеинов, в основном за счет фракции липопротеинов низкой
плотности
• в сыворотке повышено содержание хенодезоксихолевой,
литохолевой и дезоксихолевой желчных кислот
• В моче обнаруживаются желчные пигменты, уробилин.
15.
Значение холестазаЖелчные кислоты,
накапливаясь при холестазе,
вызывают пролиферацию
холангиоцитов, активацию
фибробластов и стеллатных
клеток, стимулируя фиброгенез,
проводят к фиброзу печени.
(2009)
16.
Цитолитический синдром• Цитолитический синдром
(синдром нарушения целостности гепатоцитов)
• Обусловлен нарушением проницаемости клеточных
мембран
• Некрозом гепатоцитов
• Распадом мембранных структур
• Выходом в плазму ферментов
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
17.
Этиопатогенетические варианты цитолитическогосиндрома
1.Токсический (цитолитический) (прямое поражение
этиологическим агентом)
2. Иммунный (действие агента опосредуется
иммунопатологическими реакциями)
3. Гидростатический (желчная гипертензия, гипертензия в
системе печеночных вен)
4. Гипоксический («шоковая печень» и др.).
5. Опухолевый
6. Нутритивный (при дефиците энергоценности пищи или
Клинические рекомендации
отдельных компонентов питания - цистина, альфаРоссийского общества по изучению печени
и Российской гастроэнтерологической
токоферола и др.).
ассоциации по лечению осложнений
цирроза печени. 2019 г.
18.
Цитолитический синдром• при вирусных, лекарственных, токсических гепатитах
• острых повреждениях печени
• циррозе печени
• хроническом активном гепатите
• при быстро развивающейся или длительной
обтурационной желтухе
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
19.
Цитолитический синдром:основные маркеры
• АЛТ - аланинаминотрансфераза
– SGOT - serum glutamic oxaloacetic transaminase
• АСТ – аспартатаминотрансфераза
– SGPT - serum glutamic pyruvic transaminase
• ЛДГ - лактатдегидрогеназа (ЛДГ5)
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
20.
Цитолитический синдром:дополнительные маркеры
Альдолаза
Билирубин (прямой + непрямой)
Железо повышено
Медь
Ферритин
Витамин В12
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
21.
Коэффицент де РитисаАЛТ/АСТ
коэффицент определяется соотношением
АсАТ/АлАТ
отражает степень тяжести поражения печени
норма - 1,3-1,4
22.
АСТ/АЛТАлкогольный гепатит
>2 (ср. 2,6)
Болезнь Вильсона
>4
НАСГ
< 1,3 (cр.0,9)
При дифференциации АСГ и НАСГ (чувствительность 87%,
специфичность 84%).
Повышение коэффициента Де Ритиса более 1,4
(преимущественно за счет АсАТ) наблюдается при
тяжелых поражениях печени с разрушением
большей части печеночной клетки .
При острых процессах, разрушающих мембрану
клетки и не затрагивающих глубинные структуры
печеночной клетки, коэффициент Де Ритиса
23.
Синдром малой печеночно-клеточной недостаточности.• Синдром малой печеночно-клеточной
недостаточности – это группа биохимических
признаков, свидетельствующих о значительном
снижении различных функций печени, в первую
очередь синтетической.
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
24.
Клинические проявления• Лихорадка
• Снижением массы тела
• Желтуха
• Геморрагический диатез
• Внепеченочные знаки: «печеночный язык»,
«печеночные ладони», «сосудистые звездочки»,
изменение ногтей, оволосения, гинекомастия
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
25.
Морфологические характеристики• дистрофические изменения гепатоцитов
• значительное уменьшение функциональной
паренхимы печени
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
26.
Лабораторные признаки синдрома малойпеченочно-клеточной недостаточности
понижение активности холинэстеразы в плазме крови
уменьшение содержания в сыворотке крови протромбина
гипоальбуминемия и (реже) гипопротеинемия
уменьшение содержания V и VII факторов свертывания крови
уменьшение концентрации холестерина
гипербилирубинемия (преимущественно за счет увеличения свободного
билирубина)
• повышение в крови уровня трансаминаз (АсАТ, АлАТ)
• повышение в крови печеночно-специфических ферментов - фруктозо-1фос-фатальдолазы, сорбитдегидрогеназы, орнитинкарбамилтранс-феразы
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
27.
Воспалительный синдром• Воспалительный синдром - мезенхимально-воспалительный
синдром свидетельствует об активности патологического
процесса в печени
• Обусловлен развитием в печени так называемого иммунного
воспаления: сенсибилизацией иммунокомпетентной ткани,
активацией ретикулогистиоцитарной системы, инфильтрацией
портальных протоков и внутридольковой стромы
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
28.
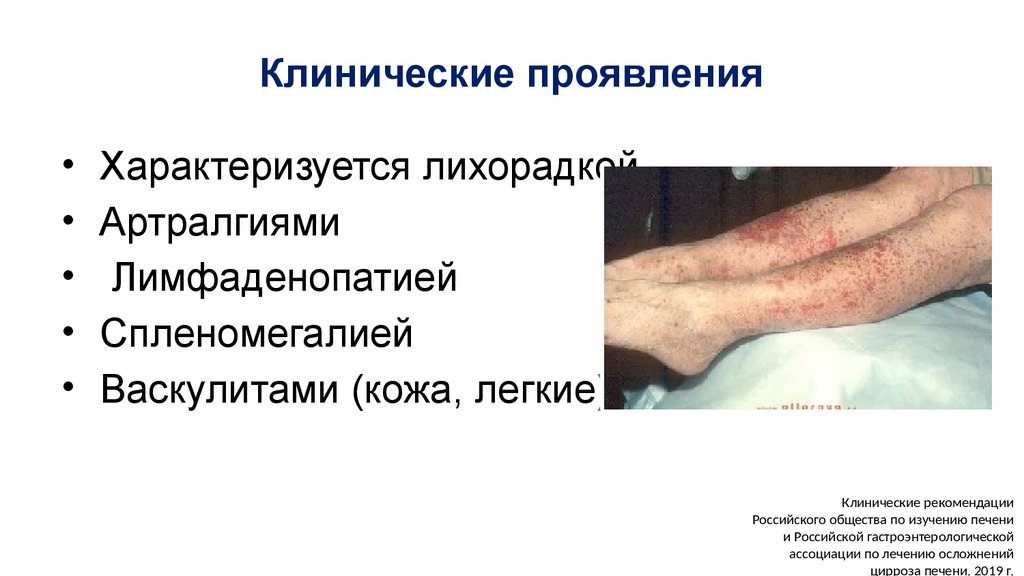
Клинические проявления• Характеризуется лихорадкой
• Артралгиями
• Лимфаденопатией
• Спленомегалией
• Васкулитами (кожа, легкие)
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
29.
Морфологические характеристики.• активацией и пролиферацией лимфоидных и
ретикулогистиоцитарных клеток
• внутрипеченочной миграцией лейкоцитов
• усилением фиброгенеза
• формированием активных септ с некрозами вокруг
них
• васкулитами
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
30.
Лабораторные признаки воспалительногосиндрома
• повышение уровня γ-глобулинов сыворотки, нередко в сочетании с
гипопротеинемией
• изменение белково-осадочных проб (тимоловой, сулемовой
повышение)
• появление неспецифических маркеров воспаления - повышение СОЭ,
увеличение серомукоида, появление С-реактивного белка
• повышение в крови неспецифических антител - к ДНК,
гладкомышечным волокнам, митохондриям, микросомам,
печеночному липопротеиду; появление LE-клеток
• изменение количества и функциональной активности Т- и Влимфоцитов и их субпопуляций - изменение реакции бластной
трансформации лимфоцитов (БТЛ)
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
31.
Лабораторные признаки воспалительногосиндрома
• повышение уровня IgG, IgM, IgA
повышение концентрации IgM
характерно для первичного билиарного цирроза
повышение концентрации IgG
характерно для активного хронического гепатита
повышение концентрации IgA
харктерно для алкогольного поражения печени
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
32.
Цирроз печени.• Цирроз печени (ЦП) по определению ВОЗ – это диффузный
процесс, характеризующийся фиброзом и трансформацией
нормальной структуры органа с образованием узлов.
• Цирроз печени — патологическое состояние,
характеризующееся диффузным разрастанием
соединительнотканных волокон с образованием фиброзных
септ, узлов гиперрегенерации печеночной ткани, состоящих
из функционально незрелых гепатоцитов, что приводит к
изменению архитектоники органа и развитию псевдодолек.
Клинические рекомендации
Российского общества по изучению печени
и Российской гастроэнтерологической
ассоциации по лечению осложнений
цирроза печени. 2019 г.
33.
Шкала Child-Turcotte-Pugh.Шкала применяется для оценки тяжести цирроза печени
34.
Фармакокинетика ЛС при заболеванияхпечени
• Печень –основной орган, метаболизирующий лекарственные
препараты
• При заболеваниях печени возможно:
изменение эффекта первого прохождения
нарушение активации пролекарств или увеличение системной
биодоступности препаратов, инактивируемых печенью
увеличение периода полувыведения ЛС, приводящее к
повышению риска развития токсических осложнений
лекарственной терапии
нарушение механизмов метаболизма ЛС, активация
альтернативных путей метаболизма, что приводит к появлению
токсических соединений
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
35.
Фармакокинетика ЛС при заболеванияхпечени
Метаболизирующиеся в печени ЛС ( таких большинство)
подразделяются на 2 группы
Лекарственные средства с высоким печеночным клиренсом . Для
них характерна высокая степень извлечения из крови, что
обусловлено значительной активностью (емкостью)
метаболизирующих их ферментных систем. Так как эти ЛС
быстро и легко метаболизируются в печени, их печеночный
клиренс определяется величиной и скоростью кровотока
Лекарственные средства с низким печеночным клиренсом. Их
печеночный клиренс зависит не от скорости печеночного
кровотока, а от активности ферментов и степени связывания ЛС
с белками крови
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
36.
Фармакокинетика ЛС при заболеванияхпечени
При приеме внутрь ЛС с высоким печеночным клиренсом
всасываются в тонкой кишке и через систему воротной вены
поступают в печень, где подвергаются активному метаболизму на
50-80% еще до поступления в системное кровобращение. Это
явление называется пресистемной элиминацией или эффектом
первого прохождения. Такие препараты имеют низкую
биодоступность при приеме внутрь, в то время как абсорбция их
может составлять почти 100%
Эффект первого прохождения характерен для ЛС :
ацетилсалициловая кислота, верапамил, кортизон, лабеталол,
лидокаин, морфин, метопролол, метоклопрамид, органические
нитраты
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
37.
Фармакокинетика ЛС при заболеванияхпечени
• Нарушение функции печени по разному влияют на клиренс
ЛС.
• При циррозах печени в основном снижается печеночный
клиренс ЛС
• При активном гепатите возможны противоположные
изменения клиренса ЛС из групп препаратов с высоким и
низким печеночным клиренсом, связанные с нарушением
скорости печеночного кровотока (диазепам и теофиллин)
• Обструкция желчевыводящих путей может иметь значение для
препаратов, имеющих билиарную экскрецию
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
38.
Фармакокинетика ЛС при заболеванияхпечени
• Нарушения функции печени приводят к изменению
биодоступности ЛС с высоким печеночным клиренсом на этапе их
абсорбции
• Пример : увеличение биодоступности при пероральном
применении может у больных с циррозом печени за счет:
Снижения пресистемного метаболизма при первичном
прохождении препаратов через печень вследствие печеночноклеточной недостаточности
Наличия шунтирующего кровотока и портокавальных анастомозов,
по которым препарат поступает в системное кровообращение ,
минуя печень. Повышается биодоступность пероральных форм
препаратов с высоким пресистемным метаболизмом
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
39.
Фармакокинетика ЛС при заболеванияхпечени
• Заболевания печени могут стать причиной изменения объема
распределения ЛС
• Из-за снижения функции синтеза белков уровень альбуминов в крови
уменьшается
• Это приводит к уменьшению связывания ЛС с альбуминами и
возрастанию свободной фракции ЛС
• В результате увеличивается объем распределения и возрастает клиренс
• Наряду с этим, при снижении метаболизирующей способности печени
(цирроз) уменьшается печеночный клиренс не связанного с белками
препарата
• В итоге увеличивается период полувыведения, повышается
концентрация препарата и возникают фармакодинамические эффекты
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
40.
Повреждения печени, индуцированныелекарственными препаратами
- Нарушения функции или структуры печени,
вызванные применением лекарственных препаратов
- Относятся к серьезным осложнениям лекарственной
терапии
Гепатотоксичность – термин, отражающий прямой
токсический механизм лекарств, вызывающий
повреждение печени.
41.
Данные статистики• Лекарственные поражения печени могут вызвать около 1000
препаратов (описанные, документированные случаи)
• За с 1983 – 2015гг (32 года) в связи с гепатотоксичностью отозваны с
рынка только 11 лекарственных средств
• Гепатотоксические реакции отмечаются у 1,4% пациентов, получающих
лекарственную терапию
• 13,9 -19,1 случаев на 100000 назначений
• По обзору N.Chalasani (2015г) – во Франции истинное число
лекарственных поражений превышает официально
задокументированное в 16 раз
42.
Лекарственные поражения печени• составляют около 10% всех побочных реакций, связанных
с применением фармакологических препаратов
Причиной госпитализации по поводу желтухи у 2-5%
больных является употребление лекарств
У лиц старше 40 лет в 40% случаев причиной развития
гепатита и в 25% фульминантной печеночной
недостаточности становится употребление
фармакологических средств
Смертность при острых лекарственных поражениях печени
составляет от 10 до 50 % Клинические рекомендации. Лекарственные поражения печени. 2019.
43.
Наиболее распространенные потенциальногепатотоксичные лекарственные препараты
• Парацетомол (США, Великобритания – 40-50% всех случаев
фульминантной печеночной недостаточности)
Для России актуальность ниже
• НПВС
• Антибиотики
• Противотуберкулезные препараты
• Противоопухолевые препараты
• БАД и фитопрепараты
Lee, 2003; Reuben,
2019
44.
Биологические добавки• Нарастание числа лекарственных поражений печени в
результате употребления БАД – на 20% за последние
10 лет (коррекция веса, экстракты зеленого чая)
• Причина от 16 до 72% всех ЛПП (наибольшая частота
в Корее)
• Частота фульминантной печеночной недостаточности
достигает 10% на фоне приема БАД
45.
Антибиотики• Макролиды 3,6 на 100.000 назначений
(преимущественно холестатический гепатит)
• Амоксициллин -1,7
• Амоксициллин/клавулонат
31,9 – при краткосрочном применении
94,8 – при длительном приеме
Желтуха 9,91 на 100.000 назначений
Tulkens PM, Arvis P, Kruesmann F. Moxifloxacin safety. An analysis of 14 years of clinical
data. Drugs R D 2012; 12: 71-100.
46.
НПВС• В среднем 1 случай на 10 тыс. пациенто-лет
применения НПВС
• Диклофенак 2,4 случая на 100 тыс. пациенто-лет
применения (риск ЛПП в 4 раза выше по сравнению с
пациентами, не принимающими диклофенак)
• Нимесулид 100 случаев на 100 тыс. пациенто-лет
применения
Буеверов, Галимова, 2014
47.
Гепатотоксичность протипоопухолевыхпрепаратов
• Цитарабин 44 – 100%
• Флуородезоксиуридин 42-100%
• Нитрозомочевина 15- 67%
• Таксаны 33%
• Гемтузумаб 31%
• Метотрексат 10-30%
• Пентостатин 19%
• Препараты платины 15%
• Циклофосфамид+метотрексат+5-фторурацил – 77%
Floyd, 2010
48.
Перечень некоторых лекарственных препаратов с наиболеевыраженным гепатотоксичным действием и механизмами повреждения
-Антибиотики
гепатоцитов
Синтетические
- тетрациклинового
ряда (доксициклин..),
-Аналоги нуклеотидов
(зидовудин..)
-Парацетамол
-Салицилаты
-Кокаин
Цитостатики
Ретионоиды
Мышьяк
эстрогены,
Препараты железа -Антагонисты кальция
- Фосфоорганические -Амиодарон
-Противомалярийные
соединени
средства
ФИБРОЗ гепатоцитов
Некроз гепатоцитов
III зоны ацинуса
Стеатогепатит
(жировая дистрофия
печени)
Некроз гепатоцитов
I зоны ацинуса
Клинические рекомендации. Лекарственные поражения печени. 2019.
49.
Основные механизмы лекарственного пораженияпечени
нарушение метаболических процессов в гепатоците
токсическая деструкция клеточных структур
индукция иммунных реакций
обострение имевшегося гепатоцеллюлярного поражения
Канцерогенез
нарушение кровоснабжения гепатоцитов
Клинические рекомендации. Лекарственные поражения печени. 2019.
50.
Лекарственный стеатогепатитДерматология
Кардиология
Антагонисты
кальция
Амиодарон
Противогрибко
вые препараты
кетоконазол,
тербинафин
Гинекология
Фтизиатрия
Синтетические
эстрогены
Изониазид
Рифампицин
Стрептомицин
Канамицин
Клинические рекомендации. Лекарственные поражения печени. 2019.
51.
Рекомендации.• У больных с заболеваниями печени уменьшается печеночный
клиренс и увеличивается биодоступность ЛС: необходимо снижать
дозы ЛС
• При поражениях печени усиливается токсическое влияние многих
ЛС на ЦНС и резко возрастает частота энцефалопатий
• При заболеваниях печени некоторые ЛС либо противопоказаны,
либо применять с осторожностью не только в связи с нарушениями
фармакокинетики, но и из-за усиления побочных эффектов
• Это относится: к барбитуратам, наркотическим анальгетикам,
ингибиторам моноаминоксидазы, фенотиазинам, андрогенным
стероидам
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
52.
Правила назначения ЛС при нарушениифункции печени
• Определить, в какой степени ЛС метаболизируется и элиминируется
печенью (нужна или нет коррекция дозы)
О высоком печеночном клиренсе свидетельствуют высокие значения
показателя первого прохождения через печень и низкая биодоступность
(<40%).
• К таким ЛС относятся антидепрессанты, наркотические анальгетики,
статины, антипсихотики, блокаторы медленных кальциевых каналов,
нитраты, многие β-адреноблокаторы, если вы встретили в инструкции к
ЛС фразу «обладает эффектом первого прохождения», дозу ЛС нужно
снизить
• ЛС может метаболизироваться в печени и не обладать «эффектом
первого прохождения». «метаболизируется до неактивных метаболитов
в печени», значит ,что
при фармакология:
патологии
печени
дозу
такого
ЛС
Клиническая
учебник
/ Кукес, В.Г/;
под ред.
В.Г. Кукеса,
Д.А.также
Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
необходимо снизить.
53.
Правила назначения ЛС при нарушении функциипечени
• Рассмотреть возможность использования ЛС с аналогичными
фармакологическими эффектами (из той же
фармакологической группы), не подвергающемся
метаболизму в печени. Например, если необходимо
назначить β-адреноблокатор пациенту с циррозом печени, то
в данном случае предпочтение надо отдать препарату,
который не метаболизируется в печени, т.е. атенололу.
• Если альтернатива невозможна, необходимо провести
коррекцию дозы ЛС. С этой целью определяют степень
снижения печеночной функции (Шкала Child-Turcotte-Pugh)
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
54.
Шкала Чайлд-ПьюКлиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
55.
Правила назначения ЛС при нарушении функциипечени
• Коррекция дозы ЛС при заболеваниях печени,
основанная на оценке белоксинтезирующей функции
(по уровню альбумина плазмы крови)
• Если концентрация альбумина в сыворотке крови
меньше чем 30 г/л, то дозу уменьшают на 50% для
ЛС, обладающих «эффектом первого прохождения»,
и на 25% для ЛС, не обладающих «эффектом
первого прохождения»
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
56.
Пример
• РЕШЕНИЕ
Необходимо рассчитать
Определяем функцию печени по шкале
поддерживающую дозу
Чайлда-Пью: 10 баллов, что
метилпреднизолона для пациента 45 лет,
соответствует классу С
страдающего аутоиммунным циррозом
(декомпенсированный цирроз).
печени и гемолитической анемией. У
Следовательно, среднюю
пациента при осмотре сознание ясное,
поддерживающую дозу
кожные покровы желтушны, умеренный
метилпреднизолона для лиц с
асцит. При обследовании выявлено:
нормальной функцией печени
гемоглобин 91 г/л, гематокрит 30%,
необходимо уменьшить на 50-75%.
билирубин 60 мкмоль/л, альбумин 31 г/л,
Поскольку метилпреднизолон не
протромбиновое время 48%. Препарат
обладает «эффектом первого
метаболизируется в печени, а
прохождения», уменьшим дозу на 50%.
поддерживающая доза составляет 4-12
Доза поддерж. = 8 мг - (8 мг × 0,5) = 4 мг.
мг в сутки, т.е. средняя поддерживающая
Коррекция дозы ЛС с «эффектом первого
доза для лиц с нормальной функцией
прохождения» при заболеваниях печени
с учетом биодоступности ЛС: Доза = Доза
печени - 8 мг в сутки.
здорового х биодоступность / 100%.
57.
Хроническая болезнь почек.58.
Хроническая болезнь почекХБП (chronic kidney disease – CKD) – это
персистирующее в течение трех месяцев или более
поражение органа вследствие действия различных
этиологических факторов, анатомической основой
которого является процесс замещения нормальных
анатомических структур фиброзом, приводящий к его
дисфункции
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
59.
Распространенность ХБП в России• Признаки хронической болезни почек отмечаются
более чем у 1/3 больных с хронической сердечной
недостаточностью
• снижение функции почек наблюдается у 36% лиц в
возрасте старше 60 лет
• 16% случаев у лиц трудоспособного возраста
снижение функции почек
• при наличии сердечно‐сосудистых заболеваний
частота возрастает до 26%
Клинические рекомендации 2021г.
60.
Факторы риска ХБПКлинические рекомендации 2021г.
61.
Критерии ХБП• наличие любых клинических признаков, указывающих на
повреждение почек и персистирующих не менее трех месяцев
и/или
• снижения СКФ < 60 мл/мин/ 1,73 м2, сохраняющееся в течение
трех и более месяцев, вне зависимости от наличия других
признаков повреждения почек
• наличие признаков необратимых структурных изменений органа,
выявленных однократно при прижизненном морфологическом
исследовании органа или при его визуализации.
Клинические рекомендации 2021г.
62.
Признаки повреждения почек.Изменения в биохимических анализах крови
(креатинин, мочевина, злектролитные нарушения)
Изменения в анализах мочи ( альбуминурия
(скорость экскреции альбумина с мочой ≥ 30 мг/24 ч,
отношение альбумин/креатинин мочи ≥ 30 мг/г (≥ 3
мг/ммоль), протеинурия, гематурия, лейкоцитурия)
Изменения структуры почек (УЗИ, рентгеновские,
радиоизотопные методы визуализации)
Биопсионные данные
Трансплантация почки в анамнезе
Клинические рекомендации 2021г.
63.
Методы оценки функции почек.Определение креатинина сыворотки
Определение скорости клубочковой фильтрации
Оценка экскреции альбумина с мочой
Клинические рекомендации 2021г.
64.
Определение креатинина сывороткиКонцентрация креатинина зависит от продукции, секреции,
внепочечной экскреции Кр.
Кр. свободно фильтруется в клубочках, но и секретируется
в проксимальных канальцах, количество Кр.
экскретируемого в мочу – сумма профильтрованного и
экскретируемого креатинина
Клиренс креатинина всегда выше СКФ около 10% до 40% у
здоровых лиц
Повышенный креатинин сыворотки не является
чувствительным показателем снижения СКФ.
Клинические рекомендации 2021г.
65.
Почечная экскрецияОсновные механизмы почечной экскреции
Клубочковая фильтрация
Канальцевая секреция
Канальцевая реабсорбция
Для ЛС, у которых основной путь выведения почки, режим
дозирования можно откорректировать по клиренсу
креатинина, т.к. клиренс эндогенного креатинина
практически равен клубочковой фильтрации почек
• Креатинин – обычный компонент плазмы крови, который
образуется из креатинина фосфата в мышцах
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
66.
СКФ по MDRD формуле(мл/мин/1,73 м2)• СКФ по MDRD формуле (мл/мин/1,73м2)=
186× (Кр.сыворотки,мг/дл) -1,154 × (возраст,
годы) -0,203
для женщин результат умножают на 0,742
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
67.
Определение скорости клубочковойфильтрации
• Формула CKD-EPI (мл/мин/1,73 м2)
Для мужчин: СКФ* = 141×min (Scr**/0,9), 1)-0,411 × max
(Scr**/0,9), 1)-1,209 × 0,993Возраст
Для женщин: СКФ* = 144×min (Scr**/0,7), 1)-0,329 ×
max (Scr**/0,7), 1)-1,209 × 0,993Возраст
**креатинин сыворотки, мг/дл
• Chronic Kidney Desease Epidemiology Collaboration
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
68.
Проба Реберга -ТарееваНестандартные размеры тела
Выраженное ожирение или истощение (ИМТ <15 и > 40 кг/м2
Беременные
Заболевания скелетной мускулатуры (миодистрофиии)
Быстрое снижение функции почек (острый,
быстропрогрессирующий ГН, острое почечное повреждение)
Необходимость назначения токсичных препаратов, выводимых
почками (например, химиотерапия) для определения безопасной
дозы
При решении вопроса о начале заместительной почечной терапии
Больные с почечным трансплантантом
69.
Мочевая экскреция альбумина• Оптимальная или незначительно повышенная (А1) –
суточная экскреция альбумина < 10-29 мг/сут
• Высокая (А2) - суточная экскреция альбумина 30-299
мг/сут
• Очень высокая (А3) - суточная экскреция альбумина 300 -1999* мг/сут
• Нефротическая (А4) - ≥ 2000 ** мг/сут
Примечание: * – соответствует суточной протеинурии ≥0,5 г; ** – соответствует
суточной протеинурии ≥3,5 г.
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
70.
Классификация хроническойболезни почек (NKF, USA)
Стадия
Характеристика
СКФ
Мероприятия
I
Поражение почек с
нормальной или
повышенной СКФ
90
Диагностика и лечение основного заболевания
для замедления темпов прогрессирования и
снижения риска развития сердечно-сосудистых
осложнений
II
Поражение почек с
умеренным снижением СКФ
60-89
Те же мероприятия. Оценка скорости
прогрессирования.
III
Средняя степень снижения
СКФ
30-59
Выявление и лечение осложнений.
Малобелковая диета.
IV
Выраженная степень
снижения СКФ
15-29
Подготовка к почечной заместительной терапии.
V
Почечная недостаточность
15
Почечная заместительная терапия.
71.
Стратификация стадий ХБП по уровню СКФНациональные рекомендации 2021 г.
Стадия
Стадии по
СКФ,
описание
и границы
(мл/мин/
1,73м2)
Обозначение
СКФ
Характеристика
С1
90
Высокая или оптимальная
С2
60-89
Незначительно снижена
С 3А
45-59
Умеренно снижена
С 3Б
30-44
Существенно снижена
С4
15-29
Резко снижена
С5
15
Терминальная почечная недостаточность
72.
Соответствие стадий ХБП кодировке МКБ-10Стадия не уточнена
N 18.9
Национальные рекомендации. Хроническая болезнь почек: основные принципы
73.
Все пациенты с ХБП должны получатьингибиторы ангиотензин- превращающего
фермента (ИАПФ) или антагонисты рецепторов
ангиотензина II (АРА II)
Уровень доказанности А.
Функциональное состояние почек и прогнозирование сердечно- сосудистого риска
Рекомендации Комитета экспертов Всероссийского научного общества
кардиологов и Научного общества нефрологов России , 2021
74.
Принципы применения ИАПФ у больныхс хронической патологией почек
• лечение ИАПФ следует начинать при выявлении
микроальбуминурии или протеинурии даже при
нормальном уровне АД;
• начинать терапию с небольшой дозы препарата,
постепенно наращивая ее до максимально
эффективной;
• при лечении ИАПФ обязательно соблюдение
низкосолевой диеты (не более 5 г соли в сутки)
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
75.
Принципы применения ИАПФ у больныхс хронической патологией почек
• терапию ИАПФ проводить под контролем
уровня АД, креатинина и калия сыворотки
крови;
• соблюдать осторожность в лечении ИАПФ у
пожилых больных с распространенным
атеросклерозом (учитывая опасность
двухстороннего стеноза почечных артерий).
Национальные рекомендации. Хроническая болезнь почек: основные принципы
скрининга, диагностики, профилактики и подходы к лечению. 2021г.
76.
Классификация ингибиторов АПФ по химической структуре1 группа: препараты, содержащие сульфгидрильную группу
(каптоприл, зофеноприл, алацеприл и др.)
2 группа: препараты, содержащие карбоксильную группу
(эналаприл, лизиноприл, периндоприл и др.)
3 группа: препараты, содержащие фосфинильную группу
(фозиноприл, церонаприл)
4 группа: препараты, содержащие гидроксамовую группу
(идраприл)
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
77.
Классификация ингибиторов АПФ по биологическойактивности
1 группа: препараты, обладающие непосредственной
биологической активностью (лекарства) –
каптоприл, лизиноприл, либензаприл, церонаприл
2 группа: препараты, не обладающие непосредственной
биологической активностью (пролекарства) эналаприл, периндоприл, фозиноприл и др.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А. Сычева. – 5-е
изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
78.
Фармакокинетическая классификация ингибиторов АПФ(по L.Opie, 1994 с дополнениями Б.А. Сидоренко, М.В. Савченко, Д.В. Преображенского, 2000 г.)
Класс I.
Липофильные лекарства
(каптоприл, алацеприл, альтиоприл)
Класс II. Липофильные пролекарства
II А. Препараты с преимущественно почечной
элиминацией (эналаприл, квинаприл, беназеприл,
цилазаприл, периндоприл)
II В. Препараты с двумя основными путями элиминации
(рамиприл, фозиноприл, моэксиприл)
II С. Препараты с преимущественно печеночной
элиминацией (трандолаприл, спираприл)
Класс III. Гидрофильные препараты
Клиническая фармакология: учебник /
(лизиноприл, либензаприл, церонаприл)
Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. :
Класс IV. Двойные ингибиторы металлопротеиназ
ГЭОТАР-Медиа, 2020. - 1024 c.
(алатриоприл, миксанприл, омалаприл)
79.
Классификация АРА II по химическойструктуре.
• Бифениловые производные тетразола (лозартан,
ирбесартан, кандесартан, тазосартан)
• Небифениловые нететразоловые соединения
(эпросартан, телмисартан)
• Негетероциклические соединения (вальсартан)
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г.
Кукеса, Д.А. Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа,
2020. - 1024 c.
80.
Классификация АРА II по биологическойактивности.
• Активные лекарственные формы
(вальсартан, ирбесартан, телмисартан,
эпросартан)
• Пролекарства (лозартан, кандесартан,
тазосартан)
Клиническая фармакология: учебник /
Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. :
ГЭОТАР-Медиа, 2020. - 1024 c.
81.
Фармакокинетика ЛС при почечнойнедостаточности.
• Нарушение выведения лекарственного вещества или
его метаболитов привести к интоксикации
• Чувствительность к некоторым ЛС возрастает, даже
если их выведение не нарушено
• Пациенты с ХБП плохо переносят многие побочные
эффекты
• Некоторые ЛС теряют эффективность при снижении
функции почек
Клиническая фармакология: учебник / Кукес, В.Г/; под ред.
В.Г. Кукеса, Д.А. Сычева. – 5-е изд., испр. и доп. – М. :
ГЭОТАР-Медиа, 2020. - 1024 c.
82.
Фармакокинетика ЛС при почечнойнедостаточности.
К основным факторам, определяющим необходимость
уменьшения дозировки при ХБП относятся:
Почечный путь экскреции лекарственных средств
Высокая степень экскреции ЛВ в неизменном виде
Высокая токсичность ЛС
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
83.
Правила назначения ЛС при нарушении функциипочек
• Важным фармакокинетическим параметром, на который следует обратить
внимание при расчете дозы, становится доля препарата, выводимая
почками в неизмененном виде или в виде активных метаболитов (так
называемая почечная фракция – fu). С помощью этого показателя
рассчитывается доза ЛС при почечной недостаточности
• ЛС с узким терапевтическим диапазоном, которые выводятся почками в
неизмененном виде более чем на 50%
• ЛС, не считающихся ЛС с узким терапевтическим диапазоном, которые
выводятся в неизмененном виде более чем на 75%. Для расчета дозы ЛС
в первую очередь необходимо оценить почечную функцию. Для этого
рассчитывают показатель клиренса креатинина.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
84.
Целевой уровень АД при ХБПХБП 1-5 без СД
ХБП 1-5 с СД
ХБП 5Д
ХБП Т
Альбуминурия, мг/сут
(категория)
<30 (А1)
30-300 (А2)
>300 (А3)
<30 (А1)
≥30 (А2-А3)
Целевое АД
< 140/90
< 130/80
< 130/80
< 140/85
< 130/80
< 140/90
< 130/80
во всех перечисленных клинических ситуациях не рекомендуется
добиваться снижения систолического АД до уровня < 120 мм рт. ст. и
диастолического АД до уровня < 70 мм рт. ст.
СД – сахарный диабет, ХБП 5Д – больные, получающие лечение диализом,
ХБП Т – больные с пересаженной почкой
Клинические рекомендации 2021г.
85.
Лечение• У пациентов с ХБП С5Д с остаточным диурезом
рекомендуется применять иАПФ или БРА с целью
максимально длительного сохранения остаточной функции
почек (Уровеньубедительности рекомендаций B уровень
достоверности доказательств – 1)
• Показано, что применение иАПФ или БРА у пациентов,
начинающих лечение диализом (особенно, перитонеальным),
позволяет боле длительно сохранять диурез, что дает
определенные преимущества при проведении ЗПТ
Клинические рекомендации 2021г.
86.
Лечение• У пациентов с ХБП С3-С5 и явной протеинурией
(>500 мг/24ч или 500 мг/г) рекомендуется дополнять
лечение препаратами, блокирующими РАС (иАПФ
или БРА), #пентоксифиллином (таблетки, 400-1200
мг/сут, 2-24 мес., для достижения более выраженного
антипротеинурического эффекта
и замедления снижения СКФ
Клинические рекомендации 2021г.
87.
ДиуретикиПациентам с СКФ > 30 мл/мин показано назначение
тиазидных диуретиков (индапамид, гтдрохлортиазид)
при СКФ < 30 мл/мин – петлевых диуретиков
(фуросемид, торасемид) 1- 2 раза в сутки, либо их
комбинация с тиазидными
• использование антагонистов альдостерона
(спиронолактон** или эплеренон) у пациентов ХБП
С1-С3, АГ и градацией альбуминурии ≥А2 для
снижения АД и мочевой экскреции белка
Клинические рекомендации 2021г.
88.
Хроническая болезнь почек в рекомендациях по дислипидемиям(ESC 2021)
ХБП – эквивалент ИБС по СС риску
ХБП (СКФ <60 мл/мин/1.73 м2) – категория очень
высокого СС риска
Терапевтическая цель: ЛНП <1.8 ммоль/л (<70 мг/дл)
Средство достижения цели:
-статины в монотерапии или комбинации
ESC/EAS Guidelines for the management of dyslipidaemia European Heart Journal (2021) 32:1769–1818
KDOQI clinical practice guidelines for Managing Dyslipidemias in CKD. Am. J. of kidney disease. VOL 41, NO 4, SUPPL 3, APRIL 200
89.
Коррекция дозы статинов при ХБППрепарат
СКФ 60-90
мл/мин/1.73 м2
СКФ 15-59
мл/мин/1.73 м2
СКФ <15
мл/мин/1.73 м2
Примечания
Аторвастатин
нет
нет
нет
Флувастатин
нет
Не определено
Не определено
дозу до ½ при СКФ <30
мл/мин/1.73 м2
Ловастатин
нет
до 50%
до 50%
¯ дозу до ½ при СКФ <30
Правастатин
нет
нет
нет
Начать с 10 мг/сут при СКФ <60
мл/мин/1.73 м2
Розувастатин
нет
5-10 мг
5-10 мг
Начать с 5 мг/сут при СКФ <30
мл/мин/1.73 м2 Макс. доза 10
мг/сут
Симвастатин
нет
нет
5 мг
Начать с 5 мг/сут при СКФ <10
мл/мин/1.73 м2
мл/мин/1.73 м2
Harper CR, Jacobson TA. J Am Coll Cardiol 201951
90.
Коррекция дозы липидмодифицирующих препаратовпри ХБП
Препарат
СКФ 60-90
мл/мин/1.73 м2
СКФ 15-59
мл/мин/1.73 м2
СКФ <15
мл/мин/1.73 м2
Примечания
Никотиновая
кислота
нет
нет
до 50%
Почечная экскреция 34%
Холестирамин
нет
нет
нет
Не абсорбируется
Холесевелам
нет
нет
нет
Не абсорбируется
Эзетимиб
нет
нет
нет
Фенофибрат
до 50%
до 25%
Избегать
Может креатинин сыворотки
Гемфиброзил
нет
нет
нет
NLA рекомендует дозу 600
мг/сут при СКФ 15-59
мл/мин/1.73 м2 и избегать при
СКФ <15 мл/мин/1.73 м2
Омега-3-ЖК
нет
нет
нет
NLA – National Lipid Association
Harper CR, Jacobson TA. J Am Coll Cardiol 2019;51
91.
Применение антимикробных препаратов при ХБП• Большинство антимикробных препаратов частично или
полностью выделяется через почки
• У пациентов с нарушенной функцией почек режимы их
дозирования (дозу и/или интервалы между введениями)
необходимо корректировать
• В противном случае увеличивается Т1/2 препаратов, причем
иногда значительно, что ведет к их кумуляции в организме и
повышению риска развития токсических эффектов
• Исключение составляют препараты, для которых характерен
преимущественно внепочечный путь выведения из организма.
Они не кумулируются у пациентовКлиническая
с почечной
недостаточностью
фармакология: учебник / Кукес, В.Г/; под ред. В.Г.
Кукеса, Д.А.
Сычева.
– 5-е изд., испр. идозах
доп. – М. : ГЭОТАР-Медиа,
и, следовательно, могут назначаться
им
в обычных
2020. - 1024 c.
92.
Антимикробные препараты, применяемые припочечной
недостаточности в обычных дозах
• Азитромицин
Джозамицин
Доксициклин
Клиндамицин
Линезолид
Метронидазол
Оксациллин
Орнидазол
Пефлоксацин
Рифампицин
Рокситромицин
Спектиномицин
Спирамицин
Тинидазол
Феноксиметилпенициллин
Фузидиевая кислота
Фуразолидон
Хлорамфеникол
Цефаклор
Цефоперазон
Цефтриаксон
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
Эритромицин
93.
Антимикробные препараты, противопоказанныепри почечной недостаточности
Нитрофурантоин
Озельтамивир*
Производные 8-оксихинолина
Сульфаниламиды и ко-тримоксазол*
Тетрациклин
Нефторированные хинолоны (налидиксовая кислота,
пипемидовая кислота)
• * При клиренсе креатинина < 10 мл/мин.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
94.
ПримерНеобходимо определить рациональный режим дозирования
антибактериального препарата левофлоксацина для пациентки с
пневмонией и хроническим гломерулонефритом 48 лет, весом 64 кг,
концентрация креатинина - 160 мкмоль/л. 1. Обратимся к разделу
«Фармакокинетика» , откуда узнаем, что левофлоксацин на 70-87%
выводится почками в неизмененном виде, т.е. fu составляет примерно
0,8, а средняя доза при пневмонии и нормальной функции почек
составляет 500 мг в сутки, следовательно, при ХПН требуется коррекция
дозы 2. Рассчитаем клиренс креатинина: переведем единицы измерения
- 160 мкмоль/л соответствуют 0,16 ммоль/л. Cl креатинина, мл/с = (140 48) х64 / 0,16 х50 000 х0,85=0,625. Значение 0,625 мл/с соответствует
37,5 мл/мин. В данном случае у больного умеренная почечная
недостаточность ХБП IIIБ (существенно снижена)
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
95.
Пример• Решим пропорцию: Доза желаемая / 500 = [(1 - 0,8) + 0,8 х0,625]
/1,5. Доза желаемая = 266 мг. То есть согласно проведенным
расчетам суточную дозу необходимо снизить вдвое. Кроме того,
рассчитав значения клиренса креатинина, можно воспользоваться
рекомендациями «При заболеваниях почек дозу снижают в
соответствии со степенью нарушения функции: при клиренсе
креатинина 20-50 мл/мин - по 125-250 мг 1-2 раза в сутки, 10-19
мл/мин - 125 мг 1 раз в 12-48 ч, меньше 10 мл/мин (включая
гемодиализ) - 125 мг через 24 или 48 ч»
• Определение кратности дозирования. При ХПБ период
полувыведения левофлоксацина удлиняется. Для выбора
кратности режима дозирования, зная значения клиренса
креатинина (37,5 мл/мин), определим, что в данном случае
оптимальным будет назначение препарата 1 раз в сутки.
96.
Механизмы повреждающего действиялекарств па почки
● прямое нефротоксическое действие препарата (блокада
внутриклеточных метаболических и транспортных
процессов)
● развитие иммунных реакций клеточного и гуморального
типа, в том числе аллергических
● вмешательство в почечную гемодинамику и гормональную
регуляторную систему почек.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
97.
К острым лекарственным поражениям почекотносятся
• острый интерстициальный нефрит (ОИН) неолигурическая ОПН
• острый канальцевый некроз - олигурическая ОПН
• острый лекарственный гломерулонефрит
• билатеральный кортикальный некроз неразрешающаяся ОПН
• внутрипочечная (канальцевая) блокада (кристаллы
уратов, сульфаниламидов)
• электролитно-гемодинамические нарушения.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
98.
Препараты, вызывающие лекарственныепоражения почек
антибиотики (аминогликозиды)
НПВП
ненаркотические анальгетики (HНA)
рентгеноконтрастные вещества (РКВ)
ингибиторов ангиотензин превращающего фермента (иАПФ)
омепразол, ранитидин
ацикловир
мезалазин
тиазиды
аллопуринол
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
99.
Контроль эффективности и безопасностипри проведении фармакотерапии
• По срокам проведения оценка эффективности
действия ЛС может быть:
Тактической – критерии которой устанавливаются по
непосредственному фармакологическому эффекту
препарата
Стратегической – определяемой отдаленными
результатами фармакотерапии
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
100.
Контроль эффективности и безопасностипри проведении фармакотерапии
• Для проведения длительной или постоянной фармакотерапии
контроль лечения осуществляют по индивидуальной
программе, обеспечивающей эффективную и безопасную
фармакотерапию
• Необходимо знать критерии, характеризующие стабилизацию
состояния у данного больного (объективные и субъективные)
• Динамику параметров, отражающих эффективность и
безопасность действия выбранного лекарственного средства
• Период времени, через который должны наблюдаться
начальные изменения контролируемых параметров
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
101.
Контроль эффективности и безопасностипри проведении фармакотерапии
• Ожидаемое время наступления максимального
терапевтического эффекта
• Время наступления стабилизации клинических показателей
• Критерии снижения дозы или отмены лекарственного
препарата в связи с полученным клиническим эффектом
• Время и факторы риска возможного проявления
нежелательных лекарственных реакций
• Динамику параметров, отражающих возникновение НЛР
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
102.
Рекомендации• Назначая препарат, врач должен хорошо
представлять, какое действие он оказывает при
данном заболевании (этиотропное, патогенетическое,
симптоматическое)
• Динамику каких субъективных и объективных
симптомов, лабораторных показателей,
функциональных параметров и в какие сроки следует
ожидать
• Когда и какие дополнительные исследования следует
проводить
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.
103.
Оценка качества жизни.Качество жизни (КЖ) – это совокупность
параметров, отражающих изменение течения
жизни, включающих физическое состояние,
психологическое, социальное и духовное
благополучие, в том числе социальные
отношения и функциональные способности.
Клиническая фармакология: учебник / Кукес, В.Г/; под ред. В.Г. Кукеса, Д.А.
Сычева. – 5-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2020. - 1024 c.





































































































 Медицина
Медицина








