Похожие презентации:
Гепатит - воспалительные заболевания печени различной, в том числе и вирусной этиологии
1.
Уральский государственныймедицинский университет
Федеральное государственное бюджетное образовательное
учреждение высшего образования
Кафедра Патологической физиологии
Зав. кафедрой д.м.н. Гребнев Дмитрий Юрьевич
Исполнитель: Новоселова Марина Дмитриевна ОС-205
Руководитель: доцент, к.б.н. Тренина Оксана Анатольевна
2.
3.
1. По причине развития:вирусные, алкогольные, лекарственные,
аутоиммунный гепатит, специфические
гепатиты (туберкулезный, описторхозный,
эхинококковый и др.), гепатиты вторичные
(как осложнения других патологий),
криптогенный гепатит (неясной этиологии);
2. По течению:
острый, хронический;
3. По клиническим признакам:
желтушная, безжелтушная, субклиническая
формы.
4.
Лекарственныевещества
Вирусы
Алкоголь
Аутоиммунный
гепатит
5.
Инфекционныезаболевания
Эндогенные
интоксикации
Поражения
ЖКТ
Экзогенные
интоксикации:
• алкоголь
• гепатотропные яды
– производные
хлора, бензола,
свинца, мышьяк,
фосфор, ртуть,
марганец
6.
— инфекционное вирусное заболевание,морфологически проявляющееся
воспалительными изменениями в печени.
Окончательный диагноз вирусного гепатита
ставят на основании серологических
исследований.
7.
Этиология:гепатотропные вирусы (вирусы гепатитов А,В,С,D,
Е,F,G,ТТ)
другие вирусы, поражающие печень
при виремии (цитомегаловирус, возбудители жёлтой
лихорадки).
Формы гепатита :
острый;
хронический.
8.
Вирус гепатита А:вызывает острый гепатит;
передаётся энтеральным путём;
оказывает непосредственное
цитотоксическое действие
не вызывает лизиса клеток.
9.
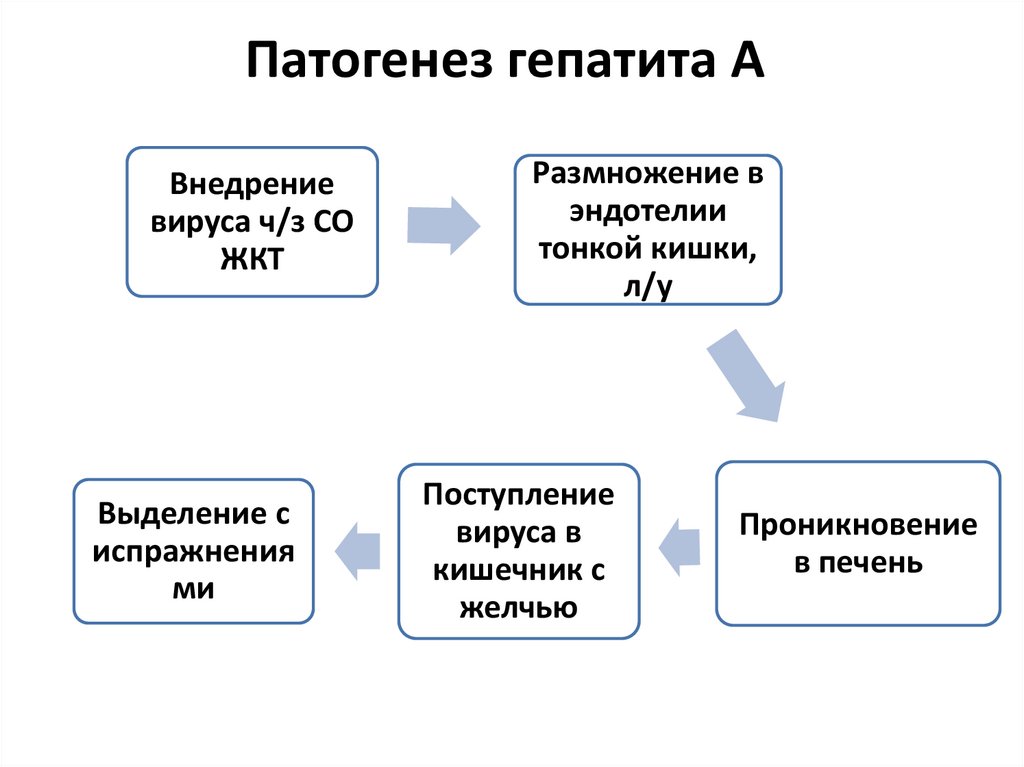
Патогенез гепатита АВнедрение
вируса ч/з СО
ЖКТ
Выделение с
испражнения
ми
Размножение в
эндотелии
тонкой кишки,
л/у
Поступление
вируса в
кишечник с
желчью
Проникновение
в печень
10.
Вирусы гепатита В и С:вызывают как острый,
так и хронический гепатит;
передаются парентеральным, вертикальным
путями
не оказывает прямого цитотоксического
действия;
вызывают различные внепечёночные
проявления заболевания, такие как изменения
кожи (типа крапивницы), артрит, узелковый
периартериит, гломерулонефрит.
11.
Патогенез гепатитов В и СПроникновение
вируса в печень
Фиксация и
проникновение
внутрь гепатоцита
Цитолиз гепатоцита ч/з
иммуноопосредованные
реакции
Репликация вируса
12.
Вирус гепатита гепатита D:вызывает гепатит только в сочетании с вирусом
гепатита В.
Вирус гепатита гепатита Е:
передаётся энтеральным
путём;
вызывает острый гепатит;
сходен с вирусом типа А.
Вирусы гепатитов F, G:
передаются парентеральным путём;
вызывают острый и хронический гепатит в
сочетании с вирусами типа В и С; может
наблюдаться вирусоносительство.
13.
• желтуха;• анорексия;
• немотивированной слабостью;
• увеличение размеров печени;
• болезненность печени
14.
• Неосложнённое течение острого гепатита в целомзаканчивается относительно благополучно:
полное выздоровление.
выздоровление с остаточными явлениями
(постгепатитный синдром, дискинезия желчных
путей, гепатофиброз).
• к наиболее важным исходам острого гепатита
(особенно В и С) относится хронизация.
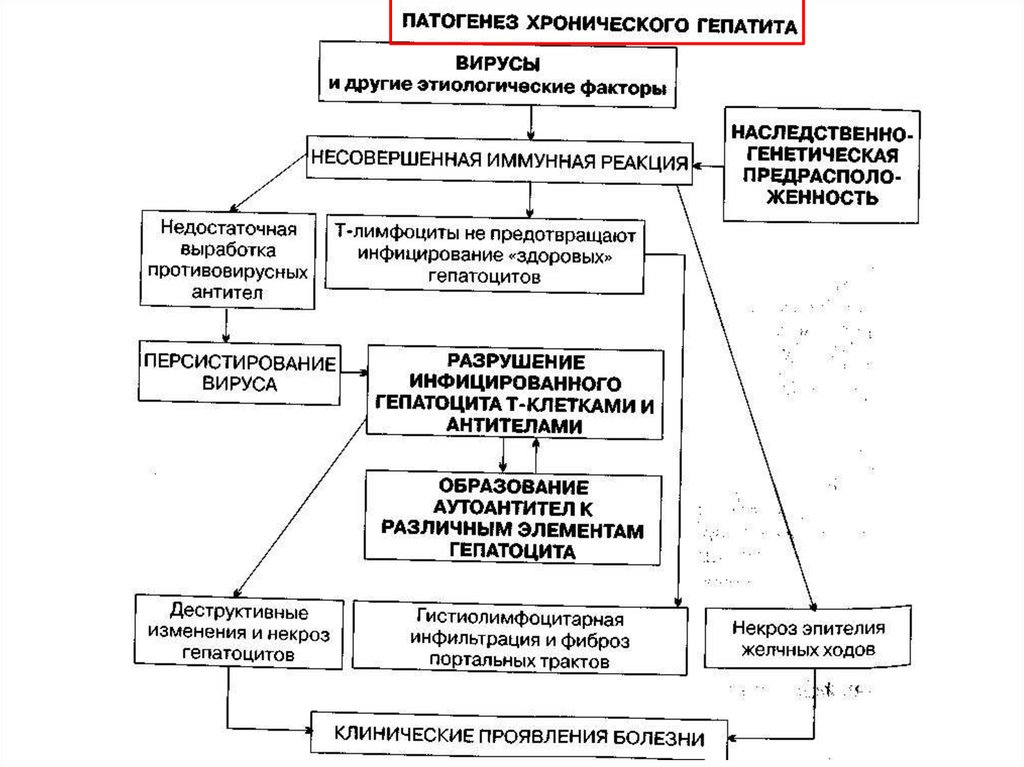
15.
- инфекционное заболевание, вызванноегепатотропными вирусами, характеризуется
клинико морфологической картиной
диффузного воспаления печени
(продолжительностью более 6 мес).
16.
В основу международной классификациихронического гепатита положен этиологический
принцип. Учитываются степень(активность
процесса) и стадия(выраженность фиброза)
заболевания:
хронический неактивный гепатит;
хронический активный гепатит.
17.
1) алкоголь ;2) вирусы гепатита В, С;
3) лекарственные средства;
4) промышленные и природные токсины;
5) паразитарные инфекции;
6) хронические неспецифические инфекции;
7) аутоиммунные нарушения.
18.
19.
• Астеновегетативный синдром (головная боль,бессонница, кардиалгии, колебания АД,
потливость, сердцебиение, повышенная
раздражительность, депрессия, снижение
работоспособности, и др.)
• Диспептический синдром (горечь и сухость во
рту, постоянная тошнота, иногда рвота,
ощущение вздутия живота).
• Холестатический синдром (иктеричность
кожного покрова, зуд, часто задолго
предшествующим желтушности, потемнением
мочи и посветлением кала)
20.
• Геморрагический синдром (кровотечения износа, легко образующиеся подкожных
гематомы, петехиальные сыпи, кровавая
рвота)
• Признаки печеночной энцефалопатии
(снижение памяти, сонливость, головные
боли, неадекватное поведение, периоды
дезориентации)
• Внепеченочные проявления (лихорадка,
аутоиммунный тиреоидит, миокардит,
полисерозит, острый гломерулонефрит,
язвенный колит, синдром Шегрена)
• Дисгормональный синдром (гинекомастия,
аменорея, акне, стрии, сосудистые звездочки)
21.
• определение маркеров вирусных гепатитовметодом ИФА, обнаружение РНК вирусов с
помощью ПЦР-диагностики;
• определение биохимических показателей
функции печени;
• исследование коагулограммы;
• определение количества тромбоцитов;
• УЗИ печени;
• реогепатография;
• проведение гепатосцинтиграфии;
• биопсия печени.
22.
• соблюдение диеты;• профилактические курсы приема
поливитаминов, гепатопротекторов,
желчегонных средств;
• назначение препаратов, нормализующих
кишечную микрофлору, ферментов,
гепатопротекторов
• назначение иммунодепрессантов,
глюкокортикоидов, проведение гемосорбции
(при аутоиммунном синдроме);
• назначение противовирусных препаратов
(этиотропная терапия).
23.
• выявлении малосимптомных формвирусного гепатита,
• проведении адекватного лечения;
• пациенты, перенесшие вирусные гепатиты,
должны придерживаться рекомендуемой
врачом диеты и образа жизни.
24.
- это диффузный (обширный – во всехучастках органа) воспалительный процесс в
печеночной ткани, являющийся
результатом токсического поражения
печени алкоголем и продуктами его
распада.
25.
Причиной заболевания является длительноезлоупотребление алкоголем.
Скорость развития и прогрессирования
заболевания определяется:
• количеством,
• частотой алкоголизации,
• качеством употребляемых напитков,
• индивидуальными особенностями
организма,
• продолжительностью злоупотребления.
26.
Данная патология по своему течению можетбыть в:
• персистирующей форме;
• прогрессирующей форме
острый гепатит;
хронический гепатит:
латентный;
желтушный;
холестатический;
фульминантный варианты
27.
28.
• общий анализ крови;• ультразвуковое исследование печени;
• магнитно-резонансная томография;
• биопсия печени
29.
устранение повреждающего фактора –спиртного;
назначение соответствующей диеты;
проведение медикаментозной терапии
(препараты эссенциальных фосфолипидов,
препараты урсодезоксихолевой кислоты
силимаринсодержащие гепатопротекторы,
глюкокортикостероиды);
проведение дезинтоксикационной терапии;
введение плазмозамещающих растворов;
коррекция электролитных нарушений
30.
Основой профилактики алкогольногогепатита является ограничение
употребления алкоголя, с целью
предупреждения прогрессирования
имеющихся повреждений печени – полный
отказ.
31.
– это поражение тканей печени в результатетоксического повреждения гепатоцитов
метаболитами лекарственных веществ, с
развитием реактивного воспаления и
некроза клеток печени.
32.
В основные группы препаратов, вызывающихлекарственный гепатит, входят:
• Средства для лечения туберкулеза (рифампицин, изониазид)
• Антибиотики: тетрациклины (тетрациклин, хлортетрациклин,
диксициклин), пенициллины (бензилпенициллин,
амоксициллин, и др.), макролиды (эритромицин)
• Сульфаниламиды ( сульфаметоксазол + триметоприм,
сульфадиметоксин и др.)
• Гормоны (стероидные гормоны, оральные контрацептивы и
др.)
• НПВС (диклофенак, ибупрофен)
• Противосудорожные и противоэпилептические средства
(фенитоин, карбамазепин, клоназепам и т. д.)
• Противогрибковые препараты (амфотерицин В, кетоконазол,
фторцитозин)
• Диуретики (гидрохлоротиазид, фуросемид и др.)
• Цитостатики (метотрексат)
• Препараты для лечения аритмии, сахарного диабета,
язвенной болезни и мн. др.
33.
• потеря аппетита тошнота,• отрыжка горечью,
• рвота,
• диарея или запор,
• похудание
• тяжесть, дискомфорт в правом подреберье
• при пальпации определяется гепатомегалия,
болезненность печени
• желтуха,
• кожный зуд,
• лихорадка,
• осветление кала
• потемнение цвета мочи.
34.
• исследование биохимических проб печени;• исследование коагулограммы,
• общего анализа мочи и крови,
• копрограммы;
• УЗИ органов брюшной полости.
35.
отмена препарата, предположительноговызвавшего поражение печени и его замена
на более безопасный аналог;
дезинтоксикационная инфузионная терапия;
плазмаферез,
в тяжелых случаях – гемодиализ;
назначаются препараты гепатопротекторного
действия (эссенциальные фосфолипиды,
адеметионин, метионин);
диетотерапия.
36.
• отмена гепатотоксичного препарата;• рациональное использование
медикаментов;
• мониторинг побочных эффектов;
• прим препаратов только по назначению
врача;
• назначение гепатопротекторов (при
длительной лекарственной терапии);
• периодическое исследование уровеня
трансаминаз.
37.
– прогрессирующее хроническоегепатоцеллюлярное поражение, протекающее
с признаками перипортального или более
обширного воспаления,
гипергаммаглобулинемией и наличием
сывороточных печеночно-ассоциированных
аутоантител.
38.
Вопросы этиологии аутоиммунного гепатита изученынедостаточно;
Считается, что в основе развития аутоиммунного гепатита
лежит сцепленность с определенными антигенами главного
комплекса гистосовместимости (HLA человека) - аллелями
DR3 или DR4, выявляющаяся у 80-85% пациентов.
Предположительными триггерными факторами,
запускающими аутоиммунные реакции у генетически
предрасположенных индивидуумов, могут выступать вирусы
Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса, а также
некоторые лекарственные препараты.
Более чем у трети пациентов с аутоиммунным гепатитом
выявляются и другие аутоиммунные синдромы – тиреоидит,
болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена
и др.
39.
• недомогание,• тяжесть и боли в правом подреберье,
• желтуха;
• тошнота,
• кожный зуд,
• лимфаденопатия;
• увеличение печени и селезенки;
• кожные реакции;
• рецидивирующий мигрирующий полиартрит и
тд.
40.
• серологические, биохимические игистологические маркеры;
• биопсия печени;
• инструментальные исследования (УЗИ
печени, МРТ печени и др.) при
аутоиммунном гепатите не имеют
самостоятельного
диагностического значения.
41.
• проведение иммуносупрессивной терапииглюкокортикостероидами;
• лечение аутоиммунного гепатита может
продолжаться от 6 месяцев до 2-х лет, а иногда
и на протяжении всей жизни;
• в случае неэффективности
иммуносупрессивного лечения аутоиммунного
гепатита в течение 4-х лет, множественных
рецидивах, побочных эффектах терапии
ставится вопрос и трансплантации печени.
42.
При аутоиммунном гепатите возможна лишьвторичная профилактика:
• включающая регулярное наблюдение
гастроэнтеролога (гепатолога);
• контроль активности печеночных ферментов,
• содержания γ-глобулинов,
• аутоантител для своевременного усиления или
возобновления терапии;
• щадящий режим с ограничением эмоциональных и
физических нагрузок;
• соблюдение диеты;
• отвод от профилактической вакцинации;
• ограничение приема лекарственных препаратов.









































 Медицина
Медицина