Похожие презентации:
Неврологические нарушения у людей с химическими зависимостями. Тема 3
1.
Патопсихологические аспектыконсультативной деятельности
Тема 3. Неврологические нарушения у людей с химическими
зависимостями.
2.
Формы алкогольного поражения нервнойсистемы
• В основе алкогольного поражения нервной системы лежат изменения
обменных процессов.
• Патогенетические факторы:
• 1) алиментарные факторы - дефицит веществ, необходимых для нормального
функционирования центральных и периферических нервных структур;
наиболее значим недостаток тиамина, других витаминов групп В и РР
• 2) снижение содержания ГАМК и аспартата в нервной ткани;
• 3) нейротоксические эффекты глутамата;
• 4) прямое повреждающее действие этанола и его метаболитов на нервную
ткань;
• 5) изменение активности ацетилхолина и моноаминов;
• 6) снижение функции печени;
• 7) повышение проницаемости гематоэнцефалического барьера
• И др.
3.
Нейротоксичность глутамата• Глутамат - один из основных возбуждающих медиаторов в мозге человека и
животных. Он не проникает через ГЭБ и синтезируется в митохондриях
нейронов из глюкозы или глутамина.
• В норме во внеклеточном пространстве содержится мало глутамата, но если
он копится, то это приводит к избыточной активации глутаматных
рецепторов.
• Глутамат массивно высвобождается из связи со своими рецепторами в
период острой отмены алкоголя и в большом количестве накапливается в
межклеточном пространстве.
• Избыток глутамата активирует рецепторы и они открывают каналы для Ca2+
• Массированный вход Ca2+ и последующее накопление его в митохондриях
приводит к гибели нейронов.
• Синдром отмены алкоголя — именно то состояние, во время которого
развиваются атрофические процессы в ЦНС.
4.
Алиментарные факторы: недостаток тиамина• 1) Наиболее значимый - недостаток тиамина и других витаминов
группы В.
• 2) Недостаток витаминов группы РР
Дефицит тиамина связан с:
• 1) недостаточным поступлением витамина с пищей,
• 2) нарушением всасывания тиамина в связи с поражением слизистой
кишечника,
• 3) нарушением процессов фосфорилирования, в ходе которого тиамин
превращается в активную форму.
В результате нарушается обмен веществ в нервной ткани:
• 1) обмен углеводов, 2) метаболизм этанола, 3) синтез ГАМК.
5.
Энцефалопатия Вернике• Энцефалопатии – общее название большой
группы патологий головного мозга.
• Энцефалопатии - органические
невоспалительные заболевания мозга,
которые развиваются под влиянием
различных причин.
• Органическое поражение мозга приводит к
дистрофии его ткани (повреждение и гибель
нейронов), в результате чего возникают
неврологические расстройства, нарушения
интеллекта, эмоциональной сферы,
деградация личности и даже смерть.
6.
Энцефалопатия Вернике• Энцефалопатия Вернике— это заболевание головного
мозга, которое вызывает дезориентацию, проблемы со
зрением и потерю равновесия.
• Причиной энцефалопатии Вернике является тяжелый
дефицит тиамина.
• Дополнительными факторами являются:
• Длительное потребление углеводов,
• Диализ (процесс искусственного выведения продуктов
жизнедеятельности и избыточной жидкости из организма,
когда почки не в состоянии выполнять свою функцию).
• Сильная рвота,
• Голодание,
• Шунтирование желудка
• Рак и СПИД
Тиамин
7.
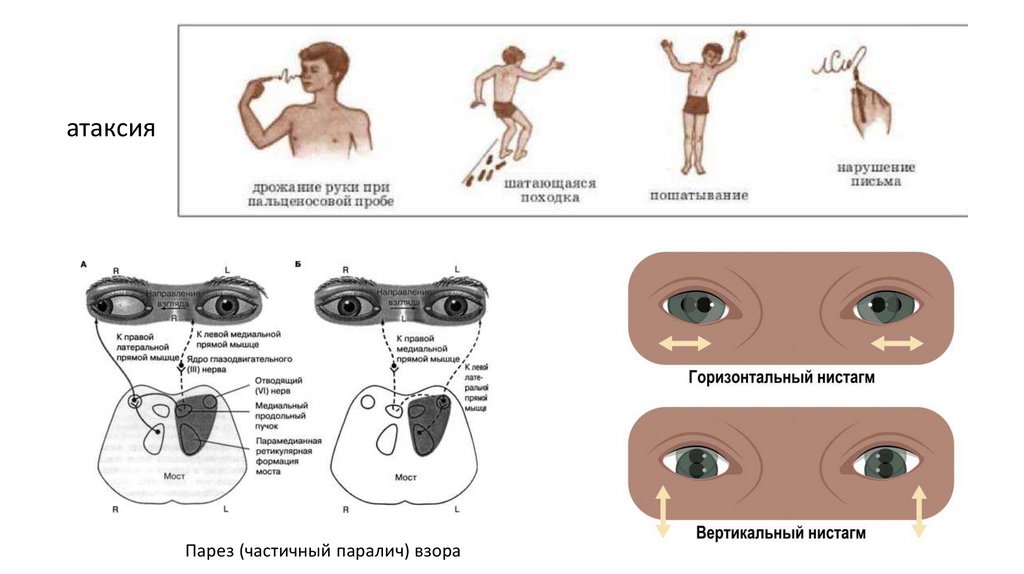
Энцефалопатия ВерникеСимптомы:
• спутанность сознания;
• сонливость;
• непроизвольные движения глаз (нистагм);
• частичный паралич глазных мышц
(офтальмоплегия);
• потеря равновесия (атаксия)
• тремор,
• возбуждение,
• снижение температуры тела,
• внезапное и значительное снижение
артериального давления в состоянии стоя,
• обмороки.
Энцефалопатия Вернике
характеризуется острым началом.
Проявления заболевания могут
ослабевать на фоне лечения,
сохраняться или перерастать в
корсаковский психоз.
Лечение состоит из тиамина и
поддерживающих мер.
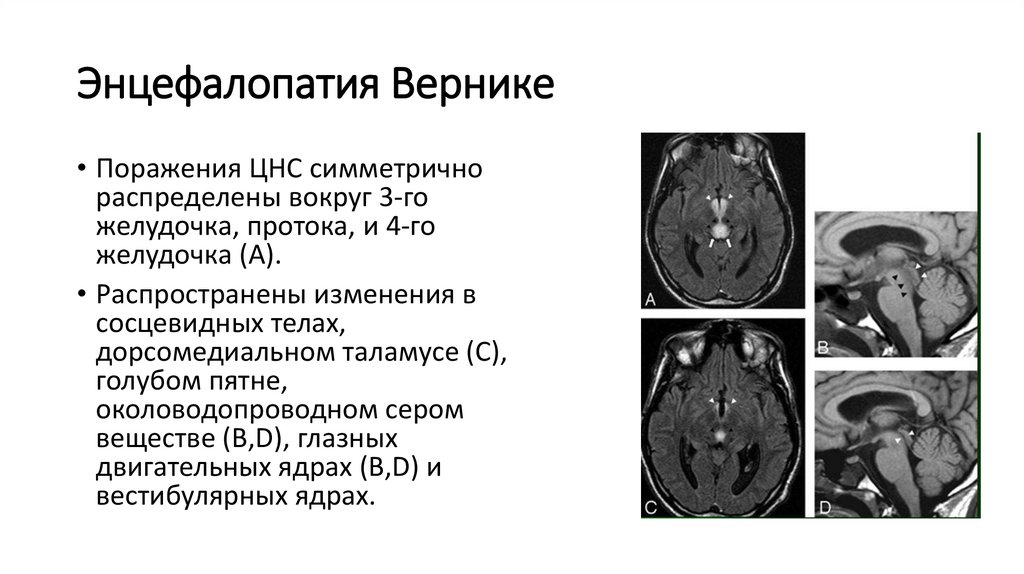
8.
Энцефалопатия Вернике• Поражения ЦНС симметрично
распределены вокруг 3-го
желудочка, протока, и 4-го
желудочка (А).
• Распространены изменения в
сосцевидных телах,
дорсомедиальном таламусе (C),
голубом пятне,
околоводопроводном сером
веществе (В,D), глазных
двигательных ядрах (В,D) и
вестибулярных ядрах.
9.
атаксияПарез (частичный паралич) взора
10.
Корсаковский психоз• Алкогольная болезнь Корсакова (синдром ВерникеКорсакова, Корсаковский психоз) – одна из форм форм
хронической алкогольной энцефалопатии.
• Развивается на фоне многолетнего злоупотребления
алкоголем.
• Проявляется утратой памяти на текущие события,
конфабуляциями (замена реальных событий
вымышленными) и анамнестической дезориентировкой,
сочетающимися с алкогольной полиневропатией.
• Обычно является исходом энцефалопатии Вернике или
тяжелого алкогольного делирия, реже возникает
постепенно, при отсутствии предшествующего острого
психоза.
• Выявляется у 5% пациентов с алкогольной зависимостью,
у больных пожилого и среднего возраста.
• Лечение – отказ от употребления алкоголя, витамины
группы В.
Сергей Сергеевич
Корсаков (1854—1900)
11.
Корсаковский психоз• В основе патогенетического механизма корсаковского психоза лежит недостаток тиамина и
никотиновой кислоты.
• Из-за нехватки витаминов возникает билатеральное поражение лимбических структур,
происходит массивная гибель нервных клеток в головном мозге, сочетающиеся с
исчезновением нервных волокон в спинном мозге (особенно, пучок Голля).
• Предвестники на протяжении 1-2 лет:
• ломота
• парестезии (= ложные ощущения)
• ноющие боли в ногах
• шаткость походки, особенно на следующий день после употребления алкоголя
• сужение круга интересов
• нарушения сна (бессонница, ночные кошмары)
• повышение уровня тревожности
• появление беспричинных страхов
12.
Корсаковский психозОсновные признаки:
• тяжелая амнезия,
• парамнезии (ложные воспоминания),
• нарушение ориентировки в пространстве и времени,
• полиневритом нижних конечностей,
• фиксационная амнезия — неспособность запоминать, хранить и
воспроизводить новую информацию, а также фиксировать в сознании
текущие события и события недавнего прошлого.
• антероградное расстройство памяти - расстройство долгосрочного
запоминания событий, происходящих после возникновения патологических
изменений.
• ретроградное расстройства памяти - нарушение памяти о событиях,
предшествовавших приступу заболевания либо травмирующему событи
13.
Корсаковский психозПоследствия:
• тяжелая дезориентация,
• парамнезии (ложные воспоминания) в виде конфабуляций
(замена реальных событий вымышленными) и
псевдореминисценций (перемещает события далекого прошлого
в настоящее)
• узость и стереотипность мышления
• астения
• аффективные нарушения (разнообразные)
• алкогольная нейропатия
14.
Корсаковский психоз2 формы:
• Регрессирующая - выраженность проявлений амнезии постепенно уменьшается,
наблюдается как возрастающее увеличение объема воспоминаний о текущих
событиях, так и вспоминание ранее забытых фактов о давно завершившихся
ситуациях.
• Стационарная - интенсивность нарушений памяти со временем не изменяется.
Прогноз:
• В большинстве случаев данная патология склонна к регредиентному течению,
особенно – у больных молодого возраста.
• Возможно частичное или (реже) полное восстановление трудоспособности.
• Полного выздоровления обычно не наблюдается.
• Часто – слабоумие.
• Иногда – летальный исход.
15.
Алкогольная дегенерация мозжечка• Мозжечок обладает повышенной чувствительностью к
дефициту тиамина.
• Дегенерация мозжечка развивается при многолетнем
массивном злоупотреблении алкоголем.
• Существенную роль в предрасположении к
дегенеративным процессам играет генетически
обусловленная повышенная чувствительность нервной
ткани к дефициту тиамина.
• Болезнь затрагивает преимущественно нижние
конечности, проявляется в атаксии, треморе,
нарушениях стояния и ходьбы.
• Алкогольная дегенерация мозжечка является
характерным симптомом энцефалопатии Вернике,
болезни Корсакова и алкогольного слабоумия, иногда
может быть относительно самостоятельной
клинической формой алкогольного поражения мозга.
16.
Алкогольная дегенерация мозжечка• В большинстве случаев дегенерация мозжечка прогрессирует
медленно, но возможно острое развитие после алкогольного
эксцесса, либо в результате воздействия дополнительных
факторов (инфекция, дополнительные метаболические
нарушения).
• Начальные формы дегенеративных изменений мозжечка могут
претерпевать обратное развитие при полном прекращении
употребления алкоголя и назначении адекватных доз тиамина,
пиридоксина и никотиновой кислоты.
17.
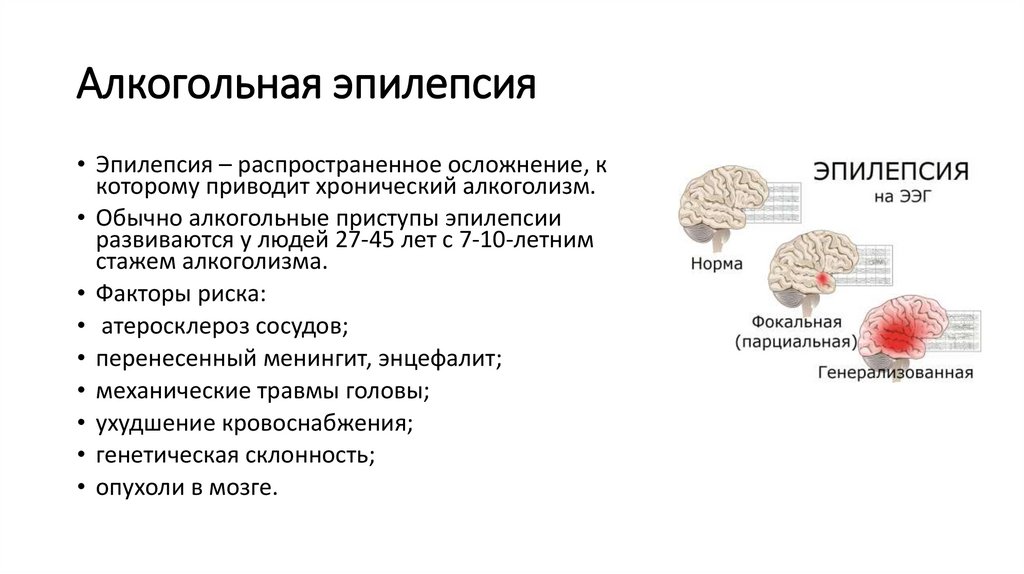
Алкогольная эпилепсия• Эпилепсия – распространенное осложнение, к
которому приводит хронический алкоголизм.
• Обычно алкогольные приступы эпилепсии
развиваются у людей 27-45 лет с 7-10-летним
стажем алкоголизма.
• Факторы риска:
• атеросклероз сосудов;
• перенесенный менингит, энцефалит;
• механические травмы головы;
• ухудшение кровоснабжения;
• генетическая склонность;
• опухоли в мозге.
18.
Алкогольная эпилепсия• Симптомы:
• потеря сознания;
• судороги;
• бледная кожа, синева в районе носогубного треугольника;
• закатившиеся зрачки;
• пена, рвота; бесконтрольные движения.
• Предвестники:
• нервозность,
• перевозбуждение,
• нарушения сна
• проявления агрессии
• Бессвязная речь.
• После приступа:
• подавленность,
• усталость,
• сонливость,
• возможны галлюцинации и кошмарные сновидения.
19.
Алкогольная эпилепсияПоследствия:
• - Физические повреждения во время приступа: травма при падении,
удушье.
• - Психические. Больной теряет волю и профессиональные умения,
становится легкомысленным, не проявляет интереса к жизни,
рассуждает примитивно. Становится скандальным и депрессивным.
Нарушается способность мыслить, разрушается личность.
• - Эпилептический статус - последствие алкогольной эпилепсии, при
котором припадки случаются сериями на протяжении нескольких
минут. Могут вызвать остановку сердца, дыхания, отек мозга, кому.
20.
Нарушение мозгового кровообращения• 1. Склероз (сужение) сосудов мозга и
патологическое полнокровие.
• Причина: алкоголь увеличивает
проницаемость сосудистой стенки, что
способствует отёку, повышается
клубочковая фильтрация в почках,
уменьшается количество жидкости в
сосудистом русле (дегидратация) с
последующим сгущением крови
(гемоконцентрация). Всё это нарушает
мозговое кровообращения и
способствует образованию
атеросклеротических бляшек.
• 2. Инсульт (как ишемический, так и
геморрагический) — частое
осложнение хронической алкогольной
зависимости.
21.
Алкогольная полиневропатия• Алкогольная полиневропатия – множественное
поражение периферических нервов при алкоголизме.
• Обычно возникает на поздних стадиях алкогольной
болезни.
• Сопровождается слабостью мышц, нарушениями
чувствительности и атаксией. Возможна повышенная
потливость.
• Встречается практически у всех пациентов с
энцефалопатией Вернике и корсаковской болезнью.
• Часто обнаруживается в виде легких изолированных
форм.
• Морфологический субстрат - повреждение аксонов
нервных клеток:
- в первую очередь поражаются наиболее длинные и толстые
нервные волокна.
- возможна демиелинизацией (нарушение миелиновой
оболочки)
22.
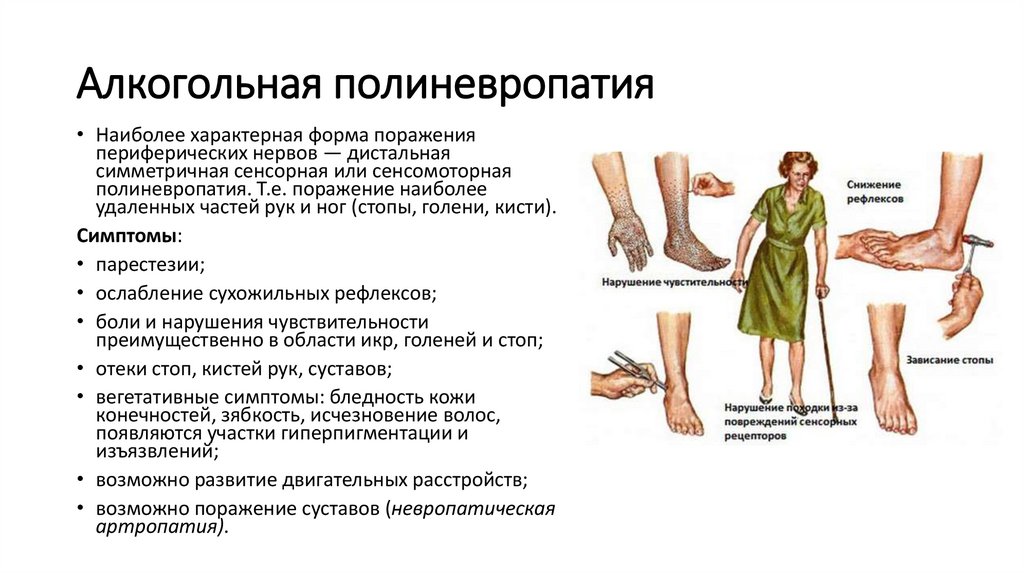
Алкогольная полиневропатия• Наиболее характерная форма поражения
периферических нервов — дистальная
симметричная сенсорная или сенсомоторная
полиневропатия. Т.е. поражение наиболее
удаленных частей рук и ног (стопы, голени, кисти).
Симптомы:
• парестезии;
• ослабление сухожильных рефлексов;
• боли и нарушения чувствительности
преимущественно в области икр, голеней и стоп;
• отеки стоп, кистей рук, суставов;
• вегетативные симптомы: бледность кожи
конечностей, зябкость, исчезновение волос,
появляются участки гиперпигментации и
изъязвлений;
• возможно развитие двигательных расстройств;
• возможно поражение суставов (невропатическая
артропатия).
23.
Алкогольная полиневропатия• Полиневропатия нередко сопровождается симптомами мозжечковой атаксии
нарушениями координации и походки, частыми падениями.
• Признаки полиневропатии наблюдаюися не менее чем в 30% случаев
систематического злоупотребления алкоголем.
• Периферическая полиневропатия сопровождается развитием миопатии, что
выражается уменьшением массы конечностей, их бледностью и холодностью.
• Ранние стадии алкогольной полиневропатии нередко подвергаются спонтанной
редукции в условиях воздержания от алкоголя и при сбалансированном питании с
достаточным количеством тиамина и других витаминов.
• Осложнения алкогольной полиневропатии :
• значительное снижение тонуса мускулатуры с последующей атрофией мышц;
• потеря работоспособности конечности;
• развитие обширных трофических язв, требующих хирургического вмешательства;
• утрата способности к передвижению и самообслуживанию;
• хроническая бессонница из-за боли и развития синдрома беспокойных ног;
• депрессия и неврозы.
24.
Алкогольная миопатия• Алкогольная миопатия — это острое или
хроническое поражение мышц, вызванное
длительной интоксикацией этанолом и другими
токсическими компонентами алкоголя.
• Одно из наиболее распространенных
повреждений мышечной ткани (40-60% больных
алкоголизмом).
• Факторы риска:
• 1) алиментарная недостаточность: недостаток
аминокислот, дефицит витаминов,
микроэлементов;
• 2) сопутствующие заболевания почек.
25.
Алкогольная миопатия• Типы алкогольной миопатии
• 1) Острая алкогольная миопатия (1-5% от всех случаев болезни).
При тяжелых запоях развивается стремительно (несколько дней).
При благоприятных условиях возможен регресс.
• 2) Гипокалиемическая миопатия. Начинается остро на фоне
критического снижения уровня калия в крови вследствие этанолиндуцированных электролитных нарушений.
• 3) Асимптомная алкогольная миопатия. Проявляется
изменением биохимических показателей крови, однако
клинические симптомы отсутствуют.
• 4) Хроническая алкогольная миопатия (до 200 случаев на 10 тыс.
населения), характеризуется проксимальными парезами,
типичными изменениями походки.
• * Парезы — потеря мышечной силы, связанная с поражением
нервной системы. При парезах у человека нарушается походка и
координация, появляется тремор в руках и ногах, ему
становится сложно менять положение тела. Если человек
полностью теряет возможность двигаться, то речь идет о
параличе.
26.
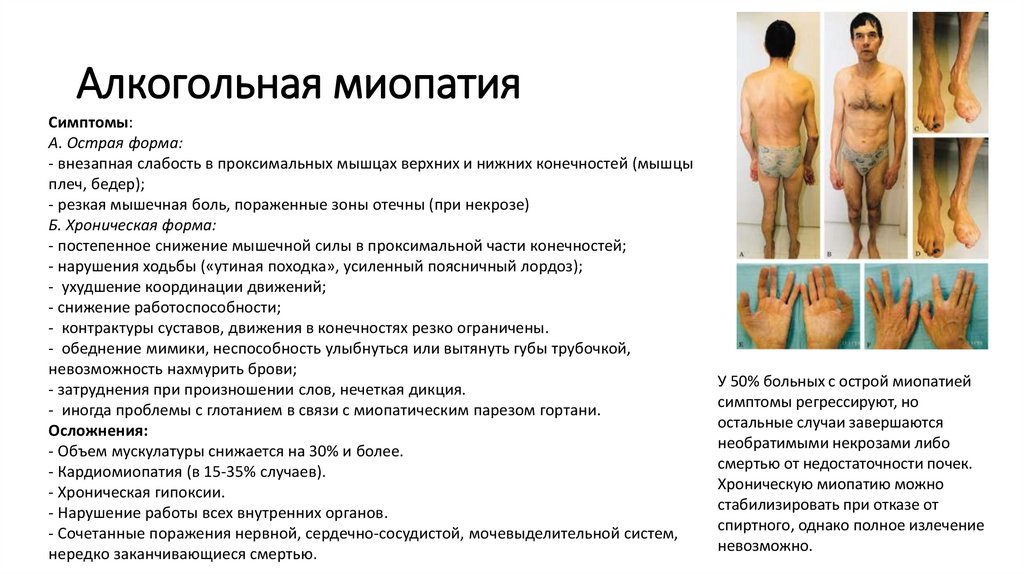
Алкогольная миопатияСимптомы:
А. Острая форма:
- внезапная слабость в проксимальных мышцах верхних и нижних конечностей (мышцы
плеч, бедер);
- резкая мышечная боль, пораженные зоны отечны (при некрозе)
Б. Хроническая форма:
- постепенное снижение мышечной силы в проксимальной части конечностей;
- нарушения ходьбы («утиная походка», усиленный поясничный лордоз);
- ухудшение координации движений;
- снижение работоспособности;
- контрактуры суставов, движения в конечностях резко ограничены.
- обеднение мимики, неспособность улыбнуться или вытянуть губы трубочкой,
невозможность нахмурить брови;
- затруднения при произношении слов, нечеткая дикция.
- иногда проблемы с глотанием в связи с миопатическим парезом гортани.
Осложнения:
- Объем мускулатуры снижается на 30% и более.
- Кардиомиопатия (в 15-35% случаев).
- Хроническая гипоксии.
- Нарушение работы всех внутренних органов.
- Сочетанные поражения нервной, сердечно-сосудистой, мочевыделительной систем,
нередко заканчивающиеся смертью.
У 50% больных с острой миопатией
симптомы регрессируют, но
остальные случаи завершаются
необратимыми некрозами либо
смертью от недостаточности почек.
Хроническую миопатию можно
стабилизировать при отказе от
спиртного, однако полное излечение
невозможно.
27.
Поражения нервной системы призлоупотребление опиоидами
Функциональные неврологические нарушения
• ослабление сухожильных рефлексов во время интоксикации
• усиление сухожильных рефлексов в период острой отмены.
В постабстинентном периоде:
• гипомимия – снижение движения личевой мускулатуры (> 70%),
• гипокинезия – снижение двигательной активности и замедленность (> 70%),
• снижение мышечного тонуса (> 70%),
• нистагм – тремор глазных яблок (> 35%),
• нарушения конвергенции (> 35%),
• тремор (> 35%),
• динамическая атаксия нарушение координации при движении (> 35%).
• После передозировки:
• периферическая полиневропатия (49%)
• обратимые парезы конечностей (26%)
• пароксизмальные состояния (2%) - кратковременные, стереотипные пароксизмы двигательного, вегетативного,
болевого, диссомнического, психического или смешанного характера
28.
Острая энцефалопатия• Губчатая лейкоэнцефалопатия (ГЛЭ) - опасная форма поражения ЦНС, протекает с
преимущественным поражением белого вещества мозга, характеризуется высокой
летальностью (25%)
Симптомы:
• брадифрения (— общее замедление протекания психических процессов, в том числе и в
моторной сфере).
• симптомы поражения мозжечка
• мозжечковая атаксия
• дисметрия (- избыточность или недостаточность амплитуды целенаправленного движения)
• возможны псевдобульбарные нарушения - нарушения глотания, речи, насильственные гримасы
(смеха и плача) и т.д.
• возможны двигательные нарушения:
парезы — потеря мышечной силы, связанная с поражением нервной системы;
акинезия — невозможность произвольных движений или их изменения по силе, объёму, скорости;
амблиопия, (синдром ленивого глаза) – сниженное качество зрения из-за нарушения глазодвигательной функции;
акинетический мутизм — полная утрата способности говорить (мутизм) и двигаться (акинезия) при наличии физической
возможности производить эти действия.
29.
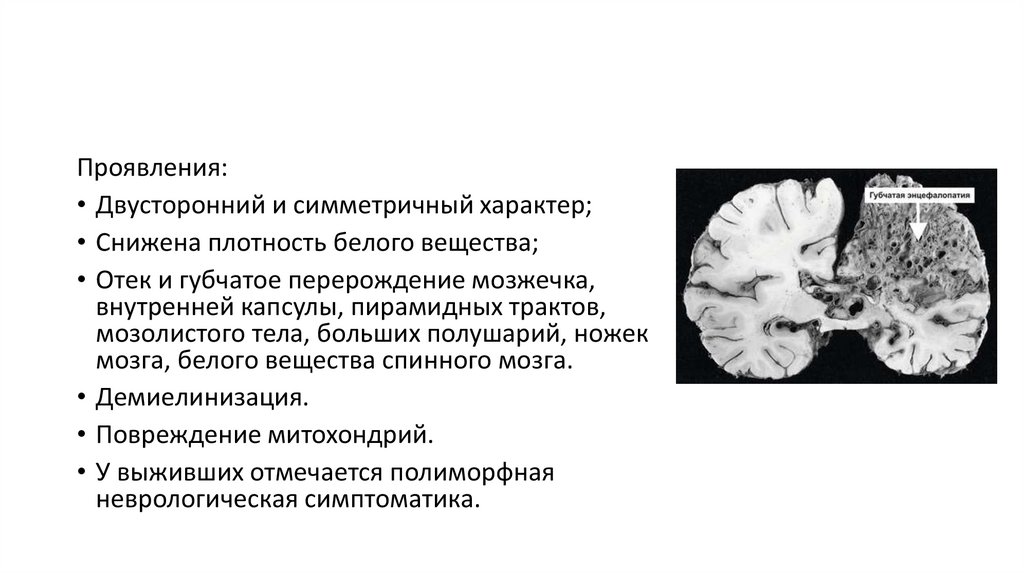
Проявления:• Двусторонний и симметричный характер;
• Снижена плотность белого вещества;
• Отек и губчатое перерождение мозжечка,
внутренней капсулы, пирамидных трактов,
мозолистого тела, больших полушарий, ножек
мозга, белого вещества спинного мозга.
• Демиелинизация.
• Повреждение митохондрий.
• У выживших отмечается полиморфная
неврологическая симптоматика.
30.
Энцефалопатии, ассоциированные с ВИЧ• Прогрессирующая мультифокальная энцефалопатия (острая
энцефалопатия), похожа на ГЛЭ. Характеризуется
дегенеративными изменениями в белом веществе мозга.
• Первичная ВИЧ-энцефалопатия – вызвана прямым
повреждающим действием вируса ВИЧ
• Вторичная ВИЧ-энцефалопатия – поражение ЦНС обусловлено
не только прямым повреждающим влиянием вируса ВИЧ, но и
сопутствующей неспецифической нейроинфекцией (напр.,
герпес)
• Сочетанная ВИЧ-энцефалопатия – действие ВИЧ, других
вирусов, действие опиоидов.
31.
ИнсультПричины:
• злокачественная артериальная гипертензия, формирующаяся в
связи с героиновой нефропатией
• васкулит (воспаление стенок сосудов) аллергического или
токсического генеза.
• ишемия отдельных участков мозга в результате передозировки
• нарушения свертываемости крови
• тромбоэмболия.
Больные героиновой наркоманией предрасположены к
нарушениям мозгового кровообращения
32.
Поражение периферических нервовВ целом, поражение периферических нервов нехарактерно.
• Факторы риска: сопутствующие злоупотребления алкоголем,
нарушения питания, нейротоксические примеси к наркотику, ВИЧинфекция и другие инфекционные заболевания, побочные действия
антиретровирусной терапии.
• Типичные неврологические осложнения передозировки опиоидов поражение нервных сплетений и изолированные парезы конечностей.
• Рабдомиолиз (разрушение мышечной ткани) при передозировке
наркотиков обычно формируется одновременно с неврологическими
нарушениями вследствие одних и тех же патологических процессов.
33.
Миопатии• Миопатия — хронические
прогрессирующие нервномышечные заболевания,
характеризующиеся первичным
поражением мышц.
• Миопатии часто возникают
одновременно с поражением
нервной системы.
• Типична острая миопатия с
развитием рабдомиолиза. Чаще
всего формируется при
передозировке наркотика.
34.
ЭФЕДРОННеврологические симптомы:
• снижение тонуса мышц,
• неустойчивость в положении стоя,
• ухудшение координации движений,
• сужение зрачков,
• ослабление мимики
• нарушения речи.
Неврологические нарушения в эфедроновом опьянении:
• Мидриаз (- расширение зрачка),
• ослабление реакции зрачков на свет
• спонтанным нистагм
• мышечный тремор.
35.
ГАШИШНеврологические изменения формируются ко второму году употребления ПАВ, отмечаются у всех
больных, хотя они менее выражены, чем при других наркоманиях
• I стадия - вегетативно-сосудистая дистония, возможен гипоталамический синдром.
• II стадия - синдром рассеянного энцефаломиелита, менее выраженный, чем при других наркоманиях.
Неврологические нарушения при гашишной абстиненции:
• внутричерепная гипертензия,
• поражение глазодвигательной иннервации:
• расширение зрачков с вялой реакцией на свет,
• недостаточность конвергенции и недоведение глазных яблок до крайних положений,
• горизонтальный нистагм
• мышечный тонус повышен
• сухожильные рефлексы оживлены
• клонусы (подергивания) стоп
• брюшные рефлексы отсутствуют
• поражения мозжечка:
• атаксия
• интенционный тремор
• Динамика: на 7-8-й день исчезают симптомы внутричерепной гипертензии, на 15-20 день значительно
уменьшаются проявления мозжечковых расстройств. Сохраняются патологические стопные симптомы,
снижение брюшных рефлексов, интенционный тремор.
Несмотря на обратное развитие под влиянием лечения, они носят стойкий характер.



























 Медицина
Медицина








