Похожие презентации:
Опухоли прямой кишки
1. Опухоли прямой кишки
*Выполнила: Курбаналиева П.М
МЛ-403
2.
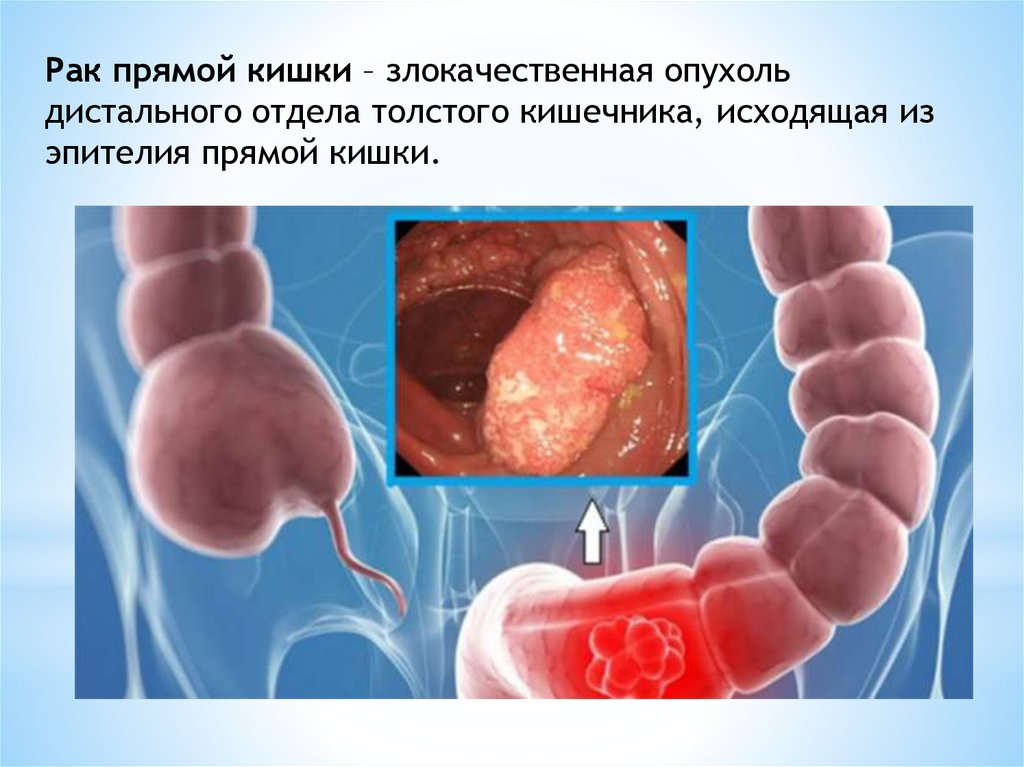
Рак прямой кишки – злокачественная опухольдистального отдела толстого кишечника, исходящая из
эпителия прямой кишки.
3.
ЭпидемиологияВ структуре всех онкологических заболеваний рак прямой кишки в
нашей стране находится на 8-м месте, составляя 2,5—3,5 % от всех
злокачественных опухолей, а в некоторых странах (США, Англия,
Франция) он встречается чаще (2—3-е место). Рак прямой кишки в
России в среднем диагностируется с частотой 13,8 на 100 000
населения. Преимущественно заболевают люди в возрасте 50—60
лет, мужчины и женщины одинаково часто.
4.
ЭтиологияК этиологическим факторам, способствующим развитию рака
прямой кишки, относятся:
характер питания,
высокое содержание белков и жиров в пище,
вредные привычки, снижение физической активности.
Предраковые заболевания прямой кишки - полипоз,
неспецифический язвенный колит, семейный полипоз Гарднера.
Наиболее опасными с точки зрения злокачественного
перерождения являются аденоматозные полипы.
5.
Классификация рака прямой кишкиI. По локализации:
в анальном отделе кишки (10 %),
нижнеампулярном,
Среднеампулярном
верхнеампулярном отделах (60 %),
Ректосигмоидном отделе (30 %).
II. По типу роста:
эндофитный (30 %),
экзофитный (20 %),
смешанный(50 %).
III. По гистологическому строению:
аденокарцинома,
слизистый,
солид
ный,
плоскоклеточный,
недифференцированный,
фиброзный рак.
6.
Стадирование по Kikuchi раннего рака прямой кишкиПри планировании местного иссечения Т1 рака прямой кишки
предлагается детальное стадирование заболевания по следующим
критериям на основании данных МРТ и ТРУЗИ:
Т1sm1 – глубина инвазии подслизистого слоя до 1/3.
Т1sm2 – умеренная глубина инвазии подслизистого слоя – до 2/3
T1sm3 – полная инвазия опухолью всего подслизистого слоя
При установке стадии T1sm3 риск поражения регионарных
лимфатических узлов достигает 20-27% и, при отсутствии
клинических противопоказаний, пациентам должна предлагаться
операция в объёме тотальной или частичной мезоректумэктомии.
Окончательное стадирование по Kikuchi проводится по результатам
гистологического исследования после удаления опухоли.
7.
IV. По стадии процесса: по системе TNM (I—IV стадии).ТО — нет данных за наличие первичной опухоли
Tis— рак in situ: интраэпителиальная опухоль или опухоль с инвазией
собственной пластинки
Т1 — опухоль прорастает подслизистую основу
Т2 — опухоль прорастает в мышечный слой
ТЗ — опухоль прорастает мышечный слой и подсерозную основу или
окружающие ткани неперитонизированных участков кишки
Т4 — опухоль прорастает висцеральную брюшину и/или
распространяет
ся на соседние органы и анатомические структуры
N — регионарные лимфатические узлы
NX — недостаточно данных для оценки регионарных лимфатических
узлов
N0 — нет метастазов в регионарные лимфатические узлы
N1 — метастазы в 1—3 регионарных лимфатических узлах
N2 — метастазы в 4 и более регионарных лимфатических узлах
8.
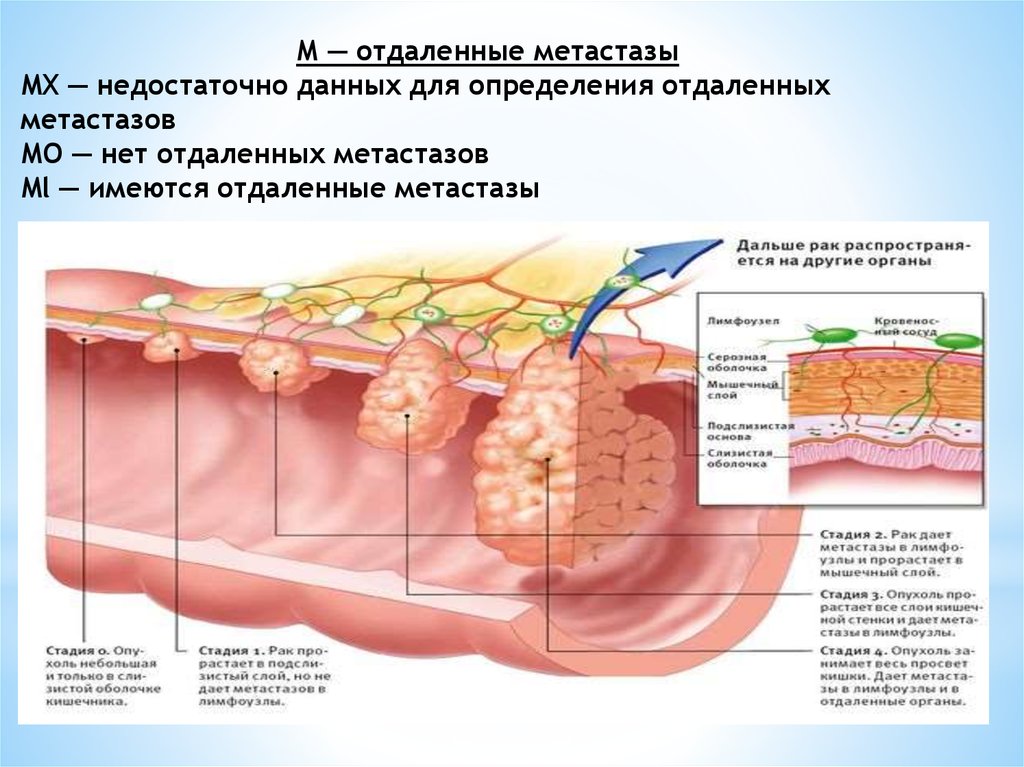
М — отдаленные метастазыMX — недостаточно данных для определения отдаленных
метастазов
МО — нет отдаленных метастазов
Ml — имеются отдаленные метастазы
9.
В клинической картине рака прямой кишки различают четырегруппы симптомов, наиболее характерных для данного
заболевания.
Самым частым и постоянным симптомом рака прямой кишки
является кровотечение.
Кровь предшествует стулу или перемешана с калом.
При раке прямой кишки из заднего прохода наряду с кровью
выделяется слизь и гной. Этот симптом обычно появляется в более
поздних стадиях заболевания и обусловлен наличием
сопутствующих ректита, проктосигмоидита, распада опухоли с
перифокальным воспалением.
Вторым по частоте симптомом рака являются различные виды
расстройства функций кишечника: изменение ритма дефекации,
формы кала, понос, запор и недержание кала и газов.
Болевые ощущения у больных раком прямой кишки появляются при
местном распространении опухоли, особенно при переходе опухоли
на окружающие органы и ткани.
Нарушение общего состояния больных (общая слабость, быстрая
утомляемость, анемия, похудание, бледность покровов)
10.
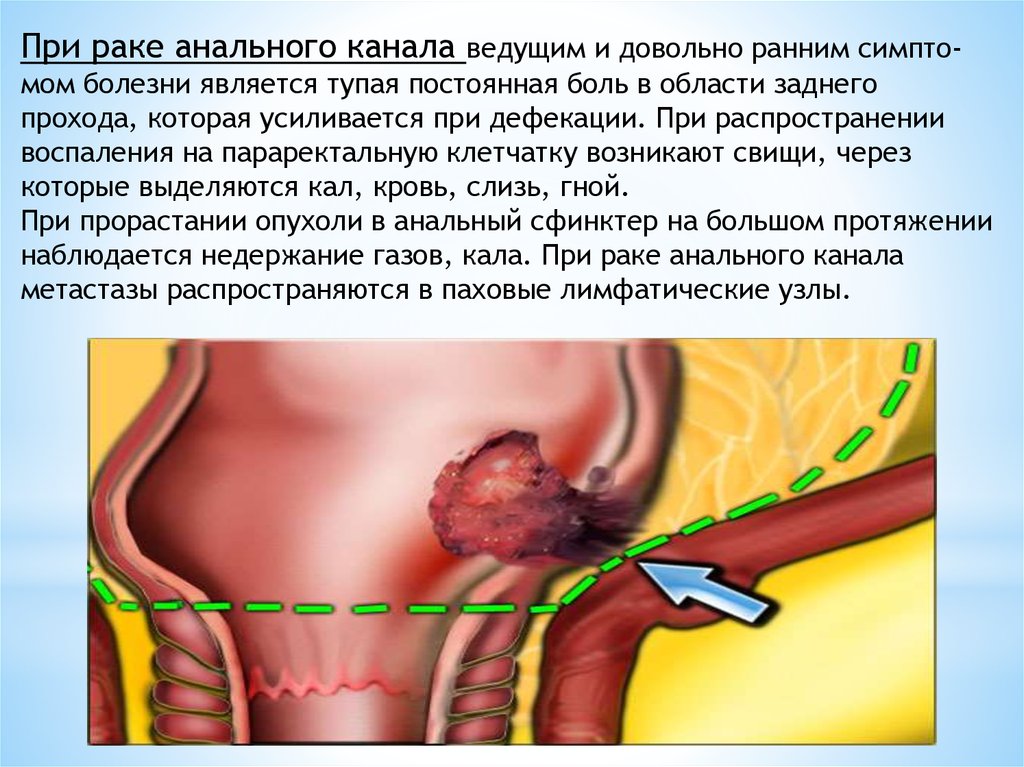
При раке анального канала ведущим и довольно ранним симптомом болезни является тупая постоянная боль в области заднегопрохода, которая усиливается при дефекации. При распространении
воспаления на параректальную клетчатку возникают свищи, через
которые выделяются кал, кровь, слизь, гной.
При прорастании опухоли в анальный сфинктер на большом протяжении
наблюдается недержание газов, кала. При раке анального канала
метастазы распространяются в паховые лимфатические узлы.
11.
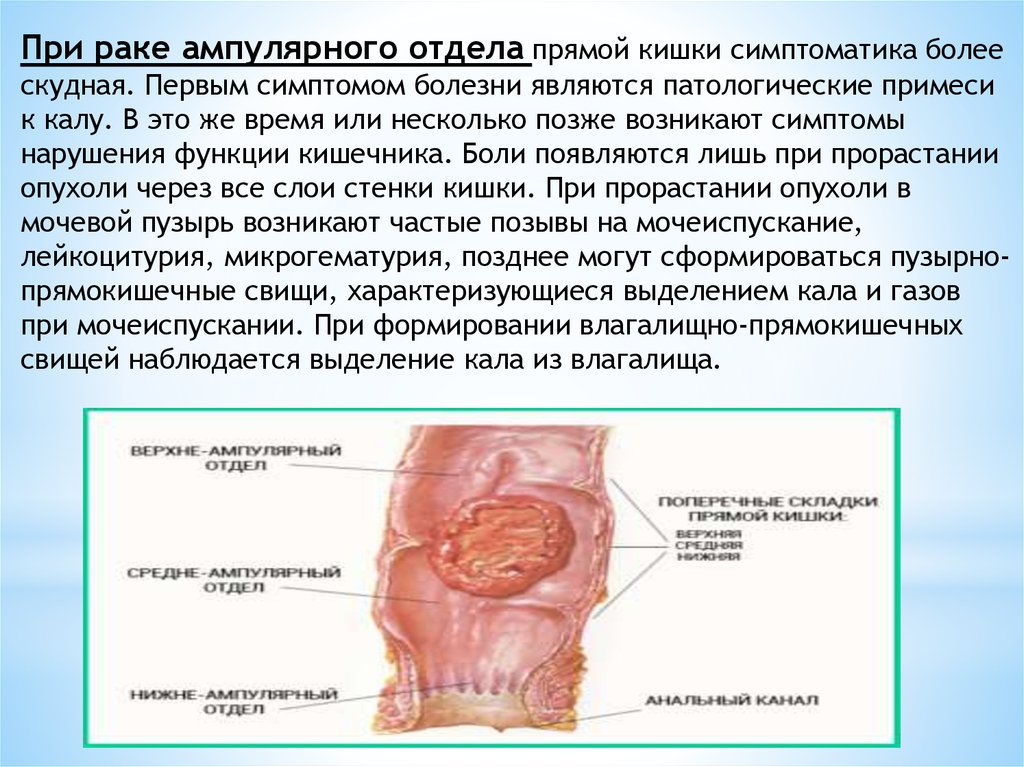
При раке ампулярного отдела прямой кишки симптоматика болеескудная. Первым симптомом болезни являются патологические примеси
к калу. В это же время или несколько позже возникают симптомы
нарушения функции кишечника. Боли появляются лишь при прорастании
опухоли через все слои стенки кишки. При прорастании опухоли в
мочевой пузырь возникают частые позывы на мочеиспускание,
лейкоцитурия, микрогематурия, позднее могут сформироваться пузырнопрямокишечные свищи, характеризующиеся выделением кала и газов
при мочеиспускании. При формировании влагалищно-прямокишечных
свищей наблюдается выделение кала из влагалища.
12.
Рак ректосигмоидного отдела прямой кишки проявляетсяпрогрессирующими запорами с последующей полной кишечной
непроходимостью.
13.
Диагностика рака прямой кишкиЖалобы и анамнез
Физикальное обследование : Рекомендуется тщательный
физикальный осмотр, включающий пальцевое ректальное
исследование,
Лабораторная диагностика
Рекомендуется выполнять: развернутые клинический
и биохимический анализы крови, онкомаркеры РЭА, СА-19–9,
исследование свёртывающей системы крови, анализ мочи.
Инструментальная диагностика
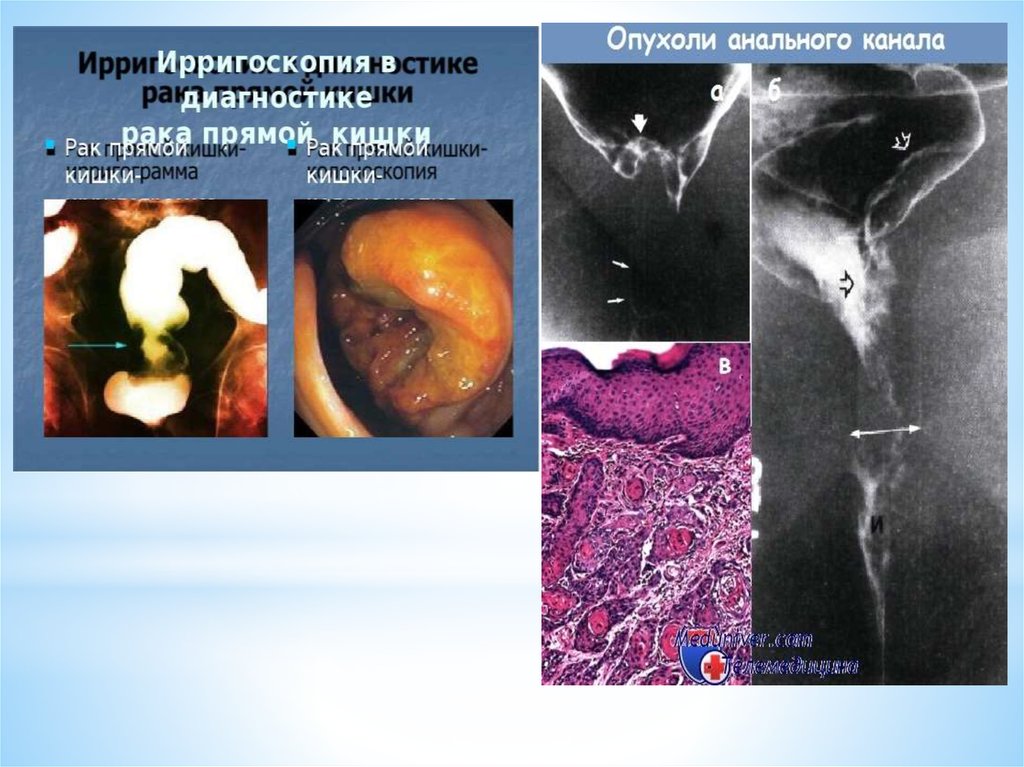
Тотальная колоноскопия с биопсией – наиболее информативный
метод исследования, позволяющий непосредственно
визуализировать опухоль, определить её размеры, локализацию
и макроскопический тип, оценить угрозу осложнений(кровотечение,
перфорация), а также получить материал для морфологического
исследования.
14.
ирригоскопия (по показаниям);виртуальная колонография (при невозможности выполнения ФКС
или ирригоскопии);
рентгенография органов грудной клетки;
ультразвуковое исследование печени, забрюшинного
пространства, таза;
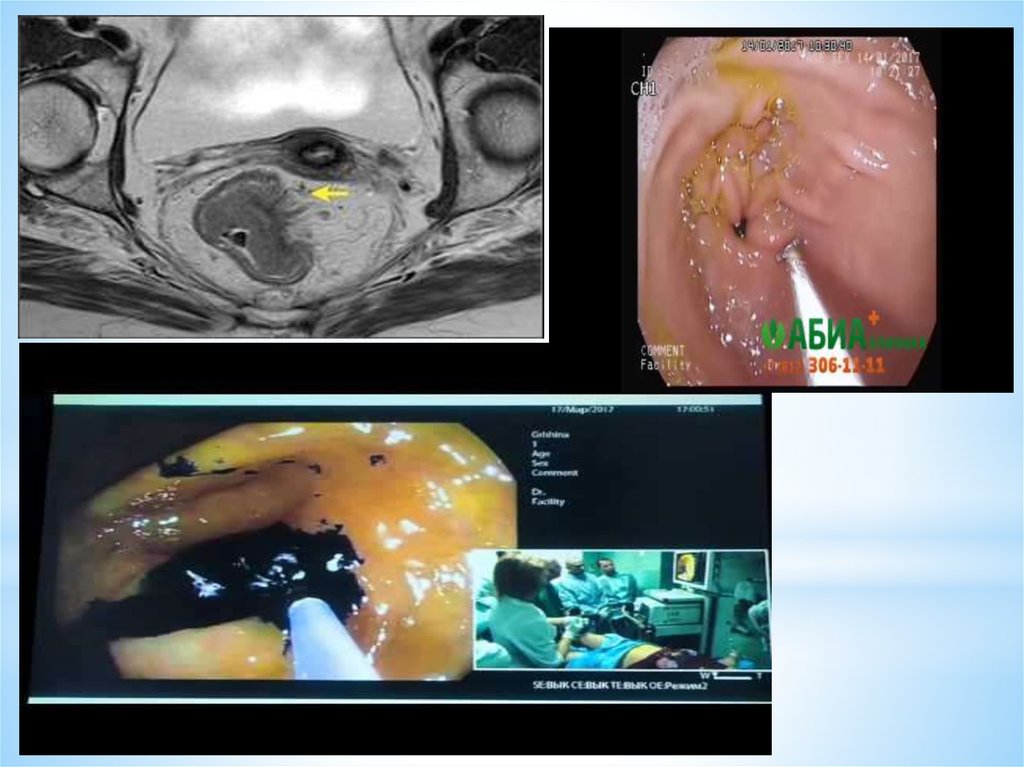
трансректальное ультразвуковое исследование;
компьютерная томография малого таза или магнитно-резонансная
томография малого таза (при cТ3-4) по показаниям;
компьютерная томография органов брюшной полости, забрюшинного
пространства – по показаниям
МРТ
15.
16.
17.
ЛечениеСтадия 0 - Полипэктомия через колоноскоп/ректоскоп или местное
иссечение
Стадия I
- Резекция кишки, редко местное иссечение
Стадия II - Резекция кишки, редко дополнительная химиотерапия
Стадия III - Резекция кишки+химиотерапия
Химиолучевая терапия+резекция кишкиc + химиотерапия
Химиотерапия+резекция кишки + химиотерапия
Стадия IV - Химиотерапия + резекция кишки с резекцией
метастазов+химиотерапия с использованием таргетных препаратов.
Химиотерапия с возможным использованием таргетных препаратов.
Резекция кишки + Химиотерапия + Резекция метастазов +
Химиотерапия с использованием таргетных препаратов.
18.
Радикальные операции при раке прямой кишки направленына удаление опухоли и регионарных лимфатических узлов.
Наиболее часто используют:
брюшно-промежностную экстирпацию прямой кишки,
переднюю резекцию прямой кишки;
брюшно-анальную резекцию прямой кишки с низведением
сигмовидной ободочной (или поперечной ободочной)
кишки,
операцию Хартманна (обструктивная резекция).
19.
При б р ю ш н о - а н а л ь н о й р е з е к ц и и п р я м о й к и ш к ис низведением сигмовидной, нисходящей или поперечной ободочной
кишки производят нижнюю срединную лапаротомию.
Мобилизуют прямую, сигмовидную и нисходящую ободочную кишку. Рану
брюшной стенки зашивают.
20.
Б р ю ш н о - п р о м е ж н о с т н а я э к с т и р п а ц и я п р я м о й к и ш к и(о п е р а ц и я К е н ю — М а й л с а ) заключается в удалении всей прямой
кишки и части сигмовидной ободочной кишки с наложением одностволь
ной колостомы в левой половине подвздошной области. Операция состоит
из двух этапов — брюшного и промежностного.
21.
Передняя резекция прямой кишкиОперация проводится при расположении опухоли в верхнем отделе
кишки, на границе с сигмовидной. Сегмент кишки вместе с опухолью
иссекается и удаляется, нисходящий сегмент сигмовидной и культя
прямой кишки сшиваются вручную или с помощью специального
аппарата. В результате сфинктер и естественное опорожнение
кишечника сохраняется.
22.
О п е р а ц и ю Х а р т м а н н а выполняют из нижней срединнойлапаротомии. Мобилизуют сигмовидную ободочную и прямую кишку.
Пересекают прямую кишку ниже опухоли, культю кишки ушивают.
Отсекают пораженный отдел кишки и накладывают одноствольную
колостому в левой подвзошной области
23.
Прогноз.Пятилетняя переживаемость после радикального хирургического
лечения при раке прямой кишки составляет около 40—50 %. Она
зависит прежде всего от стадии заболевания, гистологической
структуры и формы роста опухоли. Прогноз благоприятнее в
случае, если операция произведена в I—II стадиях заболевания, при
экзофитной опухоли, особенно если она имеет высокую степень
дифференцировки. Прогноз менее благоприятен умолодых
больных, особенно при анальном раке.

















 Медицина
Медицина