Похожие презентации:
Алгоритм действий при тахи- и брадиаритмиях
1. Алгоритм действий при тахи- и брадиаритмиях
ФБГОУ ВО РНИМУ им. Н.И. ПироговаКафедра факультетской терапии имени академика А.И. Нестерова
Лечебного факультета
Алгоритм действий
при тахи- и
брадиаритмиях
Выполнила: студентка 1.6.03В группы
лечебного факультета Меркулова Ирина
Москва 2017
2. Источники
23. Краткий ЭКГ-тренинг
34.
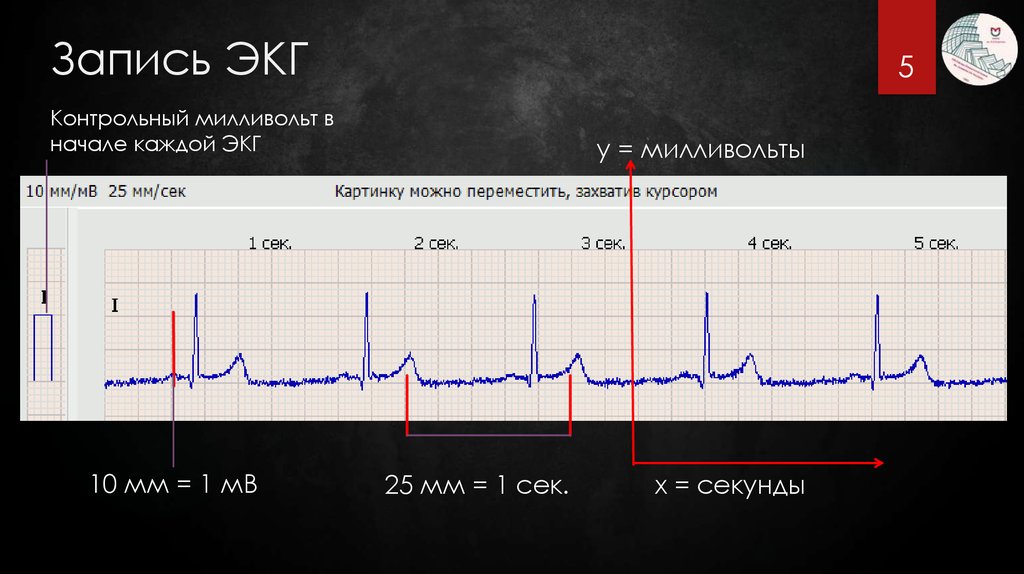
45. Запись ЭКГ
5Контрольный милливольт в
начале каждой ЭКГ
10 мм = 1 мВ
y = милливольты
25 мм = 1 сек.
x = секунды
6.
6Схема анализа ЭКГ
I.
Анализ сердечного ритма и проводимости
1)
2)
3)
4)
Оценка регулярности сердечных сокращений
Оценка ЧСС
Определение источника ритма
Оценка проводимости (длительность P, PQ, QRS, QT)
Определение ЭОС
III. Анализ предсердного зубца P
IV. Анализ желудочкового комплекса QRS
V. Сегмент ST
VI. Зубец T
VII. Зубцы U
II.
7. Основные моменты
При записи ЭКГ 25 мм/c :1 мм = 0,04 с = 40мс
5 мм = 0,2 с = 200мс
10 мм = 0,4 с = 400мс
При записи ЭКГ 50 мм/с :
1 мм = 0,02 с = 20мс
5 мм = 0,1 с = 100мс
10 мм = 0,2 с = 200мс
7
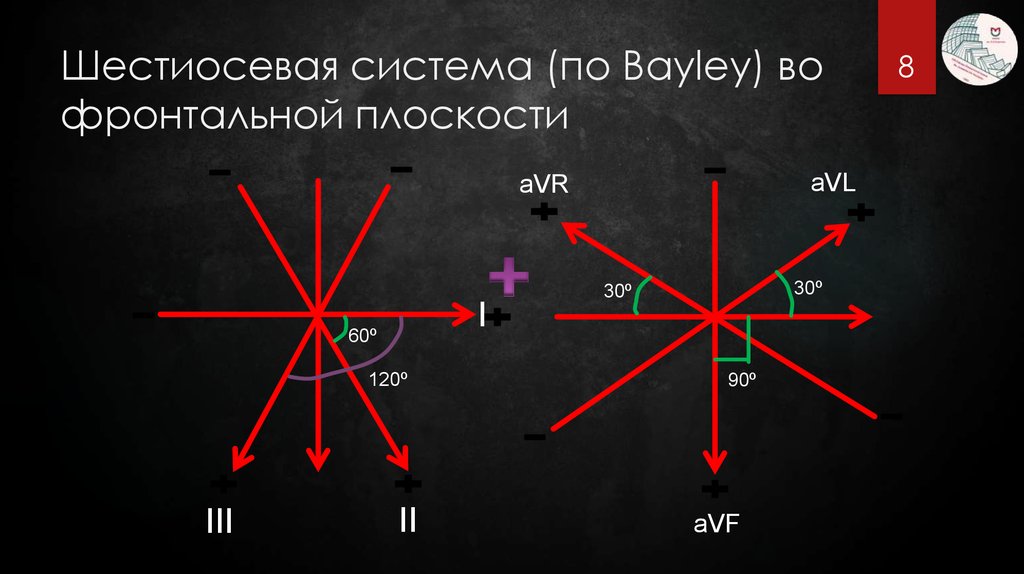
8. Шестиосевая система (по Bayley) во фронтальной плоскости
aVLaVR
30º
30º
I
60º
120º
III
II
90º
aVF
8
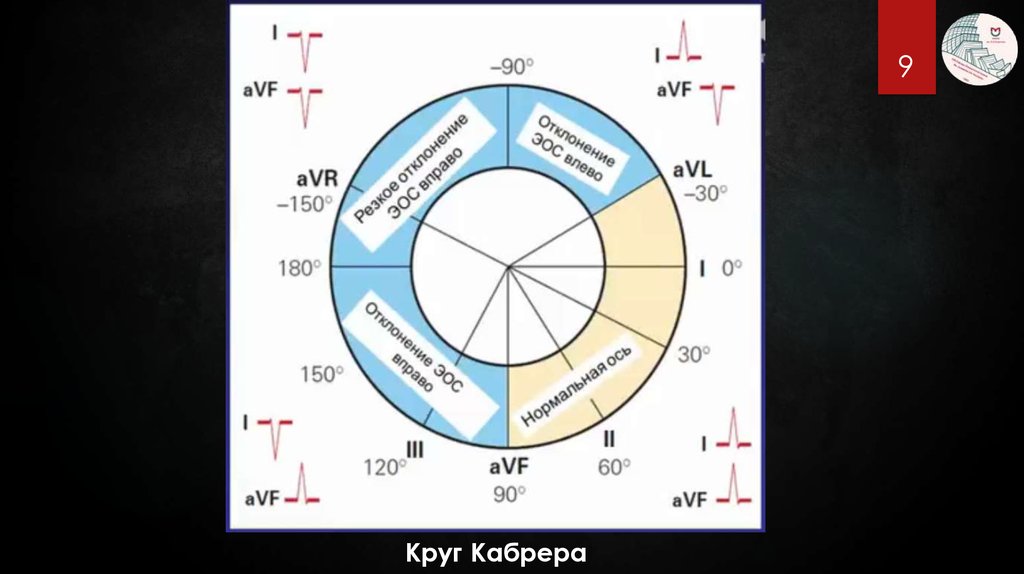
9.
9Круг Кабрера
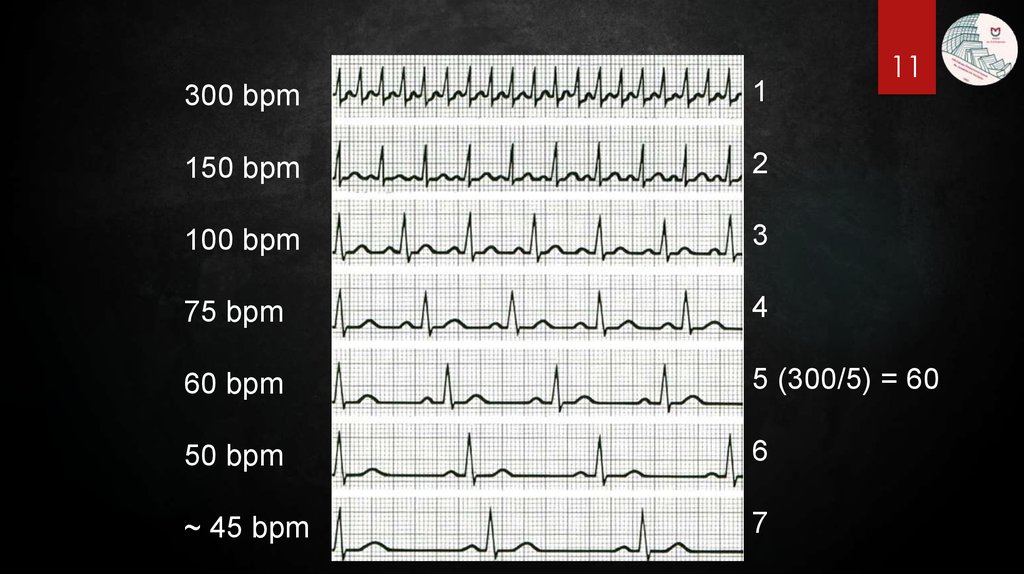
10. Подсчет ЧСС
1011.
11300 bpm
1
150 bpm
2
100 bpm
3
75 bpm
4
60 bpm
5 (300/5) = 60
50 bpm
6
~ 45 bpm
7
12.
1213. Определение источника возбуждения (1)
Синусовый ритм:P перед каждым комплексом QRS
PII (+), P aVF (+), P aVR (-)
P const (постоянная форма зубцов P в каждом отведении)
13
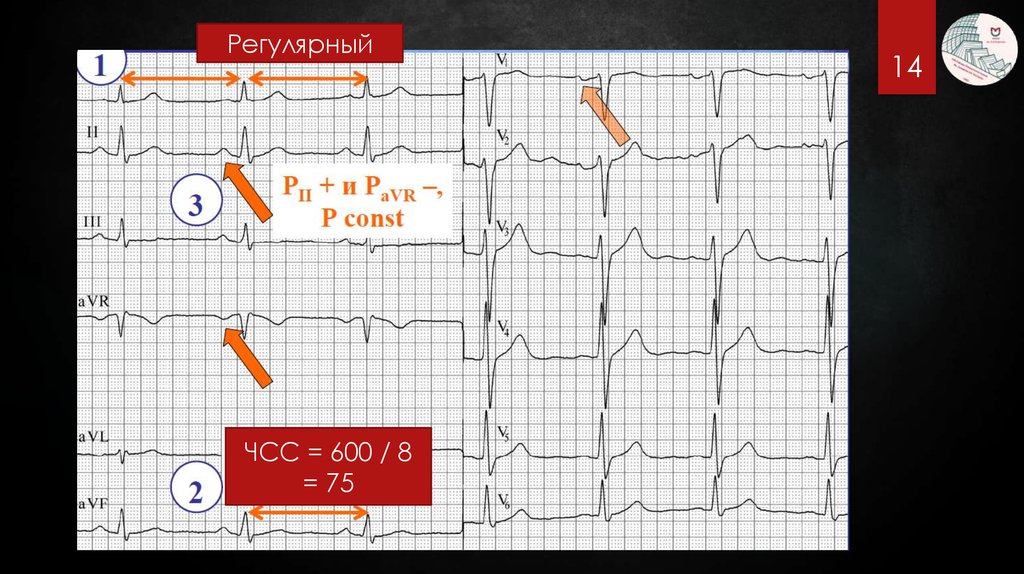
14.
РегулярныйЧСС = 600 / 8
= 75
14
15. Определение источника возбуждения (2)
Несинусовые ритмы1. Предсердный ритм - отрицательные PII, PIII, нормальные
QRS. (ЧСС 60-100)
2. Ритм из АВ-соединения - зубец P сливается с QRS либо
следует непосредственно за ним (ЧСС 40-60)
3. Желудочковый (идиовентрикулярный) ритм:
а) ЧСС < 40-45 в минуту
б) QRS > 0,12 с, деформированные
в) отсутствие связи QRS и зубцов P
15
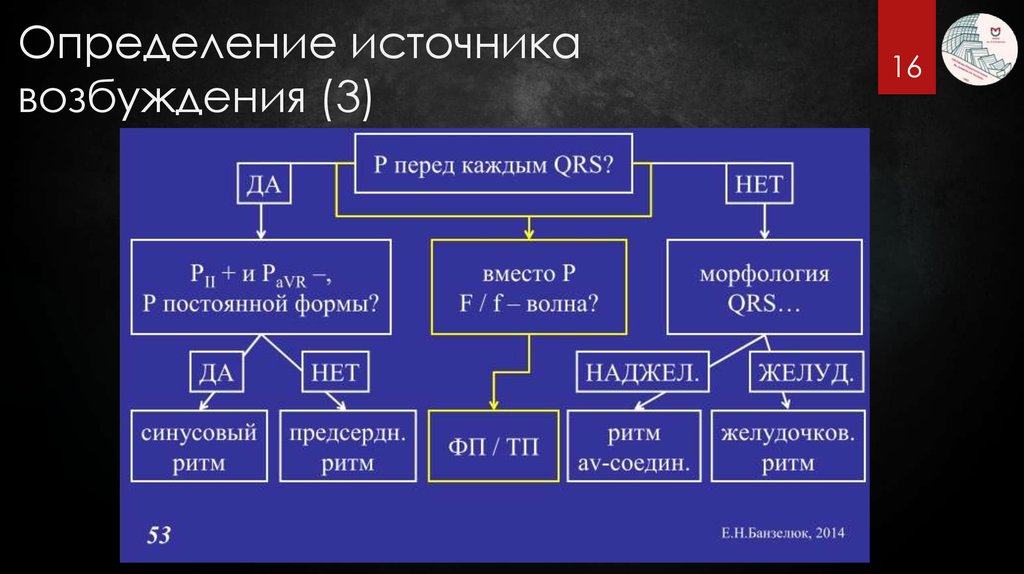
16. Определение источника возбуждения (3)
1617. Источник ритма
В клинике важно выделять ритмы:Наджелудочковый (предсердный или из АВсоединения)
Желудочковый (широкие QRS, дискордантность
RS-T)
17
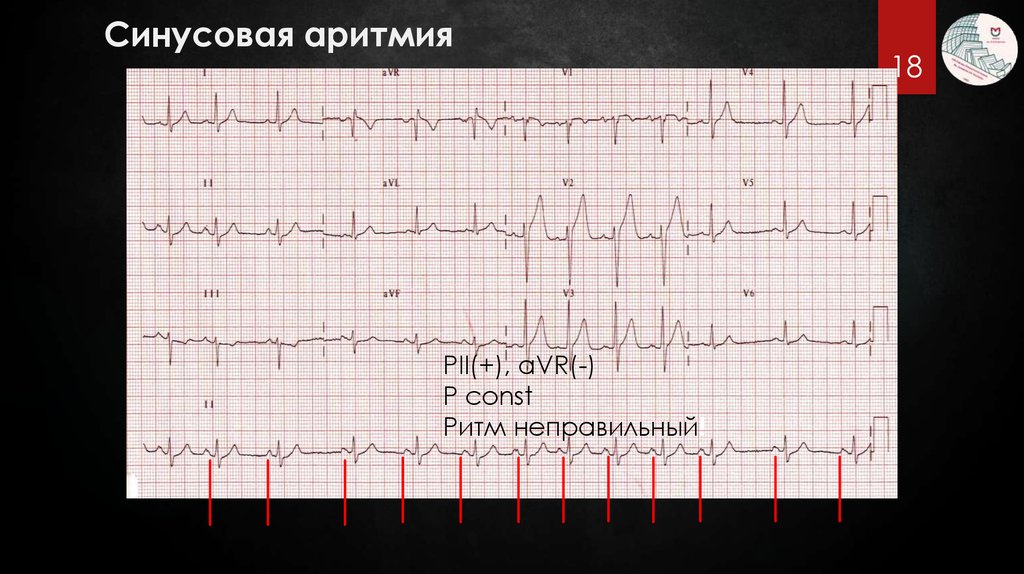
18.
Синусовая аритмияPII(+), aVR(-)
P const
Ритм неправильный!
18
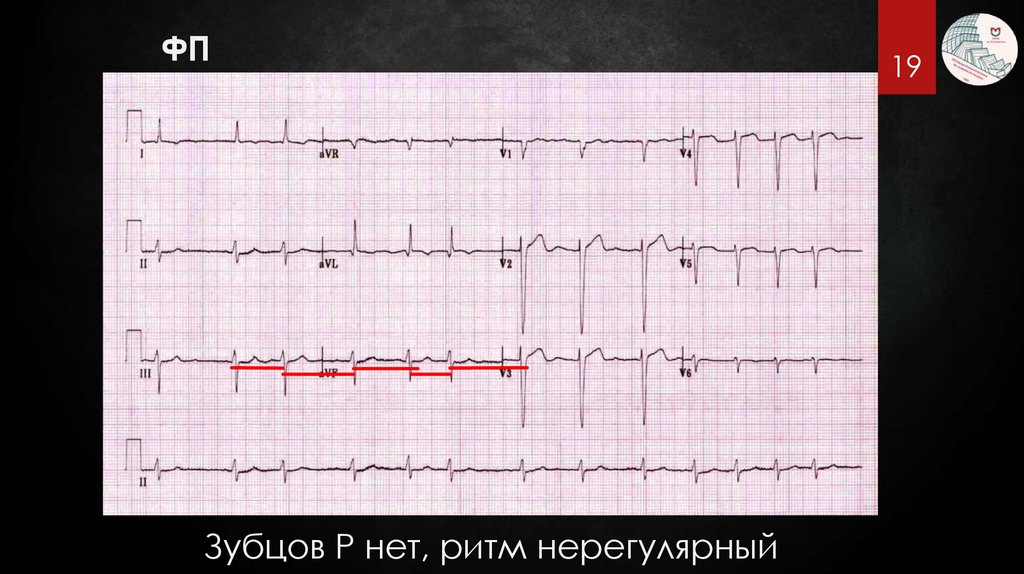
19.
ФПЗубцов P нет, ритм нерегулярный
19
20.
ТП : правильная форма 4:11 2 3 4
20
21.
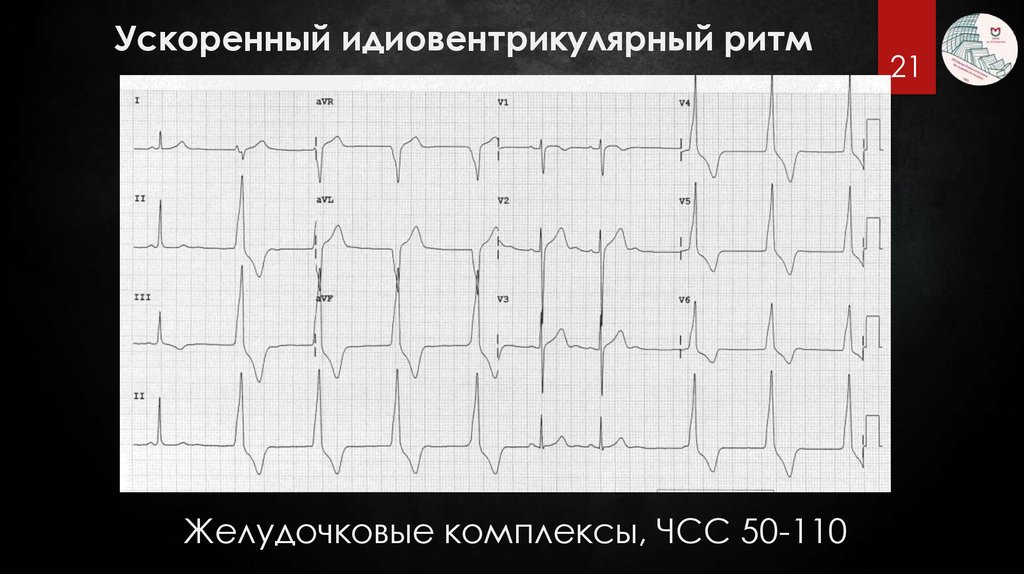
Ускоренный идиовентрикулярный ритмЖелудочковые комплексы, ЧСС 50-110
21
22.
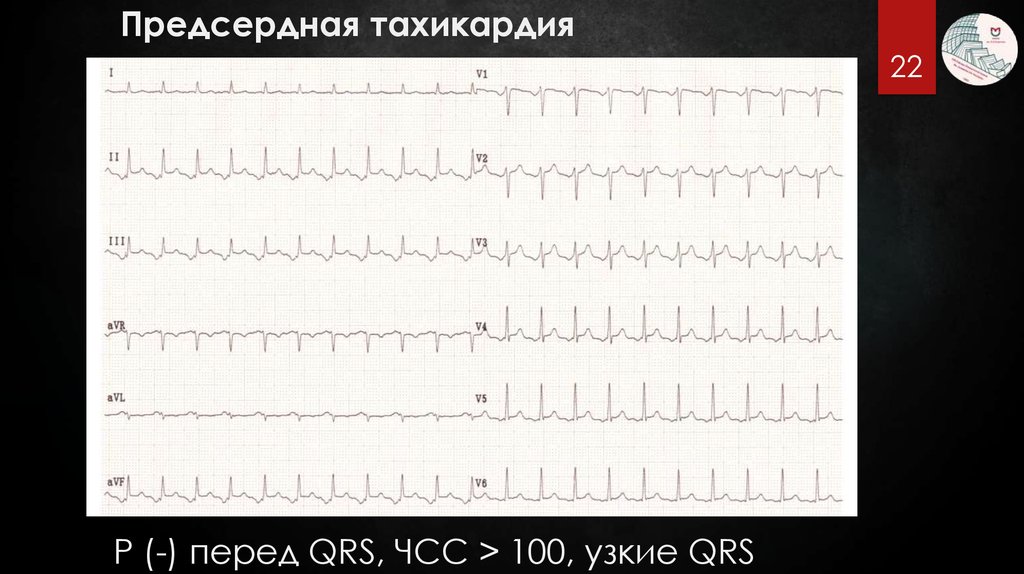
Предсердная тахикардия22
P (-) перед QRS, ЧСС > 100, узкие QRS
23.
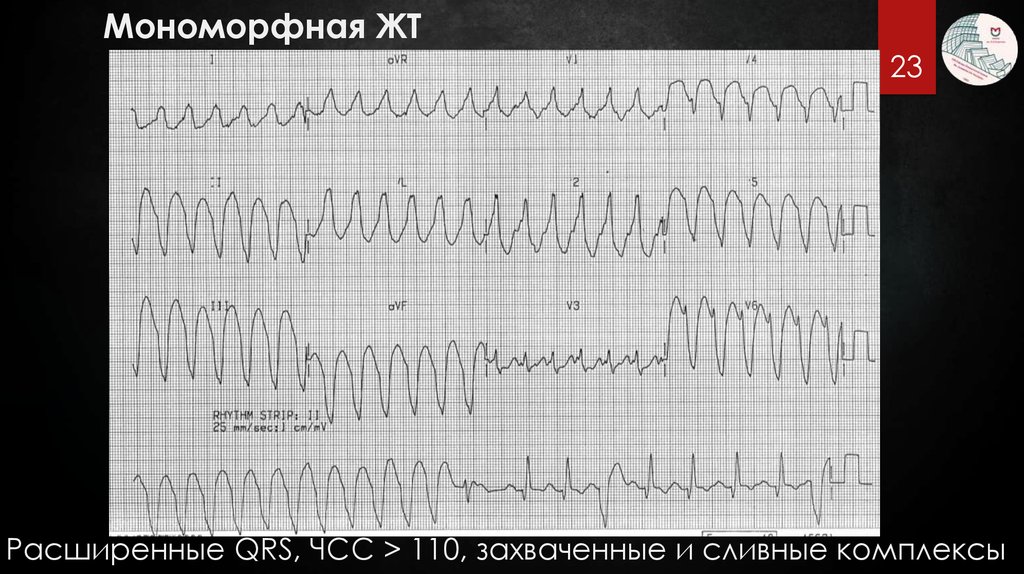
Мономорфная ЖТ23
Расширенные QRS, ЧСС > 110, захваченные и сливные комплексы
24.
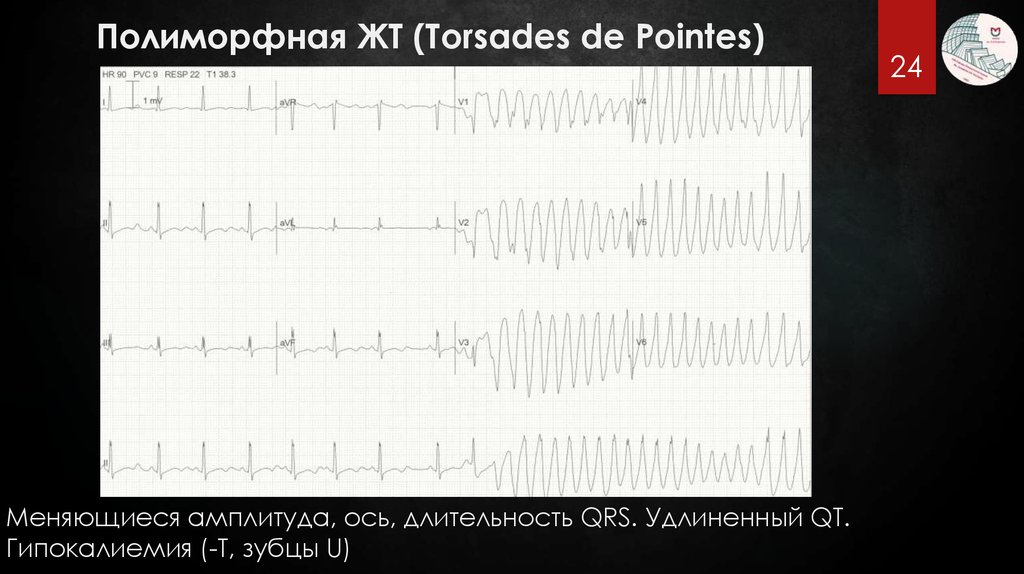
Полиморфная ЖТ (Torsades de Pointes)Меняющиеся амплитуда, ось, длительность QRS. Удлиненный QT.
Гипокалиемия (-T, зубцы U)
24
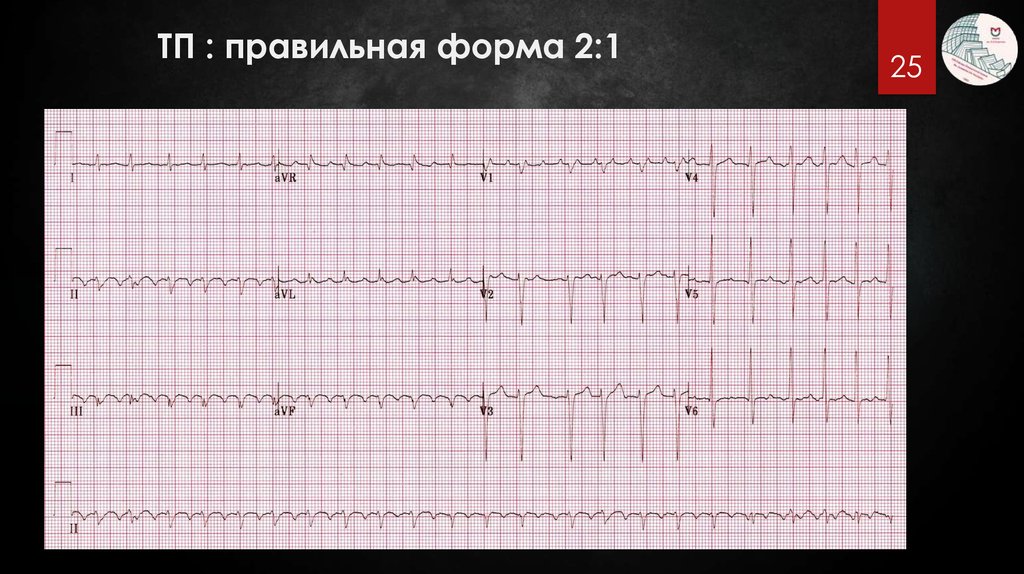
25.
ТП : правильная форма 2:125
26.
АВ блокада 3 степениРасширенные QRS (желудочковые), АВдиссоциация. ЧЖС 300 / 10 = 30 в минуту
26
27. Оценка проводимости (1)
PQN 0,12 - 0,20 с
PQ > 0,20 с - AV блокада 1 степени?
PQ < 0,12 с - синдром преждевременного
возбуждения желудочков ? (WPW и др.)
27
28. Оценка проводимости (2)
P(II,III,aVF)
<= 0,1 (0,12) с
Если больше -> перегрузка левого предсердия
28
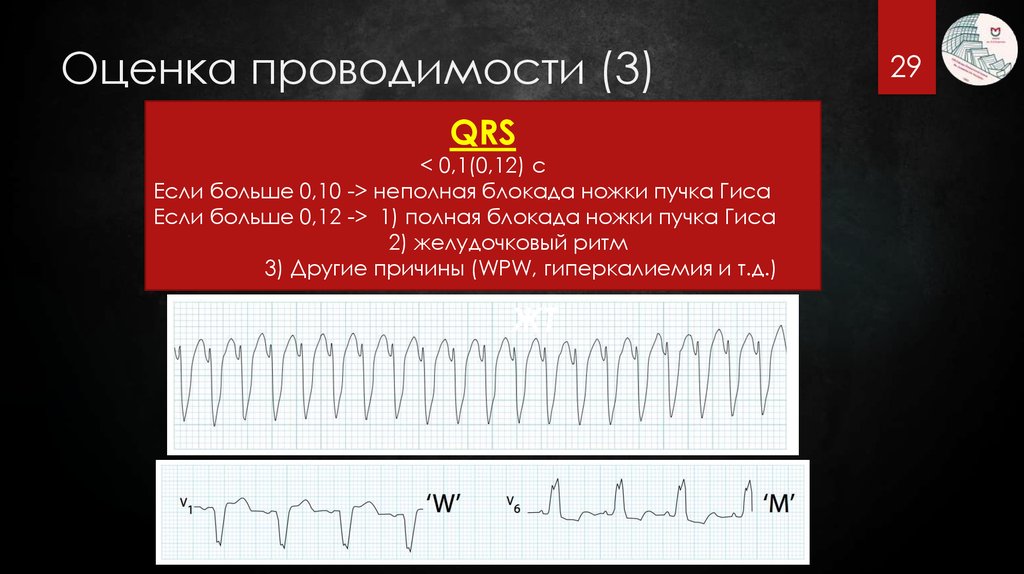
29. Оценка проводимости (3)
QRS< 0,1(0,12) с
Если больше 0,10 -> неполная блокада ножки пучка Гиса
Если больше 0,12 -> 1) полная блокада ножки пучка Гиса
2) желудочковый ритм
3) Другие причины (WPW, гиперкалиемия и т.д.)
ЖТ
29
30. Анализ интервала QT
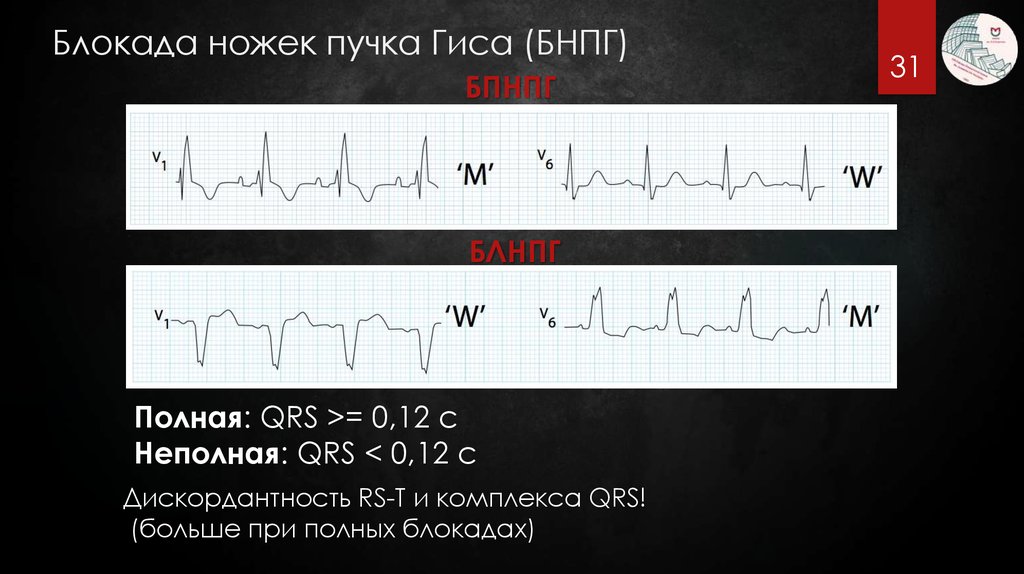
3031. Блокада ножек пучка Гиса (БНПГ)
БПНПГБЛНПГ
Полная: QRS >= 0,12 с
Неполная: QRS < 0,12 с
Дискордантность RS-T и комплекса QRS!
(больше при полных блокадах)
31
32. БПНПГ
QRS типа rSR’, rsR’ или rsr’ (буква M). R’, как правило, выше r (правоеушко кролика выше левого – не всегда) в V1, V2. Иногда комплексы
типа qR или расширенные расщепленные зубцы R.
Широкий, зазубренный S в V5, V6, I
Дискордантность RS-T и QRS
32
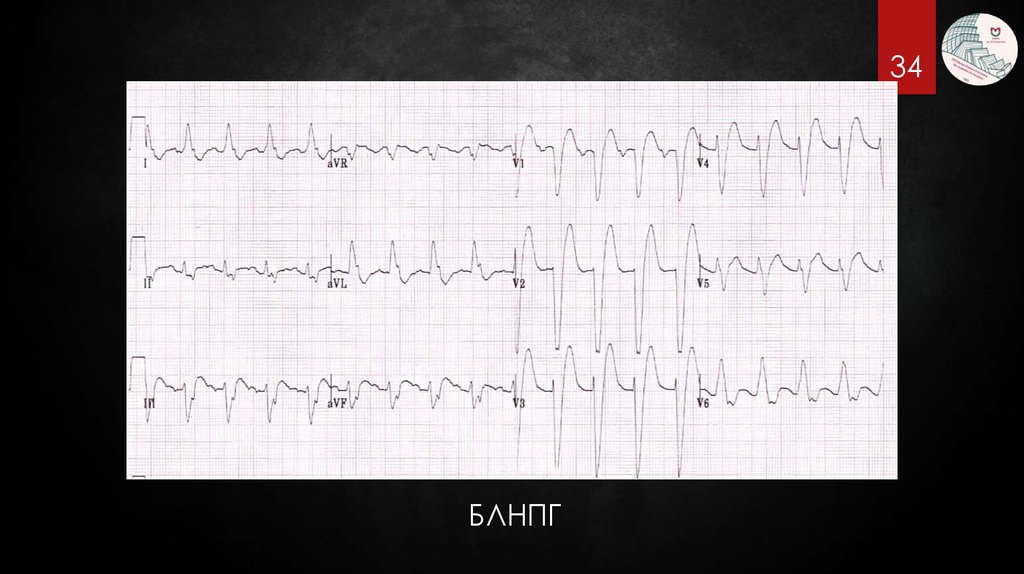
33. БЛНПГ
Широкий монофазный зубец R, который часто расщеплен(«зазубрен») в V5, V6, I, aVL.
Отсутствие Q в V5, V6, I
В V1, V2 QS или rS со слабым нарастанием зубца R в V2, V3.
Дискордантность RS-T и QRS
33
34.
34БЛНПГ
35.
35БПНПГ
36. ЭКГ-признаки WPW-синдрома
Синдромы предвозбуждения являютсяэлектрофизиологической основой
атриовентрикулярной реципрокной
тахикардии (АВРТ)
36
Синусовый ритм и АВРТ при WPW-синдроме с
антидромным проведением
37. Алгоритм мероприятий при тахиаритмиях
3738. 6-шаговый подход к анализу ритма на ЭКГ
1. Есть ли какая-либо электрическая активность?2. Какова частота сокращения желудочков (QRS)?
3. Ширина комплекса QRS нормальна или увеличена?
4. Ритм QRS правильный или неправильный?
5. Есть ли активность предсердий?
6. Связана ли активность предсердий с активностью
желудочков, и если да, то как?
38
39.
3940. Варианты экстренного лечения аритмий
Устранение и/или коррекция провоцирующих триггеров• ишемия, гипоксия, ацидемия, гипо -, гиперкалиемия, лекарства,
стресс, боль
Электролечение
• кардиоверсия при тахиаритмиях или кардиостимуляция при
брадиаритмиях
Простое клиническое вмешательство
• вагусные приёмы, перкуссионная кардиостимуляция
Фармакологическое
• медикаментозная терапия: амиодарон, атропин и пр.
Необходимости в лечении нет
40
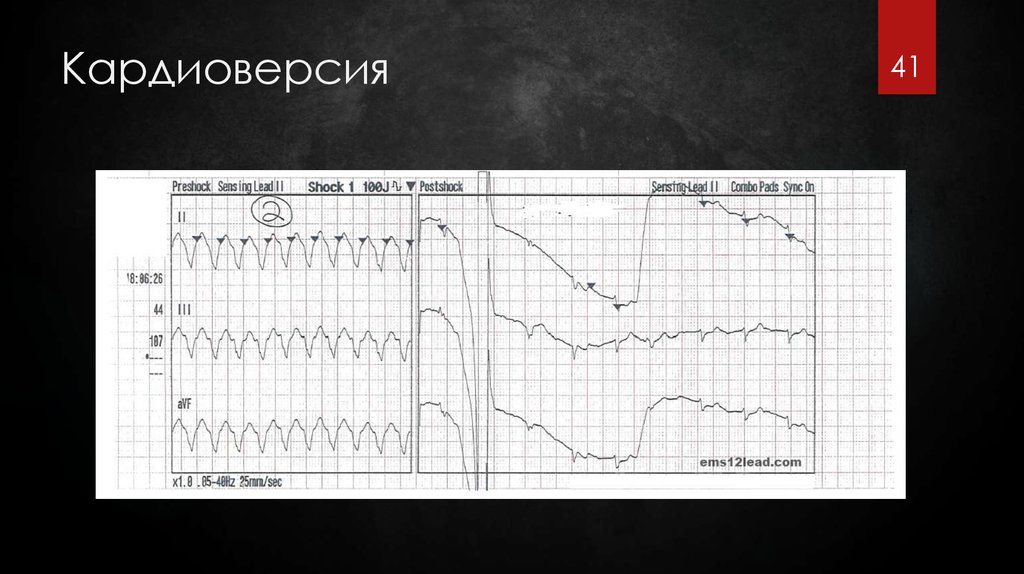
41. Кардиоверсия
4142. Синхронизированная кардиоверсия
42! Разряд дефибриллятора
синхронизирован с зубцом R
на ЭКГ → меньше
вероятность
трансформации в более
жизнеугрожающую аритмию
(ФЖ)
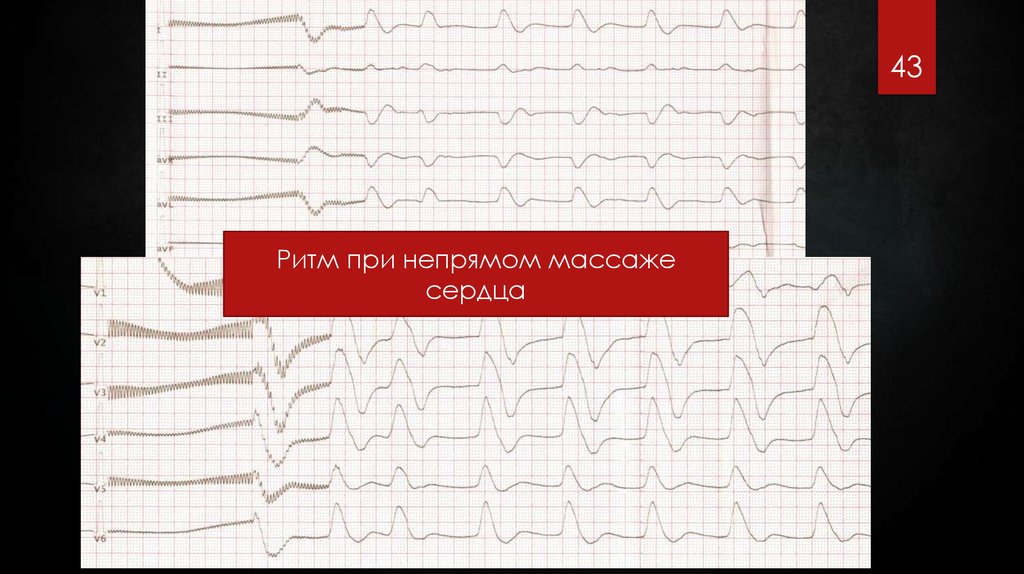
43.
43Ритм при непрямом массаже
сердца
44. Методы кардиостимуляции
44Устройства:
1.
2.
Неинвазивные
Перкуссионная кардиостимуляция
(«кулаком»)
Чрескожная кардиостимуляция
Инвазивные
Временная чрезвенозная кардиостимуляция
Перманентная кардиостимуляция с
имплантируемым кардиостимулятором
Кардиостимуляторы для лечения
брадикардии
Бивентрикулярные КС для лечения
СН (кардиоресинхронизирующая
терапия)
ИКД с функцией КС
45. Перкуссионная КС
При брадикардии с клиникой остановки сердца, может иметьпреимущество перед СЛР
Вероятность ее успеха более вероятна, когда остановка
желудочков с зубцами P
Мост к чрескожной/чрезвенозной КС
! Если перкуссионная КС не вызвала пульсирующий
ритм быстро, то, независимо от ЭКГ, нужно
Техника:
немедленно
начинать СЛР
1. Ребром сжатого кулака наносят повторно плотные удары в
прекордиальную область сбоку от нижнего левого края
грудины.
2. Для каждого удара кулак заносят приблизительно на 10 см от
грудной клетки.
3. Если первые удары не привели к появлению комплексов
QRS, можно попробовать слегка усилить удары и смещать
точку контакта вокруг прекордиальной зоны.
45
46. Чрескожная КС
Преимущества46
Недостатки
Возможность быстрого применения
Болезненность
Минимальная подготовка
Необходимость анальгезии/седации
Могут применять медсестры и
парамедики (не в РФ)
Может работать по запросу:
нанесение разряда только при
отсутсвии собственого QRS
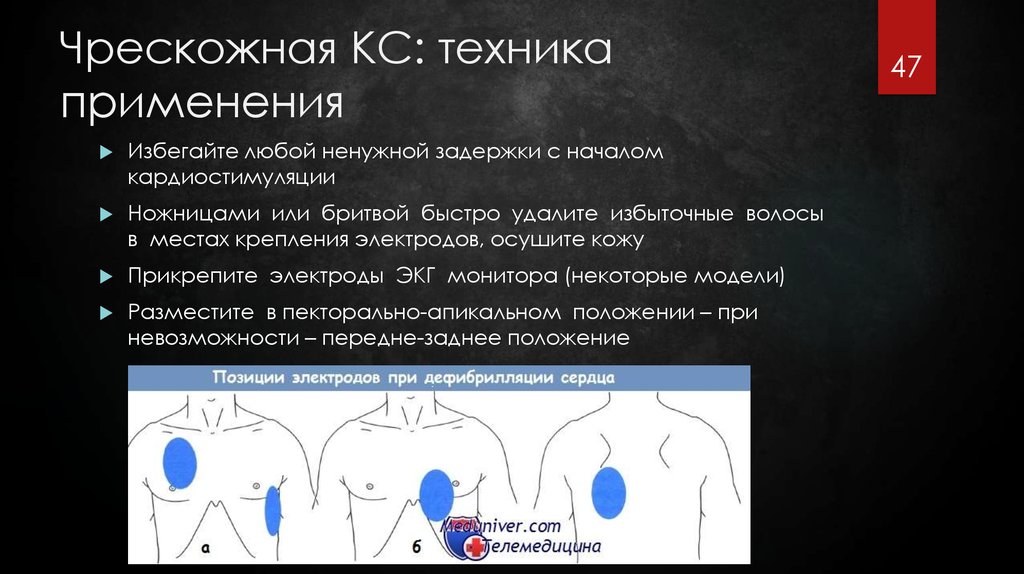
47. Чрескожная КС: техника применения
Избегайте любой ненужной задержки с началомкардиостимуляции
Ножницами или бритвой быстро удалите избыточные волосы
в местах крепления электродов, осушите кожу
Прикрепите электроды ЭКГ монитора (некоторые модели)
Разместите в пекторально-апикальном положении – при
невозможности – передне-заднее положение
47
48. Вагусные приемы
Масаж каротидного синуса48
Прием Вальсальвы
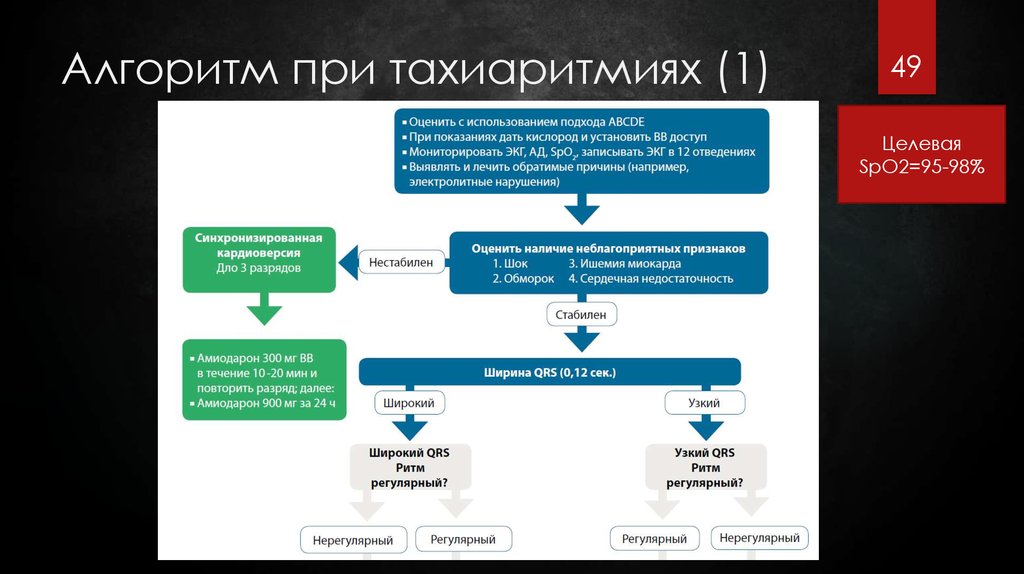
49. Алгоритм при тахиаритмиях (1)
49Целевая
SpO2=95-98%
50. Подход ABCDE – общие принципы
Для оценки и лечения пациента используйте подход Дыхательныепути (А), Дыхание (В), Кровообращение (С), Неврологический
статус (D), Осмотр (Е).
Проведите полное первичное обследование и повторяйте его
регулярно.
Угрожающие жизни проблемы необходимо лечить прежде, чем
переходить к следующей части обследования.
Оценивайте эффективность лечения.
Вовремя поймите, что вам нужна дополнительная помощь, и
вызывайте ее как можно скорее.
Задействуйте всех членов команды.
Цель первичного лечения – сохранить пациенту жизнь и добиться
некоторого клинического улучшения. Это поможет выиграть время
для дальнейшего лечения и диагностики.
50
51.
A – airways – проходимость дыхательных путейB – breathing – дыхание
• SpO2, ЧД, аускультация, перкуссия, трахея, вены шеи
C – circulation – кровообращение
• ЧСС (пульс), АД, монитор, ЭКГ, аускультация, кожа,
диурез, время капиллярного наполнения
D – disability – неврологический статус
• Зрачки, тонус мышц, глюкоза, AVPU или ШКГ
E – exposure (else) – внешний вид (остальное)
• Живот, варикозные вены, отеки, спина, per rectum
51
52. Краткий сбор анамнеза
SAMPLES – symptoms – жалобы, симптомы
A – allergies – аллергии
M – meds – лекарства
P – past/pregnancy - хронические заболевания/беременность
L – lunch – прием пищи
E – else – другое
52
53. Шкала комы Глазго
5354. Неблагоприятные признаки
Шок - гипотензия (АД систолическое < 90 мм рт ст), бледность,пот, холодные конечности, дезориентация или нарушения
сознания.
Обморок – преходящая потеря сознания вследствие глобального
снижения мозгового кровотока.
Сердечная недостаточность - отёк лёгких и/или повышение
давления в яремных венах ( с периферическими отёками и
увеличением печени или безних).
Ишемия миокарда – типичная ишемическая боль за грудиной
и/или признакиишемии миокарда на ЭКГ в 12 отведениях.
54
55. Амиодарон
Антиаритимик III класса – блокатор калиевыхканалов
При нестабильной тахиаритмии – 300 мг в/в за 1020 минут после 3 разряда синхронизированной
кардиоверсии
Далее инфузия – 900 мг в течение 24 часов
55
56. Алгоритм при тахиаритмиях (2)
5657.
Тахикардия с широкими комплексами QRSРегулярная
• Желудочковая тахикардия (ЖТ)
• Суправентрикулярная тахикардия
(с предшествующей или
функциональной БНПГ)
Атриовентрикулярная узловая
тахикардия (АВУРТ) по
механизму re-entry
Синдром WPW (ортодромное
проведение)
Предсердная тахикардия
ТП с постоянной АВпроводимостью
• Синдром WPW (антидромный,
тахикардия с предвозбуждением)
57
Нерегулярная
• ФП (с БНПГ или с синдромом WPW при
антидромном проведении)
• ТП (изменяющаяся АВ-проводимость, с
БНПГ или с синдромом WPW при
антидромном проведении)
• Пируэтная тахикардия (torsades de
pointes)
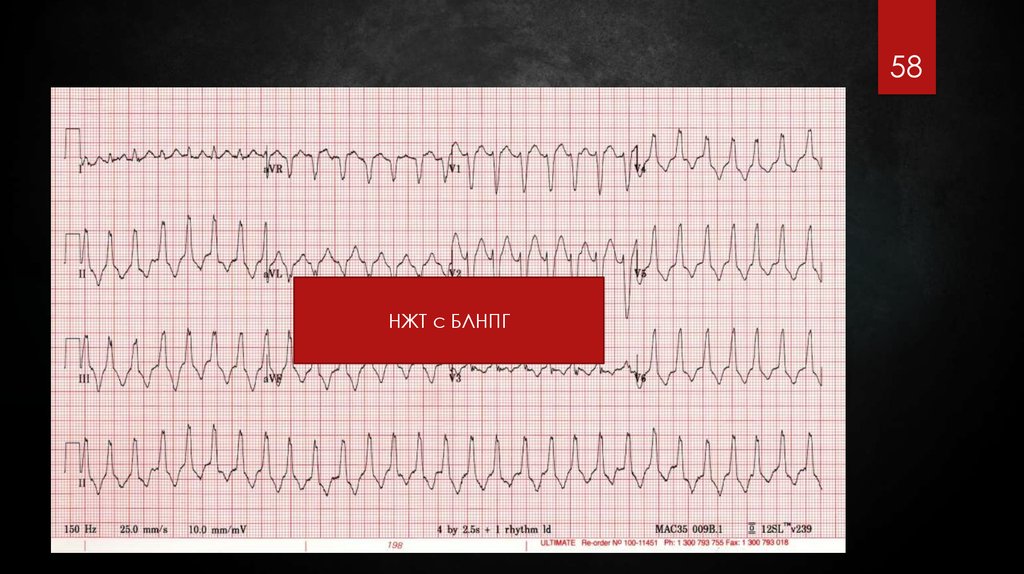
58.
58НЖТ с БЛНПГ
59.
59ЖТ
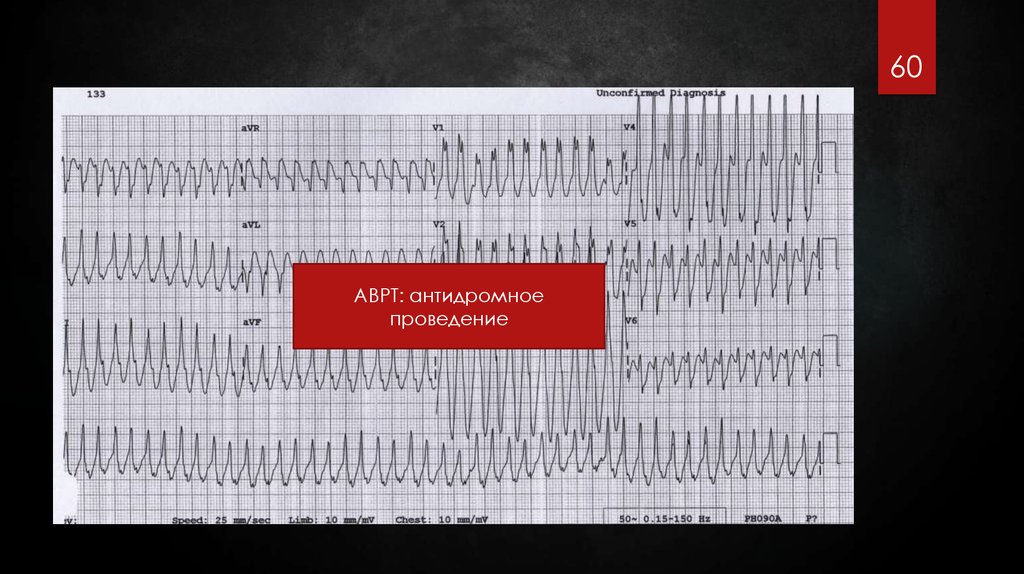
60.
60АВРТ: антидромное
проведение
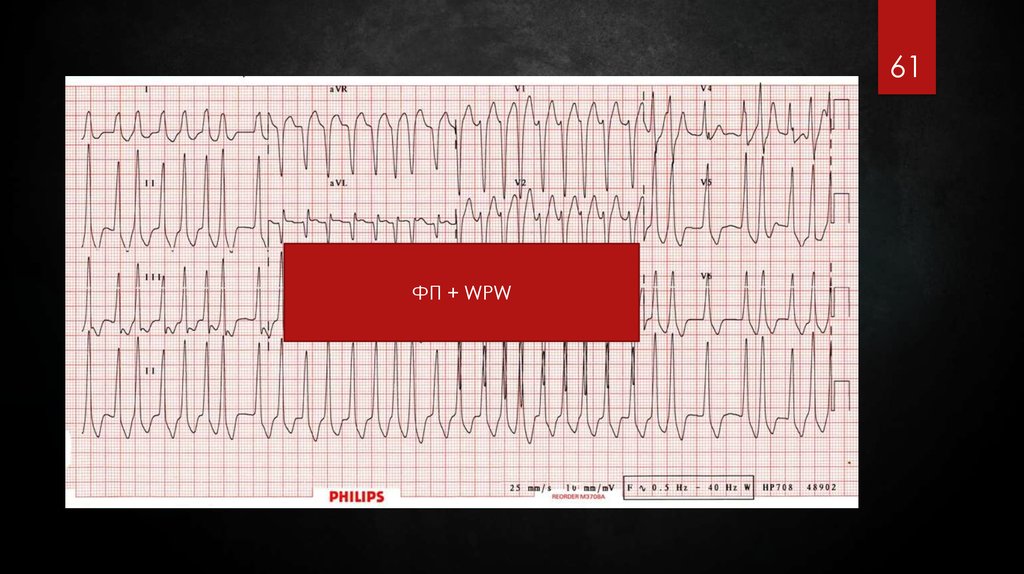
61.
61ФП + WPW
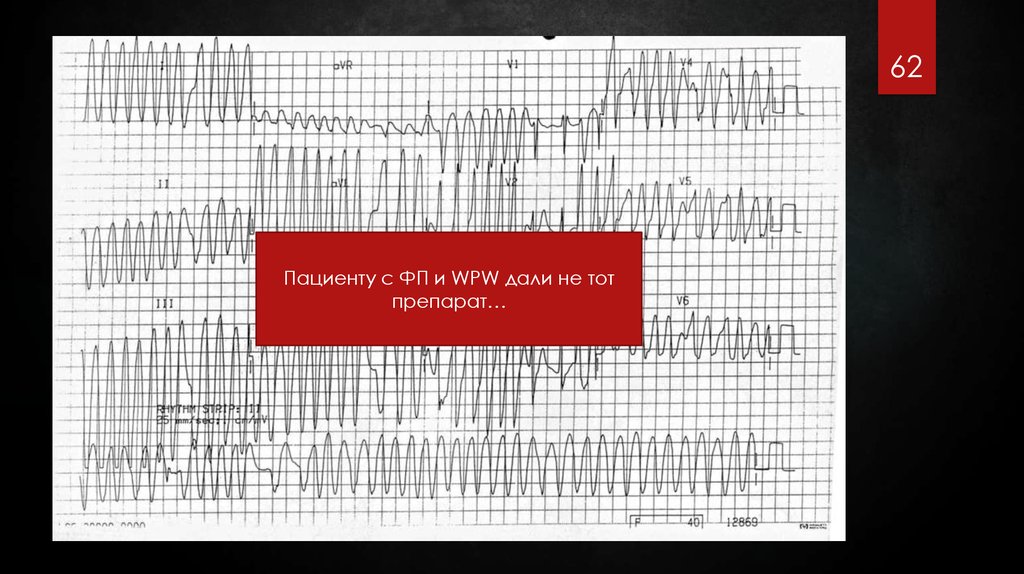
62.
62Пациенту с ФП и WPW дали не тот
препарат…
63. Особенности при WPW-синдроме
Особенности при WPWсиндроме! Запрещено использование лекарств, ухудшающих АВпроводимость:
β-блокаторы
Недигидропиридиновые антагонисты кальция (группы
верапамила и дилтиазема)
Дигоксин
Аденозин
63
64.
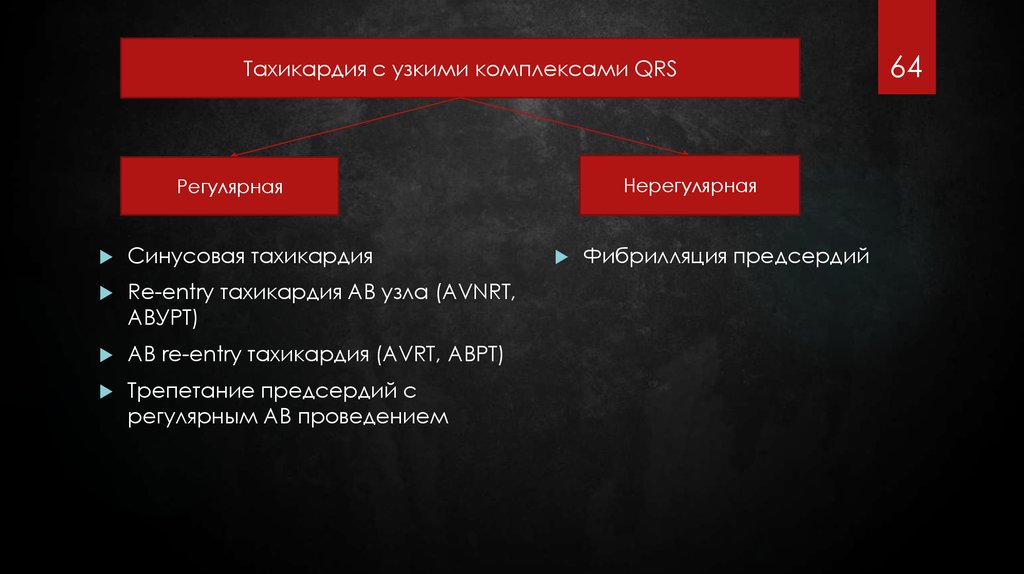
Тахикардия с узкими комплексами QRSНерегулярная
Регулярная
Синусовая тахикардия
Re-entry тахикардия АВ узла (AVNRT,
АВУРТ)
АВ re-entry тахикардия (AVRT, АВРТ)
Трепетание предсердий с
регулярным АВ проведением
Фибрилляция предсердий
64
65.
65АВРТ: ортодромное проведение
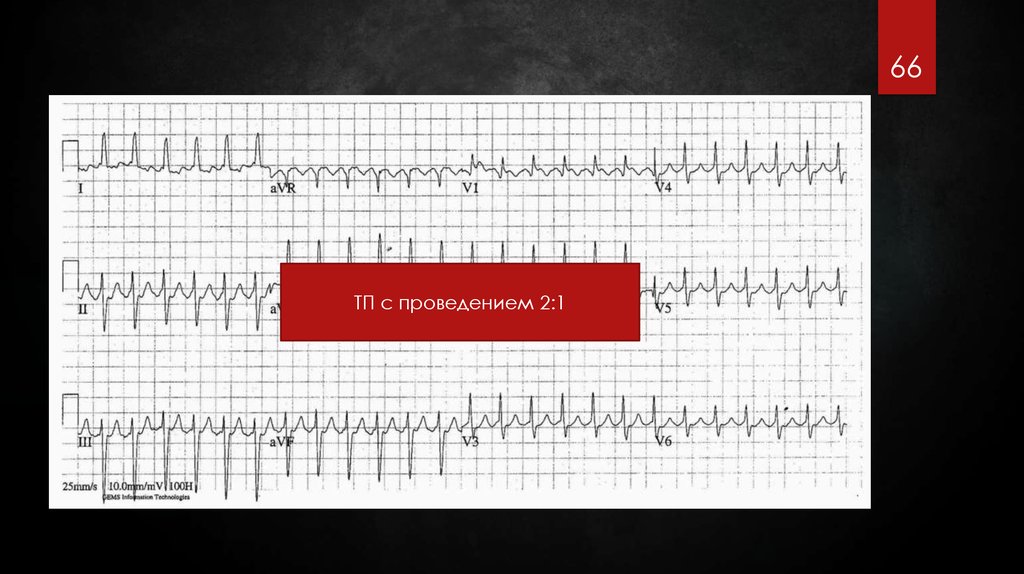
66.
66ТП с проведением 2:1
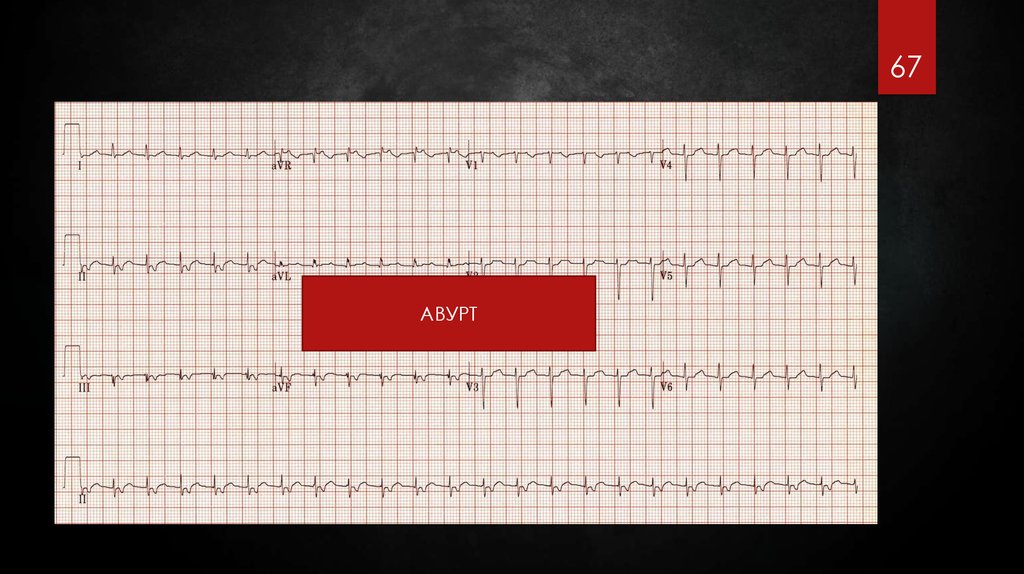
67.
67АВУРТ
68. Используемые препараты
Аденозин – 6 мг быстро в/в (сразу ввестифизраствор!), далее 12 и 12 – V класс
антиаритимиков (прочие средства) – при
стабильной тахиаритмии с узкими
комплексами при неэффективности
вагусных приемов
Амиодарон (см. выше) – при нестабильной
тахиаритмии
Препараты контроля ЧСС при ФП и ТП
Сульфат магния – 2 г за 10 минут – torsade
de pointes
68
69.
70. Алгоритм мероприятий при брадиаритмиях
7071. Причины брадикадии
Физиологические• пример: спортсмены
Кардиальные
• пример: ишемия или инфаркт миокарда; синдром слабости
синусового узла
Не кардиальные
• пример: вазовагальная реакция; гипотермия; гипогликемия;
гипотироидизм; повышение внутричерепного давления
Токсическое действие лекарств
• пример: дигоксин; блокаторы кальциевых каналов; бетаблокаторы
71
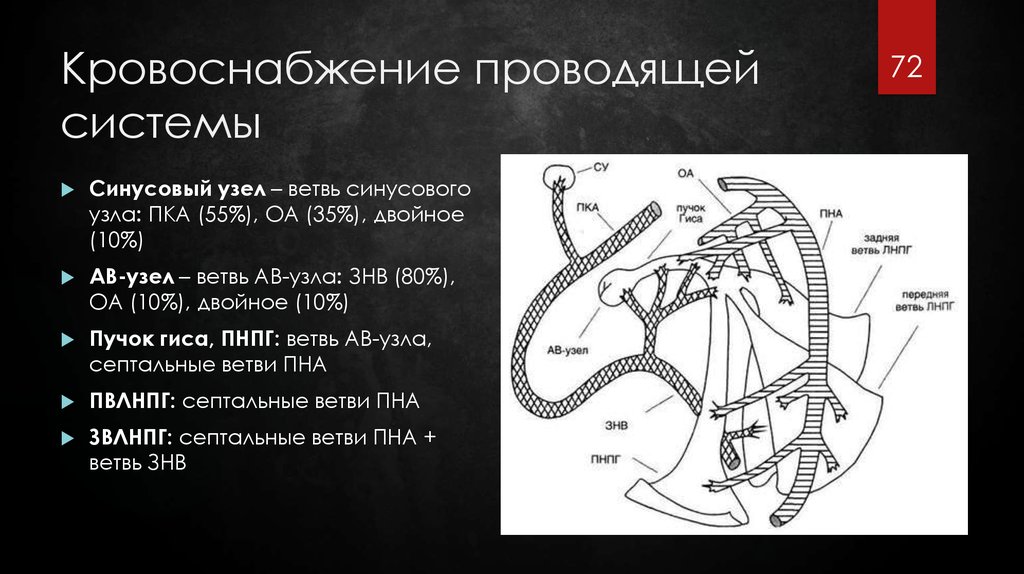
72. Кровоснабжение проводящей системы
Синусовый узел – ветвь синусовогоузла: ПКА (55%), ОА (35%), двойное
(10%)
АВ-узел – ветвь АВ-узла: ЗНВ (80%),
ОА (10%), двойное (10%)
Пучок гиса, ПНПГ: ветвь АВ-узла,
септальные ветви ПНА
ПВЛНПГ: септальные ветви ПНА
ЗВЛНПГ: септальные ветви ПНА +
ветвь ЗНВ
72
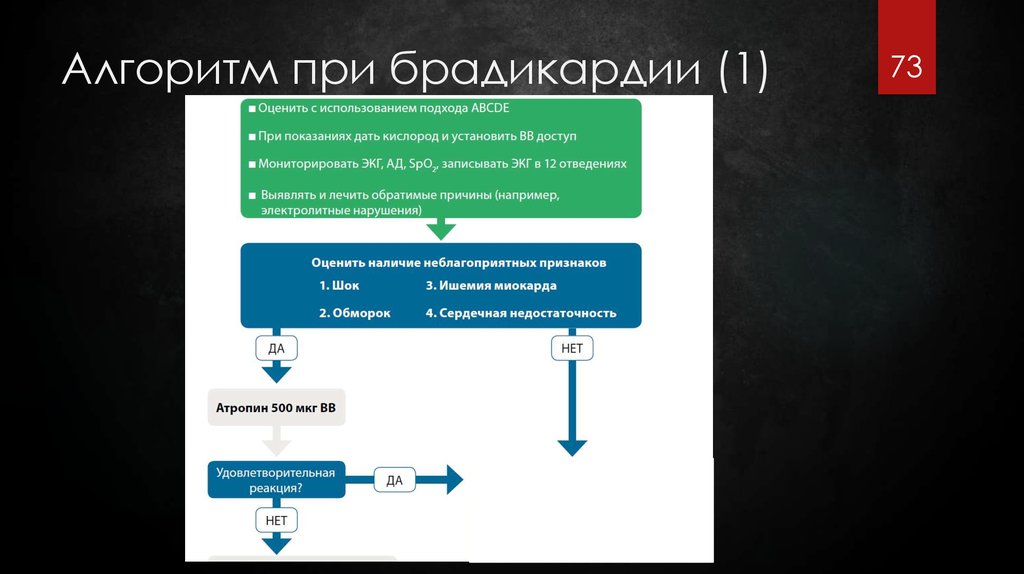
73. Алгоритм при брадикардии (1)
7374. Алгоритм при брадикардии (2)
7475.
75АВ-блокада 3 степени, нижний
STEMI
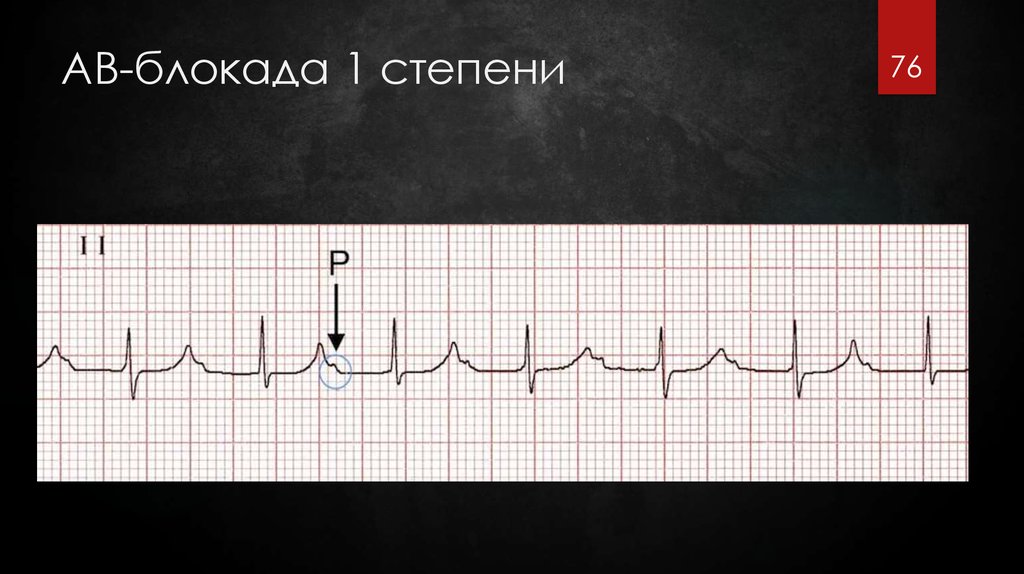
76. АВ-блокада 1 степени
7677.
77АВ-блокада 2 степени 2:1 Мобитц I,
нижний STEMI
78. Риск асистолии
Асистолия в недавнем прошломАВ-блокада 2 степени Мобитц II
АВ-блокада 3 степени с широким комплексом QRS
Желудочковая пауза более 3 секунд
78
79. Лекарственая терапия
Атропин – М-холиноблокатор – улучшаетпроводимость в АВ-узле
Изопреналин – β-адреномиметик
Адреналин
Аминофиллин – ингибитор
фосфодиэстеразы
Допамин – агонист дофаминовых
рецепторов
Глюкагон – при передозировке βадреноблокаторов, антагонистов кальция
79

















































 Медицина
Медицина








