Похожие презентации:
Кость как орган. Строение и развитие костей. Микроструктура костной ткани
1. ГБОУ ВПО «Кировская ГМА» Министерства здравоохранения РФ Кафедра анатомии
Кость как орган.Строение и развитие костей.
Микроструктура костной ткани.
Лекция доцента кафедры анатомии
Мальцевой Надежды Леонидовны
2. ОСТЕОЛОГИЯ
• Кость – твердая соединительная ткань,которая образует скелет позвоночных
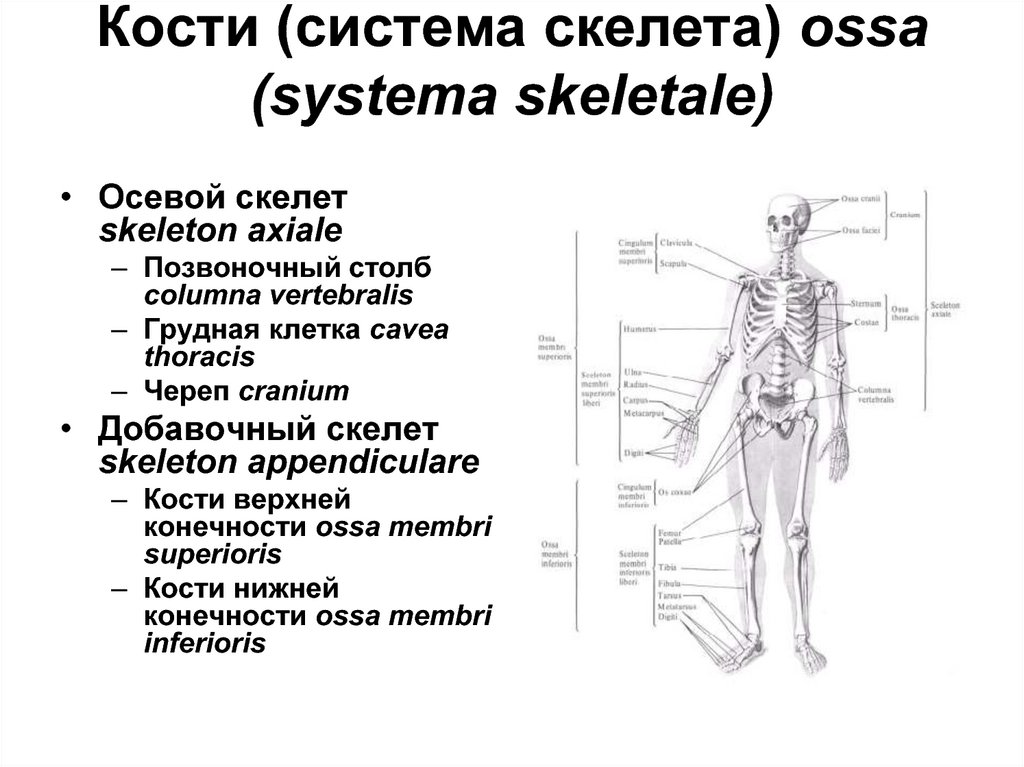
• Кости (система скелета) ossa
(systema skeletale)
– Костная часть скелета pars ossea
– Хрящевая часть скелета pars cartilaginea
– Перепончатая часть скелета pars
membranacea
3. Кости (система скелета) ossa (systema skeletale)
• Осевой скелетskeleton axiale
– Позвоночный столб
columna vertebralis
– Грудная клетка cavea
thoracis
– Череп cranium
• Добавочный скелет
skeleton appendiculare
– Кости верхней
конечности ossa membri
superioris
– Кости нижней
конечности ossa membri
inferioris
4. Функции скелета
• Механические функции:– Опора
– Защита
– Локомоция (передвижение)
• Обменная функция
• Кроветворная функция
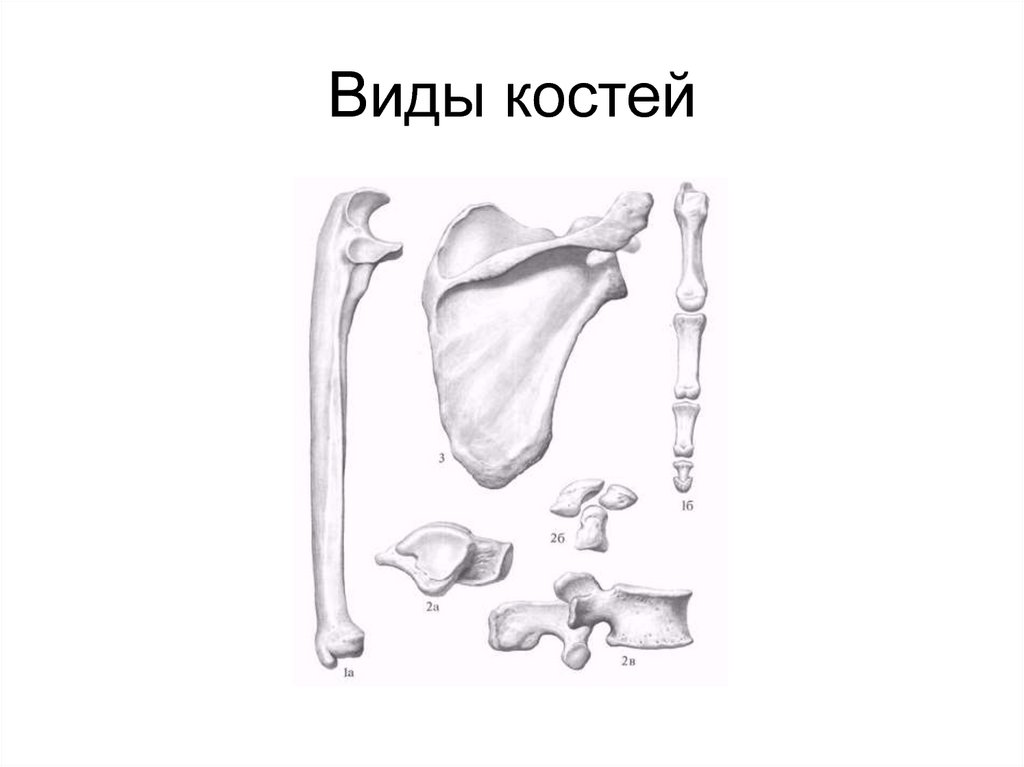
5. Виды костей
6. Классификация костей
• Длинная кость os longum – длиннаяцилиндрическая кость в конечностях
позвоночных животных, которая
содержит костный мозг
• Короткая кость os breve
• Плоская кость os planum
• Неправильная кость os irregulare
• Воздухоносная кость os pneumaticum
• Сесамовидная кость os sesamoideum
7. Классификация костей
• Трубчатые кости– Длинные трубчатые (12)
– Короткие трубчатые (кости пясти, плюсны, фаланги пальцев кисти
и стопы)
• Губчатые кости
– Длинные
– Короткие
– Сесамовидные
• Плоские кости
– Кости поясов конечностей (лопатка, тазовая кость)
– Кости свода черепа (теменная кость, чешуя лобной, затылочной и
височной кости)
• Смешанные кости (позвонок)
• Воздухоносные (пневматизированные) кости (решетчатая
кость, верхняя челюсть)
8. Костная ткань
• • Формирует скелет организма, защищает иподдерживает жизненно важные органы, выполняет
функцию депо кальция (содержит до 99% всего
кальция). • Костная ткань имеет минерализованный
(обызвествлённый, или кальцифицированный)
матрикс. • В кости присутствуют две линии клеток —
созидающая и разрушающая, что отражает
постоянно происходящий процесс перестройки
костной ткани. • Дифферон созидающей линии
клеток в костной ткани: остеогенная клетка →
остеобласт → остеоцит. • Разрушающая линия
клеток — остеокласты.
9. Клетки костной ткани
• Остеогенные клетки: • происходят измезенхимы, • имеют веретеновидную
форму, • расположены в периосте и
эндосте, • при высоком pO2
остеогенные клетки дифференцируются
в остеобласты, а при низком pO2 — в
хондрогенные клетки.
10. Остеобласты
• • Практически неделящиеся отростчатые клетки, • имеюткубическую, полигональную или цилиндрическую форму. • Ядро
расположено эксцентрично, цитоплазма резко базофильна.
Остеобласты активно синтезируют и секретируют вещества
костного матрикса. В связи с этим в остеобластах хорошо
развиты гранулярная эндоплазматическая сеть и комплекс
Гольджи, присутствует множество секреторных гранул,
содержащих проколлаген. • Проколлаген секретируется
практически через всю поверхность клетки, что даёт
возможность остеобласту окружить себя матриксом со всех
сторон. • Периферическая часть цитоплазмы богата
актиновыми микрофиламентами, в большом количестве
присутствующими и в отростках. • При помощи отростков
остеобласты устанавливают контакты с соседними
остеобластами и остеоцитами.
11. Остеоциты
Зрелые неделящиеся клетки,расположенные в костных полостях, или
лакунах. • В клетке присутствуют цистерны гранулярной
эндоплазматической сети, свободные рибосомы, комплекс Гольджи,
округлые митохондрии и лизосомы. По мере старения остеоцита
содержание указанных органелл существенно снижается. Для
примембранной цитоплазмы характерно наличие актиновых
микрофиламентов и микротрубочек. • Тонкие отростки остеоцитов
расположены в канальцах, отходящих в разные стороны от костных
полостей. Отростки соседних остеоцитов, соприкасающиеся боковыми
поверхностями внутри канальца, формируют щелевые контакты.
Совокупность сообщающихся между собой канальцев и лакун
составляет лакунарно-канальцевую систему. • Остеоциты
поддерживают структурную целостность минерализованного матрикса,
участвуют в регуляции обмена Ca2+ в организме. Эта функция
остеоцитов находится под контролем со стороны Ca2+ плазмы крови и
различных гормонов. • Остеоциты могут секретировать вещества для
образования матрикса новой кости, но эта способность менее
выражена, чем у остеобластов.
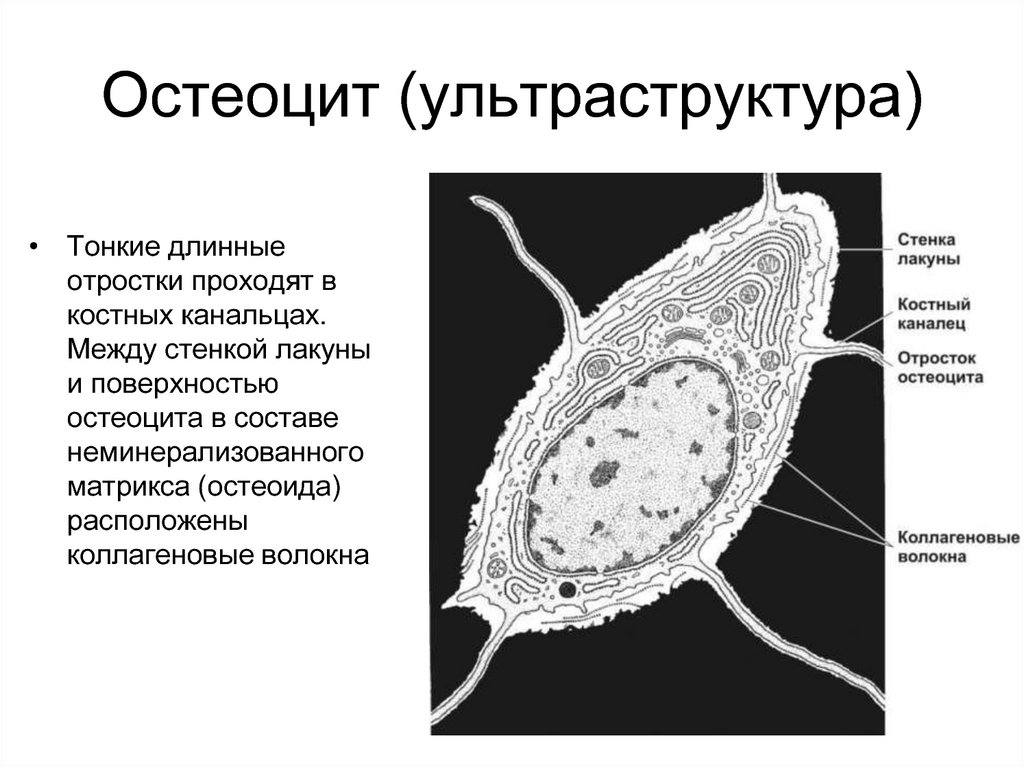
12. Остеоцит (ультраструктура)
• Тонкие длинныеотростки проходят в
костных канальцах.
Между стенкой лакуны
и поверхностью
остеоцита в составе
неминерализованного
матрикса (остеоида)
расположены
коллагеновые волокна
• Остеоцит
(ультраструктура)
13. Остеокласты
• Остеокласты — крупные многоядерныеклетки.
• Основная функция – резорбция
минерального и органического
компонентов межклеточного вещества.
Клетка-родоначальница остеокластов — колониеобразующая единица
для гранулоцитов и моноцитов (CFU-GM).
Остеокласты относят к системе мононуклеарных фагоцитов.
14. Остеокласт
Многочисленные
цитоплазматические
выросты гофрированной
каёмки направлены к
поверхности кости. Светлая
зона окружает
гофрированную каёмку,
плотно прилегая к костному
матриксу. В везикулярной
зоне расположены
лизосомы. Ядра,
митохондрии, цистерны
гранулярной
эндоплазматической сети и
комплекс Гольджи
сосредоточены в базальной
зоне.
15. Межклеточное вещество
• Содержание воды - очень низкое (от 6 до 20 %).• Представлено:
– обычными компонентами МКВ (коллагеновыми волокнами,
протеогликанами, гликопротеинами). Органическая часть —
коллагены (коллаген типа I — 90–95% и коллаген типа V) и
неколлагеновые белки (остеонектин, остеокальцин,
протеогликаны, сиалопротеины, морфогенетические белки,
протеолипиды, фосфопротеины), а также ГАГ (хондроитинсульфат,
кератансульфат). Органические вещества костного матрикса
синтезируют остеобласты.
– на 70 % минеральными солями - главным образом,
кристаллами гидроксиапатита Са10(РО4 )6 (ОН)2 . Кристаллы
гидроксиапатита, имеющие стандартный размер 20х5х1,5 нм,
соединяются с молекулами коллагена через остеонектин. В состав
неорганической части кости также входят бикарбонаты, цитраты,
фториды, соли.
16. Минерализация
• Остеоид — неминерализованный органический костный матриксвокруг остеобластов, синтезирующих и секретирующих его
компоненты. В дальнейшем остеоид минерализуется, чему
предшествует появление в остеоиде выделяемых
остеобластами матриксных пузырьков. Окружённые мембраной
матриксные пузырьки размером 30 нм–1 мкм содержат липиды,
большое количество Ca2+, различные фосфатазы. Особенно
велика активность щелочной фосфатазы. Щелочная фосфатаза
осуществляет ферментативный гидролиз эфиров фосфорной
кислоты с образованием ортофосфата, который
взаимодействует с Ca2+, что приводит к образованию осадка в
виде аморфного фосфата кальция Ca3(PO4)2 с последующим
формированием из него кристаллов гидроксиапатита.
17. Регуляция минерализации
• Кальцитриол, необходимый длявсасывания Ca2+ в тонком кишечнике,
поддерживает процесс минерализации.
Кальцитриол стимулирует
минерализацию на уровне
транскрипции, усиливая экспрессию
остеокальцина.
• Дефицит витамина D3 приводит к
нарушению минерализации кости
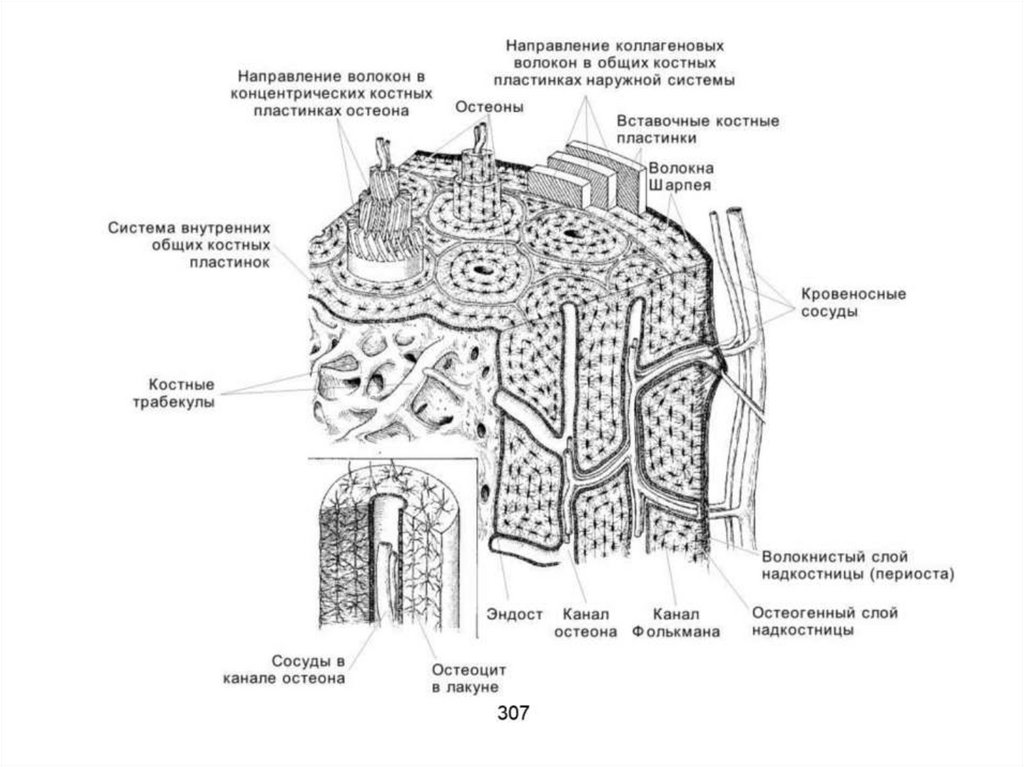
18. Надкостница (периост)
Периост покрывает снаружи всю кость, за исключением суставной
поверхности. В периосте выделяют два слоя — наружный и
внутренний.
Толстый наружный слой — волокнистый, представлен плотной
соединительной тканью и содержит коллагеновые волокна,
немногочисленные фибробласты и кровеносные сосуды.
Остеогенные клетки и остеобласты входят в состав внутреннего
(остеогенного) слоя надкостницы. Пучки прободающих коллагеновых
волокон (волокна Шарпея), заостряющиеся по направлению к кости и
уходящие в её матрикс из надкостницы, обеспечивают прочное
прикрепление внутреннего слоя к поверхности кости. Периост —
источник остеогенных клеток для развития, роста и регенерации
костной ткани.
19. Эндост
• Эндост — тонкая оболочка, покрывающаятрабекулы в губчатом веществе, а также
выстилающая кость (со стороны костного
мозга) и хаверсовы каналы компактного
вещества.
• Эндост присутствует на поверхности всех
костных полостей. Состоит из слоя
неактивных плоских остеогенных клеток. В
период роста и перестройки кости
целостность эндоста часто нарушается
остеокластами.
20. Грубоволокнистая костная ткань
• Между толстыми пучками беспорядочно расположенныхколлагеновых волокон расположены удлинённые лакуны с
длинными анастомозирующими канальцами.
• Характерно большое количество протеогликанов и
гликопротеинов и низкое содержание минеральных солей.
• В лакунах находятся остеоциты, более многочисленные по
сравнению с пластинчатой костной тканью.
• Такая незрелая кость присутствует у плода. У взрослого она
сохраняется: 1) в местах прикрепления сухожилий к костям, 2)
вблизи черепных швов, 3) в зубных альвеолах, 4) в костном
лабиринте внутреннего уха. Постнатально незрелая кость часто
образуется при заживлении переломов.
21. Пластинчатая костная ткань
• Зрелая (вторичная), или пластинчатая костная тканьобразована костными пластинками. • Пластинчатая
костная ткань формирует губчатое и компактное
вещество кости.
• Костная пластинка — слой костного матрикса
толщиной 3–7 мкм. Между соседними пластинками в
лакунах расположены остеоциты, а в толще
пластинки в костных канальцах проходят их отростки.
• Коллагеновые волокна в пределах пластинки
ориентированы упорядоченно и лежат под углом к
волокнам соседней пластинки, что обеспечивает
значительную прочность пластинчатой кости.
22. Пластинчатая костная ткань
• Губчатое вещество — переплетающиеся костныетрабекулы, полости между которыми заполнены
костным мозгом. Трабекула состоит из костных
пластинок и снаружи окружена одним слоем
остеобластов. Трабекулы расположены
соответственно направлению сил сжатия и
растяжения. Губчатое вещество заполняет эпифизы
длинных трубчатых костей и образует внутреннее
содержимое коротких и плоских костей скелета.
• Основная масса компактного вещества состоит из
остеонов. Компактное вещество образует диафизы
длинных трубчатых костей и слоем различной
толщины покрывает все остальные (короткие и
плоские) кости скелета.
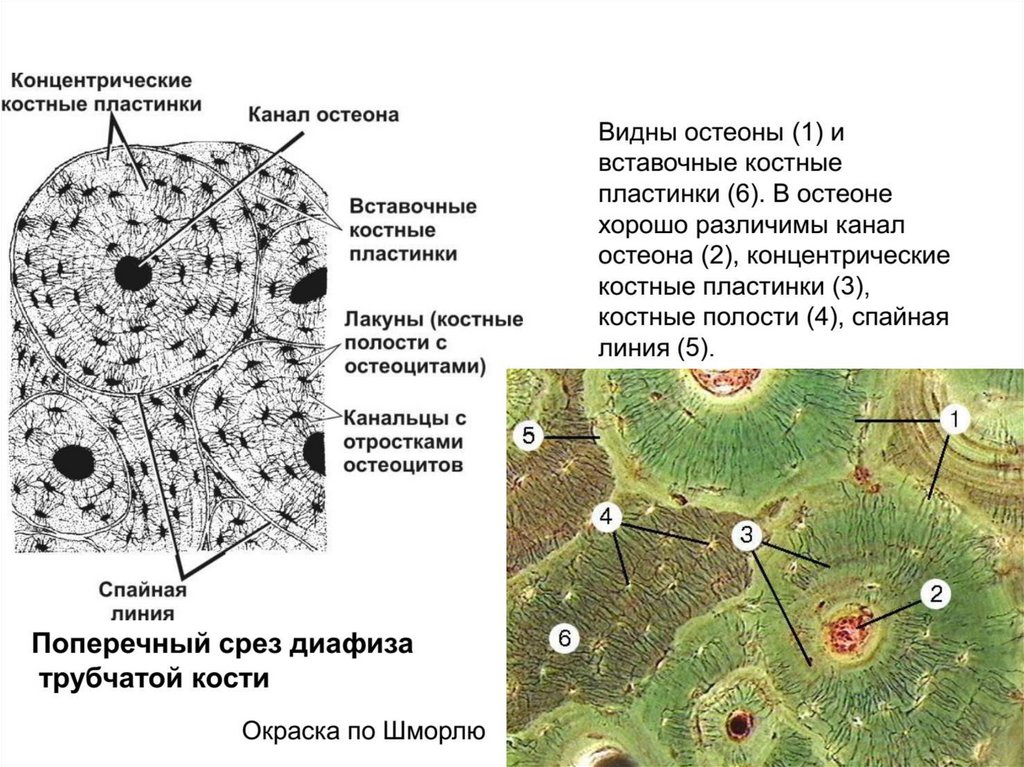
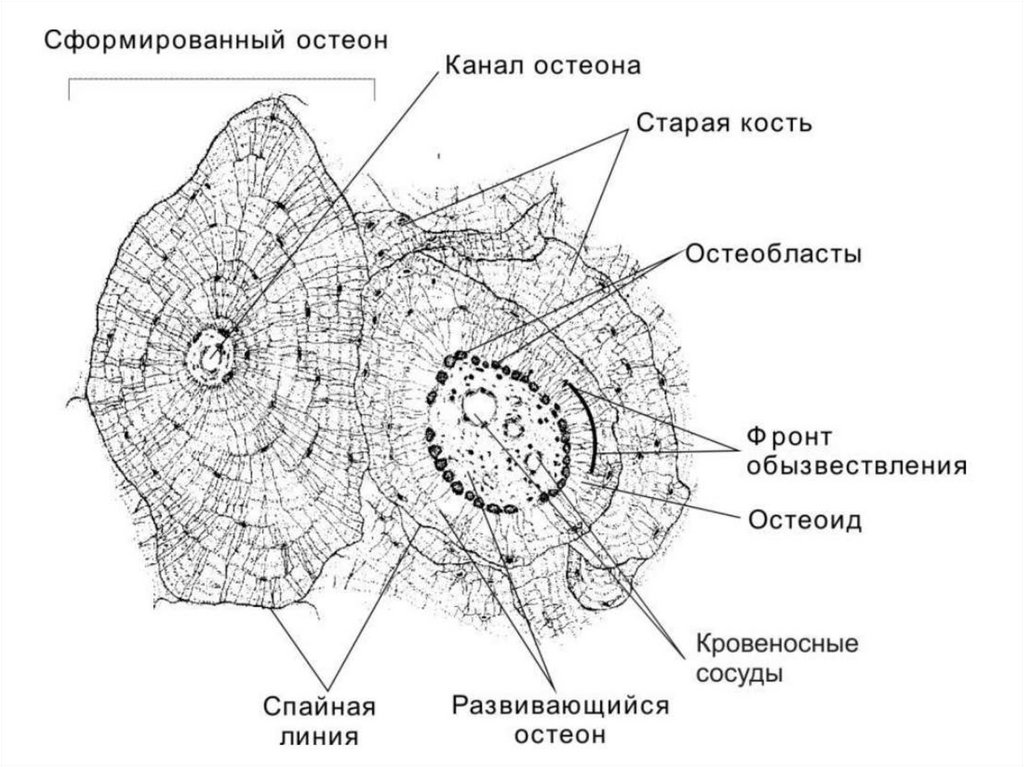
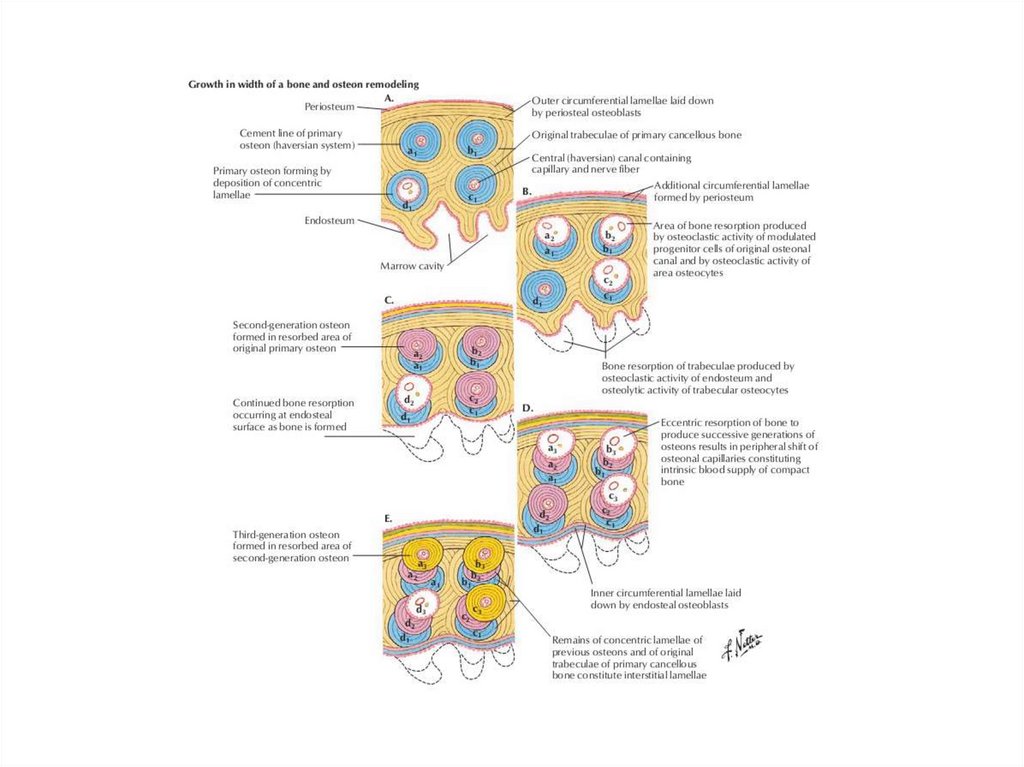
23. Остеон (Гаверсова система)
• Совокупность 4–20 концентрических костныхпластинок.
• В центре остеона расположен Гаверсов канал
(канал остеона), заполненный рыхлой волокнистой
соединительной тканью с кровеносными сосудами и
нервными волокнами.
• Фолькмановы каналы связывают каналы остеонов
между собой, а также с сосудами и нервами
надкостницы.
• Снаружи остеон ограничен спайной линией (линия
цементации), отделяющей его от фрагментов старых
остеонов.
24.
25. Остеон (Гаверсова система)
• В ходе образования остеона находящиеся в непосредственнойблизости от сосуда Гаверсова канала остеогенные клетки
дифференцируются в остеобласты.
• Снаружи располагается сформированный остеобластами слой
остеоида. В дальнейшем остеоид минерализуется, и
остеобласты, окружаемые минерализованным костным
матриксом, дифференцируются в остеоциты. Следующий
концентрический слой возникает подобным же образом изнутри.
• По наружной поверхности остеоида на границе с
минерализованным костным матриксом проходит фронт
обызвествления, где начинается процесс отложения
минеральных солей.
26.
• Диаметр остеона (не более 0,4 мм)определяет расстояние, на которое
эффективно диффундируют вещества к
периферическим остеоцитам остеона
по лакунарно-канальцевой системе из
центрально расположенного
кровеносного сосуда.
27. Образование остеона
• В центральной части на месте будущего каналаостеона в составе рыхлой соединительной ткани
проходят кровеносные сосуды. Эта центральная
часть окружена слоем остеобластов, снаружи лежит
слой остеоида. Следующий слой остеобластов и
соответствующий ему слой остеоида образуется
ближе к центру остеона и имеет меньший диаметр.
Сначала обызвествляются периферические
пластинки остеона, а затем и центральные. По мере
обызвествления матрикса остеобласты
дифференцируются в остеоциты.
28.
29. Организация пластинчатой костной ткани
• В пластинчатой костной ткани упорядоченно расположеныостеоциты, коллагеновые волокна, костные пластинки и
кровеносные сосуды. Остеоциты лежат в лакунах между
соседними пластинками. От лакун в толщу соседних пластинок
отходят анастомозирующие костные канальцы, содержащие
отростки остеоцитов.
• Коллагеновые волокна в каждой пластинке проходят
параллельно друг другу и под углом к волокнам соседних
пластинок. • В компактном веществе костные пластинки в
основном образуют остеоны, ориентированные вдоль длинной
оси трубчатой кости. • Между остеонами находятся
вставочные костные пластинки. • Наружные (покрывающие
кость) и внутренние (выстилающие полость кости) общие
(генеральные) костные пластинки лежат параллельно друг
другу. • Кровеносные сосуды залегают в каналах остеонов.
30.
31.
32.
33.
34.
35.
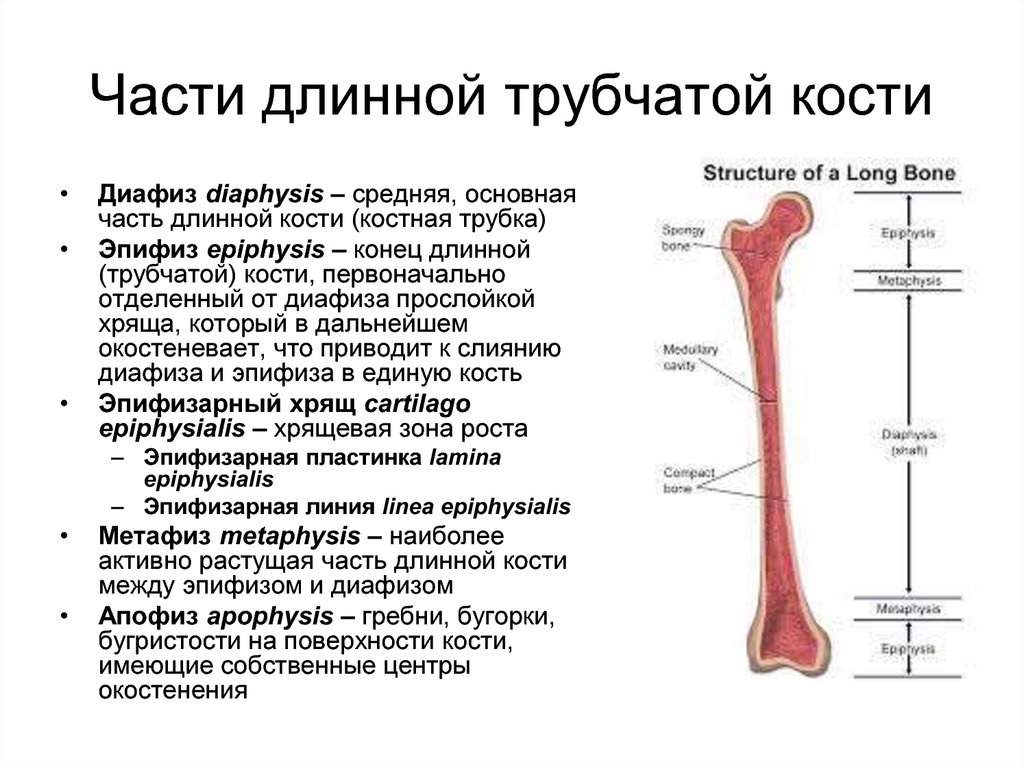
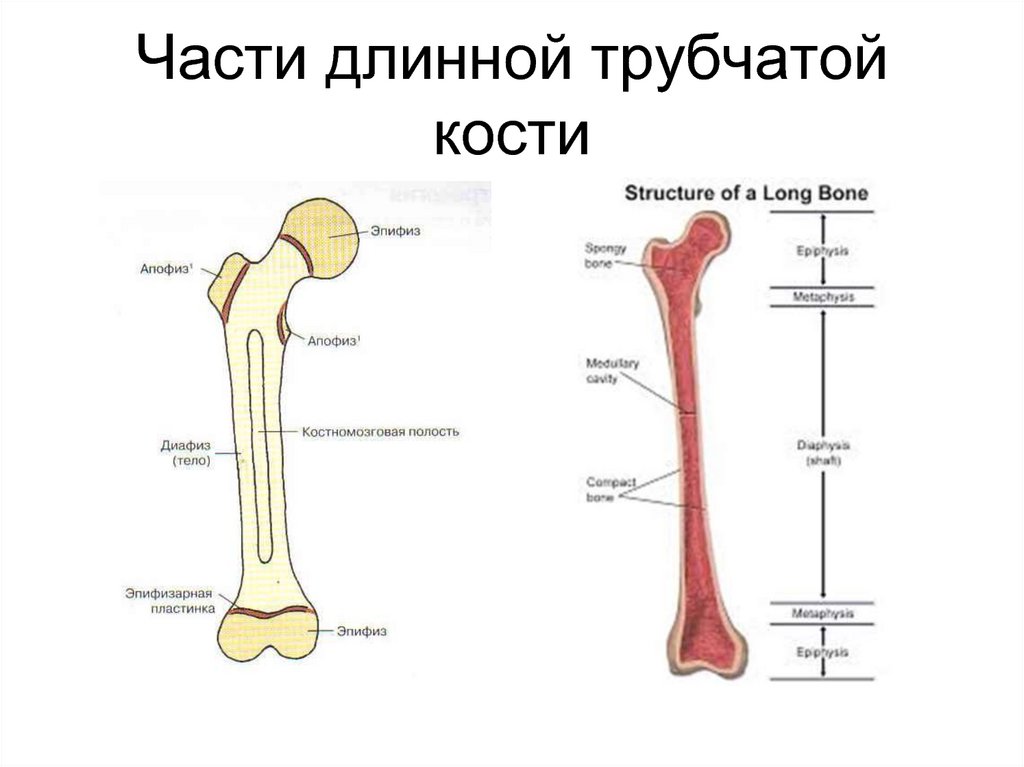
36. Части длинной трубчатой кости
Диафиз diaphysis – средняя, основная
часть длинной кости (костная трубка)
Эпифиз epiphysis – конец длинной
(трубчатой) кости, первоначально
отделенный от диафиза прослойкой
хряща, который в дальнейшем
окостеневает, что приводит к слиянию
диафиза и эпифиза в единую кость
Эпифизарный хрящ cartilago
epiphysialis – хрящевая зона роста
– Эпифизарная пластинка lamina
epiphysialis
– Эпифизарная линия linea epiphysialis
Метафиз metaphysis – наиболее
активно растущая часть длинной кости
между эпифизом и диафизом
Апофиз apophysis – гребни, бугорки,
бугристости на поверхности кости,
имеющие собственные центры
окостенения
37. Части длинной трубчатой кости
38. Виды костной ткани
• Грубоволокнистая• Пластинчатая
• Пластинчатая
костная ткань:
– Компактное
вещество substantia
compacta
– Губчатое вещество
(трабекулярное
вещество) substantia
spongiosa (substantia
trabecularis)
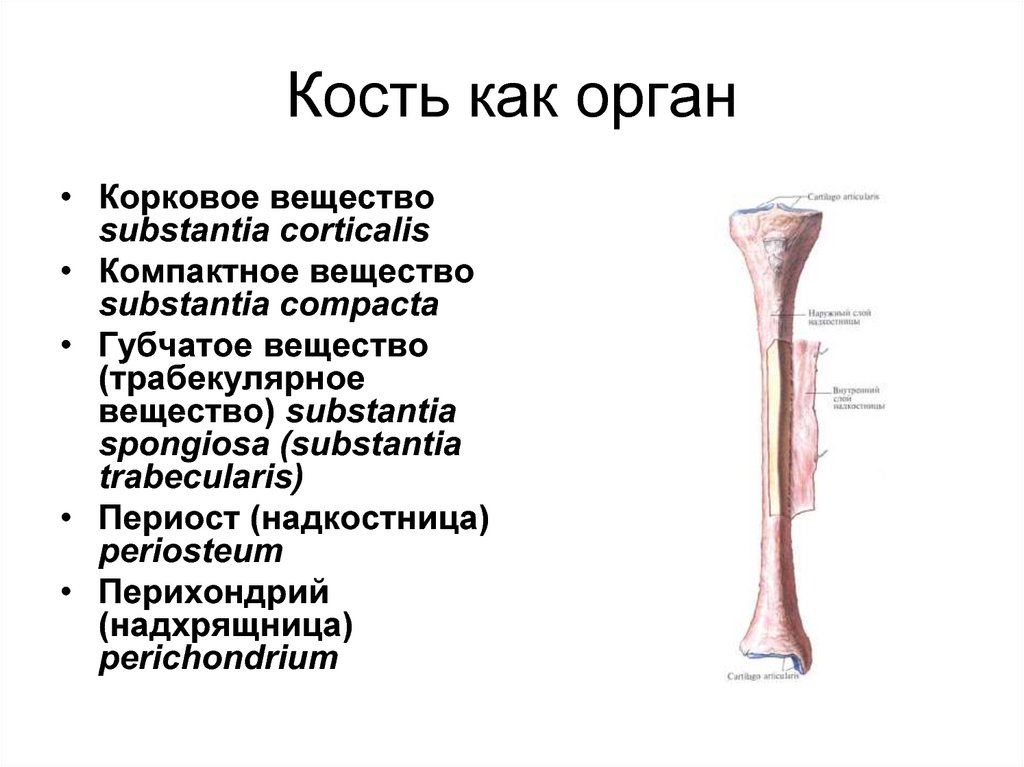
39. Кость как орган
• Корковое веществоsubstantia corticalis
• Компактное вещество
substantia compacta
• Губчатое вещество
(трабекулярное
вещество) substantia
spongiosa (substantia
trabecularis)
• Периост (надкостница)
periosteum
• Перихондрий
(надхрящница)
perichondrium
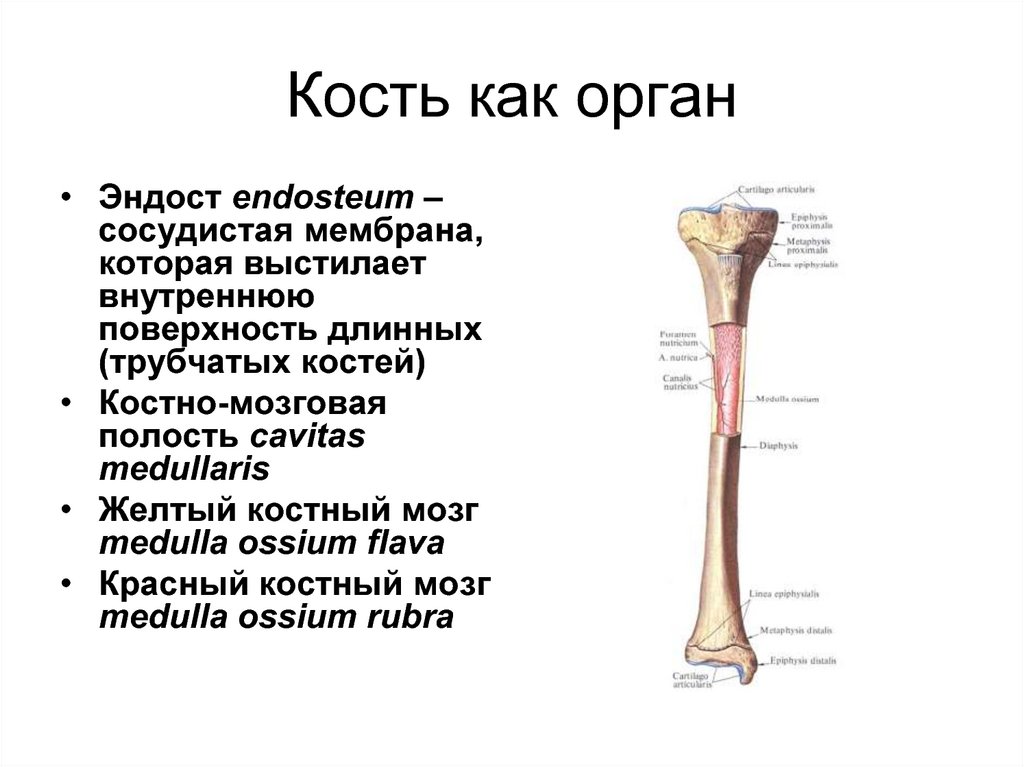
40. Кость как орган
• Эндост endosteum –сосудистая мембрана,
которая выстилает
внутреннюю
поверхность длинных
(трубчатых костей)
• Костно-мозговая
полость cavitas
medullaris
• Желтый костный мозг
medulla ossium flava
• Красный костный мозг
medulla ossium rubra
41. Внутреннее строение кости
• Клетки костной ткани– остеоцит
– остеобласт
– остеокласт
Остеон – структурная
единица костной ткани,
представляет собой
систему концентрически
расположенных вокруг
гаверсова канала
костных пластинок с
«замурованными»
между ними
остеоцитами
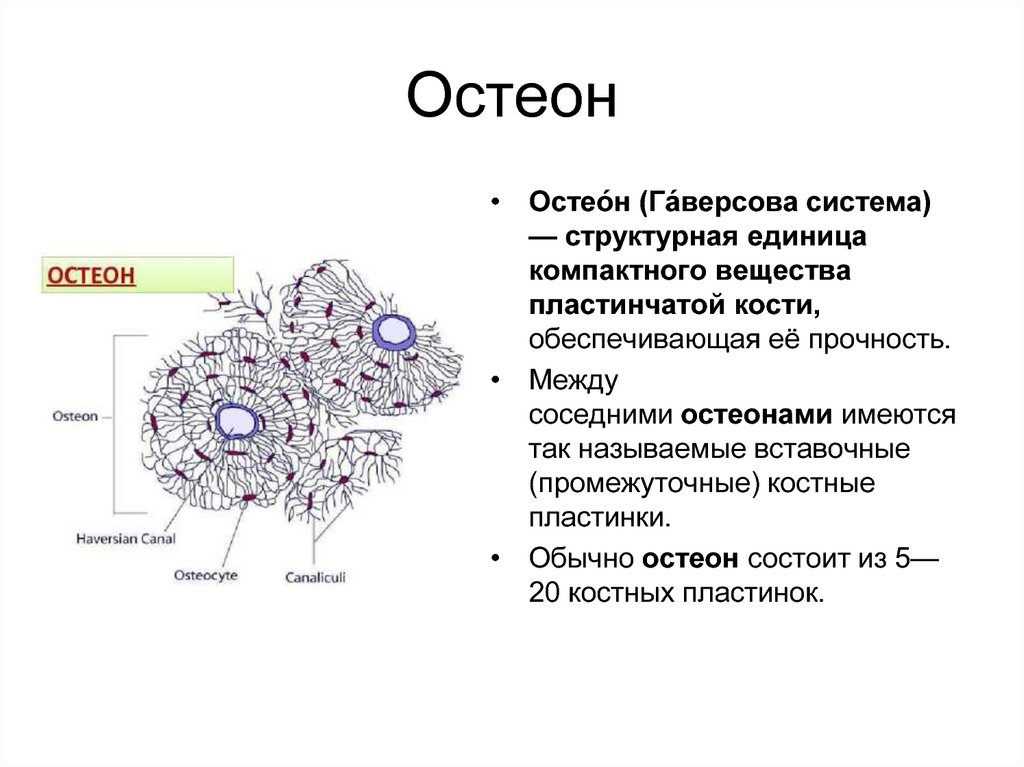
42. Остеон
• Остео́н (Га́версова система)— структурная единица
компактного вещества
пластинчатой кости,
обеспечивающая её прочность.
• Между
соседними остеонами имеются
так называемые вставочные
(промежуточные) костные
пластинки.
• Обычно остеон состоит из 5—
20 костных пластинок.
43. Развитие костей Типы окостенения
• Первичноеокостенение (минуя
хрящевую стадию,
эндесмальное)
• Вторичное
окостенение (через
хрящевую стадию):
– Перихондральное
– Энхондральное
– Периостальное
44.
• Центр окостенения (точкаокостенения) centrum ossificationis
– первичный primarium
– вторичный secundarium
45. Развитие скелета
• Развитие скелета человека в процессеонтогенеза отражает сложный путь
совершенствования скелета в типе хордовых
в процессе филогенеза. Скелет проходит ряд
сменяющих друг друга стадий развития.
• Из клеток среднего зародышевого листка мезенхимы, которая располагается вокруг
хорды и нервной трубки, возникает местное
сгущение клеток - перепончатая модель
будущей кости. Это - перепончатая (или
соединительная) стадия развития скелета.
46. Развитие скелета
• На 2-м месяце внутриутробного развитиябольшая часть перепончатого скелета
заменяется хрящевой тканью, а некоторые
отделы его сохраняют прежнее перепончатое
строение.
• Эта стадия развития скелета называется
хрящевой и характеризуется наличием
преимущественно хрящевых и частично
перепончатых опорных образований.
47. Развитие скелета
• На 6-7-й неделе развития начинает появлятьсякостная ткань, которая может возникнуть на месте
как хрящевого, так и перепончатого скелета. Это
костная стадия развития скелета.
• Хрящевую стадию развития скелета проходят кости
туловища, конечностей и основания черепа. Кости
свода черепа, большинство костей лица, медиальная
пластинка крыловидного отростка клиновидной кости
и средняя часть ключицы развиваются из
соединительной ткани, минуя хрящевую стадию
развития скелета.
48. Развитие скелета
• Кости, развивающиеся на основесоединительной ткани, называются
первичными костями, а кости, возникающие
на месте хряща, - вторичными.
• Таким образом, скелет человека проходит
три стадии развития: соединительнотканную,
хрящевую и костную. Развитие кости из
соединительной ткани называется прямым
окостенением, а образование кости на месте
хряща - непрямым окостенением.
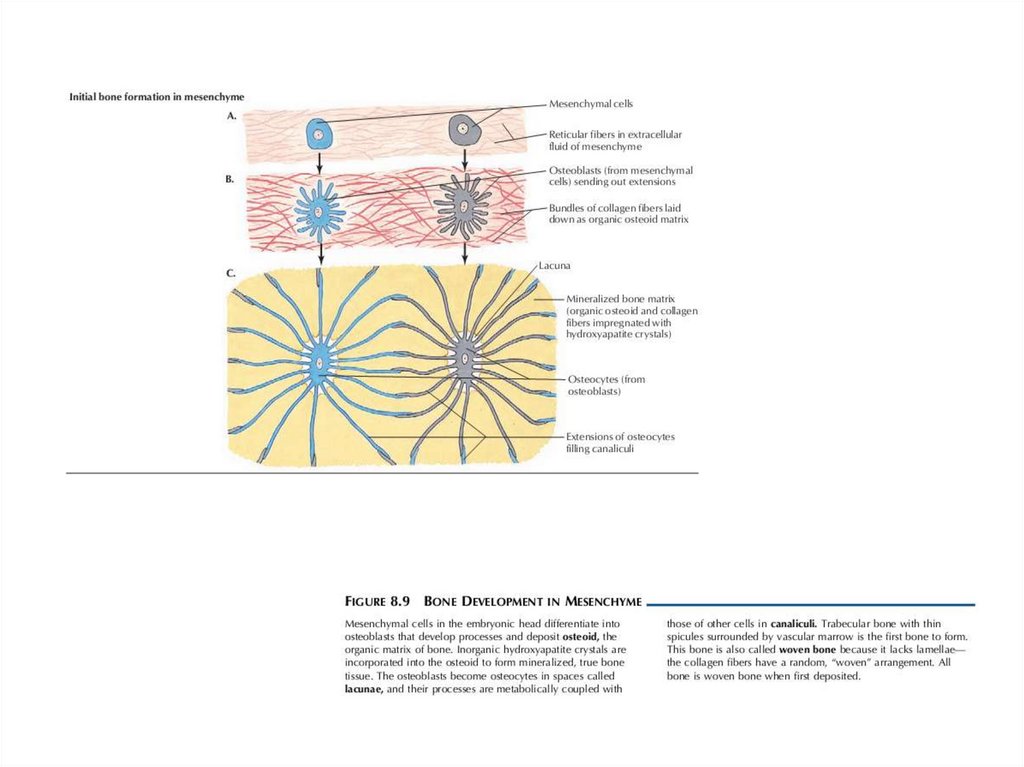
49. Развитие костной ткани
• Сущность как прямого, так и непрямогоокостенения сводится к образованию костной
ткани за счет особых клеток - остеобластов,
производных мезенхимы. Остеобласты
выделяют склеивающее межклеточное
вещество - оссеин - и секретируют соли
кальция, главным образом фосфаты и
карбонаты. Соли кальция пропитывают
оссеин, образуя вместе с ним основное
вещество кости. Оссеиновый остов кости
придает ей упругость, а соли кальция прочность.
50. Развитие костной ткани
• По мере окостенения образуются костныеперекладины - трабекулы, которые
постепенно утолщаются путем послойного
отложения костного вещества в виде
концентрически расположенных пластинок. С
ростом кости трабекулы срастаются друг с
другом, образуя сложную сеть,
ограничивающую небольшие костномозговые
полости - ячейки. Таким образом
развивается губчатая кость.
51. Развитие костной ткани
• В определенных местах скелета губчатаякость впоследствии преобразуется в
компактную, что происходит путем
отложения концентрических пластинок в
костномозговых ячейках. Ячейки
развивающейся костной ткани соединяются и
преобразуются в костные каналы,
сообщающиеся друг с другом и служащие
для прохождения кровеносных сосудов.
52. Развитие костной ткани
• Остеобласты в процессе развитияокружаются костным веществом,
"замуровываясь" в его толще, и
превращаются в костные клетки - остеоциты.
В местах, где лежат костные клетки и их
отростки, обызвествления основного
вещества не происходит и в кости остаются
щели - костные лакуны и канальцы.
Остеоциты не участвуют в формировании и
росте кости, но играют важную роль в ее
питании.
53. Развитие первичных костей (прямая оссификация)
• В результате деятельности остеобластов всоединительнотканной модели будущей
кости возникает точка окостенения, рunсtum
ossificationis. Процесс окостенения
распространяется от точки окостенения во
все стороны в форме лучей, вследствие чего
развивается система лучеобразно
расходящихся костных балок, связанных
между собой перекладинами.
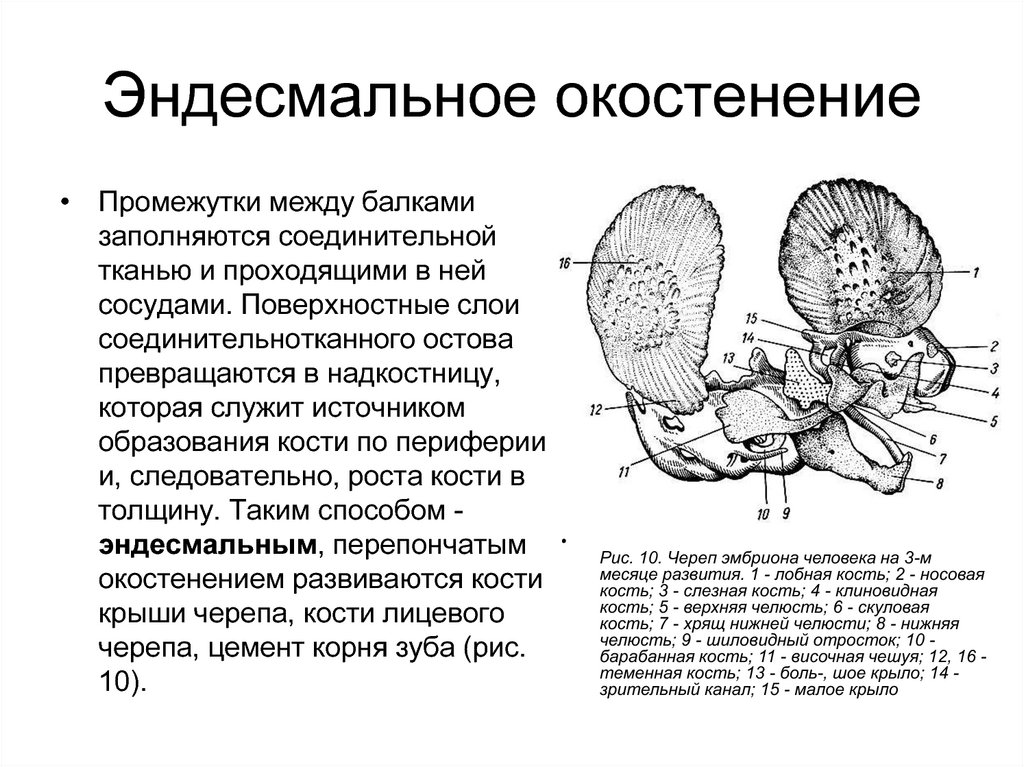
54. Эндесмальное окостенение
• Промежутки между балкамизаполняются соединительной
тканью и проходящими в ней
сосудами. Поверхностные слои
соединительнотканного остова
превращаются в надкостницу,
которая служит источником
образования кости по периферии
и, следовательно, роста кости в
толщину. Таким способом эндесмальным, перепончатым
окостенением развиваются кости
крыши черепа, кости лицевого
черепа, цемент корня зуба (рис.
10).
Рис. 10. Череп эмбриона человека на 3-м
месяце развития. 1 - лобная кость; 2 - носовая
кость; 3 - слезная кость; 4 - клиновидная
кость; 5 - верхняя челюсть; 6 - скуловая
кость; 7 - хрящ нижней челюсти; 8 - нижняя
челюсть; 9 - шиловидный отросток; 10 барабанная кость; 11 - височная чешуя; 12, 16 теменная кость; 13 - боль-, шое крыло; 14 зрительный канал; 15 - малое крыло
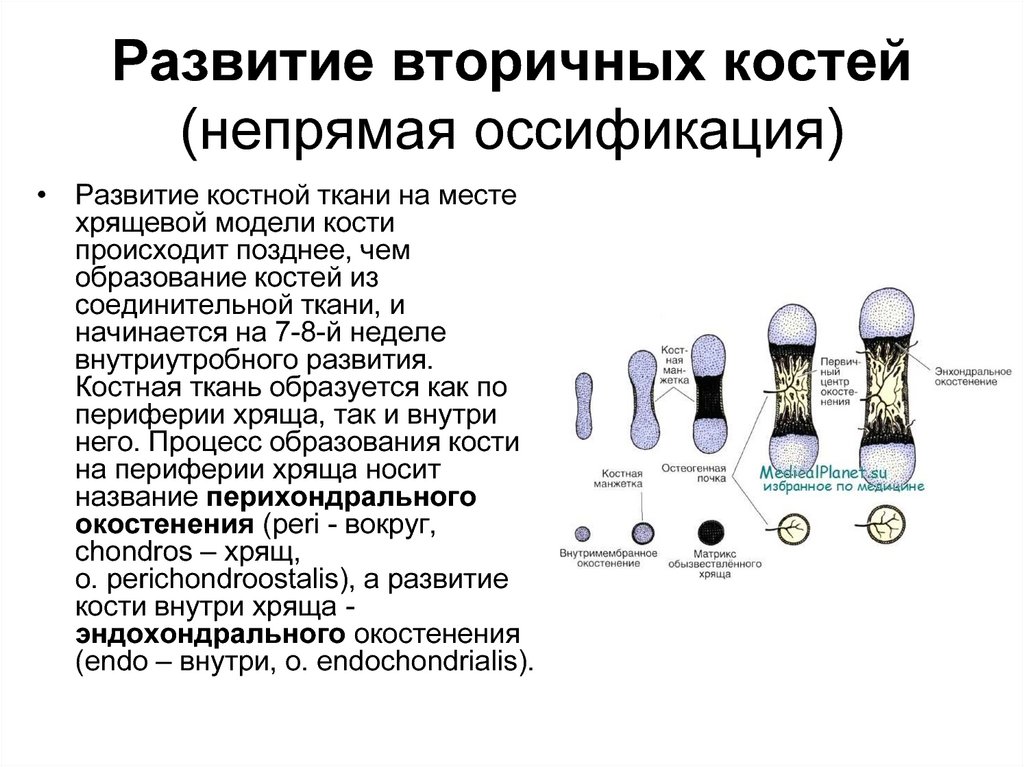
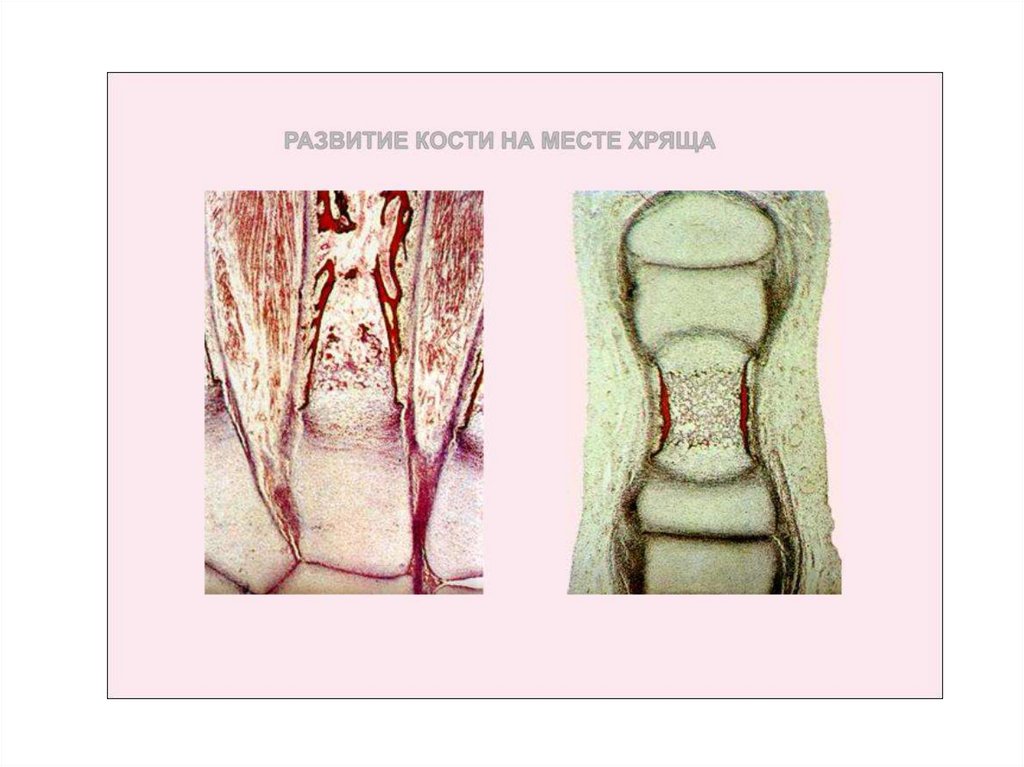
55. Развитие вторичных костей (непрямая оссификация)
• Развитие костной ткани на местехрящевой модели кости
происходит позднее, чем
образование костей из
соединительной ткани, и
начинается на 7-8-й неделе
внутриутробного развития.
Костная ткань образуется как по
периферии хряща, так и внутри
него. Процесс образования кости
на периферии хряща носит
название перихондрального
окостенения (peri - вокруг,
chondros – хрящ,
о. perichondroostalis), а развитие
кости внутри хряща эндохондрального окостенения
(endo – внутри, о. endochondrialis).
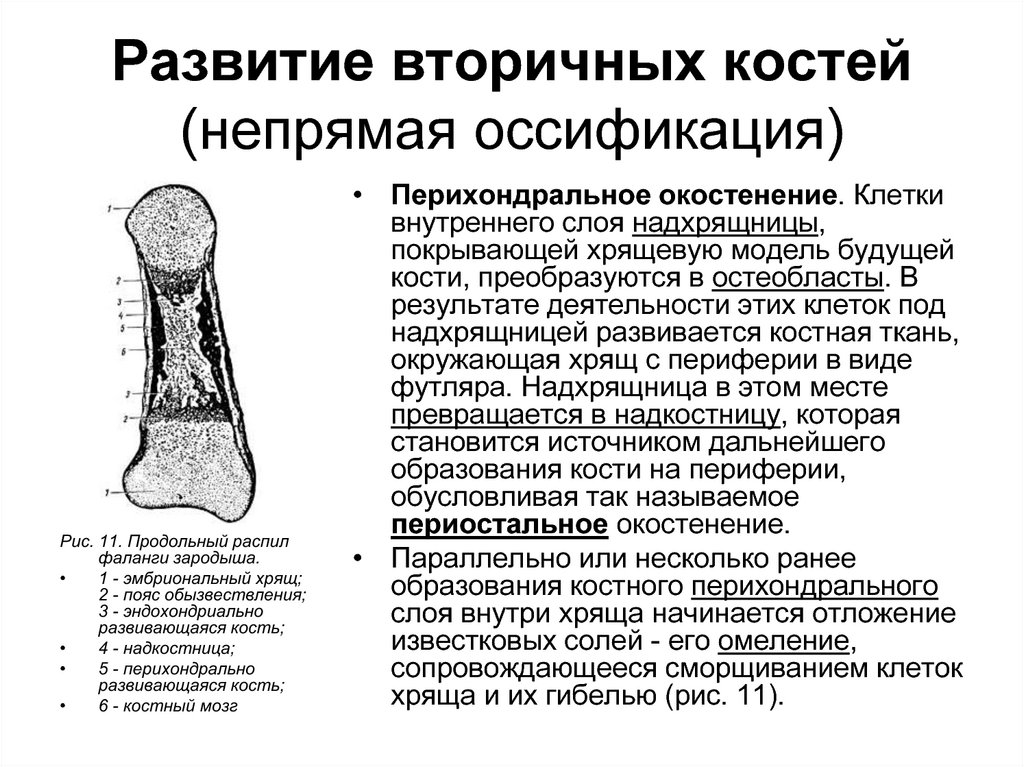
56. Развитие вторичных костей (непрямая оссификация)
Рис. 11. Продольный распилфаланги зародыша.
1 - эмбриональный хрящ;
2 - пояс обызвествления;
3 - эндохондриально
развивающаяся кость;
4 - надкостница;
5 - перихондрально
развивающаяся кость;
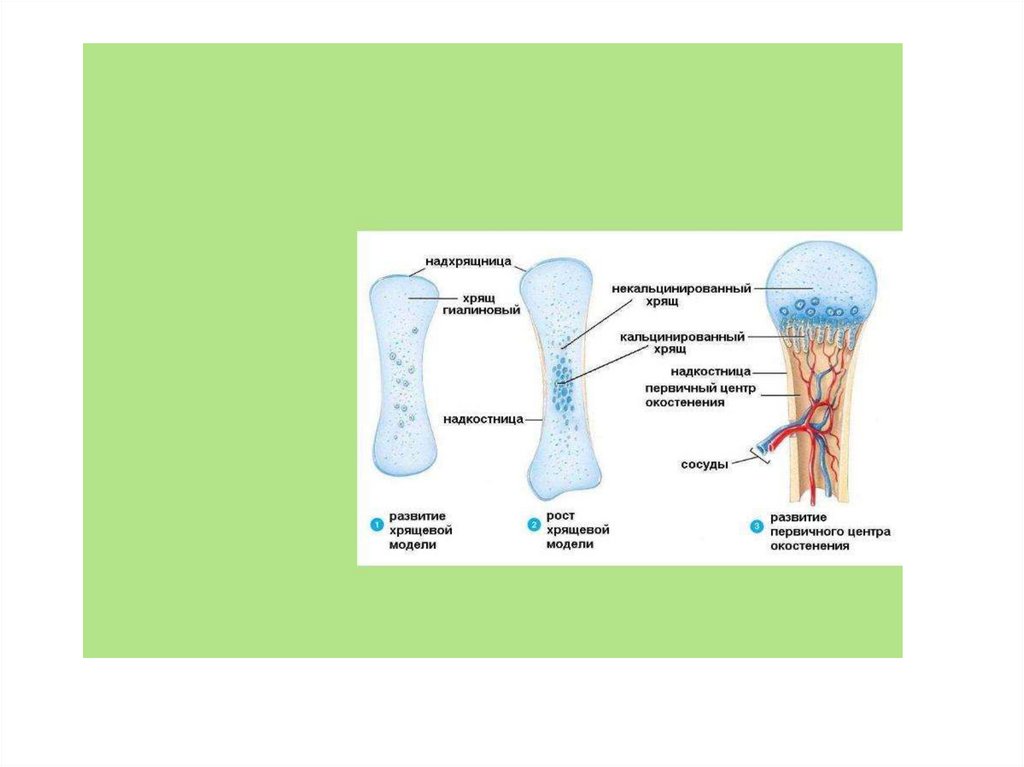
6 - костный мозг
• Перихондральное окостенение. Клетки
внутреннего слоя надхрящницы,
покрывающей хрящевую модель будущей
кости, преобразуются в остеобласты. В
результате деятельности этих клеток под
надхрящницей развивается костная ткань,
окружающая хрящ с периферии в виде
футляра. Надхрящница в этом месте
превращается в надкостницу, которая
становится источником дальнейшего
образования кости на периферии,
обусловливая так называемое
периостальное окостенение.
• Параллельно или несколько ранее
образования костного перихондрального
слоя внутри хряща начинается отложение
известковых солей - его омеление,
сопровождающееся сморщиванием клеток
хряща и их гибелью (рис. 11).
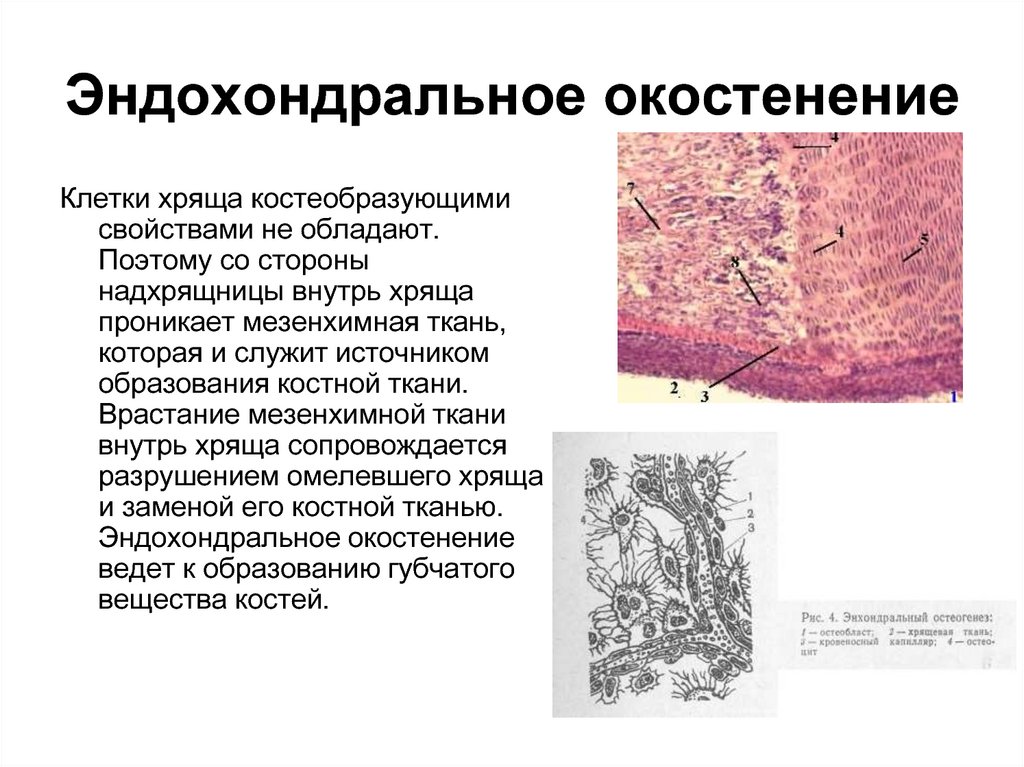
57. Эндохондральное окостенение
Клетки хряща костеобразующимисвойствами не обладают.
Поэтому со стороны
надхрящницы внутрь хряща
проникает мезенхимная ткань,
которая и служит источником
образования костной ткани.
Врастание мезенхимной ткани
внутрь хряща сопровождается
разрушением омелевшего хряща
и заменой его костной тканью.
Эндохондральное окостенение
ведет к образованию губчатого
вещества костей.
58.
59.
60. Рост костной ткани
• Наряду с образованием костной ткани идетпротивоположный процесс - разрушение и
рассасывание участков кости с последующим
отложением новой костной ткани. Разрушение
костной ткани осуществляют клетки –
«костеразрушители» - остеокласты.
• Процесс разрушения костной ткани и замены ее
новой происходит в течение всего периода развития
и обеспечивает рост и внутреннюю перестройку его
губчатого вещества, а также изменение внешней
формы в связи с меняющимися механическими
воздействиями на кость.
61.
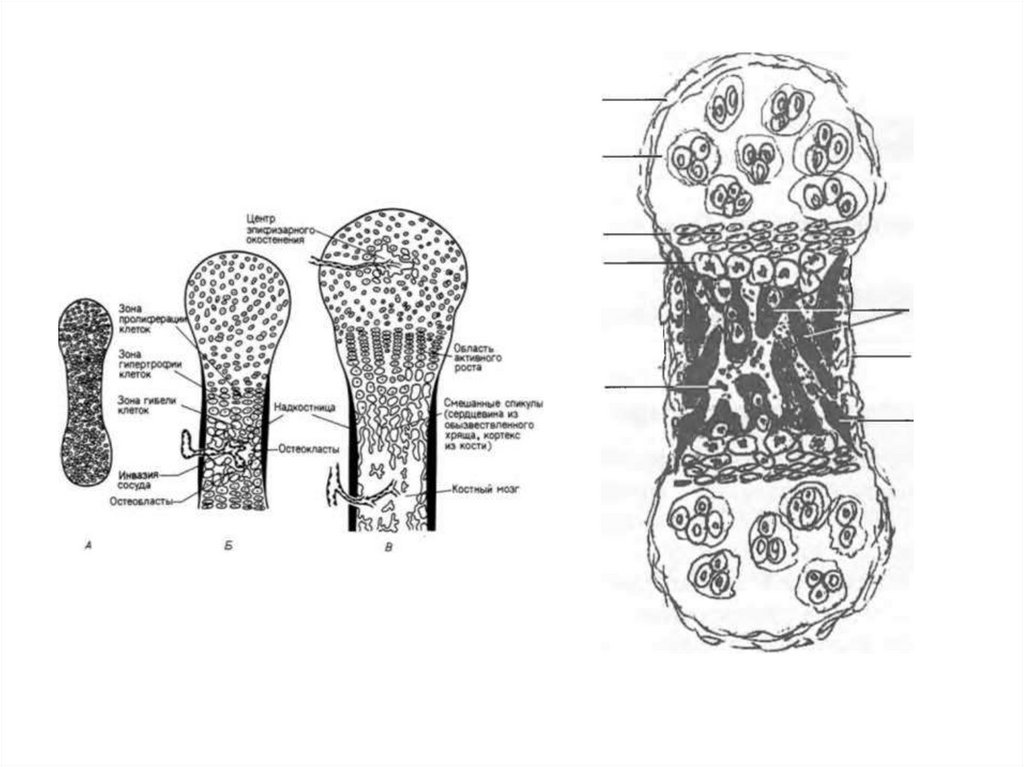
62. Окостенение длинных трубчатых костей
• в области диафиза осуществляется какперихондральным, так и эндохондральным
путем, а в области эпифизов преимущественно эндохондральным.
• Кость, образуемая в области диафиза,
отделяется от кости, возникающей в области
эпифиза, прослойкой эпифизарного хряща.
Клетки его, усиленно размножаясь, служат
источником роста кости в длину. После
соединения костной ткани эпифизов и
диафизов метаэпифизарный хрящ исчезает и
рост кости в длину прекращается.
63.
• Губчатые кости развиваются в основномэндохондральным путем.
• В смешанных костях одни участки
развиваются эндохондральным путем, а в
других отделах преобладает
перихондральное окостенение.
• Хрящевая ткань заменяется костной не на
всех участках скелета: она сохраняется на
суставных поверхностях костей, в области
хрящевого скелета носа, хрящевой части
ребер и основания черепа.
64.
65.
66.
67.
68.
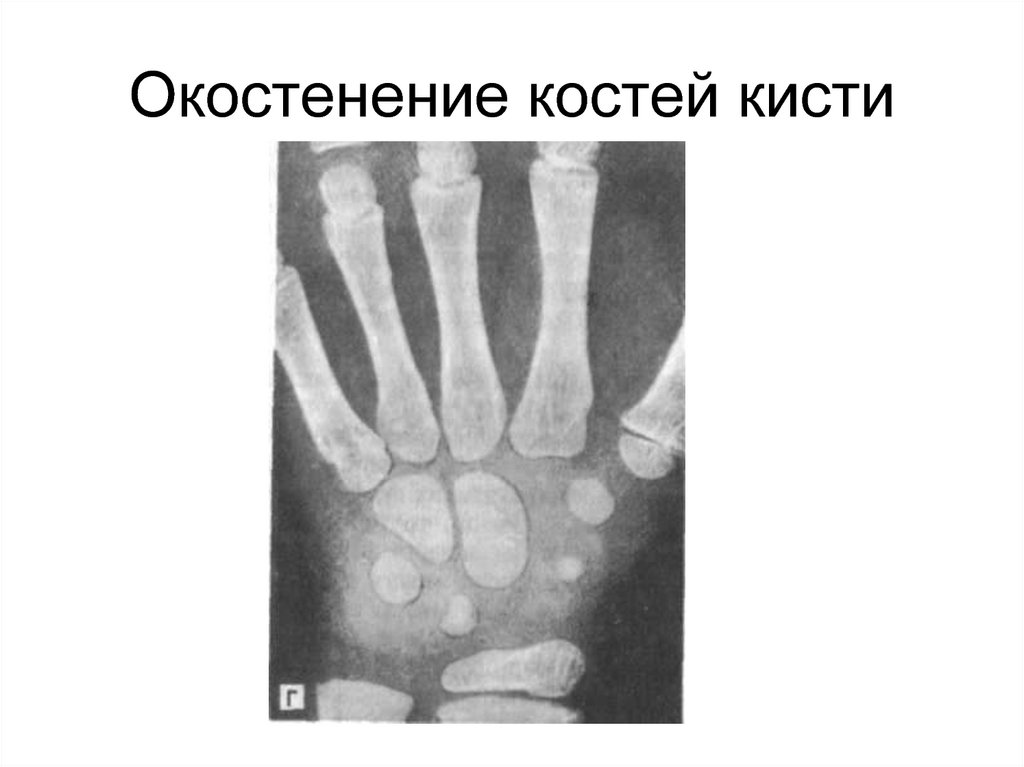
69. Окостенение костей кисти
70. Гетеротопическое окостенение
• Гетеротопическая оссификация —процесс формирования костной ткани в
нетипичных местах (внескелетно).
Часто с оссификацией путают
кальцификацию (обызвествление).
Остеогенез сопровождается
кальцификацией, однако
кальцификация причиной остеогенеза
не является.
71. Сроки оссификации скелета человека
Временной период[3]Затрагиваемые кости[3]
Третий месяц эмбрионального
развития
Возникновение первичных точек
окостенения, формирующих тела,
или диафизы, трубчатых костей
Рождение — 5 лет
Появление вторичных точек
окостенения в эпифизах
5-12 лет у женщин, 5-14 лет у
мужчин
Стремительное протекание
окостенения различных костей
17-20 лет
Кости верхних конечностей
и лопатки полностью окостеневают
18-23 года
Кости нижних конечностей
и таз полностью окостеневают
23-25 лет
Полностью
окостеневают грудина, ключица и по
звонки
к 25 годам
Окончены практически все процессы
окостенения
72. Факторы влияющие на формирование костей
• На формирование костей влияют экологические факторы.Уровень минерализации скелета в значительной степени связан
с рационом питания. У детей, находящихся на диете, бедной
белками, жирами и минеральными веществами, уровень
минерализации скелета снижен.
• Минеральная недостаточность и, как следствие этого,
остеопороз, выражен в районах, где для питья употребляется
опресненная вода.
• Тяжелые заболевания, недостаток витаминов и минеральных
веществ, нарушение функции желез внутренней секреции также
задерживают рост и развитие скелета.
• В условиях высокогорья развивается увеличение костномозговой полости и уменьшение площади компактного
вещества кости. Эта особенность обусловлена увеличением
гемопоэтической активности костного мозга в условиях
высокогорной гипоксии.
73. Нарушения остеогенеза
• Рахитические«четки» на ребрах –
гипертрофия
остеоидной ткани
74. Эмбриогенез
Пренатальный периодразвития
ЭМБРИОГЕНЕЗ
75. Начало развития зародыша
• Через 4 дня после оплодотворениязародыш в стадии 8-12 клеточной
морулы (плотное скопление клеток без
полости) попадает в матку.
• Накопление белковой жидкости из
маточного секрета приводит к
образованию полости – морула
превращается в бластоцисту.
76. Бластоциста
• Эмбриобласт(зародышевый
узелок) – клетки
будущего эмбриона.
• Цитотрофобласт
77. Имплантация
• На 6-7 день внутриутробной жизни –быстрое погружение бластоцисты в
слизистую матки – имплантация
(длится 2 суток).
• Имплантация – первый критический
период в жизни зародыша. Накануне
начинается гаструляция (переход к 3слойному зародышу).
78. Эмбриогенез
• Эмбриогенез – период внутриутробного развития отимплантации (6-7 день) до формирования плаценты
в конце 2 – в начале 3 месяца (т.е. до перехода от
гистиотрофного к гемотрофному типу питания
зародыша).
• На стадии эмбриогенеза закладываются,
оформляются и занимают свое окончательное
положение зачатки всех органов – т.е. заканчивается
органогенез.
• Далее (в плодный период – т.е. до самого
рождения) лишь продолжается рост и
морфофункциональное созревание органов,
дифференцировка тканей, делающие
новорожденного жизнеспособным (гистогенез).
79. 1-я стадия гаструляции (12-й день)
• Амниотический(эктодермальный)
пузырек –
меньший, сверху.
• Желточный
(энтодермальный)
пузырек –
больший, снизу.
• 2-слойный
зародышевый
щиток (зачаток
тела зародыша).
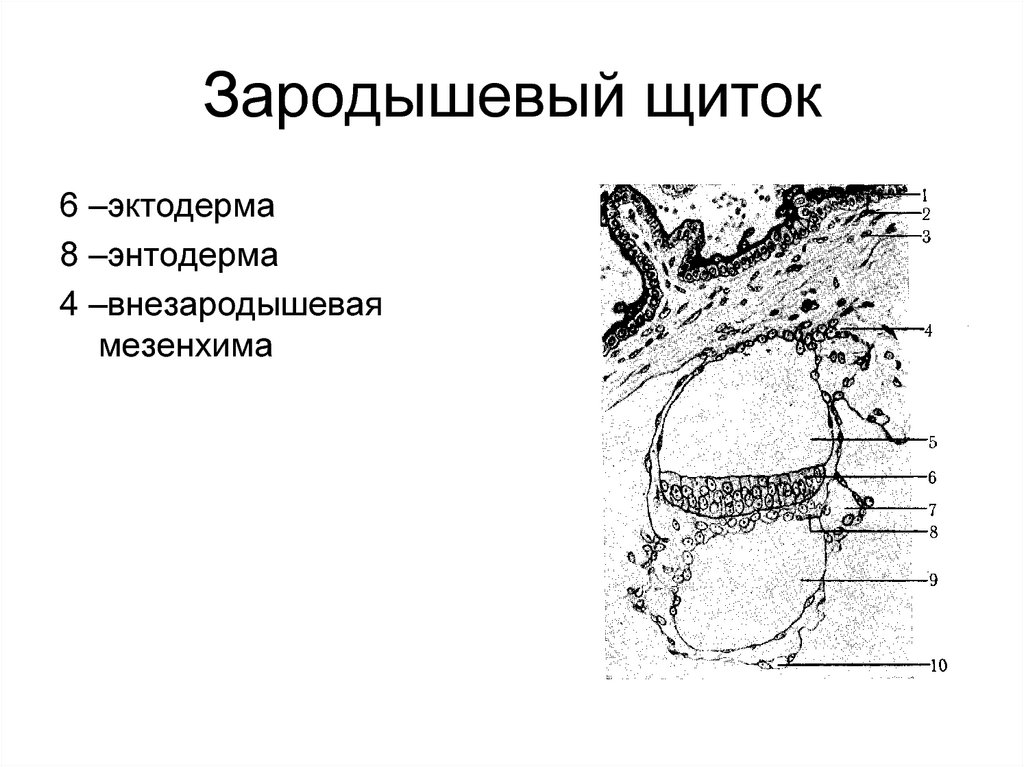
80. Зародышевый щиток
6 –эктодерма8 –энтодерма
4 –внезародышевая
мезенхима
81. Гаструляция, 2-я стадия
• Признак 2 стадии гаструляции (с 15 дня) образование среднего зародышевого листка икомплекса осевых зачатков – хорды и нервной
трубки.
• У заднего края зародышевого щитка по его средней
линии образуется сгущение клеток мезодермы –
первичная полоска, она растет кпереди,
заканчиваясь Гензеновским узелком.
• Средний зародышевый листок образуется путем
врастания клеток первичной полоски в промежуток
между экто- и энтодермой (от центра к краям
зародышевого щитка).
82. Гаструляция, 2-я стадия
• 6 – эктодерма• 7 – зачаток
эмбриональной
мезодермы
(врастание клеток
первичной полоски)
• 8 - энтодерма
83. Гаструляция, 2-я стадия
84. Гаструляция, 17 день – формирование комплекса осевых зачатков
• Из Гензеновского узелка кпередиврастает зачаток хорды
• Над зачатком хорды в эктодерме
диффференцируется нервная
пластинка (потом превращается в
нервный желобок и замыкается в
нервную трубку – зачаток нервной
системы)
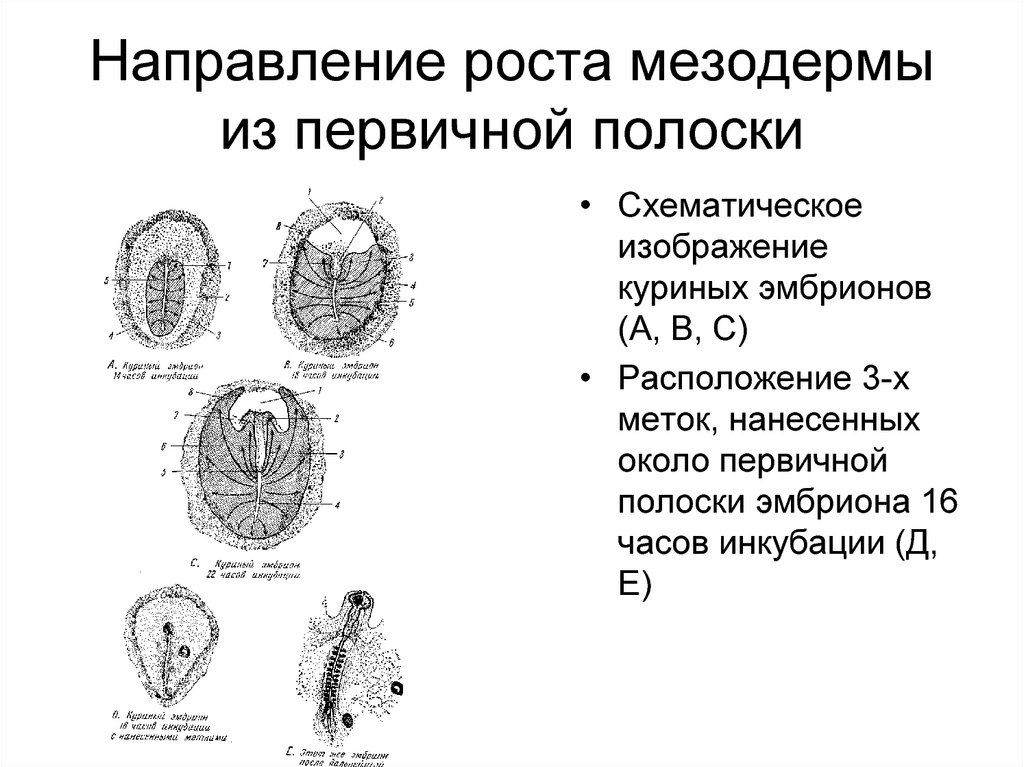
85. Направление роста мезодермы из первичной полоски
• Схематическоеизображение
куриных эмбрионов
(А, В, С)
• Расположение 3-х
меток, нанесенных
около первичной
полоски эмбриона 16
часов инкубации (Д,
Е)
86. Сомитный период
• Длится в течение 4 и 5-й недели развития (с 20-21дня до 35 дня эмбриогенеза).
• Характеризуется:
- сегментацией мезодермы (сегменты
мезодермы = сомиты),
- обособлением тела зародыша от
внезародышевых частей,
- формированием комплекса осевых зачатков нервной трубки и хорды.
• Сомиты – метамерно расположенные участки
мезодермы, отделенные перетяжками.
• Сегментация мезодермы распространяется от
головного конца к каудальному (к концу периода, на
35-й день, насчитывается 43-44 пары сомитов).
87. Сегментация мезодермы
• Сегментируются только медиальныеучастки мезодермы, прилежащие к
хорде.
• Боковые участки мезодермы остаются
несегментированными, дают начало
спланхнотому (зачаток серозных
оболочек и соединительной ткани
внутренностей).
• Перемычка между сомитом и
спланхнотомом – нефротом.
88. Части сомитов
• Нижняя часть –склеротом (зачаток
осевого скелета)
• Верхняя, дорсолатеральная часть –
дерматом (зачаток
соединительнотканно
й части кожи)
• Между ними –
миотом (зачаток
скелетной
мускулатуры)
11 – дерматом
12 – миотом
14, 15, 17 - склеротом
89. Мезенхима
• Промежуток между тремя зародышевымилистками постепенно заполняется
мезенхимой – эмбриональным зачатком
соединительной ткани.
• Мезенхима образуется в основном за счет
выселения клеток дерматома и склеротома.
• Мезенхима в эмбриогенезе выполняет
транспортные, трофические функции –
образует кровь, лимфу, сосуды.
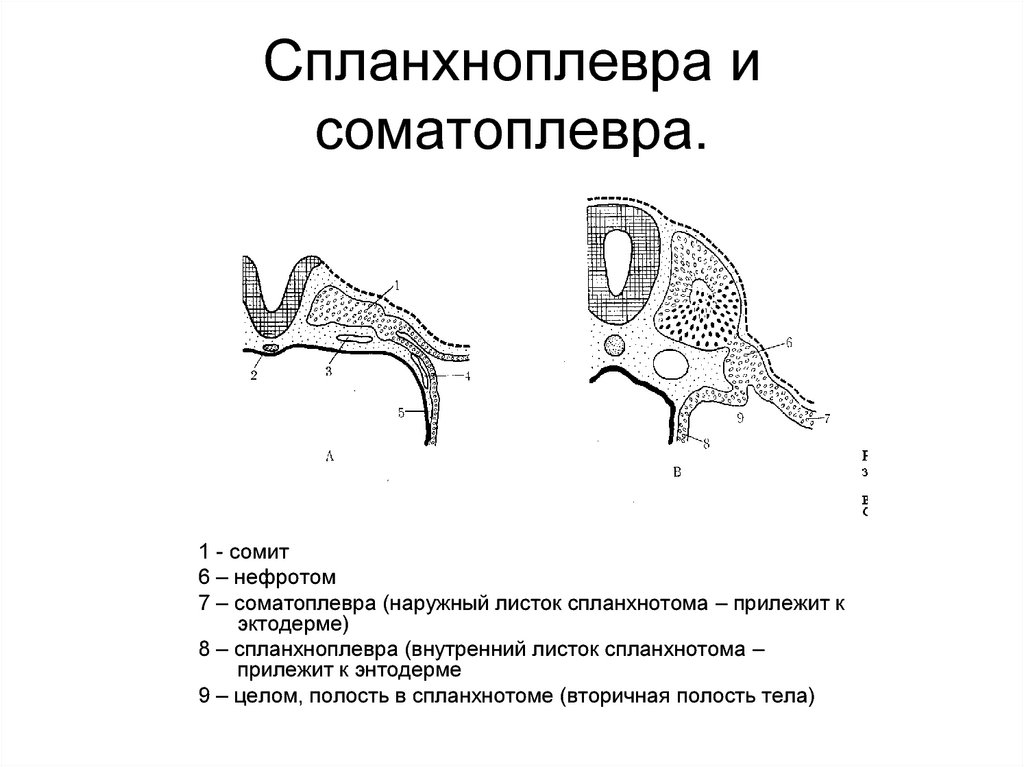
90. Спланхноплевра и соматоплевра.
1 - сомит6 – нефротом
7 – соматоплевра (наружный листок спланхнотома – прилежит к
эктодерме)
8 – спланхноплевра (внутренний листок спланхнотома –
прилежит к энтодерме
9 – целом, полость в спланхнотоме (вторичная полость тела)
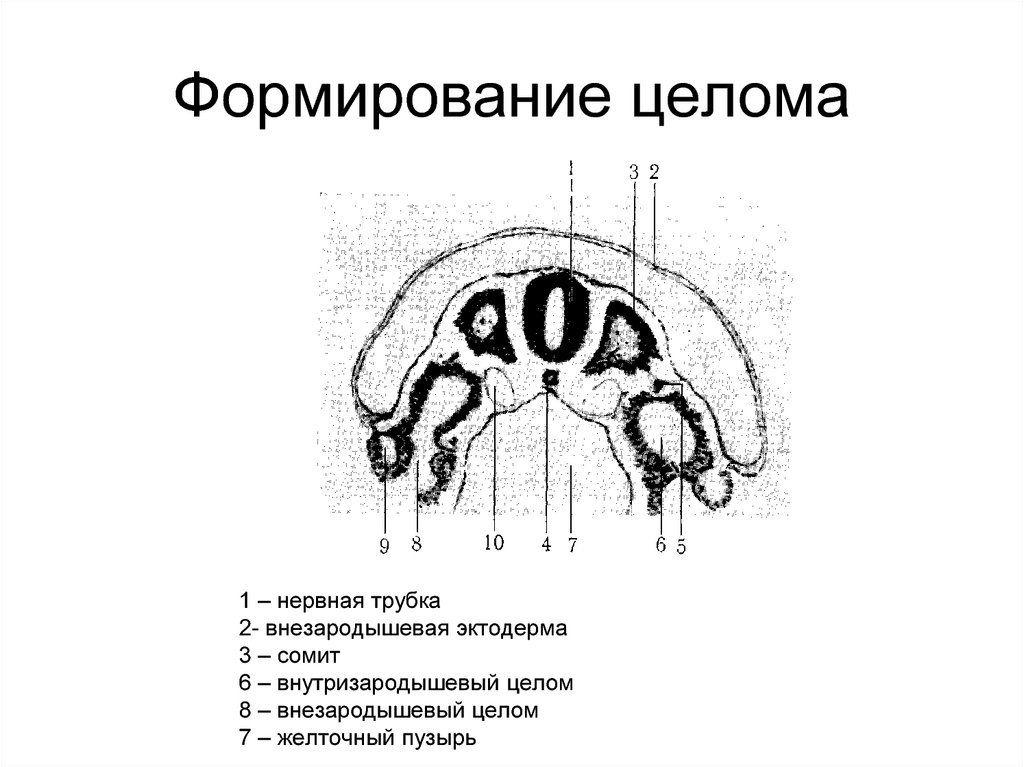
91. Формирование целома
1 – нервная трубка2- внезародышевая эктодерма
3 – сомит
6 – внутризародышевый целом
8 – внезародышевый целом
7 – желточный пузырь
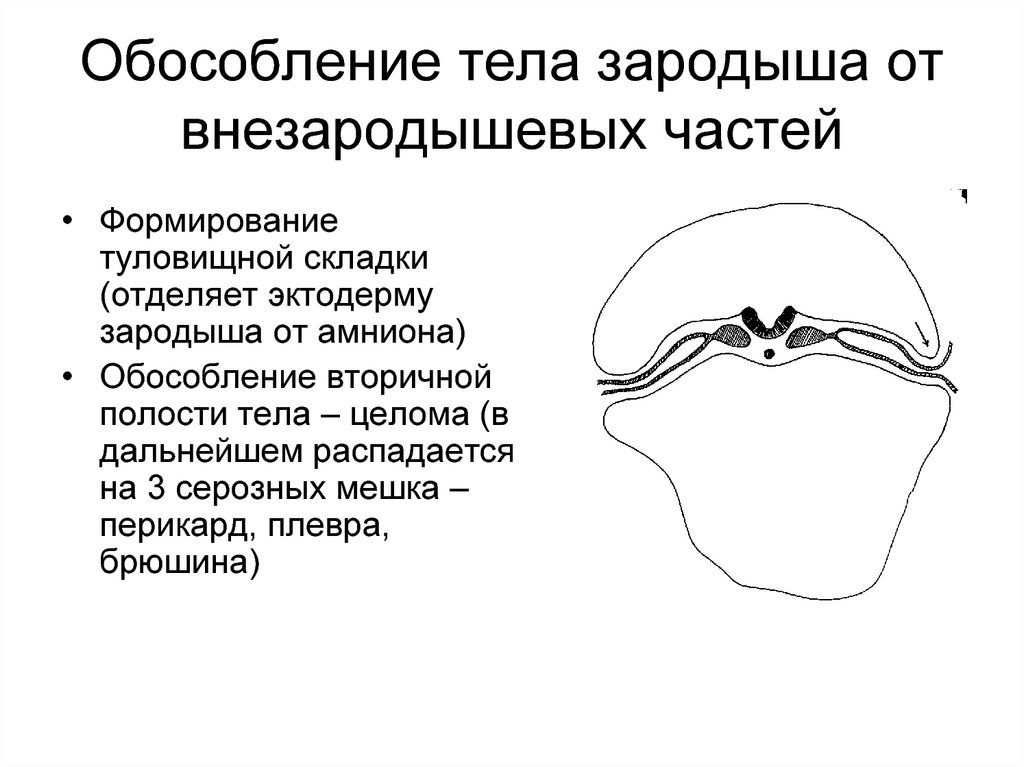
92. Обособление тела зародыша от внезародышевых частей
• Формированиетуловищной складки
(отделяет эктодерму
зародыша от амниона)
• Обособление вторичной
полости тела – целома (в
дальнейшем распадается
на 3 серозных мешка –
перикард, плевра,
брюшина)
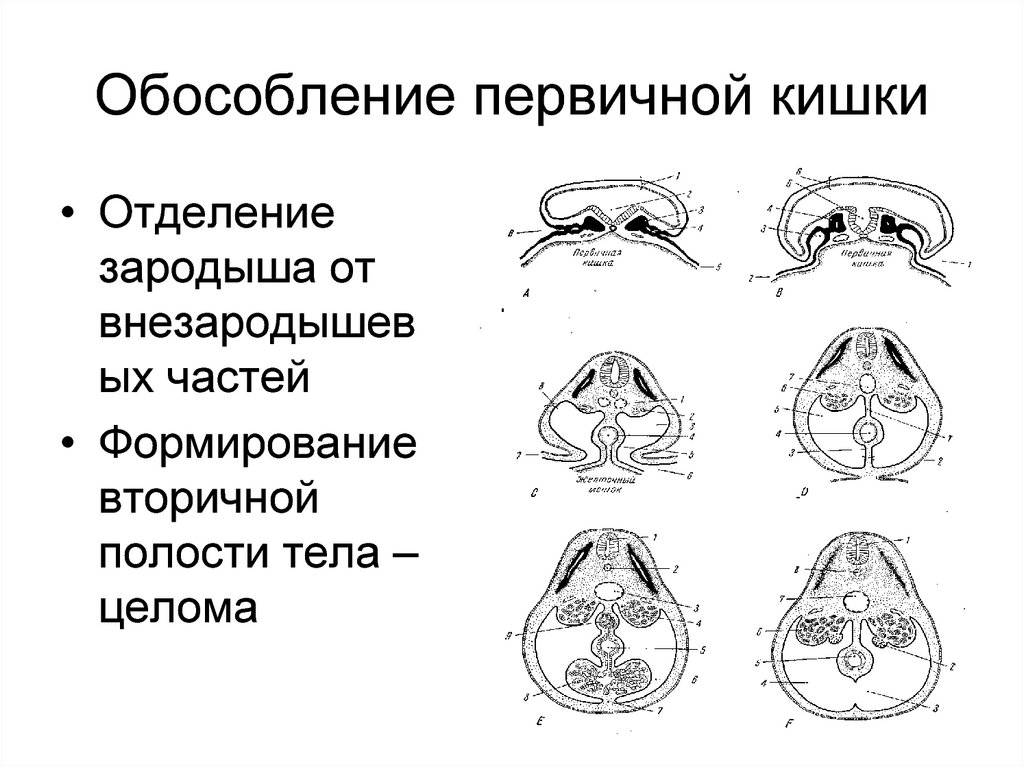
93. Обособление первичной кишки
Первичная кишка
Mesenterium dorsale
Mesenterium ventrale
Желточный проток
94. Обособление первичной кишки
• Отделениезародыша от
внезародышев
ых частей
• Формирование
вторичной
полости тела –
целома
95.
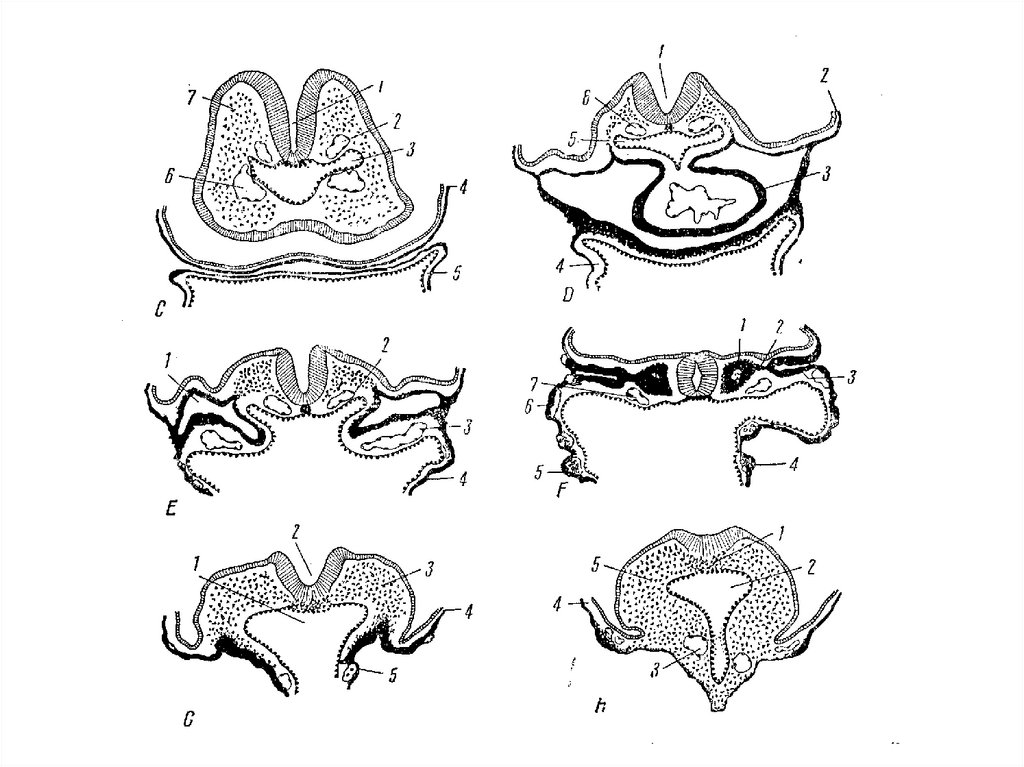
96. Формирование передней, средней и задней кишки
Крыша желточного пузыря втягивается в тело
зародыша (первичная кишка).
Сообщение с остальной энтодермой
происходит через желточный проток (в
дальнейшем – пупочное кольцо).
Вначале замыкание энтодермы в трубку
происходит в головном и хвостовом конце, в
средней части до 35 дня сохраняется
сообщение (см. №8 и 5 – передние и задние
«желточные ворота»).
С передней кишкой связано развитие
эпителия и желез ротовой полости, глотки,
пищевода, желудка и луковицы 12-перстной
кишки;
со средней кишкой – тонкого и
начала толстого кишечника (до
середины поперечно-ободочной
кишки);
с задней кишкой связано развитие
оставшейся части толстого кишечника.
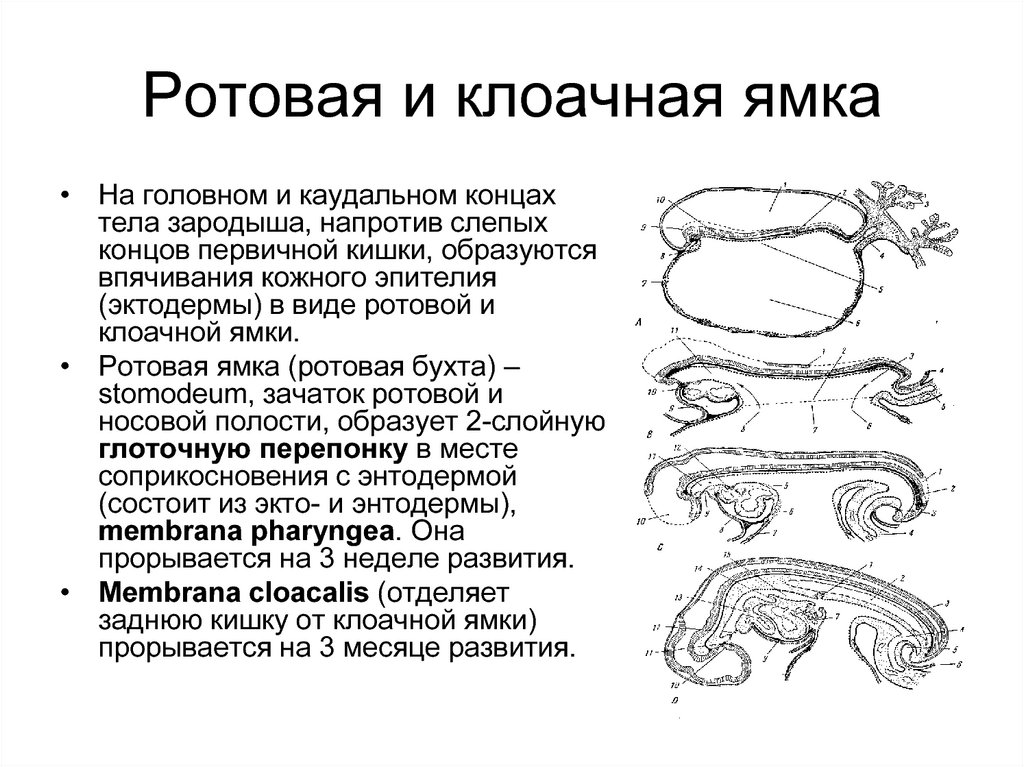
97. Ротовая и клоачная ямка
• На головном и каудальном концахтела зародыша, напротив слепых
концов первичной кишки, образуются
впячивания кожного эпителия
(эктодермы) в виде ротовой и
клоачной ямки.
• Ротовая ямка (ротовая бухта) –
stomodeum, зачаток ротовой и
носовой полости, образует 2-слойную
глоточную перепонку в месте
соприкосновения с энтодермой
(состоит из экто- и энтодермы),
membrana pharyngea. Она
прорывается на 3 неделе развития.
• Membrana cloacalis (отделяет
заднюю кишку от клоачной ямки)
прорывается на 3 месяце развития.
98. Жаберный аппарат
• Начальный отдел передней кишки является местомобразования жаберного аппарата, поэтому называется
жаберной или глоточной кишкой.
• Жабры – органы дыхания водного типа, имеющиеся у низших
позвоночных, живущих в воде. У наземных позвоночных
образуются жаберные дуги как пример анатомической
рекапитуляции (биогенетический закон Дарвина-МюллераГеккеля).
• Закладка жаберного аппарата:
1) глоточная кишка становится широкой и уплощенной
в дорзо-вентральном направлении;
2) в ее боковых стенках образуются выпячивания
энтодермы кнаружи (жаберные или глоточные карманы –
всего 5 парных);
3) навстречу им растут впячивания эктодермы шейной
области – жаберные щели. На вершине щелей и карманов
образуются жаберные перепонки (2-слойные, из экто- и
энтодермы).
99. Жаберные дуги
• Жаберные дуги – парные валикообразныевозвышения, залегающие метамерно между
жаберными щелями эмбриона в боковых стенках
головного отдела первичной кишки и содержащие
материал 3-х зародышевых листков.
• В мезенхимной основе жаберных дуг развивается
хрящевой скелет, мышцы, сосуды и нервы. В
результате радикальных перестроек эти структуры
редуцируются или дают начало органам и участкам
тела.
100. Жаберные дуги в разрезе
7, 5, 4, 2 –жаберные
дуги
3 – жаберные
артерии
2 - энтодерма
101. Мезенхимные производные жаберных дуг
• 1-я и 2-я жаберные дуги называются висцеральными,т.к. участвуют в формировании лицевого
(висцерального) скелета.
• 1-я – «мандибулярная» висцеральная дуга, самая
крупная, идет на развитие верхней и нижней
челюсти, молоточка и наковальни.
• 2-я - «гиоидная» висцеральная дуга, дает начало
подъязычной кости, стремечку, шиловидному
отростку височной кости.
• 3-я жаберная дуга идет на построение подъязычной
кости и щитовидного хряща.
• 4-я и 5-я жаберные дуги не доходят до средней
линии и прирастают к вышележащим дугам.
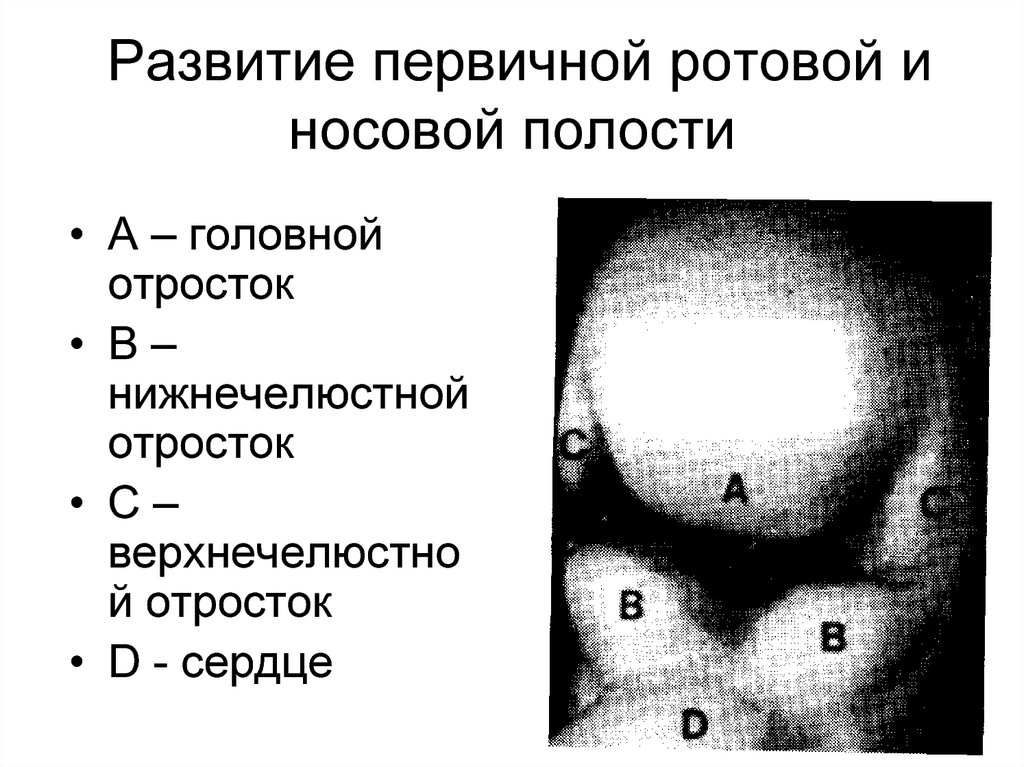
102. Развитие первичной ротовой и носовой полости
• А – головнойотросток
• В–
нижнечелюстной
отросток
• С–
верхнечелюстно
й отросток
• D - сердце
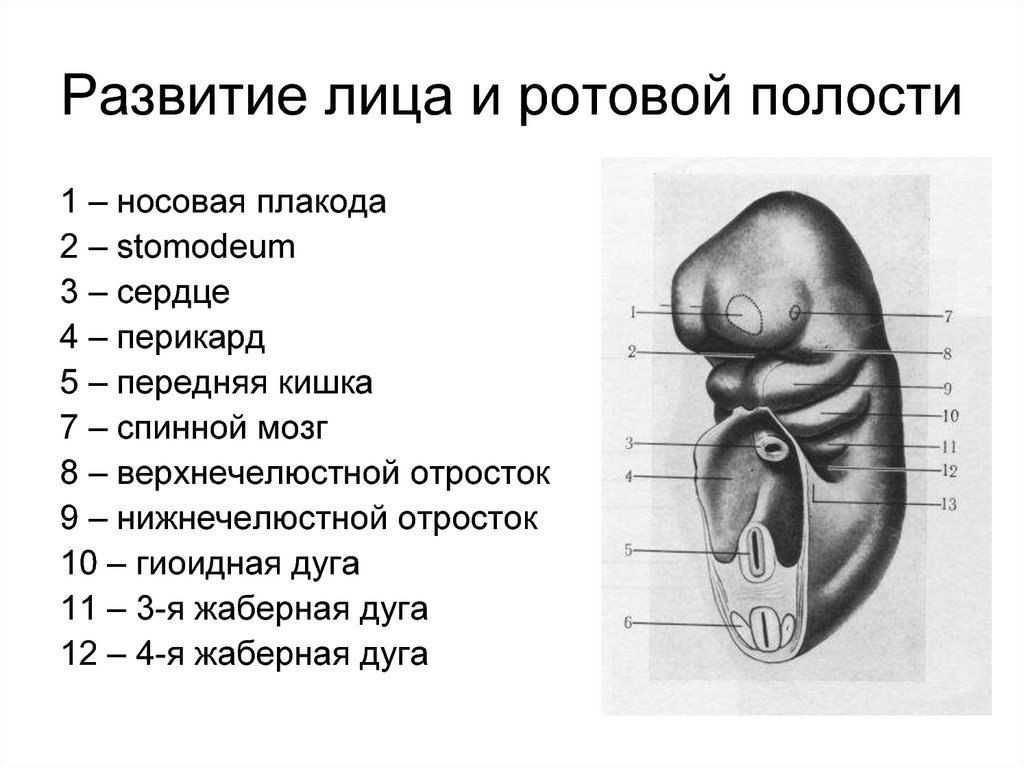
103. Развитие лица и ротовой полости
1 – носовая плакода2 – stomodeum
3 – сердце
4 – перикард
5 – передняя кишка
7 – спинной мозг
8 – верхнечелюстной отросток
9 – нижнечелюстной отросток
10 – гиоидная дуга
11 – 3-я жаберная дуга
12 – 4-я жаберная дуга
104. Развитие лица и ротовой полости
1 – латеральный носовойотросток
2 – медиальный носовой
отросток
3 – верхнечелюстной отросток
4 – нижнечелюстной отросток
5 – ротовая щель
6 – лобный отросток
7 – носовая ямка
8 - глаз
105. Лицо 6 – недельного зародыша
D - медиальный носовойотросток
С - латеральный носовой
отросток
Е – носослезная щель
В - верхнечелюстной
отросток
А – нижнечелюстной
отросток
106. Производные:
• Медиального носового отростка – спинка и кончикноса, перегородка носа, средняя часть верхней губы
(«фильтрум» или «цедилка» губы), межчелюстная
кость.
• Латерального носового отростка – крылья носа,
лабиринты решетчатой кости, носовые и слезные
кости.
• Верхнечелюстного отростка – латеральная часть
верхней губы, щека, боковая стенка полости носа,
верхняя челюсть, скуловая кость, небная кость,
медиальная пластинка крыловидного отростка
клиновидной кости.
• Нижнечелюстного отростка – нижняя губа, нижняя
челюсть, дно полости рта.
107. Развитие лица
108. Аномалии развития ротовой полости и лица
2 вида врожденных пороков: 1) слияние зародышевых структурзашло дальше нормы - атрезии (например, заращения ноздрей);
2) сохранение зародышевых щелей.
Критический период действия вредных факторов – 4-8 недели
развития (наиболее активное формирование структур лица).
• Боковая щель верхней губы («заячья губа», labium leporinum) –
1:700-1000 новорожденных, чаще у мальчиков, в 80%
односторонняя.
• Редко – «боковая носовая щель» (крыло носа отделено от
спинки) или «колобома» - щель разделяет нижнее веко, или
срединное расщепление губы.
• Расщелина твердого и мягкого неба («волчья пасть», faux
lupina, palatum fissum) – 1:2500 новорожденных, чаще у девочек.
• При несрастании верхне- и нижнечелюстных отростков –
поперечная щель лица (macrostoma), если сращение чрезмерно
- microstoma.













































































 Биология
Биология








