Похожие презентации:
Болезни желудка и двенадцатиперстной кишки. Гастрит
1. Тема: БОЛЕЗНИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
2. БОЛЕЗНИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ ГАСТРИТ
Гастрит — это воспалительноезаболевание слизистой желудка,
который в соответствии с клиникоанатомическими особенностями
разделяется на два вида: острый и
хронический. Воспаление слизистой
оболочки может охватывать весь
желудок (диффузный гастрит) или
определенные его части (очаговый
гастрит).
3. ОСТРЫЙ ГАСТРИТ
Острый гастрит характеризуется развитием остроговоспалительного процесса в слизистой оболочке
желудка.
Этиология и патогенез
В патогенезе острого гастрита имеют значение:
1) нарастание ацидоза слизистой оболочки с нарушением секреции бикарбонатов;
2) нарушение кровоснабжения оболочек желудка,
гипоксическое повреждение и снижение секреции
бикарбонатов;
3) разрушение барьера в слизистой оболочке желудка,
представленного покровным эпителием, что
способствует обратной диффузии ионов водорода и
отслоению покровного эпителия (десквамация его).
4.
Факторы, способствующие развитию указанных процессов,разнообразны. К ним относят:
- систематическое употребление нестероидных
противовоспалительных препаратов, особенно ацетилсалициловой кислоты, обладающей вазоконстриктерным
свойством;
- постоянное употребление алкоголя, курение;
- применение противоопухолевых химиотерапевтических
препаратов;
- стрессовые ситуации (например, обширные ожоги тела);
- шок;
- инфекционный процесс, вызванный Campylobacter,
стафилококком;
- пищевые отравления; отравление кислотами и щелочами;
действие на слизистую оболочку привратниковой части
желудка концентрированного желудочного сока (пептический
гастрит).
Кроме указанных экзогенных факторов, в развитии острого
гастрита могут иметь значение и эндогенные факторы, такие,
как уремия, аллергия, острая сердечная недостаточность,
сопровождающаяся острой венозной гиперемией.
5.
1.2.
3.
По локализации гастриты
разделяют на:
фундальный,
пилоро-антральный,
пилородуоденальный.
По распространенности процесса
— на диффузный и очаговый.
6. Патологическая анатомия
В зависимости от характераструктурных изменений и глубины
поражения выделяют:
1) острый поверхностный (серозный),
2) острый геморрагический,
3) острый эрозивный гастриты,
4) фибринозный гастрит,
5) флегмону желудка.
7.
8.
Серозный гастрит (острый поверхностный)макроскопически характеризуется небольшим
утолщением слизистой оболочки,
сглаживанием складок, отеком и гиперемией.
На поверхности определяется большое
количество слизи.
Микроскопически выявляются: гиперемия
слизистой оболочки, инфильтрация
межуточной ткани нейтрофильными лейкоцитами, лимфоцитами, эозинофилами;
дистрофия покровного эпителия (вакуольная и
слизистая). Часто мелкие группы клеток,
расположенные на поверхности складок
слизистой оболочки, подвергаются некрозу и
слущиванию в просвет желудка с
образованием мелких эрозий (эрозивный
гастрит).
9.
Геморррагический гастритхарактеризуется наличием отдельных очагов пропитывания ткани
слизистой оболочки кровянистым
экссудатом.
При фибринозном гастрите
поверхность слизистой оболочки
покрывается пленкой серого цвета
— фибринозные наложения. В
зависимости от глубины процесса
развивается или крупозный
гастрит, или дифтеритический.
10.
Гнойное воспаление желудка относится кчислу редких поражений органа и может
наблюдаться в виде ограниченных очагов —
метастатических процессов или диффузного
гнойного воспаления. Последнее называется
флегмонозным гастритом (или флегмоной
желудка). Стенка желудка резко утолщена,
отечна, но конфигурация его не изменяется. На
слизистой оболочке появляются фибринозногнойные наложения, мелкие кровоизлияния.
При микроскопии обнаруживается обильный
лейкоцитарный инфильтрат с большим
количеством микробов в подслизистом слое,
откуда процесс может распространяться на
мышечный слой и брюшину. Выявляются
также очаги некроза и кровоизлияний.
11.
Исходы острого гастрита определяютсяглубиной поражения слизистой
оболочки. При серозном гастрите
наблюдается полное восстановление
структуры слизистой оболочки,
обладающей выраженной
регенераторной способностью. При
фибринозном и гнойном гастрите при
благоприятном исходе развиваются
склеротические или цирротические
процессы. Неблагоприятный исход
возможен при переходе гнойного
процесса на брюшину с развитием
гнойного перитонита.
12. ХРОНИЧЕСКИЙ ГАСТРИТ
Хронический гастрит — это длительнопротекающее заболевание, которое
характеризуется хроническим
воспалительным процессом в желудке,
атрофией желез и их метаплазией.
В зависимости от локализации
выделяют два типа хронического
гастрита:
- тип А (фундальный, аутоиммунный
гастрит) и
- тип В (антральный, неиммунный
гастрит).
13. Этиология и патогенез
Классический фундальныйатрофический гастрит типа А,
обнаруживаемый у больных с
пернициозной анемией, имеет
аутоиммунную природу, о чем
свидетельствуют три типа аутоантител,
выявляемых в крови больных. Мишень
одного из них — париетальные клетки,
которые подвергаются
цитотоксическому эффекту аутоантител.
В результате снижается или
прекращается синтез соляной кислоты.
14.
15.
Причины гастрита типа В более разнообразны, изкоторых наиболее важная роль отводится
микроорганизму Helybacter pylori. В большинстве
случаев наблюдается их колонизация, которая с
возрастом увеличивается, что хорошо коррелирует с
повышением заболеваемости. Helybacter pylori
обнаруживается в 90 % случаев хронического гастрита.
Эти микроорганизмы локализуются в пределах
поверхностного слоя слизи, секретируе-мой слизистыми
клетками эпителия, и не инвазируют клетки или ткань.
При обследовании пациентов с бессимптомным
течением хронического гастрита у всех обнаружена
инфекция, вызываемая этим микроорганизмом.
Полагают, что Helybacter pylori является тем субстратом,
на фоне которого могут воздействовать и другие
патогенные факторы — чрезмерное употребление
алкоголя, заброс желчи в желудок, длительное
применение нестероидных противовоспалительных
средств.
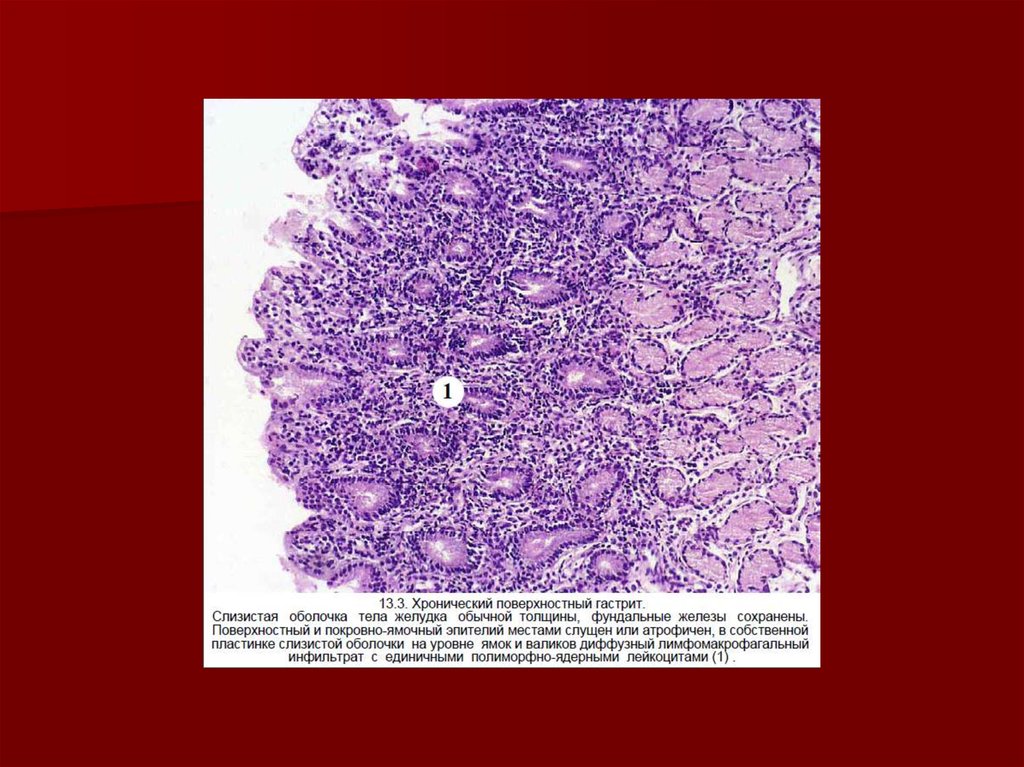
16. Патологическая анатомия
В соответствии со структурнымиизменениями выделяют поверхностный
и атрофический гастриты.
Поверхностный гастрит
характеризуется инфильтрацией стромы
слизистой оболочки лимфоцитами,
плазмоцитами, выраженной
эозинофилией собственной пластинки
слизистой оболочки. Обнаруживаются
также единичные полипы. Эпителий
железистых структур остается
интактным, хотя наблюдается
гиперсекреция слизи.
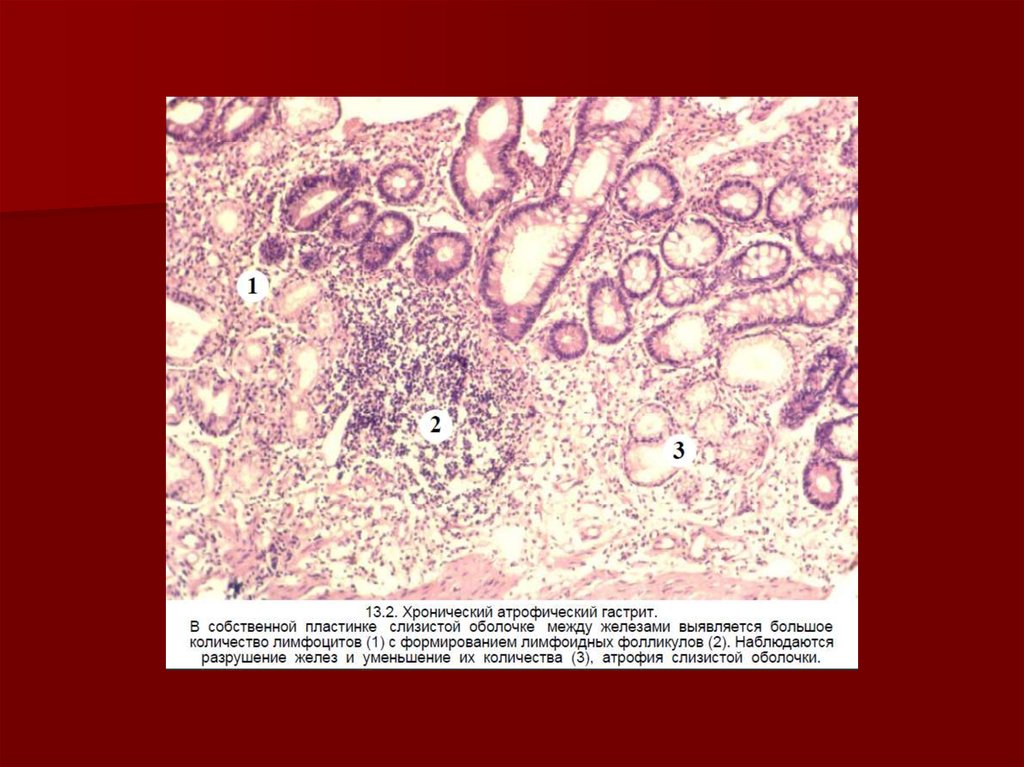
17. Атрофический гастрит характеризуется
1) истончением слизистой оболочки,2) увеличением инфильтрации ее стромы
плазмоцитами, лимфоцитами, эозинофилами с
образованием в подслизистом слое
лимфоидных фолликулов,
3) атрофическими изменениями со стороны
эпителия желез с их структурной
перестройкой. Истончение ее связано с
субтотальной или тотальной потерей
париетальных клеток, представляющих
мишень для аутоантител, резким снижением
секреции слизи. Макроскопически слизистая
оболочка тусклая, лоснящаяся, с красноватым
оттенком.
18.
19.
Хронический атрофический гастрит можетперейти в атрофию желудка, которая рядом
исследователей рассматривается как один из
вариантов хронического гастрита. При
атрофии желудка истончению подвергаются
все его слои, в связи с чем полость желудка
увеличивается. Складки полностью
отсутствуют, поверхность слизистой оболочки
гладкая, блестящая, серого цвета. Железистый
аппарат как при атрофическом гастрите, так и
при атрофии желудка уменьшается в числе и
размерах. На смену железистым клеткам
эпителия появляются недифференцированные
клетки или клетки желез кишечника
(бокаловидные, каемчатые, пенетовские
клетки).
20.
Выделяют три стадии атрофиислизистой оболочки желудка:
1) начинающуюся атрофию, при
которой железы еще не укорочены, но
производят впечатление сдавленных
желез;
2) частичную атрофию, когда
сохранены группы желез, содержащие
главные и обкладочные клетки;
3) тотальную атрофию, при которой
железы выстланы только
слизеобразующим эпителием.
21. ОСТРЫЕ ЯЗВЫ ЖЕЛУДКА
Причины развития эрозий самыеразнообразные:
- отравления едкими веществами,
- развитии в слизистой оболочке
желудка гранулематозного
воспаления (туберкулез, сифилис),
- воздействие на центральную и
периферическую нервную систему.
- стрессовые ситуации.
22.
Стрессовые язвы возникают при:1) выраженных ожогах (язвы Курлинга),
2) септических состояниях,
3) травматических повреждениях центральной
нервной системы,
4) хирургических вмешательствах или
кровоизлияниях в головной мозг (язвы
Кушинга),
5) шоке,
6) повреждении гипоталамической области,
7) длительном применении ацетилсалициловой кислоты и кортикостероидов.
23. Патологическая анатомия
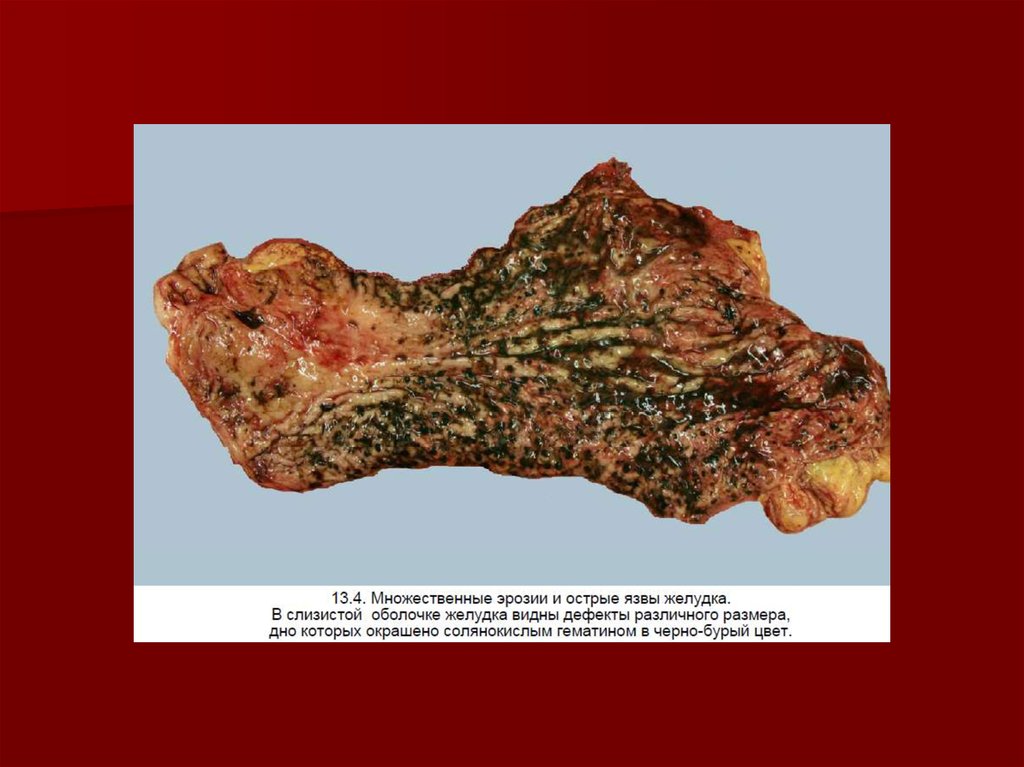
Острые язвы имеют округлую, овальную илинеправильную форму. Величина их различная, начиная
от маленькой точки до нескольких сантиметров в
диаметре, они имеют множественный характер, усеивая
иногда всю слизистую оболочку. Острые язвы обычно
поверхностные, в более редких случаях
распространяются на всю толщу слизистой оболочки, не
выходя за ее пределы. Перфорация острых язв является
исключением. Локализуются они в различных областях
желудка, главным образом в теле и препилорической
области. Наиболее крупные язвы располагаются по
малой кривизне, более мелкие — по большой. Дно язвы
чистое или покрыто буро-черным распадом, что связано
с кровоизлиянием и образованием солянокислого
гематина под воздействием желудочного сока
(геморрагические эрозии). Содержимое желудка при
наличии эрозий также окрашено в бурый цвет.
24.
25.
26.
При микроскопическом исследовании острыеязвы представляют собой дефекты слизистой
оболочки в виде клиньев, обращенных
верхушкой вглубь. Область дефекта заполнена
аморфным тканевым детритом и кровяным
пигментом. Участки слизистой оболочки,
прилежащие к эрозии, находятся в состоянии
переваривания. В более редких случаях
кровоизлияние в язвах не обнаруживается.
Видны лишь значительный отек и
пропитывание фибрином слизистой и
подслизистой оболочек даже за пределами
самой язвы, что ведет к слущиванию и
некробиозу эпителия. В отличие от
геморрагических эрозий эти дефекты
обозначаются как се-розно-апоплексические
эрозии. Именно этот вид острых язв имеет
наибольшее значение в генезе хронических
язв желудка.
27.
Исход острых язв различен.Возможны три варианта:
1) заживление с полной
регенерацией слизистой оболочки,
2) неполная регенерация с
образованием рубца линейного
или звездчатого,
3) переход в хроническую язву
желудка.
28. ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА
Язвенная болезнь желудкапредставляет собой хроническое
заболевание с циклическим
течением, сопровождающееся
развитием рецидивирующей
пептической язвы в стенке
желудка.
29.
1.2.
3.
4.
5.
6.
К защитным факторам относятся:
секреция слизи эпителиальными клетками с
образованием поверхностного слоя ее;
секреция бикарбонатов в слой слизи, что определяет
рН-градиент от высокой кислотности полости желудка
до нейтрального рН поверхности слизистой оболочки;
специализированная апикальная поверхность
слизистых клеток желудка, которая препятствует
диффузии водородных ионов
(Н + ) в слизистую оболочку;
выраженная регенераторная способность эпителия
слизистой оболочки, что обусловливает быструю
репаративную регенерацию повреждения;
выработка слизистой оболочкой желудка
простагландинов, обладающих цитопротекторной
активностью (срочной защитной реакцией), чему
способствуют адекватное кровоснабжение слизистой
оболочки и стимуляция секреции слизи и бикарбонатов.
30.
К агрессивным факторам относятся:1. гиперсекреция соляной кислоты и пепсина;
2. инфицированность антральной части
желудка;
3. длительное применение нестероидных
противовоспалительных препаратов,
особенно ацетилсалициловой кислоты;
4. нарушение ингибиции механизмов,
стимулирующих выделение гастрина,
играющего важную роль в гиперсекреции
соляной кислоты;
5. образование опухоли из
гастринсекретирующих клеток
(гастриномы).
31.
Факторами риска развития язвенной болезнижелудка являются:
- злоупотребление алкоголем,
- интенсивное курение,
- длительное применение ацетилсалициловой
кислоты.
Установлено, что сигаретный дым и алкоголь
стимулируют секрецию соляной кислоты
париетальными клетками. Сигаретный дым
подавляет регенераторную способность
эпителия, что препятствует заживлению повреждения. Алкоголь оказывает ульцерогенный
эффект, вызывая цирроз печени.
32.
В патогенезе язвенной болезни желудкаимеют значение также:
1) снижение пилорического пресса в
покое и в ответ на повышение
кислотности в двенадцатиперстной
кишке;
2) усиление рефлюкса дуоденального
содержимого (желчи, лизолецитина) в
желудок, который повышает обратную
диффузию водородных ионов в слизистой оболочке желудка и вызывает
острый поверхностный гастрит.
33. Патологическая анатомия.
Хронические язвы желудка имеют своиотличительные особенности.
1. Они всегда бывают единичными, 2—3 язвы
встречаются редко
2. Локализуются преимущественно по малой кривизне,
в антральной области.
3. Форма язв обычно округлая, овальная или
неправильной треугольной формы, диаметром 2—4
см.
4. Язвы отличаются значительной плотностью дна и
краев, напоминая келоидные разрастания.
Склеротические изменения могут охватывать всю
толщу желудка, выходя за его пределы. В
результате могут возникнуть плотные сращения
желудка с печенью, селезенкой, поджелудочной
железой, поперечной ободочной кишкой, сальником.
34.
5. Дно язвы обычно неровное, шероховатое,реже гладкое. Над поверхностью выступают
сосуды с утолщенными стенками и свежими
или старыми тромбами. Нередко на дне язвы
виден кровоточащий сосуд. Аррозии чаще
подвергаются венечные артерии желудка,
значительный калибр которых и отсутствие
их тромбиро-вания обусловливают особую
опасность кровотечения, тем более, что здесь
не происходит тромбирования артерий. В
венах желудка всегда имеется такой
«профилактический тромбоз», и венозные
кровотечения из язв довольно редки.
35.
6.Глубина язвы в различных ее участках неодинакова.
Край, обращенный к кардиальной части, глубокий,
подрытый, обращенный к пилорической части —
пологий, террасообразный; поэтому язва имеет
конусообразную форму, острый конец ее обращен к
кардиальной части. Формирование такой язвы
большинство исследователей объясняют смещением
разрушенных мышечных слоев желудка при его
перистальтике. В результате кардиальный край,
смещаясь в сторону язвы, нависает над ней, а
пилорическии — смещается от язвы и становится
террасо-образным. Под более крутым кардиальным
краем всегда происходит застой содержимого
желудка с повышением кислотности, что способствует
дальнейшему разъеданию и углублению именно этой
части язвы.
36.
37.
Микроскопически дно язвы состоит впериод обострения иногда из четырех
слоев. Наружный представлен тонким
слоем некротического фибриноидного
детрита. Под ним находится зона
воспалительного инфильтрата,
состоящего из нейтрофилов с большой
примесью эозинофилов (второй слой).
Третий слой представлен
грануляционной тканью, богатой
сосудами. Четвертый выглядит как
широкое рубцовое поле, незаметно
переходящее в спайки с окружающими
органами.
38.
Дно хронических язв совершеннолишено мускулатуры. Сосуды дна язвы
часто склерозированы, что способствует
снижению регенераторных процессов
тканей и прогрессированию язвы.
Нервные волокна в области дна язвы
нередко разрастаются по типу
ампутационных невром. В слизистой
оболочке желудка, окружающей язву,
обнаруживается картина атрофического
гастрита и метаплазии желез.
39. Осложнения.
1. Осложнения.Деструктивные осложнения:
- перфорация
- пенетрация
- аррозивное кровотечение.
2. Воспалительные осложнения:
- ульцерит
- периульцерит.
3. Рубцовые осложнения:
- стеноз пилорического отдела
- деформация желудка.
4. Малигнизация язвы.
40.
Осложнения могут возникнутьтакже после хирургических
вмешательств на желудке по
поводу язвы. К таким осложнениям
относятся общие расстройства
гемодинамики (шок), анемия,
истощение, нарушение процесса
заживления операционных ран.
41. ОПУХОЛИ ЖЕЛУДКА
1.2.
3.
Опухоли желудка по гистогенезу
весьма разнообразны. Это могут быть
опухоли:
мезенхимального происхождения
(лейомиома, фиброма, миома, ангиома,
нейрофиброма),
карциноиды,
опухоли эпителиального
происхождения.
Они могут быть доброкачественными и
злокачественными. Чаще всего в
желудке развиваются полипы,
карцинома (рак) и лимфома.
42. ПОЛИПЫ ЖЕЛУДКА
Полипы относятся к доброкачественнымопухолям из покровного эпителия
желудка, наблюдаемые при анацидных
и атрофических гастритах. По
гистологическому строению
разделяются на два вида:
гиперпластические полипы (в 80 %
случаев) и аденоматозные (железистые,
в 20%), отличающиеся по строению.
43.
44. РАК ЖЕЛУДКА
Этиология и патогенез.В развитии рака желудка, помимо причин,
описанных в главе «Опухоли», имеет значение
характер пищи, приготовление ее,
температура, ритм питания. В настоящее время
установлено значение в генезе рака нитратов,
которые, как известно, одно время широко
использовались для сохранения продуктов
(копченого мяса, колбас, сосисок и др.).
Цельное молоко, свежие фрукты и овощи,
богатые витамином С, защищают организм от
карциномы. Не исключается значение
генетических факторов в развитии рака.
45.
К предраковым заболеваниям желудкаотносятся аденоматозные полипы,
хронический гастрит, особенно в сочетании с
пернициознои анемией, состояние после
гастрэктомии. Особое значение имеют
атрофический и хронический гастриты,
сопровождающиеся метаплазией и дисплазией
эпителия. После гастрэктомии возникает риск
развития рака желудка в сохранившейся
части. Ряд исследователей связывают это с
развитием гастрита.
46. Патологическая анатомия
Выделяют различные виды рака желудка взависимости от локализации, характера роста,
гистологического строения и внешнего вида.
По локализации рак желудка разделяется на:
1) пилорический,
2) рак малой кривизны,
3) кардиальный,
4) рак большой кривизны,
5) фундальный,
6) тотальный.
47.
По характеру роста выделяют:1) карциномы с преимущественно экзофитным
экспансивным ростом, то есть опухоли,
растущие в полость желудка. В эту группу
входят бляшковидный, полипозный,
фунгозный (грибовидный), первичноязвенный рак, блюдцеобразный и рак из
хронической язвы (рак-язва);
2) карциномы с эндофитным
инфильтрирующим ростом, куда относят
диффузный инфильтративный рак,
инфильтративно-язвенный и рак с
эндофитным, смешанным характером роста.
48.
49.
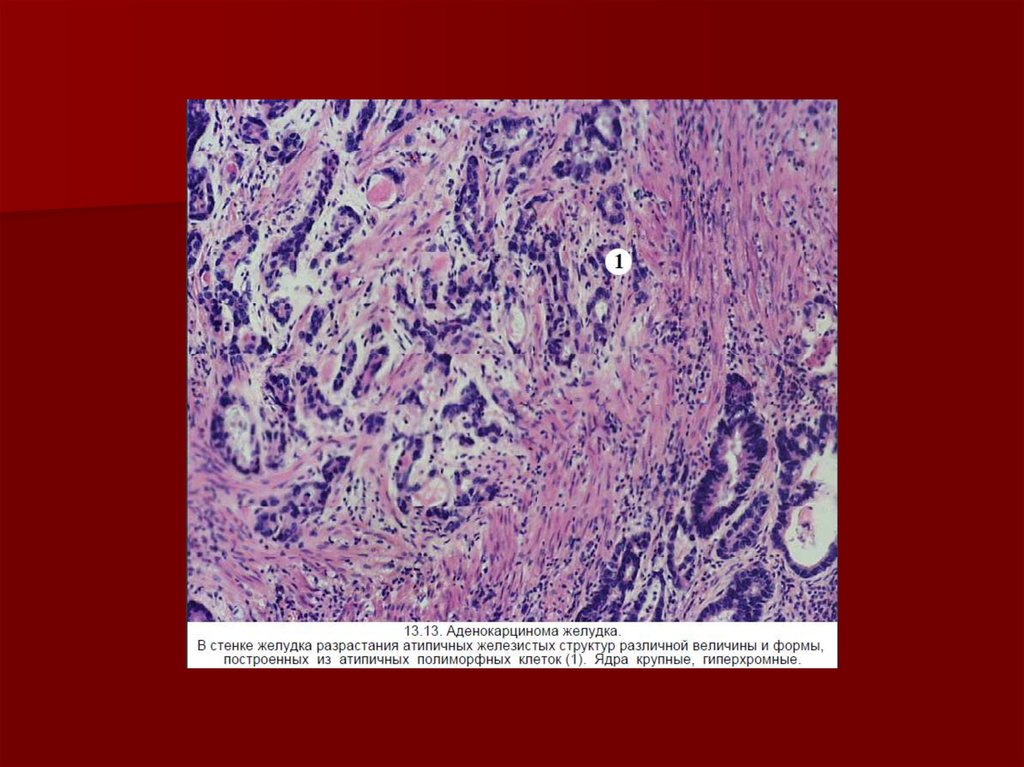
Микроскопическое строение ракажелудка весьма вариабельно, в
соответствии с чем выделяют:
- аденокарциному,
- слизистый,
- солидный
- фиброзный,
- плоскоклеточный рак,
- недифференцированный.
50.
51.
52.
53.
При метастазировании опухоли первымивовлекаются в процесс регионарные
лимфатические узлы и печень. Характерно
появление метастазов в подключичных
лимфатических узлах (вирховские
лимфатические узлы). Другая особенность
рака желудка заключается в его тенденции
распространяться интраперитонеальным
путем, вплоть до малого таза. Наибольшее
практическое значение имеет переход
опухолевого процесса на яичники (рак
Крукенберга).


















































 Медицина
Медицина








