Похожие презентации:
Ранение сосудов в мирное и военное время
1. Ранение сосудов в мирное и военное время
РАНЕНИЕ СОСУДОВ ВМИРНОЕ И ВОЕННОЕ
ВРЕМЯ
Н.А.Сафронков В.Н.Шкуропат
2.
В мирное время на долю повреждений магистральных сосудовверхних конечностей приходится 32,3%, нижних конечностей –
58,8%, шеи—5,63%, груди—0,3%, живота и забрюшинного
пространства—2,97%.
[Спиридонов А.А., Клионер Л.И., 1989; Покровский А.В. И др., 1997; А. А.
Шалимов, Н. Ф. Дрюк, И. И. Сухарев (1979, 1984)].
В военное время ранение сосудов конечностей на поле боя
составляет 70-80% от всех случаев, тогда как 10-15% случаев – это
ранение в области шеи и 5-10% - в области туловища.
[“Emergency War Surgery” Fourth United States Revision, 2013].
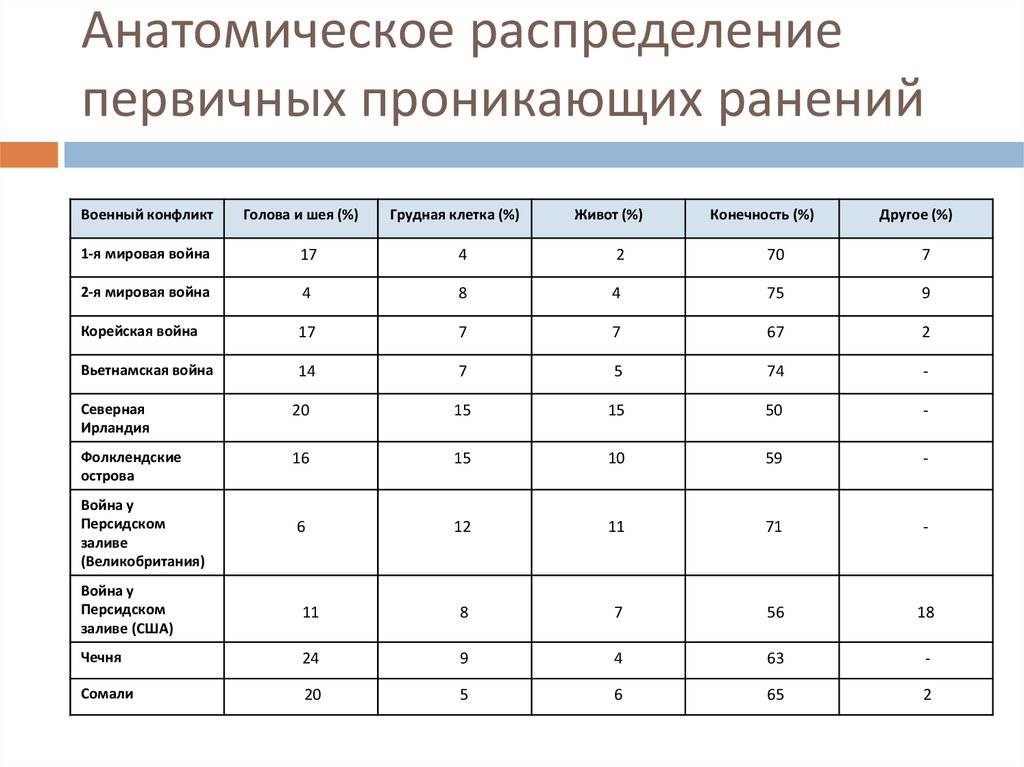
3. Анатомическое распределение первичных проникающих ранений
Военный конфликтГолова и шея (%)
Грудная клетка (%)
Живот (%)
Конечность (%)
Другое (%)
1-я мировая война
17
4
2
70
7
2-я мировая война
4
8
4
75
9
Корейская война
17
7
7
67
2
Вьетнамская война
14
7
5
74
-
Северная
Ирландия
20
15
15
50
-
Фолклендские
острова
16
15
10
59
-
6
12
11
71
-
Война у
Персидском
заливе
(Великобритания)
Война у
Персидском
заливе (США)
11
8
7
56
18
Чечня
24
9
4
63
-
Сомали
20
5
6
65
2
4. Причины ранений
Причины ранений12%
23%
“Emergency War Surgery” Fourth United States Revision, 2013
65%
Взрывное устройство
Огнестрельное ранение
Другие
5. Клиническая классификация травм сосудов (М.И.Лыткин, В.П.Коломиец, 1973г).
А. Острая травма артерии без нарушения анатомической непрерывности.1.Травматическая дистония артерии:
а) артериальный спазм;
б) «артериальный ступор».
2. Контузия артерии:
а) без видимого нарушения целости слоев стенки артерии;
б) с кровоизлиянием в стенку сосуда.
6. Клиническая классификация травм сосудов (М.И.Лыткин, В.П.Коломиец, 1973г).
Б. Острая травма артерии с анатомическими нарушениями стенки.1. Колотые и резаные раны артерии:
а) касательная рана, не проникающая в просвет сосуда;
б) боковое повреждение стенки сосуда;
в) сквозная рана с повреждением обеих противостоящих стенок сосуда;
г) неполный перерыв артерии;
д) полный перерыв артерии.
2. Разрывы артерий:
а) изолированные продольные и поперечные разрывы внутренней стенки;
б) разрывы внутренней стенки и внешней оболочки;
в) полные разрывы всех слоев стенки артерии.
7. Клиническая классификация травм сосудов (М.И.Лыткин, В.П.Коломиец, 1973г).
3. Размозжение раны с дефектом артерии.4. Огнестрельные раны артерий:
а) касательная рана непроникающая в просвет сосуда;
б) слепое ранение, проникающее в просвет сосуда;
в) сквозное ранение с разрушением всех слоев противоположных участков стенки сосуда;
г) перерыв артерии;
д) обширное разрушение сосуда.
5. Множественные смешанные повреждения.
8. Клиническая классификация травм сосудов (Н.А. Шор, 1984г)
Открытое повреждение.1. По механизму травмы:
- колотая;
- резанная;
- рубленная;
- размозженная;
- огнестрельная.
2. По характеру повреждения сосуда:
- касательное ранение, не проникающее в просвет;
- боковое ранение;
- сквозное ранение;
- циркулярный перерыв сосуда с потерей части сосуда по протяжению;
- циркулярный перерыв сосуда без потери части сосуда по протяжению.
9. Клиническая классификация травм сосудов (Н.А. Шор, 1984г)
3. По клиническим проявлениям:- свежие ранения:
а) наружное кровотечение;
б) анемия;
в) шок;
г) ишемия;
д) гангрена конечности.
- осложненные ранения:
а) пульсирующая гематома;
б) вторичное кровотечение;
в) нагноение гематомы.
4. По степени повреждения окружающих тканей:
- изолированные повреждения артерии или вены
а) одиночные;
б) множественные.
- сочетанное повреждение артерии и вены.
10. Клиническая классификация травм сосудов (Н.А. Шор, 1984г)
Закрытое повреждение.1. По механизму травмы:
- удар;
- сдавление;
- растяжение.
2. По характеру повреждения сосуда:
- ушиб сосуда без внутристеночной гематомы;
- ушиб сосуда с внутристеночной гематомой;
- разрыв отдельных слоев сосуда;
- разрыв всех слоев стенки;
а) пристеночный;
б) циркулярный.
- размозжение всех слоев стенки;
- сдавление сосуда отломком кости или вывихнутым сегментом конечности;
- прокол стенки сосуда костным отломком;
- отрыв боковой ветки от ствола сосуда.
11. Клиническая классификация травм сосудов (Н.А.Шор, 1984г)
3. По клиническим проявлениям:- свежие повреждения:
а) шок;
б) артериальный спазм;
в) межмышечная гематома;
г) ишемия;
д) гангрена конечности.
- осложненные повреждения:
а) пульсирующая гематома;
б) контрактура в суставах пораженной конечности;
в) венозная или артериальная недостаточность.
4. По степени повреждения окружающих тканей:
- изолированное поражение;
- сочетанное повреждение магистрального сосуда и окружающих тканей или
внутренних органов.
12. Клиническая классификация травм сосудов (Н.А.Шор, 1984г)
Последствия повреждений магистральных сосудов:травматическая артериальная аневризма;
травматическая артериовенозная аневризма (артериовенозный свищ);
болезнь перевязанного сосуда;
ишемическая (фолькмановская) контрактура.
Свежие повреждения сосудов – это повреждения, которые диагностируют в первые
трое суток после травмы.
Осложненные повреждения сосудов – повреждения, диагностируемые с конца 3-х
суток в течение последующих 6 недель.
13. Диагностика повреждений магистральных сосудов:
Клинические признаки;Ультразвуковое сканирование сосудов и допплерография;
Контрастная ангиография;
Компьютерная томография с контрастированием артерий и вен.
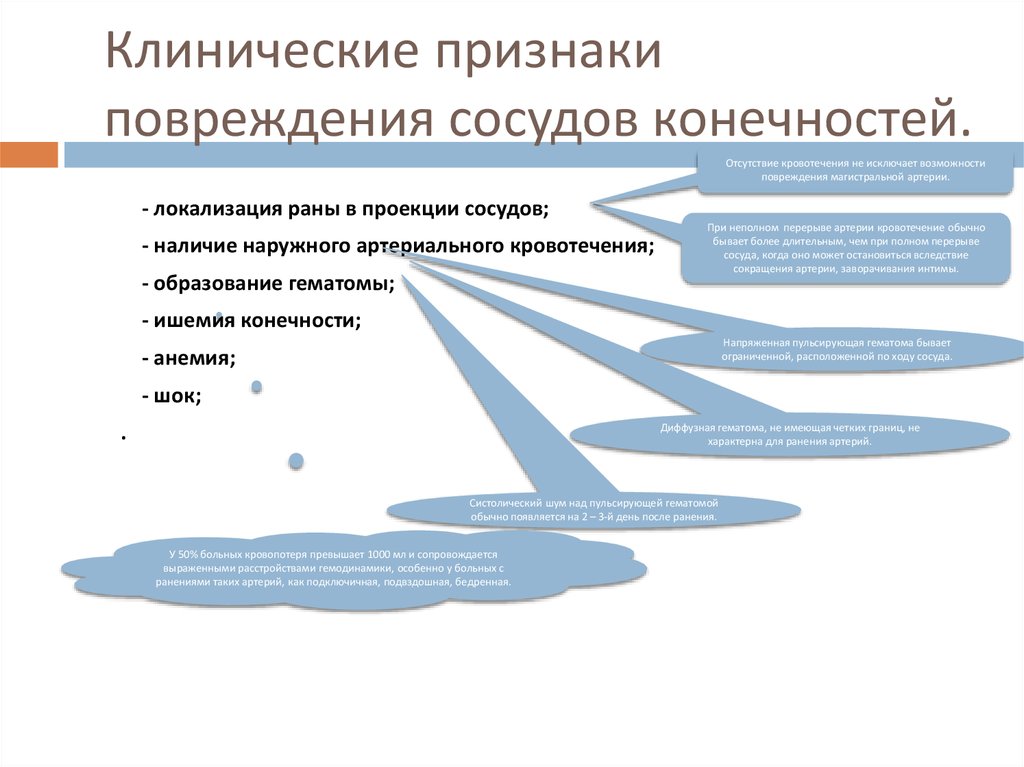
14. Клинические признаки повреждения сосудов конечностей.
Отсутствие кровотечения не исключает возможностиповреждения магистральной артерии.
- локализация раны в проекции сосудов;
- наличие наружного артериального кровотечения;
- образование гематомы;
При неполном перерыве артерии кровотечение обычно
бывает более длительным, чем при полном перерыве
сосуда, когда оно может остановиться вследствие
сокращения артерии, заворачивания интимы.
- ишемия конечности;
Напряженная пульсирующая гематома бывает
ограниченной, расположенной по ходу сосуда.
- анемия;
- шок;
.
Диффузная гематома, не имеющая четких границ, не
характерна для ранения артерий.
Систолический шум над пульсирующей гематомой
обычно появляется на 2 – 3-й день после ранения.
У 50% больных кровопотеря превышает 1000 мл и сопровождается
выраженными расстройствами гемодинамики, особенно у больных с
ранениями таких артерий, как подключичная, подвздошная, бедренная.
15. Клинические признаки повреждения сосудов шеи.
-Активное кровотечение из раны;
-
Обширная пульсирующая гематома;
-
Сочетанные травмы шеи:
повреждение дыхательных путей;
повреждения пищевода;
травма шейного отдела позвоночника
Пальпаторно над гематомой определяется
симптом «кошачьего мурлыканья»
Над областью раны выслушивается постоянный грубый
систолодиастолический шум, распространяющийся в
проксимальном и дистальном направлениях.
Свистящее дыхание, хрипота, диспноэ (гематома, аспирация кровью),
подкожной эмфиземой, засасыванием воздуха в рану.
Боли в груди, дисфагия, подкожная эмфизема в надключичной области, шее и
груди.
Неврологические нарушения, боль в шее, нарушение сознания.
Девиация языка в сторону травмы.
- подъязычного нерва;
Приподнятость купола диафрагмы.
- диафрагмального нерва;
Паралич грудинноключично-сосцевидной и трапециевидной мышц
- добавочного нерва;
Хрипота, дисфагия.
- блуждающего нерва с обеих сторон;
Двигательные и чувствительные нарушения верхней конечности.
- плечевого сплетения.
16. Клинические признаки повреждения сосудов шеи.
Больных с повреждением артерий шеи можно разделить на 3 группы:- с повреждением артерий, сопровождающимся кровотечением, при котором
всегда требуется экстренная ревизия и реконструкция сосуда;
- с повреждением артерии без явного кровотечения и неврологического
дефицита или с незначительным неврологическим дефицитом,
требующими ранней ангиографии и реконструкции сосуда;
- с повреждениями, сопровождающимися тяжелым неврологическим
дефицитом без признаков кровотечения, обычно требующими
консервативного лечения и наблюдения.
Показания к реваскуляризации при тяжелом ишемическом инсульте
сомнительны, так как операция может вызвать кровотечение в зону ишемии с
летальным исходом у большинства пациентов.
[Brown M.F., Graham J.H., 1982]
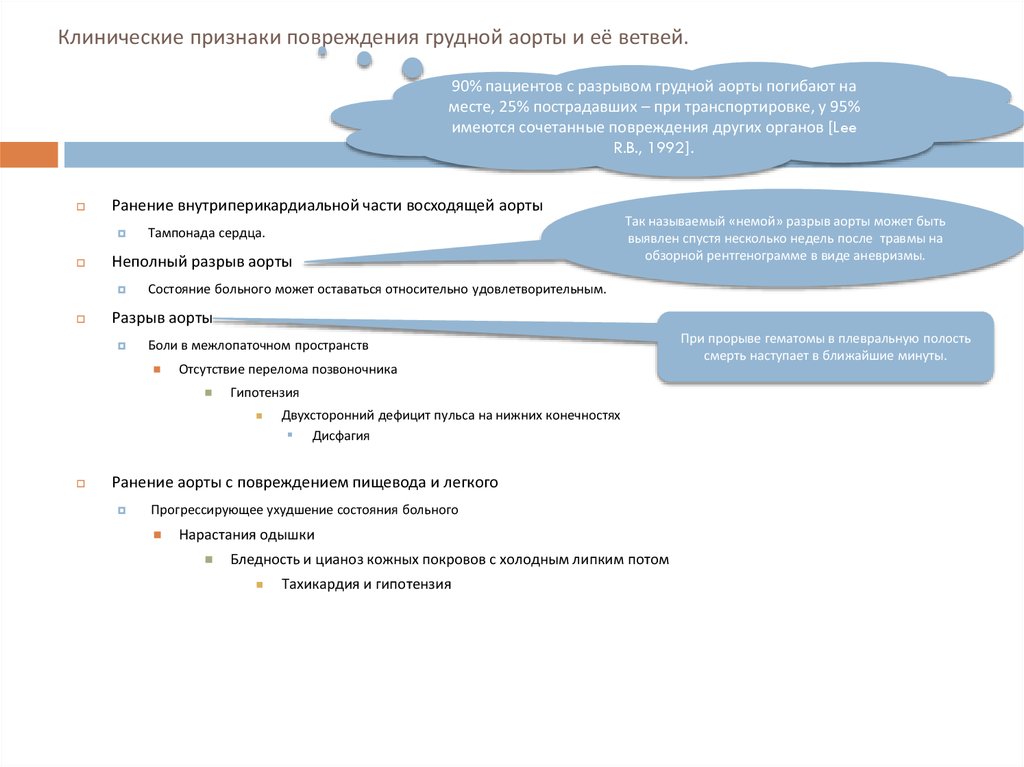
17. Клинические признаки повреждения грудной аорты и её ветвей.
90% пациентов с разрывом грудной аорты погибают наместе, 25% пострадавших – при транспортировке, у 95%
имеются сочетанные повреждения других органов [Lee
R.B., 1992].
Ранение внутриперикардиальной части восходящей аорты
Неполный разрыв аорты
Тампонада сердца.
Состояние больного может оставаться относительно удовлетворительным.
Разрыв аорты
Боли в межлопаточном пространств
Отсутствие перелома позвоночника
Гипотензия
Так называемый «немой» разрыв аорты может быть
выявлен спустя несколько недель после травмы на
обзорной рентгенограмме в виде аневризмы.
Двухсторонний дефицит пульса на нижних конечностях
Дисфагия
Ранение аорты с повреждением пищевода и легкого
Прогрессирующее ухудшение состояния больного
Нарастания одышки
Бледность и цианоз кожных покровов с холодным липким потом
Тахикардия и гипотензия
При прорыве гематомы в плевральную полость
смерть наступает в ближайшие минуты.
18. Клинические признаки повреждения брюшной аорты и её ветвей.
Наиболее частыми причинами повреждения брюшной аорты и её ветвей являются проникающиеранения колюще-режущими предметами и огнестрельная травма военного и мирного времени,
которые составляют 90% всех повреждений сосудов этой зоны. Основной причиной закрытой
травмы живота, сопровождающейся повреждением сосудов (до 9%), являются дорожнотранспортные аварии, падения с высоты. Чаще повреждается нижняя полая вена (41%), реже
(17%) аорта. [Jackson M.R., 1992]
Симптомы внутреннего кровотечения;
Признаки повреждения органов брюшной полости;
Редко – ишемия нижних конечностей – изолированное повреждение
брюшной аорты (2%);
Закрытая травма почечной артерии с её тромбозом:
Гипертензия
Головные боли
Протеинурия
Микрогематурия
Боли в поясничной области
19. Аспекты лечения на до-госпитальном этапе: ранение сосудов конечности.
20. Основные точки компрессии сосудов.
Местокровотечения
Кисть
Предплечье
Плечо
Голень
Бедро
Артерия
Лучевая/локтев
ая
Плечевая
Подмышечная
Подколенная
Бедренная
Точка
компрессии
Запястье
Внутренняя
поверхность
н/3 плеча
Подмышка
Под коленом
Под паховой
складкой
“Emergency War Surgery” Fourth United States Revision, 2013
21. Аспекты лечения на до госпитальном этапе: ранение сосудов конечности.
По возможности следует избегать наложение жгута, так как он приводит ктотальной ишемии конечности;
Жгут является сильным шокогенным фактором и увеличивает опасность
инфекционных осложнений;
Неправильно наложенный жгут приносит больше вреда, чем пользы;
Жгут необходимо накладывать как можно ближе к месту ранения сосуда на
конечность, защищенной мягкой подкладкой;
Необходимо снимать его каждый час, производя в это время для остановки
кровотечения пальцевое прижатие артерии;
Жгут должен быть наложен настолько туго, насколько этого достаточно для
остановки кровотечения.
[А.В.Покровский, 2004г]
22.
Частота ампутаций при артериальной травме резко упала в последние 100 лет. Это было обусловлено рядомфакторов: быстрая эвакуация и ранние операции; улучшением доступности оказания первой помощи и контроля
кровотечения; переливанием крови, улучшением методов реанимации и анестезии; применением
антибиотиков. Особенно заметным было
увеличение хирургического опыта в выполнении сосудистой реконструкции.
WAR SURGERY
24.3.3 Amputation rate after vascular injuries
Several classic studies of vascular wounds in World War II, Korea and Viet Nam, have set
the modern standard. Until the Korean War, ligation of a severed artery was the primary
treatment, although a few surgeons had already tried to practise vascular repair. The
most often quoted statistic is taken from the well-known World War II study by DeBakey
and Simeone.3 Out of 2,471 vascular injuries, only 81 (3 %) were repaired primarily, with
an amputation rate of 35 %. Among the remaining patients treated by arterial ligation,
the amputation rate in survivors was 49 %. With greater mastery of arterial repair, the
amputation rate decreased to 10 – 13 % amongst US troops in Korea and Viet Nam and
Soviet soldiers in Afghanistan; current rates stand at about 5 %.
The amputation rate for arterial injury has thus fallen drastically in the last 100 years.
This has been a function of a number of factors: faster evacuation and earlier surgery;
improved availability of rst aid and control of haemorrhage; blood transfusion, better
resuscitation and anaesthesia; and antibiotics. Particularly noteworthy has been
increasing surgical expertise in the accomplishment of vascular repair.
43%
55%
25%
40%
45%
80%
0%
50%
75%
C. Giannou / ICRC
70%
Figure 24.3
Average amputation rates after arterial ligation
(combination of sources).
Artery
WorldWar II: ligation
Axillary
43%
Viet Nam: repair
5%
Brachial
27%
6%
Commoniliac
54%
11%
Commonfemoral
81%
15%
Super cial femoral
55%
Popliteal
73%
12%
30%
Table24.2 Amputation ratesof major arterial injuries: “ligation era” versus“repair era”.
4
Nonetheless, ligation isstill a common technique for dealing with peripheral vascular injuries,
owing to the large number of lesions of vessels distal to the elbow or knee. In contemporary
con icts, 50% or more of the injuries to all arteries still undergo simple ligation.5
24.3.4 Amputation versus limb salvage
Shock, the state of the patient’s collateral circulation, and concomitant fracture play
important roles in determining the out come: amputation or limb salvage.
Major clinical reasons for an amputation in patients with vascular injury include:
• delay in diagnosis and revascularization;
• inability to perform vascular repair where extensive soft-tissue damage renders
coverage of the vessels di cult;
• infection;
• crush injury, and
• compartment syndrome.
Loss of certain major nerves as well often results in such a degree of functional loss
that the patient is better o with a prosthesis than with a debilitating and painful limb
(see Sections B.5.1 and 23.3.3).
The critical period before irreversible nerve and muscle damage due to acute ischaemia
occurs is 6 – 12 hours. After 12 hours, reperfusion comes too late in most cases if the
collateral circulation has been insu cient to maintain viability. At the ICRC hospital in
Peshawar, Pakistan (1989 – 91), where war-wounded from the con ict in Afghanistan
were treated, the amputation rate for patients revascularized within 12 hours of injury
was 22 %; it reached 93 % for those undergoing surgery after 12 hours.6
Шок, состояние коллатерального кровообращения пациента и сопутствующие повреждения играют важную роль в
определении исхода: ампутация или сохранения конечности.
Основные причины ампутации у больных с сосудистой травмой:
• задержка в диагностике и реваскуляризации;
• неспособность выполнить сосудистую реконструкцию;
• инфекция;
• размозжение и
• синдром длительного сдавления.
3 DeBakey ME, Simeone FA. Battle injuries of the ar teries in World War II: an analysis of 2,471 cases. Ann Surg 1946;
123: 534 – 579.
4 Adapted from Rich NM, Baugh JH, Hughes CW. Signi cance of complications associated with vascular repairs
performed in Vietnam. Arch Surg 1970; 100: 646 – 651 and DeBakey and Simeone, 1946.
5 White JM, Stannard A, Burkhardt GE, Eastridge BJ, Blackbourne LH, Rasmussen TE. The epidemiology of v ascular
injury in the w ars in Iraq and Afghanistan. Ann Surg 2011; 253: 1184 – 1189.
6 Gosselin RA, Siegberg CJY, Coupland R, Agerskov K. Outcome of arterial repairs in 23 consecutive patients at the
ICRC-Peshawar Hospital for War Wounded. JTrauma 1993; 34: 373 – 376.
206
Adapted from Rich nm, Baugh JH, Hughes CW. significance of complications associated with vascular repairs performed in Vietnam. Arch Surg 1970; 100: 646 – 651 and DeBakey and simeone, 1946.
23. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Верхняя конечность.
Подключичная артерия.
Рекомендации: наложите шунт или перевяжите артерию для остановки кровотечения,
или выполните окончательное реконструктивное вмешательство на этом сосуде.
Необходимость временного шунта: высокая, но эту процедуру выполнить сложно через
технические проблемы доступа к сосуду и установлению шунта.
Метод/кондуит: интерпозиционный шунт/6-8 мм политетрафторэтилен (PTFE) или дакрон.
Важные моменты:
- доступ к проксимального отделу подключичных сосудов и
плечеголовного ствола получают через срединную стернотомию.
- к среднему и дистальному отделам подключичных артерий с обоих
можно получить доступ, комбинируя над- и подключичные
разрезы.
сторон
- пытайтесь избегать повреждения диафрагмального нерва, внутренней грудной,
щитовидной, шейной и позвоночных артерий.
“Emergency War Surgery” Fourth United States Revision, 2013
24. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Верхняя конечность.
Подмышечная (аксилярная) артерия.
Рекомендации: наложите шунт или перевяжите артерию для остановки кровотечения,
или выполните окончательное реконструктивное вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Метод/кондуит: интерпозиционный шунт/реверсированная большая подкожная вена.
Важные моменты:
- над- и подключичные разрезы дают возможность контролировать
проксимальный отдел и получить доступ к дистальному отделу артерии.
- применение подключичного доступа включает рассечение ключичнофасции и большой грудной мышцы.
- избегайте плечевого сплетения, которое размещено глубоко или
латерально от аксилярной артерии.
“Emergency War Surgery” Fourth United States Revision, 2013
грудинной
25. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Верхняя конечность.
Плечевая артерия.
Рекомендации: наложите шунт или перевяжите артерию для остановки кровотечения,
или выполните окончательное реконструктивное вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Метод/кондуит: интерпозиционный шунт/реверсированная большая подкожная вена.
Важные моменты:
- медиальный подход; рядом со срединным нервом в фасциальном
влагалище плеча в желобе между бицепсом и трицепсом;
- эластичная артерия с избыточной длиной; немного согните руку
пациента
и, чтобы ушить интрапозиционный шунт, избегая
перекручивания
артерии.
- перевязка артерии возможна, если коллатерали не повреждены.
“Emergency War Surgery” Fourth United States Revision, 2013
26. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Верхняя конечность.
Лучевая/локтевая артерии.
Рекомендации: селективное реконструктивное вмешательство на артерии (необходимо
сохранить кровоток к кисти по крайней мере в одном сосуде).
Полезность временного шунта: низкая частота сохранения его проходимости.
Метод/кондуит: перевязка артерии или установка интерпозиционного
шунта/реверсированная большая подкожная вена.
Важные моменты:
- перфузия руки должна оцениваться с использованием допплеровского
датчика до и после окклюзии или перевязки артерии.
- подавляющее большинство индивидов имеют перфузию с
доминированием локтевой артерии; если это возможно, выполняйте
реконструктивное вмешательство на локтевой артерии.
Рассмотрите возможность профилактического выполнения дистальных
фасциотомий при всех ранениях, когда наблюдается пролонгированная ишемия
конечности.
“Emergency War Surgery” Fourth United States Revision, 2013
27. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Нижняя конечность.
Общая бедренная артерия.
Рекомендации: наложите шунт или выполните окончательное реконструктивное
вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Метод/кондуит: интерпозиционный шунт/подкожная вена или 6-8 мм протез.
Важные моменты:
- Ранение общей бедренной артерии часто является фатальным, потому
что сложно выполнить контроль кровотечения на поле боя.
- Проксимальный контроль можно выполнить в забрюшинном
пространстве (наружная подвздошная артерия), продолжив
проксимально разрез, который выполнили в области паха, или сделав
разрез в нижнем отделе живота (доступ по Пирогову).
“Emergency War Surgery” Fourth United States Revision, 2013
28. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Нижняя конечность.
Глубокая бедренная артерия
Рекомендации: селективное реконструктивное вмешательство на артерии;
Полезность временных шунтов: низкая, поскольку сложно получить доступ к артерии.
Метод/кондуит: перевязка артерии или установка интерпозиционного
шунта/реверсированная большая подкожная вена.
Важные моменты:
- Если поверхностная бедренная артерия является интактной, то
приемлемым является перевязка глубокой бедренной артерии в среднем
или дистальном ее отделе.
“Emergency War Surgery” Fourth United States Revision, 2013
29. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Нижняя конечность.
Поверхностная бедренная артерия
Рекомендации: наложите шунт или выполните окончательное реконструктивное
вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Метод/кондуит: установка интерпозиционного шунта/реверсированная большая
подкожная вена.
Важные моменты:
- Будьте осторожны относительно соседней вены (может лежать рядом с артерией) и
артериальных ветвей коленного сустава, которые отходят от дистального отдела
артерии (канал Гунтера).
“Emergency War Surgery” Fourth United States Revision, 2013
30. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов конечности.Нижняя конечность.
Подколенная артерия
Рекомендации: наложите шунт или выполните окончательное реконструктивное вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Кондуит: реверсированная большая подкожная вена.
Большеберцовые артерии
Рекомендации: селективное реконструктивное вмешательство.
Необходимость временных сосудистых шунтов: низкая в результате сложности получить доступ, малого калибра
сосудов и низкой частоты сохранения проходимости шунтов.
Метод/кондуит: перевязка артерии или установка интерпозиционого шунта/реверсированная большая
подкожная вена.
Важные моменты:
- Если артериальный допплеровский сигнал имеется в участке голеностопного сустава, то это
свидетельствует, что одна или больше берцовых артерий голени является интактными и нет
потребности проводить дополнительные тесты или выполнять реконструктивное вмешательство.
- Реконструктивное вмешательство с использованием вены, выполняю если повреждены три
берцовые артерии и стабильно отсутствующий артериальный допплеровский сигнал.
“Emergency War Surgery” Fourth United States Revision, 2013
31. Аспекты лечения на госпитальном этапе: ранение сосудов конечности.
Ранение вен конечности.Рекомендации: селективное реконструктивное вмешательство.
Необходимость временных сосудистых шунтов: умеренная при ранении крупных сосудов.
Метод/кондуит: перевязка, реконструктивное вмешательство или установка
интерпозиционного шунта из подкожной вены.
Важные моменты:
- Реконструктивное вмешательство на проксимальных венах показано,
чтобы уменьшить венозную гипертензию и застой крови.
- Перед выполнением реконструктивного вмешательства рассмотрите
возможность удаление тромбов из дистальных венозных сегментов путем
применения компрессии.
- Преимущества реконструктивного вмешательства на вене в сравнении с
перевязкой вены были засвидетельствованы через 2 года после ранения.
- Реконструктивное вмешательство при ранении вены конечности может
рассматриваться лишь у стабильных пациентов.
“Emergency War Surgery” Fourth United States Revision, 2013
32. Аспекты лечения на госпитальном этапе: ранение сосудов шеи.
Сонная артерия.Рекомендации: перевяжите артерию или наложите шунт для контроля повреждения, или
выполните окончательное реконструктивное вмешательство наций сосуду.
Необходимость временного шунта: высокая.
Метод/кондуит: венозная заплата или венозный интерпозиционный шунт.
Важные моменты:
- Во время реконструктивного вмешательства на сонной артерии
рассмотрите возможность установления временного шунта и повышения
среднего артериального давления.
- КТА помогает полноценно исследовать пациента при ургентной
операции,
улучшить планирование операции и получить исходные
изображения мозга.
- Если при проникающих ранениях шеи не проводили исследования, позже
нужно выполнить КТА для детальной оценки и исключения
ранения сосудов, трахеи
или пищевода.
“Emergency War Surgery” Fourth United States Revision, 2013
33. Аспекты лечения на госпитальном этапе: ранение сосудов шеи.
Позвоночная артерия.Рекомендации: выполнять перевязку.
Необходимость временных шунтов: нет.
Метод/кондуит: не применяется.
Важные моменты:
- Экспозиция позвоночной артерии преимущественно требует применения
инструмента rongeur, чтобы широко открыть позвоночное отверстие; может помочь
временная окклюзия с использованием костного воска.
“Emergency War Surgery” Fourth United States Revision, 2013
34. “Emergency War Surgery” Fourth United States Revision, 2013
Аспекты лечения на госпитальном этапе: ранение сосудов шеи.Яремная вена.
Рекомендации: перевязка вены или селективное реконструктивное вмешательство.
Необходимость временных шунтов: нет.
Метод/кондуит: пластика с использованием венозной заплаты или шунт из подкожной
вены.
Важные моменты:
- При серьезном ранении яремной вены ее можно перевязывать без
негативных эффектов.
- Рассмотреть возможность реконструктивного вмешательства при ранениях
яремной вены необходимо в ситуации, когда имеется травматическое повреждение мозга с
повышением внутричерепного
давления.
“Emergency War Surgery” Fourth United States Revision, 2013
35. Аспекты лечения на госпитальном этапе: ранение сосудов туловища.
Аорта.Важные моменты:
- При небольших проникающих ранениях грудного и брюшного отдела
аорты можно попробовать выполнить первичное реконструктивное
вмешательство.
- Нужно осознавать, что при проникающем ранении может быть входное
и выходное отверстие в аорте, которая не всегда бывает очевидным.
- Лечение проникающего ранения аорты случается очень редко,
догоспитальная смертность при таком ранении есть чрезвычайно высокой.
поскольку
“Emergency War Surgery” Fourth United States Revision, 2013
36. Аспекты лечения на госпитальном этапе: ранение сосудов туловища.
Подвздошные артерии.Рекомендации: перевязать артерию или наложить шунт для контроля повреждения, или
выполнить окончательное реконструктивное вмешательство на этом сосуде.
Необходимость временного шунта: высокая.
Метод/кондуит: интерпозиционный шунт/6-8 мм политетрафторэтилен (PTFE) или дакрон.
Важные моменты:
-Если есть первичное ранение или обильное ретроградное кровотечение
из внутренней подвздошной артерии, она может быть перевязана. Старайтесь
избегать перевязки обеих внутренних подвздошных артерий,
так как существует риск
ягодичной ишемии/некроза.
“Emergency War Surgery” Fourth United States Revision, 2013
37. Аспекты лечения на госпитальном этапе: ранение сосудов туловища.
Полая вена.Важные моменты:
- Латеральное реконструктивное вмешательство на вене является
приемлемым с учетом того, что просвет вены при этом может сузиться.
- Пытайтесь идентифицировать большие поясничные вены, которые питают
пораженный сегмент нижней полой вены и которые могут очень
сильно кровоточить.
- Вариантами реконструктивных вмешательств является ангиопластика с
использованием заплати, резекция и установление интерпозицийного
шунта (используют протез из уPTFE).
- Перевязка нижней полой вены является приемлемой как способ
остановки
кровотечения. Если планируется использование воздушного
транспорта для
эвакуации раненого, тогда необходимо выполнить
профилактическую двустороннюю
фасциотомию на нижних конечностях.
“Emergency War Surgery” Fourth United States Revision, 2013
38. Аспекты лечения на госпитальном этапе: ранение сосудов туловища.
Воротная вена и печеночная артерия.Важные моменты:
- Перевязка печеночной артерии при ее ранениях является допустимой, если
воротная вена интактная.
Брыжеечные артерии.
Важные моменты:
- Необходимо выполнять реконструктивное вмешательство при ранениях
проксимального отдела брыжеечной артерии и вены, включая воротную
вену.
- Варианты реконструктивных вмешательств: первичное
реконструктивное вмешательство путем сшивания сосуда, ангиопластика
вены с использованием заплаты или замена поврежденного сегмента
путем интерпозиции шунта из подкожной вены.
- Перевязка сосуда может выполняться при ранениях дистального отдела
артерии и вены.
39. Аспекты лечения на госпитальном этапе: ранение крупных вен.
Важные моменты:- Начального контроля кровотечения можно достичь, нажав одним или
несколькими пальцами на сегмент вены, какой кровоточит.
- Использование зажимов для остановки кровотечения может еще больше
поранить вену
- Избегайте применения слишком маленьких игл и тонких нитей,
поскольку
ими сложно маневрировать при кровотечении. Оптимальными
выбором считают нить
пролен 4-0 на игле Sh-taper.
- Из непосредственного мануального нажатия на вену переходят на
устройством Kittner или салфеткой в зажиме.
нажатие
- Если кровопотеря угрожает жизни раненого, нужно отдавать
преимущество перевязке вены перед
сохранением ее проходимости.
- Остерегайтесь риска воздушной эмболии при ранениях крупных вен.
40.
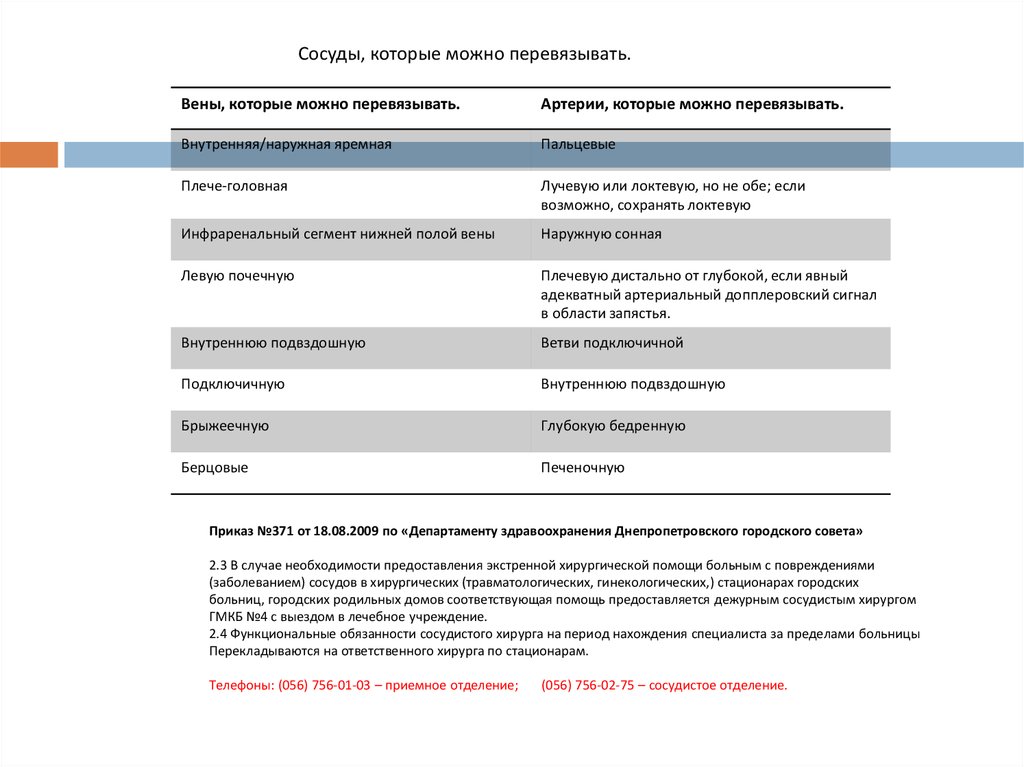
Сосуды, которые можно перевязывать.Вены, которые можно перевязывать.
Артерии, которые можно перевязывать.
Внутренняя/наружная яремная
Пальцевые
Плече-головная
Лучевую или локтевую, но не обе; если
возможно, сохранять локтевую
Инфраренальный сегмент нижней полой вены
Наружную сонная
Левую почечную
Плечевую дистально от глубокой, если явный
адекватный артериальный допплеровский сигнал
в области запястья.
Внутреннюю подвздошную
Ветви подключичной
Подключичную
Внутреннюю подвздошную
Брыжеечную
Глубокую бедренную
Берцовые
Печеночную
Приказ №371 от 18.08.2009 по «Департаменту здравоохранения Днепропетровского городского совета»
2.3 В случае необходимости предоставления экстренной хирургической помощи больным с повреждениями
(заболеванием) сосудов в хирургических (травматологических, гинекологических,) стационарах городских
больниц, городских родильных домов соответствующая помощь предоставляется дежурным сосудистым хирургом
ГМКБ №4 с выездом в лечебное учреждение.
2.4 Функциональные обязанности сосудистого хирурга на период нахождения специалиста за пределами больницы
Перекладываются на ответственного хирурга по стационарам.
Телефоны: (056) 756-01-03 – приемное отделение;
(056) 756-02-75 – сосудистое отделение.



































 Медицина
Медицина








