Похожие презентации:
Ультразвуковое исследование тазобедренного сустава
1.
Ультразвуковоеисследование
тазобедренного
сустава
Санкт-Петербургский государственный педиатрический медицинский
университет. Кафедра лучевой диагностики и биомедицинский
визуализации.
Имельбаев Артур Ильгизович
2.
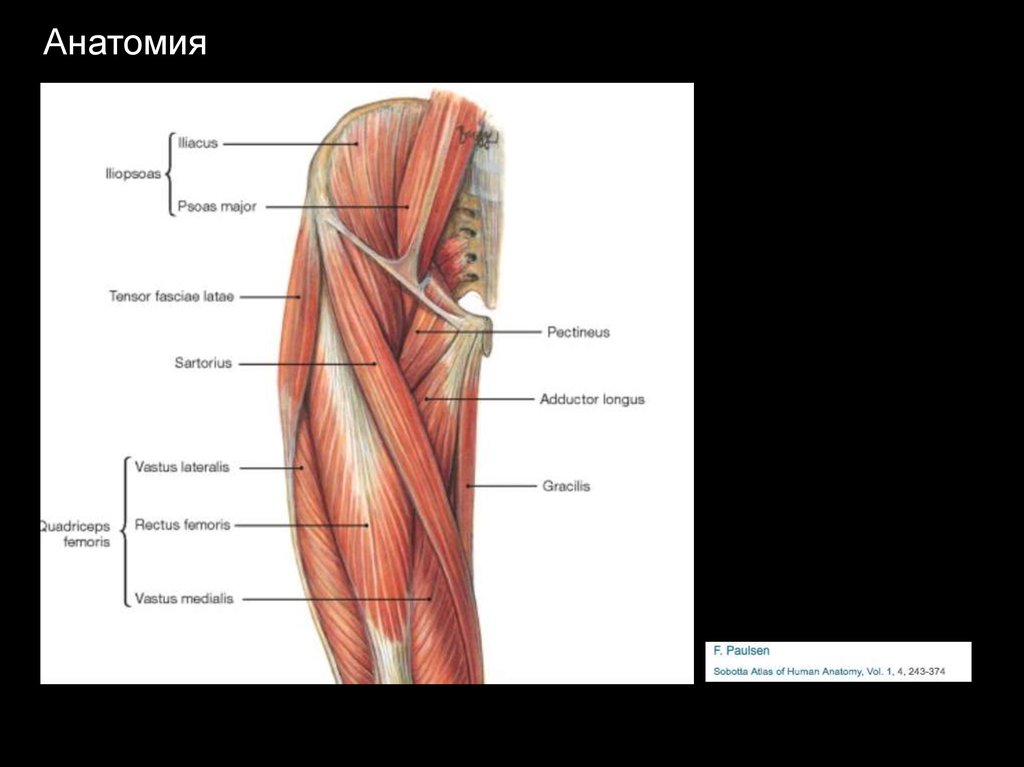
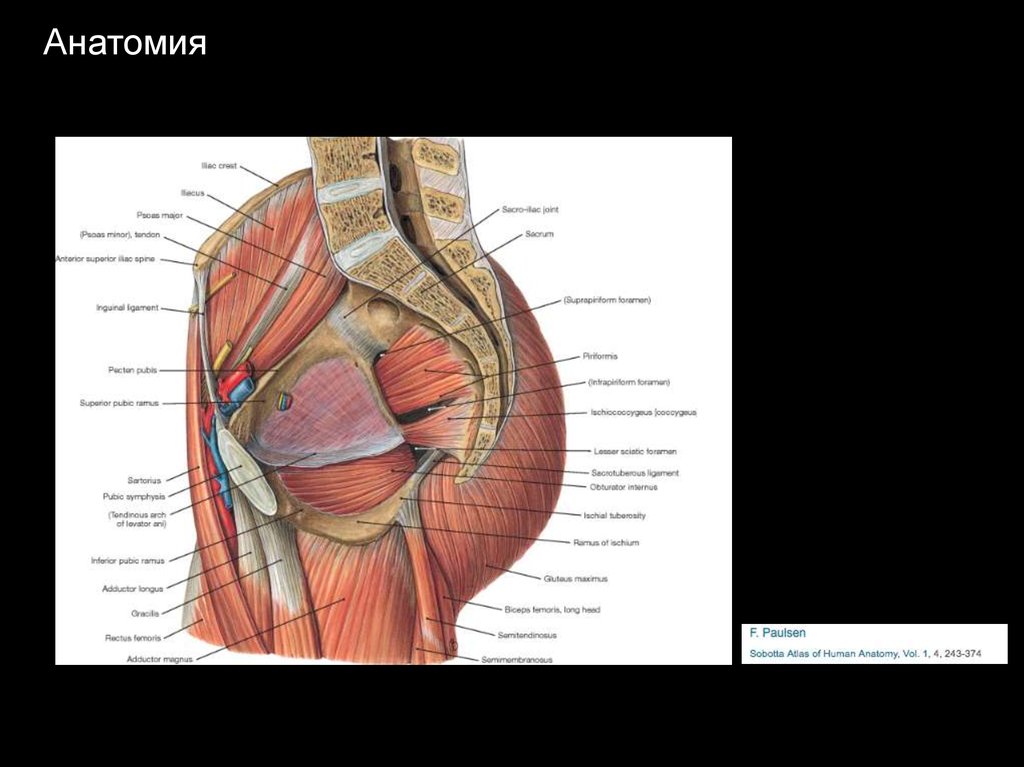
Анатомия3.
Анатомия4.
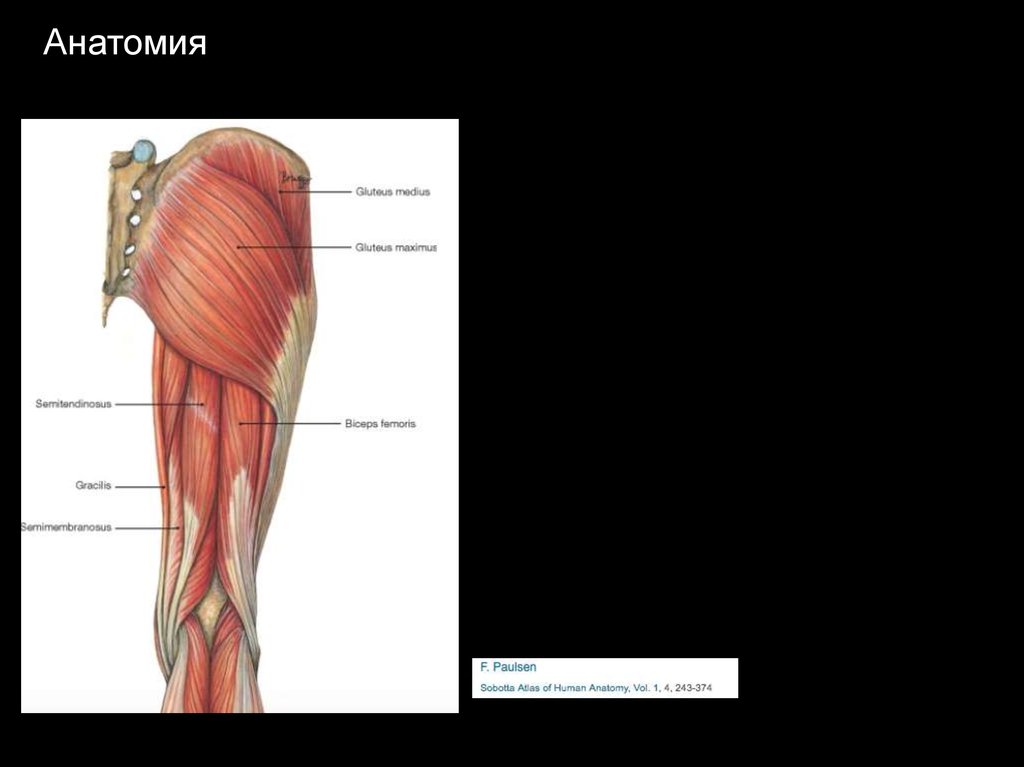
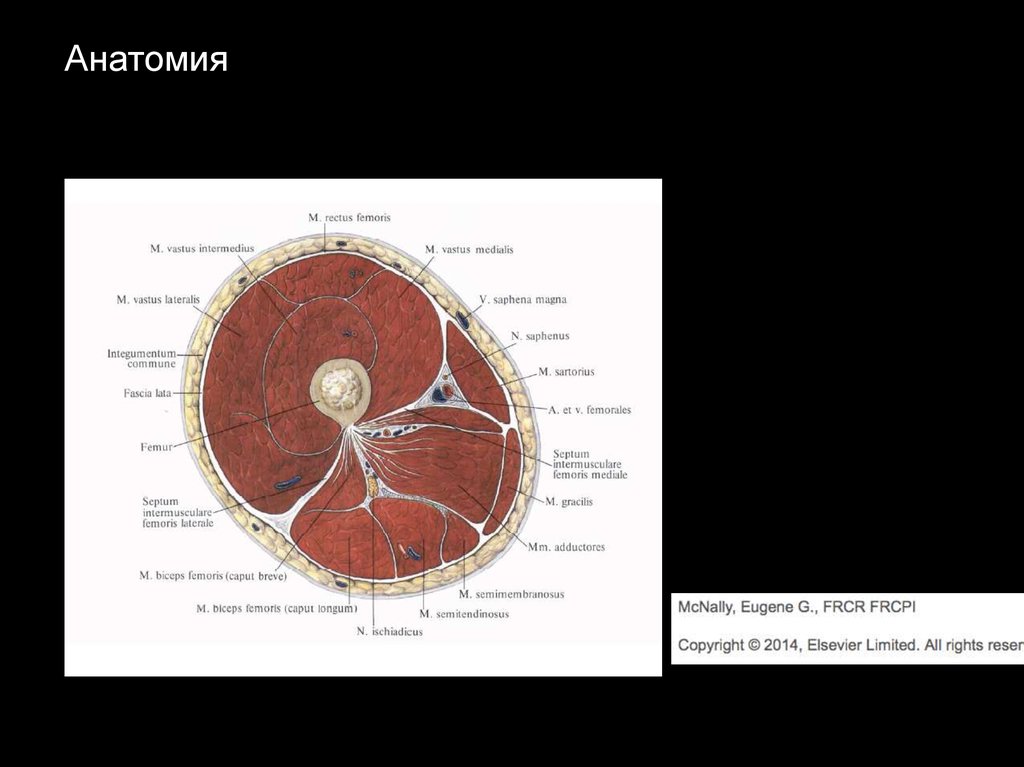
Анатомия5.
Анатомия6.
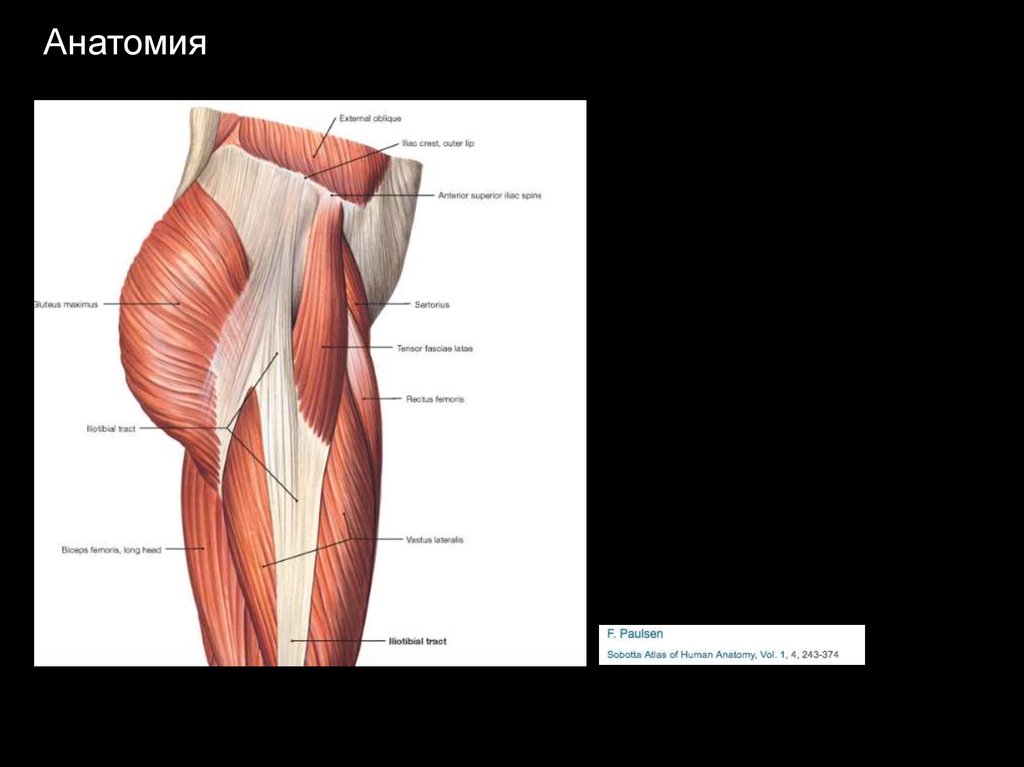
Анатомия7.
Анатомия8.
Анатомия9.
Передний продольный срезВ норме капсула сустава имеет вогнутый контур,
расстояние от кортикальной пластины кости до
капсулы не превышает 7 мм у взрослых.
Измерение проводят от шейки бедра до капсулы
сустава, в положении наружной ротации бедра
на 15 градусов - меньший угол ротации
увеличивает это расстояние, больший угол
ротации - уменьшает. Допускается проведение
исследования конвексным датчиком.
1 - головка бедренной кости; 2- шейка
бедренной кости; 3- край вертлужной
впадины; 4 - передняя часть суставной
губы; 5 - суставной карман (заворот); 6 капсула сустава.
10.
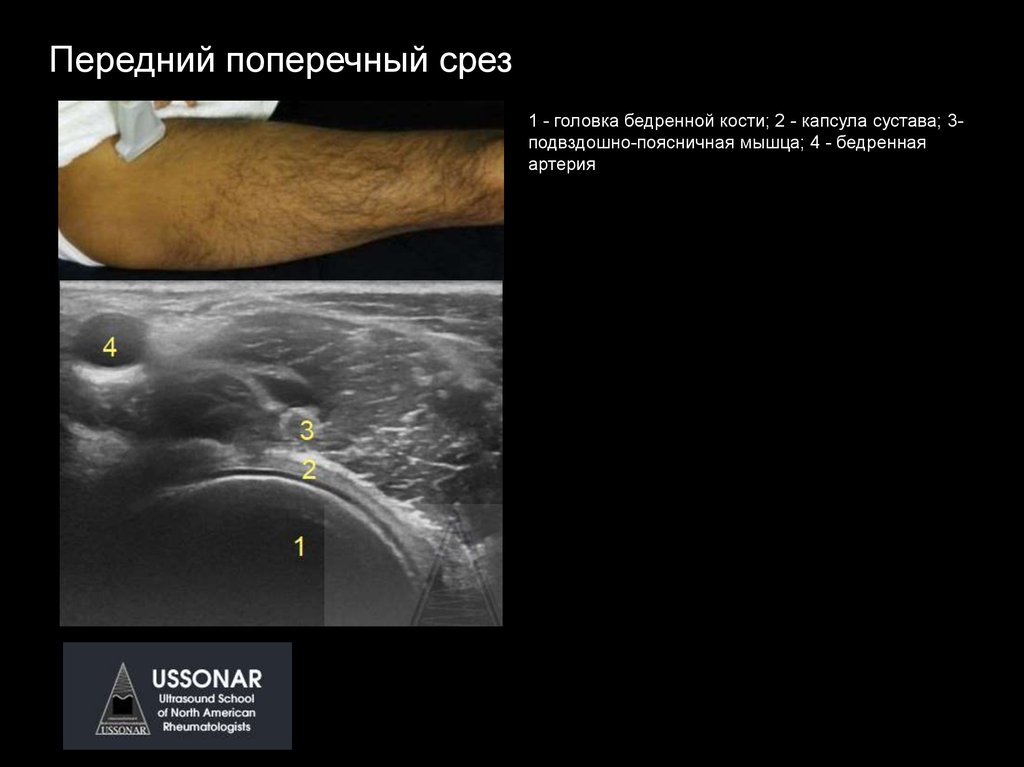
Передний поперечный срез1 - головка бедренной кости; 2 - капсула сустава; 3подвздошно-поясничная мышца; 4 - бедренная
артерия
11.
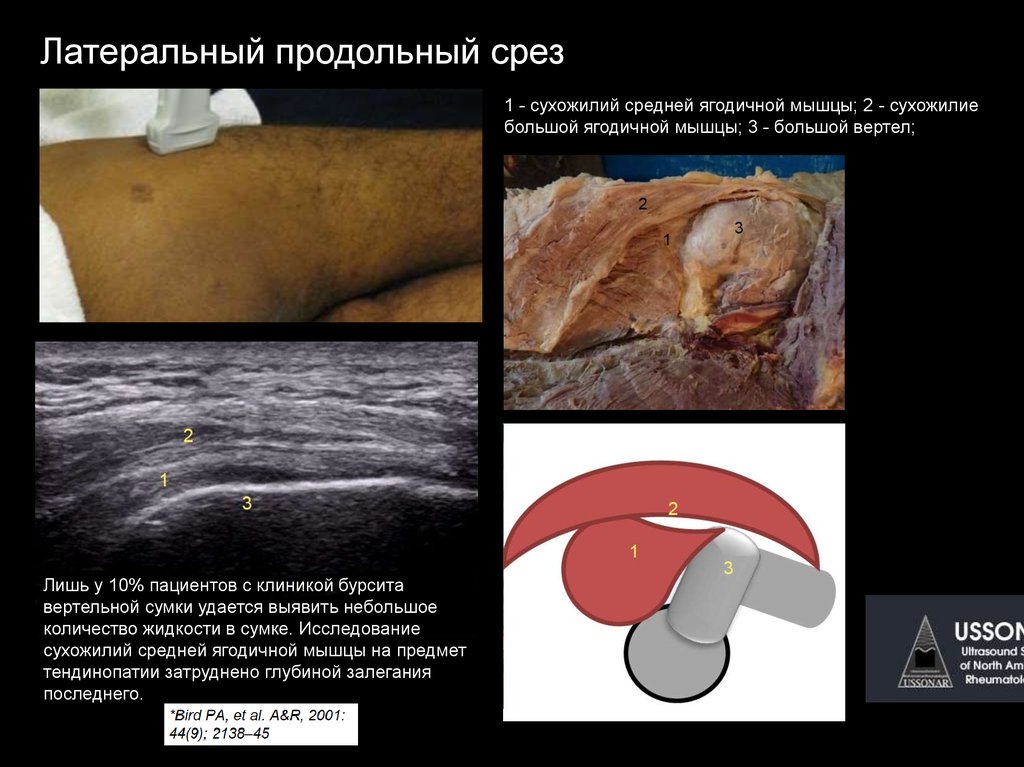
Латеральный продольный срез1 - сухожилий средней ягодичной мышцы; 2 - сухожилие
большой ягодичной мышцы; 3 - большой вертел;
Лишь у 10% пациентов с клиникой бурсита
вертельной сумки удается выявить небольшое
количество жидкости в сумке. Исследование
сухожилий средней ягодичной мышцы на предмет
тендинопатии затруднено глубиной залегания
последнего.
12.
Латеральный поперечный срез1 - сухожилие средней ягодичной мышцы; 2 - сухожилие большой ягодичной мышцы; 3 большой вертел; 4 - малая ягодичная мышца
13.
Дополнительные позиции сканирования:илиосакральное сочленение
ц; 2 - подзвдошная кость; 3 - щель илиосакрального сочленения; 4 - второе отверстие крестца; 5 - средняя линия
14.
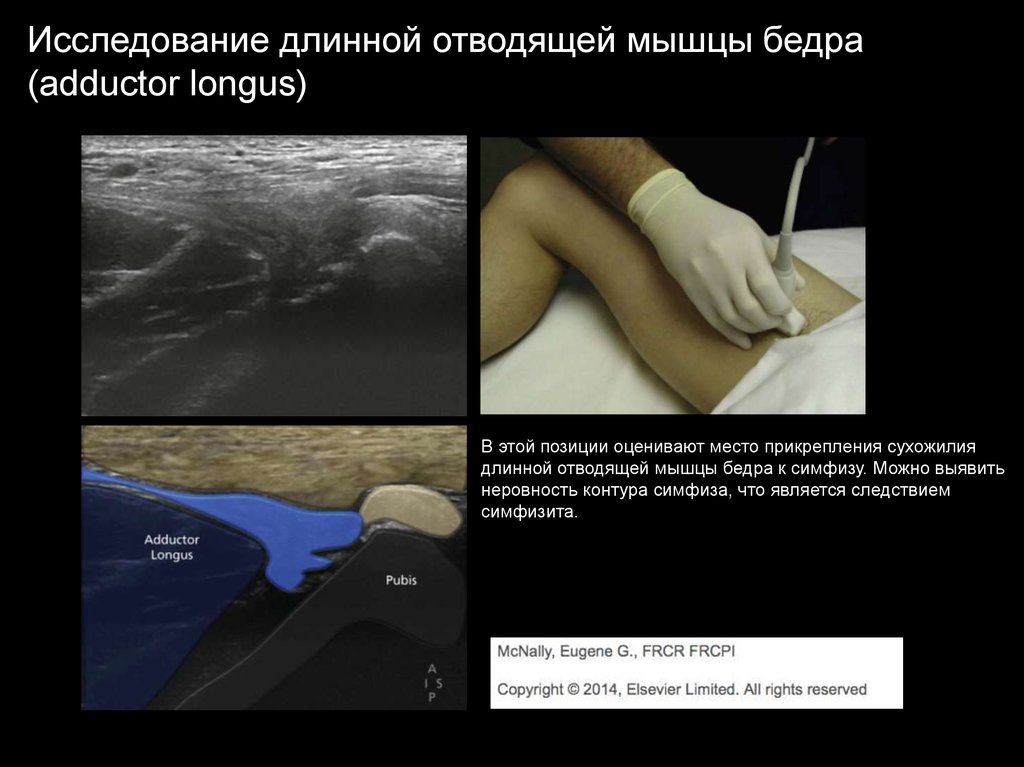
Исследование длинной отводящей мышцы бедра(adductor longus)
В этой позиции оценивают место прикрепления сухожилия
длинной отводящей мышцы бедра к симфизу. Можно выявить
неровность контура симфиза, что является следствием
симфизита.
15.
Исследование длинной отводящей мышцы бедра(adductor longus)
После исследования сухожилия, датчик перемещают до
появления всех трех отводящих мышц, спереди назад они
располагаются в следующем порядке: длинная отводящая
мышца бедра, короткая отводящая мышца бедра и большая
отводящая мышца бедра. Здесь же исследуется тонкая
мышца бедра.
16.
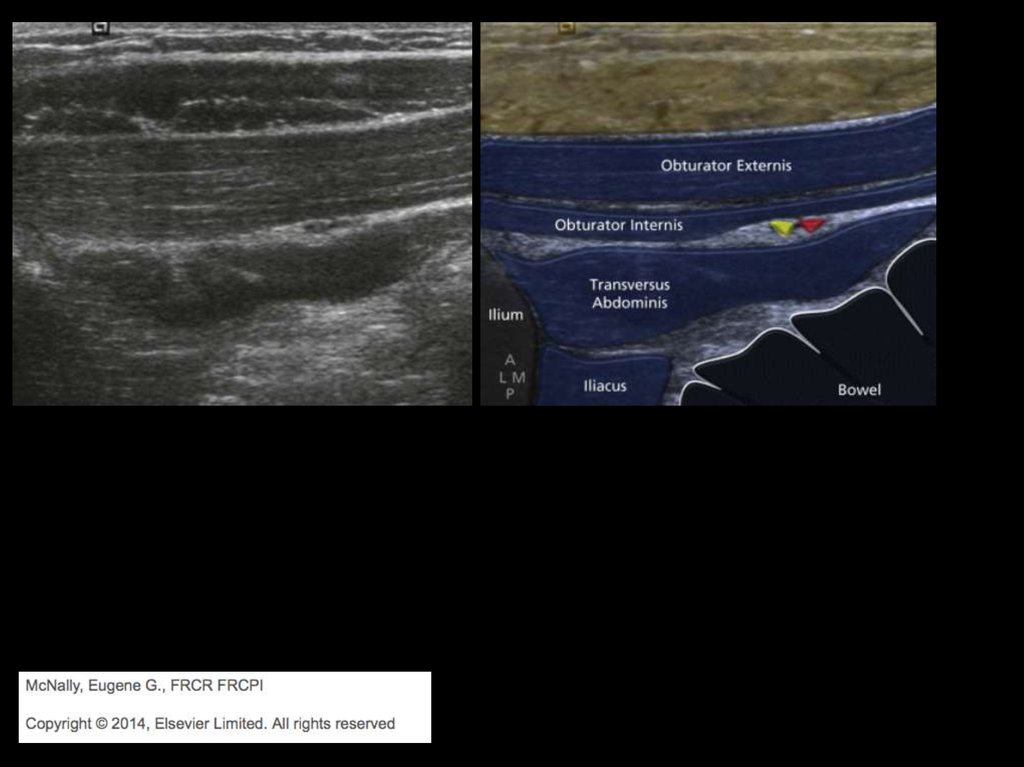
Аксиальная поверхность тазобедренного сустава17.
Аксиальное изображение тазобедренного сустава,медиальная поверхность, уровень верхней дуги лонной
кости; ON - запирательный нерв
18.
19.
Прямая мышца - место отхождения от нижнейпередней ости подвздошной кости
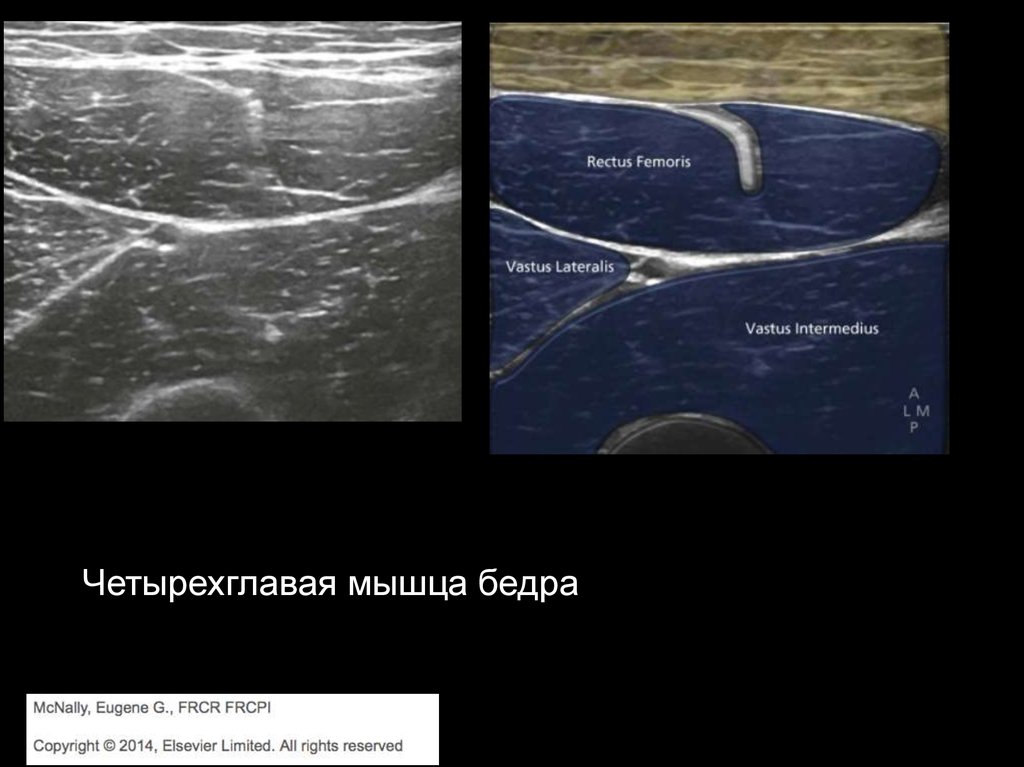
20.
Четырехглавая мышца бедра21.
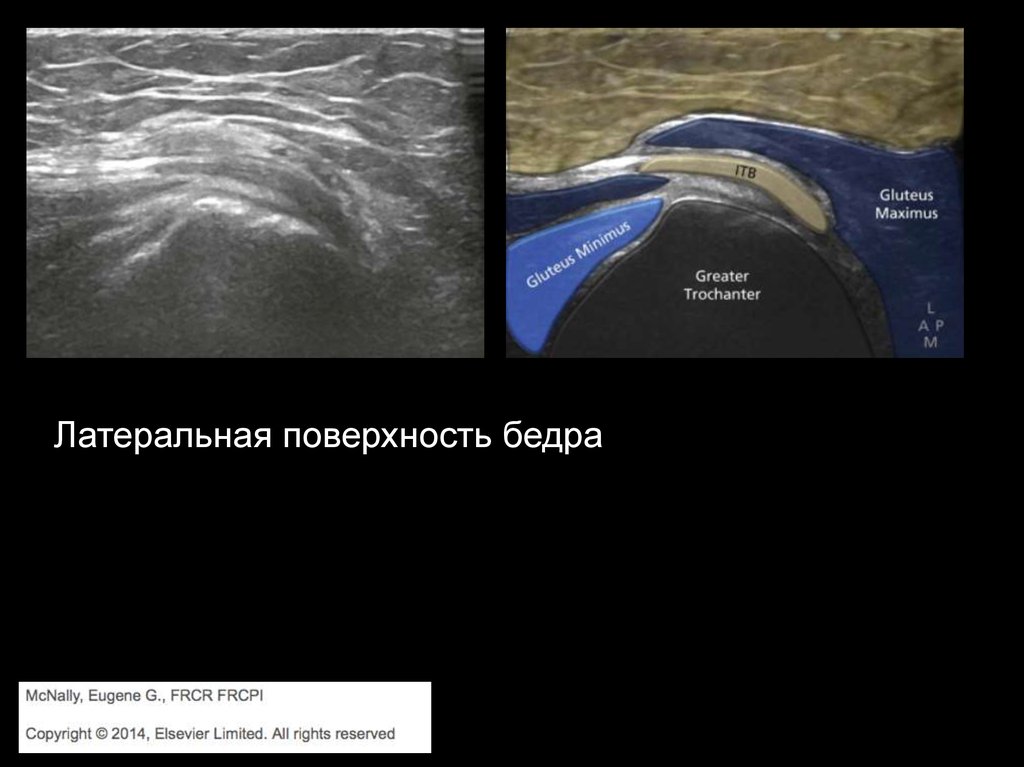
Латеральная поверхность бедра22.
23.
24.
25.
26.
27.
Экссудативный синовитПередний поперечный срез
Передний продольный срез
1 - головка бедренной кости: переход контура головки бедренной кости к шейки должен быть плавным, без
нарушений непрерывности кортикальной пластины; 2 - анэхогенный экссудат в суставном кармане: сепарация
капсулы сустава составляет 7 мм (на контрлатеральном здоровом суставе - 1,5 мм), отмечается нарушение хода
капсулы (выбухание); 3 - капсула; 4 - подвздошно-поясничная мышца; 5 - суставная губа.
28.
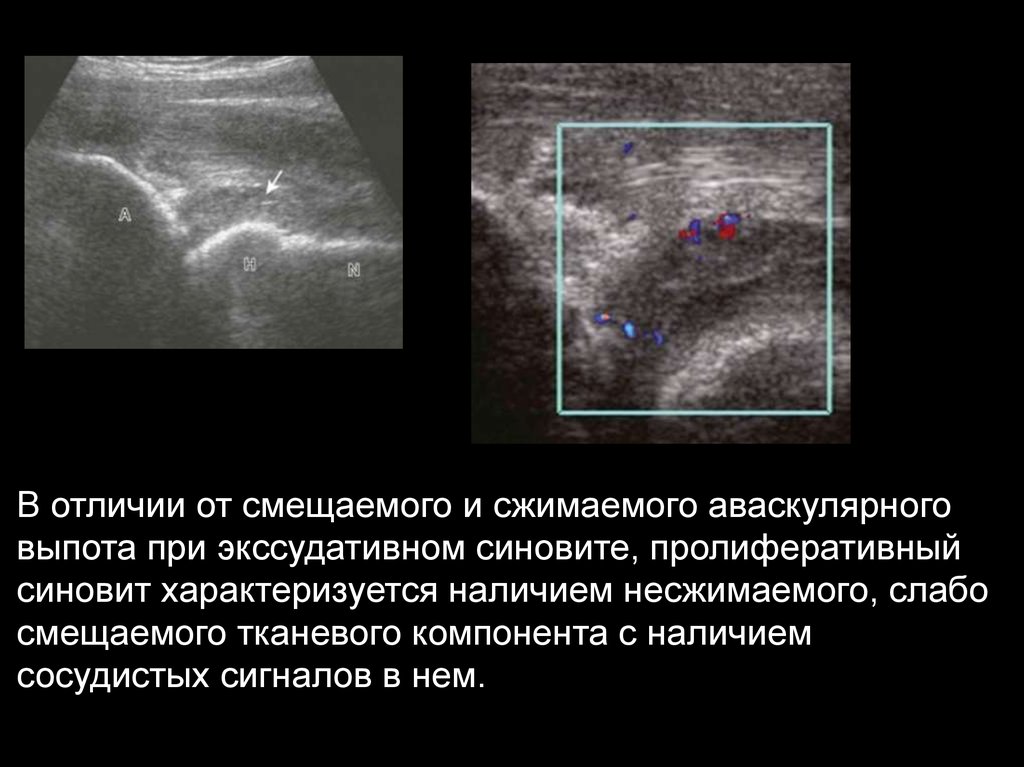
Пролиферативный синовитОтмечается превышение расстояния между костью и капсулой сустава выше верхней границы нормы, за счет
пролиферации гипоэхогенной, не сжимаемой синовиальной ткани.
29.
В отличии от смещаемого и сжимаемого аваскулярноговыпота при экссудативном синовите, пролиферативный
синовит характеризуется наличием несжимаемого, слабо
смещаемого тканевого компонента с наличием
сосудистых сигналов в нем.
30.
Явления пролиферативного синовита на фонеревматического процесса, может сочетаться с
формированием эрозий кортикальной пластины кости
в месте прикрепления капсулы сустава
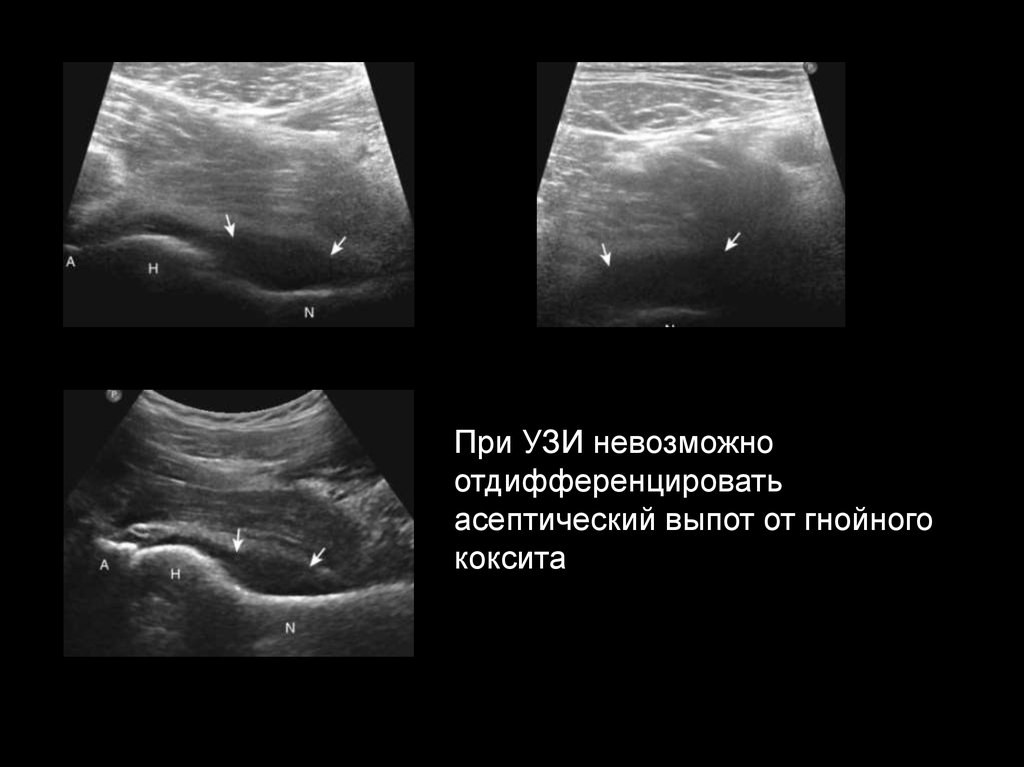
31.
При УЗИ невозможноотдифференцировать
асептический выпот от гнойного
коксита
32.
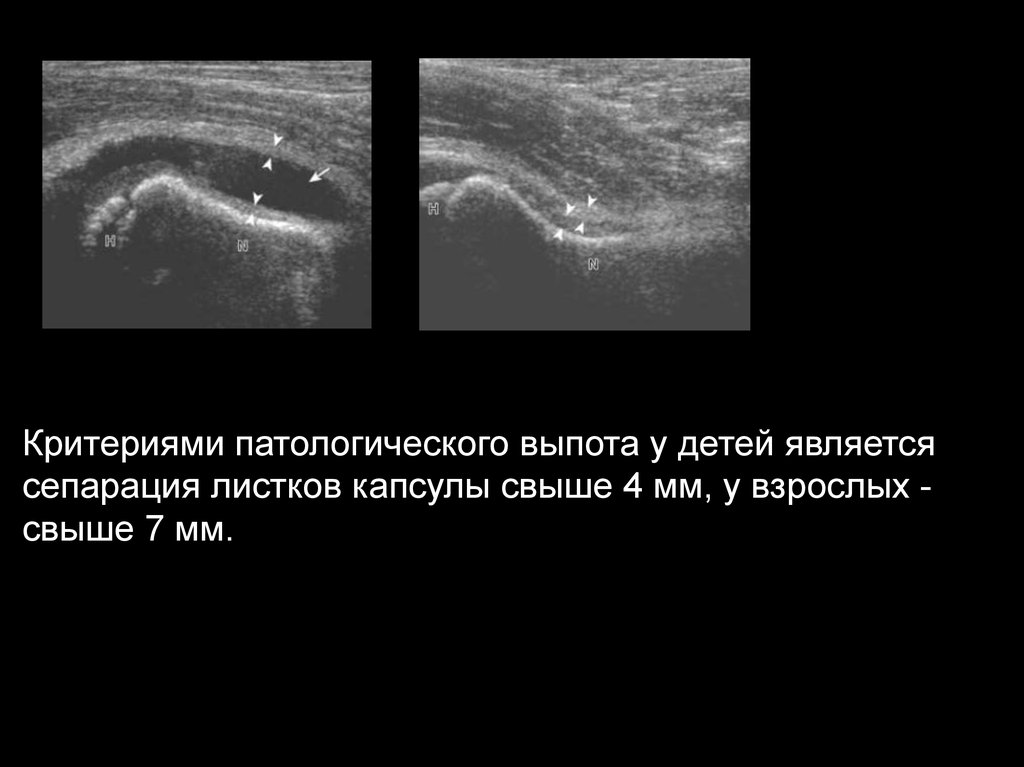
Критериями патологического выпота у детей являетсясепарация листков капсулы свыше 4 мм, у взрослых свыше 7 мм.
33.
АБ
Положение конечности влияет на количество выпота,
выявляемого по передней поверхности бедра: А внутрення ротация; Б - наружная ротация
34.
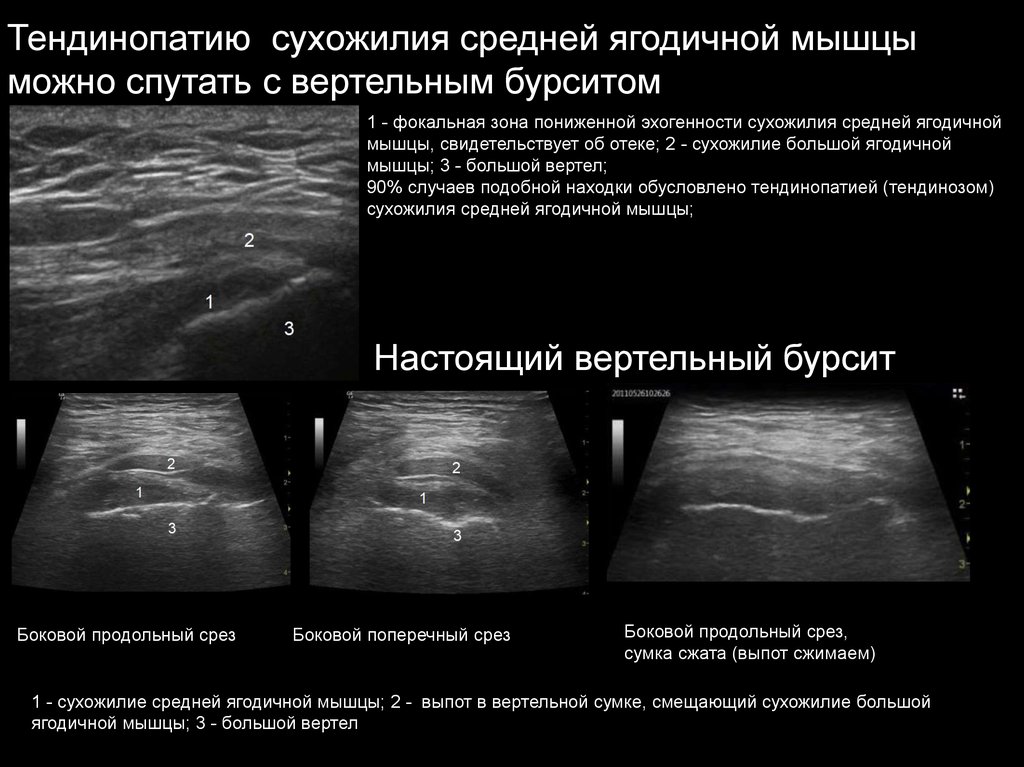
Тендинопатию сухожилия средней ягодичной мышцыможно спутать с вертельным бурситом
1 - фокальная зона пониженной эхогенности сухожилия средней ягодичной
мышцы, свидетельствует об отеке; 2 - сухожилие большой ягодичной
мышцы; 3 - большой вертел;
90% случаев подобной находки обусловлено тендинопатией (тендинозом)
сухожилия средней ягодичной мышцы;
Настоящий вертельный бурсит
Боковой продольный срез
Боковой поперечный срез
Боковой продольный срез,
сумка сжата (выпот сжимаем)
1 - сухожилие средней ягодичной мышцы; 2 - выпот в вертельной сумке, смещающий сухожилие большой
ягодичной мышцы; 3 - большой вертел
35.
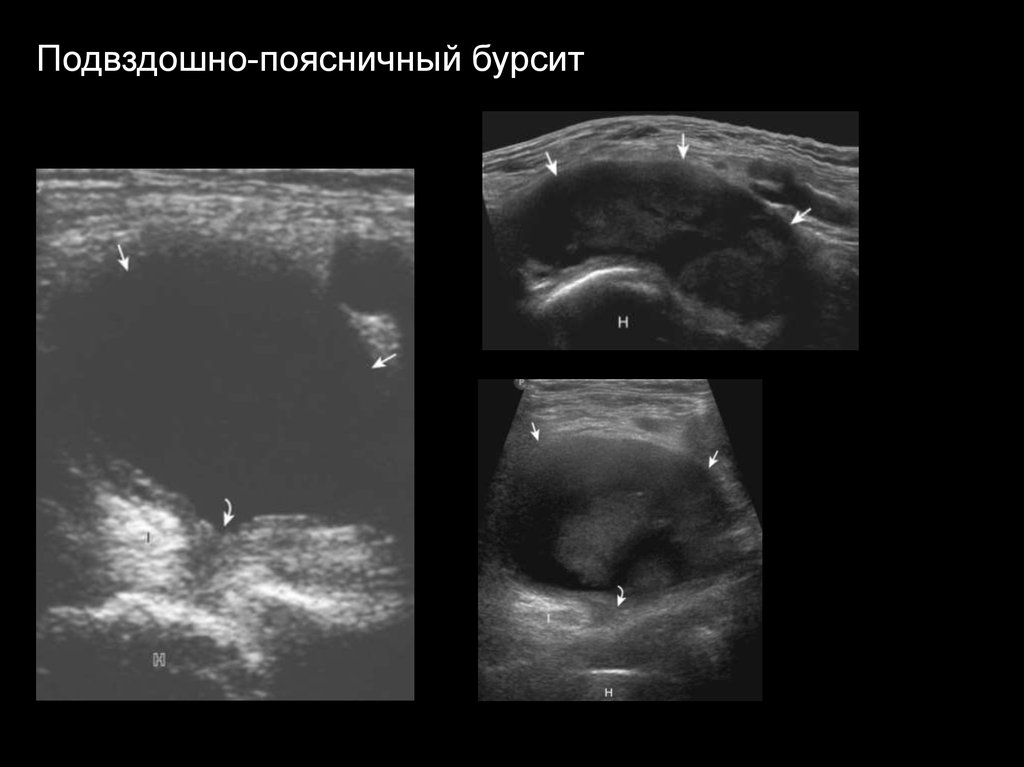
Бурсит сумки подвздошно-поясничной мышцы(подвздошно-поясничный бурсит)
1 - подвздошно-поясничная сумка (1), располагается
над суставной губой (2) и капсулой (3) сустава и под
подвздошно-поясничной мышцей (4); подвздошнопоясничная сумка в 10-15% случаев сообщается с
полостью сустава.
36.
Подвздошно-поясничный бурсит37.
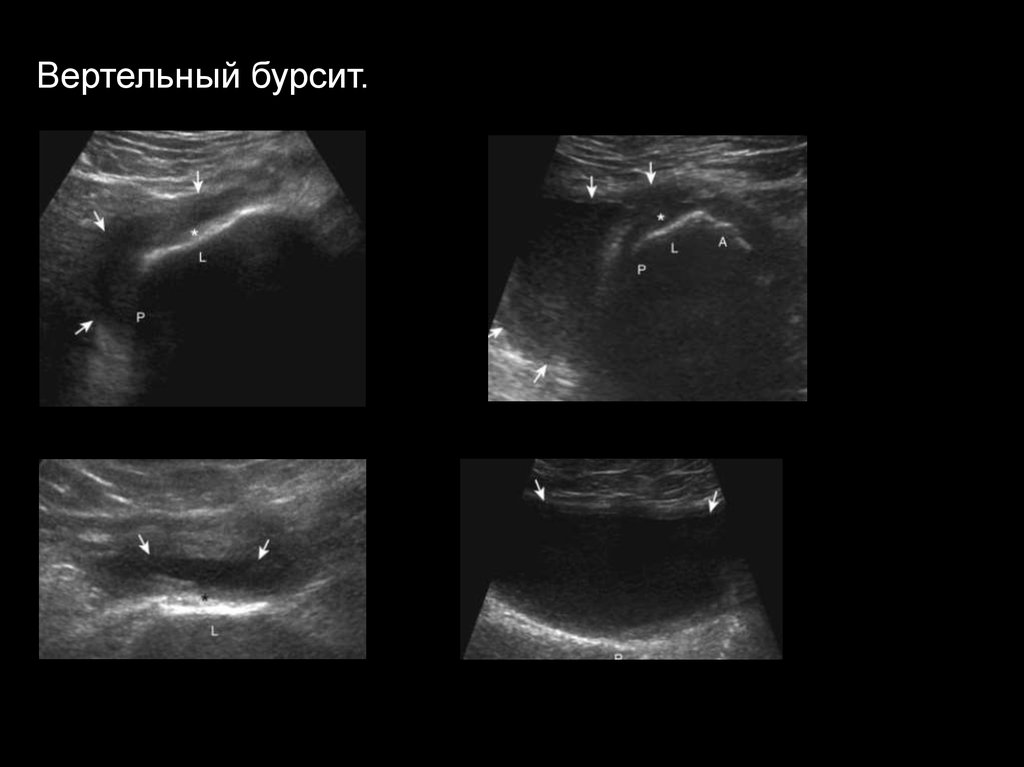
Вертельный бурсит.38.
Вид сустава после протезированияВ раннем
послеоперационном
периоде можно выявить
периартикулярное
скопление жидкости
(гематома, абсцесс).
39.
Ревматические проявления воспалительныхзаболеваний толстой кишки
Эрозии головки бедренной кости
Передний продольный срез
Передний поперечный срез
40.
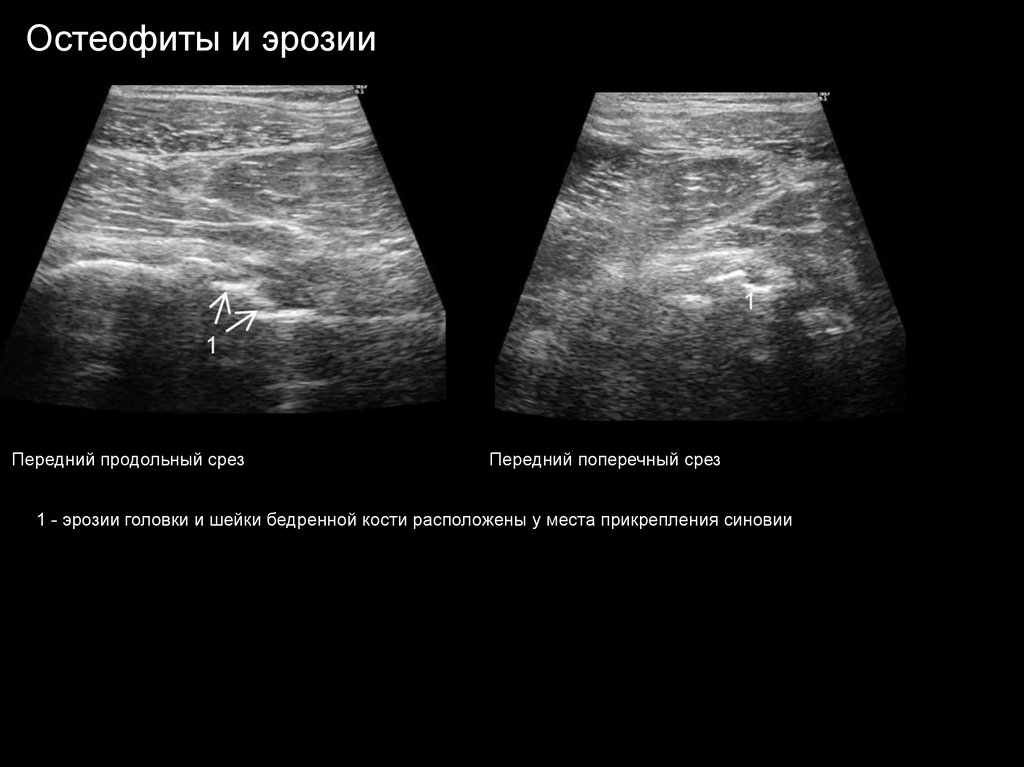
Остеофиты и эрозииПередний продольный срез
Передний поперечный срез
1 - эрозии головки и шейки бедренной кости расположены у места прикрепления синовии
41.
Остеофиты и эрозииПередний продольный срез
Передний поперечный срез
1 - эрозии головки и шейки бедренной кости расположены у места прикрепления синовии
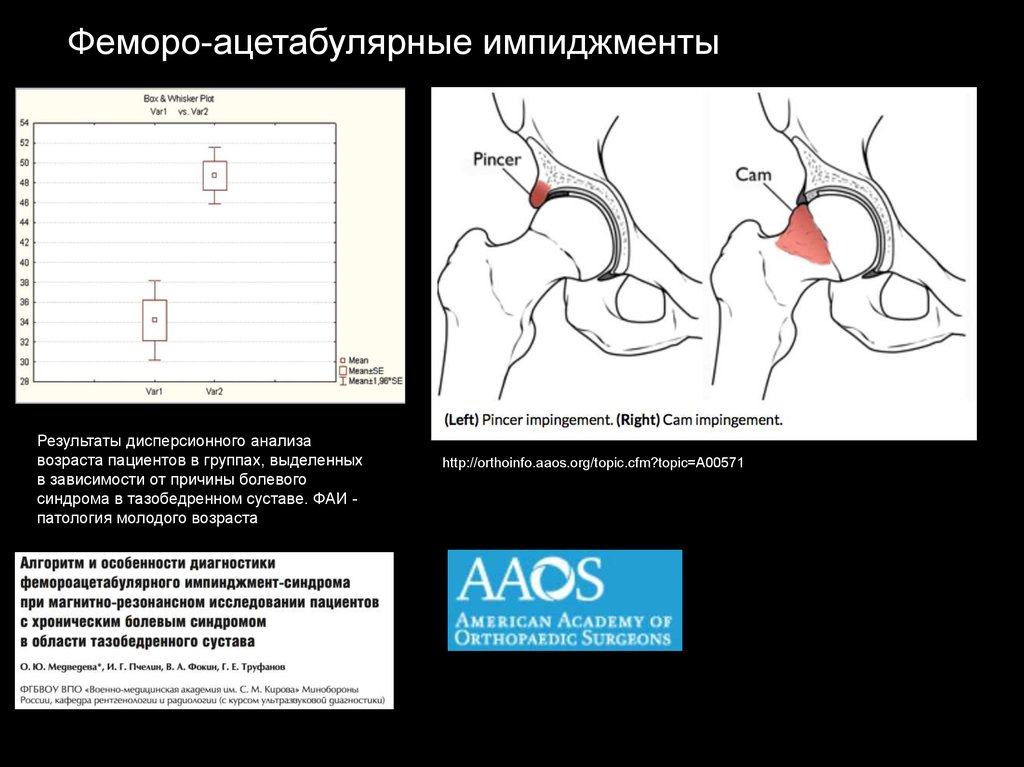
42.
Феморо-ацетабулярные импиджментыФемороацетабулярный импинджмент- синдром (более ранние названия: синдром суставной губы или цервикоацетабулярный импинджмент) — процесс хронической травматизации губы и края вертлужной впадины головкой или
шейкой бедренной кости. Феморо-ацетабулярный импинджмент-синдром является наиболее частой причиной
остеоартроза тазобедренного сустава у физически активных лиц молодого и среднего возраста.
На основании клиники и лучевой картины выделяют три механизма им- пинджмент-синдрома: сam — механизм
(«бедренный тип»), pincer — механизм («ацетабулярный тип»), смешанный тип.
http://sport-travma.ru/stati/femoro-acetabulyarnyj_impindzhment/
43.
Феморо-ацетабулярные импиджментыРезультаты дисперсионного анализа
возраста пациентов в группах, выделенных
в зависимости от причины болевого
синдрома в тазобедренном суставе. ФАИ патология молодого возраста
http://orthoinfo.aaos.org/topic.cfm?topic=A00571
44.
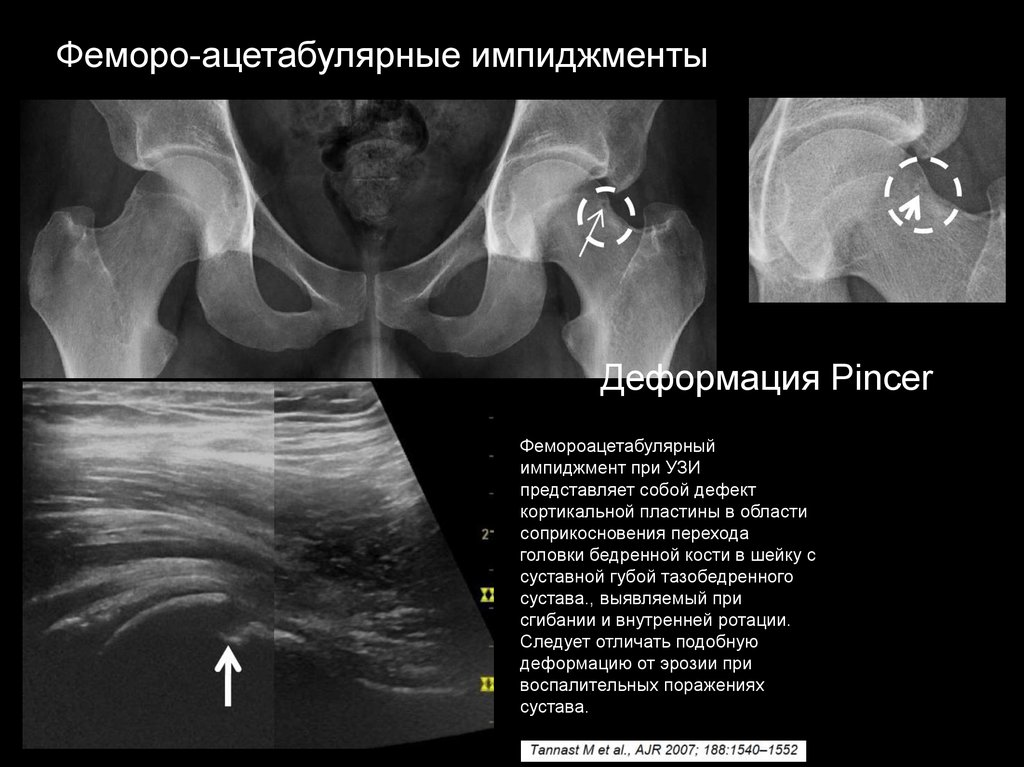
Феморо-ацетабулярные импиджментыДеформация Pincer
Фемороацетабулярный
импиджмент при УЗИ
представляет собой дефект
кортикальной пластины в области
соприкосновения перехода
головки бедренной кости в шейку с
суставной губой тазобедренного
сустава., выявляемый при
сгибании и внутренней ротации.
Следует отличать подобную
деформацию от эрозии при
воспалительных поражениях
сустава.
45.
Разрыв суставной губы тазобедренного суставаКритериями разрыва суставной губы тазобедренного сустава являются смещение (1) или
отсутствие (2) контуров суставной губы; (3) гипоэхогенная расщелина у основания суставной
губы - результат отрыва губы с/или без смещения; (4) внутриструктурная неоднородность
(разрывы, кисты, гипоэхогенные зоны дезорганизации структуры суставной губы); (6) неровность контуров
46.
Разрыв суставной губы тазобедренного суставаJacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
47.
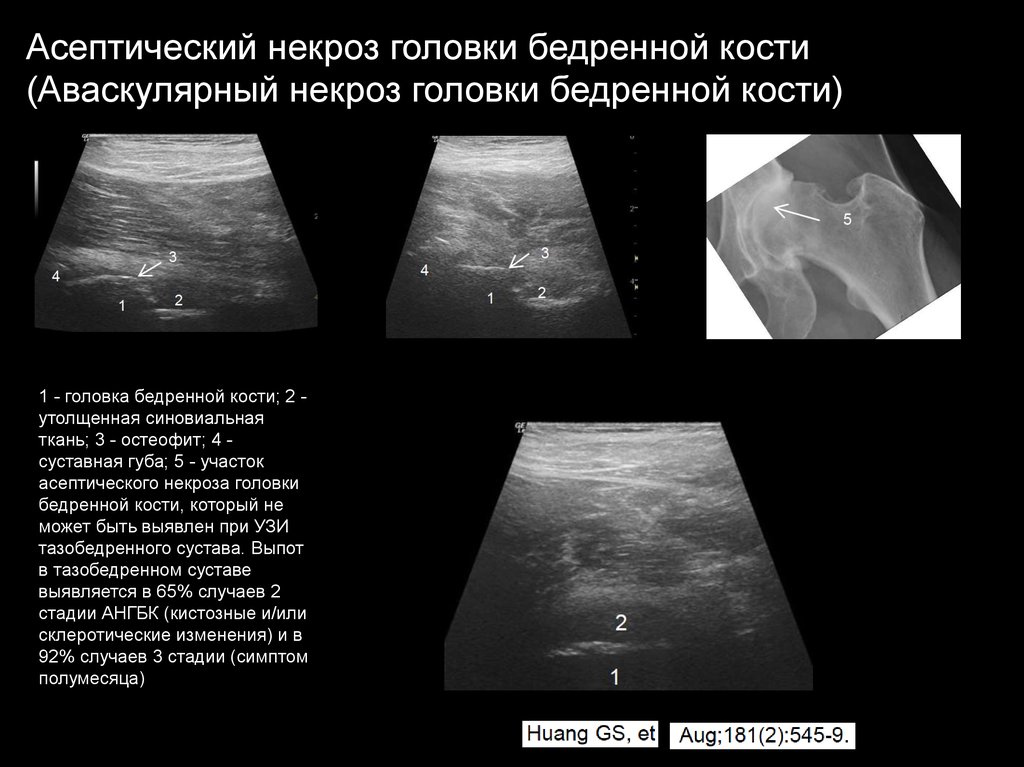
Асептический некроз головки бедренной кости(Аваскулярный некроз головки бедренной кости)
1 - головка бедренной кости; 2 утолщенная синовиальная
ткань; 3 - остеофит; 4 суставная губа; 5 - участок
асептического некроза головки
бедренной кости, который не
может быть выявлен при УЗИ
тазобедренного сустава. Выпот
в тазобедренном суставе
выявляется в 65% случаев 2
стадии АНГБК (кистозные и/или
склеротические изменения) и в
92% случаев 3 стадии (симптом
полумесяца)
48.
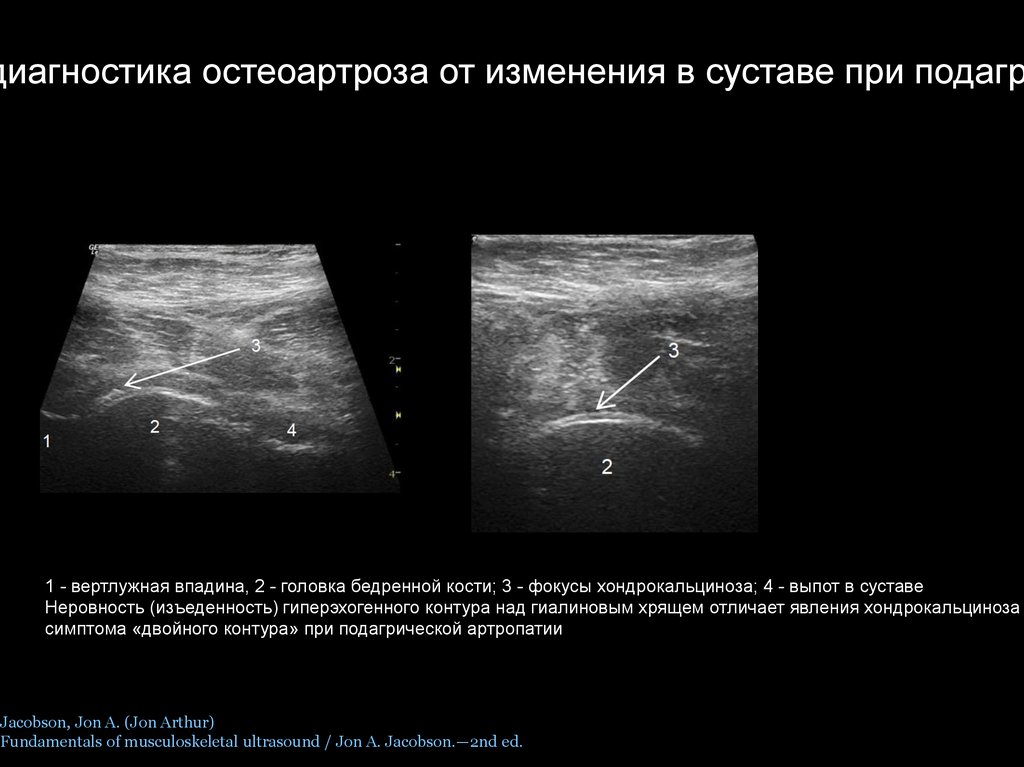
диагностика остеоартроза от изменения в суставе при подагр1 - вертлужная впадина, 2 - головка бедренной кости; 3 - фокусы хондрокальциноза; 4 - выпот в суставе
Неровность (изъеденность) гиперэхогенного контура над гиалиновым хрящем отличает явления хондрокальциноза о
симптома «двойного контура» при подагрической артропатии
Jacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
49.
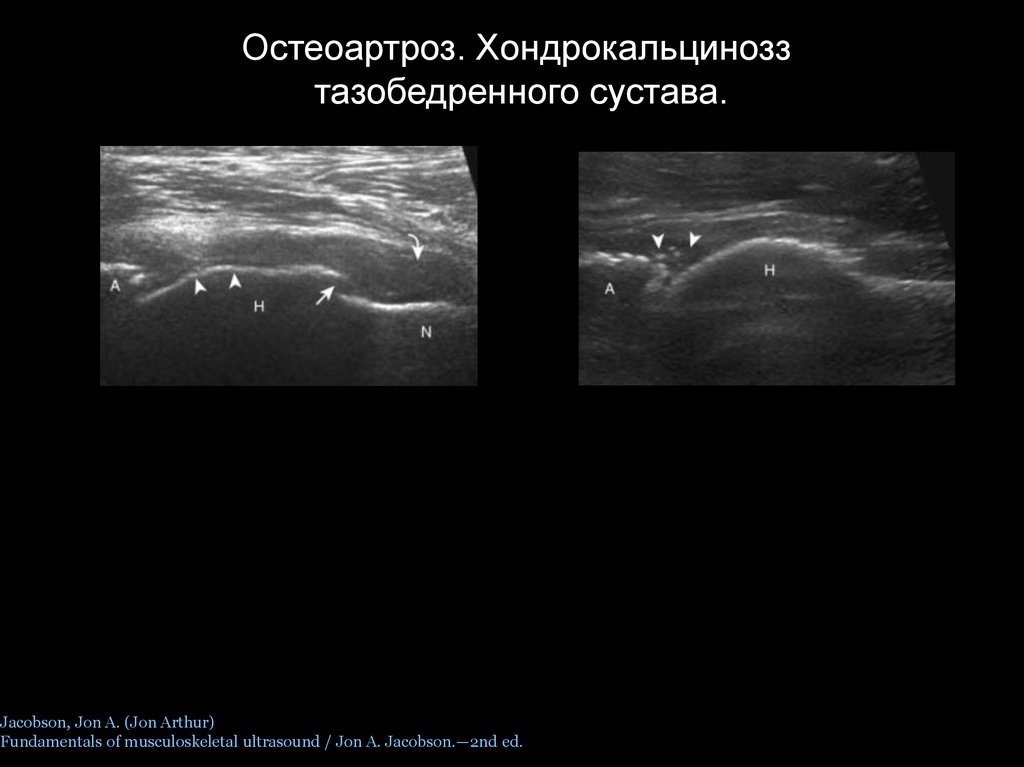
Остеоартроз. Хондрокальциноззтазобедренного сустава.
Jacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
50.
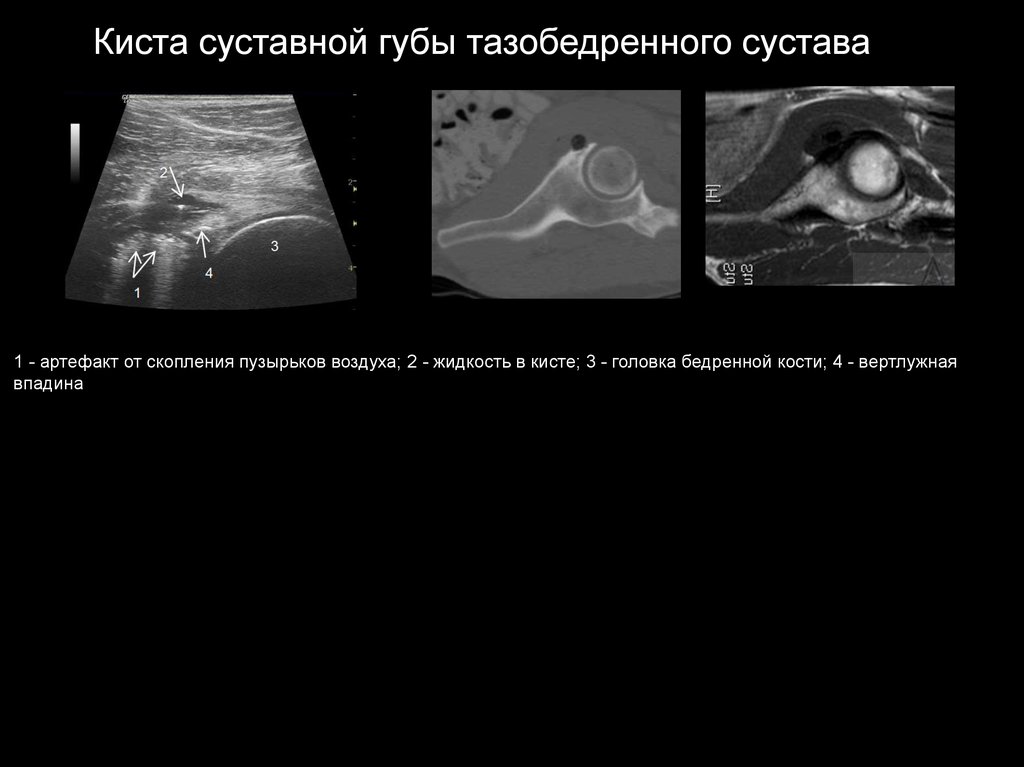
Киста суставной губы тазобедренного сустава1 - артефакт от скопления пузырьков воздуха; 2 - жидкость в кисте; 3 - головка бедренной кости; 4 - вертлужная
впадина
51.
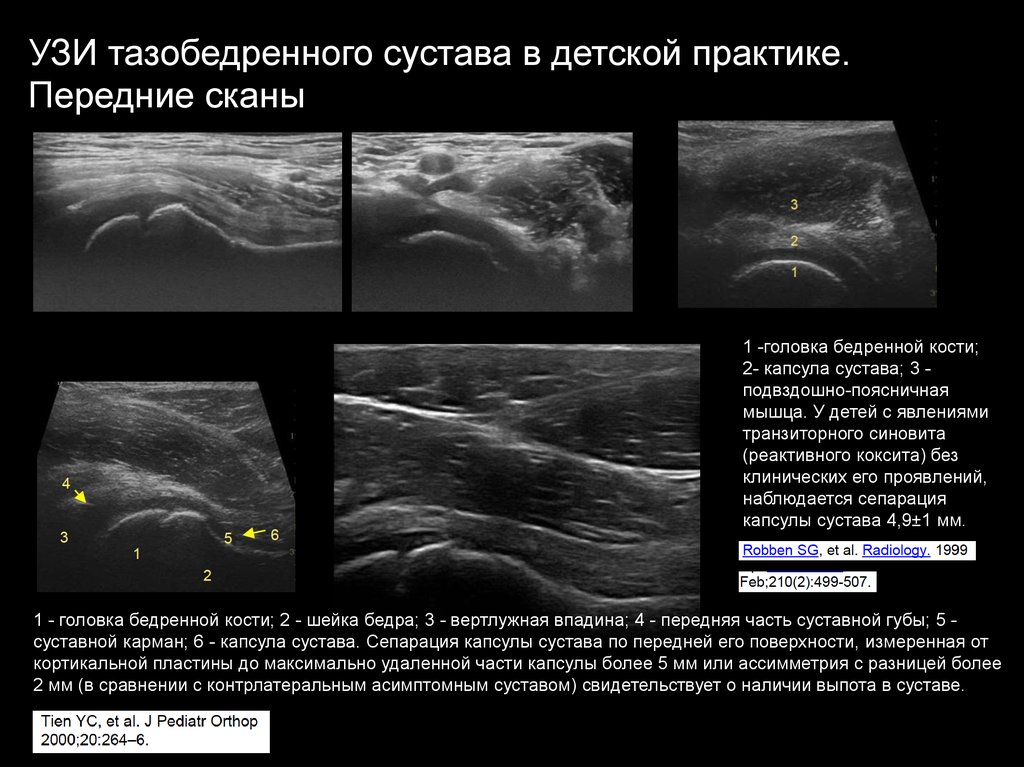
УЗИ тазобедренного сустава в детской практике.Передние сканы
1 -головка бедренной кости;
2- капсула сустава; 3 подвздошно-поясничная
мышца. У детей с явлениями
транзиторного синовита
(реактивного коксита) без
клинических его проявлений,
наблюдается сепарация
капсулы сустава 4,9±1 мм.
1 - головка бедренной кости; 2 - шейка бедра; 3 - вертлужная впадина; 4 - передняя часть суставной губы; 5 суставной карман; 6 - капсула сустава. Сепарация капсулы сустава по передней его поверхности, измеренная от
кортикальной пластины до максимально удаленной части капсулы более 5 мм или ассимметрия с разницей более
2 мм (в сравнении с контрлатеральным асимптомным суставом) свидетельствует о наличии выпота в суставе.
52.
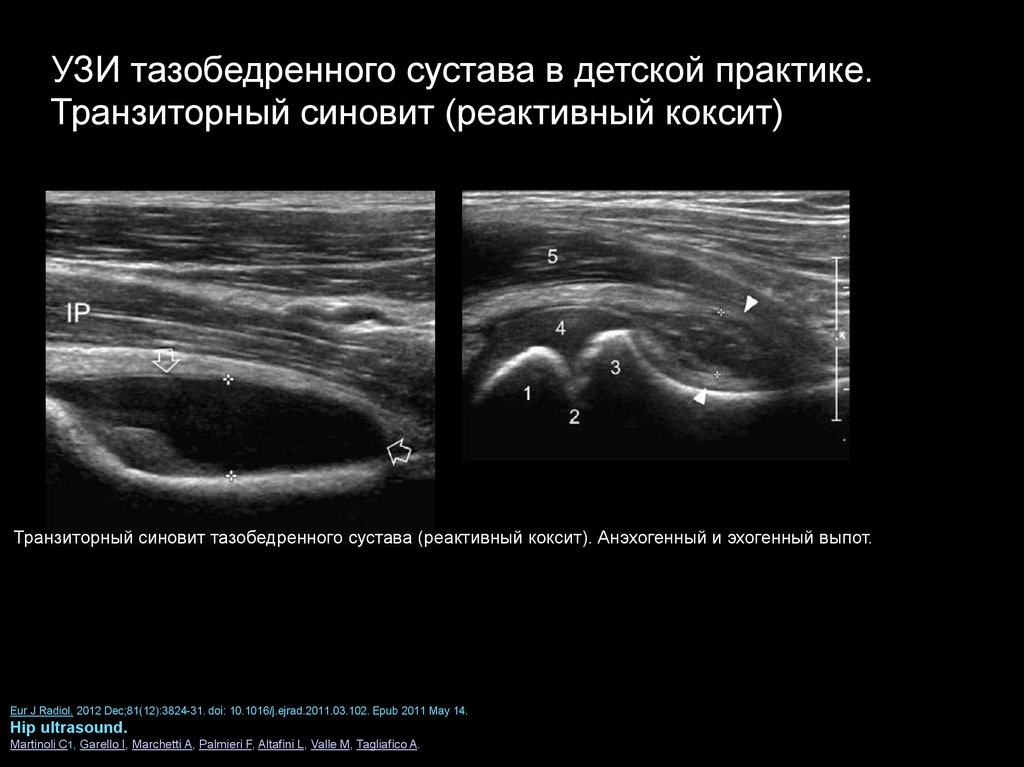
УЗИ тазобедренного сустава в детской практике.Транзиторный синовит (реактивный коксит)
Транзиторный синовит тазобедренного сустава (реактивный коксит). Анэхогенный и эхогенный выпот.
Eur J Radiol. 2012 Dec;81(12):3824-31. doi: 10.1016/j.ejrad.2011.03.102. Epub 2011 May 14.
Hip ultrasound.
Martinoli C1, Garello I, Marchetti A, Palmieri F, Altafini L, Valle M, Tagliafico A.
53.
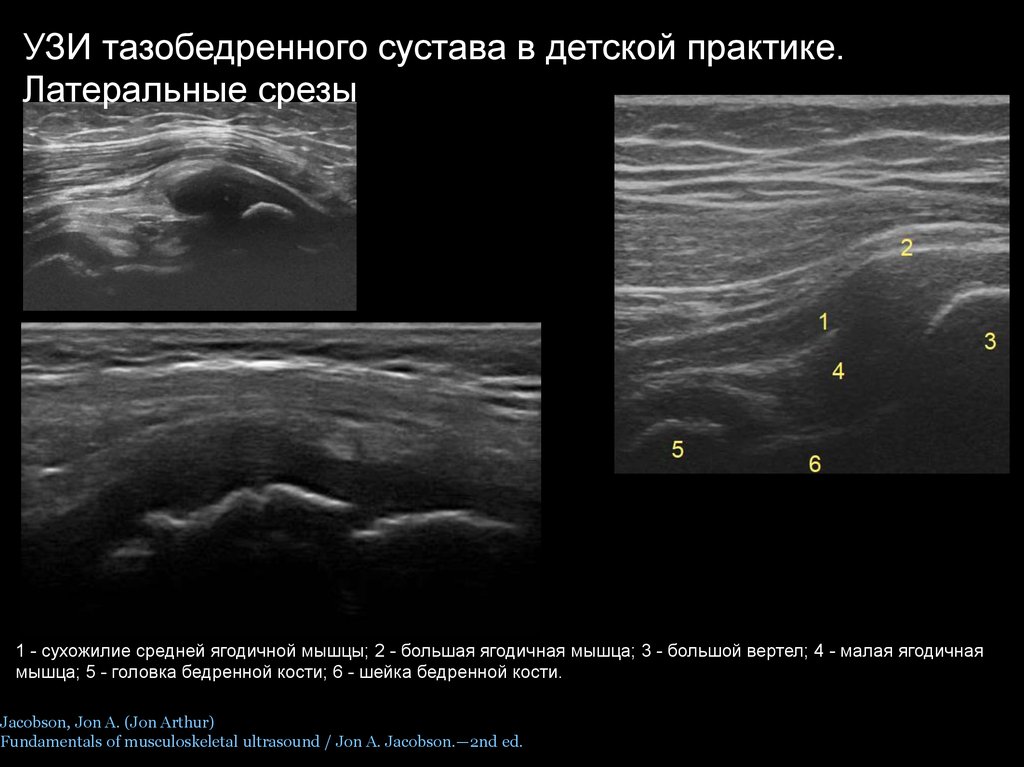
УЗИ тазобедренного сустава в детской практике.Латеральные срезы
1 - сухожилие средней ягодичной мышцы; 2 - большая ягодичная мышца; 3 - большой вертел; 4 - малая ягодичная
мышца; 5 - головка бедренной кости; 6 - шейка бедренной кости.
Jacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
54.
Апофизарные поврежденияАпофизарные повреждения наиболее часто возникают в возрасте от 12 до 16 лет и обусловлены, с одной стороны
незрелостью опорно-двигательного аппарата и нарастащей потерей эластичности хрящевой ткани под
гормональным влиянием; в этом возрасте сухожильно-костный (энтезис) переход не способен обеспечить
достаточную прочнсть, что является дополнительным фактором развития повреждений опорно-двигательного
аппарата у детей. В области энтезисов возможны два варианта повреждений: хронические микротравматизации и
острое повреждение (отрыв сухожилия и/или хряща от подлежащей костной ткани. Кости таза - одно из наиболее
уязвимых, в частности - вторичные центры оссификации гребня подвздошной кости (места прикрепления мышц
передней брюшной стенки); переднеяя верхняя ость подвздошной кости (портняжная мышца, мышца напрягающая
широкую фасцию бедра); передняя нижняя ость (прямая мышца бедра); лобковая кость у места прикрепления
отводящих мышц; седалищный бугор (Хамстринг-синдром); малый вертел (подвздошно-поясничная мышца). УЗсимптомами апофизарных повреждений являются: фрагментация центра оссиффикации, изменения эхоструктуры
сухожилия у места прикрепления к кости; локальные изменения мягких тканей (отек).
a - нормальная картина прикрепления
прямой мышцы бедра к передневерхней ости подвздошной кости; b отрыв сухожилия с фрагментом кости,
небольшая гематома в области
повреждения
Pediatr Radiol. 2011 May;41 Suppl 1:S113-24. doi: 10.1007/s00247-011-2037-z. Epub 2011 Apr 27.
Paediatric musculoskeletal US beyond the hip joint.
Martinoli C1, Valle M, Malattia C, Beatrice Damasio M, Tagliafico A.
55.
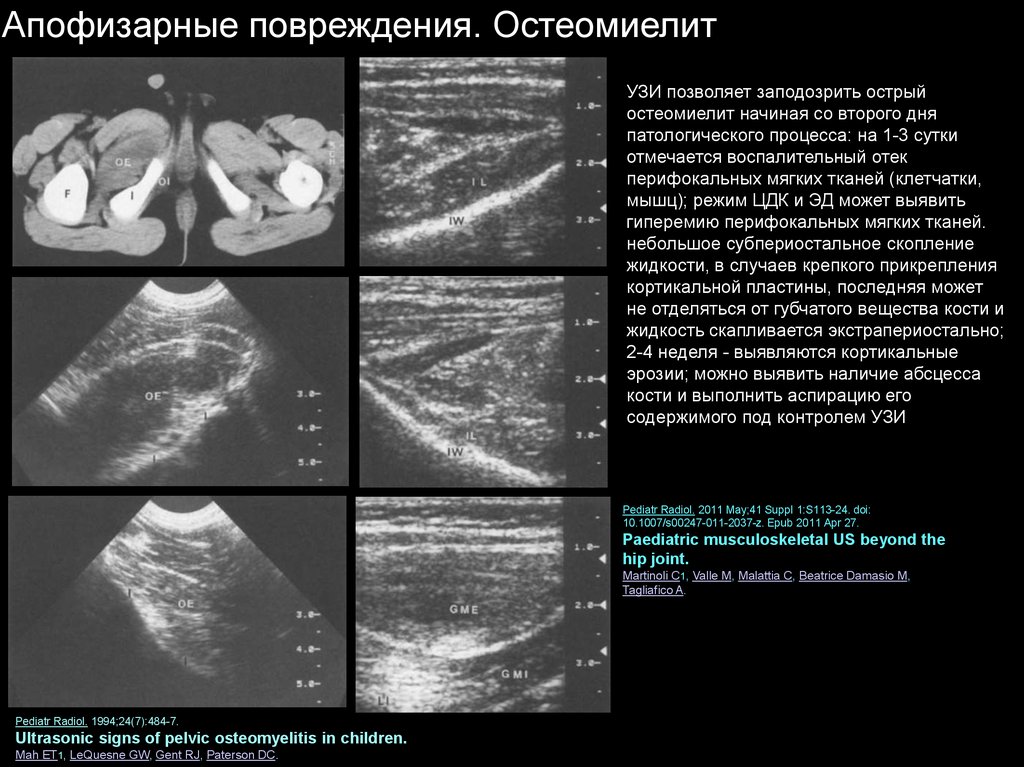
Апофизарные повреждения. ОстеомиелитУЗИ позволяет заподозрить острый
остеомиелит начиная со второго дня
патологического процесса: на 1-3 сутки
отмечается воспалительный отек
перифокальных мягких тканей (клетчатки,
мышц); режим ЦДК и ЭД может выявить
гиперемию перифокальных мягких тканей.
небольшое субпериостальное скопление
жидкости, в случаев крепкого прикрепления
кортикальной пластины, последняя может
не отделяться от губчатого вещества кости и
жидкость скапливается экстрапериостально;
2-4 неделя - выявляются кортикальные
эрозии; можно выявить наличие абсцесса
кости и выполнить аспирацию его
содержимого под контролем УЗИ
Pediatr Radiol. 2011 May;41 Suppl 1:S113-24. doi:
10.1007/s00247-011-2037-z. Epub 2011 Apr 27.
Paediatric musculoskeletal US beyond the
hip joint.
Martinoli C1, Valle M, Malattia C, Beatrice Damasio M,
Tagliafico A.
Pediatr Radiol. 1994;24(7):484-7.
Ultrasonic signs of pelvic osteomyelitis in children.
Mah ET1, LeQuesne GW, Gent RJ, Paterson DC.
56.
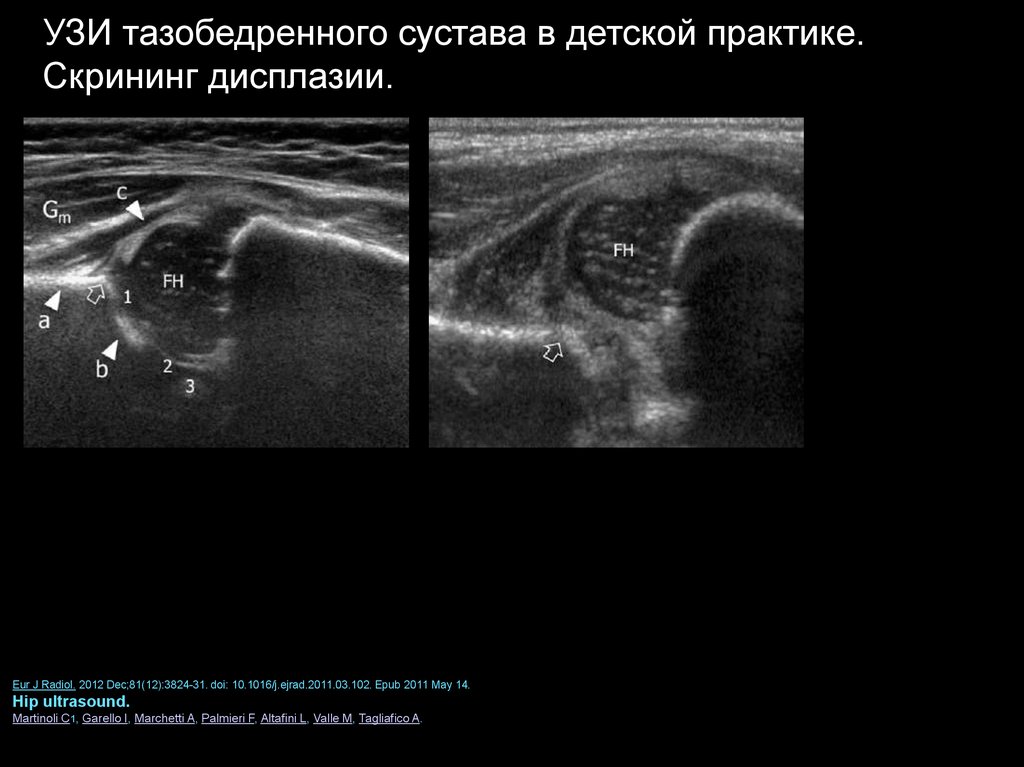
УЗИ тазобедренного сустава в детской практике.Скрининг дисплазии.
Eur J Radiol. 2012 Dec;81(12):3824-31. doi: 10.1016/j.ejrad.2011.03.102. Epub 2011 May 14.
Hip ultrasound.
Martinoli C1, Garello I, Marchetti A, Palmieri F, Altafini L, Valle M, Tagliafico A.
57.
Патология сухожилий и мышцРазрыв длинной приводящей мышцы
Jacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
58.
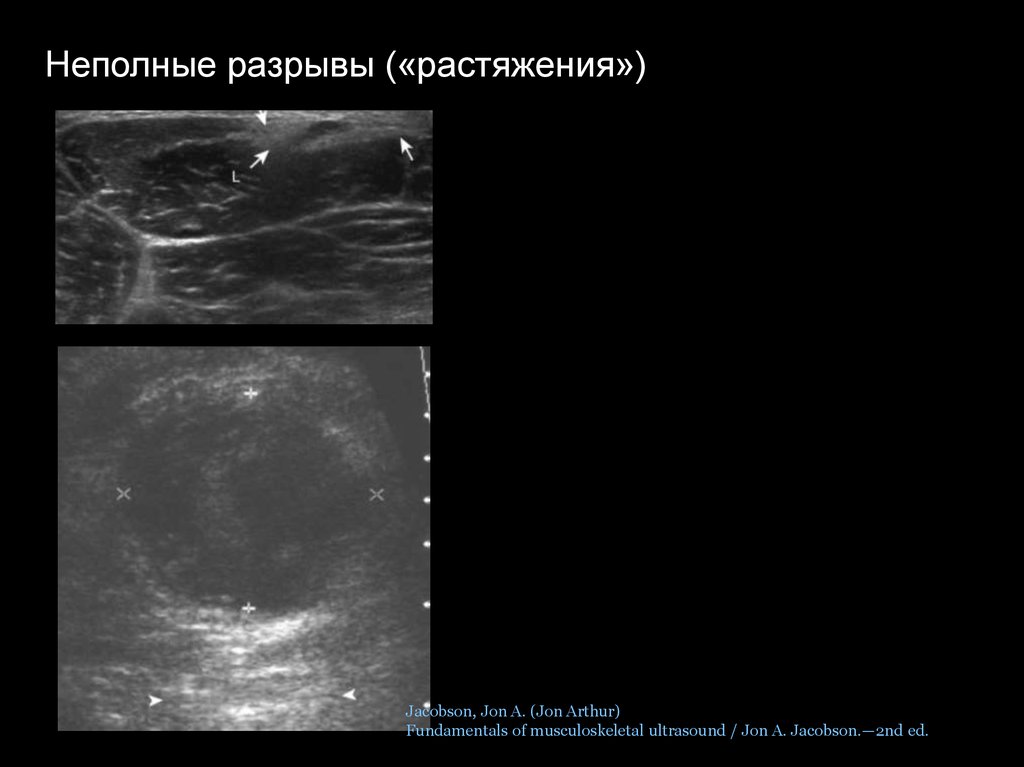
Неполные разрывы («растяжения»)Jacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
59.
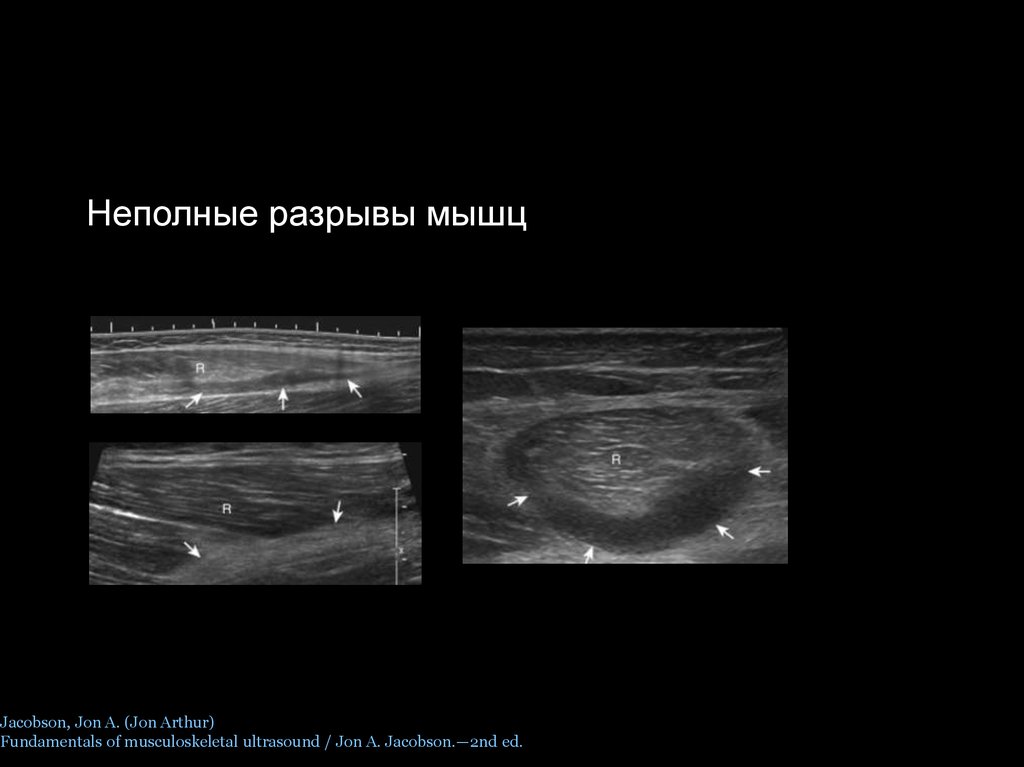
Неполные разрывы мышцJacobson, Jon A. (Jon Arthur)
Fundamentals of musculoskeletal ultrasound / Jon A. Jacobson.—2nd ed.
60.
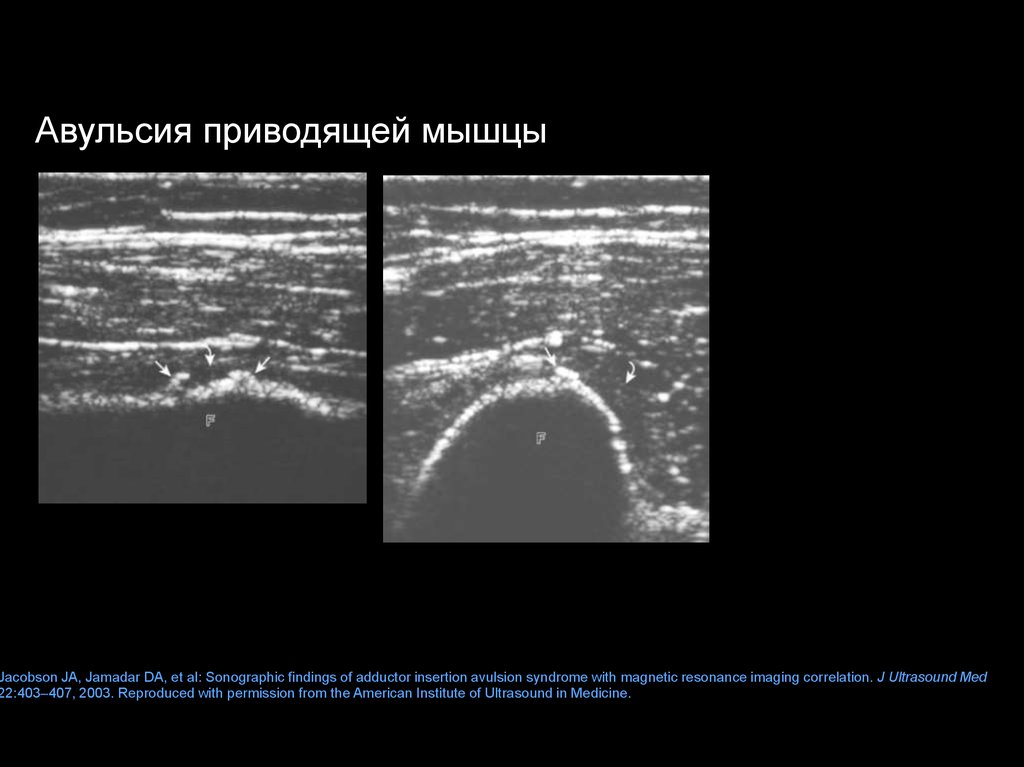
Авульсия приводящей мышцыJacobson JA, Jamadar DA, et al: Sonographic findings of adductor insertion avulsion syndrome with magnetic resonance imaging correlation. J Ultrasound Med
22:403–407, 2003. Reproduced with permission from the American Institute of Ultrasound in Medicine.
61.
Повреждения мышц в структур спортивноготравматизма составляют около 30%.
Проблема качественной диагностики и
точного прогнозирования течения
травматического процесса и его исходов
особенно актуальна в сфере
профессионального спорта.
Return to sport after muscle injury
Stephanie Wong & Anne Ning & Carlin Lee &
Brian T. Feeley
# Springer Science+Business Media New York 2015
62.
Достоинства метода«полевых» условиях, благодаря широкому ассортименту пор
ражения нативного продольного «среза» ткани, а не реконстр
инамике так часто, как это необходимо.
х проб.
ции
63.
Используемые датчикиИспользуются датчики линейные с частотами от 7 до 17 МГц или конвексные от 3,5
до 7 МГц, в зависимости от глубины расположения исследуемого объекта.
Высокочастотные датчики обладают высокой разрешающей способностью, но
низкой глубиной сканирования, низкочастотные, напротив, имеют ниже
разрешающую способность, но большую глубину сканирования.
64.
Тонкие миофиламентыТолстые миофиламенты
Нерв
Эпимизий
Перимизий
65.
Поперечный скан мышцы. Вид «звездного неба»Продольный скан двуперистой мышцы,
гиперэхогенная тонкая центральная
линейная структура соответствует
мышечно-сухожильному соединению
66.
Спортивные повреждения мышц представлены разрывами (растяжениями) иушибами
Различают три фазы травматического процесса:
1. Острая (травматическая) фаза (0-3 сутки)
2. Стадия раннего посттравматического ремоделирования (3-12 сутки)
3. Стадия позднего посттравматического ремоделирования (с 12 суток)
Ультразвуковые изменения могу выявить: нарушение целостности
мышечного пласта, гематому, разрывы и отрывы сухожилий, воспалительные
изменения, ранние регенераторные изменения, формирование рубцовой
ткани, изменения, ассоциированные с денервацией
The Inflammatory Response to Skeletal
Muscle Injury
Illuminating Complexities
Carine Smith, Maritza J. Kruger, Robert M. Smith and Kathryn H. Myburgh
Department of Physiological Sciences, Stellenbosch University, Matieland, South Africa
67.
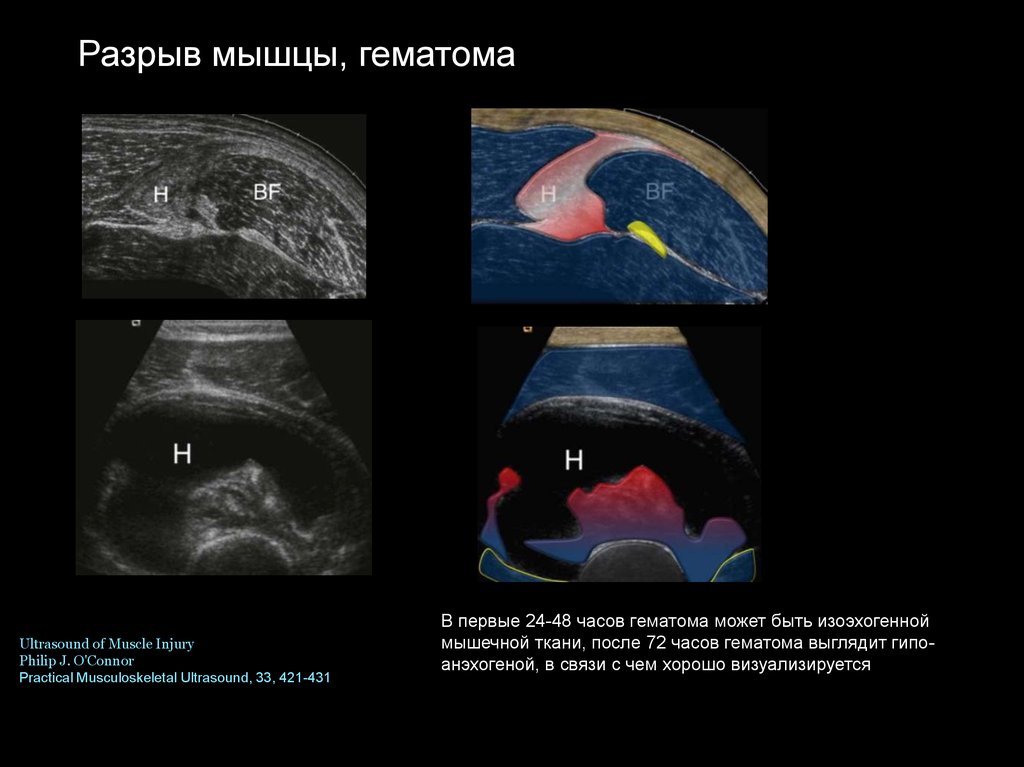
Разрыв мышцы, гематомаUltrasound of Muscle Injury
Philip J. O'Connor
Practical Musculoskeletal Ultrasound, 33, 421-431
В первые 24-48 часов гематома может быть изоэхогенной
мышечной ткани, после 72 часов гематома выглядит гипоанэхогеной, в связи с чем хорошо визуализируется
68.
сследование позволяет достоверно дифференцировать подкожную гематому от субфасциаMuscle injuries: ultrasound evaluation in the acute phase
F. Draghi • M. Zacchino • M. Canepari
P. Nucci • F. Alessandrino
Received: 11 April 2013 / Accepted: 22 April 2013 / Published online: 8 May 2013
69.
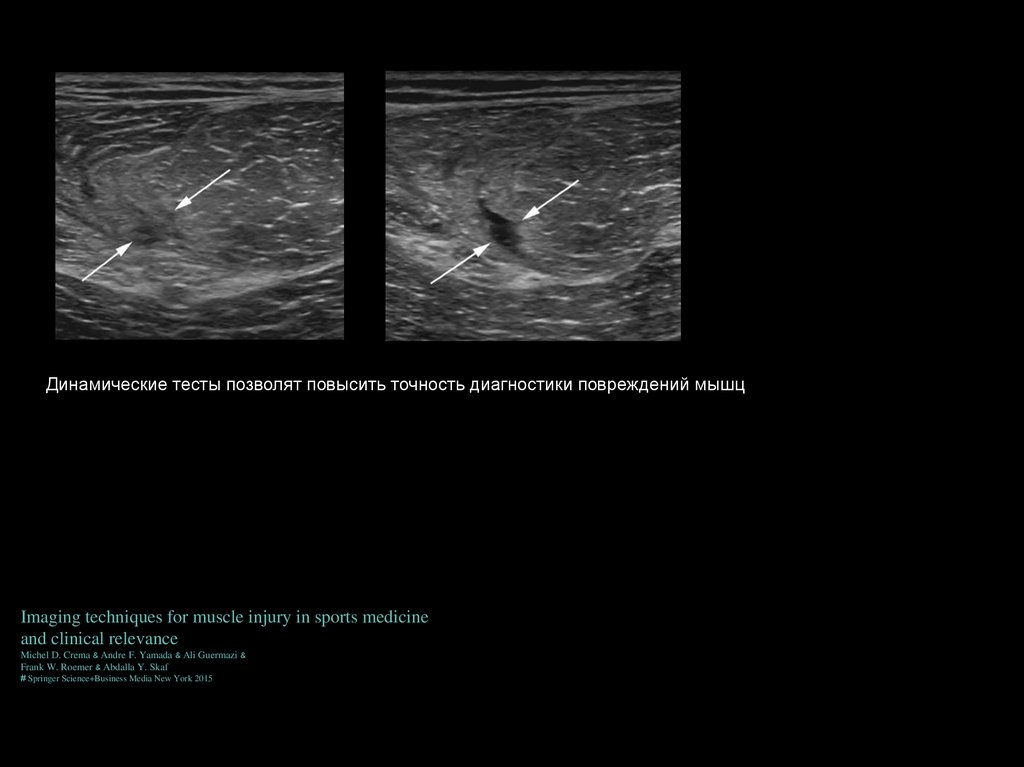
Динамические тесты позволят повысить точность диагностики повреждений мышцImaging techniques for muscle injury in sports medicine
and clinical relevance
Michel D. Crema & Andre F. Yamada & Ali Guermazi &
Frank W. Roemer & Abdalla Y. Skaf
# Springer Science+Business Media New York 2015
70.
Оценка степени повреждения мышцыНаиболее точно оценить степень повреждения мышцы удается спустя 72 часа после травмы.
1 степень повреждения: изменения могу не выявляться и/или быть представлены фокальными
участками дезорганизации структуры мышечного волокна пониженной эхогенности. Среднее
время реабилитации около 2 недель
Ultrasound of Muscle Injury
Philip J. O'Connor
Practical Musculoskeletal Ultrasound, 33, 421-431
71.
2 степень: неполные разрывы мышцНеполные разрывы мышцы, в части случаев требуют хирургического лечения, в
зависимости от степени повреждения, выраженной в доли повреждения,
высчитываемой площадью поперечного сечения. Средний срок реабилитации 3-4
недели.
Ultrasound of Muscle Injury
Philip J. O'Connor
Practical Musculoskeletal Ultrasound, 33, 421-431
72.
3 степень повреждения мышцы:разрыв или отрыв
Ultrasound of Muscle Injury
Philip J. O'Connor
Practical Musculoskeletal Ultrasound, 33, 421-431
73.
Ушиб мышцMuscle Injuries
Jan L. Gielen, Philip Robinson, Pieter Van Dyck, Anja Van der Stappen, and
Filip M. Vanhoenacker
74.
Ушиб мышцUltrasound of Skeletal Muscle Injury: An Update
Joe B. Woodhouse, FRCR, and Eugene G. McNally, FRCR, FRCPI
75.
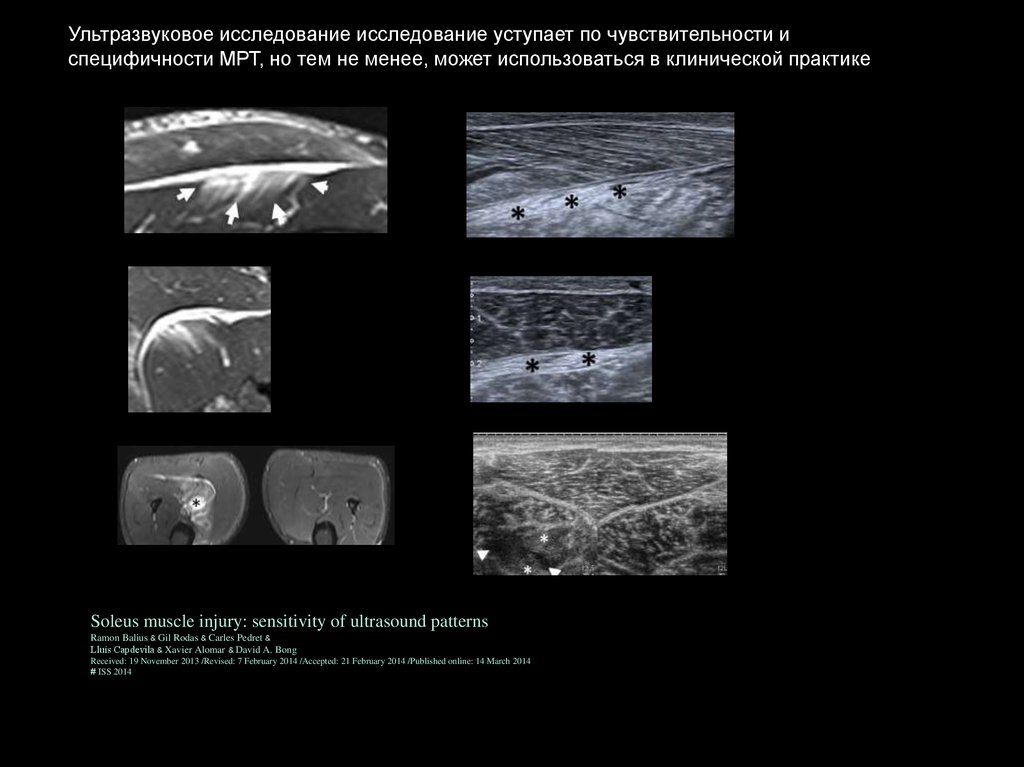
Ультразвуковое исследование исследование уступает по чувствительности испецифичности МРТ, но тем не менее, может использоваться в клинической практике
Soleus muscle injury: sensitivity of ultrasound patterns
Ramon Balius & Gil Rodas & Carles Pedret &
Lluís Capdevila & Xavier Alomar & David A. Bong
Received: 19 November 2013 /Revised: 7 February 2014 /Accepted: 21 February 2014 /Published online: 14 March 2014
# ISS 2014
76.
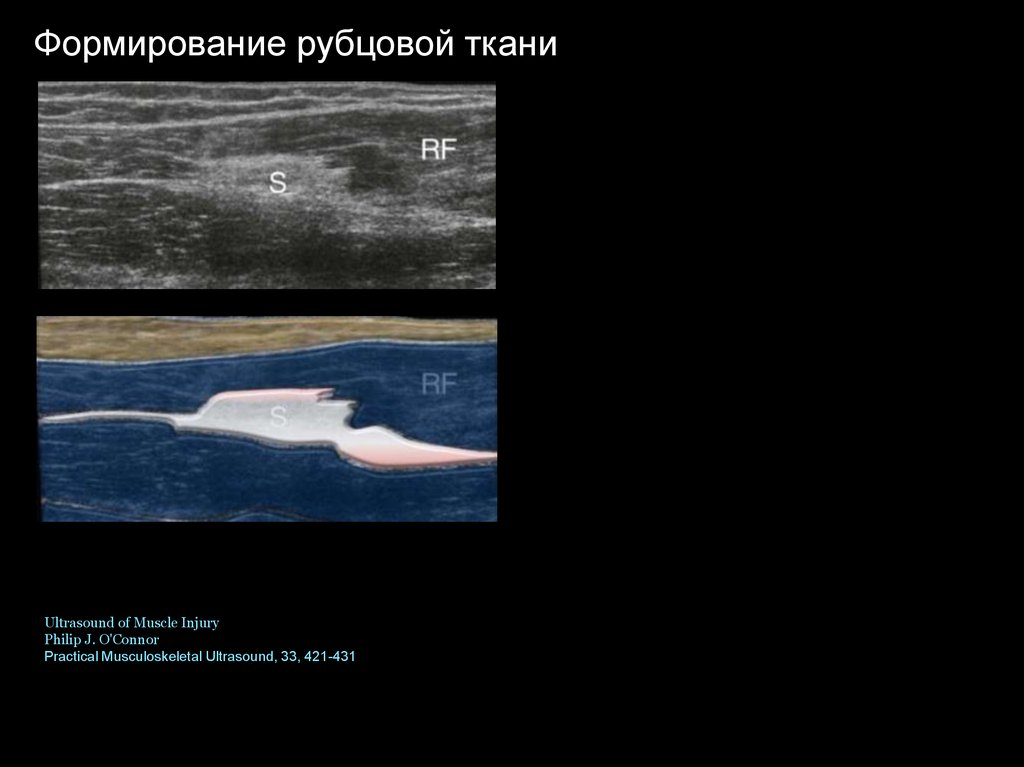
Формирование рубцовой тканиUltrasound of Muscle Injury
Philip J. O'Connor
Practical Musculoskeletal Ultrasound, 33, 421-431
77.
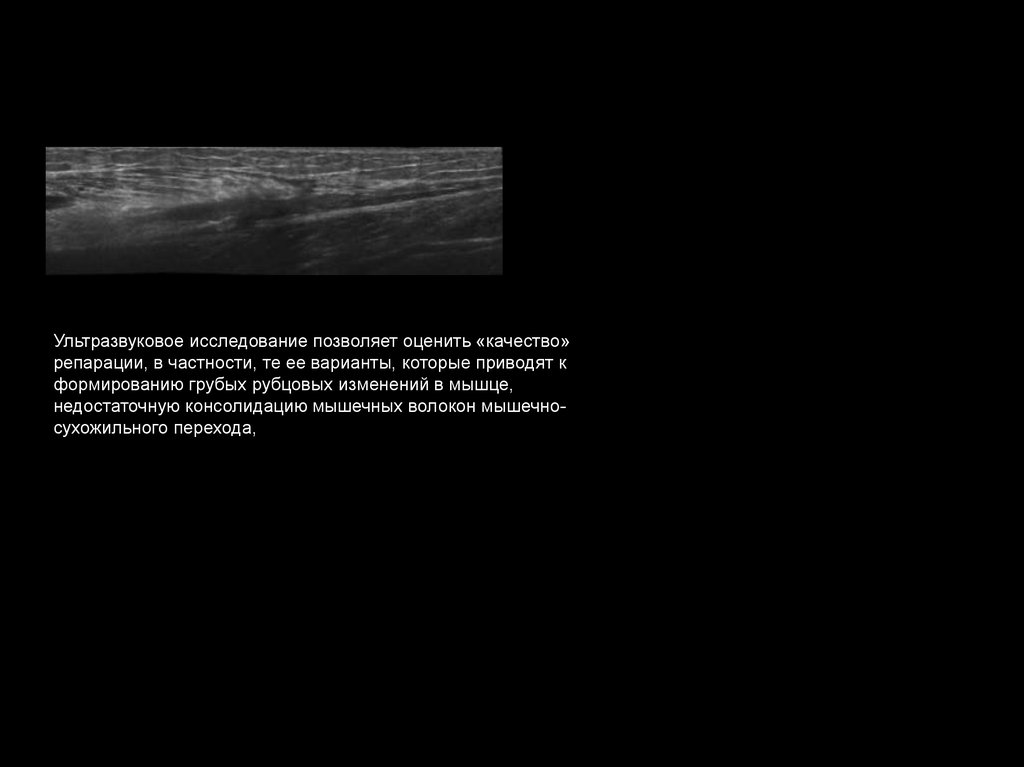
Ультразвуковое исследование позволяет оценить «качество»репарации, в частности, те ее варианты, которые приводят к
формированию грубых рубцовых изменений в мышце,
недостаточную консолидацию мышечных волокон мышечносухожильного перехода,
78.
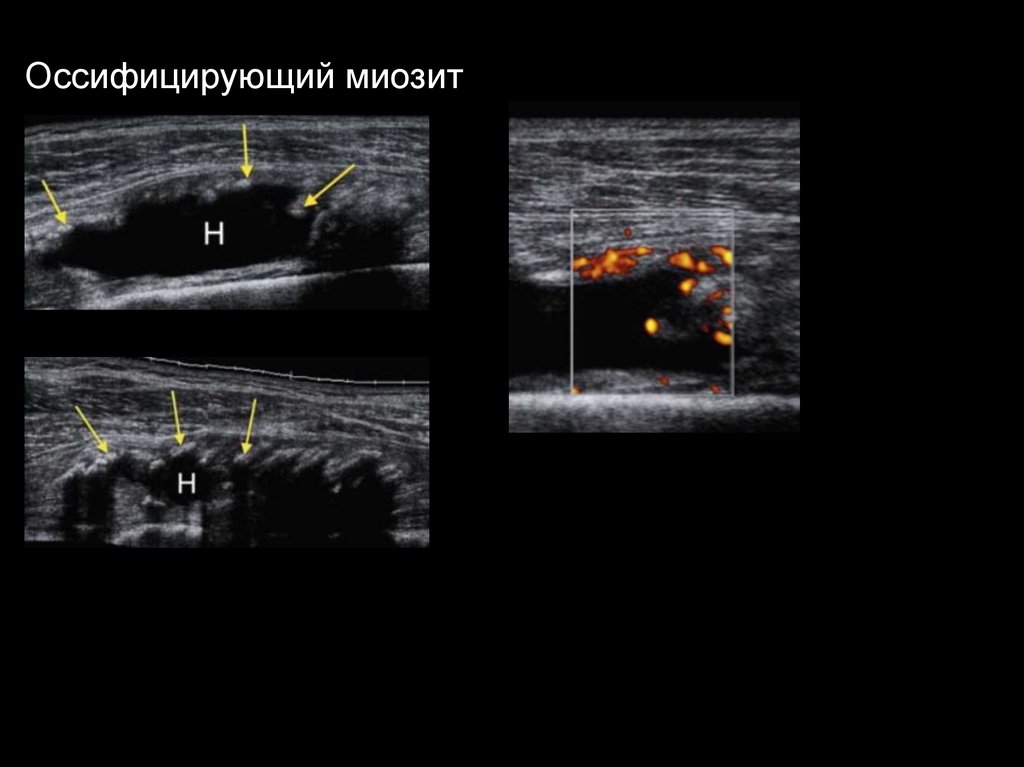
Оссифицирующий миозит79.
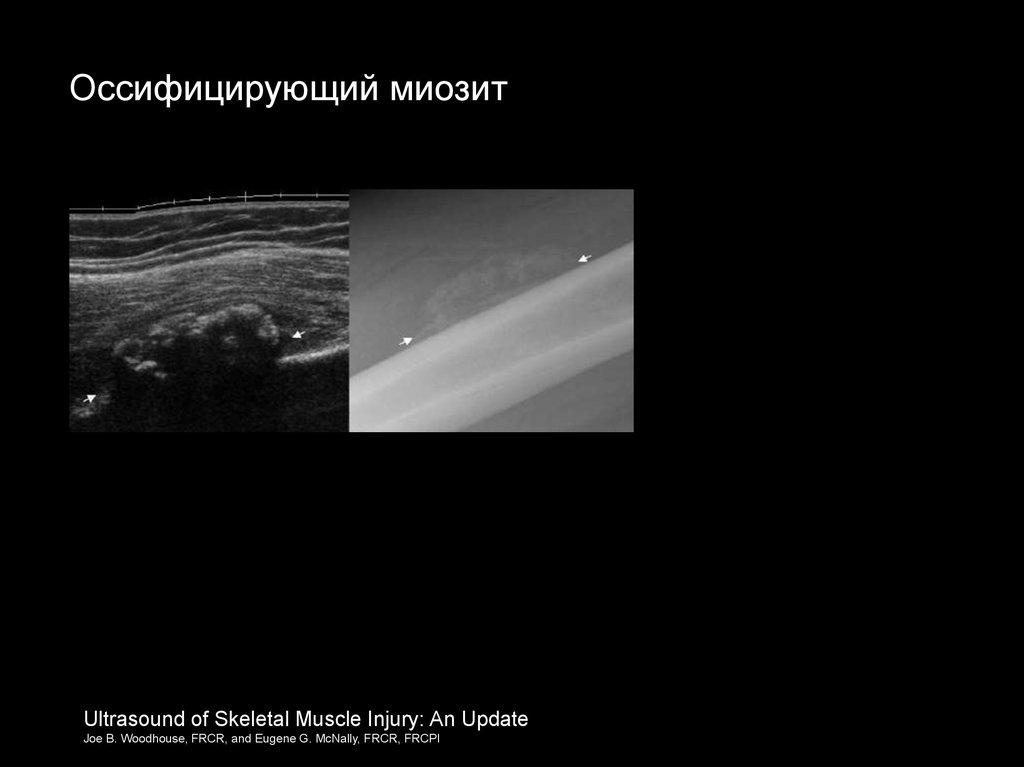
Оссифицирующий миозитUltrasound of Skeletal Muscle Injury: An Update
Joe B. Woodhouse, FRCR, and Eugene G. McNally, FRCR, FRCPI
80.
Мышечные грыжи81.
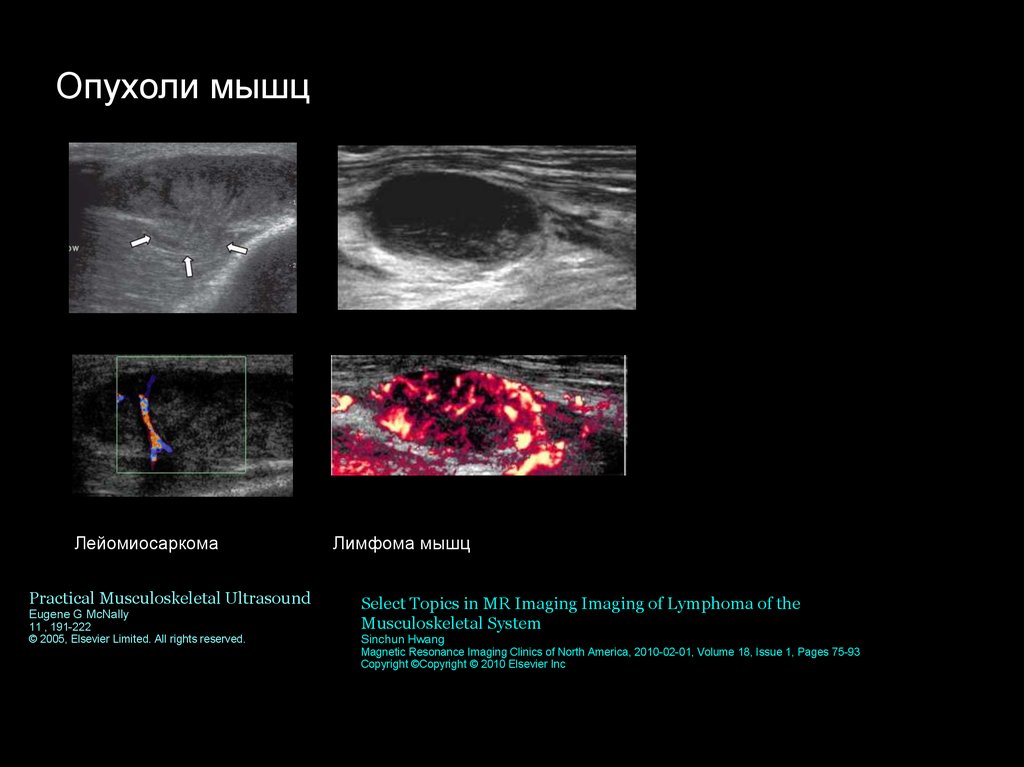
Опухоли мышцЛейомиосаркома
Practical Musculoskeletal Ultrasound
Eugene G McNally
11 , 191-222
© 2005, Elsevier Limited. All rights reserved.
Лимфома мышц
Select Topics in MR Imaging Imaging of Lymphoma of the
Musculoskeletal System
Sinchun Hwang
Magnetic Resonance Imaging Clinics of North America, 2010-02-01, Volume 18, Issue 1, Pages 75-93
Copyright ©Copyright © 2010 Elsevier Inc
82.
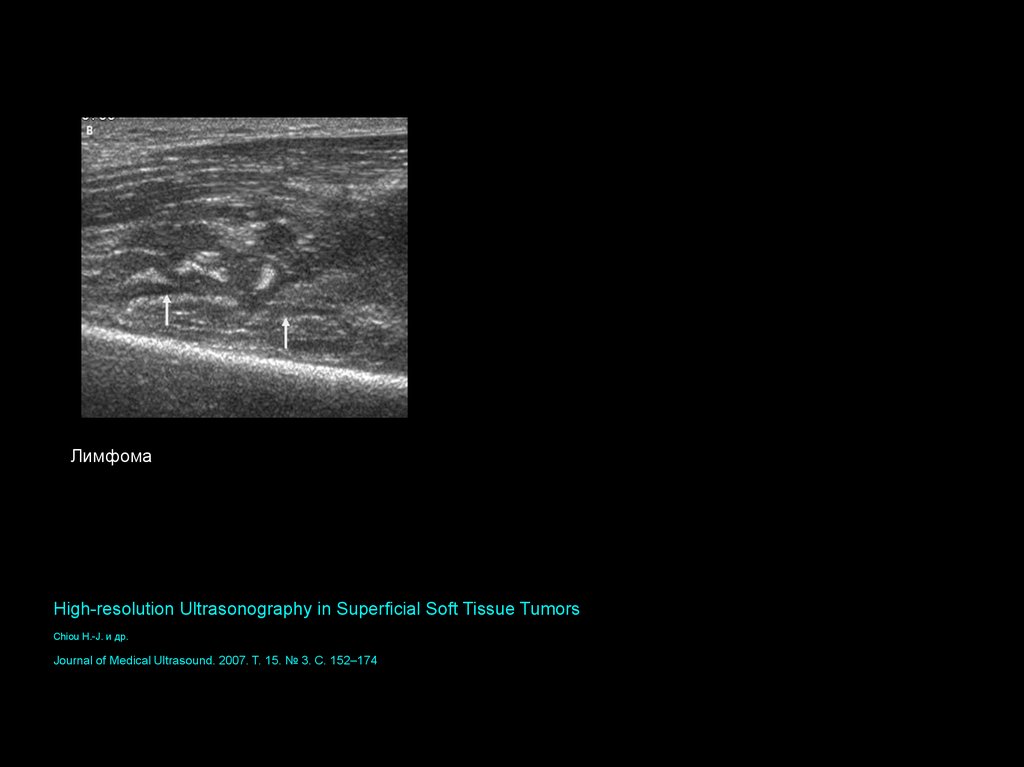
ЛимфомаHigh-resolution Ultrasonography in Superficial Soft Tissue Tumors
Chiou H.-J. и др.
Journal of Medical Ultrasound. 2007. Т. 15. № 3. С. 152–174
83.
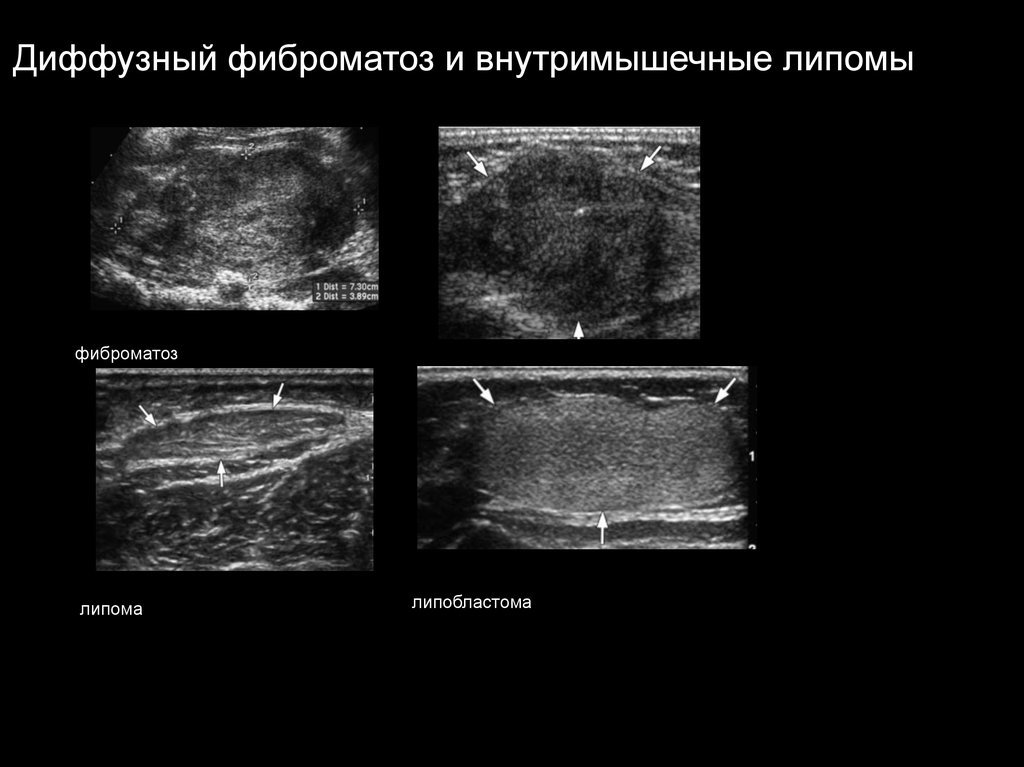
Диффузный фиброматоз и внутримышечные липомыфиброматоз
липома
липобластома
84.
Соноэластография мышцСтепени эластичности мышц
1. Свыше 90% площади мышцы окрашено красным цветом.
2. Зеленое прокрашивание с 25% красных сигналов
3. Преимущественно зеленое прокрашивание
4. Зеленое прокрашивание с 25% синих сигналов
5. Преимущественно синее прокрашивание
Ultrasound elastography in children: Establishing the normal
range of muscle elasticity
Netanel S. Berko & Erin F. FitzGerald & Terry D. Amaral &
Monica Payares & Terry L. Levin
Received: 3 April 2013 /Revised: 13 July 2013 /Accepted: 1 September 2013 /Published online: 9 October 2013
# Springer-Verlag Berlin Heidelberg 2013
85.
Эхоконтрастные препараты в исследовании мышцContrast enhanced ultrasound with second generation contrast agent for the
follow-up of lower-extremity muscle-strain-repairing processes in professional
athletes
E.A. Genovese1 • L. Callegari1 • F. Combi2 • A. Leonardi1 • M.G. Angeretti1 • F. Benazzo3
F. D’Angelo4 • C. Fugazzola1
di Radiologia, 4Clinica Ortopedica e Traumatologica “M. Boni”, Università dell’Insubria – Ospedale di Circolo, Fond. Macchi,
Via Borri 57, I-21100 Varese, Italy
2Responsabile Medico Football Club Internazionale, Milano, Italy
3Clinica Ortopedica e Traumatologica dell’Università, IRCCS Policlinico S. Matteo, Pavia, Italy
Correspondence to: E.A. Genovese, Tel. +39-0332-278967, Fax +39-0332-278510, e-mail: [email protected]
Received: 11 November 2006 / Accepted: 26 December 2006 / Published ondine: 23 July 2007
1Cattedra
86.
Гнойный миозит87.
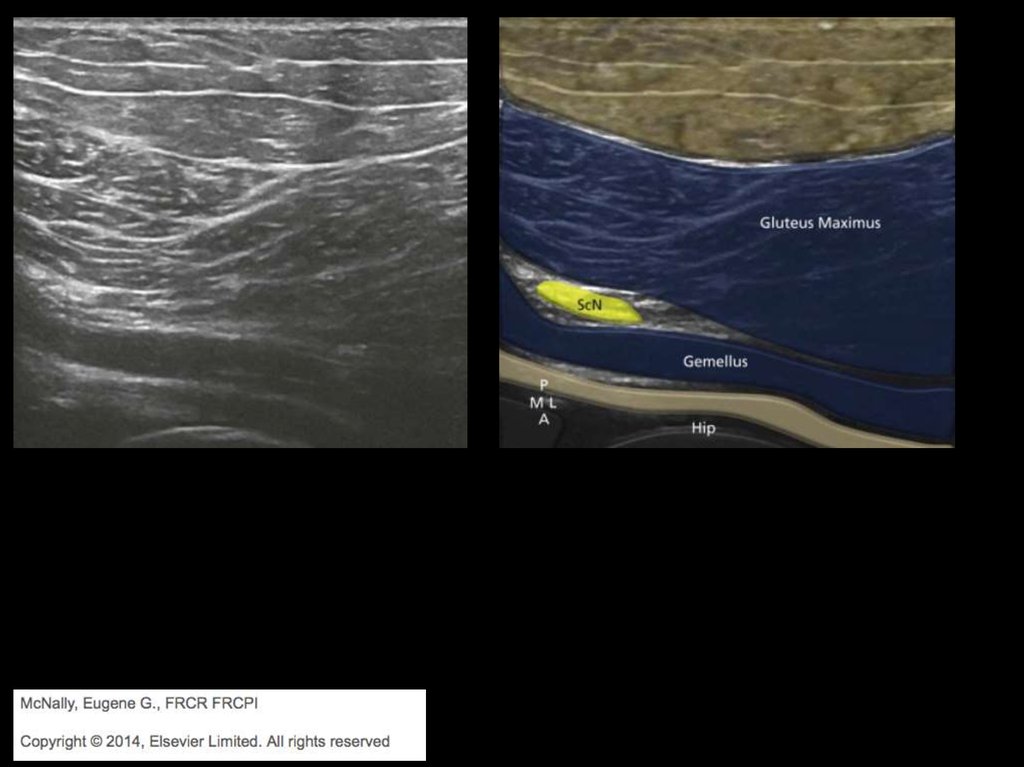
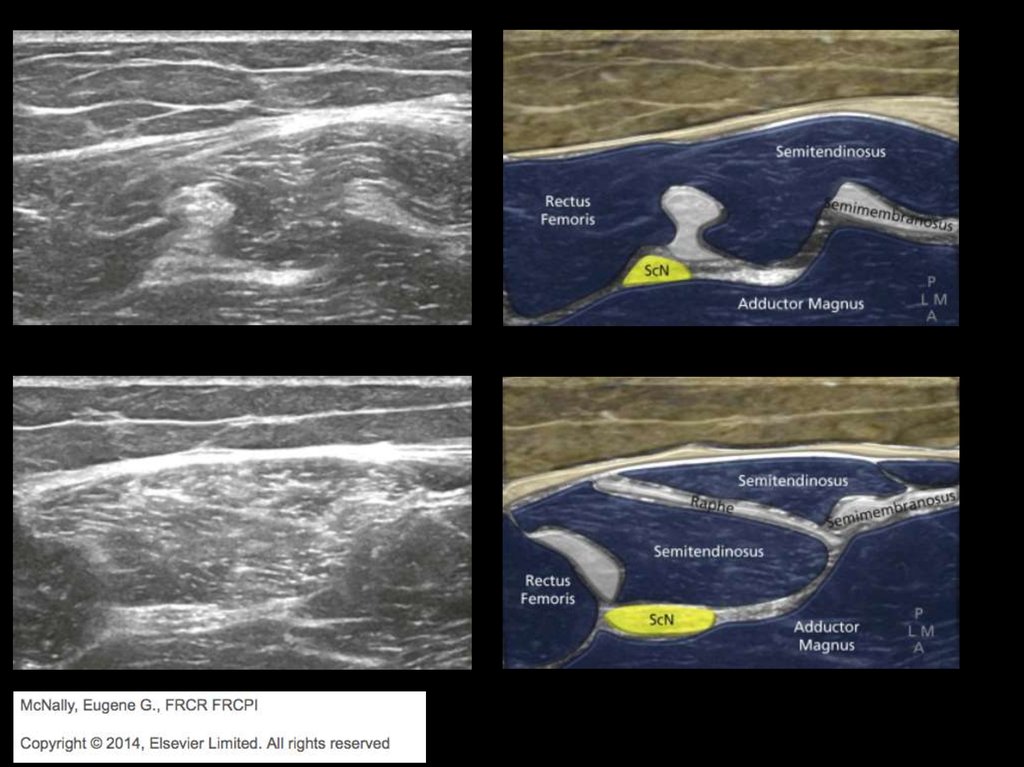
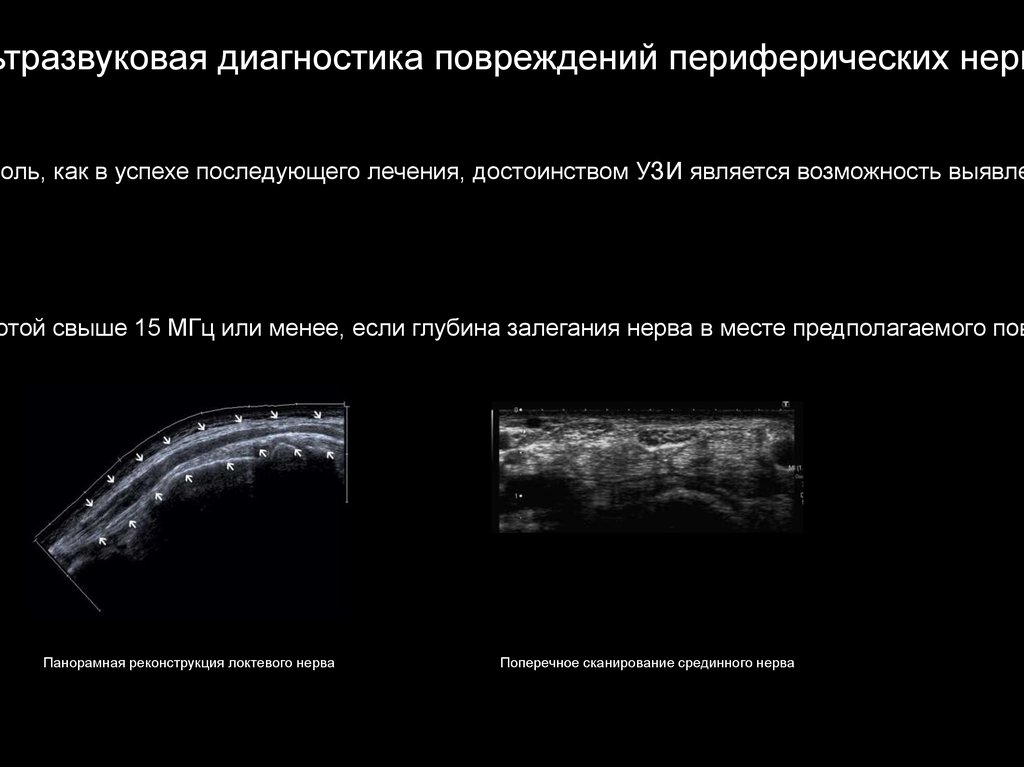
ьтразвуковая диагностика повреждений периферических нервроль, как в успехе последующего лечения, достоинством УЗИ является возможность выявле
отой свыше 15 МГц или менее, если глубина залегания нерва в месте предполагаемого пов
Панорамная реконструкция локтевого нерва
Поперечное сканирование срединного нерва
88.
и иные виды экстраневрального воздействия) проявляются неспецифическими (характерными и для ряда диффузных порТравматическое повреждение (проникающее ранее брюшной полости) ретроперитонеальной части бедренного нерва
Ultrasound in diagnosis of retroperitoneal femoral nerve injury: A case report
Yunxia Huang, Jiaan Zhu*, Fang Liu
Department of Ultrasound, Shanghai Jiaotong University Affiliated Sixth People’s Hospital, Shanghai Institute of
Ultrasound in Medicine, 600 Yishan Rd, Shanghai 200233, China
Received 22 July 2012; accepted 15 November 2012
89.
Ушиб нерваКонтузия мышечно-кожного нерва
2012 International Federation of Clinical
Double site nerve lesion: Ultrasound diagnosed musculocutaneous
involvement in traumatic brachial plexus injury
Neurophysiology. Published by Elsevier Ireland Ltd. All rights reserved.
doi:http://dx.doi.org/10.1016/j.clinph.2012.07.014J.A. Micoulaud-Franchi
⇑
Unité de Neurophysiologie, Psychophysiologie
et Neurophénoménologie (UNPN),
90.
Неврома проксимального участка повреждения: общиймалоберцовый нерв
Неврома дистальной части повреждения:
глубокая ветвь малоберцового нерва
Ultrasound as a useful tool in the diagnosis and management of
traumatic nerve lesions
L. Padua a,b,⇑, A. Di Pasquale c, G. Liotta d,e, G. Granata a, C. Pazzaglia b, C. Erra a, C. Briani f, D. Coraci b,
P. De Franco b, G. Antonini c, C. Martinoli g
91.
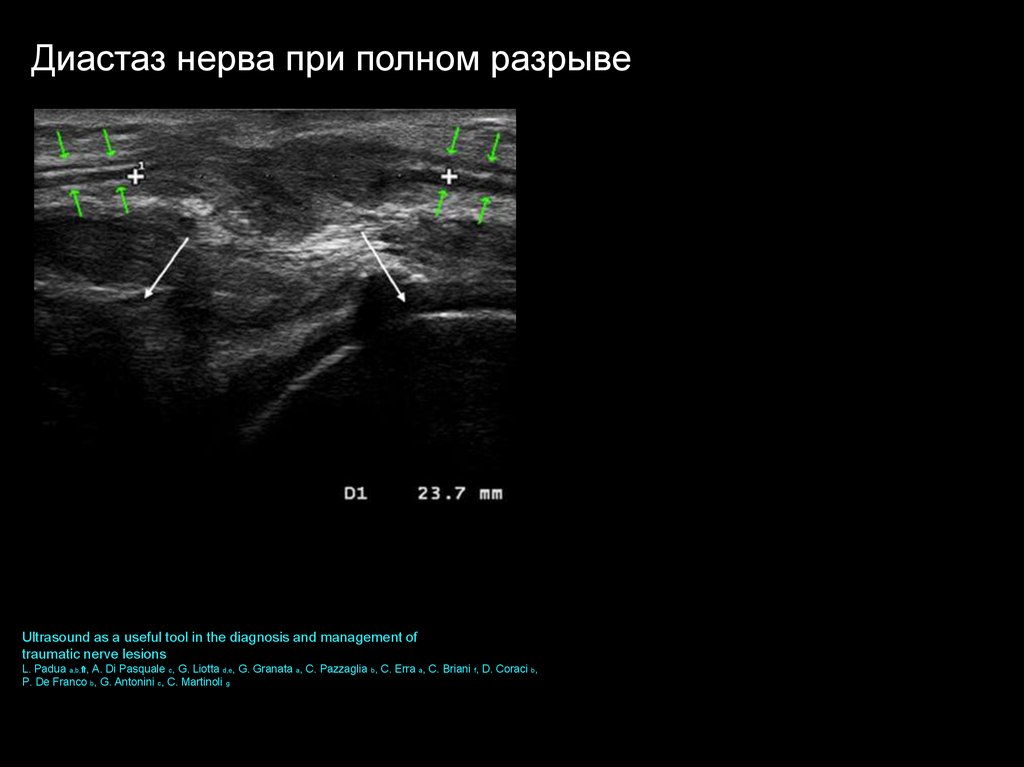
Диастаз нерва при полном разрывеUltrasound as a useful tool in the diagnosis and management of
traumatic nerve lesions
L. Padua a,b,⇑, A. Di Pasquale c, G. Liotta d,e, G. Granata a, C. Pazzaglia b, C. Erra a, C. Briani f, D. Coraci b,
P. De Franco b, G. Antonini c, C. Martinoli g
92.
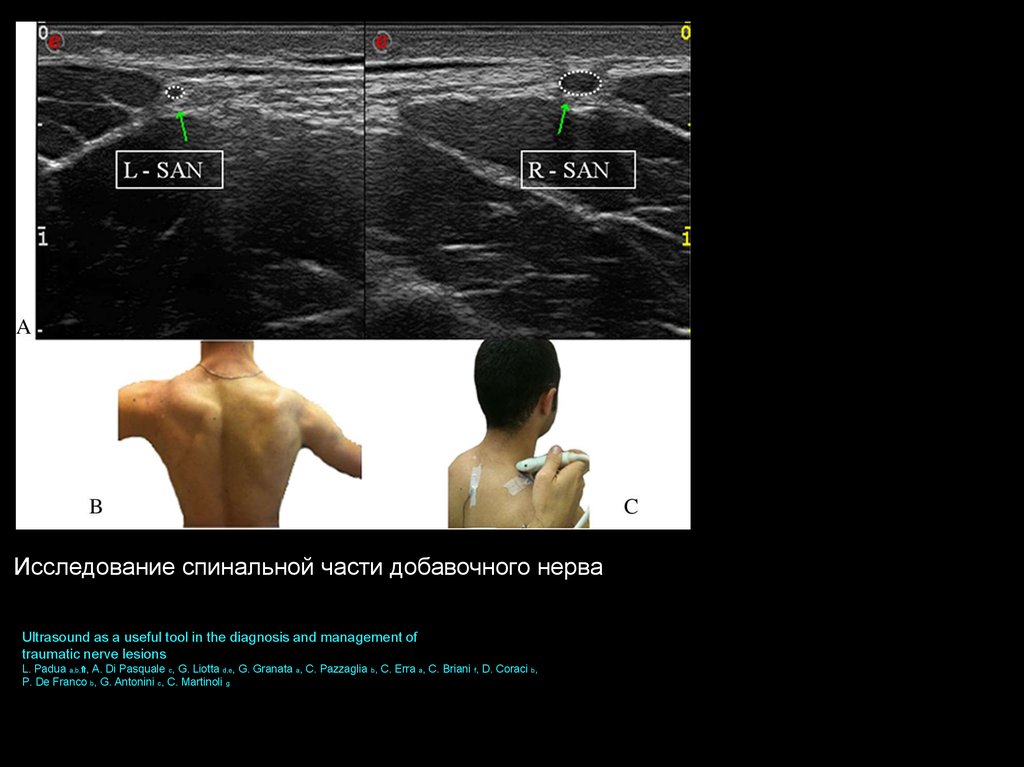
Исследование спинальной части добавочного нерваUltrasound as a useful tool in the diagnosis and management of
traumatic nerve lesions
L. Padua a,b,⇑, A. Di Pasquale c, G. Liotta d,e, G. Granata a, C. Pazzaglia b, C. Erra a, C. Briani f, D. Coraci b,
P. De Franco b, G. Antonini c, C. Martinoli g
93.
труктуры нервов при остеофиброзных туннельных синдромахи изменениями: утолщением на нофе дезорганизации эхоструктуры и снижения эхогенности
Ultrasonography of Peripheral Nerves
Jung Im Suk & Francis O. Walker & Michael S. Cartwright
Published online: 13 January 2013
# Springer Science+Business Media New York 2013
94.
95.
Признаки денервации мышцыДиффузное повышение эхогенности
Снижение объема мышцы
Спонтанные фасцикуляции
96.
Атрофия мышц при денервацииHu C.-F. и др. Quantification of skeletal muscle fibrosis at different healing stages using sonography: a morphologic and histologic study in an animal model // J Ultrasound Med. 2012. Т. 31. № 1. С. 43–48.
97.
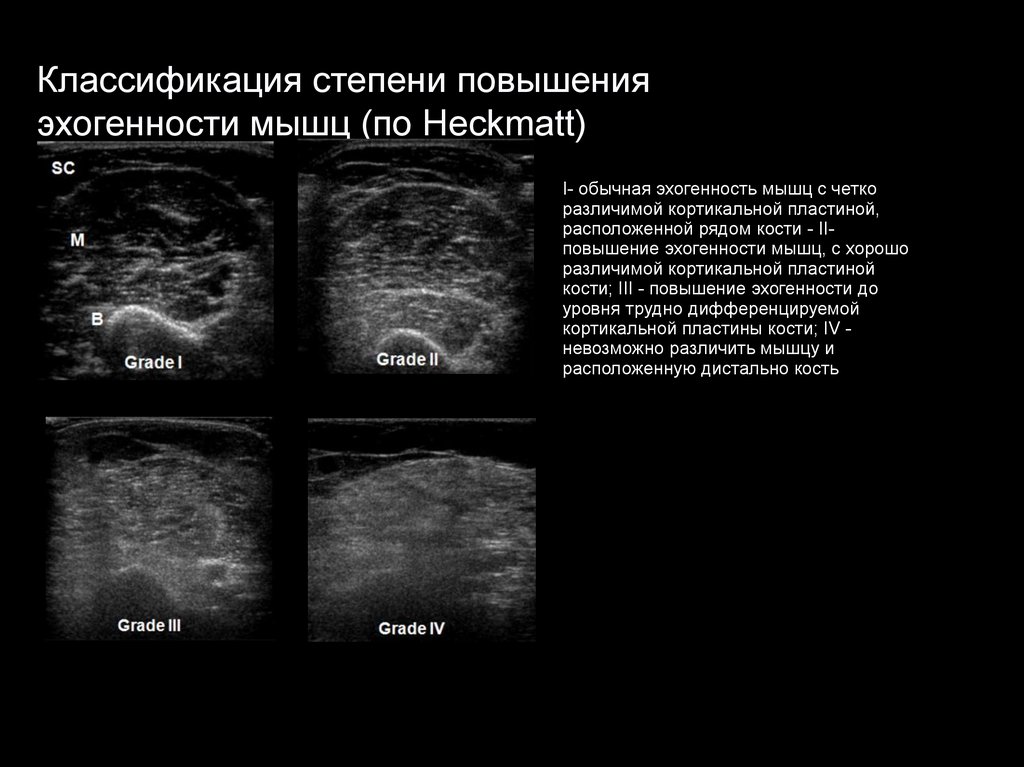
Классификация степени повышенияэхогенности мышц (по Heckmatt)
I- обычная эхогенность мышц с четко
различимой кортикальной пластиной,
расположенной рядом кости - IIповышение эхогенности мышц, с хорошо
различимой кортикальной пластиной
кости; III - повышение эхогенности до
уровня трудно дифференцируемой
кортикальной пластины кости; IV невозможно различить мышцу и
расположенную дистально кость
98.
Регистрация спонтанных фасцикуляцийСерия произвольных сокращений
Норма
Спонтанная фасцикуляция
Тремор
99.
При этом метод оказался чувствительнее в сравнении сэлектромиографией, например, при исследовании двуглавой
мышцы плеча фасцикуляции выявлены в 88% случаев при
УЗИ и в 60% при ЭМГ; при исследовании передней
большеберцовой мышцы, соответственно в 83% , против 45% .
sonographic detection of fasciculations markedly increases diagnostic sensitivity of ALS.
S, Noto Y, Shibuya K, Isose S, Sekiguchi Y, Nasu S, Kuwabara S - Neurology - Oct 2011; 77(16); 1532-7
100.
101.
Благодарю за внимание! Приятного лета!Адрес кафедры: 194100, Россия, Санкт-Петербург
Литовская ул., 2.
Электронная почта: [email protected]


















































 Медицина
Медицина