Похожие презентации:
Шоки
1. ШОКИ
ОКИШОКИ
Преподаватель
Пиковская Любава Михайловна
2. ШОК
патологический процесс, сопровождающийся островозникающей несостоятельностью
кровообращения с критическим расстройством
тканевой перфузии, ведущей к дефициту кислорода
в тканях, повреждению клеток и нарушению
функции органов.
срыв компенсаторных реакций организма, вследствие
чрезмерных воздействий на систему гомеостаза.
3. «Shock» – удар, потрясение
Термин «шок» ввел французский врач Ле Дран (Le Dran) –консультант армии Людовика XV в начале XVI столетия. Он не
только описал основные черты травматического шока, но и
предложил простейшие методы лечения шока (согревание, покой
больного, спиртные напитки, опий)
В России уже в 1834 г. П. Савенко правильно оценил состояние
шока как тяжелое поражение нервной системы и указал, что при
сильных и распространенных ожогах, «убивающих» больного,
«вместилище болезненного раздражения есть общее чувствилище»,
т. е. мозг.
Впервые в мире правильно понял патогенез шока Н. И. Пирогов,
классически описав его и наметив методы профилактики и лечения.
Он отличал шок эректильный от торпидного, видел разницу между
шоком и коллапсом.
4. Коллапс
- быстрое снижение артериального давления в связи свнезапной сердечной слабостью или уменьшением
тонуса сосудистой стенки.
При коллапсе отсутствуют выраженные
нарушения органах и тканях.
5. Классификация шока
Механизм развитияЦиркуляторные
нарушения
Снижение
ОЦК
Гиповолемический
шок
Уменьшение
производительности
сердца
Кардиогенный
шок
Нарушение сосудистой
регуляции
Дистрибутивный
(перераспределительный,
вазоплегический)
Токсико-септический
Анафилактический
Спинальный
Снижение УОС по
внесердечной причине
- компрессия сердца или
сосудов средостения,
- обструкции легочной
артерии или аорты
Обструктивный
Смешанный
-гормональные кризы,
- отравления и пр.
Клинические формы
Геморрагический
Травматический
Ожоговый
Алиментарный
Кардиогенный
Аритмогенный
6. ТРАВМАТИЧЕСКИЙ ШОК
7. Травматический шок
Типовой фазово развивающийся патологический процесс,характеризующийся несогласованными изменениями в
обмене веществ и его циркуляторном обеспечении,
неодинаковыми в разных органах, возникающие
вследствие нарушений нейрогуморальной регуляции,
вызванными чрезмерными воздействиями.
8.
Иными словами,основу травматического шока
составляет неспособность системы
гемодинамики обеспечить адекватную
доставку кислорода тканям
9. К факторам, способствующим развитию шока относятся:
наличие травмыповторное, даже незначительное кровотечение
позднее оказание медицинской помощи
плохая иммобилизация или ее отсутствие
грубая эвакуация
повторная травма при перевязках
переохлаждение, перегревание
токсемия ишемического или бактериального
происхождения.
10. Патогенез травматического шока
11.
Быстрая и массивнаякрово- или плазмопотеря
Резкое уменьшение
ОЦК и плазмы
Падает
артериальное давление
Снижение
Ударного объёма сердца
Ухудшение снабжения
тканей кислородом и
питательными веществами
Активация барорецепторов
дуги аорты и
рецепторов сердца
Развивается
тканевая гипоксия
Увеличение ЧСС
Развивается
Метаболический ацидоз
и интоксикация
(Единственный
Компенсаторный механизм
При шоке!!!)
12.
Выброс в кровьразличных
сосудосуживающих веществ
Спазм
периферических
сосудов
Централизация кровообращения
(головной мозг, сердце, лёгкие)
Повышение
свёртываемости
крови
Окклюзия сосудов
крошечными тромбами
“Обкрадывание”
периферического кровоснабжение
(кожа, мышцы,
органы брюшной полости)
Метаболический ацидоз
и интоксикация
развитие
«ДВС – синдром»
13. Клиническая классификация
I степеньII степень
III степень
IV степень
предагональное состояние
агональное состояние
клиническая смерть
14. Показатели гемодинамики в зависимости от степени тяжести шока
НормаСистолическое АД
Частота сердечных сокращений
120
80
15. Показатели гемодинамики в зависимости от степени тяжести шока
Систолическое АДЧастота сердечных сокращений
Норма
I степень
II степень
III степень
120
80
100
80
< 80
16. Показатели гемодинамики в зависимости от степени тяжести шока
Систолическое АДЧастота сердечных сокращений
Норма
I степень
II степень
III степень
120
80
100
100
80
120
< 80
> 120
17.
ПоказателиСтепени травматического шока
1
2
3
4
Сознание
Сохранено,
нет желания
общаться
Сохранено,
заторможенность
Спутанное
Отсутствует
Кожа и
слизистые
Несколько
бледны
Холодная, бледная
С землистым
оттенком, покрытая
липким потом
С землистым
оттенком, покрытая
липким потом
Зрачок
Реагирует на
свет
Слабо реагирует
на свет
Не реагирует
Не реагирует
Пульс
Ритмичный до
100 уд./мин
120 уд./мин,
слабого
наполнения
Частый, нитевидный
130-140 уд./мин
На магистральных
сосудах не
определяется
Систолическое
АД
100-90
90-80
75-70 и ниже
Ниже 30
Диастолическое
АД
Около 60
60-50
30 и ниже
Не определяется
20-22 в 1 мин
Дыхание частое,
ослабленное
Дыхание
поверхностное,
ослабленное, частое
Патологическое
или отсутствует
ЧДД
18.
ОЦК взрослого мужчины составляет 70 мл/кг,женщины – 60-65 мл/кг
Например: ОЦК мужчины средних лет с массой тела 70
кг составляет 5000 мл.
Оценка дефицита ОЦК по шоковому индексу
Шоковый
индекс
Величина кровопотери (% от ОЦК)
Степень
шока
До 1
До 20
1
1,1 – 1,7
20-40
2
1,8 и выше
Больше 40
3
Индекс Альговера – Грубера (шоковый индекс) – отношение частоты
пульса за 1 минуту к величине систолического давления (60/120 = 0,5)
19. Классификация кровопотерь (по P.L. Marino, 1998, США)
Класс1
2
3
4
Клинические симптомы
Ортостатическая тахикардия
Ортостатическая гипотензия
Артериальная гипотензия в положении
лежа на спине, олигурия
Нарушение сознания, коллапс
Объем
кровопотери
(в % ОЦК)
15
20-25
30-40
Более 40
20.
Патологические последствия кровопотериопределяются не только ее количеством, но и
скоростью кровотечения
При высоком темпе кровотечения
жизнеугрожающая гиповолемия
возникает при утрате 30% ОЦК
21. Травматический шок
Балл шокогенности*1 балл – множественные односторонние переломы костей лицевого скелета;
единичные односторонние переломы ребер; перелом ключицы; перелом
лопатки; перелом грудины; закрытый перелом костей предплечья;
открытый перелом, размозжение, отрыв кисти; закрытый перелом костей
стопы.
2 балла – перелом позвоночника в пределах одного сегмента; открытый перелом
обеих костей предплечья, отрыв предплечья; открытый перелом,
размозжение, отрыв стопы.
3 балла – закрытый перелом плеча; закрытый перелом костей голени.
4 балла – множественные односторонние переломы ребер.
5 баллов – открытый перелом, отрыв плеча; закрытый перелом бедренной кости;
открытый перелом обеих костей голени, отрыв голени.
6 баллов – травма груди с повреждением органов грудной клетки,
гемопневмоторакс; множественные односторонние переломы костей таза.
7 баллов – открытый оскольчатый перелом бедра, отрыв бедра.
12 балов – травма живота с повреждением внутренних органов.
Шок I степени: = 5-10 баллов
Шок II степени: = 11-15 баллов
Шок III степени: 15 баллов
* - ФГУ «Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова, 2009г.
22.
Клинические симптомыфаз развития
Эректильная фаза
• Длится 10 – 15 минут
• Психо – моторное возбуждение
• Повышение рефлекторной
возбудимости
• Нормо- или гипертензия
• Тахикардия
• Усиление дыхания
• Кожа бледная
• Зрачки расширены
Торпидная фаза
• Угнетение сознания
• Гиподинамия
• Гипорефлексия
• Снижение АД
• Тахикардия
• Кожа бледная, влажная
23.
Правила “золотого часа”Для тяжелобольных и пострадавших временной фактор имеет огромное
значение
Если пострадавший доставляется в операционную в течение первого
часа после получения травмы, то достигается самый высокий уровень
выживаемости
“Золотой час” начинается с момента получения травмы, а не с момента,
когда Вы начинаете оказывать помощь
Любые действия на месте происшествия должны носить
жизнеспасающий характер, поскольку Вы можете потерять минуты
“золотого часа” больного
Судьба больного во многом зависит от оперативности и мастерства
Ваших действий, поскольку Вы первый, кто оказывает ему медицинскую
помощь
Вы сможете обеспечить максимальные шансы больного на выживание,
если будете оказывать помощь согласно заранее продуманной тактике и
последовательности действий
24. Правила “золотого часа”
Комплекс лечебныхмероприятий
Остановка кровотечения
Устранения дефицита ОЦК
Анестезия и аналгезия
Транспортная иммобилизация
Коррекция нарушения газообмена
25. Комплекс лечебных мероприятий
Остановка кровотеченияПальцевое прижатие
Давящая повязка
Кровоостанавливающий зажим
Кровоостанавливающий жгут
26. Остановка кровотечения
Устранения дефицита ОЦКОдин из ведущих компонентов интенсивной терапии, проведение которой
необходимо как можно раньше, на месте происшествия и при
транспортировке.
Струйная инфузия 800-1000 мл
солевых растворов
(мафусол, ацесоль и др.)
АД > 80-90
Медленное капельное
введение кристаллоидов
АД < 80-90
Струйная инфузия коллоидных
растворов полиглюкин
(не более 800 мл),
гидроксиэтилкрахмал, препаратов
желатины
Шок II-III
Преднизолон до 250 мг
АД < 70
200 мг дофамина на
400 мл кристаллоидного р-ра со
скоростью 8 -10
капель в 1 мин
(до уровня АД 80-90)
27. Устранения дефицита ОЦК
Анестезия и аналгезияНаилучшим методом анестезиологической защиты на
догоспитальном этапе считается атаралгезия. (Основано на
сочетании транквилизирующих и анальгетических средств.)
Аналгезия с помощью закиси азота и кислорода
28. Анестезия и аналгезия
АтаралгезияТранквилизатор
Анальгетик
Налбуфин 2% - 1 мл
Диазепам
(Седуксен, Сибазон,
Реланиум)
0,5% - 2 - 4 мл
Трамал (Трамадол) 5% - 2 мл
Промедол 1% - 1 мл
Фентанил 0,005% - 2 мл
Все препараты вводятся раздельно, на разведении, внутривенно медленно
Возможно дробное введение наркотических анальгетиков
29. Атаралгезия
Транспортная иммобилизацияПоказания к
транспортной
иммобилизации
Виды транспортной
иммобилизации
Обширные повреждения
мягких тканей
Стандартные транспортные
шины (Крамера, Дитерихса)
Повреждение магистральных
сосудов и нервов
Вакуумные и пневматические
шины
Переломы костей
Шейные воротники Шанца
Вывихи суставов
Щит с набором ремней
Иммобилизацию проводят только после осуществления обезболивания!!!
30. Транспортная иммобилизация
Коррекция нарушениягазообмена
При кровопотере любой степени тяжести показана
ингаляция 50% кислородо-воздушной смесью.
При необходимости
Применение воздуховода
Выполнение интубации трахеи
Выполнение коникотомии
31. Коррекция нарушения газообмена
Аналгезия с помощьюзакиси азота и кислорода
Необходима вентиляция 100% кислородом 2-3 минуты
Лечебный наркоз: ингаляция закиси азота и кислорода в
соотношении 2:1 или 3:1 в течении 10 – 15 минут
(поддерживающая доза 1:1 или 2:1). (Противопоказания:
деформация костей лица, невозможность наложения маски)
При окончании наркоза ОБЯЗАТЕЛЬНА
денитрогенизация: проводится путём вентиляции лёгких
100% кислородом в течение 3 – 5 минут
32. Аналгезия с помощью закиси азота и кислорода
ОЖОГОВЫЙ ШОК33. ОЖОГОВЫЙ ШОК
Патогенезожогового шока
Травматическое воздействие на организм, болевая импульсация,
нарушение координирующей роли нервной системы.
Нарушение микроциркуляции, повышение проницаемости капилляров,
выход плазмы крови из сосудистого русла
Активация протеолитических ферментов, всасывание продуктов распада
Гемоконцентрация, снижение ОЦК
Снижение АД
Ухудшается снабжение тканей кислородом
и питательными веществами
Развивается
тканевая гипоксия
Развивается
Метаболический ацидоз и интоксикация
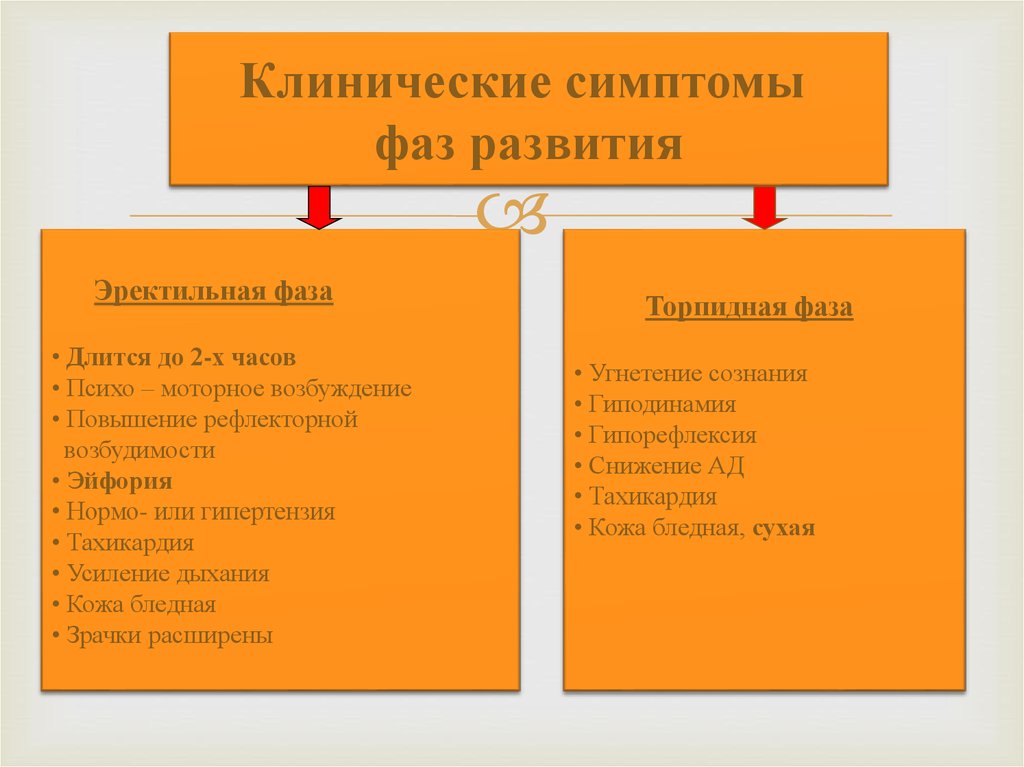
34.
Клинические симптомыфаз развития
Эректильная фаза
• Длится до 2-х часов
• Психо – моторное возбуждение
• Повышение рефлекторной
возбудимости
• Эйфория
• Нормо- или гипертензия
• Тахикардия
• Усиление дыхания
• Кожа бледная
• Зрачки расширены
Торпидная фаза
• Угнетение сознания
• Гиподинамия
• Гипорефлексия
• Снижение АД
• Тахикардия
• Кожа бледная, сухая
35.
Клиническая классификацияЛегкий ожоговый шок возникает при площади глубокого ожога от 10% до 20%
поверхности тела (индекс Франка 30-70) кожные покровы бледные, иногда
отмечаются озноб, умеренная жажда. Тошнота и рвота бывают редко. Сознание
ясное, порой кратковременное возбуждение. Пульс 120 уд/мин. Систолическое
давление удерживается на нормальных цифрах.
Тяжелый ожоговый шок развивается при площади глубокого поражения кожи 21 40% поверхности тела (индекс Франка 71-130). В первые часы характерны
кратковременное психомоторное возбуждение, сменяющееся заторможенностью,
частая тошнота и рвота. Кожа и видимые слизистые оболочки бледные, сухие.
Нередко наблюдаются акроцианоз, значительная тахикардия (пульс 110 уд/мин).
Артериальное давление лабильно. Максимальные цифры систолического давления
составляют 100 мм рт.ст.
Крайне тяжелый ожоговый шок наблюдается при глубоких ожогах, превышающих
40% поверхности тела (индекс Франка свыше 130), и характеризуется тяжелыми
нарушениями. Кратковременное возбуждение сменяется заторможенностью,
апатией. Сознание обычно сохранено, но может быть и спутанным. Кожные покровы
бледные, синюшные, часто с землистым оттенком, холодные на ощупь. Выражены
озноб, сильная жажда. Характерны тошнота и повторная рвота. Рвотные массы
иногда имеют вид "кофейной гущи".
36. Клиническая классификация
Комплекс лечебныхмероприятий
Прекращение воздействия повреждающего
фактора
Анестезия и аналгезия
Коррекция нарушения газообмена
Устранения дефицита ОЦК
Симптоматическая терапия
37. Комплекс лечебных мероприятий
Прекращение воздействия повреждающегофактора
Термический ожог - провести охлаждение
обожжённой поверхности (холодная вода) в течение 20 мин.
Химический ожог - обмывание поражённого
участка проточной водой в течение не менее 30 мин. (Исключения
- химические ожоги негашёной известью и органическими
соединениями алюминия)
38. Прекращение воздействия повреждающего фактора
АтаралгезияТранквилизатор
Анальгетик
Налбуфин 2% - 1 мл
Диазепам
(Седуксен, Сибазон,
Реланиум)
0,5% - 2 - 4 мл
Трамал (Трамадол) 5% - 2 мл
Промедол 1% - 1 мл
Фентанил 0,005% - 2 мл
Все препараты вводятся раздельно, на разведении, внутривенно медленно
Возможно дробное введение наркотических анальгетиков
39. Атаралгезия
Коррекция нарушениягазообмена
При ожогах любой степени тяжести показана ингаляция
50% кислородо-воздушной смесью (возможно отравление
угарным газом)
При необходимости (ожог ВДП)
Применение воздуховода
Выполнение интубации трахеи
Выполнение коникотомии
40. Коррекция нарушения газообмена
Аналгезия с помощьюзакиси азота и кислорода
Необходима вентиляция 100% кислородом 2-3 минуты
Лечебный наркоз: ингаляция закиси азота и кислорода в
соотношении 2:1 или 3:1 в течении 10 – 15 минут
(поддерживающая доза 1:1 или 2:1). (Противопоказания:
деформация костей лица, невозможность наложения маски)
При окончании наркоза ОБЯЗАТЕЛЬНА
денитрогенизация: проводится путём вентиляции лёгких
100% кислородом в течение 3 – 5 минут
41. Аналгезия с помощью закиси азота и кислорода
Устранение дефицита ОЦКРасчёт объёма инфузии (первые сутки):
1,5 мл. · кг. массы тела · % поверхности ожога
(кристаллоидов)
+
0,5 мл. · кг. массы тела · % поверхности ожога
(коллоидов)
+
2000 мл. глюкозы
42. Устранение дефицита ОЦК
В первые 6-8 ч лечения объем вливаемых жидкостей рассчитывают поправилу «двойного нуля» - прибавляют к площади ожога, выраженной в
процентах, два нуля; не менее половины полученного объема составляют
кристаллоиды.
Например, при ожоговом шоке с поражением 20% поверхности тела нужно
перелить 2000 мл жидкости.
500 мл
Реополиглюкин
500 мл
5% р-ра глюкозы
500 мл
Полиглюкин
500 мл
Физиологического р-ра
За первый час после травмы объем инфузии должен составлять
не менее 1000 мл
43. Устранение дефицита ОЦК
Симптоматическая терапияДля купирования тошноты, рвоты - 0,5 мл 0,1% р-ра
атропина, метоклопрамид 0,5% 2 мл.
Для коррекции гипотонии, отека ВДП – внутривенно
преднизолон в дозе 30-150мг.
С целью коррекции полиорганной недостаточности –
витамины: по 1 мл тиамина, пиридоксина, аскорбиновой
кислоты.
Профилактика и лечение комбинированных поражений
(отравление угарным газом) – ацизол
1 мл
внутримышечно.
При отеке ВДП – 10 мл 2,4% р-ра эуфиллина в/в.
44. Симптоматическая терапия
Анафилактический шок45. Анафилактический шок
- аллергическая реакциейнемедленного типа, связанная с присутствием в
организме циркулирующих антител, способных
фиксироваться на различных тканях и
обусловливающих тем самым их сенсибилизацию к
специфическому антигену.
46.
Основные причиныанафилаксии
Введение медикаментов (антибиотики, сыворотки,
вакцины, НПВС, сульфаниламидные препараты и др.)
Пищевая аллергия
Укусы животных и насекомых
47. Основные причины анафилаксии
Патогенезанафилактического шока
48. Патогенез анафилактического шока
Попадание аллергена в организмВыброс гистамина (серотонина, кининов, тромбоксана, простагландинов)
Спазм гладкой мускулатуры бронхов, нарушение микроциркуляции,
повышение проницаемости капилляров
Снижение венозного возврата, ударного объёма сердца, ОПС сосудов
Снижение АД
Ухудшается снабжение тканей кислородом
и питательными веществами
Развивается
тканевая гипоксия
Развивается
Метаболический ацидоз и интоксикация
49.
Формы и вариантыанафилактического шока
Молниеносная (коллаптоидная)
Немедленная
Кожный вариант
Церебральный вариант
Астмоидный вариант
Кардиогенный (коронарный) вариант
Абдоминальный вариант
Замедленная
50. Формы и варианты анафилактического шока
Молниеносная(коллаптоидная) форма
Развивается в течение 10 минут
Предвестники (могут отсутствовать)
Жар, покраснение кожи, зуд;
Пульсация в голове;
Чувство страха;
Дурнота, тошнота.
Клиника
Нарастающая бледность, цианоз
Тахикардия
Нитевидный пульс, резкое снижение АД
51. Молниеносная (коллаптоидная) форма
Немедленная форма• Кожный вариант – нарастающий кожный зуд, покраснение
кожи, появление элементов крапивницы
• Церебральный вариант – сильная головная боль, тошнота,
нарушение зрения, гиперестезия, парестезия, потеря
сознания, судороги
• Астмоидный вариант – доминирует удушье
• Кардиогенный вариант – боли за грудиной
• Абдоминальный вариант – вздутие живота, боль, рвота.
52. Немедленная форма
Замедленная формаДлительный предколлаптоидный период (несколько
часов)
Сочетание клинических вариантов (кожный,
церебральный, астмоидный, кардиогенный,
абдоминальный)
Наличие поражения органов мишеней, через 1 – 3
недели
53. Замедленная форма
Терапия анафилактического шокаПрекращение
поступления аллергена
• Наложение жгута выше
места инъекции (укуса) –
ослаблять 10’ через 10’
• Холод к месту инъекции
(укуса)
• Обкалывание и
инфильтрация места
инъекции (укуса)
Противошоковые
мероприятия
• Больного уложить (голова
ниже уровня ног, повернута
в сторону, снять зубные
протезы)
• Обеспечить в/в доступ и
начать инфузию
(физ р-р > 1 л)
Срочная госпитализация
готовность к ИВЛ и реанимации
Противоаллергическая
терапия
• Адреналин 0,1% - 1 мл в/м,
в/в при необходимости
повторить через 5-20 минут
• Преднизолон 90 – 150 мг в/в
струйно
Симптоматическая терапия
• При сохраняющейся
гипотонии, только после
восполнения ОЦК,
вазопрессоры (дофамин)
• При бронхоспазме
β2-агонисты (сальбутамол)
• При брадикардии возможно
0,5 мл атропина п/к
54. Терапия анафилактического шока
КАРДИОГЕННЫЙ ШОК55. КАРДИОГЕННЫЙ ШОК
Кардиогенный шок– состояние
системной гипоперфузии тканей
вследствие неспособности
сердечной мышцы обеспечивать
выброс, адекватный потребностям
организма.
56.
Этиологиянарушение сократительной способности левого желудочка (при
инфаркте миокарда, миокардитах, кардиопатиях, токсическом
поражении сердца)
нарушение внутрисердечной гемодинамики из-за механических
причин (разрыв клапанов, хорд, папиллярных мышц,
межжелудочковой перегородки; пороки сердца, шаровидный
тромб предсердий, опухоли сердца)
вследствие невозможности адекватного наполнения камер
сердца в период диастолы из-за тампонады сердца
кардиогенный шок при тромбоэмболии легочной артерии
57. Этиология
Диагноз ″кардиогенный шок″ ставитсяпри наличии гипотензии в случае
кардиальной патологии
(систолическое
артериальное давление ниже 90 мм Hg
или на 30 мм Hg ниже базального
уровня) и признаков тканевой
гипоперфузии, таких как олигурия,
цианоз, похолодание конечностей,
изменения уровня сознания.
58.
ПатогенезГипотензия, развивающаяся из-за некроза значительной массы
миокарда, может привести к гипоперфузии оставшегося
жизнеспособным миокарда и ещё большему ухудшению функций
желудочков. Для развития кардиогенного шока достаточна потеря
40% мышечной массы левого желудочка. Такие компенсаторные
механизмы, как активация вегетативной нервной системы и
ангиотензин-альдостероновой системы, способствуют увеличению
частоты сердечных сокращений, рефлекторной вазоконстрикции,
задержке Na+ и воды, повышая таким образом потребление
кислорода миокардом. Сохранение малого сердечного выброса
сопровождается нарастанием гипоксии, накоплением метаболитов,
ацидозом и повреждением сосудистого эндотелия и клеток.
59. Патогенез
Клиническая картинаКлиническая картина при кардиогенном шоке типична:
заострённые черты лица, серовато-бледные, иногда с цианотичным
оттенком, холодные, покрытые липким потом кожные покровы;
адинамия; пациент практически не реагирует на окружающее.
Пульс частый, нитевидный, иногда не прощупывается.
Артериальное давление нередко ниже 90 мм Hg, но у пациентов с
исходной артериальной гипертензией симптомы шока могут
проявляться и при нормальных цифрах систолического
артериального давления (95—120 мм Hg). Пульсовое давление
20—25 мм Hg и ниже. Симптомом, опасным в прогностическом
отношении, является олигурия (анурия) до 20 мл/час и менее. К
признакам шока относится метаболический ацидоз.
60. Клиническая картина
Исходя из особенностей возникновения шока, егоклинической картины и эффективности лечения, выделяются
следующие его формы:
рефлекторный
истинный кардиогенный
аритмогенный
61.
Рефлекторныйкардиогенный шок
Развитие этой формы шока обусловлено
рефлекторными изменениями и выраженным
болевым синдромом, вызывающими нарушение
регуляции сосудистого тонуса с последующим
депонированием крови в сосудах вследствие
системной вазодилятации, что приводит к
уменьшению венозного притока к сердцу
(венозный возврат, преднагрузка).
62. Рефлекторный кардиогенный шок
Истинный кардиогенныйшок
В развитии этой формы шока основное значение
приобретает резкое падение пропульсивной
(сократительной) функции левого желудочка.
Уменьшение минутного объёма сердца не
компенсируется повышением общего периферического
сопротивления сосудов, что приводит к снижению
артериального давления. Систолическое артериальное
давление ниже 90 мм Hg, у пациентов с артериальной
гипертензией ниже 100 мм Hg. Возникают глубокие
нарушения кровообращения во всех органах и тканях,
развиваются олигурия, анурия.
63. Истинный кардиогенный шок
Аритмогенный шокВ этих случаях отмечается чёткая
связь падения
артериального давления и появления периферических
симптомов шока с нарушениями ритма и проводимости. При
восстановлении сердечного ритма, как правило, исчезают и
признаки шока. Первостепенная задача лечения –
восстановление нормальной частоты желудочковых
сокращений.
64. Аритмогенный шок
ЛечениеОсновная цель лечения – поддержание сердечного
выброса на уровне, обеспечивающем основные
потребности организма, и снижение риска потерь
ишемизированного миокарда
65. Лечение
Основные поддерживающие мероприятия(обезболивание, искусственная оксигенация и (или)
вентиляция, седация, коррекция метаболического
ацидоза и (или) гиповолемии), купирование
болевого синдрома. Так как интенсивный болевой
синдром, возникающий при инфаркте миокарда,
является одной из причин снижения артериального
давления, нужно принять все меры для его быстрого
и полного купирования.
66. Лечение
АналгезияSol. Fentanyli 0,005%-2 ml
Sol. Morphini hydrochloridi 1 %
- 1 ml
67. Аналгезия
Усиление инотропнойфункции миокарда
Если после устранения болевого синдрома и
нормализации частоты сокращения желудочков
артериальное давление не стабилизируется, то это
свидетельствует о развитии истинного кардиогенного
шока. В этой ситуации нужно повысить сократительную
активность левого желудочка, стимулируя оставшийся
жизнеспособным миокард. Для этого используют
симпатомиметические амины: допамин (дофамин) и
добутамин (добутрекс), избирательно действующие на
бета-1-адренорецепторы сердца. Дофамин вводят
внутривенно капельно.
68. Усиление инотропной функции миокарда
ДофаминSol. Dofamini 0,5% - 5,0
200 мг (1 ампулу) препарата разводят в 250-500 мл 5
% раствора глюкозы. Дозу в каждом конкретном
случае подбирают опытным путем в зависимости от
динамики артериального давления. Обычно
начинают с 2-5 мкг/кг в 1 мин (5-10 капель в 1 мин),
постепенно увеличивая скорость введения до
стабилизации систолического артериального
давления на уровне 100-110 мм рт.ст.
69. Дофамин
Неспецифическиепротивошоковые
мероприятия
Инотропная поддержка (см.выше)
гепарин - по 10 000 ЕД внутривенно струйно;
натрия гидрокарбонат - по 100-120 мл 7,5% раствора при
ацидозе;
реополиглюкин - 200-400 мл, если введение больших количеств
жидкости не противопоказано (например, при сочетании шока с
отеком легких); кроме того, проводят ингаляции кислорода
Противопоказано введение
бета-блокаторов.





































































 Медицина
Медицина








