Похожие презентации:
Внутриутробные инфекции у новорожденных детей
1. Внутриутробные инфекции у новорожденных детей
Доцент кафедрыгоспитальной
педиатрии к.м.н.
Т.Е. Рогалёва
2. Эпидемиология
Истиннаячастота ВУИ не установлена
По данным Минздравсоцразвития РФ –
2,3% у новорожденных
Диагноз «Внутриутробное
инфицирование» не существует!!!
Термин «инфицирование» отражает
только сам факт попадания
инфекционного агента в организм
3. TORCH-синдром
Т– токсоплазмоз (toxoplasmosis)
R – краснуха (rubella)
С – цитомегалия (cytomegalovirus)
Н – герпес (herpes simplex virus)
О –другие инфекции (other)
4.
Внутриутробная инфекция является причинойширокого спектра антенатальной патологии:
- бесплодия
- прерывания беременности в I и II триместрах
- преждевременных родов
- фето-плацентарной недостаточности
- синдрома задержки роста плода (СЗРП)
- аномалий развития плода
- инфекционных заболеваний плода
- мертворождения
5. Пути инфицирования
Антенатальный(трансовариальный,
трансплацентарный, восходящий путь)
Интранатальный
(контактный путь) –
источник инфекции – родовые пути
матери
6. Этиология и патогенез
Антенатальное инфицирование - ЦМВ, вирускраснухи, герпеса, токсоплазма,
энтеровирусы.
Интранатальная контаминация – ЦМВ, вирус
герпеса II типа, ВИЧ, микоплазма,
уреаплазма, хламидии.
7. Осложнения беременности, позволяющие предположить развитие ВУИ у плода и новорожденного
Воспалительные заболеванияурогенитального тракта (пиелонефрит,
цистит, кольпит, эндометрит,
сальпингоофорит, цервицит)
Неблагоприятное течение беременности
(угроза прерывания, ФПН)
ОРВИ у матери с интоксикацией, лихорадкой,
сыпью
ЗВУР плода
Преждевременные роды
8. Риск инфицирования плода резко повышается, если
Беременная женщина инфицируется даннымвозбудителем впервые (во время данной
беременности)
В этом случае (при первичном
инфицировании) специфические АТ (JgМ,
JgG) обнаруживаются у ранее
серанегативных женщин
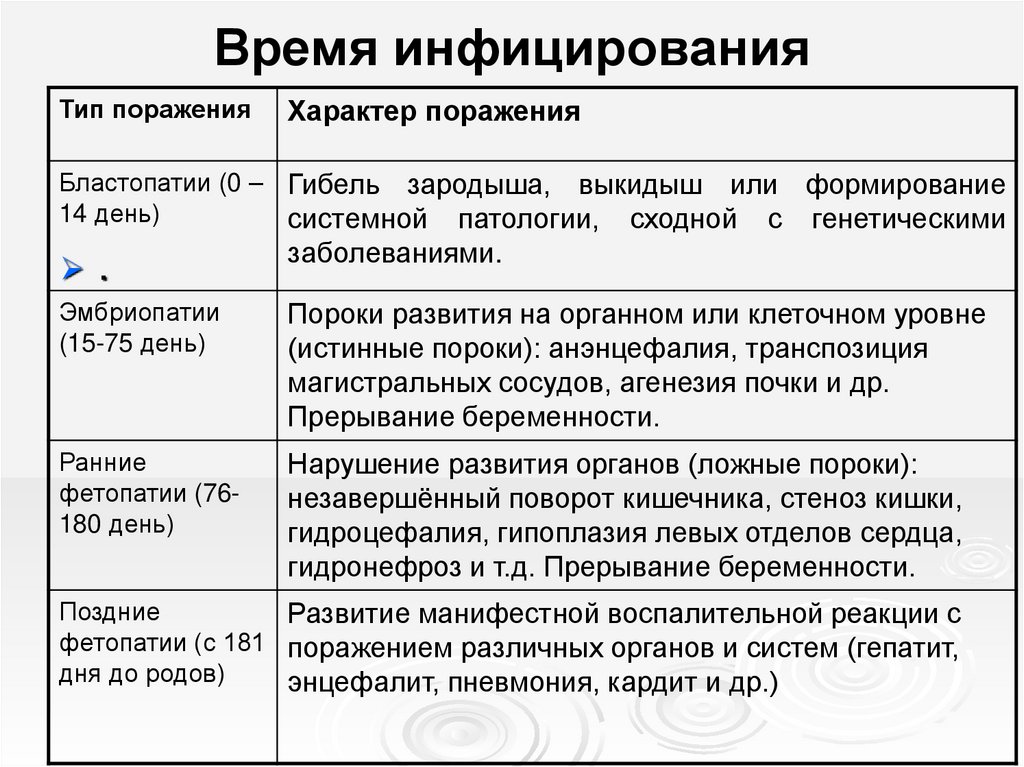
9. Время инфицирования
Тип пораженияХарактер поражения
Бластопатии (0 – Гибель зародыша, выкидыш или формирование
14 день)
системной патологии, сходной с генетическими
.
заболеваниями.
Эмбриопатии
(15-75 день)
Пороки развития на органном или клеточном уровне
(истинные пороки): анэнцефалия, транспозиция
магистральных сосудов, агенезия почки и др.
Прерывание беременности.
Ранние
фетопатии (76180 день)
Нарушение развития органов (ложные пороки):
незавершённый поворот кишечника, стеноз кишки,
гидроцефалия, гипоплазия левых отделов сердца,
гидронефроз и т.д. Прерывание беременности.
Поздние
Развитие манифестной воспалительной реакции с
фетопатии (с 181 поражением различных органов и систем (гепатит,
дня до родов)
энцефалит, пневмония, кардит и др.)
10. Клинические проявления ВУИ у ребёнка
ЗВУРНедоношенность
Желтуха
Гепатоспленомегалия
Гепатит
Геморрагический синдром
Различные неврологические нарушения, энцефалит,
на НСГ: кисты, кальцификаты
Пневмония
Кардит
Поражения глаз: хориоретинит, катаракта
Гематологические нарушения: тромбоцитопения,
анемия
11. Диагностика
Лабораторные методы диагностики:Прямые:
вирусологический
молекулярно-биологический (ПЦР, ДНКгибридизация)
иммунофлюоресценция
Непрямые (серологические):
ИФА (количественное определяют
специфические АТ к АГ возбудителя)
12. Иммуноферментный анализ
ИФА проводится до введения препаратовкрови (плазма, иммуноглобулины)
Обязательно одновременное
серологическое исследование матери и
ребенка!
Метод «парных сывороток» с интервалом
в 7 – 14 дней, в одной и той же
лаборатории и одним методом, с
количественным определением
специфических АТ JgМ, JgG и их
авидности!
Критерий активного течения ВУИ обнаружение специфических АТ класса
JgМ, либо низкоавидных АТ JgG с
нарастанием их титра в динамике
13.
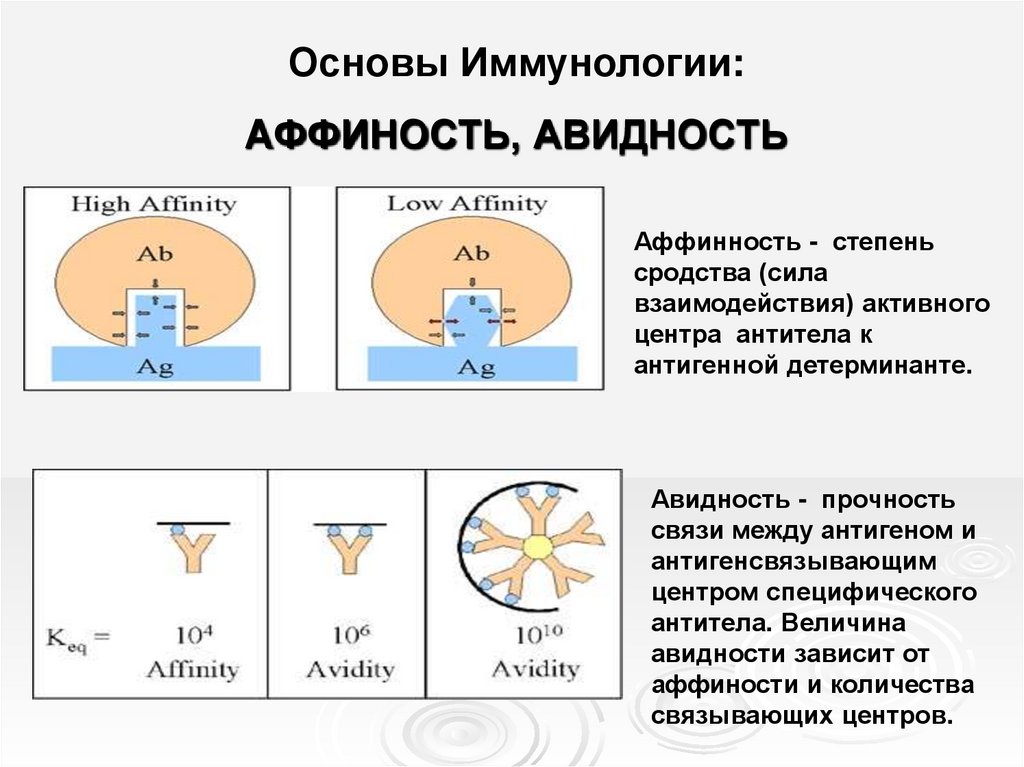
Основы Иммунологии:AФФИНОСТЬ, АВИДНОСТЬ
Аффинность - степень
сродства (сила
взаимодействия) активного
центра антитела к
антигенной детерминанте.
Авидность - прочность
связи между антигеном и
антигенсвязывающим
центром специфического
антитела. Величина
авидности зависит от
аффиности и количества
связывающих центров.
14. Интерпретация результатов анализа
Индекс авидности менее 30% - свежаяпервичная инфекция
Индекс авидности более 50% высокоавидные АТ – маркер перенесенной в
прошлом инфекции или персистирующая
инфекция
15. Полимеразная цепная реакция
ДляПЦР используют биологический
материал: кровь, ликвор, слюна, моча,
смывы из трахеи, ротоглотки, мазки с
коньюктивы, из уретры.
16. Другие методы обследования
Дополнительное диагностическоеисследование:
Нейровизуализация (НСГ, КТ)
Клинический анализ ликвора
ЭЭГ
Биохимический анализ крови
УЗИ абдоминальное
17. ЦМВИ
Возбудитель Cytomegalovirus hominis - ДНКсодержащий вирус семейства Herpesviridae,подсемейства Betaherpesvirinae
Заражение беременной происходит
контактным и воздушно-капельным путем
Зарегистрировано 4 штамма ЦМВ
18. Источник и пути инфицирования
Источник внутриутробного инфицирования - мать,впервые заболевшая ЦМВИ во время беременности
или инфицированная ранее (реже)
Внутриутробная ЦМВИ развивается в результате
анте- или интранатального инфицирования плода
При антенатальном инфицировании плода –
трансплацентарный путь передачи ЦМВ
При интранатальном инфицировании вирус поступает
в организм за счет аспирации или заглатывания
инфицированных околоплодных вод
19.
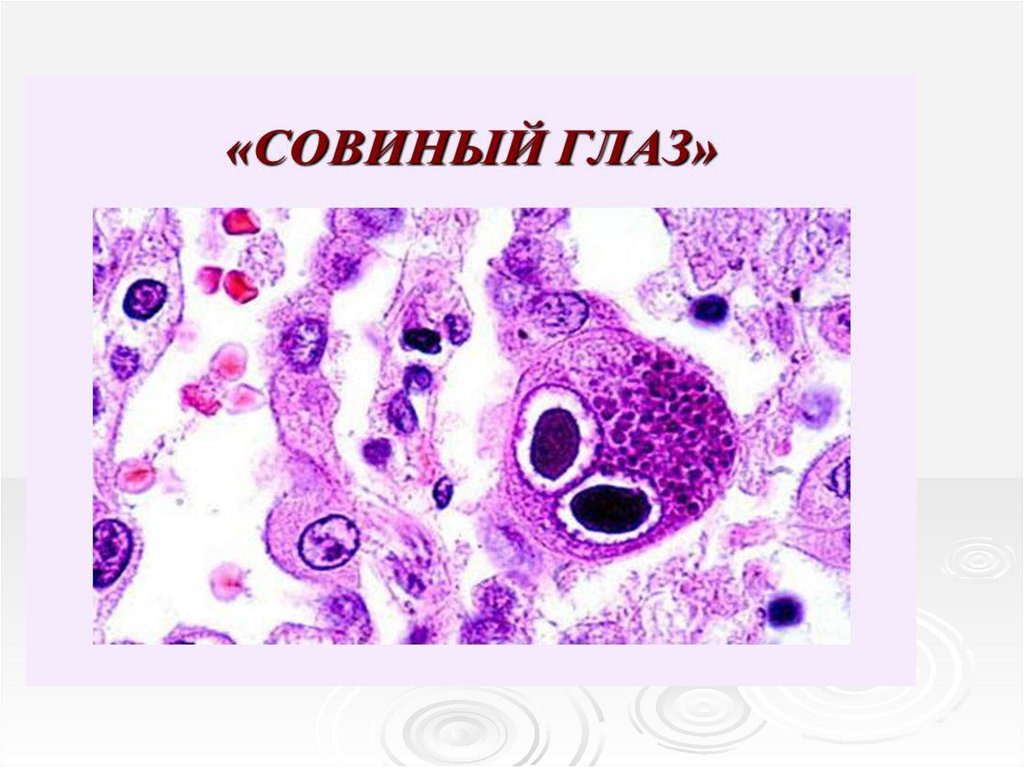
Патогенез• ЦМВ-вирус, попавший в организм, попадает
внутрь клеток и начинает реплицироваться
• Репликация ЦМВ в клетках мишенях
сопровождается изменением морфологии
клеток: увеличением клеток,
децентрализацией ядра, появлением
внутриядерных и цитоплазматических
включений и перинуклеарной зоной
просветления вокруг ядра – клетки «совиный
глаз»
20. Патогенез
Результатом репликации являетсяформирование дочерних вирусов, которые
выходят из инфицированной клетки,
покрываются внешней оболочкой
ЦМВ репродуцируется в лимфоцитах,
моноцитах, персистирует в лимфоидных
органах
Вирус имеет выраженный тропизм к
эпителию слюнных желез
После инфицирования вирус присутствует в
организме в латентной форме
21.
22. Классификация ЦМВ-инфекции у новорожденных
Манифестная форма. Поражение костногомозга, печени, ЖКТ, ЦНС
Субклиническая форма. Клинические и
инструментальные признаки отсутствуют,
диагноз выставляется на основании
лабораторных данных. В течение 3-6 месяцев
жизни формируется задержка психомоторного
развития, хориоретинит, тугоухость, позжедефекты зубов
Осложнения. ДЦП, эпилепсия, атрофия
зрительных нервов, нарушения
интеллекта,глухота, цирроз печени, кистозная
дисплазия почек
23. Показания для обследования новорожденных
Анамнестические данные:Перенесенные матерью в период беременности
гриппоподобные заболевания;
Выявление у матери во время беременности
сероконверсии к вирусу цитомегалии;
Выявление у матери во время беременности
маркеров активной репликации вируса цитомегалии;
Отягощенный акушерско-гинекологический анамнез
матери (выкидыши, мертворождения и т.д.)
24. Показания для обследования новорожденных
Клинические данные:Недоношенность, признаки ЗВУР
Поражение ЦНС (судороги, синдром угнетения,
микроцефалия, гидроцефалия, а также нейросонографические находки - кисты, кальцификаты и др.);
Желтуха, повышение непрямого билирубина
Гепатоспленомегалия, повышение активности
аминотрансфераз;
Геморрагический синдром;
Анемия, лейкопения, тромбоцитопения;
Хориоретинит, катаракта
Нейросесорная тугоухость
25. Методы диагностики
1. Маркеры активной репликации ЦМВ:ДНК-емия (ПЦР). У матери - в крови,
отделяемом из цервикальноого канала, у
новорожденных – в крови, моче, слюне,
ликворе;
2. Иммунологические маркеры активной
ЦМВИ:
Выявление анти-ЦМВ-IgM и/или
низкоавидных анти- ЦМВ-IgG у ранее
серонегативных лиц (при обследовании
матери), нарастание титров анти-ЦМВ-IgG в
«парных сыворотках», методом ИФА или
ХЛИА
26. Терапия ЦВИ-инфекции у беременных
Иммуноглобулинчеловека
антицитомегаловирусный (цитотект,
неоцитотект) 200 МЕ/кг/сут 3 дня – с 12
недели
27. Препараты для лечения тяжелых форм ЦМВ-инфекции у новорожденных
Валганцикловир 16 мг/кг 2 раза в суткивнутрь от 6 нед. до 6 месяцев (не
зарегистрирован в России в форме
суспензии для детей)
Ганцикловир 6 мг/кг 2 раза в сутки день
внутривенно (более токсичен, чем
валганцикловир)
28. Терапия субклинической формы ЦМВИ у новорожденных
Присубклинических формах
цитомегаловирусной инфекции
назначается цитотект:
1 мл/кг/сутки с введением через 1 день,
Или по 4 мл/кг/сутки с введением через
каждые 4 дня
Курс лечения – не менее 6 инъекций
29. Цитотект
Цитотект - специфический гипериммунныйантицитомегаловирусный иммуноглобулин
для внутривенного введения.
Действие основано на нейтрализации вируса
цитомегалии специфическими анти-ЦМВ-АТ
класса IgG, содержащимися в препарате.
30. Герпетическая инфекция
Герпетическаяинфекция - это группа
инфекционных заболеваний,
вызываемых вирусами семейства
Herpesviridae
31. Герпетическая инфекция
ВПГ-инфекция распространение средивзрослых, антитела к ВПГ1,2 выявляются с
частотой от 7 до 40%
ВПГ-1 передается контактным и воздушнокапельным путем, является возбудителем
лабиального герпеса
ВПГ-2 возбудителем генитального герпеса,
передается половым путем
Высокий риск герпетической инфекции у
новорожденного ребенка наблюдается в
случаях проявления генитального герпеса у
беременной женщины незадолго до родов
32. Пути инфицирования
Плод и новорожденный могут приобрестиВПГ в анте-, интра и неонатальном периодах.
Антенатальное инфицирование является
причиной неонатального герпеса не более
чем в 5% случаев.
В 75-80% случаев заражение происходит в
перед родами после разрыва околоплодных
оболочек или в процессе родов посредством
контакта плода с выделениями ВПГ из
половых путей матери.
33.
Патогенез ВПГ-инфекции• ВПГ при первичном инфицировании
проникает через кожу, слизистые и
начинает реплицироваться в
эпителиальных клетках, затем
происходит контакт с окончаниями
сенсорного нейрона. Капсид вируса
траспортируется к ядру нейрона, где и
устанавливается латентная инфекция.
34. Риск вертикальной передачи составляет
При первичной инфекции у матери склиническими проявлениями – 50%
При первичной первичной инфекции у
матери с бессимптомным течением - 40%
При рецидиве генитального герпеса с
клиническими проявлениями – 3%
При рецидивирующей бессимптомной
инфекции -0,5%
35. Классификация
Локализованнаяврожденная ВПГинфекция (поражение кожи, слизистой
оболочки рта, кератит, хориоретинит)
Изолированный герпетический
энцефалит
Генерализованная врожденная ВПГинфекция
Резидуальные явления ДЦП,
эпилепсия, задержка развития,
неврологический дефект)
36. Клиническая картина
Герпетическое поражение ЦНС (менингоэнцефалит, энцефалит). 30-35% всех случаев.Развитие симптомов наблюдается на 2-4 неделе
жизни: подъем температуры, вялость, чередующаяся с
эпизодами возбудимости, плохое сосание, срыгивания,
судороги.
Ликвор: увеличение содержания белка и цитоз
лимфоцитарного характера.
Генерализованная форма – начало болезни
проявляется на 5-10 день жизни.
Клинические симптомы неспецифичны, заболевание
протекает с поражением всех органов (ЦНС, печень,
легкие, ЖКТ).
37. Методы диагностики
Оценка специфического анамнеза материВыделение вируса из крови, ликвора,
содержимого везикул и других локусов
(носоглотки, конъюнктивы)
Обнаружение генома вируса в крови и
ликворе методом ПЦР
Выявление антител к антигену вируса (ИФА)
в крови, ликворе, моче, содержимом из
носоглотки
38. Лечение
Ацикловир (зовиракс). Кому назначается?Клинически здоровый ребенок от матери с
признаками герпетической инфекции в родовых
путях - 45мг/кг на 3 раза 5 дней
При локальной форме (кожной) – 45 мг/кг на 3
раза 10-14 дней
При клинике менингоэнцефалита - 60 мг/кг/сут
(по 20 мг/кг каждые 8 часов) длительность 14 –
21 день
Механизм действия: поступает в зараженные
клетки, включается в ДНК вируса и подавляет
репликацию и гибель вируса.
39. Профилактика
У женщин клиническим эпизодом герпесаменее чем за 6 недель до родов назначается
ацикловир, родоразрешение путем кесарева
сечения
Если первичный клинический эпизод имел
место более чем за 6 недель до родов,
возможно родоразрешение через
естественные родовые пути после
специфического лечения
40. Токсоплазмоз
Токсоплазма- внутриклеточный
паразит из класса Sporozoa, основным
хозяином которого являются животные
семейства кошачьих
Риск инфицирования плода значителен
при первичном инфицировании
беременной токсоплазмой
41. Пути заражения беременной
Пероральное поступление цист в организм смясом, не подвергнутым термической
обработке
Пероральное поступление ооцист в организм
с продуктами питания (плохо промытые
овощи), через предметы и почву
Трансплантация органов и гемотрансфузия
42. Клинические признакиврожденного токсоплазмоза
Низкая масса тела при рождении / недоношенностьПатология органов зрения:
Хориоретинит
Катаракта
Микрофтальмия
Поражение центральной нервной системы:
Микроцефалия
Гидроцефалия
Глухота
Пневмония
Миокардит
Гепатит
Желтуха
Гепатоспленомегалия
Последствия врожденного токсоплазмоза: задержка
психомоторного развития, эпилепсия, глухота, слепота
43.
Классическая триада при врожденномтоксоплазмозе:
1. Хориоретинит
2. Интракраниальные кальцификаты
3. Гидроцефалия
44. Диагностика у беременной
Серологические методы:- определении титра антител против
токсоплазмы с помощью РСК
- ИФА (4-х кратное повышение титров IgG или
положительные антитела класса IgM —
указывают на свежую инфекцию)
- При диагностированном остром
токсоплазмозе у беременных – инвазивная
пренатальная диагностика (исследование
хориона, околоплодных вод, пуповинной
крови плода)
45. Диагностика у новорожденного
Серологические методы:• обнаружение ДНК возбудителя методом ПЦР
в крови, ликворе
• ИФА (4-х кратное повышение титров IgG при
обследовании матери и ребенка с
интервалом 2 нед. или положительные
антитела классов IgM)
46. Лечение у новорожденных
Препаратыпириметамина (тиндурин,
дараприм, хлоридин) в комбинации с
сульфаниламидами. Препараты
блокируют функцию ферментов
(редуктазы и синтетазы), участвующих
в синтезе фолиевой кислоты паразита.
Курс лечения – 4-6 недель.
Спирамицин (менее эффективен)
47. Профилактика
Санитарная– не пробовать сырой
фарш, мясо, мыть овощи
Соблюдение правил гигиены поле
контакта с кошками, работы в саду
Специальная – диагностический
алгоритм












































 Медицина
Медицина








