Похожие презентации:
Токсикоз беременных
1.
Выполнил:Бекиров Р.Н.
Студент 5 курса
группы Л1-с-о-163 А
Преподаватель: Румянцева З.С.
2.
Токсикоз беременных-заболевание, возникающее только во время беременности,
осложняющее ее течение и как правило проходящее с окончанием
беременности.
Возникают вследствие нарушения адаптации организма к новым
условиям, связанным с беременностью.
Предрасполагающие факторы:
•Ранее перенесенные заболевания
•Нервно-психическое переутомление
•Стрессы
•Недосыпание
•Нарушение питания
•Другие факторы (снижение реактивности
организма женщины)
3.
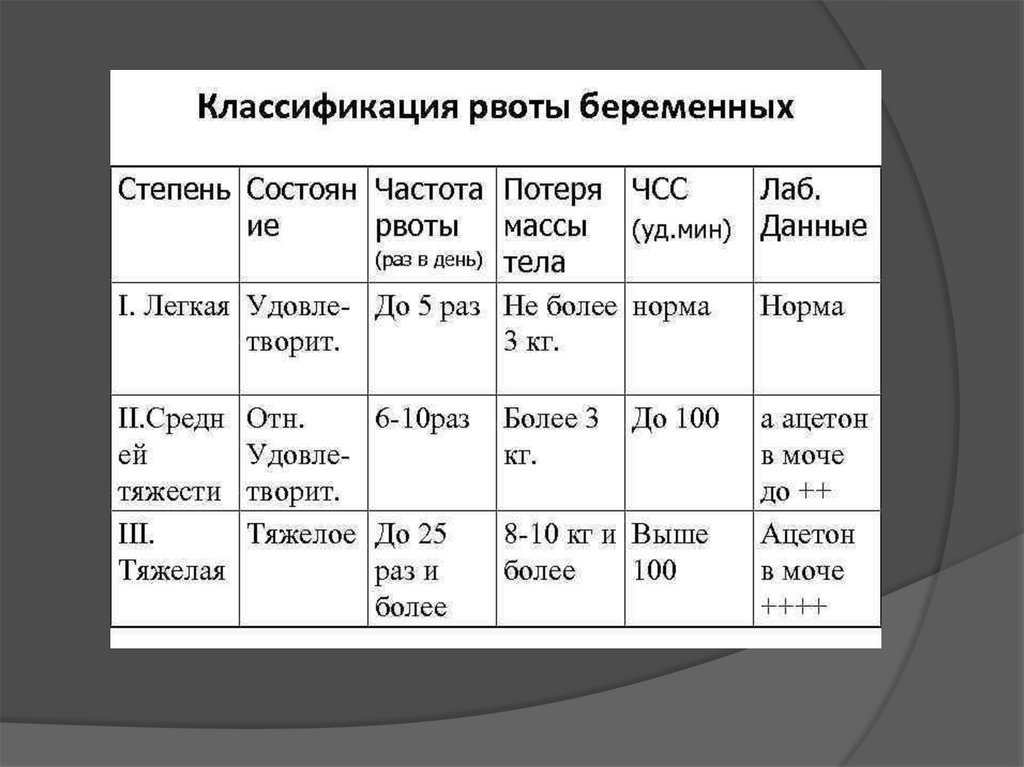
Классификация1)Ранний гестоз- расстройства функций
ЖКТ на 5- 12 неделе беременности.
Выдеояют:
а)частые формы
-рвота беременных(легкой, средней и
тяжелой степени)
-слюноотделение
б)редкие формы (тетания, дерматозы,
остеомаляция,
бронхиальная
астма
беременных, желтуха беременных).
2)Поздний гестоз-возникает на 3 триместре
беременности и включает:
- водянку беременых,
-преэклампсию
-эклампсию.
4.
5.
Тактика леченияРвота беременных легкой степени:
• контроль динамики массы тела беременной
• повторные исследования мочи на содержание ацетона при утяжелении состояния.
Рвота беременных средней тяжести: амбулаторное лечение, при ухудшении состояния
стационарное.
Рвота тяжелой степени: показано стационарное лечение.
Показания для госпитализации см.выше
Немедикаментозное лечение
Режим: лечебно-охранительный, устранение отрицательных эмоций. Больную поместить в
отдельную палату. Не помещать в палату двух беременных с рвотой (УД III).
Диета: легкоусвояемая разнообразная пища, богатая витаминами. Принимать пищу часто,
маленькими порциями. Ограничить употребление тяжелых для переваривания продуктов –
копченостей, жирного мяса, острого и соленого (УД III).
Питье щелочное – минеральная вода без газа, травяные чаи, некрепкий чай с лимоном,
жидкости комнатной температуры или прохладные (УД III).
Медикаментозное лечение
Противорвотная терапия:
• прямые антагонисты дофамина:
метоклопрамид 2 мл (10 мг) в/м или в/в 1-2 раза в день – 5-7 дней (УД I-В)
• М-холиноблокаторы (УД III):
атропин, раствор, 0,1%-1мл в/м 1-2 раза в день, 5-7 дней
• препараты центрального действия, блокирующие серотониновые рецепторы):
ондансетрон 2 мл (4 мг) в/м или в/в – 1-2 раза в день, 2-3 дня (УД I-В)
6.
Слюноотделение-проявляется в первые 2-3 месяца беременности и
часто к концу 3-го месяца проходят без лечения.
Женщина теряет от 500 до 1000мл. слюны в сутки, что
приводит к обезвоживанию организма, вызывает
мацерацию кожи губ и уголков рта.
Лечение:
-лечебно-охранительный режим и психотерапия
-полоскание ротовой полости отваром коры дуба,
шалфея, ромашки
-смазывать кожу в уголках рта вазелином
-атропин 2 раза в день
7.
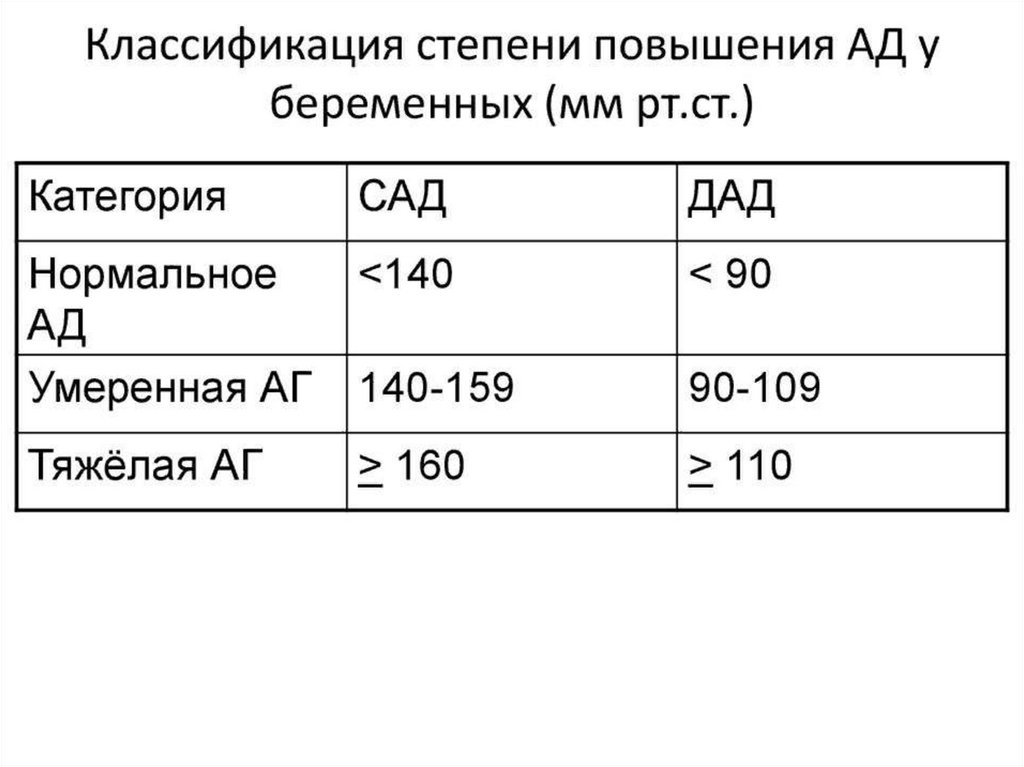
Гипертензивные расстройства во время беременности встречаютсяс частотой около 10% беременностей. Частота преэклампсии
составляет 2-8%. По данным ВОЗ, гипертензивные расстройства при
беременности занимают 2-е место в структуре материнской
смертности в мире.
Классификация гипертензивных расстройств у беременных:
1) Хроническая гипертензия
2)Гестационная гипертензия
-транзиторная
-хроническая
3)Преэклампсия
-средней тяжести
-тяжелая
4)Эклампсия
5)Гипертензия неуточненная
8.
Хроническая артериальная гипертензия - регистрируется либо до беременности, либо до 20недель беременности. Она может быть первичной или вторичной этиологии.
Гестационная артериальная гипертензия - артериальная гипертензия, установленная после 20
недель беременности, без значительной протеинурии.
Преэклампсия - артериальная гипертензия, установленная после 20 недель беременности, со
значительной протеинурией. Мультисистемное патологическое состояние, возникающее во
второй половине беременности (после 20-й недели), характеризующееся артериальной
гипертензией в сочетании с протеинурией ( 0,3 г/л в суточной моче), нередко, отеками, и
проявлениями поли органной/полисистемной дисфункции/недостаточности . Тяжелые
осложнения ПЭ: эклампсия; HELLP-синдром (гематома или разрыв печени); острая почечная
недостаточность; отек легких; инсульт; инфаркт миокарда; отслойка плаценты; антенатальная
гибель плода отек, кровоизлияние и отслойка сетчатки.
HELLP-синдром - внутрисосудистый гемолиз, повышение уровня трансаминаз, снижение
количества тромбоцитов . Может быть одним из проявлений тромботической
микроангиопатии. Значительная протеинурия определяется как потеря белка 0,3 г/л в
суточной моче .
Эклампсия - это приступ судорог или серия судорожных приступов на фоне преэклампсии при
отсутствии других причин. Эклампсия развивается на фоне преэклампсии любой степени
тяжести, а не является проявлением максимальной тяжести преэклампсии.
9.
Факторы риска преэклампсии:- Преэклампсия в анамнезе.
- Раннее начало преэклампсии и преждевременные роды в сроке менее 34 недель в
анамнезе.
- Преэклампсия больше чем в одной предшествующей беременности.
- Хронические заболевания почек.
- Аутоиммунные заболевания: системная красная волчанка, антифосфолипидный синдром.
- Наследственная тромбофилия.
- Сахарный диабет 1 или 2 типа.
- Хроническая гипертония.
- Первая беременность.
- Интервал между беременностями более 10 лет.
- Новый партнер.
- Вспомогательные репродуктивные технологии.
- Семейная история преэклампсии (мать или сестра).
- Чрезмерная прибавка веса во время беременности.
- Инфекции во время беременности.
- Многократные беременности.
- Возраст 40 лет или более.
- Этническая принадлежность: скандинавский, чернокожий, южноазиатский или
тихоокеанский регион.
- Индекс массы тела 35 кг/м2 или более при первом посещении.
- Систолическое АД более 130 мм рт. ст. или диастолическое АД более 80 мм рт. ст.
- Увеличенный уровень триглицеридов перед беременностью.
- Семейная история сердечно-сосудистых заболеваний.
- Низкий социально-экономический статус
10.
11.
Патогенез преэклампсии1. Эндотелиоз→пристеночные тромбы→
хронический ДВС-синдром.
2. Повышение проницаемости капилляров, выход транссудата в окружающие ткани.
3. «Жесткий» сосудистый спазм на уровне микроциркуляции.
4. Гиповолемия (недостаток в циркулирующей системе 1200–1500 мл крови).
5. Нарушение функции почек.
6. Нарушение функции печени.
7. Нарушение проницаемости альвеолярных мембран легких: отек легких, дыхательная недостаточность.
8. Аутоиммунная антиорганная агрессия против собственных тканей мозга (эклампсия), плаценты (ПОНРП),
почек (почечно-печеночная недостаточность, кортикальный некроз),печени (кровоизлияния в ткань печени)
9. Метаболические расстройства: повышение ПОЛ.
10. Полиорганная недостаточность.
12.
Клиника преэклампсииСо стороны центральной нервной системы:
- головная боль, фотопсии, парестезии, фибрилляции,
судороги.
Со стороны сердечно-сосудистой системы:
- артериальная гипертензия, сердечная недостаточность,
гиповолемия.
Со стороны мочевыделительной системы: - олигурия, анурия,
протеинурия, отеки.
Со стороны желудочно-кишечного тракта: - боли в
эпигастральной области, изжога, тошнота, рвота.
Со стороны системы крови: - тромбоцитопения, нарушения
гемостаза, гемолитическая анемия.
Со стороны плода: - задержка внутриутробного роста,
внутриутробная гипоксия, антенатальная гибель.
13.
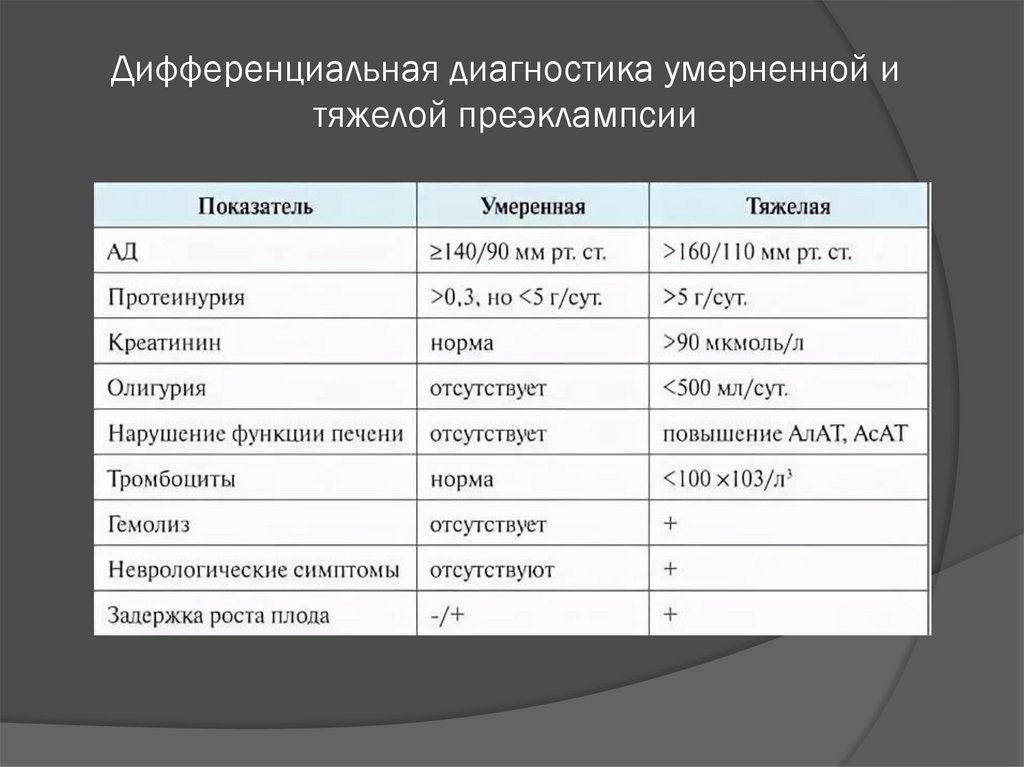
Дифференциальная диагностика умерненной итяжелой преэклампсии
14.
Протеинурия-важнейший диагностический и
прогностический признак гестоза.
Граница нормы суточной протеинурии во
время беременности составляет 0,3 г/л.
Клинически значимые показатели
протеинурии при беременности составляют
>/=0,3 г/л в суточной пробе или в двух
пробах, взятых с интервалом в 6 часов.
15.
Отеки-самый ранний симптом гестоза.
1)Скрытые отеки- увеличение ночного диуреза
более чем 75 мл и уменьшение суточного- более
чем на 150 мл.
2)Явные:
1-я степень - отеки нижних конечностей, не
проходящие после отдыха;
2-я степень- отеки нижних конечностей и передней
брюшной стенки;
3-я степень- отеки нижних конечностей, передней
брюшной степени
16.
Осложнения преэклампсии:Эклампсия.
• Отек сетчатки, кровоизлияние в
сетчатку, отслойка сетчатки.
• Острый жировой гепатоз.
• HELLP-синдром.
• Острая почечная недостаточность.
• Отек легких.
• Инсульт.
• Отслойка плаценты.
• Антенатальная смерть плода.
17.
ЭклампсияДиагностируется в случае возникновения судорог у женщин с ПЭ,
которые не могут быть объяснены другими причинами (эпилепсия,
инсульт).
Об угрозе развития эклампсии свидетельствуют следующие
симптомы:
■ появление неврологической симптоматики;
■ нарастающая головная боль;
■ нарушения зрения;
■ боли в эпигастральной области и правом подреберье;
■ периодически возникающий цианоз лица;
■ парестезии нижних конечностей;
■ боли в животе и нижних конечностях без четкой локализации;
■ небольшие подергивания мускулатуры (преимущественно лицевой);
■ одышка;
■ возбужденное состояние или, наоборот, сонливость;
■ затрудненное носовое дыхание;
■ покашливание, сухой кашель;
■ слюнотечение;
■ боли за грудиной.
18.
Тактика лечения19.
Интенсивная терапия1.Защита мозга: промедол 2%-1мл, дроперидол
0,25%-3-4мл
2. Гипотензивная терапия: метилдопа – 250-500м 14р/д; нифедипин -40-90мг в сутки; лабеталол- α-, βадреноблокатор; гидралазин- вазодилататор
миотропного действия; β-адреноблокаторы.
3. Восстановление гемодинамики: коллоидные,
криссталоидные, щелочные растворы, осмо-диуретики
4. Кислородотерапия
5. Профилактика РДС: дексаметозон по 6мг через
12ч – 4раза в течении 2х суток
6. Противосудорожная терапия: Сульфат магния
вводится в начальной дозе 4 г сухого вещества (16 мл
25% раствора) в течение 10-15 минут; затем по 1 г/час
(4 мл/час 25%р-ра)
7. Досрочное родоразрешение
20.
РодоразрешениеПоказания к экстренному родоразрешению (минуты):
- кровотечение из родовых путей, подозрение на отслойку
плаценты;
- острая гипоксия плода, в сроке беременности более 22
недель.
Показания к срочному родоразрешению (часы):
- постоянная головная боль и зрительные проявления;
- постоянная эпигастральная боль, тошнота или рвота;
- прогрессирующее ухудшение функции печени и/или почек;
- эклампсия;
- артериальная гипертензия, не поддающаяся
медикаментозной коррекции;
- количество тромбоцитов менее 100 x 109/л и
прогрессирующее его снижение;
- нарушение состояния плода, зафиксированное по данным
КТГ, УЗИ, выраженное маловодие.


















 Медицина
Медицина








