Похожие презентации:
Язвенная болезнь желудка и двенадцатиперстной кишки. Осложнения
1.
Язвенная болезнь желудкаи двенадцатиперстной
кишки. Осложнения.
Подготовила:
Острикова Р.П.
2.
ОпределениеЯзвенная болезнь (ЯБ) представляет собой
хроническое
рецидивирующее
заболевание,
протекающее с чередованием периодов обострения
и ремиссии, ведущим проявлением которого
служит образование дефекта (язвы) в стенке
желудка и двенадцатиперстной кишки.
3.
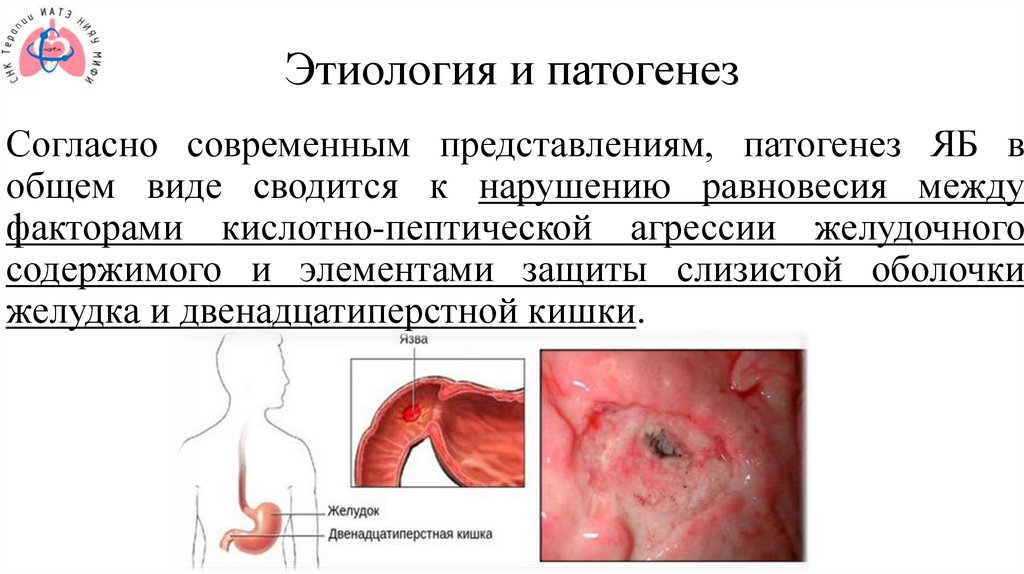
Этиология и патогенезСогласно современным представлениям, патогенез ЯБ в
общем виде сводится к нарушению равновесия между
факторами кислотно-пептической агрессии желудочного
содержимого и элементами защиты слизистой оболочки
желудка и двенадцатиперстной кишки.
4.
Этиология и патогенезАгрессивное звено язвообразования включает в себя увеличение
массы
обкладочных
клеток
(часто
наследственно
обусловленное), гиперпродукцию гастрина, нарушение
нервной
и
гуморальной
регуляции
желудочного
кислотовыделения, повышение выработки пепсиногена и
пепсина, нарушение гастродуоденальной моторики (задержка
или, наоборот, ускорение эвакуации из желудка), обсеменение
слизистой оболочки желудка микроорганизмами Helicobacter
pylori (H. pylori).
5.
Этиология и патогенезОслабление защитных свойств слизистой оболочки желудка и
двенадцатиперстной кишки может возникнуть в результате
снижения выработки и нарушения качественного состава
желудочной слизи, уменьшения секреции бикарбонатов,
снижения регенераторной активности эпителиальных клеток,
ухудшения кровоснабжения слизистой оболочки желудка,
уменьшения содержания простагландинов в стенке желудка
(например, при приеме нестероидных противовоспалительных
препаратов (НПВП).
6.
Этиология и патогенезРешающая роль в развитии ЯБ в
настоящее
время
отводится
микроорганизмам H. pylori,
обнаруженным
в
1983
г.
австралийскими учеными Б.
Маршаллом (B. Marshall) и Дж.
Уорреном (J. Warren).
7.
Н. pyloriВырабатывают целый ряд ферментов (уреаза, протеазы,
фосфолипазы), повреждающих защитный барьер слизистой
оболочки, а также различные цитотоксины, способствуют
высвобождению в слизистой оболочке желудка интерлейкинов,
лизосомальных энзимов, фактора некроза опухолей, что вызывает
развитие воспалительных процессов в слизистой оболочке желудка.
8.
КлассификацияОбщепринятой классификации ЯБ не существует.
Прежде всего, в зависимости от наличия или отсутствия инфекции Н. pylori
выделяют ЯБ:
• Ассоциированную и не ассоциированную с инфекцией Н. pylori.
Последнюю форму иногда также называют идиопатической.
• Также различают ЯБ как самостоятельное заболевание (эссенциальная
язвенная болезнь) и симптоматические язвы желудка и двенадцатиперстной
кишки (лекарственные, «стрессовые», при эндокринной патологии, при
других хронических заболеваниях внутренних органов), которые возникают
на фоне других заболеваний.
9.
КлассификацияВ зависимости от локализации выделяют язвы желудка
(кардиального и субкардиального отделов, тела желудка,
антрального отдела, пилорического канала), язвы
двенадцатиперстной кишки (луковицы, постбульбарного
отдела), а также сочетанные язвы желудка и
двенадцатиперстной кишки. При этом язвы могут
располагаться на малой или большой кривизне, передней и
задней стенках желудка и двенадцатиперстной кишки.
10.
КлассификацияПо числу язвенных поражений различают одиночные и
множественные язвы;
В зависимости от размеров язвенного дефекта – язвы
малых (до 0,5 см в диаметре) и средних (0,6-1,9 см в
диаметре) размеров, большие (2,0 - 3,0 см в диаметре) и
гигантские (свыше 3,0 см в диаметре) язвы.
11.
Диагноз• В диагнозе отмечаются стадия течения заболевания:
обострения, рубцевания (эндоскопически подтвержденная
стадия «красного» и «белого» рубца) и ремиссии, а также
имеющаяся рубцово-язвенная деформация желудка и
двенадцатиперстной кишки.
• При формулировке диагноза указываются наличие
осложнений ЯБ (в том числе, и анамнестических):
кровотечений,
прободения,
пенетрации,
рубцовоязвенного стеноза привратника, а также характер
оперативных вмешательств, если они проводились.
12.
Клиническая картинаВедущим симптомом обострения ЯБ являются боли в
подложечной области, которые могут иррадиировать в
левую половину грудной клетки и левую лопатку, грудной
или поясничный отдел позвоночника. Боли возникают
сразу после приема пищи (при язвах кардиального и
субкардиального отделов желудка), через полчаса-час
после еды (при язвах тела желудка).
13.
Критерии установления диагнозазаболевания/состояния
Диагноз язвенной болезни устанавливается на основании:
1) анамнестических данных (характерные жалобы, выявление язвенной
болезни прежде)
2) 2) физикального обследования (обнаружение болезненности и
резистентности мыщц брюшной стенки при пальпации)
3) 3) инструментального обследования (обнаружение язвенного дефекта
при эндоскопическом и рентгенологическом исследовании желудка и
двенадцатиперстной кишки)
14.
Клиническая картинаПри язвах пилорического канала и луковицы
двенадцатиперстной кишки обычно наблюдаются
поздние боли (через 2-3 часа после еды), «голодные»
боли, 9 возникающие натощак и проходящие после
приема пищи, а также ночные боли. Боли проходят
после приема антисекреторных и антацидных
препаратов.
15.
Клиническая картинаПри обострении ЯБ часто встречаются также отрыжка кислым,
тошнота, запоры.
Рвота
кислым
желудочным
содержимым,
приносящая
облегчение и потому вызываемая пациентами искусственно,
всегда считалась признаком ЯБ, однако, в настоящее время она
встречается сравнительно редко. При обострении заболевания
нередко отмечается похудание, поскольку, несмотря на
сохраненный, а иногда даже повышенный аппетит, пациенты
ограничивают себя в еде, опасаясь усиления болей.
16.
Клиническая картина• В период обострения ЯБ при объективном исследовании часто
удается выявить болезненность в эпигастральной области при
пальпации, сочетающуюся с умеренной резистентностью мышц
передней брюшной стенки. Также может обнаруживаться
локальная перкуторная болезненность в этой же области
(симптом Менделя). Однако эти признаки не являются строго
специфичными для обострения ЯБ.
• Типичными для ЯБ являются сезонные (весной и осенью)
периоды усиления болей и диспепсических симптомов.
17.
Клиническая картинаВ неосложненных случаях ЯБ протекает обычно с чередованием
периодов обострения (продолжительностью от 3-4 до 6-8 недель)
и ремиссии (длительностью от нескольких недель до многих лет).
Под влиянием неблагоприятных факторов (например, таких, как
физическое перенапряжение, прием НПВП и/или препаратов,
снижающих свертываемость крови, злоупотребление алкоголем)
возможно развитие осложнений. К ним относятся кровотечение,
перфорация и пенетрация язвы, формирование рубцово-язвенного
стеноза привратника, малигнизация язвы).
18.
Язвенное кровотечениеНаблюдается у 15-20% пациентов с ЯБ, чаще при локализации язв в
желудке. Факторами риска его возникновения служат прием
ацетилсалициловой кислоты и НПВП, инфекция Н. pylori и размеры язв
>1 cм. Язвенное кровотечение проявляется рвотой содержимым типа
«кофейной гущи» (гематемезис) или черным дегтеобразным стулом
(мелена). При массивном кровотечении и невысокой секреции соляной
кислоты, а также локализации язвы в кардиальном отделе желудка в
рвотных массах может отмечаться примесь неизмененной крови.
19.
Язвенное кровотечениеИногда на первое место в клинической картине
язвенного кровотечения выступают общие жалобы
(слабость, потеря сознания, снижение артериального
давления, тахикардия), тогда как мелена может
появиться лишь спустя несколько часов.
20.
ПерфорацияПерфорация (прободение) язвы встречается у 5 - 15% пациентов с
ЯБ, чаще у мужчин. К ее развитию предрасполагают физическое
перенапряжение, прием алкоголя, переедание. Иногда перфорация
возникает внезапно, на фоне бессимптомного («немого») течения
ЯБ. Перфорация язвы клинически манифестируется острейшими
(«кинжальными») болями в подложечной области, развитием
коллаптоидного
состояния.
При
обследовании
пациента
обнаруживаются «доскообразное» напряжение мышц передней
брюшной стенки и резкая болезненность при пальпации живота,
положительный симптом Щеткина-Блюмберга. В дальнейшем,
иногда после периода мнимого улучшения, прогрессирует картина
разлитого перитонита.
21.
ПенетрацияПод пенетрацией понимают проникновение язвы желудка
или двенадцатиперстной кишки в окружающие ткани:
поджелудочную железу, малый сальник, желчный пузырь и
общий желчный проток. При пенетрации язвы возникают
упорные боли, которые теряют прежнюю связь с приемом
пищи, повышается температура тела, в анализах крови
выявляется повышение СОЭ. Наличие пенетрации язвы
подтверждается рентгенологически и эндоскопически.
22.
Стеноз привратникаСтеноз привратника формируется обычно после рубцевания язв,
расположенных в пилорическом канале или начальной части
двенадцатиперстной кишки. Нередко развитию данного осложнения
способствует операция ушивания прободной язвы данной области.
Наиболее характерными клиническими симптомами стеноза привратника
являются рвота пищей, съеденной накануне, а также отрыжка с запахом
сероводорода. При пальпации живота в подложечной области можно
выявить «поздний шум плеска» (симптом Василенко), у худых
пациентов становится иногда видимой перистальтика желудка. При
декомпенсированном стенозе привратника может прогрессировать
истощение пациентов, присоединяются электролитные нарушения.
23.
МалигнизацияМалигнизация (озлокачествление) доброкачественной язвы желудка
является не таким частым осложнением, как считалось раньше. За
малигнизацию язвы нередко ошибочно принимаются случаи своевременно
не распознанного инфильтративно-язвенного рака желудка. Диагностика
малигнизации язвы не всегда оказывается простой. Клинически иногда
удается отметить изменение характера течения ЯБ с утратой
периодичности и сезонности обострений. В анализах крови
обнаруживаются анемия, повышение СОЭ. Окончательное заключение
ставится при гистологическом исследовании биоптатов, взятых из
различных участков язвы.
24.
Определенные особенности клиническойкартины присущи симптоматическим язвам
Так, к стрессовым гастродуоденальным язвам относят острые, обычно
множественные язвы желудка и двенадцатиперстной кишки, возникающие
при распространенных ожогах (язвы Курлинга), после черепно-мозговых
травм и нейрохирургических операций (язвы Кушинга), после обширных
полостных операций, особенно связанных с трансплантацией органов, при
остром инфаркте миокарда, у пациентов с терминальной стадией
хронической почечной и печеночной недостаточности и других
критических состояния, обычно бывают острыми, множественными, часто
протекают малосимптомно, отличаются наклонностью к желудочнокишечным и характеризуются высокой летальностью, обусловленной часто
тяжелым течением фонового заболевания.
25.
Лабораторные диагностическиеисследования
Всем пациентам с ЯБ с целью исключения анемии как следствия
скрытых язвенных кровотечений рекомендуется:
• выполнение общего анализа крови с определением уровня
гемоглобина и гематокрита
• проведение анализа кала на скрытую кровь
26.
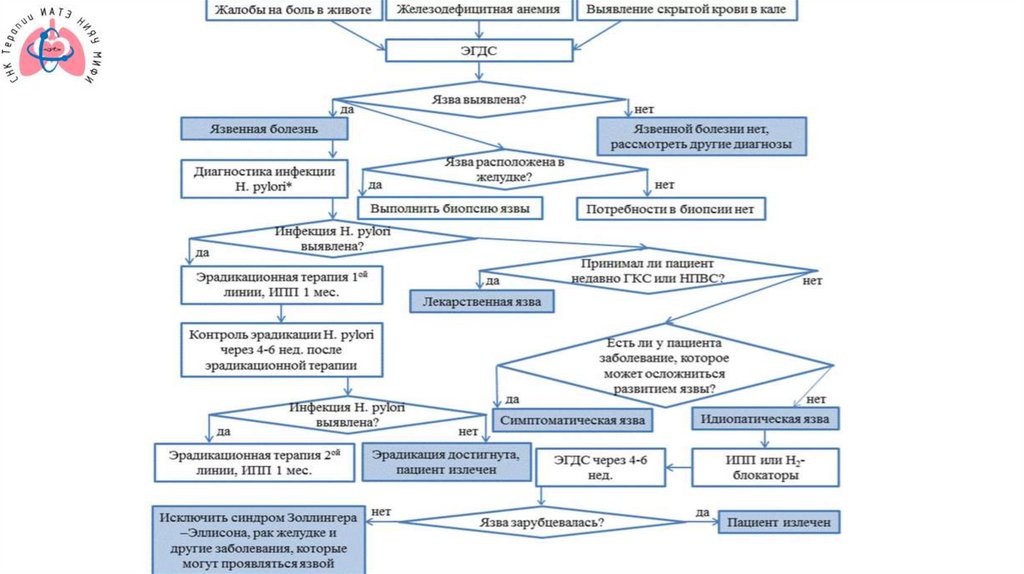
Инструментальные диагностическиеисследования
• Эзофагогастродуоденоскопия!
• Эндоскопическое
исследование
подтверждает
наличие
язвенного дефекта, уточняет его локализацию, глубину, форму,
размеры, позволяет оценить состояние дна и краев язвы,
выявить сопутствующие изменения слизистой оболочки,
нарушения гастродуоденальной моторики. При локализации
язвы в желудке проводится биопсия с последующим
гистологическим исследованием, позволяющим исключить
злокачественный характер язвенного поражения.
27.
Инструментальные диагностическиеисследования
Пациентам с подозрением на ЯБ, которым невозможно
выполнение эндоскопического исследования, с целью
подтверждения диагноза рекомендуется проведение
рентгенографии желудка и двенадцатиперстной кишки.
28.
ДиагностикаПри рентгенологическом исследовании обнаруживается прямой
признак ЯБ – «ниша» на контуре или на рельефе слизистой
оболочки и косвенные признаки заболевания (местный
циркулярный спазм мышечных волокон на противоположной по
отношению к язве стенке желудка в виде «указующего перста»,
конвергенция складок слизистой оболочки к «нише», рубцовоязвенная деформация желудка и луковицы двенадцатиперстной
кишки, гиперсекреция натощак, нарушения гастродуоденальной
моторики.
29.
30.
Диагностика• Пациентам с подозрением на перфорацию язвы с целью
ее
подтверждения
рекомендуется
проведение
компьютерной томографии органов брюшной полости.
• Данный метод позволяет определить наличие свободного
газа в брюшной полости, объем и характер выпота,
локализовать патологические изменения, в том числе
определить расположение перфорационного отверстия.
31.
ДиагностикаУ пациентов с подозрением на перфорацию или
пенетрацию язвы, при невозможности проведения КТ, с
целью диагностики данных осложнений рекомендуется
выполнение УЗИ и обзорной рентгенографии органов
брюшной полости.
32.
ДиагностикаВсем пациентам с ЯБ с целью определения показаний к
эрадикационной терапии рекомендуется проведение
тестирования на наличие инфекции Н. рylori с помощью
13С-дыхательного уреазного теста или определения
антигена H.pylori в кале, а при одновременном проведении
ЭГДС - с помощью быстрого уреазного теста (берут, как
минимум, 2 биоптата из тела желудка и 1 биоптат из
антрального отдела, пилорический отдел).
33.
34.
Как проводится 13С-уреазный дыхательный тест13С-уреазный дыхательный тест основан на способности H. pylori продуцировать
фермент уреазу, который активирует реакцию гидролиза мочевины с образованием
углекислого газа и аммиака. В ходе теста пациент принимает мочевину,
содержащую углерод 13С. 13С является стабильным (нерадиоактивным) изотопом
углерода, который природно в организме человека составляет 1,11% от общего
количества, сравнительно с 98,89% углерода в форме 12С. Если в желудке
присутствуют бактерии H. pylori, мочевина под действием вырабатываемой этими
бактериями уреазы гидролизуется, углекислый газ, содержащий метку 13С,
всасывается в кровь и выделяется в составе выдыхаемого воздуха. Проводят отбор
и анализ проб выдыхаемого пациентом воздуха до и после приема мочевины с
меткой 13С. С применением инфракрасного анализа в них исследуют
относительное содержание 13С/12С, на основании чего можно сделать вывод о
наличии или отсутствии инфицирования H. Рylori.
• Через 2 недели после ИПП.
• Спустя месяц после антибиотикотерапии.
35.
Лечение• Диетотерапия
• Консервативное лечение - Пациентам с обострением ЯБ с целью
достижения заживления язв рекомендуется проведение антисекреторной
терапии ингибиторами протонного насоса течение 8 недель.
• В настоящее время существует протокол фармакотерапии ЯБ, который
предусматривает назначение выбранного препарата в суточной дозе:
омепразола - в дозе 20 мг, лансопразола – в дозе 30 мг, пантопразола – в
дозе 40 мг, рабепразола – в дозе 20 мг (2рд), эзомепразола – в дозе 20 мг.
Декслансопразол – в дозе 30 мг.
• Продолжительность лечения определяется результатами эндоскопического
контроля, который проводится с интервалами 2-4 недели.
36.
Лечение• При неэффективности ИПН или наличии противопоказаний к их
применению пациентам с обострением ЯБ с целью достижения
заживления язв рекомендуется назначение в течение 4-6 недель
блокаторов Н2-гистаминовых рецепторов. Н2-блокаторы
гистамина (ранитидин, фамотидин) подавляют секрецию
соляной кислоты за счет вытеснения гистамина из связи с Н2рецепторами
париетальных
клеток.
Эти
препараты
поддерживают показатели внутрижелудочного рН> 3 на
протяжении суток в течение 8-10 часов.
37.
В настоящее время разработаны меры, которыепозволяют повысить эффективность стандартной
тройной терапии:
1. Назначение дважды в день повышенной дозы ИПН (удвоенной
по сравнению со стандартной)
2. Увеличение продолжительности тройной терапии с ИПН и
кларитромицином до 14 дней. В настоящее время отмечено, что
только такая продолжительность обеспечивает сопоставимую
эффективность стандартной тройной терапии с эффективностью
других схем.
3. Подробное инструктирование пациента и контроль за точным
соблюдением назначенного режима приема лекарственных средств.
38.
Лечение• Как вариант эрадикационной терапии первой линии (например,
при непереносимости препаратов группы пенициллина) может
быть назначена классическая четырехкомпонентная схема на
основе висмута трикалия дицитрата** (120 мг 4 раза в сутки) в
комбинации с ИПН (в стандартной дозе 2 раза в сутки),
тетрациклином (500 мг 4 раза в сутки), метронидазолом** (по
500 мг 3 раза в сутки) в течение 10 дней.
• Джозамицин - Эффективность схемы с джозамицином была не
ниже, чем с кларитромицином,
при меньшей частоте
нежелательных явлений и лучшей переносимости.
39.
ЛечениеКвадротерапия с висмута трикалия дицитратом применяется
также как основная схема терапии второй линии при
неэффективности стандартной тройной терапии. Другой схемой
терапии второй линии служит эрадикационная схема,
включающая в себя ИПН (в стандартной дозе 2 раза в сутки),
левофлоксацин (в дозе 500 мг 2 раза в сутки) и амоксициллин (в
дозе 1000 мг 2 раза в сутки). Тройная терапия с левофлоксацином
может быть назначена только гастроэнтерологом по взвешенным
показаниям.
40.
ЛечениеПациентам
с
лабораторно
и
эндоскопически
подтвержденным язвенным кровотечением с целью его
остановки
рекомендуется
внутривенное
введение
ингибиторов протонного насоса.
41.
Хирургическое лечение• Пациентов с осложненными формами ЯБ желудка и
двенадцатиперстной кишки (кровотечение, перфорация,
пенетрация, малигнизация и декомпенсированная стадия
рубцового стеноза) рекомендуется госпитализировать с
целью
оперативного
лечения
в
стационар
хирургического профиля.
42.
Лечение• Главной задачей лечения в отделении интенсивной терапии
является стабилизация состояния пациента – восполнение
объема циркулирующей крови, борьба с проявлениями
гиповолемического шока, адекватное обезболивание, лечение
декомпенсированных сопутствующих заболеваний и синдрома
системной воспалительной реакции, после чего могут быть
применены хирургический и/или эндоскопический методы
лечения
43.
Лечение• Важно отметить, что при язвенном кровотечении риск
смерти коморбидного пациента прямо коррелирует с
количеством сопутствующих заболеваний. Это, в свою
очередь,
требует
от
врача
очень
большой
внимательности при работе с коморбидными
пациентами и анализа всех факторов риска развития
осложнений язвенной болезни до момента их
реализации.
44.
ЛечениеПациентам с язвенным кровотечением проведение
эзофагогастродуоденоскопии с целью верификации
источника кровотечения и выполнения эндоскопического
гемостаза рекомендуется проводить в первые 2 часа
после госпитализации
45.
Лечение• Пациентам
с
перфорацией
язвы
желудка
и/или
двенадцатиперстной
кишки
рекомендуется
проведение
экстренной операции с целью ликвидации перфорационного
отверстия
• Перфорация язвы - это распространенное осложнение, которое
неизбежно ведет к развитию перитонита и имеет высокую
летальность среди пациентов, достигающую 30%. Наиболее
высокая летальность наблюдается среди пожилых пациентов, а
наибольшая смертность отмечена в группе пациентов с поздней
госпитализацией (больше 24 часов от начала заболевания).
46.
ЛечениеПациентам с язвенной болезнью после хирургического
лечения рекомендуется выполнение тестирования на
инфекцию H.pylori и проведение эрадикационной и
поддерживающей терапии с целью предупреждения
рецидивов ЯБ и ее осложнений.

















































 Медицина
Медицина