Похожие презентации:
Клиническая биохимия надпочечников
1.
ЗАПОРОЖСКИЙ ГОСУДАРСТВЕННЫЙМЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра клинической лабораторной диагностики
КЛИНИЧЕСКАЯ
БИОХИМИЯ
НАДПОЧЕЧНИКОВ
ЗАПОРОЖЬЕ
2016
2.
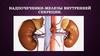
НАДПОЧЕЧНЫЕЖЕЛЕЗЫ
объем – 1,5
кубических
сантиметра,
вес – 5 граммов
3.
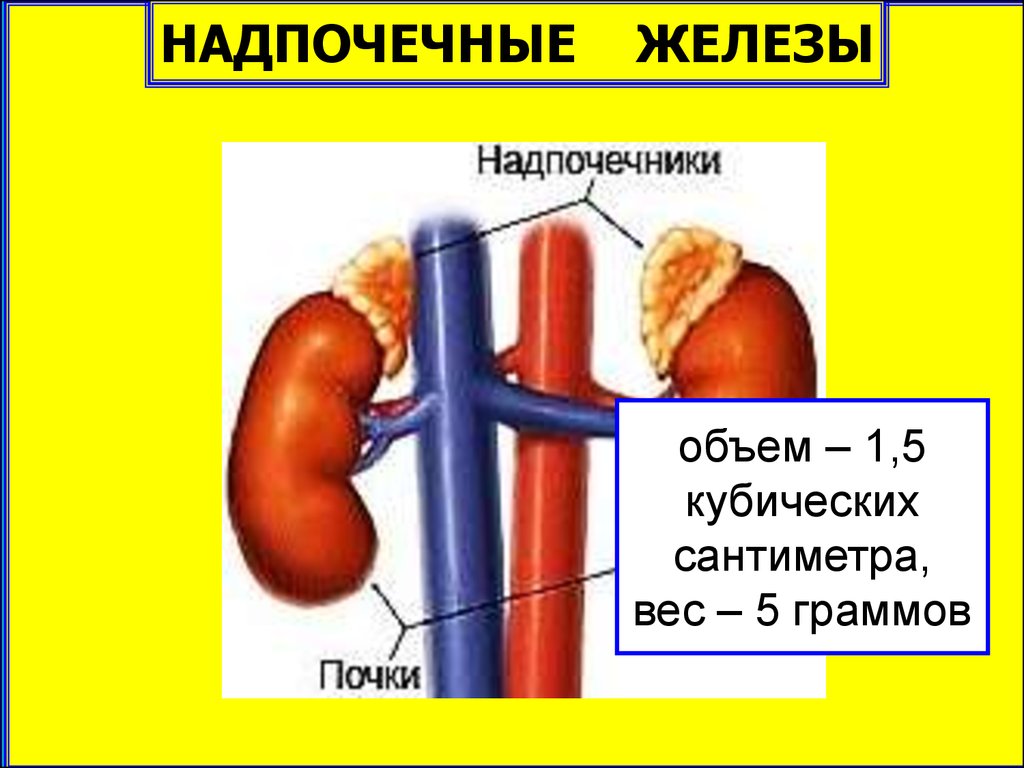
НАДПОЧЕЧНЫЕЗоны
коры
ЖЕЛЕЗЫ
клубочковая
(80%)
пучковая
сетчатая
мозговой
слой
(20%)
андрогены
альдостерон
кортизол
адреналин
4.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ• Феохромоцитома – секретирующая катехоламины опухоль мозгового вещества надпочечников или клеток вегетативных ганглиев.
• Синдром Уотерхауза-Фридериксена – острая
недостаточность коры надпочечников
• Болезнь (синдром) Аддисона – первичный
или вторичный гипокортицизм.
• Синдром Кушинга – гиперкортицизм (с преобладанием гиперсекреции кортизола) при доброкачественных или злокачественных опухолях коры надпочечников или клеток APUDсистемы
(«APUD» — акроним, образованный от первых букв
слов: amine, precursor — предшественник, uptake —
поглощение; decarboxylation — декарбоксилирование).
5.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ• Врожденная гиперплазия коры надпочечников – группа наследственных заболеваний, развивающихся из-за чрезмерного
синтеза АКТГ.
• Врожденная дисфункция коры надпочечников – группа аутосомно-рецессивных
наследственных заболеваний, обусловленных генетическими дефектами ферментов
синтеза кортикостероидов.
6.
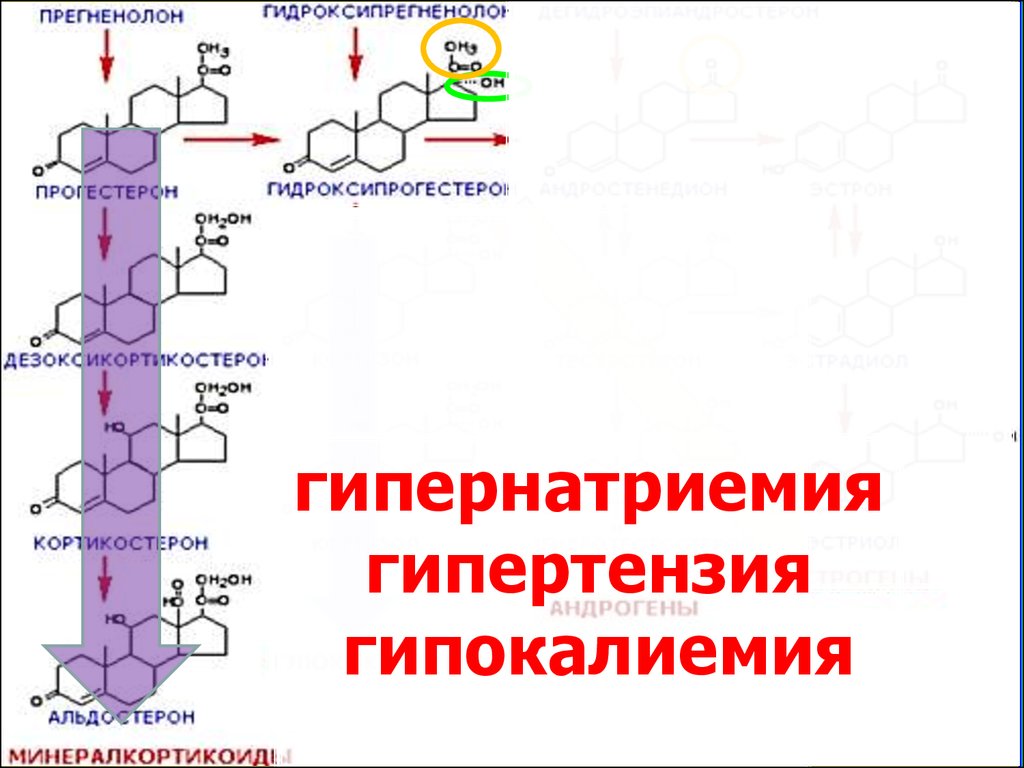
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ• Гиперальдостеронизм:
– первичный (синдром Конна) – наблюдается при гормонально активной опухоли
надпочечников; сопровождается гипертонией,
полиурией, слабостью мышц, судорогами.
– вторичный – при циррозе печени, хроническом нефрите, сердечной недостаточности; часто сопровождается отёками.
– синдром Бартера – вариант вторичного
гиперальдостеронизма без артериальной
гипертензии и отёков.
7.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ• Псевдогиперальдостеронизм (синдром
Лиддла) – наследственное заболевание с
высокой артериальной гипертензией, гипокалиемическим алкалозом и отсутствием
выработки альдостерона.
8.
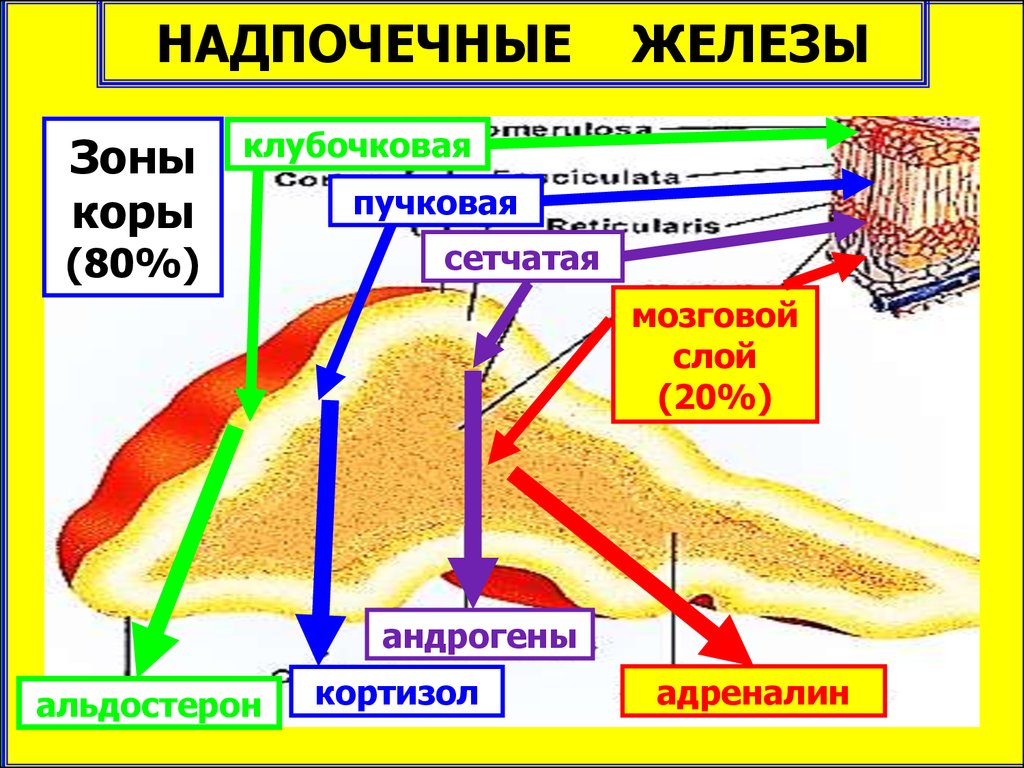
НАДПОЧЕЧНЫЕренин
кортиколиберин
ЖЕЛЕЗЫ
ангиотензин
альдостерон
кортизол
АКТГ
Системное действие
на обмен веществ
9.
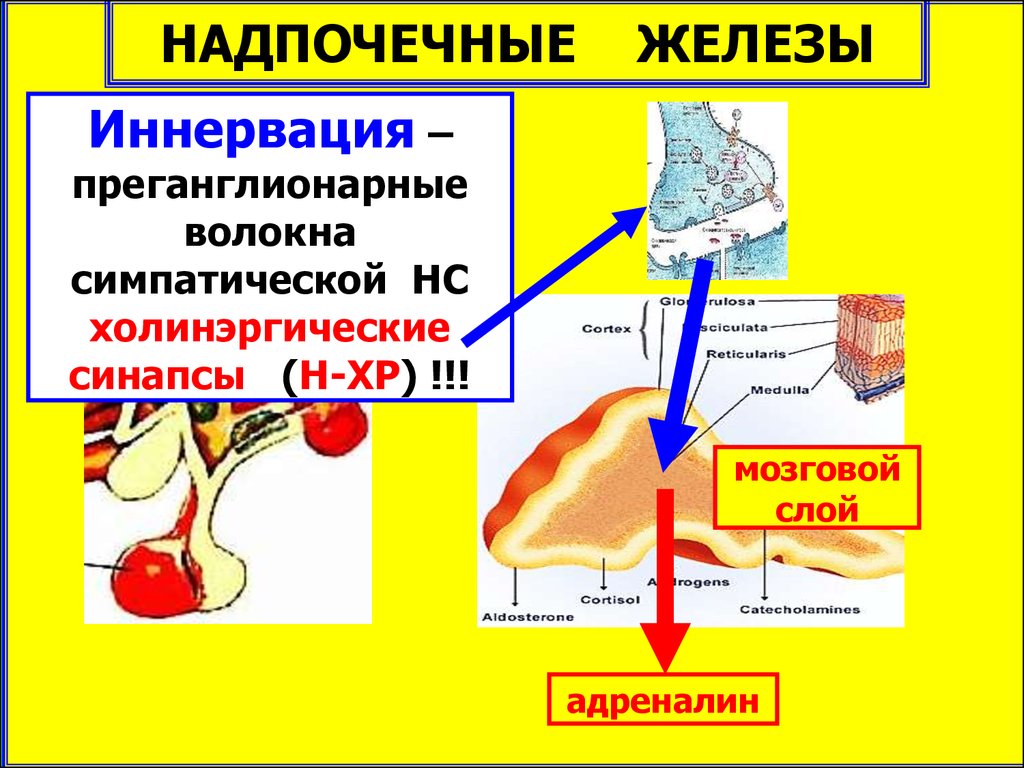
НАДПОЧЕЧНЫЕЖЕЛЕЗЫ
Иннервация –
преганглионарные
волокна
симпатической НС
холинэргические
синапсы (Н-ХР) !!!
мозговой
слой
адреналин
10.
ФЕОХРОМОЦИТОМАПроявления:
Артериальная гипертензия (в основной массе случаев
имеющая характер кризов, в типичных случаях длящихся
меньше 1 часа).
Сердцебиение
Головная боль
Потливость
Повышенная возбудимость и тремор
Снижение массы тела
Абдоминальный синдром (боли, не имеющие чёткой
локализации и не связанные с приёмом пищи, в сочетании
с тошнотой и рвотой).
Другие признаки (повышенный обмен веществ,
лихорадка, гипергликемия, ортостатическая гипотензия,
запоры).
11.
ФЕОХРОМОЦИТОМАДиагностика:
Основной критерий – повышенный уровень катехоламинов
или продуктов их распада в плазме или моче.
При стрессе концентрация катехоламинов повышается
примерно в 2 раза, при феохромоцитоме – больше.
Тест угнетения клонидином: через 3 часа после приёма
внутрь 0,3 мг клонидина содержание норадреналина в крови
здоровых лиц понижается до нормального уровня,
а у больных феохромоцитомой остаётся повышенным.
Наиболее информативные тесты – определение экскреции
продуктов метилирования адреналина и норадреналина,
свободных
катехоламинов
и
ванилил-миндальной
кислоты в суточной моче (выведение более 50 мкг
адреналина, 100 мкг норадреналнна и 6 мг ванилилминдальной кислоты при повторных исследованиях).
Ложноположительные результаты – хлорпромазин, бензодиазепины или симпатомиметики.
12.
ГиперкортицизмКортизол в избыточных концентрациях
оказывает:
• катаболическое действие на белковые
структуры большинства тканей (атрофия
и дистрофия).
• стойкая стимуляция глюконеогенеза и
гликогенолиза в мышцах и печени (гипергликемия, стероидный диабет).
• перераспределение жира.
• электролитные расстройства (гипернатриемия, гипокалиемия – артериальная гипертензия, аритмии).
• иммуносупрессивное действие (склонность к инфекциям).
13.
Гиперкортицизм(болезнь Иценко-Кушинга)
14.
Диагностика гиперкортицизма:1. Ночной подавляющий тест с дексаметазоном:
(в 23.00 – 1 мг дексаметазона, в 8.00 – забор крови).
У здоровых уровень кортизола обычно становится
менее 5 мкг/дл (по рекомендациям других
авторов <3 мкг/дл) или 140(100) нмоль/л.
2. Определение свободного кортизола в моче.
(первая порция мочи после сна не собирается, а
собираются все последующие, включая утреннюю
порцию второго дня).
При гиперкортицизме – > 250 мкг кортизола/сут.
Тест имеет высокую чувствительность (95%), но низкую
специфичность
3. Исследование уровня кортизола крови
(применяют в качестве дополнительного теста).
При гиперкортицизме уровень кортизола в
сыворотке: более 207 нмоль/л (7,5 мкг/дл) во
время бодрствования и более 50 нмоль/л
(1,8 мкг/дл) во время сна.
15.
ГипокортицизмДля первичного гипокортицизма
характерны:
сниженный уровень кортизола и
альдостерона
высокий уровень АКТГ и ренина
гиперкалиемия, гипонатриемия
гипогликемия
лейкопения, лимфоцитоз.
При вторичном гипокортицизме
продукция альдостерона корой
надпочечников сохраняется, т.к. она
практически не зависит от АКТГ,
вследствие чего он протекает более
легко.
16.
ГипокортицизмПри первичном гипокортицизме дефицит
кортизола по механизму отрицательной
обратной связи приводит к повышению
продукции проопиомеланокортина, в
результате протеолиза которого, кроме
АКТГ, образуется и меланоцитстимулирующий гормон, вызывающий
гиперпигментацию кожи и слизистых.
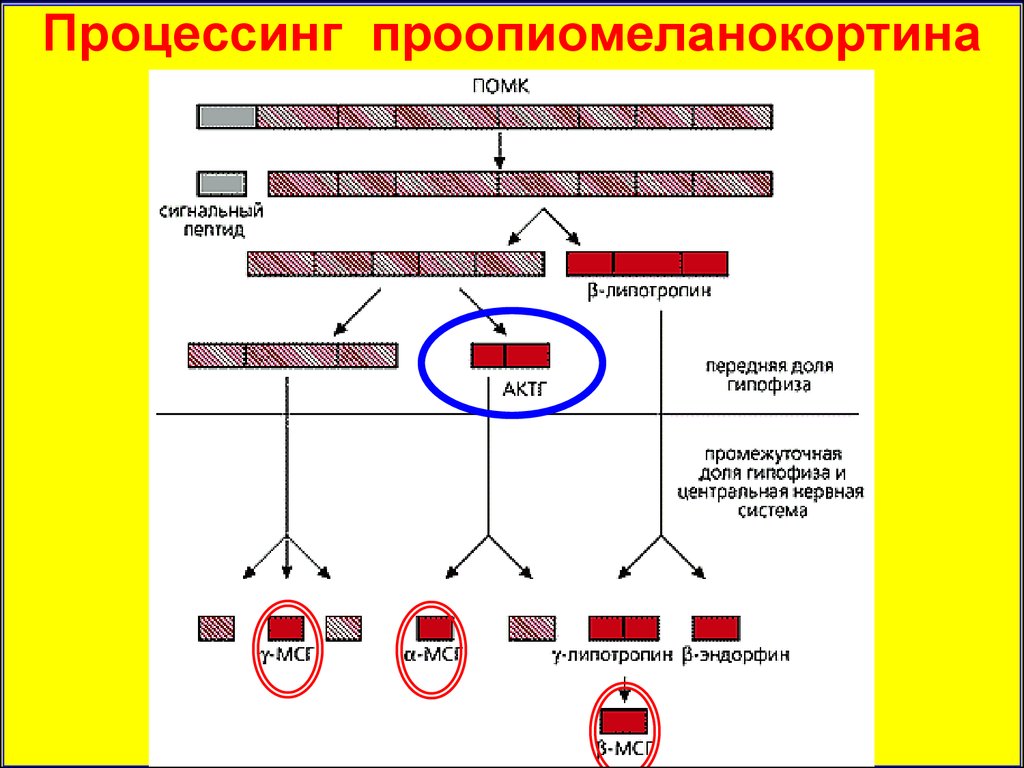
17.
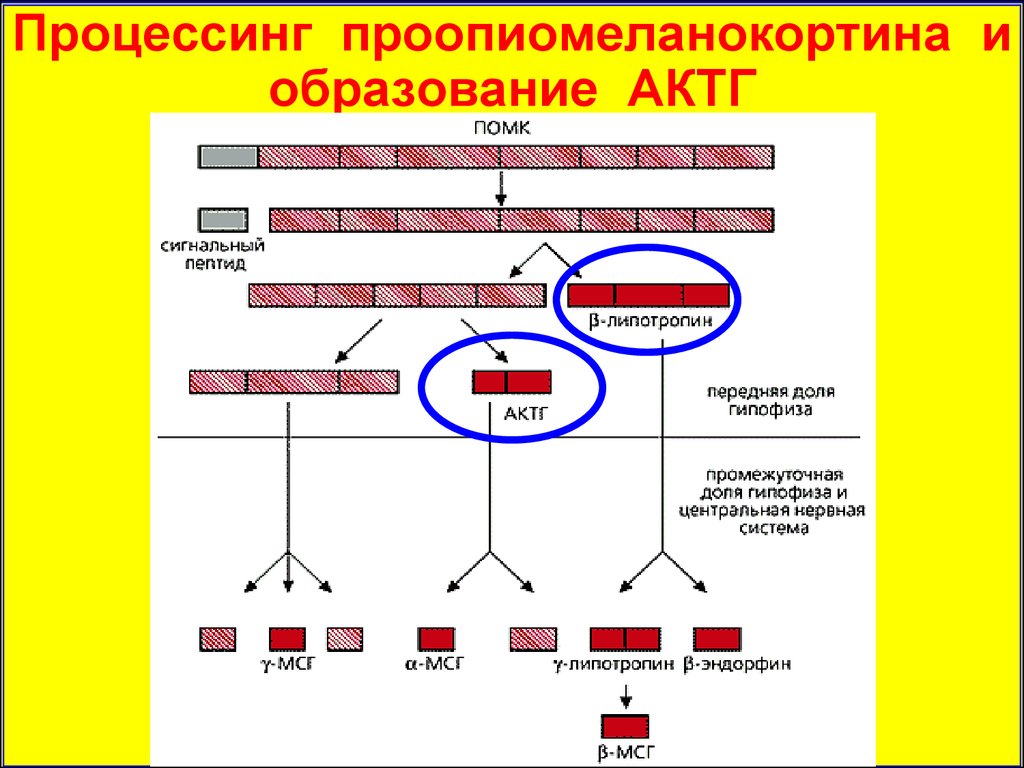
Процессинг проопиомеланокортина18.
Продукты процессингапроопиомеланокортина и СЕМАКС
19.
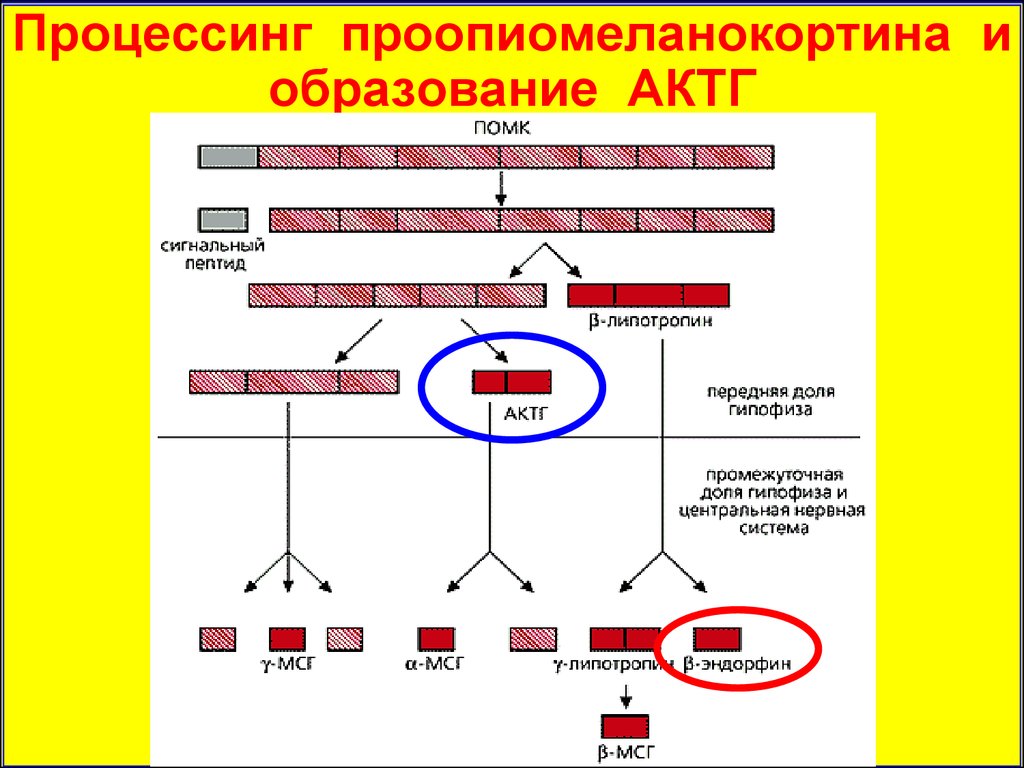
Процессинг проопиомеланокортина иобразование АКТГ
20.
21.
Процессинг проопиомеланокортина иобразование АКТГ
22.
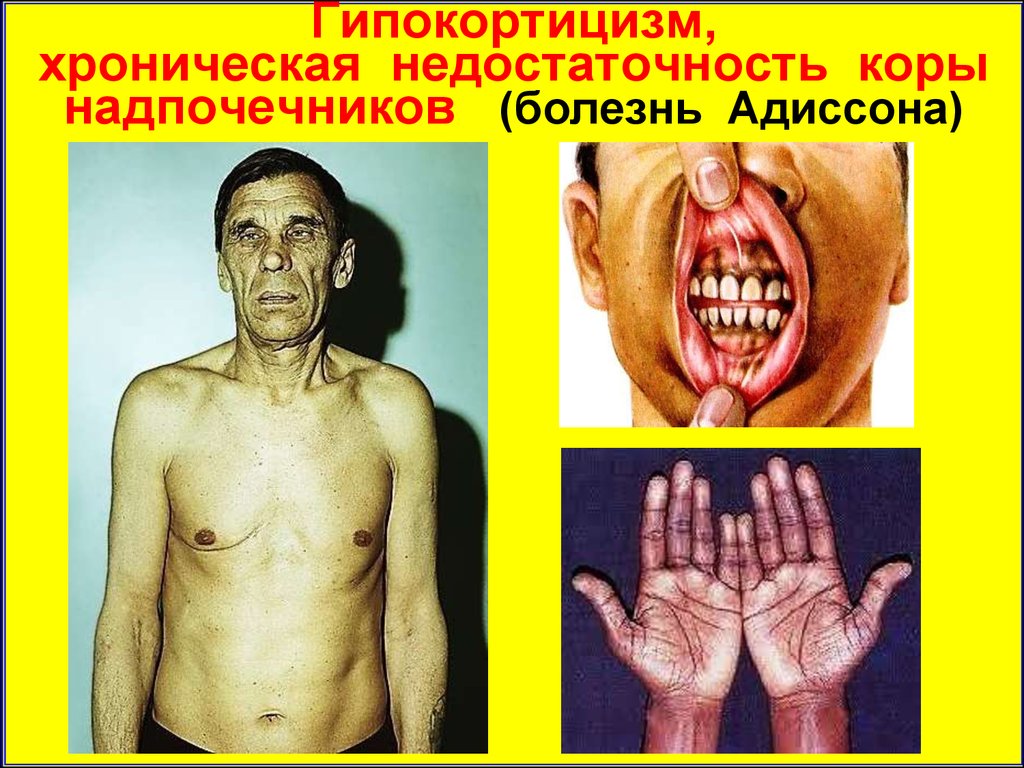
Проявления гипокортицизма:• гиперпигментация кожи и слизистых. При
аутоиммунном генезе гиперпигментация часто
сопровождается витилиго. Иногда встречаются
случаи «белого аддисонизма»
• прогрессирующее обезвоживание, гипонатриемия (тяга к соленой пище) и гиперкалиемия
• аритмии, артериальная гипотензия, обморочные состояния, провоцирующиеся стрессами
• похудение – от умеренного до значительного,
особенно при исходно избыточной массе тела.
• астения, снижение адаптивных возможностей
организма, депрессия, раздражительность.
• снижение процессов глюконеогенеза и синтеза гликогена, гипогликемия
• диспепсические расстройства (плохой аппетит, разлитые боли в эпигастрии, чередование
поносов и запоров, тошнота, рвота, анорексия).
23.
Гипокортицизм,хроническая недостаточность коры
надпочечников (болезнь Адиссона)
24.
Гиперальдостеронизм:• Артериальная гипертензия – основной, а зачастую и единственный симптом (у 20% лиц –
резистентная к терапии) с сильными головными
болями, чаще локализуемыми в лобных долях.
• Другие симптомы – следствие потерь калия
с мочой:
– слабость сердечной деятельности, аритмии,
экстрасистолии,
– утомляемость, парестезии
– слабость мышц, фасцикулляции, судороги
– никтурия, полиурия.
Основной метод диагностики – определение
в крови альдостерона и ренина.
Дополнительные – гипокали- и кальциемия,
гипернатриемия, щелочная реакция мочи.
25.
ВРОЖДЁННАЯДИСФУНКЦИЯ КОРЫ
НАДПОЧЕЧНИКОВ
26.
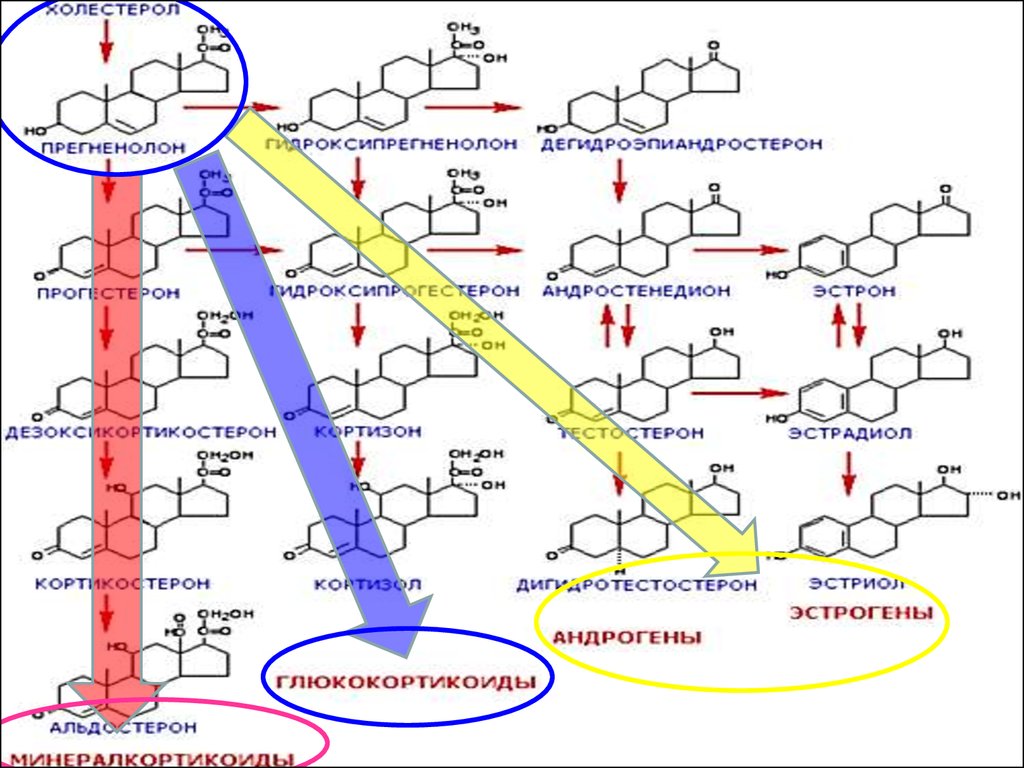
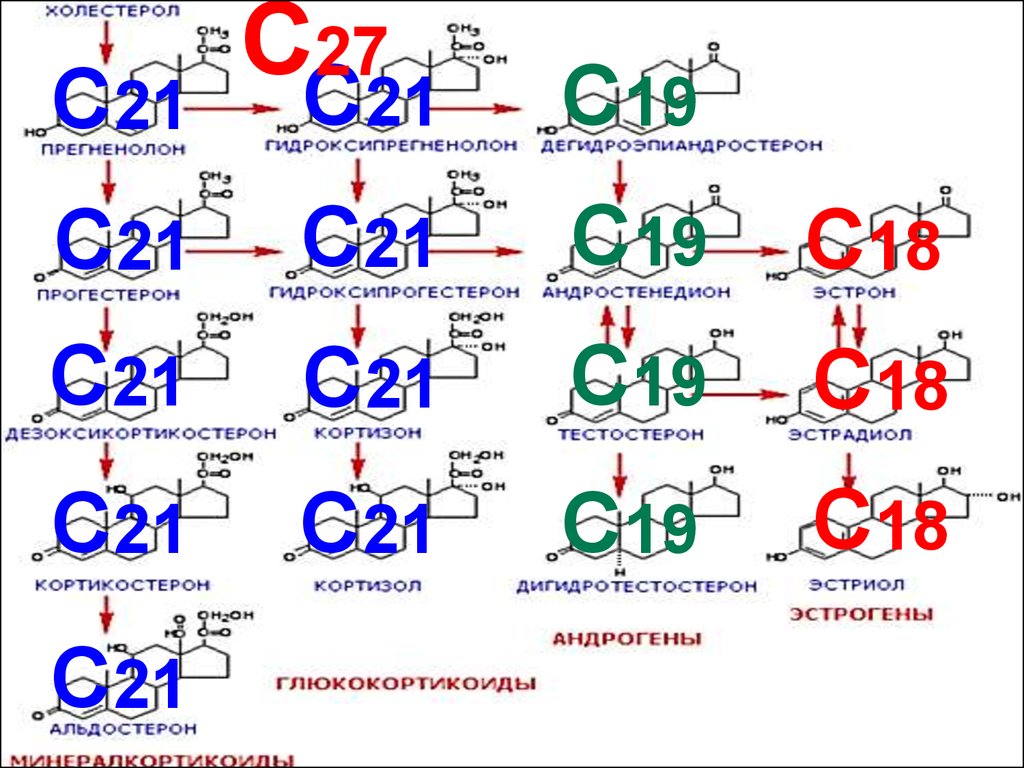
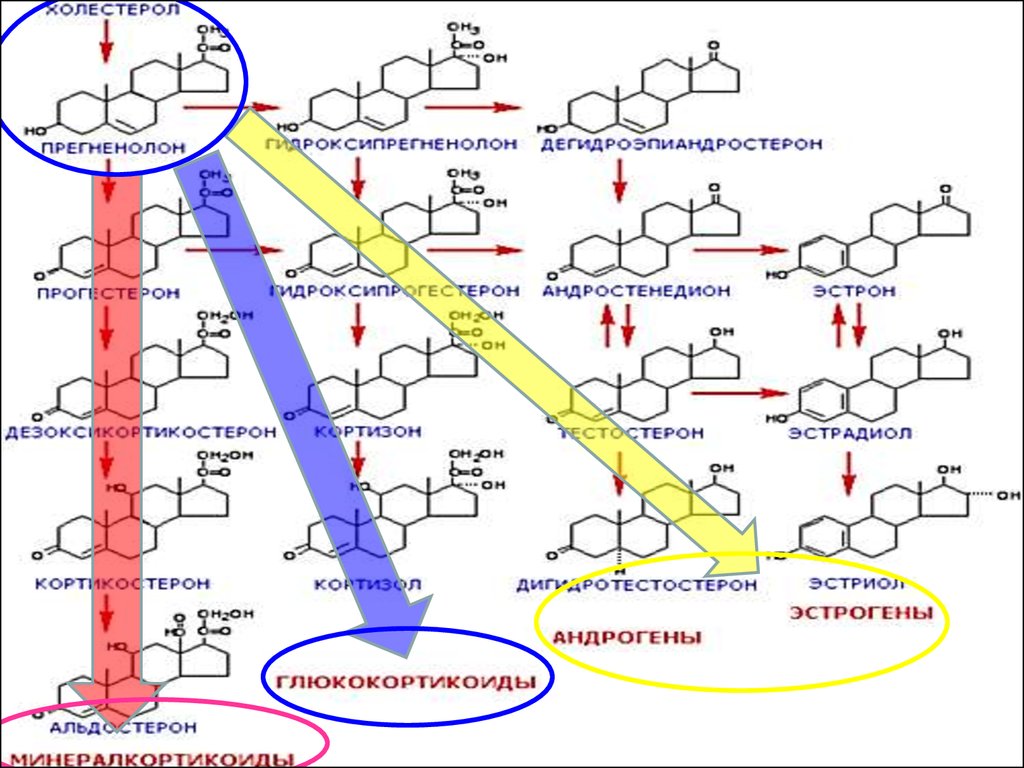
СХЕМА ПУТЕЙ СИНТЕЗАСТЕРОИДНЫХ ГОРМОНОВ
В КОРКОВОМ СЛОЕ
НАДПОЧЕЧНИКОВ
27.
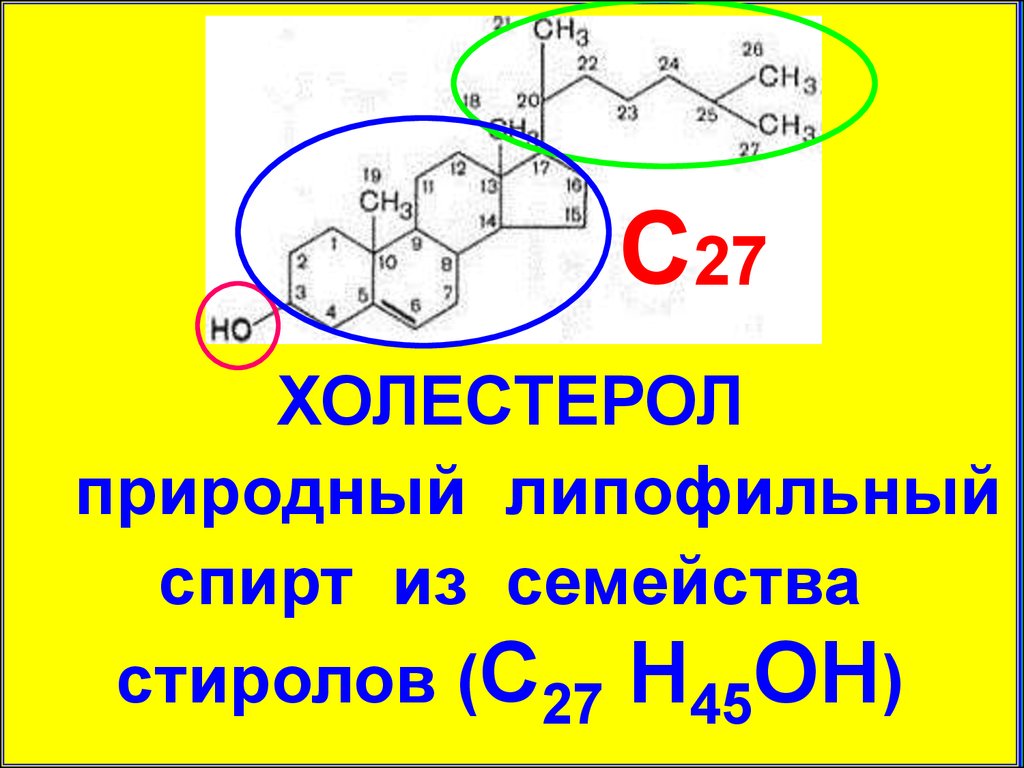
С27ХОЛЕСТЕРОЛ
природный липофильный
спирт из семейства
стиролов (С27 Н45ОН)
28.
С21СС2721
С19
С21
С21
С19
С18
С21
С21
С19
С18
С21
С21
С19
С18
С21
29.
30.
ФЕРМЕНТЫ СИНТЕЗАСТЕРОИДОВ
С20-22-лиаза (десмолаза) – митохондрии
С17-20-лиаза (десмолаза) – митохондрии
3β-гидроксистероид-ДГ – гладкая ЭПС
21-гидроксилаза – гладкая ЭПС
17α-гидроксилаза – гладкая ЭПС
11β-гидроксилаза – митохондрии
18-гидроксилаза (метилоксидаза І и ІІ)
∆5,4-изомераза – гладкая ЭПС
31.
ФЕРМЕНТЫ СИНТЕЗАСТЕРОИДОВ
Большинство
ферментов,
Новое
название Старое
название
превращающих холестерол в
P450
scc
20:22-десмолаза
предшественники
и биолоР450
С17 активные
17:20-десмолаза
гически
стероиды,
входят
цитохромов
Р450
С27 в группу
21-гидроксилаза
Р450 С11
Р450 агоm
11 β-гидроксилаза
Р450
Ароматаза
32.
Клиническая формаДефект
врожденной дисфункции коры
фермента
надпочечников
Гиперплазия коры с тотальной
20,22десмолаза стероидной недостаточностью
и сольтеряющим синдромом
3-β-ОНстероидДГ
Гиперплазия коры с сольтеряющим синдромом и мужским
псевдогермафродитизмом
21-гидроксилаза
Гиперплазия коры (сольтеряющая, вирильная, стертая)
33.
Клиническая формаДефект
врожденной дисфункции коры
фермента
надпочечников
17-гидроксилаза
Гиперплазия коры с гипертензией и мужским псевдогермафродитизмом
Гиперплазия коры с гипер11-β-гидроксилаза тензией и вирилизацией
18-гидроксилаза
Легкая степень сольтеряющего
синдрома
без гиперплазии
коры
34.
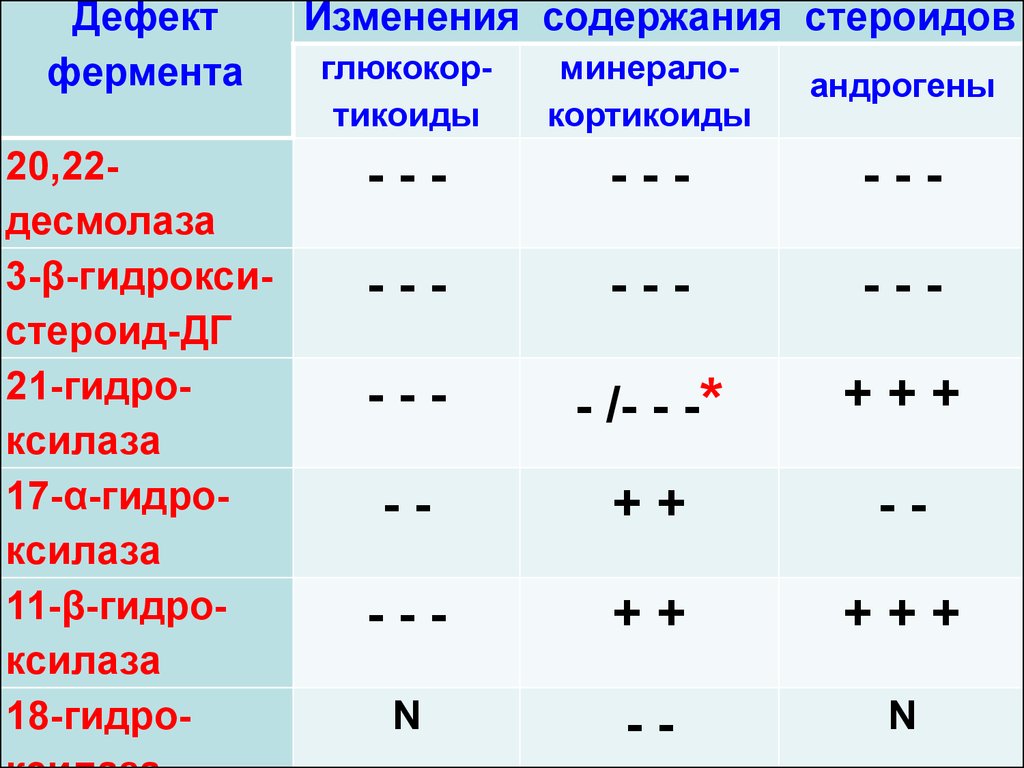
Дефектфермента
20,22десмолаза
3-β-гидроксистероид-ДГ
21-гидроксилаза
17-α-гидроксилаза
11-β-гидроксилаза
18-гидро-
Изменения содержания стероидов
глюкокортикоиды
минералокортикоиды
андрогены
---
---
---
---
---
---
---
- /- - -*
+++
--
++
--
---
++
+++
N
--
N
35.
СХЕМА ПУТЕЙ СИНТЕЗАСТЕРОИДНЫХ ГОРМОНОВ
В КОРКОВОМ СЛОЕ
НАДПОЧЕЧНИКОВ
36.
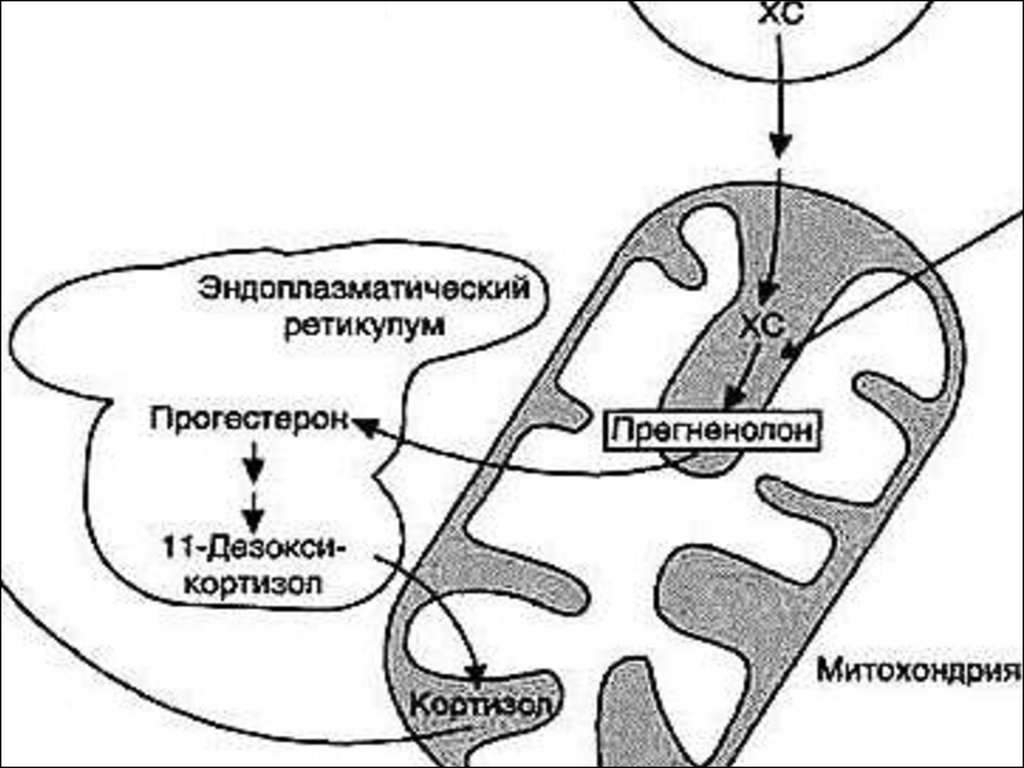
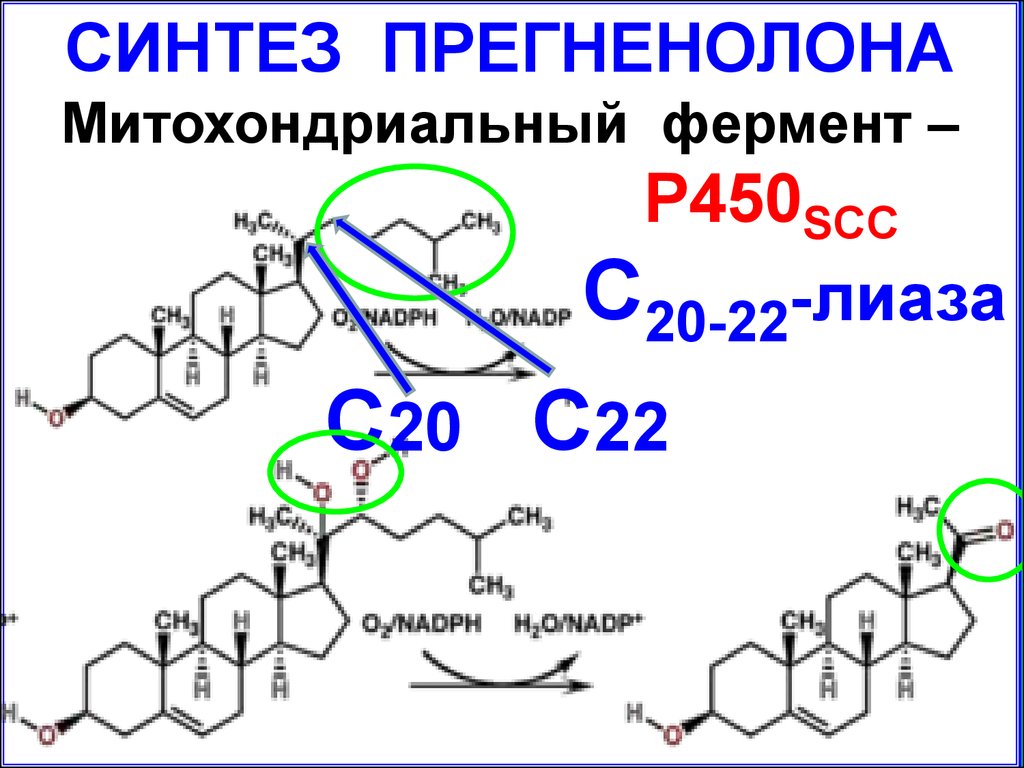
СИНТЕЗ ПРЕГНЕНОЛОНАМитохондриальный фермент –
P450SCC
С20-22-лиаза
С20 С22
37.
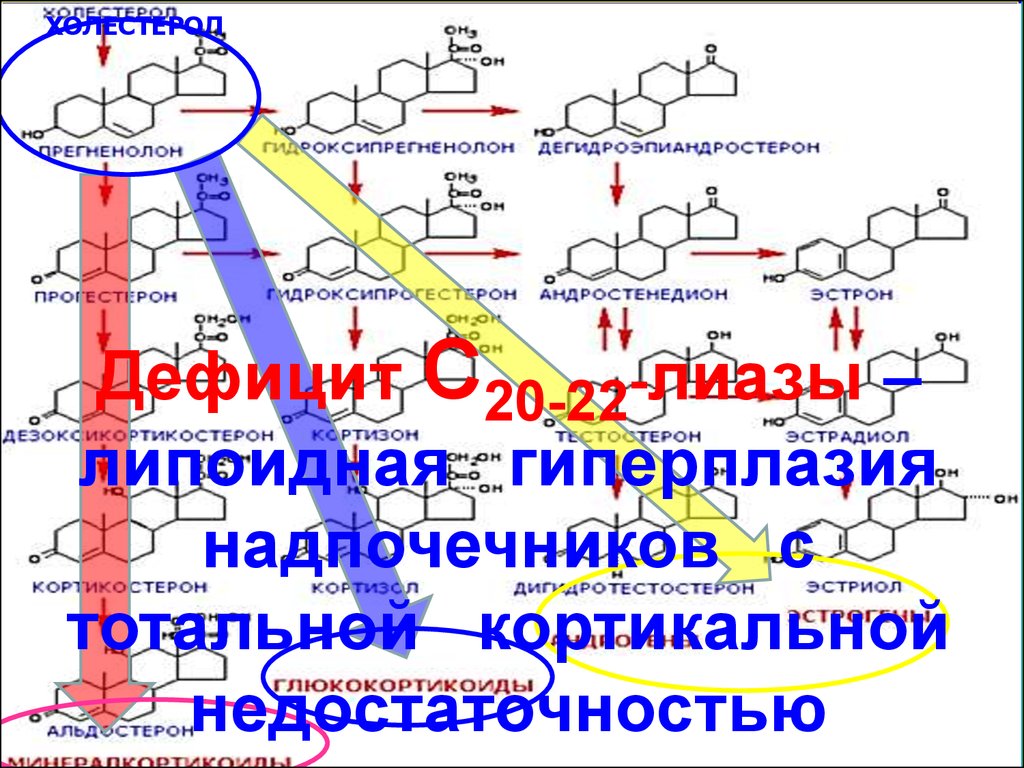
ХОЛЕСТЕРОЛДефицит С20-22-лиазы –
липоидная гиперплазия
надпочечников с
тотальной кортикальной
недостаточностью
38.
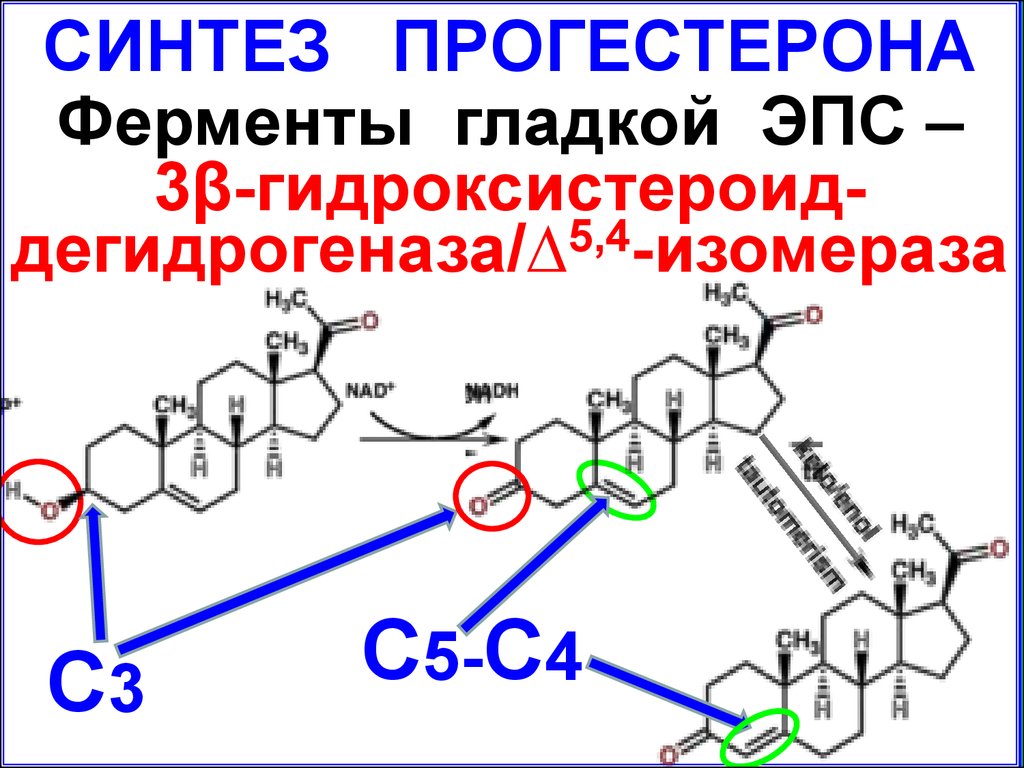
СИНТЕЗ ПРОГЕСТЕРОНАФерменты гладкой ЭПС –
3β-гидроксистероиддегидрогеназа/∆5,4-изомераза
С3
С5-С4
39.
17-ГИДРОКСИПРЕГНЕНОЛОН,ДЕГИДРОЭПИАНДРОСТЕРОН
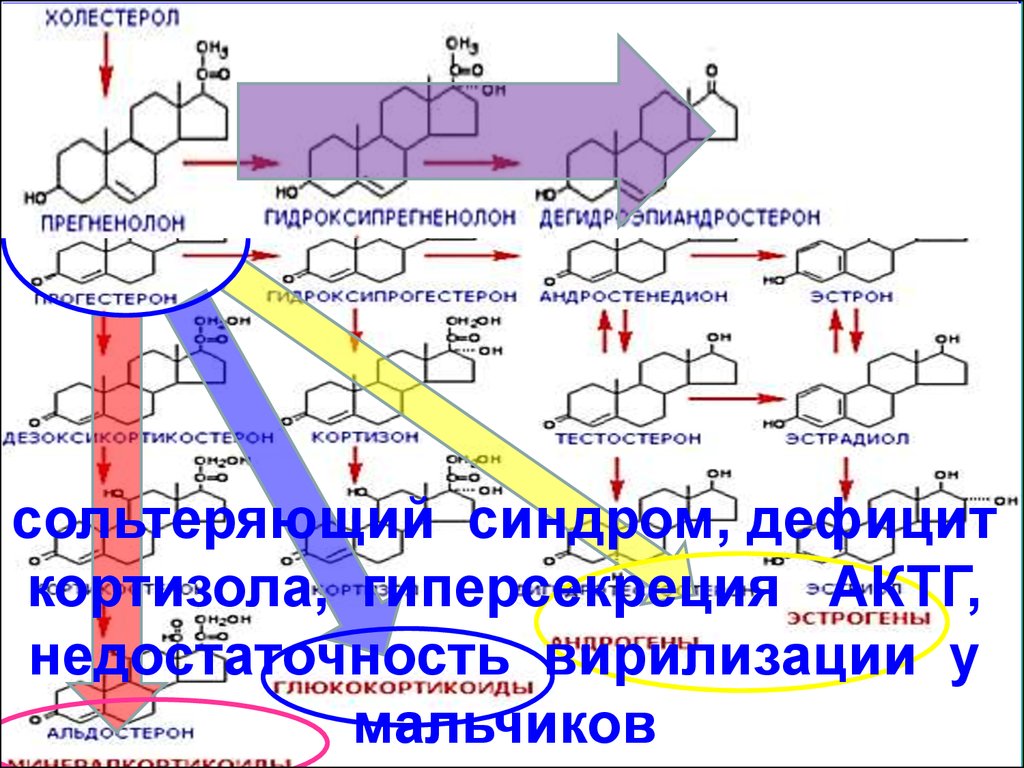
сольтеряющий синдром, дефицит
кортизола, гиперсекреция АКТГ,
недостаточность вирилизации у
мальчиков
40.
Дефицит С21-гидроксилазыНаиболее часто встречающийся
ферментативный дефект
стероидогенеза (>90%)
Фермент гладкой ЭПС – P450C21
Участвует в синтезе
минерало- и
глюкокортикоидов
(стероидов С21)
41.
Клинические формы1. Вирильная
(простая)
2. Сольтеряющая
3. Стертая
(неклассическая)
42.
Клинические формы1. Сольтеряющая
2.вирилизация,
Вирильная (простая)
сольтеряющий
Стертая
синдром, 3.ацидоз,
гипотония,
(
неклассическая
судороги,
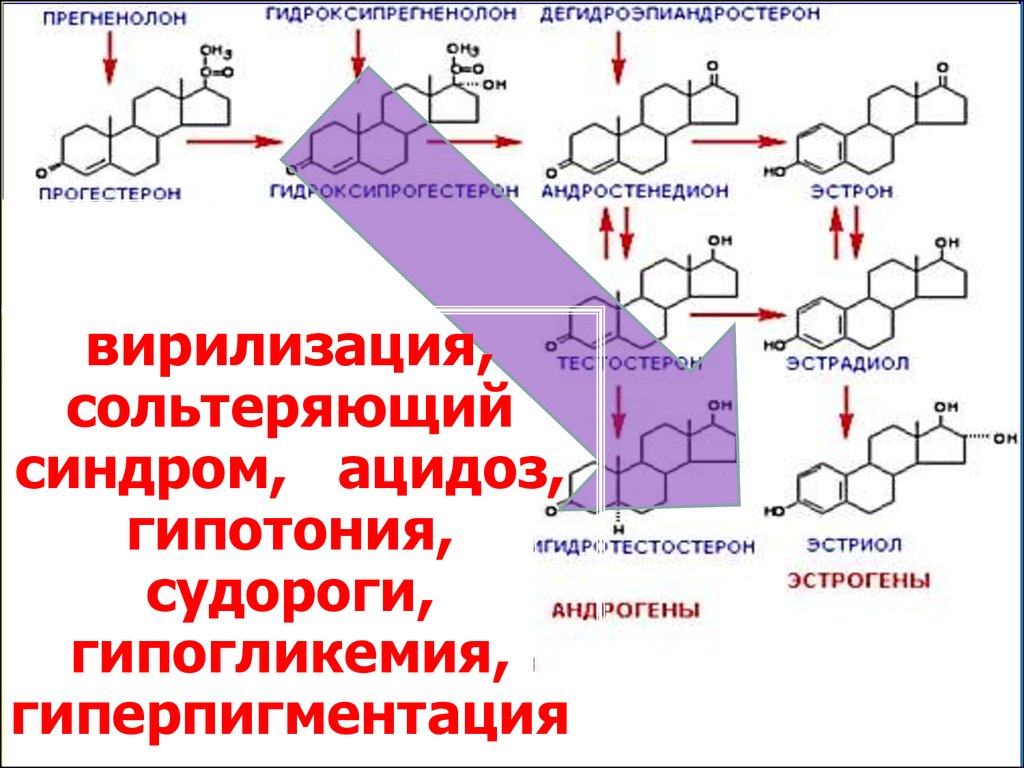
гипогликемия,
гиперпигментация
43.
Клинические формы1. Сольтеряющая
2. Вирильная (простая)
3. Стертая
Увеличение:
(неклассическая
АКТГ
ренина
ангиотензина
44.
Клинические формыврожденной дисфункции
коры надпочечников
и активность P450C21
45.
Мутации в гене CYP 21 иформы ВДКН
Замены
Замены АК,
нуклеотидов,
локализация
локализация
Форма ВДКН
Gln 318 Stop
локус 1996
сольтеряющая
Ile 172 Asn
локус 1100
вирильная
Val 281 Leu
локус 1685
неклассическая
Pro 30 Leu
локус 89
неклассическая
Pro 453 Ser
локус 2580
неклассическая
46.
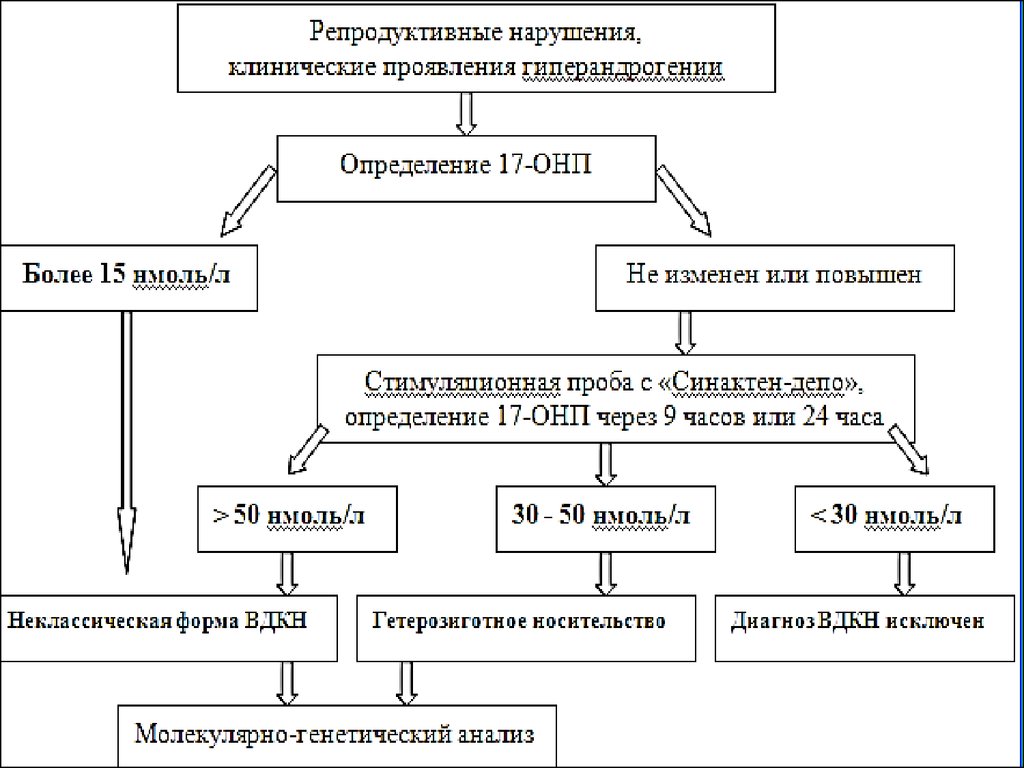
Алгоритм диагностикистертой формы
недостаточности
С21-гидроксилазы
47.
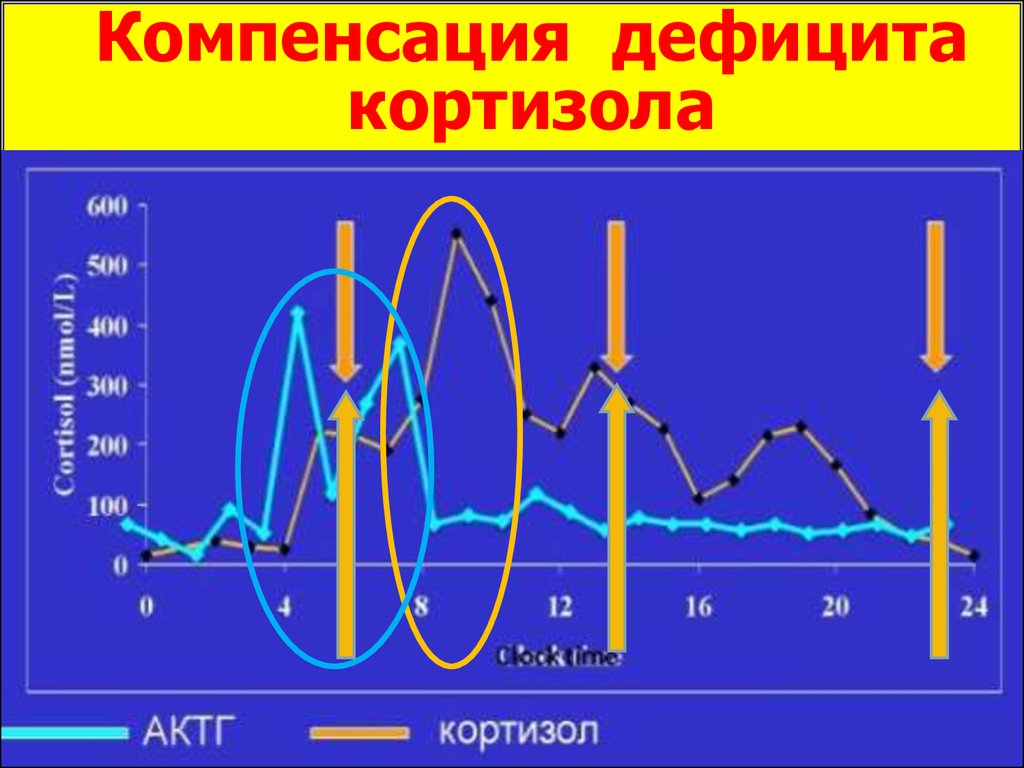
Компенсация дефицитакортизола
48.
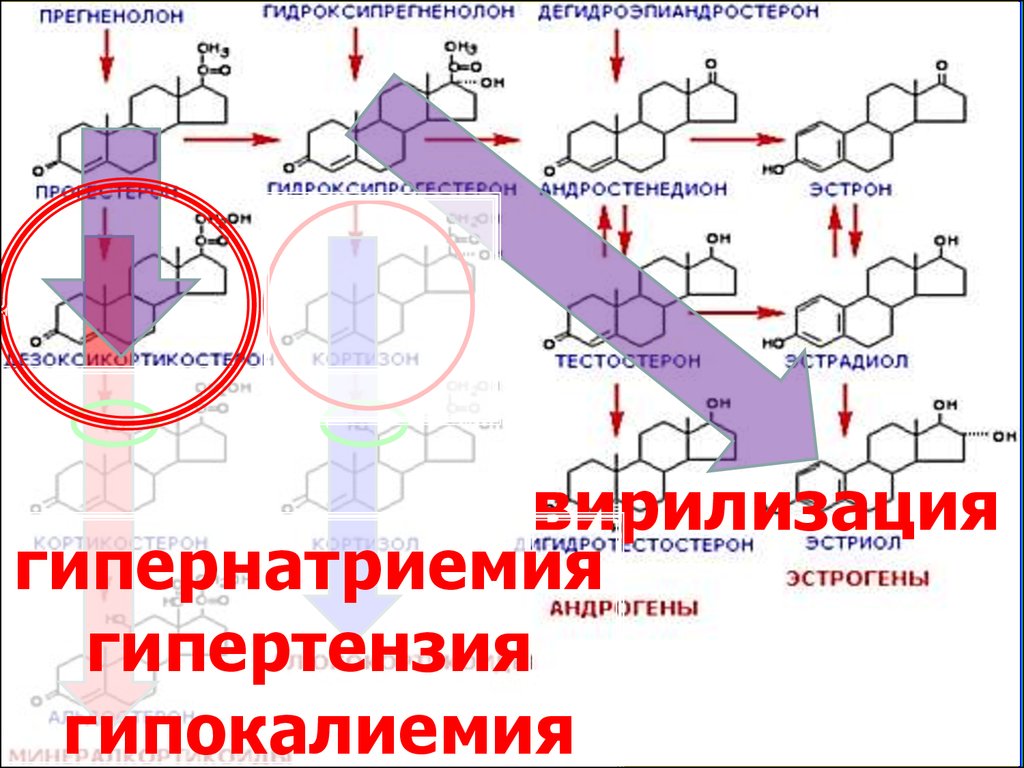
Дефицит С11-гидроксилазыМитохондриальный фермент –
P450C11
Участвует в синтезе
минерало- и
глюкокортикоидов
(стероидов С21)
49.
вирилизациягипернатриемия
гипертензия
гипокалиемия
50.
Сочетанный дефицитС17-гидроксилазы
и С17-20-лиазы
Ферменты гладкой ЭПС и
митохондрий
Участвуют в синтезе
глюкокортикоидов и
андрогенов
51.
гипернатриемиягипертензия
гипокалиемия
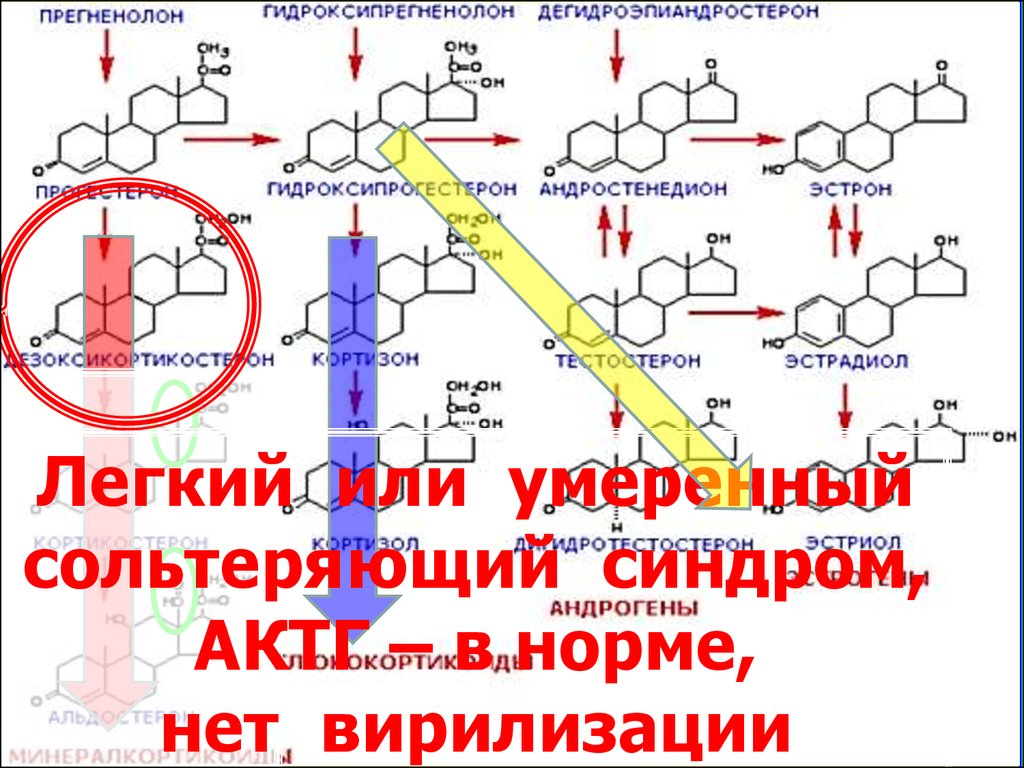
52.
Дефицит С18-гидроксилазы(кортикостеронметилоксидазы І и ІІ)
Ферменты гладкой ЭПС и
митохондрий
Участвуют в синтезе
альдостерона
53.
Легкий или умеренныйсольтеряющий синдром,
АКТГ – в норме,
нет вирилизации
54.
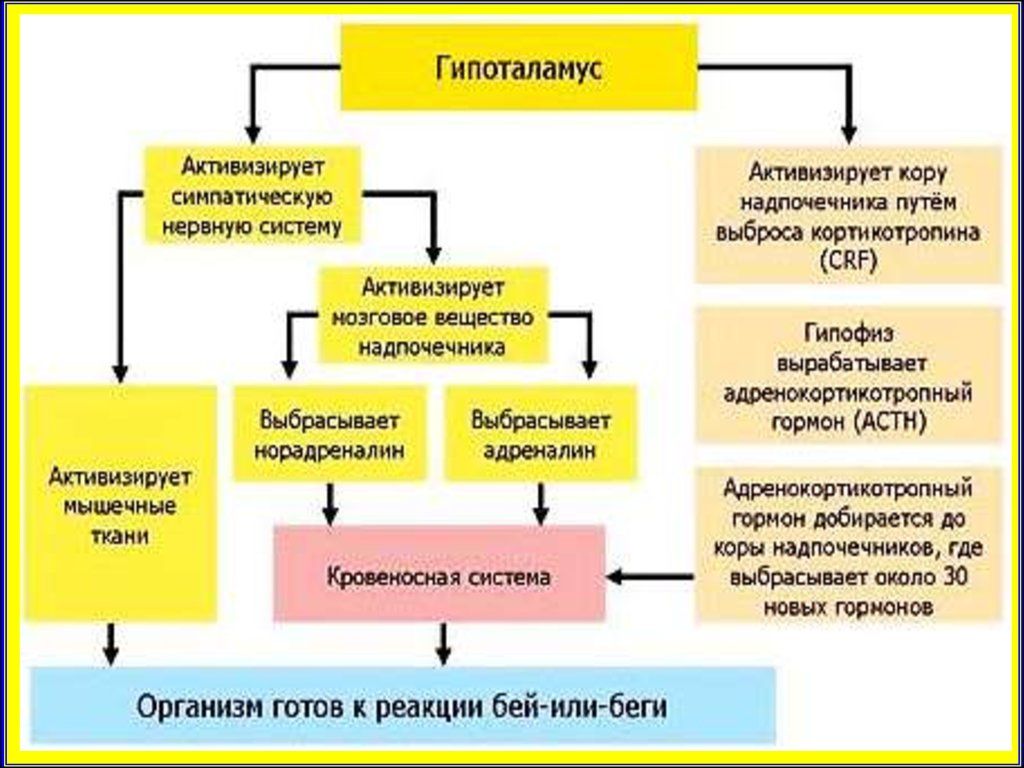
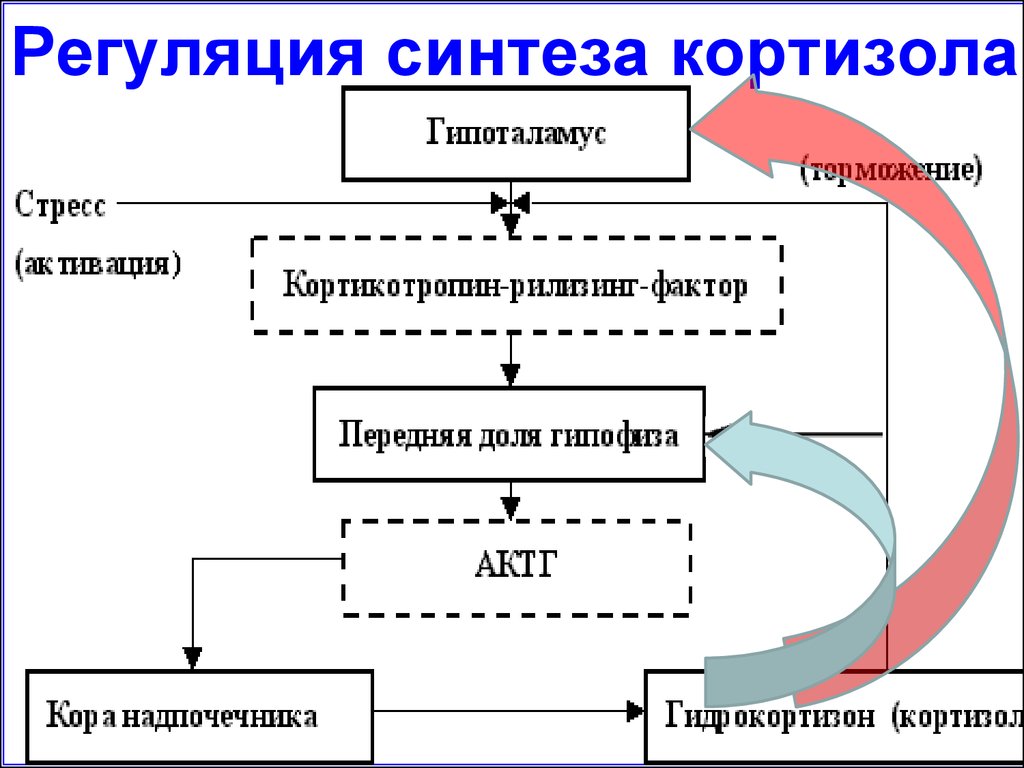
Регуляция синтеза кортизола55.
56.
Лабораторная диагностика неклассических орм дефекта 21-гидроксилазыВ последнее десятилетие значительно взрос интерес к неклассическим формам врожденной дисфункции коры надпочечников (ВДКН) и их влиянию на репродуктивную функцию
человека. Распространенность классических форм ВДКН в различных популяциях варьирует в широких пределах: от 1 : 280 у эскимосов Аляски до 1 : 18 000 в Японии. «Общемировая»
частота классических форм ВДКН признана равной 1 : 14 199 новорожденных. В странах Европы среди белого населения встречаемость неклассической формы ВДКН признана равной 1
: 1 000.
ВДКН (адреногенитальный синдром, врожденная гиперплазия надпочечников) – группа заболеваний с аутосомно-рецессивным типом наследования, возникающих вследствие дефицита
одного из шести ферментов, необходимых для синтеза кортизола в надпочечниках. Наиболее частый (в 95% случаев) ферментативный дефект стероидогенеза – дефицит 21гидроксилазы. Фермент 21-гидроксилаза катализирует как преобразование 17-гидроксипрогестерона (17-ОНП) в 11-дезоксикортизол, предшественник кортизола, так и преобразование
прогестерона в дезоксикортикостерон, предшественник альдостерона. Заболевание вызвано мутациями в гене CYP21, кодирующем фермент 21-гидроксилазу. Низкая активность 21гидроксилазы приводит к недостаточному синтезу кортизола. В результате недостатка кортизола кора надпочечников стимулируется адренокортикотропным гормоном (АКТГ), что
приводит к увеличению и накоплению предшественников – 17-ОНП, 17-гидроксипрегненолона и направление последнего на синтез андрогенов (рис. 1). Избыток андрогенов приводит к
вирилизации и формированию бисексуального строения половых органов у новорожденных девочек и ускоренному росту у детей обоего пола – вирильная форма. При полной потере
активности 21-гидроксилазы нарушается синтез кортизола и альдостерона, что приводит к формированию тяжелой сольтеряющей формы с развитием сольтеряющего криза
(гипонатриемия, гиперкалиемия, ацидоз и потеря жидкости). Помимо классических вирильной и сольтеряющей форм заболевания при частичном снижении активности фермента
возникает неклассическая форма, которая может быть бессимптомной или проявляться симптомами избытка андрогенов.
Обратно пропорциональная связь между активностью 21-гидроксилазы и уровнем 17-ОНП позволяет считать этот стероид патогенетическим маркером 21-гидроксилазной
недостаточности. Существование надежного маркера ВДКН и наличие эффективного метода лечения послужили предпосылками для проведения неонатального скрининга заболевания,
который начал внедряться с 80-х годов во многих странах мира. С 2006 года проведение неонатального скрининга 21-гидроксилазной недостаточности рекомендовано приказом №185
Минздравсоцразвития от 22 марта 2006 г «О массовом обследовании новорожденных детей на наследственные заболевания». Ранняя диагностика классических форм заболевания
позволяет при сольтеряющей форме начать лечение на 10-20 – е сутки жизни, до развития тяжелых клинических проявлений сольтеряющего криза, избежать ошибок в выборе половой
принадлежности у новорожденных девочек с высокой степенью вирилизации, вовремя поставить диагноз вирильной формы заболевания у мальчиков. Пациентам с классическими
формами ВДКН назначается лечение глюкокортикоидами и при необходимости минералокортикоидами с целью ингибирования чрезмерной секреции АКТГ и соответственно снижения
уровней надпочечниковых андрогенов. Подбирается наименьшая доза глюкокортикоида, позволяющая подавлять надпочечниковые андрогены и поддерживать нормальный рост. Для
оценки эффективности лечения необходимо мониторирование уровней 17-ОНП и андрогенов андростендиона, дегидроэпиандростерон-сульфата (ДГЭА-С) и тестостерона, а также
ежегодное определение костного возраста и линейного роста. Приемлемыми уровнями 17-ОНП считается диапазон 3-30 нмоль/л, значения андрогенов должны соответствовать возрасту
и половой принадлежности.
У пациентов с неклассической формой ВДКН за счет увеличения секреции АКТГ вырабатывается достаточное количество кортизола и альдостерона при умеренном повышении 17-ОНП
и андрогенов. Неклассическая форма может быть пропущена при проведении неонатального скрининга из-за невысоких начальных уровней 17-ОНП и выявляться только в детском или
молодом возрасте симптомами избытка андрогенов. Наиболее ранним изменением при неклассической форме заболевания является преждевременное адренархе (раннее лобковое
оволосение), связанное с избыточным накоплением ДГЭА-С у детей, еще не вступивших в половое созревание. В дальнейшем клинические проявления заболевания могут ограничиться
гиперандрогенной дерматопатией (гирсутизм, себорея, угревая сыпь, алопеция). Возможны нарушения менструально-овариальной функции: позднее менархе у девочек (в 14 – 16 лет),
гипоолигоменорея с постепенным переходом в аменорею у молодых женщин. Избыток андрогенов подавляет рост и развитие фолликулов в яичнике и образования желтого тела,
тормозит выработку гонадотропных гормонов гипофиза, что приводит к хронической ановуляции, в дальнейшем возможно формирование синдрома поликистозных яичников и, как
следствие, – первичное или вторичное бесплодие. У большинства женщин с неклассической формой ВДКН беременность наступает самостоятельно без предварительной медицинской
коррекции. В период беременности может выявляться скрытая неполноценность ферментных систем стероидогенеза. Избыток андрогенов в организме беременной женщины
препятствует полноценной секреции эндометрия, нарушая имплантацию плодного яйца, вызывает нарушение кровообращения в матке, склероз сосудов миометрия и хориона, что
приводит к развитию таких осложнений, как прерывание беременности, истмико-цервикальная недостаточность и хроническая маточно-плацентарная недостаточность. Неклассическая
форма ВДКН может являться причиной бесплодия у мужчин. Гетерозиготное носительство аллели мутантного гена может выявляться при проведении биохимического исследования, но
клинических проявлений не имеет. Определение 17-ОНП входит в комплекс лабораторных обследований при преждевременном половом развитии у детей, нарушениях репродуктивной
функции. Уровень 17-ОНП в сыворотке крови остается низким до периода полового созревания и отражает надпочечниковую секрецию. В период менархе яичники начинают
синтезировать стероидные гормоны и уровень 17-ОНП нарастает. Со стадии формирования овуляторных циклов и на протяжении репродуктивного периода секреция 17-ОНП
приобретает циклический характер. Повышение уровня 17-ОНП в лютеиновую фазу менструального цикла обусловлено выработкой стероидов желтым телом.
Определение 17-ОНП в фолликулиновую фазу позволяет оценить стероидогенез в надпочечниках, в лютеиновую фазу – в яичниках, хотя такое подразделение условно. При
имплантации оплодотворенной яйцеклетки желтое тело продолжает секретировать 17-ОНП. С периода формирования плаценты высокие уровни 17-ОНП отражают активность
стероидогенеза в системе мать-плацента-плод. Секреция 17-ОНП в период менопаузы снижается до препубертатных значений и в дальнейшем остается на одном уровне. Референтные
интервалы 17-ОНП различаются в зависимости от лабораторных технологий, реактивов, измерительного оборудования (табл. 1). В соответствии с правилами GLP («хорошей
лабораторной практики») рекомендуется каждой лаборатории разрабатывать и накапливать собственные данные о референтных интервалах. Для выявления дефицита 21-гидроксилазы
определение 17-ОНП должно производиться в раннюю фолликулиновую фазу (5 – 7 день от начала менструации) и в утренние часы.
У пациентов с неклассической формой заболевания при случайных измерениях серологические уровни 17-ОНП часто не увеличены, таким образом наиболее надежным будет
измерение уровней стероида после стимуляции надпочечников АКТГ. Проба с введением АКТГ является «золотым стандартом» диагностики как классических, так и неклассических
форм дефицита 21-гидроксилазы. В большинстве стран проба с АКТГ является заключительным этапом подтверждения ВДКН и исключения других нарушений стероидного синтеза при
проведении неонатального скрининга. Проба включает в себя определение базальных (до введения АКТГ) и стимулируемых (через 60 минут после введения препарата) уровней 17-






























 Биология
Биология