Похожие презентации:
Дыхательной системы человека (systema respiratorium)
1. ДЫХАТЕЛЬНОЙ СИСТЕМЫ ЧЕЛОВЕКА (systema respiratorium )
Цели и задачи1. Познакомиться с анатомическим строением воздухоносных путей.
2. Познакомитьсяс анатомией легких и их функциями.
Задание для самостоятельной работы студентов
1. Зарисовать слайды: 3,5,10,15(1,2),26,39,46,62,71,77,81,91,95.
С остальными ознакомиться.
2. Ответить на вопросы для самоконтроля.
3. Решить тестовые задания.
2.
Слайд 1Значение процесса дыхания
Дыхательной системой называется система органов, посредством которых происходит газообмен между
организмом и внешней средой.
Дыхание – это совокупность процессов, обеспечивающих поступление в организм кислорода, его использование
и выведение углекислого газа и метаболической воды из организма.
Значение дыхания – поддержание оптимального уровня окислительно – восстановительных процессов.
Газообмен у человека представляет собой сложный процесс, состоящий из трех фаз:
1.Внешнего дыхания (легочного).
2.Транспорта газов.
3.Внутреннего дыхания (тканевого)
Внешнее дыхание заключается в
поступление кислорода в легкие и
его диффузия из легочных альвеол
в кровь капилляров малого круга.
Транспорт газов обеспечивается
поступлением кислорода в кровь и
перенос его в ткани и клетки
посредством кровеносной системы.
Тканевое дыхание – это диффузия
кислорода из кровеносных
капилляров в клетки ткани.
Удаление из клеток тканей
углекислого газа происходит в обратном порядке
3.
Слайд 24.
Слайд 3Строение дыхательной системы
5.
Слайд 4Дыхательный аппарат человека م
Дыхательный аппарат человека состоит из
- грудной клетки мышц, приводящих ее в движение;
- воздухоносных путей;
- легких.
6.
Слайд 5Носовая полость - cavitatis nasi
Глотка – pharynx
Гортань – larynx
Трахея – trachea
Бронхи - bronchus
Воздухоносные пути
7.
Слайд 6Ноc - Nasus
Носоглотка – Nasopharynx
Ротоглотка - Oropharynx
Гортаноглотка - Hypopharynx
Гортань Larynx
Верхние дыхательные пути
8.
Слайд 7 Нижние дыхательные путиГортань - Larynx
Трахея - trachea
Главные бронхи - Main bronchi
Долевые бронхи - Lobar bronchi
Доли левого бронха - Lobis sinistra bronchusДоли правого – бронха - Lobis dexterr bronchus
9.
Слайд 8Топография органов дыхания
Для определения положения органа используют следующие понятия:
1. «скелетотопия» – положение органа по отношению к костям скелета.
2. «голотопия» – положение органа в полостях тела человека.
3. «синтопия» - расположение органа относительно рядом расположенных органов.
Глотка – pharynx - расположена на протяжении от основания черепа до уровня перстневидного хряща, где
продолжается в пищевод.
Гортань (larynx) находится спереди от гортанной части глотки, которая отделяет ее от позвоночного столба.
Гортань помещается на уровне IV,V и VI шейных позвонков, тотчас ниже подъязычной кости, на передней
стороне шеи, образуя едва заметное (у женщин) и сильно выступающее (у мужчин) через наружные покровы
возвышение.
По бокам гортани проходят крупные кровеносные сосуды шеи, а спереди гортань покрыта мышцами,
находящимися ниже подъязычной кости (mm. sternohyoidei, sternothyroideiomohyoidei), шейной фасцией и
верхними частями боковых долей щитовидной железы.
На уровне шестого шейного позвонка гортань переходит в трахею.
Бронхи образуются в результате раздвоения трахеи на уровне тела пятого грудного позвонка.
Легкие – парные органы расположены в грудной полости по обе стороны от средней линии
10.
Слайд 911.
Слайд 1012.
Слайд 1113.
Слайд 1214.
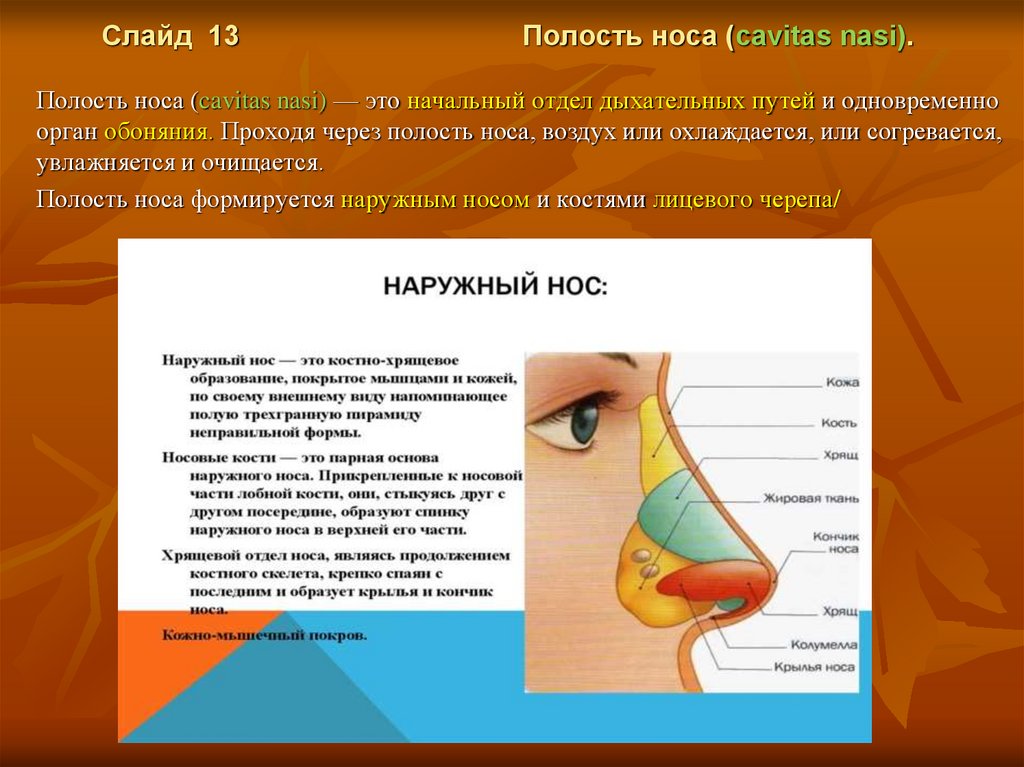
Слайд 13Полость носа (cavitas nasi).
Полость носа (cavitas nasi) — это начальный отдел дыхательных путей и одновременно
орган обоняния. Проходя через полость носа, воздух или охлаждается, или согревается,
увлажняется и очищается.
Полость носа формируется наружным носом и костями лицевого черепа/
15.
Слайд 14Наружный нос (nasus externus)
Наружный нос представляет собой неправильную пирамиду с тремя гранями.
Наружный нос очень индивидуален по внешним признакам и имеет большое
разнообразие форм и размеров в природе.
Наружный нос (nasus externus) имеет спинку носа (dorsum nasi), переходящую в
верхушку носа (apex nasi), корень носа (radix nasi) и крылья носа (alae nasi),
которые ограничивают нижними краями ноздри (nares).
Спинка отграничивает нос с верхней стороны, она заканчивается между бровей.
Верхняя часть носовой пирамиды представляет собой кончик. Боковые
поверхности называются крыльями и четко отделены от остальных частей лица
носогубными складками. Благодаря крыльям и носовой перегородке формируется
такая клиническая структура, как носовые ходы или ноздри
16.
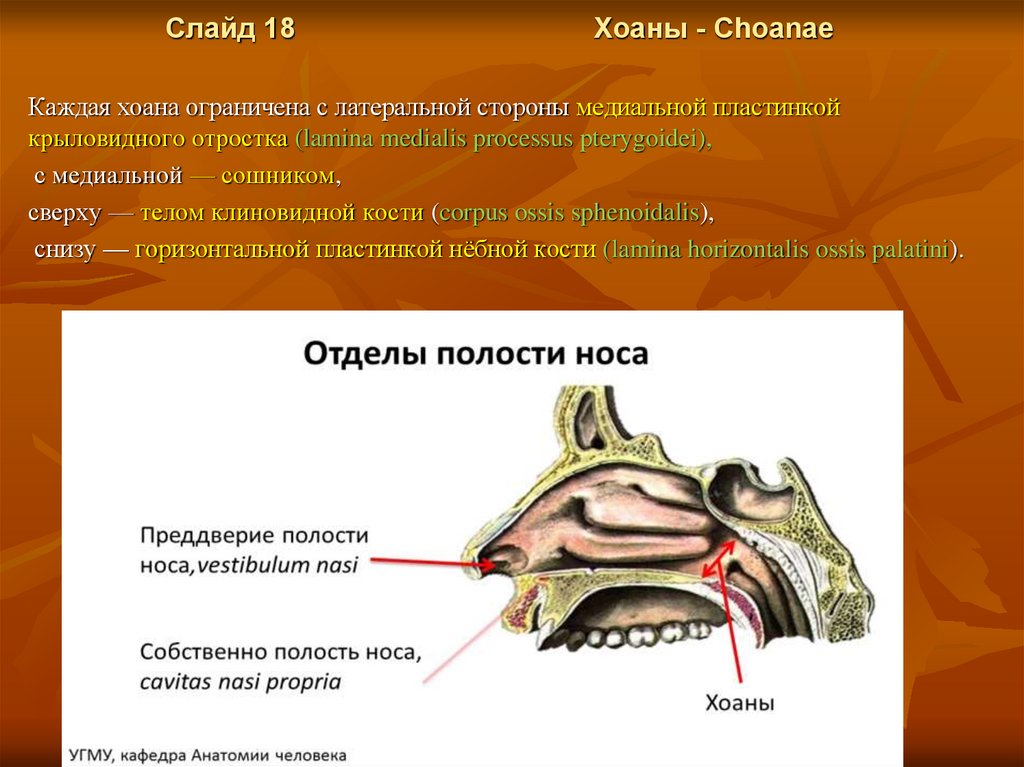
Слайд 15Ноздри - In nares. Полорсть носа.
Спереди входными отверстиями в носовую полость являются ноздри, а сзади через
хоаны она соединяется с носовой частью глотки.
В полости носа различают:
- преддверие,
- дыхательную,
- обонятельную области.
17.
Слайд 16Функции полости носаوظائف تجويف األنف
18.
Слайд 17ПОЛОСТЬ НОСА (cavitas nasi)
Костная перегородка носа (septum nasi osseum),
Полость носа делится перегородкой на две симметричные половины. Перегородка носа состоит из
перепончатой, хрящевой и костной частей.
Костная перегородка носа, образованная перпендикулярной пластинкой решетчатой кости и сошником
(vomer), расположенным внизу на носовом гребне, делит полость носа на две половины. Задние отверстия
полости носа, или хоаны (choanae), сообщают полость носа с полостью глотки.
19.
Слайд 18Хоаны - Choanae
Каждая хоана ограничена с латеральной стороны медиальной пластинкой
крыловидного отростка (lamina medialis processus pterygoidei),
с медиальной — сошником,
сверху — телом клиновидной кости (corpus ossis sphenoidalis),
снизу — горизонтальной пластинкой нёбной кости (lamina horizontalis ossis palatini).
20.
Слайд 19Преддверие носа - Vestibulum in nasus
Преддверие образовано полостью, расположенной под хрящевой частью носа. Оно выстлано
многослойным плоским ороговевающим эпителием, который является продолжением
эпителиального покрова кожи. Под эпителием в соединительнотканном слое заложены сальные
железы и корни щетинковых волос. Волосы полости носа задерживают пылевые частицы из
вдыхаемого воздуха. В более глубоких частях преддверия волосы становятся короче и количество
их уменьшается, эпителий становится неороговевающим, переходящим в многорядный
реснитчатый.
Внутренняя поверхность полости носа в дыхательной части покрыта слизистой оболочкой,
состоящей из многорядного столбчатого реснитчатого эпителия и соединительнотканной
собственной пластинки, соединенной с надхрящницей или надкостницей. В эпителии,
расположенном на базальной мембране, различают реснитчатые, микроворсинчатые, базальные и
бокаловидные эпителиоциты.
Реснитчатые клетки снабжены мерцательными ресничками. Между реснитчатыми клетками
располагаются микроворсинчатые, с короткими ворсинками на апикальной поверхности и
базальные малодифференцированные клетки.
Бокаловидные клетки являются одноклеточными слизистыми железами, умеренно
увлажняющими в норме свободную поверхность эпителия.
Собственная пластинка слизистой оболочки состоит из рыхлой соединительной ткани,
содержащей большое количество эластических волокон. В ней залегают концевые отделы носовьх
желез, выводные протоки которых открываются на поверхности эпителия. Слизистый секрет этих
желез, как и секрет бокаловидных клеток, выделяется на поверхность эпителия. Благодаря этому
здесь задерживаются пылевые частицы, микроорганизмы, удаляемые затем движением ресничек
мерцательного эпителия. В собственной пластинке слизистой оболочки встречаются лимфоидные
узелки, особенно в области отверстий слуховых труб, где они образуют тубарные миндалины.
21.
Слайд 20Поверхность эпителиальной выстилки слизистой
оболочки полости носа
Носовые пути, выстланы слизистой оболочкой, снабженной ресничками,
кровеносными сосудами и железами, выделяющими слизь. В течение суток ее
вырабатывается около 500 мл. Слизь обволакивает, попавшие с воздухом твердые
частицы а также согревает и увлажняет вдыхаемый воздух. Благодаря
направленным движением ресничек, слизь передвигается в направлении носоглотки
Слизистая оболочка носа продолжается в слизистую оболочку околоносовых пазух,
слезного мешка, носовой части глотки и мягкого нёба. Она плотно срастается с
надкостницей и надхрящницей стенок полости носа и покрыта эпителием, который
содержит большое количество бокаловидных слизистых желез, кровеносных сосудов
и нервных окончаний.
Сканирующая электронная микрофотография:
а - микроворсинчатые и реснитчатая клетка
(преддверие носа), увеличение 2500;
б - редкое расположение реснитчатых клеток
в передней трети полости носа, увеличение 860;
в, г - реснитчатые клетки, ув. 7800 и 6800
соответственно;
д - слизистая оболочка носовой раковины,
увеличение 1200
22.
Слайд 21Васкуляризация и инервация полости носа
Слизистая оболочка полости носа очень богата сосудами, расположенными в поверхностных участках ее
собственной пластинки непосредственно под эпителием, что способствует согреванию вдыхаемого воздуха. В
артериях, венах и артериолах слизистой оболочки полости носа хорошо развита средняя оболочка. В области
нижней раковины находится сплетение вен с широким просветом. При наполнении их кровью слизистая
оболочка сильно набухает, что затрудняет вдыхание воздуха.
Лимфатические сосуды образуют густую сеть. Они связаны с субарахноидальным пространством и
периваскулярными влагалищами различных частей мозга, а также с лимфатическими сосудами больших
слюнных желез.
Иннервация. Слизистая оболочка полости носа обильно иннервирована, имеет многочисленные свободные и
инкапсулированные нервные окончания (механо-, термо- и ангиорецепторы). Чувствительные нервные волокна
берут начало из тройничного узла V пары черепных нервов.
Слизистая оболочка околоносовых пазух, в том числе лобных и верхнечелюстных, имеет ту же структуру, что и
слизистая оболочка дыхательной части полости носа, с той лишь разницей, что собственная пластинка в них
значительно тоньше.
23.
Слайд 22Носовые пути - Nasi locis
В каждой половине носа выделяют преддверие полости носа. Внутри оно покрыто
переходящей через ноздри кожей наружного носа, содержащей потовые, сальные
железы и жесткие волоски, которые задерживают частицы пыли.
От боковой стенки в просвет каждой половины носа выступают по три выгнутые
костные пластинки:
- верхняя;
-средняя;
- нижняя раковины.
расположенные под
соответствующей
носовой раковиной.
Они делят полость носа
на узкие, соединенные
между собой носовые
ходы.
24.
Слайд 23Слизистая носовых путей
Носовые пути, выстланы слизистой оболочкой, снабженной ресничками,
кровеносными сосудами и железами, выделяющими слизь. В течение суток ее
вырабатывается около 500 мл. Слизь обволакивает, попавшие с воздухом твердые
частицы а также согревает и увлажняет вдыхаемый воздух. Благодаря направленным
движением ресничек, слизь передвигается в направлении носоглотки
Слизистая оболочка носа продолжается в слизистую оболочку околоносовых пазух,
слезного мешка, носовой части глотки и мягкого нёба. Она плотно срастается с
надкостницей и надхрящницей стенок полости носа и покрыта эпителием, который
содержит большое количество бокаловидных слизистых желез, кровеносных сосудов
и нервных окончаний.
25.
Слайд 24Нейросенсорные (чувствительные) клетки обоняния
В верхней носовой раковине, частично в средней и в верхнем отделе перегородки
находятся нейросенсорные (чувствительные) клетки обоняния.
26.
Слайд 2527.
Слайд 26Носовые пазухи (синусы) - Nasi sinuses
Околоносовые пазухи, sinus paranasales (придаточные пазухи) – это воздухоносные
полости в костях лицевого и мозгового черепа, выстланные слизистой оболочкой,
сообщающиеся с полостью носа и являющиеся резонаторами голоса. Слизистая
оболочка околоносовых пазух тонкая, прочно сращена с надкостницей
В каждый носовой ход открываются воздухоносные (околоносовые) пазухи и каналы
черепа:
- отверстия решетчатой кости,
- клиновидная,
- верхнечелюстная (гайморова) и
- лобная пазухи,
- носослезный канал.
28.
Слайд 27Воспаление пазух носа
Воспаление слизистой оболочки носа – ринит,
гайморовой пазухи – гайморит,
лобной пазухи – фронтит
29.
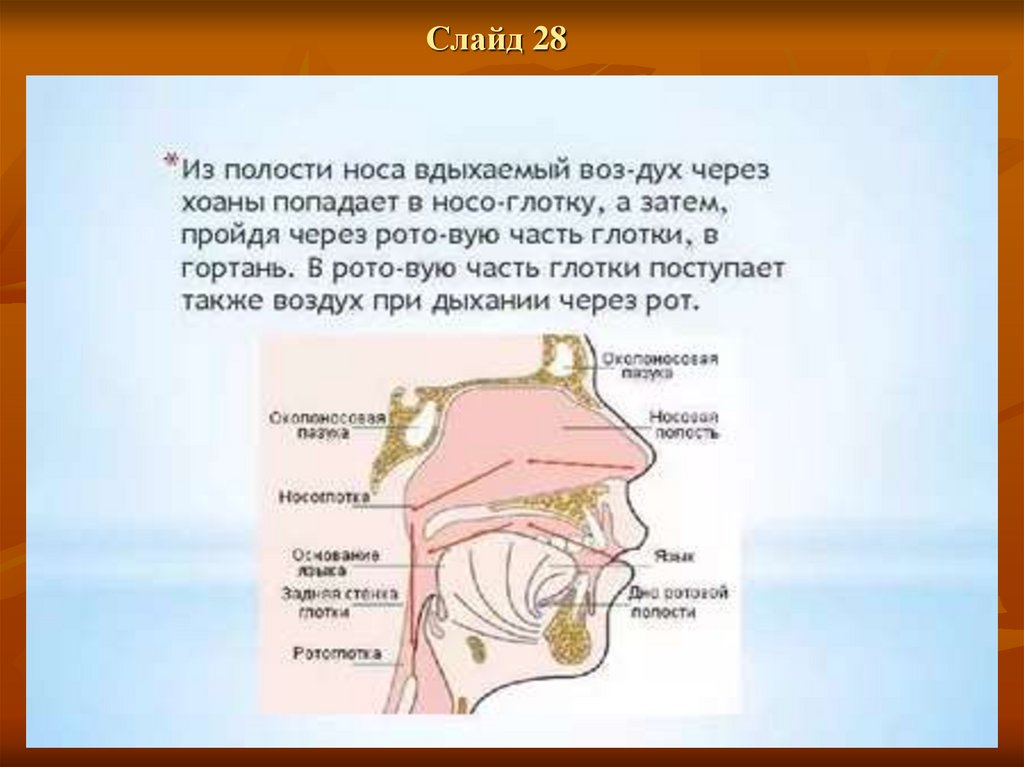
Слайд 2830.
Слайд 29Глотка – pharynx. Топография глотки
Глотка – цилиндрическая, слегка сдавленная в сагиттальном направлении
воронкообразная мышечная трубка длиной от 12 до 14 см, размещенная впереди
шейных позвонков.
Свод глотки (верхняя стенка) соединяется с основанием черепа,
задняя часть крепится к затылочной кости,
боковые части – к височным костям,
а нижняя часть переходит в пищевод на уровне шестого позвонка шеи.
Глотка – место перекреста дыхательного и пищеварительного путейم
31.
Слайд 30Глотка (pharynx)
Глотка представляет собой мышечную трубку и расположена на протяжении от основания черепа до уровня
перстневидного хряща, где продолжается в пищевод. Этот орган лежит позади полости носа (носоглотка), ротовой
полости (ротоглотка) и гортани (гортанная часть глотки). При помощи хоан носоглотка соединяется с полостью
носа.
Функция глотки заключается в проведении согретого, увлажнённого и очищенного воздуха в гортань.
В анатомическом строении глотки выделяют три основные части
– носоглотку (верхнюю часть),
ротоглотку (среднюю часть) и
гортаноглотку (нижнюю часть).
Ротоглотка и носоглотка соединяются с полостью рта, а гортаноглотка связана с гортанью.
Глотка соединяется с полостью рта посредством зева, с носовой полостью она сообщается через хоаны.
Ротоглотка – продолжение носоглотки.
Мягкое небо, небные дужки и спинка языка отделяют ротоглотку от ротовой полости. Мягкое небо опускается
непосредственно в глоточную полость. Во время глотания и произнесения звуков небо приподнимается кверху,
тем самым обеспечивая членораздельность речи и предотвращая попадание пищи в носоглотку.
Гортаноглотка начинается в области четвертого-пятого позвонка и, плавно спускаясь вниз, переходит в пищевод.
Передняя поверхность гортаноглотки представлена той областью, где располагается язычная миндалина. Попадая
в полость рта, пища размельчается, далее пищевой комок поступает через гортаноглотку в пищевод. На боковых
стенках глотки располагаются воронкообразные отверстия слуховых (евстахиевых) труб.
Подобное строение глотки способствует уравновешиванию атмосферного давления в барабанной полости уха. В
районе этих отверстий размещаются трубные миндалины в виде парных скоплений лимфоидной ткани. Подобные
скопления имеются и в других частях глотки. Язычная, глоточная (аденоидная), две трубные, две небные
миндалины формируют лимфоидное кольцо (кольцо Пирогова – Вальдейера. Лимфоидное кольцо препятствует
проникновению в организм человека чужеродных веществ либо микробов. Стенка глотки состоит из мышечного
слоя, адвентициальной оболочки и слизистой оболочки.
32.
Слайд 31Строение глотки
33.
Слайд 32Лимфатическое глоточное кольцо
Лимфати́ческое гло́точное кольцо́ (кольцо Пирогова — Вальдейера, лимфоэпителиальное глоточное
кольцо, лимфаденоидное глоточное кольцо, лимфоидное кольцо) — расположенное в слизистой
оболочке на границе ротовой, носовой полостей, глотки и гортани скопление лимфоидной ткани,
окружающее вход в дыхательные и пищеварительные пути. Является частью лимфатической
системы организма. Относится к периферическим органам иммунитета, выполняя барьерную
функцию и способствуя формированию иммунокомпетентных клеток (антигенпрезентирующие
клетки, T-хелперы, В-клетки памяти. Наиболее крупные скопления лимфоидной ткани называются
миндалинами.
Кольцо состоит из:
- двух нёбных миндалин - tonsilla palatina;
- двух трубных миндалин - tonsilla tubaria, находящихся в области глоточного отверстия слуховых
труб;
- глоточной (аденоидной) миндалины - tonsilla pharyngea, adenoidea;
- язычной миндалины - tonsilla lingualis) корня языка;
- лимфоидных гранул и боковых лимфоидных валиков на задней стенке глотки.
34.
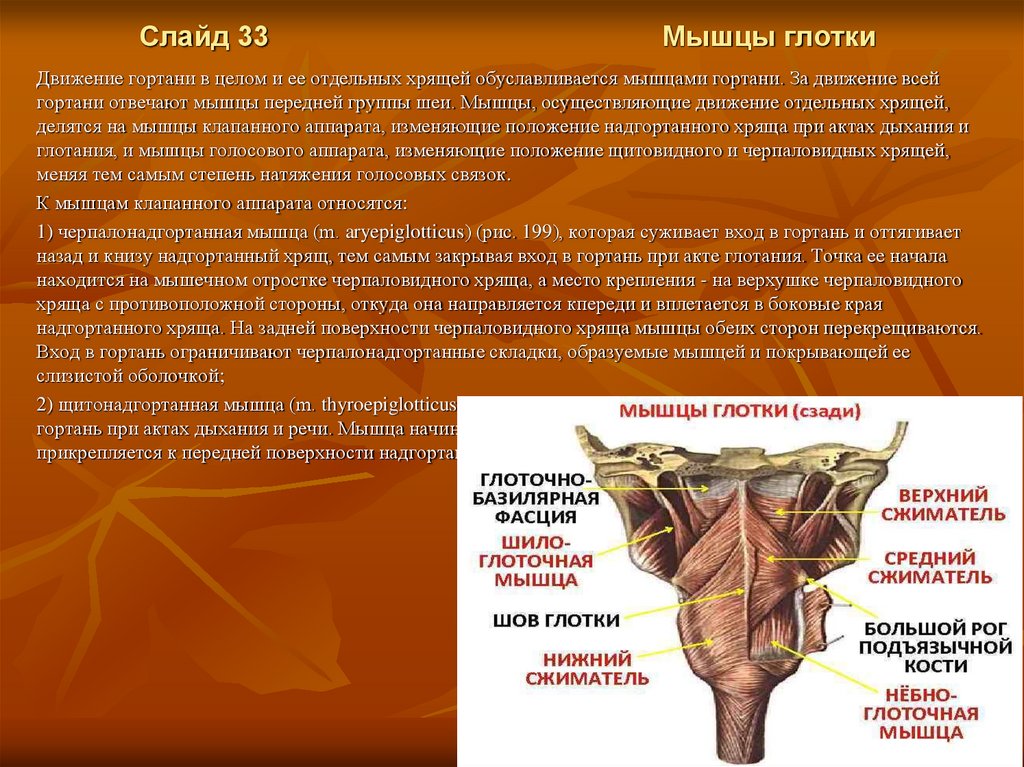
Слайд 33Мышцы глотки
Движение гортани в целом и ее отдельных хрящей обуславливается мышцами гортани. За движение всей
гортани отвечают мышцы передней группы шеи. Мышцы, осуществляющие движение отдельных хрящей,
делятся на мышцы клапанного аппарата, изменяющие положение надгортанного хряща при актах дыхания и
глотания, и мышцы голосового аппарата, изменяющие положение щитовидного и черпаловидных хрящей,
меняя тем самым степень натяжения голосовых связок.
К мышцам клапанного аппарата относятся:
1) черпалонадгортанная мышца (m. aryepiglotticus) (рис. 199), которая суживает вход в гортань и оттягивает
назад и книзу надгортанный хрящ, тем самым закрывая вход в гортань при акте глотания. Точка ее начала
находится на мышечном отростке черпаловидного хряща, а место крепления - на верхушке черпаловидного
хряща с противоположной стороны, откуда она направляется кпереди и вплетается в боковые края
надгортанного хряща. На задней поверхности черпаловидного хряща мышцы обеих сторон перекрещиваются.
Вход в гортань ограничивают черпалонадгортанные складки, образуемые мышцей и покрывающей ее
слизистой оболочкой;
2) щитонадгортанная мышца (m. thyroepiglotticus), которая поднимает надгортанный хрящ и открывает вход в
гортань при актах дыхания и речи. Мышца начинается на внутренней поверхности угла щитовидного хряща и
прикрепляется к передней поверхности надгортанного хряща.
35.
Слайд 34Мышцы голосового аппарата глотки
К мышцам голосового аппарата относятся:
1) мышцы, расслабляющие голосовые связки:
- голосовая мышца (m. vocalis), которая, помимо расслабления голосовых связок, принимает участие в
суживании голосовой щели и располагается в толще голосовых связок, начинаясь от внутренней поверхности
щитовидного хряща и прикрепляясь к голосовому отростку и черпаловидному хрящу;
- щиточерпаловидная мышца (m. thyroarytenoideus), она начинается на внутренней поверхности щитовидного
хряща и прикрепляется к переднебоковой поверхности черпаловидного хряща;
2) мышцы, напрягающие голосовые связки:
- перстнещитовидная мышца (m. crirothyroideus), что наклоняет щитовидный хрящ кпереди, отдаляя его от
черпаловидного хряща. Располагается на переднебоковой поверхности гортани, начинается от дуги
перстневидного хряща и прикрепляется к нижнему краю щитовидного хряща;
3) мышцы, суживающие голосовую щель:
- боковая перстнечерпаловидная мышца (m. cricoarytenoideus lateralis), которая тянет черпаловидный хрящ в
сторону, сближая голосовые отростки черпаловидных хрящей. Мышца начинается на боковой поверхности
перстневидного хряща, а прикрепляется к мышечному отростку черпаловидного хряща;
- поперечная черпаловидная мышца (m. arytenoideus transversus), сближающая черпаловидные хрящи,
натягиваясь между их задними поверхностями;
4) мышцы, расширяющие голосовую щель:
- задняя перстнечерпаловидная мышца (m. cricoarytenoideus posterior), которая вращает черпаловидный хрящ,
удаляя друг от друга голосовые отростки черпаловидных хрящей. Точка начала мышцы находится на задней
поверхности перстневидного хряща, а место крепления - на мышечном отростке черпаловидного хряща.
36.
Слайд 35Мышцы глотки:
1 - хоаны;
2 - латеральная крыловидная мышца;
3 - мышца, поднимающая небную занавеску;
4 - мышца, напрягающая небную занавеску;
5 - шилоглоточная мышца;
6 - шилоподъязычная мышца;
7 - медиальная крыловидная мышца;
8 - двубрюшная мышца;
9 - небный язычок;
10 - корень языка;
11 - надгортанник;
12 - небно-глоточная мышца;
13 - косая черпаловидная мышца;
14 - поперечная черпаловидная мышца;
15 - задняя перстнечерпаловидная мышца;
16 - перстневидный хрящ
Мышцы глотки
37.
Слайд 36Кровоснабжение глотки
38.
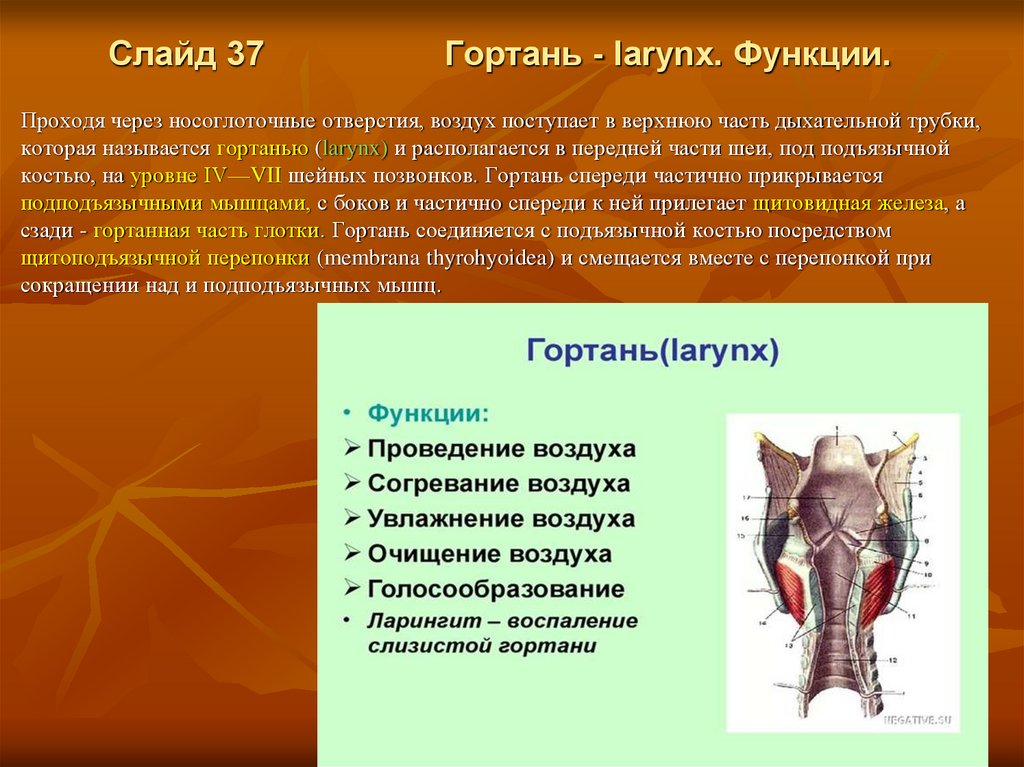
Слайд 37Гортань - larynx. Функции.
Проходя через носоглоточные отверстия, воздух поступает в верхнюю часть дыхательной трубки,
которая называется гортанью (larynx) и располагается в передней части шеи, под подъязычной
костью, на уровне IV—VII шейных позвонков. Гортань спереди частично прикрывается
подподъязычными мышцами, с боков и частично спереди к ней прилегает щитовидная железа, а
сзади - гортанная часть глотки. Гортань соединяется с подъязычной костью посредством
щитоподъязычной перепонки (membrana thyrohyoidea) и смещается вместе с перепонкой при
сокращении над и подподъязычных мышц.
39.
Слайд 38Топография гортани
Горта́нь (larynx) — участок дыхательной системы, который соединяет глотку с трахеей и содержит голосовой
аппарат.
Гортань расположена в передней области шеи на уровне 4—6 шейных позвонков и соединяется связками с
подъязычной костью.
Сверху гортань соединяется с подъязычной костью,
снизу – с трахеей.
Спереди гортань покрыта
подъязычными мышцами,
поверхностной фасцией шеи
и предтрахеальной фасцией,
перешейком щитовидной
железы, доли которой
охватывают гортань по бокам.
Вверху гортань переходит
в полость глотки, внизу – в
трахею
В глотке происходит
перекрест пищеварительного
и дыхательного путей.
40.
Слайд 3941.
Слайд 40 Кровоснабжение гортани. Венозный отток.Лимфатическая система. Иннервация.
Кровоснабжение гортани.
Верхняя гортанная артерия (a.laryngea superior)- ветвь верхнещитовидной (a.thyroidea superior),
которая
отходит от наружной сонной артерии
Нижняя гортанная артерия (a. laryngea inferior)- ветвь нижнещитовидной артерии (a. thyroidea
inferior), которая отходит от щитошейного ствола (truncus thyrocervicalis).
Венозный отток.
Верхняя щитовидная вена (v.thyroidea superior) – во внутреннюю яремную (v. jugularis interna)
Нижняя щитовидная вена (v. thyroidea inferior) – в плечеголовную вену (v. brachiocephalica)
Лимфатическая система гортани.
Верхний отдел- в преднадгортанные и в глубокие шейные лимфатические узлы вдоль внутренней
яремной вены
Нижний отдел – в предгортанные, пред- и паратрахеальные и в глубокие шейные лимфатические
узлы вдоль внутренней яремной вены. Отделы разделены голосовыми складками.
Иннервация гортани
Иннервация осуществляется 2 ветвями блуждающего нерва
Верхний гортанный нерв (n.laryngeus superior) – отходит от нижнего узла блуждающего
нерва
Нижний гортанный нерв (n.laryngeus inferior)-продолжение возвратного нерва (n. reccurens) –
отходит от
блуждающего на уровне боталлова протока
42.
Слайд 41Отделы гортани
43.
Слайд 42Гортаань (larynx)
Гортанная трубка внешним строением походит на песочные часы – оба края более широкие, ближе
к середине постепенно сужаются. Серединный участок гортани – голосовая щель — является
верхним преддверием нижних голосовых связок. Соответственно, выше гортанного просвета
расположено надскладочное пространство, а область под ним – подскладочное.
Выше голосового просвета в полости гортани размещены преддверия, между ними –
щелеобразные желудочки - морганьевы желудочки (резонаторы). Они занимают место меж
преддверием и звуковой щелью, растягиваясь до черпалонадгортанных складок. В отдельных
случаях доходят до средней части щитоподъязычной мембраны.
Нижний отдел полости гортани, расположенный под голосовой щелью, подголосовая полость,
cavitas infraglottica, постепенно расширяется и продолжается в полость трахеи
44.
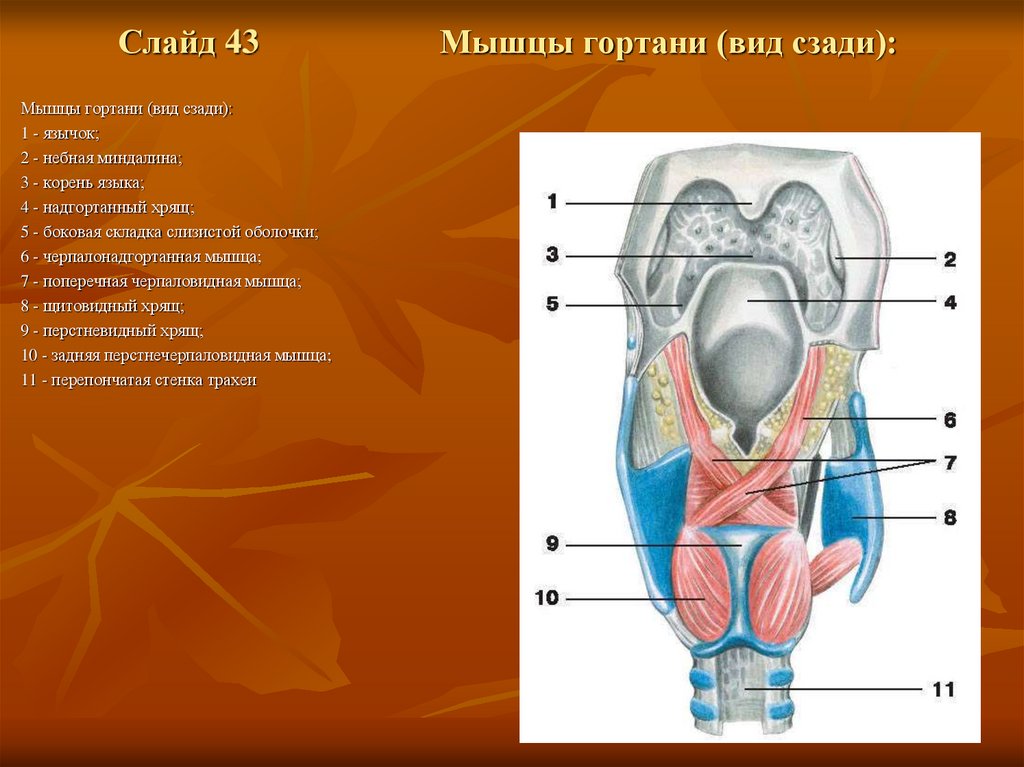
Слайд 43Мышцы гортани (вид сзади):
1 - язычок;
2 - небная миндалина;
3 - корень языка;
4 - надгортанный хрящ;
5 - боковая складка слизистой оболочки;
6 - черпалонадгортанная мышца;
7 - поперечная черпаловидная мышца;
8 - щитовидный хрящ;
9 - перстневидный хрящ;
10 - задняя перстнечерпаловидная мышца;
11 - перепончатая стенка трахеи
Мышцы гортани (вид сзади):
45.
Слайд 44Мышцы гортани
46.
Слайд 45Строение стенок гортани. Вид сзади
Скелет гортани образуют хрящи, которые подразделяются на парные и непарные
Стенки образованы несколькими подвижно соединенными между собой с помощью связок и
суставов гиалиновыми и эластическими хрящами:
- непарные (перстневидный, щитовидный, надгортанник);
- парные (черпаловидные, рожковидные и клиновидные)
Самый крупный – щитовидный хрящ. Он образован 2 прямоугольными
пластинками, поставленные друг к другу под углом 90 градусов у мужчин,
у женщин – 120 градусов
Перстневидный – напоминает перстень, состоит из дуги и пластинки. Черпаловидные хрящи
лежат над пластинкой перстневидного.
Рожковидные и клиновидные хрящи лежат
над верхушками черпаловидных хрящей.
Хрящи соединены связками и приходят в
движение при помощи мышц
47.
Слайд 46Хрящи гортани
48.
Слайд 47 Непарные хрящи гортани. Щитовидный хрящ (cartilago thyroidea)49.
Слайд 48 Непарные хрящи гортани. Перстневидный хрящ –(cartilago cricoideae)
50.
Слайд 49Надгортанник - cartilago epiglottis
Вход в гортань во время проглатывания пищи закрывается хрящевым надгортанником, состоящим из
эластического хряща. Он прикреплен к щитовидному хрящу с помощью щитонадгортанной связки.
Надгортанник расположен у корня языка, он закрывает вход в гортань при глотании.
Надгортанник, рожковидный и клиновидный хрящи образованы эластическим хрящом, остальные гиалиновым.
.
51.
Слайд 50Парные хрящи гортан. Черпаловидный хрящ cartilagines arytenoideae
52.
Слайд 51Рожковидный хрящ - (cartilagines
corniculatae)
Рожковидный хрящ — маленькое образование, конической формы, его основа располагается на верхушке
черпаловидного хряща.
53.
Слайд 52Клиновидный хрящ - cartilago cuneiformis
Клиновидный хрящ - Промежуточная полость гортани. Клиновидный хрящ.,
cartilago cuneiformis. Располагается в толще черпалонадгортанной складки
54.
Слайд 53Суставы и связки гортани
Все хрящи соединяются друг с другом при помощи суставов и связок гортани. Гортань как бы
подвешена к подъязычной кости при помощи растянутой между ней и верхним краем
щитовидного хряща membrana thyrohyoldea,. Она состоит из непарной связки, lig. thyrohyoideum
medianun, и парных связок, ligg. thyrohyoidea lateralia,
Пространство между хрящами заполнено соединительными мембранами. При движении в
суставах изменяется натяжение голосовых связок. Щитоподъязычная перепонка, которой
гортань соединяется с подъязычной костью, представляет собой широкую соединительнотканную пластинку, залегающую между подъязычной костью и верхним краем щитовидного
хряща. Утолщенный край с каждой стороны, натянутый между верхним рогом щитовидного
хряща и подъязычной костью, называется щитоподъязычной связкой (lig. thyrohyoideum) В ней
залегает небольшой сесамовидный хрящ, который по своей форме носит название зерновидного
хряща (cartilago triticea) ( В средней части перепонка уплотняется и образует срединную
щитоподъязычную связку (lig. thyrohyoideum medianum)
55.
Слайд 54Вид спереди
1 - щитоподъязычная связка;
2 - зерновидный хрящ;
3 - срединная щитоподъязычная связка;
4 - щитоподъязычная перепонка;
5 - щитовидный хрящ;
6 - перстнещитовидная связка;
7 - перстневидный хрящ;
8 - перстнетрахеальная связка;
9 - кольцевые связки трахеи;
10 - дугообразные трахейные хрящи
Связки гортани
56.
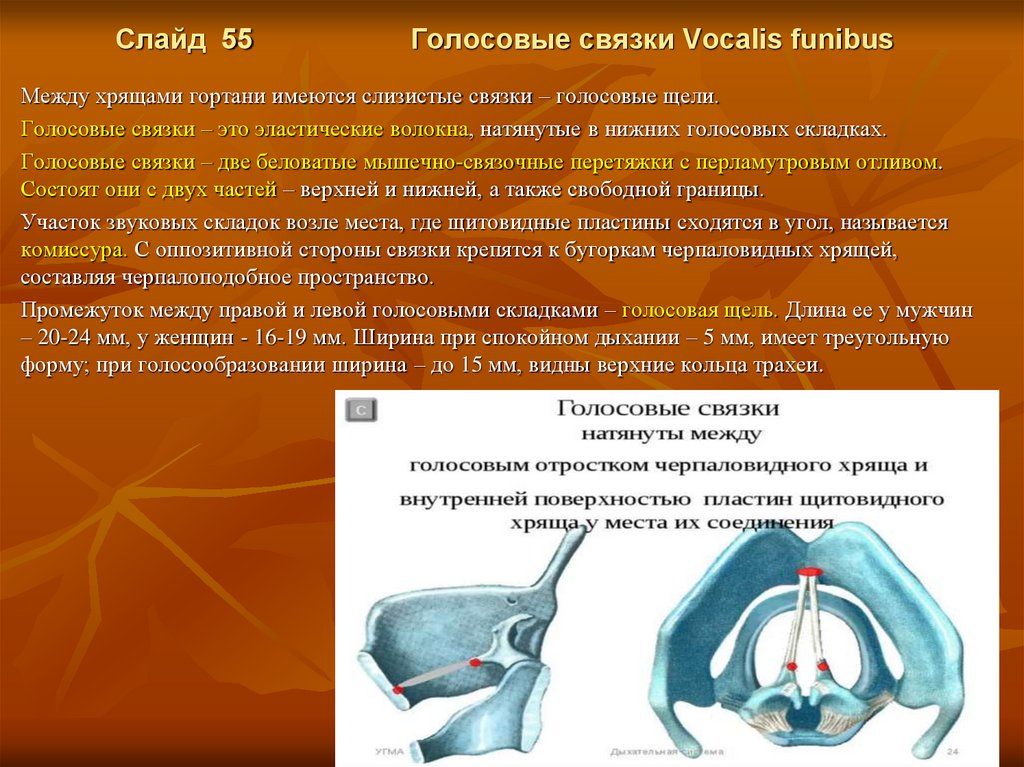
Слайд 55Голосовые связки Vocalis funibus
Между хрящами гортани имеются слизистые связки – голосовые щели.
Голосовые связки – это эластические волокна, натянутые в нижних голосовых складках.
Голосовые связки – две беловатые мышечно-связочные перетяжки с перламутровым отливом.
Состоят они с двух частей – верхней и нижней, а также свободной границы.
Участок звуковых складок возле места, где щитовидные пластины сходятся в угол, называется
комиссура. С оппозитивной стороны связки крепятся к бугоркам черпаловидных хрящей,
составляя черпалоподобное пространство.
Промежуток между правой и левой голосовыми складками – голосовая щель. Длина ее у мужчин
– 20-24 мм, у женщин - 16-19 мм. Ширина при спокойном дыхании – 5 мм, имеет треугольную
форму; при голосообразовании ширина – до 15 мм, видны верхние кольца трахеи.
57.
Слайд 5658.
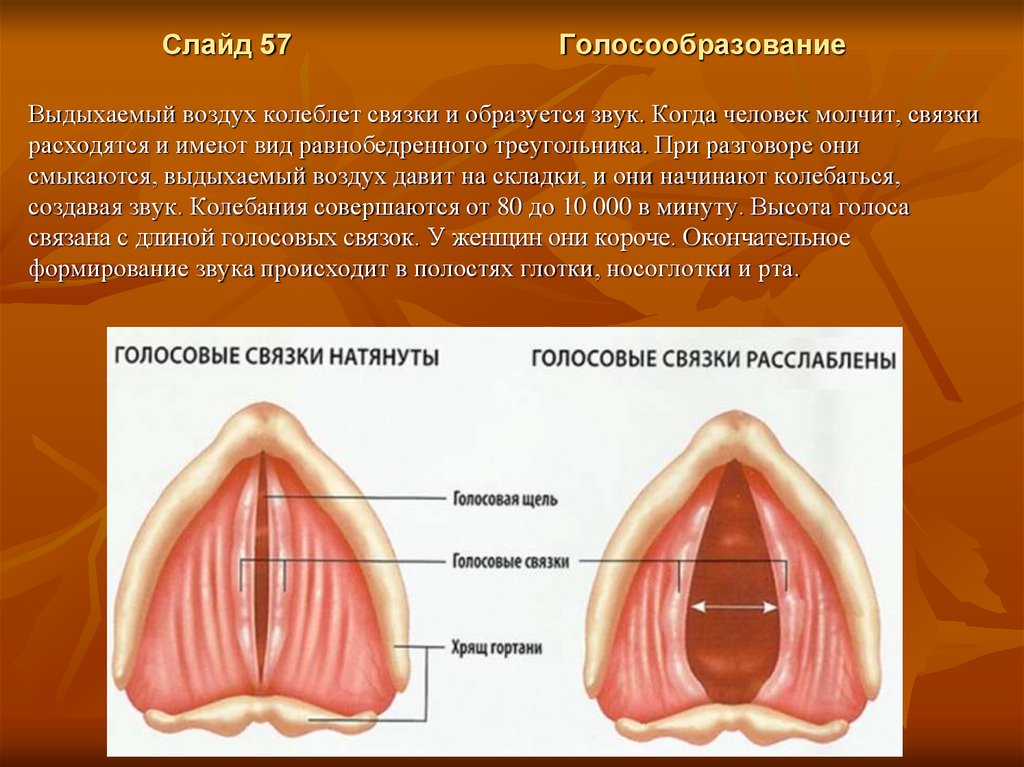
Слайд 57Голосообразование
Выдыхаемый воздух колеблет связки и образуется звук. Когда человек молчит, связки
расходятся и имеют вид равнобедренного треугольника. При разговоре они
смыкаются, выдыхаемый воздух давит на складки, и они начинают колебаться,
создавая звук. Колебания совершаются от 80 до 10 000 в минуту. Высота голоса
связана с длиной голосовых связок. У женщин они короче. Окончательное
формирование звука происходит в полостях глотки, носоглотки и рта.
59.
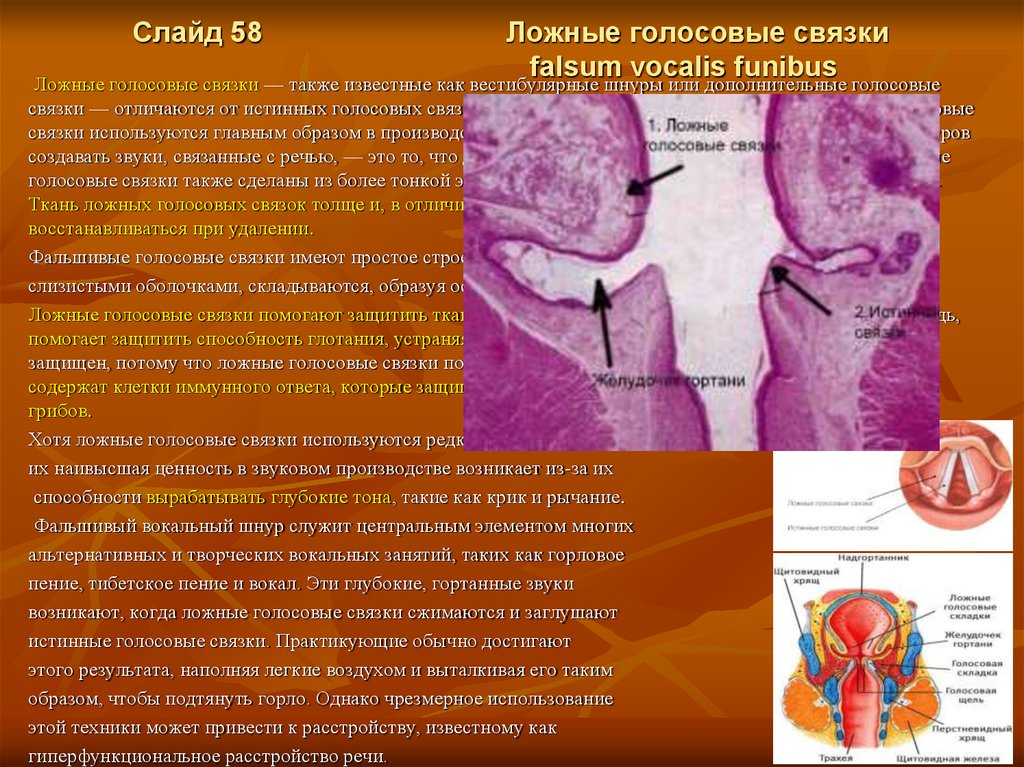
Слайд 58Ложные голосовые связки
falsum vocalis funibus
Ложные голосовые связки — также известные как вестибулярные шнуры или дополнительные голосовые
связки — отличаются от истинных голосовых связок несколькими важными моментами. Истинные голосовые
связки используются главным образом в производстве голоса, а общая неспособность вестибулярных шнуров
создавать звуки, связанные с речью, — это то, что дает этим структурам определение «ложных». Истинные
голосовые связки также сделаны из более тонкой эпителиальной ткани, которая помогает им вибрировать.
Ткань ложных голосовых связок толще и, в отличие от истинных голосовых связок, может снова
восстанавливаться при удалении.
Фальшивые голосовые связки имеют простое строение. Слои ткани, называемые
слизистыми оболочками, складываются, образуя основной материал ложного вокального шнура.
Ложные голосовые связки помогают защитить ткани гортани. Фальшивый вокальный шнур, в свою очередь,
помогает защитить способность глотания, устраняя вход постороннего объекта. Голос человека также
защищен, потому что ложные голосовые связки помогают смазывать истинные голосовые связки, а также
содержат клетки иммунного ответа, которые защищают вокальный тракт от инфекционных бактерий или
грибов.
Хотя ложные голосовые связки используются редко в обычной речи,
их наивысшая ценность в звуковом производстве возникает из-за их
способности вырабатывать глубокие тона, такие как крик и рычание.
Фальшивый вокальный шнур служит центральным элементом многих
альтернативных и творческих вокальных занятий, таких как горловое
пение, тибетское пение и вокал. Эти глубокие, гортанные звуки
возникают, когда ложные голосовые связки сжимаются и заглушают
истинные голосовые связки. Практикующие обычно достигают
этого результата, наполняя легкие воздухом и выталкивая его таким
образом, чтобы подтянуть горло. Однако чрезмерное использование
этой техники может привести к расстройству, известному как
гиперфункциональное расстройство речи.
60.
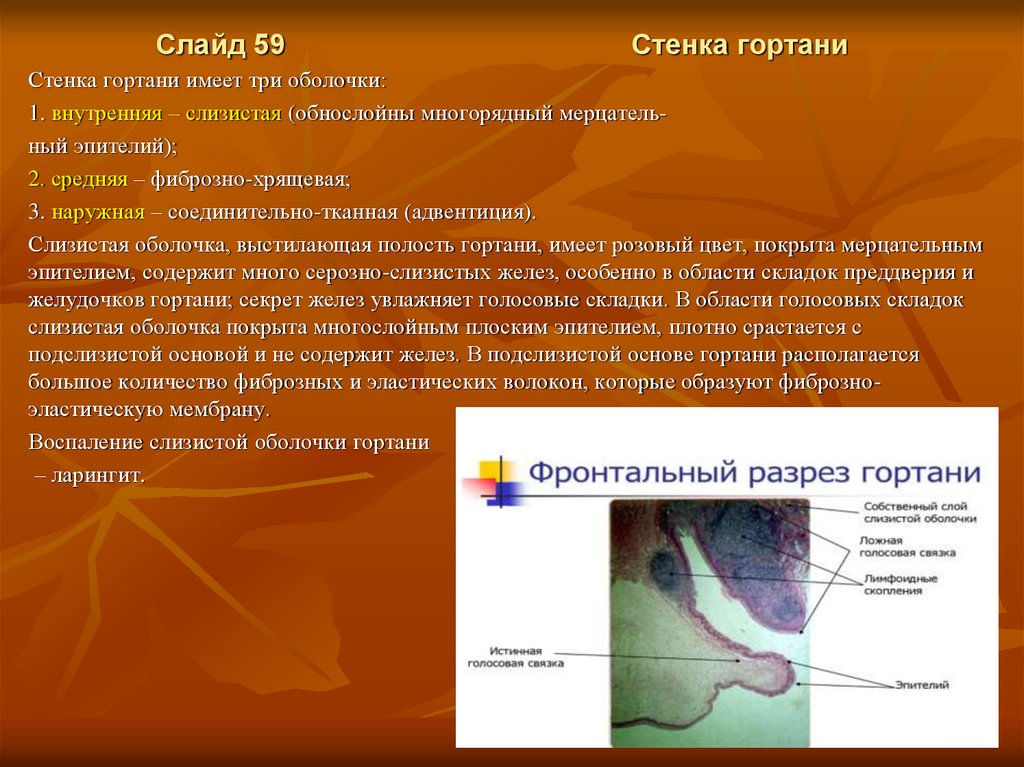
Слайд 59Стенка гортани
Стенка гортани имеет три оболочки:
1. внутренняя – слизистая (обнослойны многорядный мерцательный эпителий);
2. средняя – фиброзно-хрящевая;
3. наружная – соединительно-тканная (адвентиция).
Слизистая оболочка, выстилающая полость гортани, имеет розовый цвет, покрыта мерцательным
эпителием, содержит много серозно-слизистых желез, особенно в области складок преддверия и
желудочков гортани; секрет желез увлажняет голосовые складки. В области голосовых складок
слизистая оболочка покрыта многослойным плоским эпителием, плотно срастается с
подслизистой основой и не содержит желез. В подслизистой основе гортани располагается
большое количество фиброзных и эластических волокон, которые образуют фиброзноэластическую мембрану.
Воспаление слизистой оболочки гортани
– ларингит.
61.
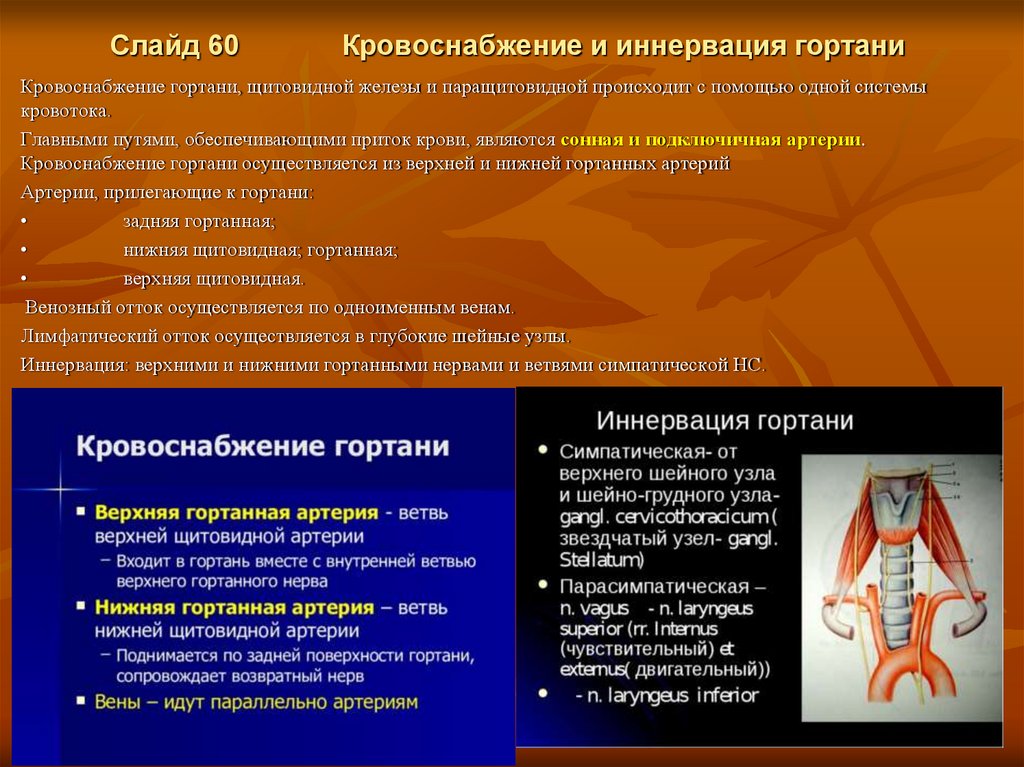
Слайд 60Кровоснабжение и иннервация гортани
Кровоснабжение гортани, щитовидной железы и паращитовидной происходит с помощью одной системы
кровотока.
Главными путями, обеспечивающими приток крови, являются сонная и подключичная артерии.
Кровоснабжение гортани осуществляется из верхней и нижней гортанных артерий
Артерии, прилегающие к гортани:
задняя гортанная;
нижняя щитовидная; гортанная;
верхняя щитовидная.
Венозный отток осуществляется по одноименным венам.
Лимфатический отток осуществляется в глубокие шейные узлы.
Иннервация: верхними и нижними гортанными нервами и ветвями симпатической НС.
62.
Слайд 61Трахея (trachea). Топография.
Гортань на уровне VI—VII шейных позвонков переходит в трахею (trachea). Она представляет собой трубку
длиной 10—15 см и шириной 1,5—2,5 см. В ней выделяют шейную часть, которая располагается впереди
пищевода и позади щитовидной и вилочковой желез, и грудную часть, располагающуюся позади крупных
сосудов (дуги аорты и ее ветвей).
На уровне IV—V грудных позвонков трахея делится на главные правый и левый бронхи (bronchi principales
dexter et sinister), направляющиеся соответственно к правому и левому легкому. Место деления получило
название раздвоения трахеи (вилка) (bifurcatio tracheae). Правый бронх, более короткий и широкий, отходит от
трахеи под тупым углом и огибается идущей сзади наперед непарной веной, а более узкий и длинный левый
бронх образует с трахеей прямой угол, при этом проходя под дугой аорты.
63.
Слайд 62Анатомия трахеи
64.
Слайд 63Хрящи и связки трахеи
Основу трахеи и главных бронхов составляют дугообразные трахейные хрящи (cartilagines tracheales),
свободные концы которых соединяются пучками гладких мышечных клеток и соединительно-тканной
пластинкой, образующей перепончатую заднюю часть стенки трахеи и бронхов - перепончатую стенку (paries
membranaceus)
Трахея состоит из 16—20 хрящей.
Главный левый бронх (bronchus principalis sinister) - из 9—12 хрящей.
Главный правый бронх (bronchus principalis dexter) - из 6—8.
Между собой хрящи соединяются кольцевыми связками трахеи (ligg. anularia trachealia). Внутренняя
поверхность трахеи и бронхов
выстлана слизистой оболочкой (tunica mucosa), которая рыхло соединяется с хрящами при помощи подслизистой
основы (tela submucosa). Слизистая оболочка трахеи лишена складок и покрыта многорядным призматическим
реснитчатым эпителием.
В ней содержатся трахейные железы
(glandulae tracheales), а в слизистой оболочке
бронхов - бронхиальные железы
(glandulae bronchiales), располагающиеся
преимущественно в подслизистой основе.
65.
Слайд 64Бифуркация трахеи
تشعب القصبة الهوائية
66.
Слайд 65Кровоснабжение трахеи
Кровоснабжение трахеи осуществляется из внутренней грудной артерии, ветвей нижней щитовидной артерии,
аорты. Венозный отток осуществляется в правую и левую плечеголовные вены. Лимфатический отток
осуществляется в глубокие шейные лимфатические узлы (верхние и нижние трахеобронхиальные,
паратрахеальные и предтрахеальные).
67.
Слайд 66Главные бронхи через ворота легких входят в его паренхиму.
Легкие – это паренхиматозный орган.
Стромалный компанент лнгких
Паренхиматозный компанент
ЛЕГКИЕ
68.
Слайд 67Бронхи (bronchi)
Бронхи (bronchi) - органы выполняющие функцию проведения воздуха от трахеи до легочной ткани и
обратно.
Правый главный бронх имеет более вертикальное направление, он короче и шире, чем левый, и служит как
бы продолжением трахеи. Поэтому в правый главный бронх чаще, чем в левый, попадают инородные тела.
Длина правого бронха (от начала до ветвления на долевые бронхи) около 3 см, левого — 4—5 см. Над левым
главным бронхом лежит дуга аорты, над правым — непарная вена перед ее впадением в верхнюю полую вену.
69.
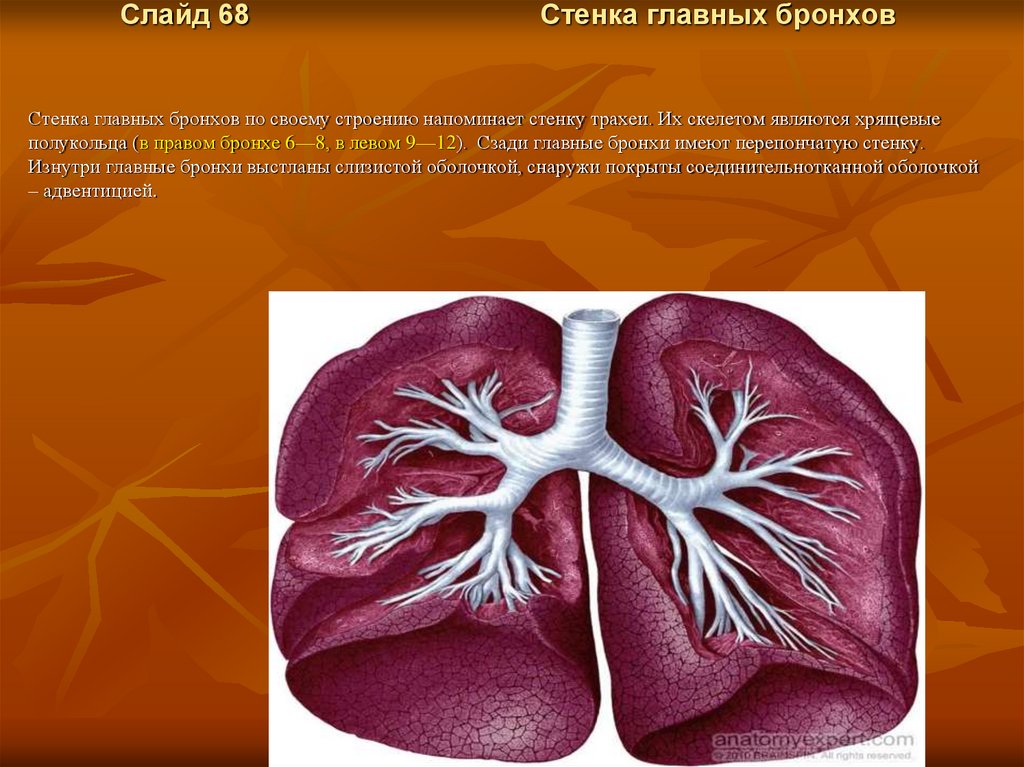
Слайд 68Стенка главных бронхов
Стенка главных бронхов по своему строению напоминает стенку трахеи. Их скелетом являются хрящевые
полукольца (в правом бронхе 6—8, в левом 9—12). Сзади главные бронхи имеют перепончатую стенку.
Изнутри главные бронхи выстланы слизистой оболочкой, снаружи покрыты соединительнотканной оболочкой
– адвентицией.
70.
Слайд 69Система разветвления главных бронхов
От главных бронхов отходят вторичные, или долевые бронхи.
От правого три:
верхний,
средний,
нижний.
От левого два:
верхний и
нижний.
Долевые – сегментарные (10 шт.) – субсегментарные (средние) – мелкие – дыхательные бронхиолы 1-го, 2-го и
3-го порядка – расширения (альвеолярные ходы и альвеолярные мешочки).
Сегментарные бронхи являются продуктом деления долевых. Каждый из них идет к своему сегменту легкого.
Справа их 10, а слева – 9.
В дальнейшем строение бронхов подчиняется дихотомическому разделению, т. е. каждое ответвление делится
на 2 следующих.
Различают сегментарные и субсегментарные бронхи 3,4 и 5 порядков.
Дольковые бронхи – это разветвления от 6 до 15 порядка.
Терминальные бронхиолы - именно здесь происходит соприкосновение конечных участков бронхиального
дерева с легочной тканью.
Дыхательные бронхиолы содержат на своих стенках легочные альвеолы.
На пути от трахеи до легочной ткани происходит 23 регенерации ветвлений.
Таким образом различают главные бронхи, входящее в состав легких, имеющее 23 дихотомических деления.
Система разветвления главных бронхов на более мелкие называется – бронхиальное дерево.
71.
Слайд 70Система разветвления главных бронхов
Своеобразную скелетную основу легких составляют главные бронхи, которые вплетаются в легкие, образуя
бронхиальное дерево (arbor bronchialis), при этом правый бронх образует три ветви, а левый - две.
Ветви, в свою очередь, делятся на бронхи 3-5-го порядка, так называемые субсегментарные, или средние,
бронхи, а те - на мелкие бронхи, хрящевые кольца в стенках которых уменьшаются и превращаются в
небольшие бляшки. Самые маленькие из них (1-2 мм в диаметре) называются бронхиолами (bronchioli). Они
совсем не содержат желез и хрящей, разветвляются на 12-18 пограничных, или концевых, бронхиол (bronchioli
terminales), а те - на дыхательные, или респираторные, бронхиолы (bronchioli respiratorii).
Ветви бронхов поставляют воздух долям легких, в которые вплетаются, осуществляя тем самым газообмен
между тканями и кровью. Дыхательные бронхиолы поставляют воздух небольшим участкам легкого, которые
называются ацинусами (acini) и представляют собой основную структурно-функциональную единицу
респираторного отдела. В пределах ацинуса дыхательные бронхиолы ветвятся, расширяются и образуют
альвеолярные ходы (ductuli alveolares), каждый из которых заканчивается двумя альвеолярными мешочками.
На стенках альвеолярных ходов и мешочков располагаются пузырьки, или альвеолы легких (alveoli pulmonis).
У взрослого человека их количество достигает 400 млн. В одном ацинусе содержится примерно 15-20 альвеол.
Стенки альвеол выстилает однослойный плоский эпителий, под которым в соединительно-тканных
перегородках находятся кровеносные капилляры.
72.
Слайд 71Бронхиальное дерево
arbor bronchialis
Бронхиальное дерево (arbor bronchialis) относится к воздухоносным путям легких.
Оно начинается главными бронхами (bronchus principalis) крупного калибра (диаметр – около 15 мм),
отходящими от трахеи (бифуркация трахеи).
От главных бронхов отходят по 2 внелегочных долевых бронха (bronchus lobaris) 1-го порядка крупного
калибра (диаметр – около 12 мм).
От этих бронхов отходят 4 внелегочных зональных бронха (bronchus zonalis) 2-го порядка крупного калибра
(диаметр 10-6 мм).
От бронхов 2-го порядка отходят 10 внутрилегочных сегментарных бронха (bronchus segmentalis) 3-го
порядка среднего калибра (диаметр – около 5 мм).
От них отходят субсегментарные бронхи (bronchus subsegmentalis) 4-го порядка среднего калибра (диаметр 43 мм), которые переходят в субсегментарные
бронхи 5-го порядка среднего калибра
(диаметр 3 мм).
От бронхов 5-го порядка отходят бронхи малого
калибра (bronchus parvus), или малые бронхи
(диаметр 2-1 мм).
Малые бронхи разветвляются на терминальные
(конечные) бронхиолы (bronchiola terminalis),
диаметр которых составляет 1-0,5 мм.
Этими бронхиолами заканчивается бронхиальное
дерево.
Количество альвеол в обоих легких составляет
около 700 млн, а их суммарная площадь – около
73.
Слайд 72Альвеолярное дерево
74.
Слайд 73Легкие - pulmones. Топография легких
Легкие (pulmones) представляют собой парный орган, занимающий практически всю полость грудной клетки
и являющийся главным органом дыхательной системы. Их размер и форма непостоянны и способны меняться
в зависимости от фазы дыхания.
Каждое легкое имеет форму усеченного конуса, закругленная верхушка (apex pulmonis) которого направлена к
надключичной ямке и через верхнее отверстие грудной клетки вдается в область шеи до уровня шейки I
ребра, а слегка вогнутое основание (basis pulmonis) обращено к куполу диафрагмы. Наружная выпуклая
поверхность легких прилегает к ребрам, с внутренней стороны в них входят главные бронхи, легочная
артерия, легочные вены и нервы, которые образуют корень легких (radix pulmonis).
Правое легкое более широкое и короткое.
В нижнепереднем крае левого легкого
располагается углубление, к которому
прилегает сердце. Оно называется сердечной
вырезкой левого легкого
(incisura cardiaca pulmonis sinistri).
Кроме того, здесь содержится много
лимфатических узлов.
На вогнутой поверхности легких
располагается углубление, которое
называется воротами легких
(hilus pulmonum). В этом месте в легкие
входят легочная и бронхиальные артерии,
бронхи и нервы и выходят легочные
и бронхиальные вены, а также лимфатические сосуды.
75.
Слайд 74Топография легких
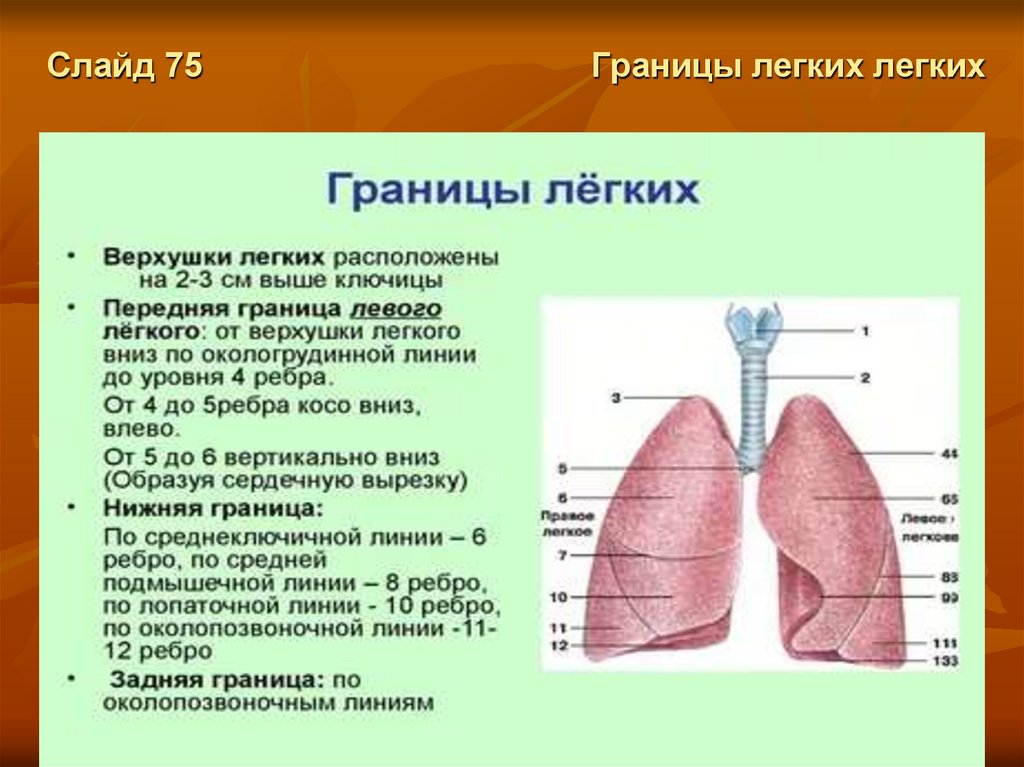
Скелетотопия
Верхушка Л. у взрослого человека соответствует куполу плевры и выступает через верхнюю апертуру грудной
клетки в область шеи до уровня верхушки остистого отростка VII шейного позвонка сзади и на 2—3 см выше
ключицы спереди.
Положение границ Л. и париетальной плевры очень сходно.
Передний край правого Л . проецируется на переднюю грудную стенку по линии, которую проводят от
верхушки Л. к медиальному концу ключицы, продолжая к середине рукоятки грудины и далее вниз слева от
грудинной линии до прикрепления VI реберного хряща к грудине, где начинается нижняя граница Л. Передний
край левого Л. от уровня соединения IV ребра с грудиной отклоняется дугообразно влево и вниз к месту
пересечения VI ребра с окологрудинной линией.
Нижняя граница правого Л. соответствует по грудинной линии хрящу V ребра, по срединно-ключичной линии
— VI ребру, по передней подмышечной линии — VII ребру, по средней подмышечной линии — VIII ребру, по
задней подмышечной — IX ребру, по лопаточной линии — X ребру, по околопозвоночной линии — остистому
отростку XI грудного позвонка. Нижняя граница левого Л. отличается от такой же границы правого тем, что
начинается на хряще VI ребра по окологрудинной линии.
Синтопия
верхушке Л. с медиальной стороны прилежит подключичная артерия. Реберная поверхность Л. соприкасается
с париетальной плеврой. При этом сзади к Л. прилежат межреберные сосуды и нервы, отделенные от них
плеврой и внутригрудной фасцией. Основание Л. лежит на соответствующем куполе диафрагмы. Правое Л.
отделяется диафрагмой от печени, левое — от селезенки, левой почки с надпочечником, желудка, поперечной
ободочной кишки и печени. Медиальная поверхность правого Л. спереди от ворот прилежит к правому
предсердию, а выше — к правой плечеголовной и верхней полой вене, позади ворот — к пищеводу.
Медиальная поверхность левого Л. соседствует спереди от ворот с левым желудочком сердца, а выше — с
дугой аорты и левой плечеголовной веной, позади ворот — с грудной аортой. Синтопия корней Л. различна
справа и слева. Спереди от корня правого Л. располагаются восходящая аорта, верхняя полая вена, перикард и
частично правое предсердие; сверху и сзади — непарная вена. К корню левого Л. сверху прилегает дуга аорты,
сзади — пищевод. Оба корня спереди пересекают диафрагмальные, а сзади — блуждающие нервы.
76.
Слайд 75Границы легких легких
77.
Слайд 76Легкие
Легкие – это паренхиматозные органы. Легкое состоит из разветвлений бронхов, образующих бронхиальное
дерево (воздухоносные пути Л.), и системы альвеол, которые вместе с дыхательными бронхиолами,
альвеолярными ходами и альвеолярными мешочками составляют альвеолярное дерево (дыхательную
паренхиму Л.). В результате 8 — 10 ветвлений главного бронха образуются мелкие бронхи диам. ок. 1 мм,
Снаружи каждое легкое окружено плеврой (pleura), или плевральным мешком, представляющей собой
тонкую, блестящую, гладкую, увлажненную серозную оболочку (tunica serosa).
Выделяют пристеночную, или париетальную плевру (pleura parietalis), выстилающую внутреннюю
поверхность стенок грудной клетки, и легочную (pleura pulmonalis), плотно сращенную с тканью легкого,
которая также называется висцеральной. Между этими плеврами образуется щель, называемая полостью
плевры (cavum pleurae) и заполненная плевральной жидкостью (liquor pleurae), которая облегчает
дыхательные движения легких.
Между плевральными мешками образуется пространство, которое спереди ограничивается грудиной и
реберными хрящами, сзади - позвоночным столбом, а снизу - сухожильной частью диафрагмы. Это
пространство называется средостением (mediastinum). Оно условно делится на переднее и заднее средостение.
В переднем располагаются:
-сердце с околосердечной сумкой,
- крупные сосуды сердца,
-диафрагмальные сосуды и нервы,
- также вилочковая железа.
В заднем залегают:- трахея,
-грудная часть аорты,
-пищевод,
грудной лимфатический проток,
- непарная и полунепарная вены,
-симпатические нервные стволы,
- блуждающие нервы.
78.
Слайд 771 - гортань;
2 - трахея;
3 - верхушка легкого - apex pulmonis;
4 - реберная поверхность;
5 - раздвоение трахеи;
6 - верхняя доля легкого;
7 - горизонтальная щель правого легкого;
8 - косая щель;
9 - сердечная вырезка левого легкого;
10 - средняя доля легкого;
11 - нижняя доля легкого;
12 - диафрагмальная поверхность;
13 - основание легкого - basis pulmonis.
Внешнее строение легких
79.
Слайд 781 - верхушка легкого;
2 - верхняя доля;
3 - главный правый бронх;
4 - реберная поверхность;
5 - средосостенная (медиастинальная) часть;
6 - сердечное вдавливание;
7 - позвоночная часть;
8 - косая щель;
9 - средняя доля;
10 - диафрагмальная поверхность
Правое легкое
80.
Слайд 791 - корень легкого;
2 - реберная поверхность;
3 - средосостеннная (медиастинальная) часть;
4 - главный левый бронх;
5 - верхняя доля;
6 - сердечное вдавливание;
7 - косая щель;
8 - сердечная вырезка левого легкого;
9 - нижняя доля;
10 - диафрагмальная поверхность
Левое легкое
81.
Слайд 80Доли легкого
Легкие состоят из долей легких (lobi pulmones).
Они отделены друг от друга глубокими бороздами, каждая из которых называется косой щелью (fissura obliqua)
Правое легкое делится на три доли.
Среди них различают:
- верхнюю долю (lobus superior),
- среднюю долю (lobus medius),
- нижнюю долю (lobus inferior).
Левое легкое делиться на две доли:
-верхнюю,
-нижнюю.
Верхняя междолевая борозда правого легкого называется горизонтальной щелью (fissura horizontalis).
Легкие имеют поверхности:
-реберную (facies costalis),
- диафрагмальную (facies diaphragmatica),
-медиальную (facies medialis),\.
В медиальной поверхности выделяют:
-позвоночную часть (pars vertebralis),
- средостенную, или медиастинальную, часть (pars mediastinalis),
- сердечное вдавливание (impressio cardica).
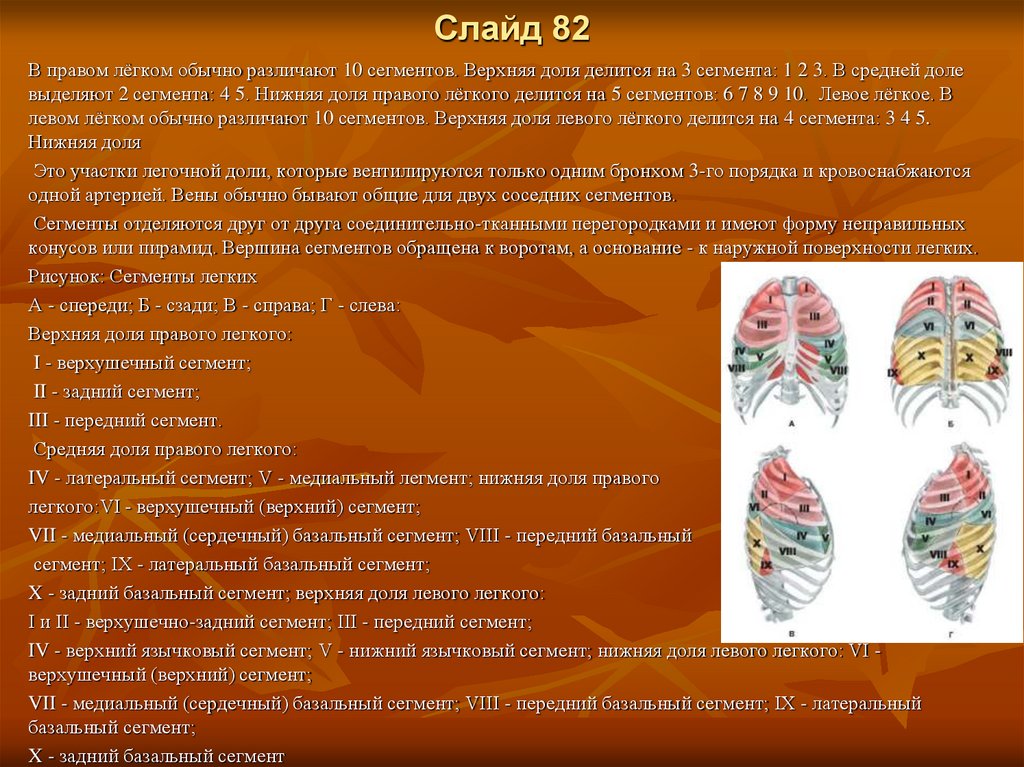
82.
Слайд 81Бронхиальные сегменты
Легкие также подразделяются на бронхолегочные сегменты (segmenta bronchopulmonalia).
егме́нт лёгкого (лёгочный сегмент, бронхолёгочный сегмент) — участок лёгкого, входящий в состав доли и
вентилируемый постоянным сегментарным бронхом, снабжённый соответствующей ветвью лёгочной артерии.
Бронх и артерия занимают центр сегмента. Отводящие от соответствующих сегментов кровь вены располагаются
в соединительнотканных перегородках между лежащими рядом сегментами. По форме сегмент лёгкого
напоминает неправильный усечённый конус, вершина которого обращена к корню лёгкого, а основание, покрытое
висцеральной плеврой, — к поверхности лёгкого. С клинической точки зрения разделение лёгких на сегменты
необходимо для чёткой локализации очаговых изменений в лёгочной ткани
83.
Слайд 82В правом лёгком обычно различают 10 сегментов. Верхняя доля делится на 3 сегмента: 1 2 3. В средней доле
выделяют 2 сегмента: 4 5. Нижняя доля правого лёгкого делится на 5 сегментов: 6 7 8 9 10. Левое лёгкое. В
левом лёгком обычно различают 10 сегментов. Верхняя доля левого лёгкого делится на 4 сегмента: 3 4 5.
Нижняя доля
Это участки легочной доли, которые вентилируются только одним бронхом 3-го порядка и кровоснабжаются
одной артерией. Вены обычно бывают общие для двух соседних сегментов.
Сегменты отделяются друг от друга соединительно-тканными перегородками и имеют форму неправильных
конусов или пирамид. Вершина сегментов обращена к воротам, а основание - к наружной поверхности легких.
Рисунок: Сегменты легких
А - спереди; Б - сзади; В - справа; Г - слева:
Верхняя доля правого легкого:
I - верхушечный сегмент;
II - задний сегмент;
III - передний сегмент.
Средняя доля правого легкого:
IV - латеральный сегмент; V - медиальный легмент; нижняя доля правого
легкого:VI - верхушечный (верхний) сегмент;
VII - медиальный (сердечный) базальный сегмент; VIII - передний базальный
сегмент; IX - латеральный базальный сегмент;
X - задний базальный сегмент; верхняя доля левого легкого:
I и II - верхушечно-задний сегмент; III - передний сегмент;
IV - верхний язычковый сегмент; V - нижний язычковый сегмент; нижняя доля левого легкого: VI верхушечный (верхний) сегмент;
VII - медиальный (сердечный) базальный сегмент; VIII - передний базальный сегмент; IX - латеральный
базальный сегмент;
X - задний базальный сегмент
84.
Слайд 83Бронхолегочные сегменты
Бронхолегочные сегменты
Д - изнутри и справа; Е - изнутри и слева; Ж - снизу:
Верхняя доля правого легкого:
I - верхушечный сегмент;
II - задний сегмент;
III - передний сегмент.
Средняя доля правого легкого:
IV - латеральный сегмент;
V - медиальный легмент; нижняя доля правого легкого:
VI - верхушечный (верхний) сегмент;
VII - медиальный (сердечный) базальный сегмент;
VIII - передний базальный сегмент;
IX - латеральный базальный сегмент;
X - задний базальный сегмент.
Верхняя доля левого легкого:
I и II - верхушечно-задний сегмент;
III - передний сегмент;
IV - верхний язычковый сегмент;
V - нижний язычковый сегмент; нижняя доля левого легкого:
VI - верхушечный (верхний) сегмент;
VII - медиальный (сердечный) базальный сегмент;
VIII - передний базальный сегмент;
IX - латеральный базальный сегмент;
X - задний базальный сегмент
85.
Слайд 84Долька легкого
Ветвления каждой мелкой бронхиолы формирует вторичные легочные дольки (lobuli pulmonales secundarii;
Соседние дольки отделены одна от другой и от висцеральной плевры междольковыми перегородками,
состоящими из рыхлой волокнистой соединительной ткани, связанной подплевральной и перибронхиальной
соединительной тканью. В междольковых перегородках проходят дольковые вены и сеть лимф, капилляров.
Дольки располагаются в два-три ряда в периферическом слое доли Л. толщиной до 4 см, окружая центральную
часть доли, где в соединительной ткани проходят разветвления долевого бронха, ветви легочной артерии и вены,
лимф, сосуды и нервы. Поверхностные дольки сходны с многоугольными пирамидами высотой 21—27 мм и
шириной 9—21 мм. Глубокие дольки мельче, имеют сложную многогранную форму. Самые маленькие дольки
шириной 5 мм находятся в области верхушки и нижнего края Л. Внутри дольки происходит дальнейшее
разветвление долькового бронха вплоть до концевой бронхиолы (bronchiolus terminalis). Концевые бронхиолы
дихотомически делятся на дыхательные (респираторные) бронхиолы (bronchioli respiratorii) 1—4-го порядков.
Дыхательные бронхиолы, в свою очередь, разделяются на альвеолярные ходы (ductuli alveolares), ветвящиеся от
одного до четырех раз и заканчивающиеся альвеолярными мешочками (sacculi alveolares). На стенках
альвеолярных ходов и альвеолярных мешочков, а татке дыхательных бронхиол располагаются открывающиеся в
их просвет альвеолы Л. (alveoli pulmonis).
Рисунок: Долька легкого:
1 - бронхиола;
2 - альвеолярные ходы;
3 - дыхательная (респираторная)
бронхиола;
4 - предсердие;
5 - капиллярная сеть альвеол;
6 - альвеолы легких;
7 - альвеолы в разрезе;
8 - плевра
86.
Слайд 85Строение дольки легкого, основанием
направленной к плевре
1 - конечная (терминальная) бронхиола;
2 - респираторная бронхиола;
3 - альвеолярный ход;
4 - альвеола;
5 - ветви легочной артерии;
6 - ветви легочной вены;
7 - бронхиальная артерия;
8 - междольковая соединительнотканная
перегородка;
9 - сеть кровеносных капилляров;
10 - лимфатический сосуд;
11 - плевра. Размеры бронхиол,
воздухоносных путей, кровеносных и
лимфатических сосудов увеличены.
Справа не обозначены кровеносные
сосуды, кроме бронхиальной артерии,
слева не обозначены лимфатические
сосуды
87.
Слайд 86Кровоснабжение легких
Снаружи к базальной мембране пневмоцитов прилежат кровеносные капилляры, проходящие по межальвеолярным
перегородкам, а также сеть эластических волокон, оплетающих альвеолы. Кроме эластических волокон, вокруг
альвеол располагается поддерживающая их сеть тонких колла-геновых волокон, фибробласты, тучные клетки.
Альвеолы тесно прилежат друг к другу, а капилляры, оплетающие их, одной поверхностью граничат с одной
альвеолой, а другой - с соседней. Это обеспечивает оптимальные условия для газообмена между кровью,
протекающей по капиллярам, и воздухом, заполняющим полости альвеол.
Васкуляризация. Кровоснабжение в легком осуществляется по двум системам сосудов . Легкие получают венозную
кровь из легочных артерий, т. е. из малого круга кровообращения. Ветви легочной артерии, сопровождая
бронхиальное дерево, доходят до основания альвеол, где они образуют узкопетлистую капиллярную сеть. В
альвеолярных капиллярах, диаметр которых колеблется в пределах 5-7 мкм, эритроциты располагаются в один ряд,
что создает оптимальное условие для осуществления газообмена между гемоглобином эритроцитов и
альвеолярным воздухом. Альвеолярные капилляры собираются в посткапиллярные венулы, форми-рующие
систему легочной вены, по которой обогащенная кислородом кровь возвращается в сердце.
Бронхиальные артерии, составляющие вторую, истинно артериальную систему, отходят непосредственно от аорты,
питают бронхи и легочную паренхиму артериальной кровью. Проникая в стенку бронхов, они разветвляются и
образуют артериальные сплетения в их подслизи-стой основе и слизистой оболочке. Посткапиллярные венулы,
отходящие главным образом от бронхов, объединяются в мелкие вены, которые дают начало передним и задним
бронхиальным венам. На уровне мелких бронхов располагаются арте-риоловенулярные анастомозы между
бронхиальными и легочными артериальными системами.
Лимфатическая система легкого состоит из поверхностной и глубокой сетей лимфатических капилляров и сосудов.
Поверхностная сеть располагается в висцеральной плевре. Глубокая сеть находится внутри легочных долек, в
междольковых перегородках, залегая вокруг кровеносных сосудов и бронхов легкого. В самих бронхах
лимфатические сосуды образуют два анастомозирующих сплетения: одно располагается в слизистой оболочке,
другое - в подслизистой основе.
88.
Слайд 87Иннервация легких
Иннервация осуществляется главным образом симпатическими и парасимпатическими, а также
спинномозговыми нервами. Симпатические нервы проводят импульсы, вызывающие расширение бронхов и
сужение кровеносных сосудов, парасимпатические - импульсы, обусловливающие, наоборот, сужение
бронхов и расширение кровеносных сосудов. Разветвления этих нервов образуют в соединительнотканных
прослойках легкого нервное сплетение, расположенное по ходу бронхиального дерева, альвеол и кровеносных
сосудов . В нервных сплетениях легкого встречаются крупные и мелкие ганглии автономной нервной
системы, обеспечивающие, по всей вероятности, иннервацию гладкой мышечной ткани бронхов.
89.
Слайд 88Плевра
Легкие снаружи покрыты плеврой, называемой легочной, или висцеральной. Висцеральная плевра плотно
срастается с легкими, эластические и коллагеновые волокна ее переходят в интерстициальную ткань, поэтому
изолировать плевру, не травмируя легкое, трудно. В висцеральной плевре встречаются гладкие мышечные
клетки. В париетальной плевре, выстилающей наружную стенку плевральной полости, эластических элементов
меньше, гладкие мышечные клетки встречаются редко. В легочной плевре есть два нервных сплетения:
мелкопетлистое под мезотелием и крупнопетлистое в глубоких слоях плевры. Плевра имеет сеть кровеносных и
лимфатических сосудов. В процессе органогенеза из листков спланхнотома мезодермы формируется только
однослойный плоский эпителий - мезо-телий, а соединительнотканная основа плевры развивается из
мезенхимы. В зависимости от состояния легкого мезотелиальные клетки становятся то плоскими, то высокими.
90.
Слайд 89Респираторный отдел легких
Альвеолы разделены тонкими соединительнотканными межальвеолярными перегородками (2-8 мкм), в
которых проходят кровеносные капилляры, занимающие около 75 % площади перегородки. Между альвеолами
существуют сообщения в виде отверстий диаметром около 10-15 мкм - альвеолярных пор. Альвеолы имеют
вид открытого пузырька диаметром около 120-140 мкм. Внутренняя поверхность их выстлана альвеолярным
эпителием. В нем различают диффероны респираторных (клетки I типа) и секреторных пневмоцитов (клетки II
типа).
91.
Слайд 90Porta Pulmo Ворота легких
92.
Слайд 91Респираторный отдел легких
93.
Слайд 92Легочный ацинус
Концы самых мелких бронхиол заканчиваются гроздьями тонкослойных легочных пузырьков, заполненных
воздухом (альвеол).
Пузырьки образованы одним слоем эпителиальных клеток, густо оплетенных сеткой капилляров. Эти клетки
выделяют биологически активное вещество, которое в виде тонкой пленки выстилает их внутреннюю
поверхность. Она поддерживает постоянный обьем пузырьков и не дает им слипаться. Кроме того вещество
пленки обеззараживает воздух, поступающий в пузырьки.
Отработанная пленка в виде мокроты выходит из организма или переваривается легочными фагоцитами. При
легочных заболеваниях пленка может повреждаться а пузырьки слипаться. В таком состоянии они неспособны
участвовать в газообмене.
В каждом легком содержится около 300 – 350 млн. легочных пузырьков, Общая их поверхность превышает
100 м2, что в 50 раз больше поверхности тела
а - схема;
б, в - микрофотографии.
1 - респираторная бронхиола 1-го порядка;
2 - респираторные бронхиолы 2-го порядка;
3 - альвеолярные ходы; 4 - альвеолярные мешочки;
5 - кровеносные капилляры в межальвеолярной перегородке;
6 - альвеолы;
7 - поры между альвеолами;
8 - гладкомышечные клетки;
9 - пневмоциты I типа;
10 - пневмоциты II типа;
11 - клетки Клара;
12 - реснитчатые эпителиоциты;
13 - кубические эпителиоциты
94.
Слайд 93Респираторный отдел легких
Структурно-функциональной единицей респираторного отдела легкого является легочный ацинус (acinus
pulmonaris). Он представляет собой систему альвеол, расположенных в стенках респираторных бронхиол,
альвеолярных ходов и мешочков, которые осуществляют газообмен между кровью и воздухом альвеол. Общее
количество ацинусов в легких человека достигает 150 000. Ацинус начинается респираторной бронхиолой
(bronchiolus respiratorius) 1-го порядка, которая дихотомически делится на респираторные бронхиолы 2-го, а
затем 3-го порядка. В просвет бронхиол открываются альвеол. Каждая респираторная бронхиола 3-го порядка, в
свою очередь, подразделяется на альвеолярные ходы (ductuli alveolares), а каждый альвеолярный ход
заканчивается несколькими альвеолярными мешочками (sacculi alveolares). В устье альвеол альвеолярных
ходов имеются небольшие пучки гладких мышечных клеток, которые на срезах видны как утолщения. Ацинусы
отделены друг от друга тонкими соединительнотканными прослойками; 12-18 ацинусов образуют легочную
дольку.
Респираторные бронхиолы выстланы однослойным кубическим эпителием. Реснитчатые клетки встречаются
редко, клетки Клара - чаще. Мышечная пластинка слизистой оболочки истончается и распадается на отдельные,
циркулярно направленные пучки гладких мышечных клеток. Соединительнотканные волокна наружной
адвентициальной оболочки переходят в интерстициальную соединительную ткань.
На стенках альвеолярных ходов и альвеолярных мешочков располагается несколько десятков альвеол. Общее
количество их у взрослых людей дости-ает в среднем 300-400 млн. Поверхность всех альвеол при максимальном
вдохе у взрослого человека может достигать 100-140 м2, а при выдохе она уменьшается в 2-2,5 раза.
95.
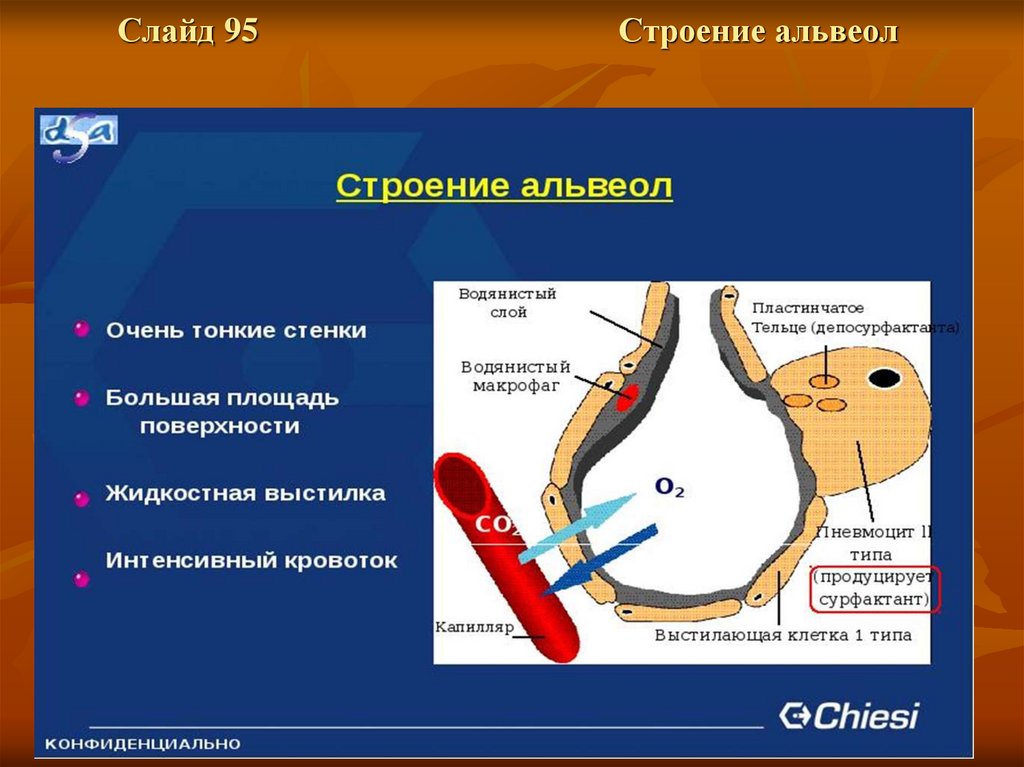
Слайд 94Альвеолы
96.
Слайд 95Строение альвеол
97.
Слайд 96Газообмен в легких
98. Вопросы для самоконтроля أسئلة لضبط النفس
Вопросы для самоконтроля أسئلة لضبط النفس1. Какое строение имеют органы дыхательной системы?
2. Какое строение имеют дыхательные пути?
3. Какие функции выполняют органы дыхания?
4. Какое строение имеет полость носа?
5. Что происходит в полости носа?
6. Какое строение имеет гортань?
7. Какие хрящи образуют гортань?
8. Какие функции выполняет гортань?
9. Какое строение имеет трахея?
10. Какое строение имеют бронхи?
11. Что собой представляет бронхиальное дерево?
12. Какое строение имеют легкие?
13. Что является структурной единицей легкого?
14. Какое строение имеет альвеола?



















































































 Биология
Биология