Похожие презентации:
Основы оказания первой помощи
1.
ОСНОВЫ ОКАЗАНИЯ ПЕРВОЙПОМОЩИ
2.
Первая помощь- вид помощи, включающий комплекс
простейших
мероприятий,
выполняемых непосредственно на
месте поражения или вблизи него в
порядке само - и взаимопомощи, а
также
участниками
аварийноспасательных работ с использованием
подручных средств.
3.
«золотой час»• время, когда здоровье попавшего в
критическое
положение
человека
балансирует на грани жизни и смерти, когда
пострадавшему можно оказать наиболее
действенную помощь.
• Если пострадавший доставляется в
больницу в течение первого часа после
получения травмы, то обеспечивается
самый высокий уровень выживаемости и
значительное снижение риска осложнений.
4.
ПРАВИЛА ВЫЗОВА СМППри
вызове
СМП,
обязательно
нужно
указать
диспетчеру:
1. Характер происшествия или
ЧС (что).
2. По
возможности
точный
адрес
происшествия
или
места ЧС (где).
3. Возможное
количество
пострадавших (кто).
4. Номер собственного телефона
или телефона, с которого был
сделан звонок.
5. Необходимость
предоставления
дополнительной помощи и ее
характер.
5.
АПТЕЧКА ПЕРВОЙ ПОМОЩИ•Для оказания помощи используют
подручные средства (ремни,
косынки для остановки
кровотечений и наложения повязок,
ширина импровизированного жгут
должна быть не менее 1 – 1,5 см,
различные палки, прутья, связанные
в пучки, собственное тело для
проведения транспортной
иммобилизации, холод для
обезболивания), а также
медицинские средства аптечки
первой помощи .
Приказ Минздравсоцразвития
РФ от 05.03.2011 N 169н
6.
Определение, виды ранРаны – это нарушения
целостности кожных
покровов, слизистых
оболочек, тканей,
вызванные
механическими,
термическими,
химическими и другими
воздействиями,
приводящие к
расстройствам функций
органов или всего
организма.
7.
Резаные ранынаносятся острыми
предметами –
ножом, стеклом,
льдом, имеют
ровные края.
Рубленные
раны, более
глубокие, чем
резаные, так как
наносятся
топором, лопатой,
другими тяжелыми
острыми
предметами,
имеют ровные
края.
8.
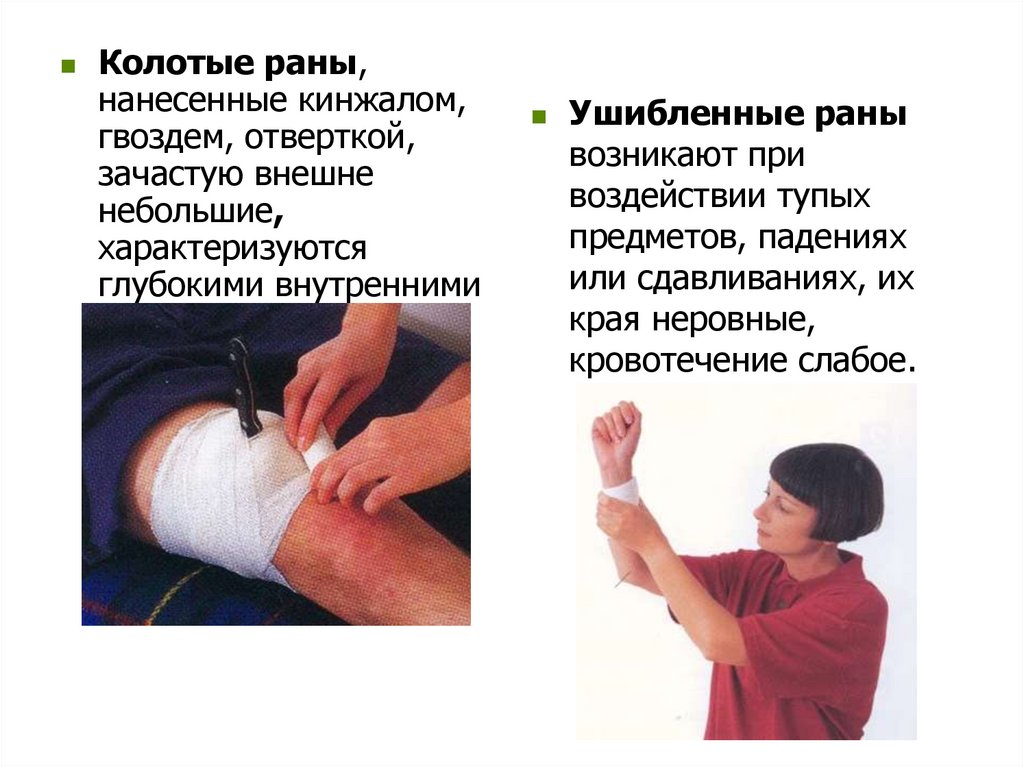
Колотые раны,нанесенные кинжалом,
гвоздем, отверткой,
зачастую внешне
небольшие,
характеризуются
глубокими внутренними
повреждениями
жизненно важных
органов.
Ушибленные раны
возникают при
воздействии тупых
предметов, падениях
или сдавливаниях, их
края неровные,
кровотечение слабое.
9.
Рваные ранывозникают от разрыва
кожи при натяжении,
при открытых
переломах костей.
Огнестрельные раны,
среди которых особенно
опасны ранения
внутренних органов,
головы, кровеносных
сосудов.
• Укушенные раны,
являющиеся
последствиями укусов
животных, по внешнему
виду напоминают рваные
раны, но не следует
забывать о возможности
заражения бешенством.
10.
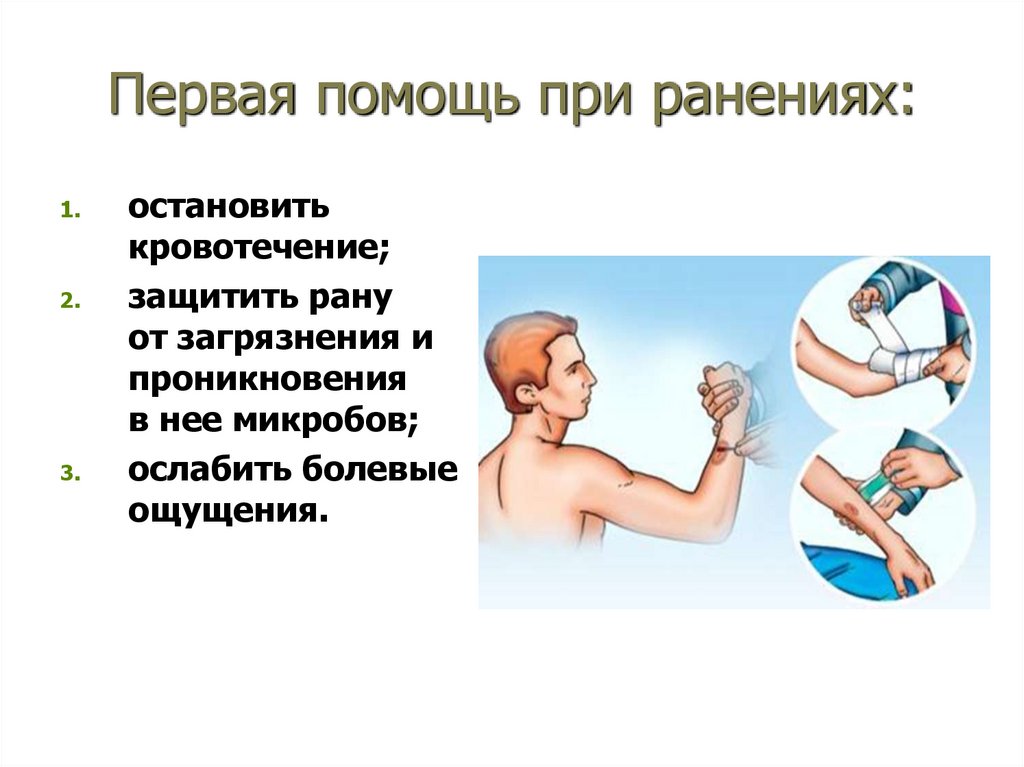
Первая помощь при ранениях:1.
2.
3.
остановить
кровотечение;
защитить рану
от загрязнения и
проникновения
в нее микробов;
ослабить болевые
ощущения.
11.
Способы остановкиартериального кровотечения
Максимальное сгибание руки или
ноги для пережатия
поврежденного сосуда в месте
сгиба
Пальцевое прижатие артерии в
ране или на протяжении
Наложение
кровоостанавливающего жгута
12.
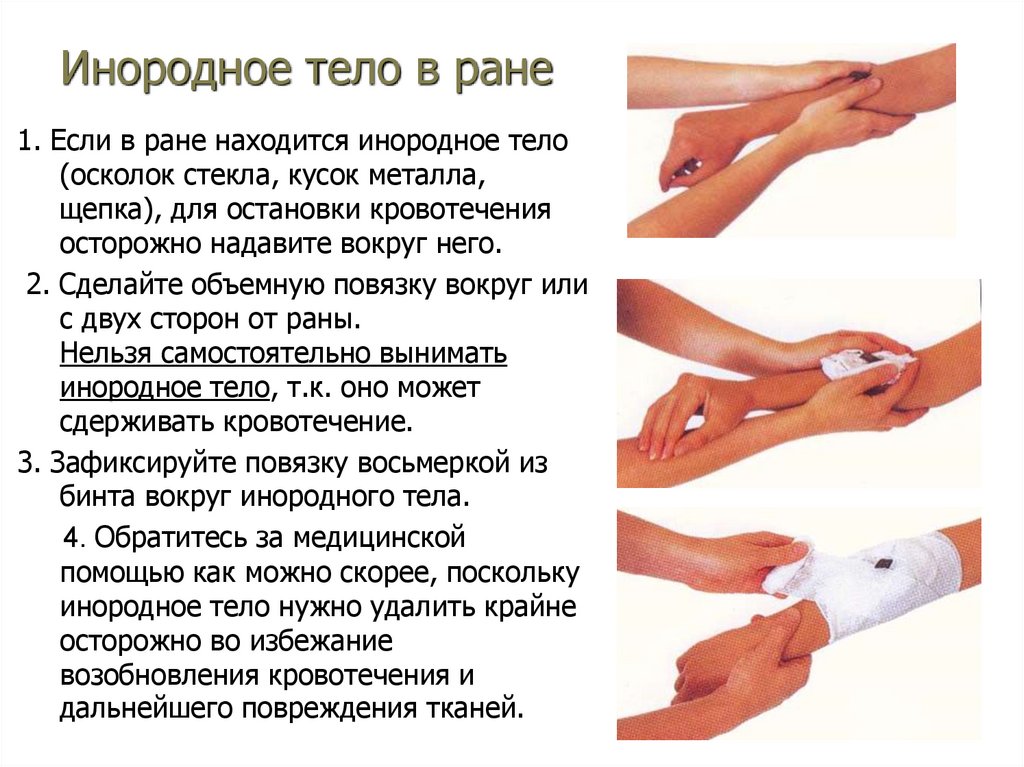
Инородное тело в ране1. Если в ране находится инородное тело
(осколок стекла, кусок металла,
щепка), для остановки кровотечения
осторожно надавите вокруг него.
2. Сделайте объемную повязку вокруг или
с двух сторон от раны.
Нельзя самостоятельно вынимать
инородное тело, т.к. оно может
сдерживать кровотечение.
3. Зафиксируйте повязку восьмеркой из
бинта вокруг инородного тела.
4. Обратитесь за медицинской
помощью как можно скорее, поскольку
инородное тело нужно удалить крайне
осторожно во избежание
возобновления кровотечения и
дальнейшего повреждения тканей.
13.
Ссадины1.
2.
3.
Если нет серьезных повреждений
и сильного кровотечения,
осторожно промойте
травмированное место теплой
водой с мылом.
Очищенную ссадину промокните
чистыми бумажными или
марлевыми салфетками. Если она
продолжает кровоточить, сильно
придавите это место через ткань на
несколько минут.
Заклейте ссадину бактерицидным
пластырем так, чтобы клейкие
участки приходились на
неповрежденную кожу. Если
ссадина обширная, приложите
стерильную неприлипающую
салфетку, закрепив ее пластырем.
14.
Правила наложениябинтовых повязок
1.
2.
3.
4.
Пострадавший должен находиться в
удобном для бинтования, устойчивом
положении – лежать или сидеть.
Бинтующий должен по возможности
находиться лицом к пострадавшему,
чтобы контролировать его состояние.
Бинтование следует проводить от
периферии к центру, рука или нога
бинтуются снизу вверх.
Бинтование, как правило,
производится от себя, слева направо.
15.
5.Бинтование следует начинать снаиболее узкого места, переходя к
более широкому. Первые обороты
бинта накладываются один на другой.
6. Каждый последующий оборот бинта
накладывается в косом направлении и
должен покрывать предыдущий на
половину или две трети, закрепляя
его.
7. Направление витков должно быть
единым во всех слоях повязки.
Свободный конец бинта должен
составлять прямой угол с рукой, в
которой находится рулон бинта.
16.
8. Бинт нужно натягивать равномерно.Повязка не должна быть очень
свободной и съезжать по
поверхности тела, но и не должна
быть очень тугой и сдавливать с
излишней силой перевязанное
место, нарушая кровообращение.
9. Для лучшего облегания бинта через
каждые 2-3 оборота следует делать
перекрут бинта.
10. В конце перевязки необходимо
сделать закрепляющие слои и
завязать концы бинта,
образованные его разрывом по
длине.
17.
ПЕРЕЛОМЫ• Нарушение
целостности
костной ткани в результате
механического
воздействия
называется переломом. Переломы
сопровождаются сильной болью,
переломы
крупных
костей
конечностей могут приводить к
значительной (до 2-х литров
крови) кровопотере и развитию
шока.
• Переломы бывают открытые и
закрытые.
При
открытых
переломах на месте перелома
имеется рана, в ране могут быть
видны костные отломки.
18.
Признакиперелома:
Патологическая
подвижность
в
месте
перелома;
Ощущение хруста отломков при движении;
Болезненность при нагрузке по оси;
В ране видны костные отломки;
Деформация конечности;
Боль
или
болезненность
в
месте
предполагаемого перелома;
Нарушение функции конечности.
Наиболее частыми осложнениями переломов
являются кровотечение, травматический шок,
раневая инфекция.
19.
Первая помощь при переломах:Остановка кровотечения;
Обезболивание;
Наложение повязки на рану;
Транспортная иммобилизация.
• Нельзя!
Допускать
движения
в
сломанной
конечности
Вправлять костные отломки или убирать их
из раны»
Переносить
пострадавшего
без
иммобилизации
20.
СРЕДСТВА ДЛЯ ТРАНСПОРТНОЙИММОБИЛИЗАЦИИ
21.
Травмы глаза. Оказания первойпомощи при травмах глазного яблока
К механическим повреждениям
относятся ранения век, ранения и
контузии глаз.
• При любой травме глаза на
него накладывают стерильную
повязку, на оба глаза
накладывают бинокулярную
повязку
• Нельзя закапывать лекарство
в раненый глаз и промывать
его
• Нельзя извлекать инородные
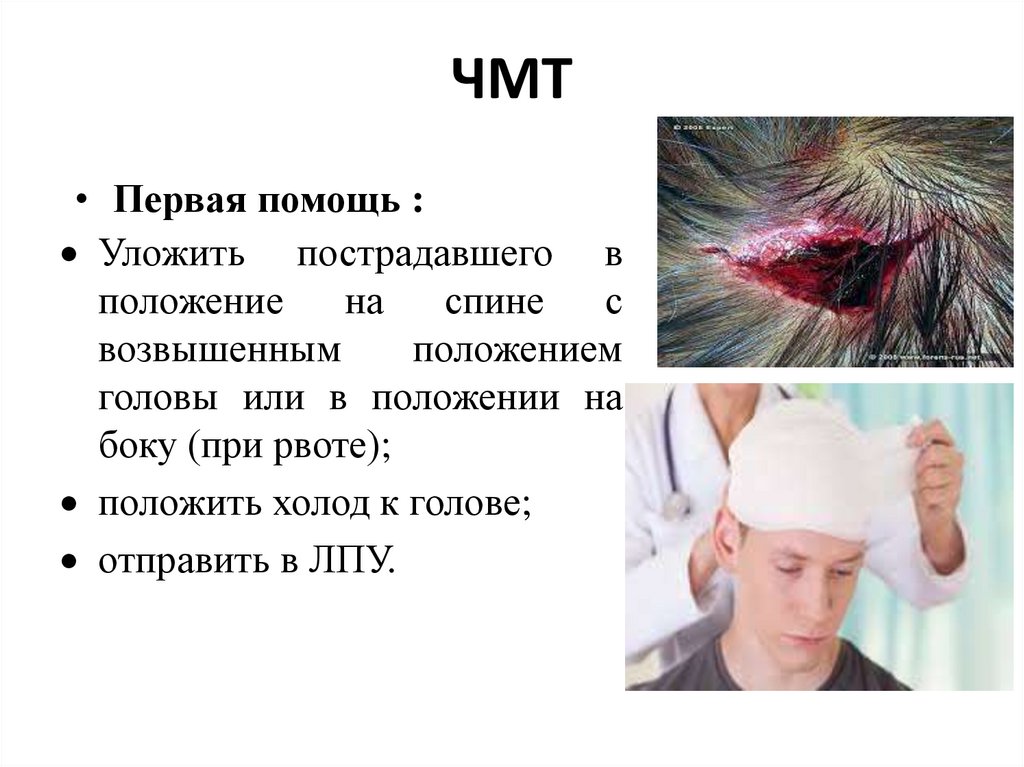
тела
22.
ЧМТ• Первая помощь :
Уложить пострадавшего в
положение
на
спине
с
возвышенным
положением
головы или в положении на
боку (при рвоте);
положить холод к голове;
отправить в ЛПУ.
23.
ТРАВМЫ ГРУДИПЕРВАЯ ПОМОЩЬ:
• Закрыть рану толстой ватномарлевой повязкой и
зафиксировать (бинтом,
лейкопластырем, косынкой);
• Контролировать состояние до
приезда СМП;
• Быть готовым к проведению СЛР.
24.
РАНЕНИЯ ЖИВОТАПМП при ранении живота:
Положение пострадавшего зависит от
того, определяется пульс на запястье
или нет.
На рану наложить стерильную,
влажную повязку.
Запрещается при травме живота.
Поить пострадавшего.
Вправлять выпавшие органы в брюшную
полость.
Удалять инородные тела из брюшной
полости.
Накладывать давящую повязку на
выпавшие органы.
Накладывать холод на выпавшие органы.
25.
Термические ожоги.Первая помощь:
1. Вынос и прекращение контакта с
высокой температурой.
2. Принудительное охлаждение не
позднее 30 минут с момента
получения ожога в течение 15 – 30
минут.
3. Сухая повязка на ожоги.
4. Обильное питье.
5. Обезболивание.
6. Транспортировка.
26.
ЭЛЕКТРОТРАВМАВИДЫ:
Местная электротравма
(электрические
ожоги,
электрические
знаки,
металлизация
кожи,
механические повреждения и
электрофтальмия).
Общие электротравмы
• Быстрейшее прекращение
воздействия на пострадавшего
электрического тока.
• При клинической смерти
пострадавшему сразу начинают СЛР!
1. При
электрических
ожогах
мероприятия не отличаются от
первой помощи при термических
ожогах.
27.
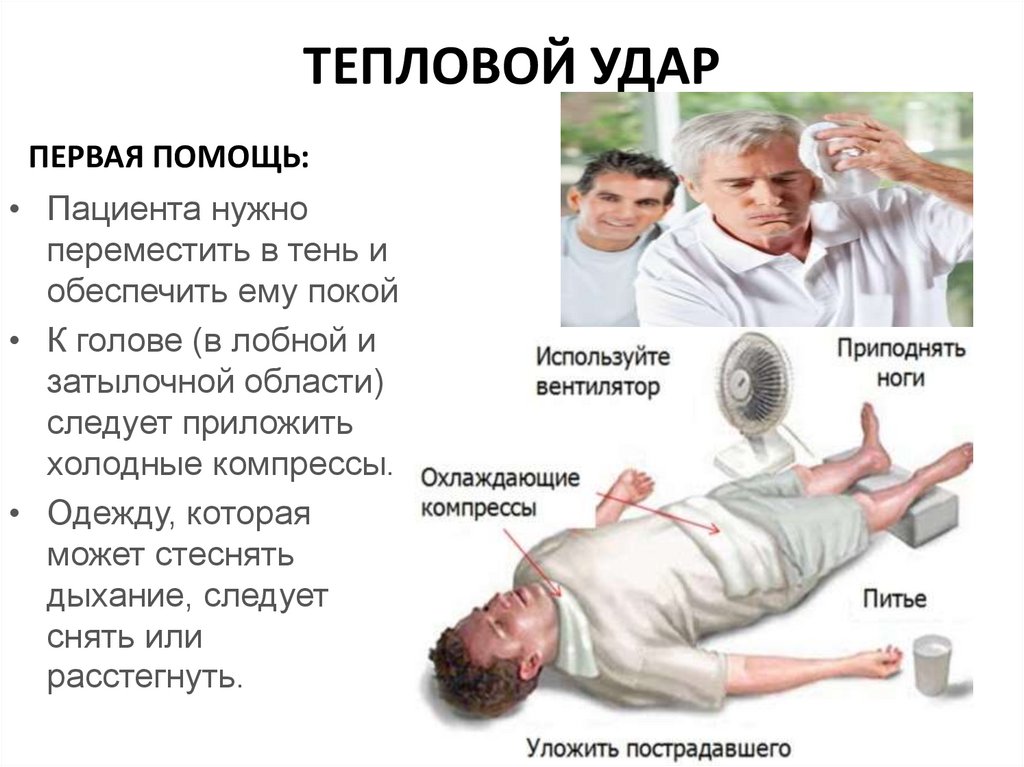
ТЕПЛОВОЙ УДАРПЕРВАЯ ПОМОЩЬ:
• Пациента нужно
переместить в тень и
обеспечить ему покой
• К голове (в лобной и
затылочной области)
следует приложить
холодные компрессы.
• Одежду, которая
может стеснять
дыхание, следует
снять или
расстегнуть.
28.
ПИТЬЕВОЙ РЕЖИМ• Никогда не надо пить через силу. Для
начала вместо стакана воды достаточно
1–2 глотков.
• Пить, когда мучает жажда, уже поздно.
Лучше не дожидаться этого сигнала и
пить понемногу равномерно в течение
дня.
• Лучше всего пить незадолго до еды и во
время еды, а вот сразу после – не стоит,
это увеличит нагрузку на желудок.
Чашку чая полезнее выпить через 1–1,5
часа после обеда.
• Необходимо пить во время занятий
спортом – несколько глотков каждые 15
минут помогут восполнить потери
жидкости
• Полезно пить стакан воды натощак. А
вот злоупотреблять жидкостями на ночь
не стоит – это может спровоцировать
отеки.
29.
Оказание первой помощи при укусахнасекомых и змей
В лиственных лесах на узких
тропах или в траве к одежде
или к волосам может
прицепиться лесной клещ.
Он добирается до нежных
участков кожи, где ему
легче отсасывать кровь.
Клещ имеет прочный с
зазубринками хитиновый
хоботок и мягкое
растягивающееся брюшко
30.
Способ удаления клещаКапнуть на клеща маслом или керосином.
зачастую это помогает и клещ отваливается
сам.
Обвязать клеща ниткой
в месте присасывания,
растянув концы нити в
разные стороны,
вытаскиваем медленно
раскачивая.
31.
Способ удаления клещаУдалить клеща можно и пальцами,
обёрнутыми в марлю.
Захватив клеща, его вытягивают
медленными, покачивающими
движениями.
Руки и место укуса обязательно нужно
продезинфицировать.
Измерять температуру тела в течении
трёх дней.
32.
Нельзя!Резко дёргать обнаруженного
клеща, так как можно оторвать
брюшко, а хоботок останется
в коже.
33.
Меры профилактики укусовнасекомых
Вакцинация против клещевого энцефалита.
Подобрать соответствующую одежду.
Применять репелленты («Дета», «Тайга»),
отпугивающие насекомых.
Использовать накомарники, москитные
сетки.
Производить осмотр одежды через каждые 2
часа, утром и вечером перед сном.
34.
Укусы жалящихнасекомых
Реакция организма
на укусы пчёл и ос
зависит от
индивидуальной
переносимости к
их яду.
Особенно опасны
множественные
укусы.
35.
Наиболее опасным и крупнымявляется шершень.
Расцветкой он похож на осу, но
размер его значительно больше.
36.
• ПЕРВАЯ ПОМОЩЬ:Осторожно удалить из кожи жало, тупой
стороной лезвия ножа или ногтем.
Промойте место укуса водой с мылом.
Приложите на место укуса холод.
Дать обезболивающее средство и средство от
аллергии.
Можно приложить
кашицу из соли и воды.
Хорошо помогает
млечный сок одуванчика.
37.
Нельзя!Извлекать пчелиное жало
пинцетом или захватив его
двумя пальцами.
Таким образом вы можете
выдавить оставшийся яд в
кожу.
38.
Селится вблизи источника воды в местаххорошо прогреваемых солнцем.
Надёжное убежище – кучи прелого сена,
сухих листьев, высокие сухие кочки, пни.
Укус болезненный, но не смертельный.
39.
Предупреждение укусовЛучшее средство защиты – резиновые и
кожаные сапоги.
Перед осмотром каменных глыб постучите
по ним палкой или молотком.
Хорошо иметь палку при ходьбе по участкам
заросшим кустарником и густой травой.
Проявлять осторожность и внимательность.
Осматривать утром – одежду и обувь,
вечером – палатку перед тем, как лечь спать.
По возможности запастись противоядной
сывороткой.
40.
Оказание помощи при укусахзмей
Уложить пострадавшего, чтобы замедлить работу
сердца.
Очистить ранку, протирая её в направлении
от укуса.
Отсосать яд ???
Произвести
иммобилизацию конечности.
Дать пострадавшему
обильное тёплое питьё.
Срочно транспортировать
пострадавшего в
медицинское учреждение.
41.
Нельзя!Позволять пострадавшему
двигаться.
Накладывать жгут на укушенную
конечность.
Прижигать область укуса.
Делать надрезы в области укуса.
42.
УКУСЫ ЖИВОТНЫХ.БЕШЕНСТВОИнкубационный период 9-40 дней
• Первые признаки бешенства у человека
Первой
рана.
тревожить
Температура
градусов
Возникают головные боли, появляется
слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у
человека
часто
развиваются
галлюцинации
Проявляются
психические
отклонения: больной впадает в депрессию,
его преследует беспричинный страх. Иногда на
смену повышенной тревожности приходит
чрезмерная
раздражительность.
Человек
испытывает апатию ко всему, становится
замкнутым.
Аппетит
пропадает.
Ночной
отдых
нарушается, на смену нормальным сновидениям
приходят кошмары.
тела
больного
не
начинает
превышает
37,3
43.
Аллергические реакции• Причины аллергии:
• Пыль (уличная, домашняя или книжная)
• Пыльца
• Шерсть домашних животных или чешуйки их
кожи (кошки, собаки)
• Споры грибков или плесени
• Продукты питания (чаще всего: яйца, молоко,
пшеница, соя, морепродукты, орехи, фрукты)
• Укусы (яд) пчел, ос, шмелей, муравьев
• Некоторые медицинские препараты
(пенициллин)
• Латекс
• Бытовая химия.
44.
Симптомы аллергии• Чихание (обычно сильно и часто).
• Кашель, стеснение в груди, ощущение нехватки
воздуха, затрудненное дыхание или одышка.
• Зуд в носу и обильное выделение жидкого
секрета из носа.
• Зуд в глазах, слезотечение, покраснение глаз и
отечность век.
• Кожный зуд, покраснение кожи, высыпания на
коже, шелушение кожи.
• Покалывание во рту,
покалывание или онемение языка.
• Отек губ, языка, лица, шеи.
• Тошнота, рвота, диарея.
• Анафилактический шок
45.
ПЕРВАЯ ПОМОЩЬ1. Промыть и очистить место контакта с аллергеном (кожа,
носовая полость, ротовая полость) теплой кипяченой водой.
2. Ограничить контакт с аллергеном (если это домашние
животные, или цветы вынести в другое помещение)
3. В случае если аллергическая реакция вызвана укусом
насекомого и в месте укуса осталось жало, необходимо
удалить его.
4. Необходимо наложить холодный компресс на место укуса или
зудящий участок кожи.
5. Необходимо принять один из антиаллергических препаратов:
Фексофенадин (Телфаст), Лоратадин
(Кларитин), Цетиризин (Зиртек), Хлорпирамин
(Супрастин), Клемастин (Тавегил).
6. В случае отсутствия изменений состояния или ухудшение оного
следует вызвать скорую медицинскую помощь, или если это
возможно, обратиться самостоятельно в медицинское
учреждение, для консультации и получения
специализированной медицинской помощи.
46.
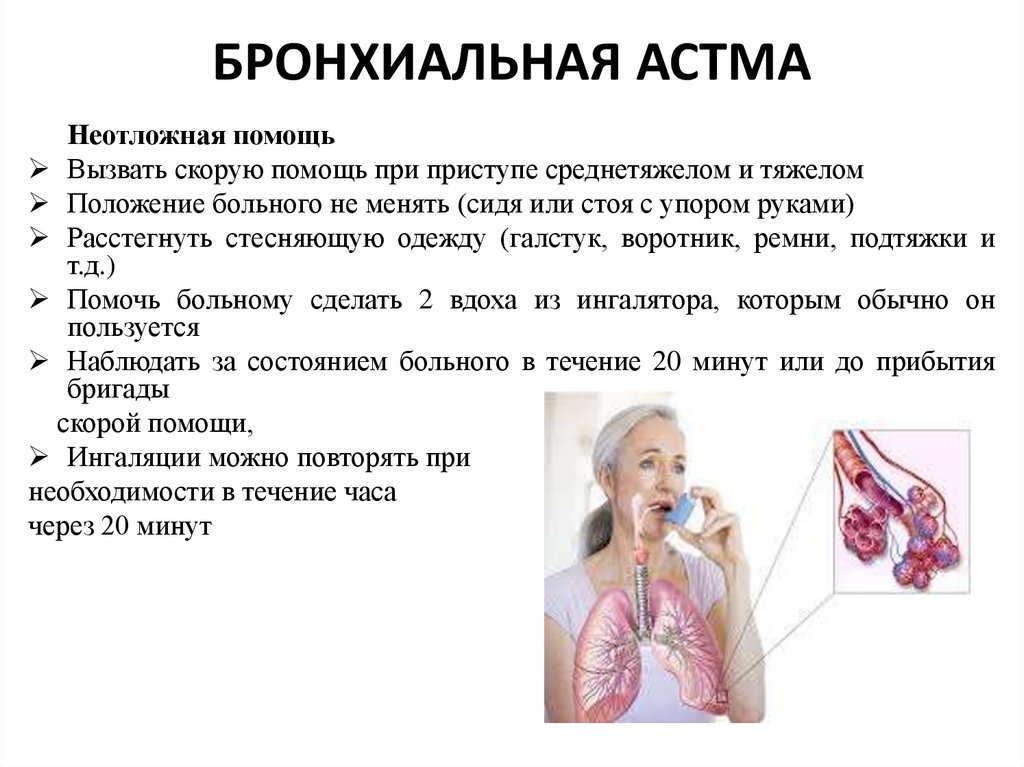
БРОНХИАЛЬНАЯ АСТМАНеотложная помощь
Вызвать скорую помощь при приступе среднетяжелом и тяжелом
Положение больного не менять (сидя или стоя с упором руками)
Расстегнуть стесняющую одежду (галстук, воротник, ремни, подтяжки и
т.д.)
Помочь больному сделать 2 вдоха из ингалятора, которым обычно он
пользуется
Наблюдать за состоянием больного в течение 20 минут или до прибытия
бригады
скорой помощи,
Ингаляции можно повторять при
необходимости в течение часа
через 20 минут
47.
Приступ стенокардии. Инфарктмиокарда.
• Первая помощь:
Вызвать скорую помощь.
Положение пациента не менять! Как правило,
пациент сам занимает удобное положение –
полусидячее.
Дать одну драже нитроглицерина под язык.
Обеспечить доступ свежего воздуха. Расстегнуть
стягивающую одежду, ремни, галстук.
Если через 3 – 5 минут боль не купировалась –
повторно
под
язык
дать
одну
драже
нитроглицерина и дополнительно ½ - 1 таблетку
ацетилсалициловой кислоты (аспирин) – разжевать
для разжижения крови.
48.
Первая помощьНе оставлять пострадавшего одного, следить
за общим состоянием (пульс, дыхание).
Через 3 – 5 минут боль не купировалась –
третий раз дать 1 драже нитроглицерина.
Если боль не купировалась, возникает
вероятность инфаркта миокарда. Необходимо
быть готовым к проведению сердечнолегочной реанимации.
• Осложнения:
Остановка сердца и дыхания (клиническая смерть)
– необходимы реанимационные мероприятия:
Кардиогенный шок – проводятся противошоковые
мероприятия;
Отек
легких
(проявление
сердечной
недостаточности)
49.
Судорожный синдромОберегайте конечности и
голову больного от ушибов
(подложите под голову мягкие
предметы)..
Не держите грубо конечности
больного, так как это может
привести к их травме !
Расстегните пуговицы на
одежде больного и снимите
пояс.
После припадка не будите
больного.
50.
Что нельзя делать при судорогах.Оставлять больного одного.
Переносить больного, если в этом нет крайней
необходимости.
Давать больному есть или пить.
Сдерживать больного при судорогах – это может
спровоцировать новый судорожный приступ, а также
привести к травмам.
Нельзя разжимать челюсти во избежание их
травматизации. Попытка разжать челюсти часто
приводит к механическому повреждению зубов и
переломам челюсти.
Лучше не вставлять между челюстями больного
никаких предметов
Делать искусственное дыхание во время судорог.
51.
ОБМОРОК• Неотложная помощь
1. по возможности предотвратить падение, если пострадавший
упал , убедитесь в отсутствии травмы;
2. оцените наличие дыхания и сердечной деятельности;
3. уложите на ровную поверхность, желательно голову
опустить ниже относительно туловища, а ноги поднять
немного (20 – 30 см) выше (это обеспечивает приток крови к
голове);
4. обеспечить дополнительный доступ свежего воздуха
(открыть окно, если пострадавший находится в душном
помещении), расстегнуть стесняющую одежду (воротник,
пояс);
5. положить на лоб влажную прохладную салфетку;
6. дать вдохнуть пары нашатырного спирта (для этого
необходимо слегка смочить ватку нашатырным спиртом
и медленно подносить к крыльям носа на расстояние 2 – 3
см )
52.
Гипертонический криз1. Сразу вызвать врача или скорую медпомощь (лучше, если это
сделает кто-то посторонний, а не сам больной).
2. С помощью подушек создать пострадавшему удобное положение
– полулежа.
3. Расстегнуть воротник и другую одежду, затрудняющую дыхание
4. Проветрить помещение, предварительно укрыв больного одеялом,
чтобы не переохладился.
5. К ногам приложить согревающую грелку Можно на икры ног
положить горчичники.
6. Если пострадавший гипертоник, дать ему препарат, который он
обычно принимает.
7. Снять напряжение поможет корвалол (20 капель).
8. Под язык можно положить каптоприл и попросить рассосать
таблетку.
9. Если больной жалуется на распирающую голову боль, признак
высокого давления, поможет таблетка фуросемида.
10.Если под рукой есть нитроглицерин, можно положить
пострадавшему под язык. его иногда принимают параллельно с
валидолом.
53.
Методика измерения артериальногодавления ручным тонометром
Манжета тонометра должна находиться на уровне сердца
(середины груди) на 2 см выше локтевого сгиба. Между не
надутой манжетой и рукой должен проходить палец.
Манжета должна охватывать не менее 80% окружности
плеча и не менее 40% длины плеча. Возможно (но не
рекомендуется) наложение манжеты на рукав из тонкой
ткани, если это не мешает проводить измерение.
Мембрану фонендоскопа поместите на точку пульсации
плечевой артерии (ориентировочно в область локтевой
ямки).
Быстро накачайте воздух в манжету с помощью груши (не
забудьте предварительно закрыть клапан (вентиль) груши,
чтобы воздух не выходил обратно) до уровня давления на 20
мм рт. ст. превышающего систолическое (по исчезновению
пульса).
Медленно выпускайте воздух из манжеты (с помощью
клапана) со скоростью 2 мм рт. ст. в сек. Первый
услышанный удар (звук, тон) соответствует значению
систолического (верхнего) давления. Уровень прекращения
тонов соответствует диастолическому (нижнему) давлению.
Если тоны очень слабы, следует поднять руку, несколько раз
согнуть и разогнуть её и повторить измерение.
Нормальный уровень АД : 110-139 / 60-89 мм рт. ст. для
взрослых
54.
Плечевой тонометрПроцедура включает следующие шаги:
• Необходимо принять удобное положение сидя, полностью
освободить одну руку от одежды, и положить её таким
образом, чтобы надетый манжет соответствовал уровню
расположения сердца.
• Если рукав одежды был закатан, следует внимательно
следить, чтобы он не сдавливал плечо, и не влиял на
результат измерения.
• Нижний край манжета должен быть расположен на пару
сантиметров выше локтевого сгиба, таким образом, чтобы
манжетная трубка проходила через середину руки.
• Накладываться манжет должен довольно плотно, но не туго.
• После выполнения данных условий
можно приступать к нагнетанию воздуха в
манжет. Это может быть сделано
самостоятельно, если тонометр
полуавтоматический, либо это
происходит в полностью автоматизированном
режиме.
55.
Запястный тонометрЕсли для измерения АД используется запястный
электронный тонометр, то процедура выглядит
следующим образом:
• Манжет прибора накладывается на запястье, таким
образом, чтобы положение руки было большим
пальцем вверх.
• Руку необходимо согнуть до того уровня соответствия
расположения тонометра и сердца.
• Во время измерения следует вести себя спокойно, и
воздержатся от разговоров.
Если Вы измеряете АД первый раз,
то повторите процедуру, надев
тонометр поочередно на каждую
руку. Определив, на которой из них
показатели получились выше,
в дальнейшем меряйте на ней.
56.
СПАСИБО ЗАВНИМАНИЕ!
57.
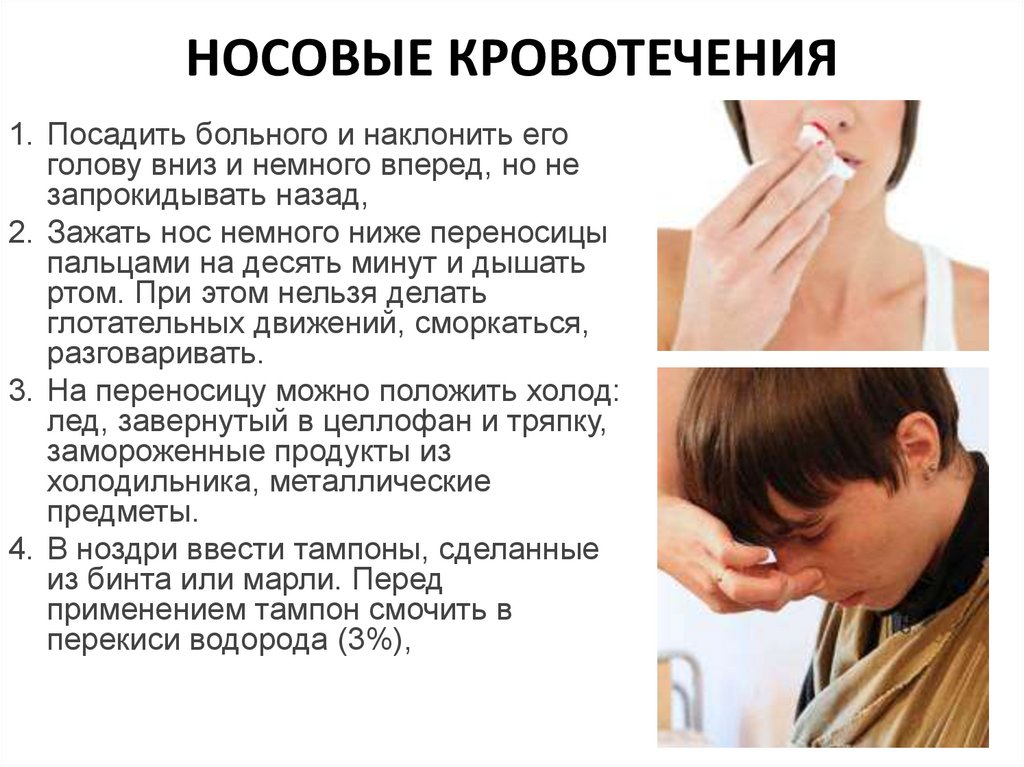
НОСОВЫЕ КРОВОТЕЧЕНИЯ1. Посадить больного и наклонить его
голову вниз и немного вперед, но не
запрокидывать назад,
2. Зажать нос немного ниже переносицы
пальцами на десять минут и дышать
ртом. При этом нельзя делать
глотательных движений, сморкаться,
разговаривать.
3. На переносицу можно положить холод:
лед, завернутый в целлофан и тряпку,
замороженные продукты из
холодильника, металлические
предметы.
4. В ноздри ввести тампоны, сделанные
из бинта или марли. Перед
применением тампон смочить в
перекиси водорода (3%),
58.
Чего нельзя делать?1.Закидывать голову назад, чтобы кровь не
затекала в глотку, пищевод и желудок.
2.Сморкаться, чтобы образовывающийся
сгусток крови не повредился, иначе
кровотечение начнется повторно.
3.Делать тампоны из ваты, волокна которой
прилипают к стенкам полости носовых
проходов, а при их удалении травмируются
сосуды.
4.Не закапывать никаких капель в нос. Они
могут спровоцировать глотательные
движения, или движения как при рвоте, что
помешает формированию тромба.
59.
ОТРАВЛЕНИЯ• Остановить или ограничить
поступление яда в организм.
• Как можно скорее вывести уже
попавший яд, если это
возможно.
• Обеспечить пострадавшему
безопасные условия.
• Привести пострадавшего в
чувства, при необходимости провести искусственное
дыхание и непрямой массаж
сердца.
• Как можно скорее доставить
пострадавшего в больницу.
60.
Элементарная сердечно-легочная реанимация(СЛР)
• Терминальное состояние переходный период между
жизнью и смертью.
• Клиническая смерть. –
обратимое состояние организма,
ее длительность 5 минут.
Основными
признаками
клинической смерти являются:
1. Отсутствие сознания;
2. Отсутствие
самостоятельного
дыхания;
3. Отсутствие
пульсации
на
магистральных сосудах,
61.
Алгоритм приемов СЛР.1. Оценить риск для реаниматора и
пациента
2. Определить наличие сознания.
3. Восстановить проходимость
дыхательных путей и определить
наличие дыхания
4. Сделать 2 «спасательных» вдоха.
5. Проверить наличие пульса на
сонной артерии (не более 10 се6.
6. При отсутствии пульса - перейти к
компрессии грудной клетки)
62.
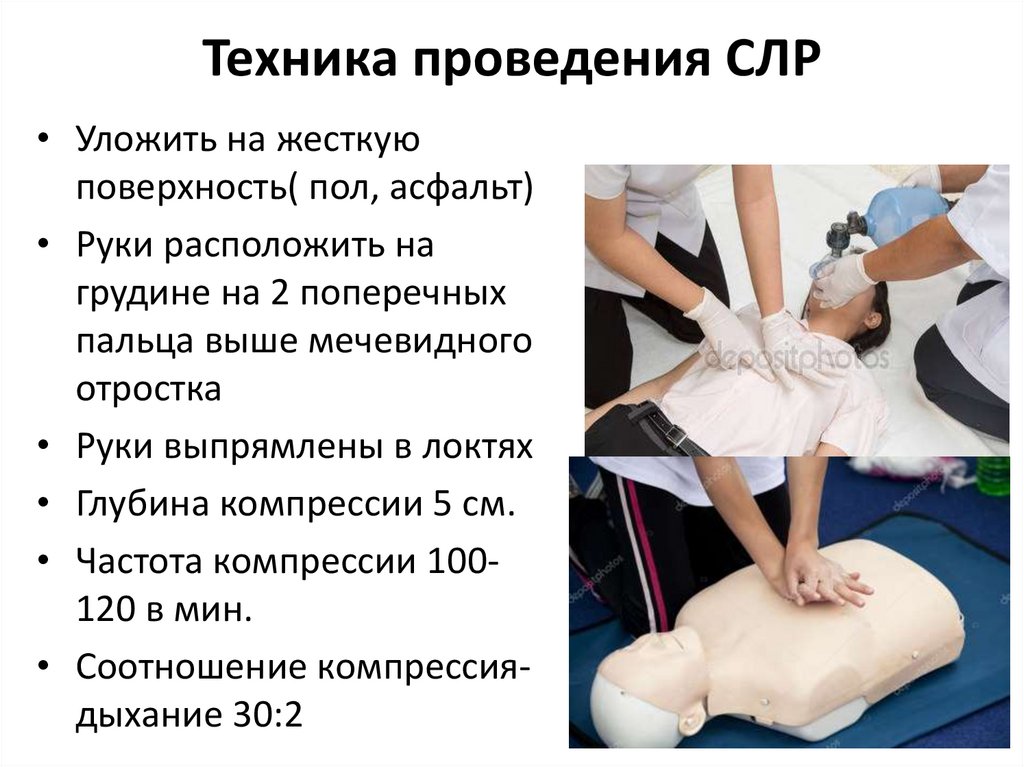
Техника проведения СЛР• Уложить на жесткую
поверхность( пол, асфальт)
• Руки расположить на
грудине на 2 поперечных
пальца выше мечевидного
отростка
• Руки выпрямлены в локтях
• Глубина компрессии 5 см.
• Частота компрессии 100120 в мин.
• Соотношение компрессиядыхание 30:2
63.
Критерии эффективности СЛР.1. появление пульса на
магистральных артериях
синхронного с компрессиями
грудной клетки,
2. сужение зрачков, если они
были расширены,
3. исчезновение бледности,
цианоза,
4. подъем грудной клетки при
проведении ИВЛ.
64.
ЧАСТНАЯ СЛР. УТОПЛЕНИЕ• Виды утопления:
• 1. Истинное («синие»)
• 2. Асфиктическое («бледное»)
• Алгоритм помощи при утоплении
1. Извлечение пострадавшего из воды с
соблюдением правил собственной
безопасности.
• Пострадавший в сознании, дышит
самостоятельно,
Согревание
Отправить в больницу для наблюдения (с
сопровождающим)
• Пострадавший в сознании, дышит
самостоятельно, сознание спутанное
Согревание
Отправить в лечебное учреждение
бригадой скорой медицинской помощи
65.
Алгоритм помощи при утопленииПострадавший без сознания и дыхания
Начинать искусственную вентиляцию желательно уже во время
транспортировки к берегу, как только голова показалась над водой
Пострадавший с отсутствующим дыханием, но с сохраненным
пульсом на сонной артерии
Искусственная вентиляция легких
Согревание
При появлении самостоятельного дыхания – стабильное боковое
положение
Отправить в лечебное учреждение
бригадой скорой медицинской помощи
Пострадавший без самостоятельного дыхания
и пульса
Полный комплекс сердечно-легочной
реанимации до прибытия бригады скорой
медицинской помощи (пока тело пострадавшего не согрелось до 360 С, признать его мертвым
нельзя)
66.
Алгоритм оказания помощи приобструкции дыхательных путей
Прием Геймлиха
Техника проведения приема
для взрослых пострадавших:
Встать позади пострадавшего;
Нанести 5 ударов ладонью
между лопатками
Обхватить его руками вокруг
талии, соединив руки в один кулак;
Рука большим пальцем упирается
чуть выше пупа;
Произвести резкий толчок к себе
и вверх.
67.
МЕТОД ГЕЙМЛИХАИсключения:
• Беременные женщины
• Тучные люди
• Младенцы
В случае предполагаемой
обструкции у взрослого,
находящегося без сознания,
необходимо провести прием
Геймлиха в положении
пострадавшего лежа на спине
на твердой поверхности.
68.
Алгоритм помощи при утоплении• Пострадавший без самостоятельного дыхания и пульса
• Полный комплекс сердечно-легочной реанимации до прибытия
бригады скорой медицинской помощи (пока тело пострадавшего не
согрелось до 360 С, признать его мертвым нельзя)
• Особенности оказания помощи при утоплении:
Не теряйте время на удаление воды из легких пострадавшего (эта вода
всасывается в кровь).
Для удаления воды из ротовой полости и верхних дыхательных путей,
поворачиваем пострадавшего на бок или на живот. При необходимости
очищаем рот пострадавшего пальцем.
Извлекая из воды пострадавшего, начинайте ИВЛ, как только его голова
покажется над водой.
Массаж сердца начинайте, как только пострадавшего можно будет уложить на
твердую поверхность.
Удаляйте только видимые глазом инородные тела из полости рта
пострадавшего.
Если утопление произошло в ледяной воде, помните, что пока тело
пострадавшего не согрелось до температуры 36 градусов, его нельзя считать
умершим и следует продолжать реанимацию.
Помните! Даже при успешном оживлении пострадавшего, он должен
обязательно быть доставлен в ЛПУ, так как у пострадавшего могут развиться
опасные для жизни осложнения!




























































 БЖД
БЖД