Похожие презентации:
Шок. Причины возникновения
1.
ШокКазарян А.С.
2.
2• Шок — это острая декомпенсация основных систем
жизнеобеспечения организма, развивающаяся в ответ на
воздействие сверхсильного раздражителя. Декомпенсация
проявляется
развитием
синдрома
полиорганной
недостаточности (СПОН).
3.
Причины возникновенияПо причине возникновения шок может быть:
• — травматическим (механическая травма, ожог, охлаждение,
электрошок, лучевая травма);
• — геморрагическим;
• — операционным;
• — кардиогенным;
• — септическим;
• — анафилактическим.
3
4.
Классификация шока• 1. Первично-нормоволемический шок (причины: инфаркт
миокарда, тахикардия, брадикардия, миокардит, эмболия
легочной
артерии,
тампонада
сердца,
анафилаксия,
переливание несовместимой крови, бактериальные токсины и
т. д.).
• 2. Первично-гиповолемический шок (причины: кровотечения,
ожоги, размозжения, кишечная непроходимость, панкреатит,
энтероколит.).
4
5.
Патогенез шока• Гиповолемический шок вызывается острой потерей крови,
плазмы или жидкостей организма. Гиповолемия (снижение
объема крови — ОК) приводит к уменьшению венозного
возврата и снижению давления наполнения сердца.
Следствием этого является снижение ударного объема сердца
и падение АД.
5
6.
Патогенез шока• Кардиогенный шок. При нарушении насосной функции сердца,
аритмии и других острых причинах падения эффективности
сердечных сокращений происходит снижение ударного объема
сердца. Это приводит к снижению АД, в то время как
возрастает
давление
наполнения
сердца
из-за
неэффективности
его
работы.
В
результате
опять
активизируется симпатоадреналовая система, возрастает
частота
сердечных
сокращений
и
периферическое
сопротивление сосудов.
6
7.
Патогенез шока• Септический шок. Под влиянием бактериальных токсинов
открываются короткие артерио-венозные шунты, и кровь
обходит капиллярное русло, устремляясь из артериол в
венулы. Питание клеток нарушается за счет уменьшения
капиллярного кровотока и действия бактериальных токсинов
непосредственно на клетку, снижается снабжение клеток
кислородом. В результате уменьшения поступления крови в
капиллярное русло кровоток на периферии высок и
периферическое сопротивление (ПС) снижено.
7
8.
Патогенез шока• Анафилактический шок. Под действием гистамина и других
биологически активных веществ капилляры и вены теряют
тонус, расширяется периферическое сосудистое русло,
увеличивается его емкость, что приводит к перераспределению
крови — скоплению (застою) ее в капиллярах и венах, вызывая
нарушение деятельности сердца. Имеющийся ОЦК не
соответствует емкости сосудистого русла, гиповолемия
приводит к уменьшению обратного кровотока к сердцу и
снижению давления наполнения сердца.
8
9.
Патогенез шока• Нарушения микроциркуляции. Несмотря на различие в
патогенезе представленных форм шока, итогом их развития
является снижение капиллярного кровотока. Основной
патофизиологический процесс, обусловленный нарушением
микроциркуляции, развивается на клеточном уровне.
9
10.
Патогенез шока• Шоковые органы. К ним относят в первую очередь легкие и
почки, во вторую очередь — печень. Степень недостаточной
функции органов зависит от тяжести шока, и это определяет
его исход.
10
11.
Клиника шока• Клиническая картина шока достаточно характерна. Первую
фазу шока — компенсации — называют эректильной. Вторую
фазу — декомпенсации — торпидной.
11
12.
Клиника шока• Первая фаза, или стадия, характеризует механизмы защиты.
Пострадавшие возбуждены, мечутся, кричат, ведут себя
неадекватно, сопротивляются осмотру и оказанию помощи.
Эректильная фаза длится несколько минут, за исключением
ожогового шока.
12
13.
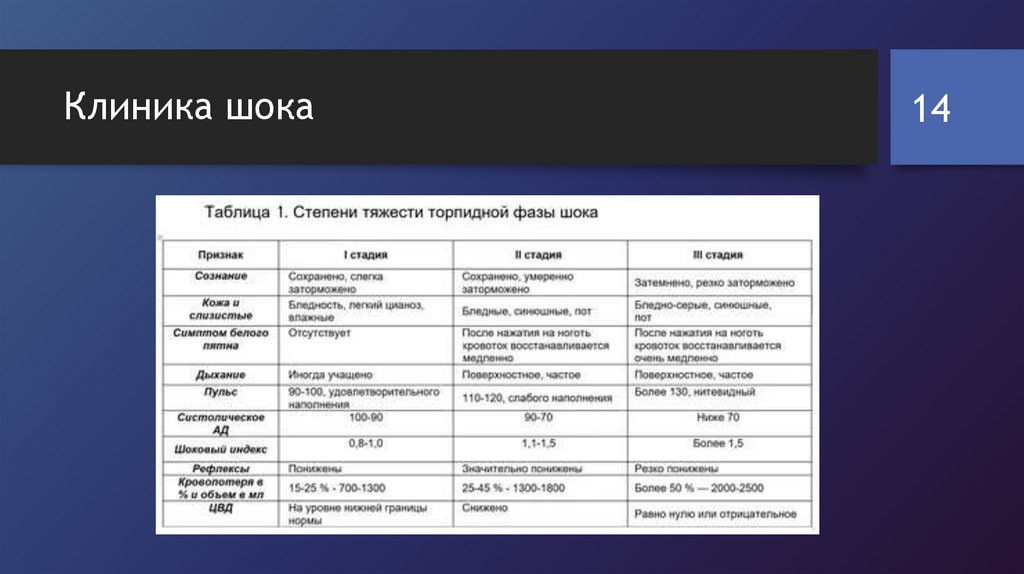
Клиника шока• Торпидная фаза, наступающая следом за эректильной, имеет
три степени тяжести, которые могут прогрессивно переходить
одна в другую при отсутствии или при неадекватной
медицинской помощи. Показателем тяжести шока может
служить шоковый индекс, или индекс Алговера—Грубера:
отношение частоты сердечных сокращений за 1 мин к величине
систолического давления. Нормальная величина шокового
индекса (ШИ) равна 0,5.
13
14.
Клиника шока14
15.
Травматический шок• Травматический шок возникает в результате переломов
костей, размозжения мягких тканей, раздавливания и тяжелых
ушибов их, повреждений внутренних органов, внешних и
внутренних кровотечений, обширных кровоизлияний в
результате травмы, ожогов, отморожений, воздействий
электрического тока и других внешних повреждающих
факторов.
15
16.
Травматический шок• В течении травматического шока выделяют две фазы:
эректильную и торпидную.
• Эректильная фаза наступает сразу после травмы, является
результатом преобладания процессов возбуждения. Пациент
обычно в сознании (при тяжелых поражения мозга сознание
утрачено), ведет себя беспокойно, пытается куда-то идти,
нанося себе при этом дополнительную травму, так как болевые
ощущения притуплены. Кожные покровы и видимые слизистые
оболочки бледные, пульс частый, АД в пределах нормы или
несколько повышено.
16
17.
Травматический шок• Торпидная фаза наступает вслед за эректильной. Она
характеризуется общей заторможенностью, вялой реакцией на
внешние раздражители, безразличием и прострацией при
сохраненном сознании. Пациент бледен, пульс частый и малый,
тоны сердца становятся глухими, АД падает до 60—40 мм рт.
ст. (систолическое). Кожа покрыта холодным липким потом,
температура тела понижается, дыхание может быть шумным и
глубоким или отмечается дыхательная недостаточность,
требующая срочного перевода пациента на ИВЛ. Нарушается
функция всех органов и систем, в том числе и почек.
17
18.
Терапия на догоспитальном этапеНа догоспитальном этапе помощь оказывают в следующей
последовательности:
• 1. Производят временную остановку кровотечения с помощью
жгута, прижатия кровоточащего сосуда и др. Обязательно
отмечают время пережатия сосуда.
• 2. После освобождения дыхательных путей от инородных тел,
обеспечивают свободную проходимость дыхательных путей
тройным приемом или введением воздуховода. В крайнем
случае, производят коникотомию. Интубиро- вать трахею в
полевых условиях может лишь в совершенстве владеющий
этим сложным методом специалист.
18
19.
Терапия на догоспитальном этапе• 3. Если возможно, производят лечебные блокады, вводят
наркотические анальгетики: 1—2 мл 1 % р-ра промедола или 0,5
мл 0,005 % р-ра фентанила, 1—2 мл трамала или морадола.
• 4. Закрывают раны асептическими повязками, проводят
иммобилизацию переломов.
• 5. Если у пострадавшего имеется клапанный пневмоторакс,
отсасывают воздух из плевральной полости.
• 6. Налаживают внутривенное введение плазмозамещающих
растворов, преследуя при этом главную цель — устранение
дефицита ОЦК.
19
20.
Терапия на догоспитальном этапе• 7. При возможности в/в вводят
глюкокортикоиды преднизолон или
дексаметазон в больших дозах
(преднизолона 30 мг/кг).
• 8.
Желательно
пострадавшего,
особенно с переломами таза и
бедер, поместить в специальный
противоперегрузочный
костюм,
который создает противодавление
на мягкие ткани, что увеличивает
возврат жидкости в кровеносное
русло.
20
21.
Терапия на догоспитальном этапе• После достижения стабилизации АД, пациента транспортируют
в
реанимационное
отделение,
продолжая
во
время
транспортировки инфузионную терапию и, при необходимости,
ИВЛ.
21
22.
Геморрагический шок• Пусковым
механизмом
в
развитии
геморрагического
(гиповолемического) шока является острая кровопотеря.
• Острая кровопотеря вызывает внезапное уменьшение ОЦК, что
влечет за собой развитие синдрома малого выброса. В ответ на
стрессовую
ситуацию
резко
возрастает
выработка
надпочечниками
катехоламинов
(адреналина
и
норадреналина). Под их воздействием повышается тонус
венозных сосудов, что компенсирует потерю 10—15 % ОЦК (500700 мл).
22
23.
Геморрагический шок• При кровопотере более 19 % от ОЦК приток крови с периферии
начинает уменьшаться, ЦВД начинает падать.
• При снижении ОЦК организм, прежде всего, стремится
сохранить кровоснабжение жизненно важных органов — мозга,
сердца, печени и почек, поэтому развивается следующий этап
компенсации — периферическая вазоконстрикция (спазм
периферических сосудов). Клинически это проявляется
бледностью кожных покровов, снижением диуреза.
23
24.
Геморрагический шокРазличают 3 стадии геморрагического шока.
• I стадия — компенсированный обратимый геморрагический шок
(синдром малого выброса). Пациент в сознании, но несколько
возбужден. Кожные покровы бледные, холодные. Отмечается
умеренная тахикардия, пульс слабого наполнения. АД остается
на нормальных цифрах, хотя сердечный выброс снижен.
24
25.
Геморрагический шок• II стадия — декомпенсированный обратимый геморрагический
шок. Нарастает бледность кожных покровов и слизистых
оболочек, одышка, тахикардия 120—140/мин. АД снижается,
так как спазм периферических сосудов уже не может
компенсировать сниженный сердечный выброс. За счет
уменьшения кровотока в почках усугубляется олигурия, вплоть
до анурии. Ухудшение кровоснабжения мозга проявляется
спутанностью сознания, одышкой.
25
26.
Геморрагический шок• III стадия — необратимый геморрагический шок. Несмотря на
проводимое лечение, у пациента более 12 часов сохраняется
стойкая гипотония, отсутствие сознания, олигоанурия. Кожные
покровы резко бледные, холодный пот, температура тела
снижается. Пульс на периферии определяется с трудом или
отсутствует, ЧСС более 140/мин, АД ниже 60 мм рт. ст. или не
определяется.
26
27.
Геморрагический шокВ отделении реанимации медицинская сестра, не дожидаясь
назначений врача, проводит следующие манипуляции:
• 1. Катетеризация периферической вены катетером достаточного
диаметра для струйного введения растворов.
• 2. Катетеризация мочевого пузыря.
• 3. Взятие крови для определения групповой принадлежности и резусфактора (кровь необходимо взять до начала переливания
полиглюкина, так как возможны ошибки при проведении
исследования).
• 4. Наложение электродов для кардиомониторинга.
• 5. Введение назогастрального зонда при кровотечении из желудка
для контроля за кровотечением и для проведения лечебных
процедур.
• 6. Регистрация основных показателей состояния пациента в карте
наблюдения.
27
28.
Геморрагический шок• Главной целью в лечении геморрагического шока является
устранение гиповолемии и улучшение микроциркуляции. С
первых этапов лечения необходимо наладить струйное
переливание жидкостей (физиологический раствор, 5 %
раствор глюкозы) для профилактики рефлекторной остановки
сердца — «синдром пустого сердца».
28
29.
Геморрагический шок• Инфузионная
терапия,
направленная
на
устранение
гиповолемии, проводится под контролем ЦВД, АД, сердечного
выброса, общего периферического сопротивления сосудов и
почасового
диуреза.
Используют
комбинации
плазмозаменителей и препаратов консервированной крови.
29
30.
Анафилактический шок• Реакции, возникающие через 20-25 мин после воздействия
специфического антигена, рассматривают как реакции
немедленного типа; к ним относится анафилактический шок.
30
31.
Анафилактический шок• 1. Молниеносная форма характеризуется стремительным
развитием клинической картины острого неэффективного
сердца. Появляется резкая бледность или цианоз кожных
покровов, зрачки расширены, пульс на периферических
артериях отсутствует, дыхание агональное, быстро наступает
клиническая смерть. Без оказания реанимационной помощи
человек погибает в течение 10 мин.
31
32.
Анафилактический шок• 2. При тяжелой форме анафилактического шока появляются
предвестники катастрофы в виде жалоб пациента, а затем
стремительно развивается та же клиническая картина, что и
при молниеносной форме
• 3. Для анафилактического шока средней тяжести более
характерны разнообразные жалобы на неблагополучие дыхания
и
кровообращения.
Появляются
кожные
высыпания,
облегчающие диагностику.
32
33.
Анафилактический шок. Клиника• Кардиальный вариант, когда на первый план выступают
нарушения сердечнососудистой деятельности. Отмечается
бледность кожных покровов (при спазме периферических
сосудов) или гиперемия (при расширении периферических
сосудов), падение АД. Признаков декомпенсации внешнего
дыхания нет.
33
34.
Анафилактический шок. Клиника• При астмоидном или асфиксическом варианте отмечается
удушье, иногда в результате нарушения проходимости верхних
дыхательных путей — отек гортани, трахеи с частичным или
полным закрытием их просвета, может присоединиться
бронхоспазм. На первый план выступает ОДН.
34
35.
Анафилактический шок. Клиника• При
церебральном
варианте
шока
преобладает
неврологическая симптоматика: возбуждение, страх, резкая
головная боль, потеря сознания и судороги.
• Для абдоминального варианта шока характерна картина
«острого живота», симулирующая перфорацию язвы или
кишечную непроходимость.
35
36.
Анафилактический шок. Лечение• Лечение
при
молниеносной
и
тяжелой
формах
анафилактического шока заключается, прежде всего, в
проведении реанимационных мероприятий: закрытый массаж
сердца и ИВЛ.
36
37.
Анафилактический шок. Лечение• Внутривенно медленно вводится 1 мл 0,1 % р-ра адреналина в
10—20 мл изотонического р-ра натрия хлорида. Если не удалась
пункция периферической вены, можно ввести адреналин в
подъязычную область.
• При бронхоспазме в/в медленно вводят эуфиллин 10 мл 2,4 %
р-ра под контролем АД. С десенсибилизирующей целью
используют большие дозы глюкокортикоидов (пред- низолон в
дозе 90—120 мг). Применение антигистаминных препаратов при
оказании неотложной помощи при анафилактическом шоке
неэффективно, так как глюкокортикоиды по сравнению с ними
оказывают во много раз более сильный эффект.
37
38.
Септический шок• Септический шок развивается в результате генерализованного
или ограниченного инфекционного процесса (сепсиса,
перитонита, тяжелого токсикоза и др.), который может
первоначально и не быть инфекционным, но в последующем к
нему присоединяется инфекция
38
39.
Септический шок. Клиника• Часто начинается с озноба, повышения температуры и
ухудшения общего состояния пациента. Встречается и
постепенное развитие. Кожа у пациента вначале сухая, теплая,
розовая, затем становится влажной, холодной и бледной, а при
тяжелом шоке цианотичной. Резко нарушается психическое
состояние, вплоть до отсутствия сознаия.
39
40.
Септический шок. Клиника• Одышка является ранним признаком ОДН. Несмотря на перевод
пациента на ИВЛ, газообмен не нормализуется, нарастает
гипоксия.
• Со
стороны
сердечно-сосудистой
системы
отмечается
тахикардия, нарушения ритма, ишемия миокарда, у пациентов
быстро развивается плохо контролируемая гипотония и все
признаки острой циркуляторной недостаточности. Нарастает
олигурия. Появляется желтуха.
40
41.
Септический шок. Лечение• Антибактериальная терапия занимает особое место в лечении
септического
шока.
Учитывая
постоянный
процесс
формирования устойчивости микроорганизмов к традиционным
препаратам, в последние годы назначают: цефалоспорины
третьего
и
четвертого
поколений,
карбопенемы,
фторхиналоны, а также комбинированные препараты.
• Для предупреждения грибковой инфекции к антибиотикам
добавляют противогрибковые препараты.
41









































 Медицина
Медицина








