Похожие презентации:
Неонатология
1.
ХХ век во всем мире ознаменовался огромнымснижением младенческой смертности, то есть
смертности детей на первом году жизни. В начале
века даже в самой передовой в этом отношении
Норвегии умирал, не дожив до года, каждый 12-й 13-й новорожденный, во Франции - каждый
седьмой, в Германии - каждый пятый,
в России - каждый четвертый. Уже к
середине века положение разительно
изменилось, а вторая половина века принесла
успехи в снижении младенческой смертности,
которые еще недавно могли казаться
невероятными. Сейчас есть уже немало стран, в
которых на первом году жизни умирает всего 3-5
человек на 1000 родившихся.
2.
Особенно успешными в России были двадесятилетия после Второй мировой войны: к
концу 50-х годов ХХ века младенческая
смертность, по сравнению с послевоенным
уровнем, снизилась почти в 3 раза - с 124 на
тысячу родившихся в 1946 году до 41,3 в 1959
(правда в 1947 году из-за голода в стране был
отмечен резкий подъем младенческой
смертности). Снижение продолжалось до
начала 70-х годов. Тем не менее к 1999 году
уровень младенческой смертности в России
был почти в 5 раз выше, чем в странах с
наименьшим ее уровнем
(в России - 16,9+, в Швеции 3,4+).
3.
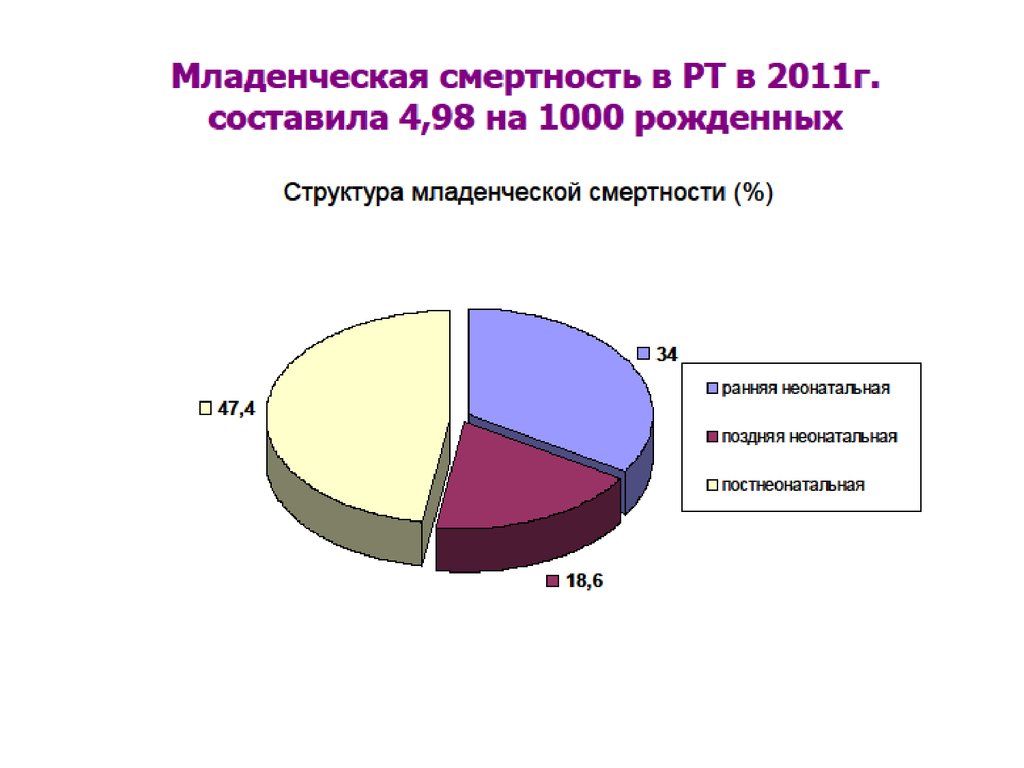
Младенческая смертность складывается изнеонатальной (на первом месяце жизни) и
постнеонатальной (на протяжении
следующих 11 месяцев первого года).
Неонатальная смертность, в свою очередь,
подразделяется на раннюю (на первой
неделе жизни) и позднюю (в последующие
три недели первого месяца).
Чем больше времени прошло с момента
рождения, тем легче сохранить жизнь
младенца.
4.
Именно поэтому первые решающиеуспехи в мире были достигнуты в
борьбе с постнеонатальной
смертностью - они-то и обеспечили
стремительное снижение младенческой
смертности во многих странах в первой
половине ХХ века. Снижение поздней
неонатальной смертности в
относительно более благополучных
странах (не затронутых войной)
началось, примерно, около 1925 года, а
ранней неонатальной - только в 40-е
годы
5.
6. Годы достижения европейскими странами нынешнего российского уровня младенческой смертности
СмертностьГод, после которого показатель всегда
Россия,
был ниже, чем в России в 1998 году
1998,
на 1000 Швеция Португал
ия
Европейродивших
ский
ся
Союз
Младенческая
смертность
16,5
1960
1985
1975
Неонатальная
10,1
1970
1986
1977
в том числе:
Ранняя
Поздняя
7,5
2,6
1972
до 1950
1987
1981
1978
1973
Постнеонатальная
6,4
до 1950
1981
1973
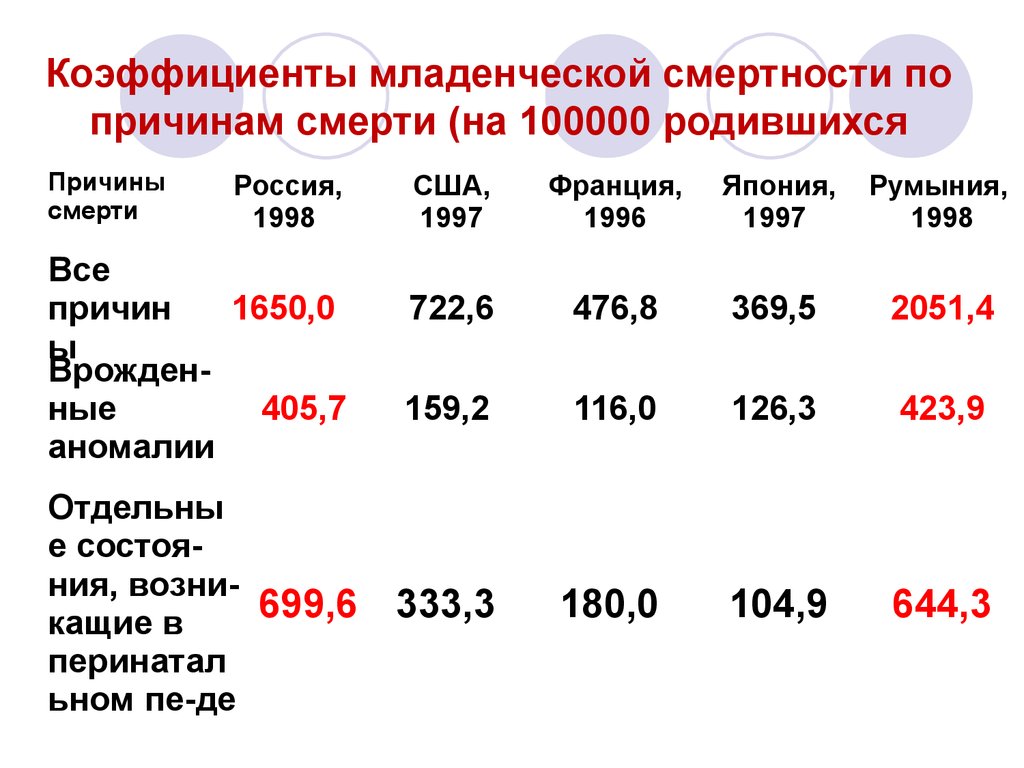
7. Коэффициенты младенческой смертности по причинам смерти (на 100000 родившихся
Причинысмерти
Россия,
1998
Все
причин
1650,0
ы
Врожденные
405,7
аномалии
Отдельны
е состояния, возни699,6
кащие в
перинатал
ьном пе-де
США,
1997
Франция,
1996
Япония,
1997
Румыния,
1998
722,6
476,8
369,5
2051,4
159,2
116,0
126,3
423,9
333,3
180,0
104,9
644,3
8.
9. НЕОНАТОЛОГИЯ НЕДОНОШЕННЫЙ РЕБЁНОК
10. Технологии здравоохранения, рекомендуемые до родов, с доказанной эфективностью для здоровья матери и новорожденного
• право выбора семьёй врача, женской консультации иродильного дома;
•оценка риска должна осуществляться при каждом
контакте беременной с клиникой, а также при контакте с
врачом во время родов и постоянного при родах;
• назначение женщине препаратов фолиевой кислоты до
зачатия ребёнка и в период планирования беременности
с целью профилактики дефектов закладки нервной
системы;
• назначение в рацион женщин, проживающих в
эндемичных по зобу районах добавок йода с целью
профилактики рождения детей с врождённым
слабоумием;
• УЗИ беременных с высоким риском развития внутриутробной
патологии;
• лечение антибиотиками бессимптомной бактериурии;
11. Технологии здравоохранения, рекомендуемые до родов, с доказанной эфективностью для здоровья матери и новорожденного
• назначение анти-D иммуноглобулина резусотрицательным женщинам при сроке беременности28 недель;
• назначение женщинам препаратов витамина «Д» в
регионах и в периоды с недостаточной инсоляцией;
• обеспечение сбалансированного по белку и
калорийности питания во время беременности;
• назначение глюкокортикоидов в случае
преждевременных родов с целью улучшения
созревания плода;
• прекращение курения во время беременности;
• предложение женщине родоразрешения при сроке
беременности свыше 41 недели.
12. ТЕХНОЛОГИИ ЗДРАВООХРАНЕНИЯ НЕ РЕКОМЕНДУЕМЫЕ ПОСЛЕ РОДОВ
рутинное надевание масок, медицинскихшапочек и стерильных халатов при
уходе за новорожденным;
назначение растворов гидрокарбоната
натрия детям, родившимся в асфиксии;
смазывание соска кормящей матери
мазями и кремами;
ограничение кормления во времени;
тест взвешивания детей до и после
кормления;
13. ТЕХНОЛОГИИ ЗДРАВООХРАНЕНИЯ НЕ РЕКОМЕНДУЕМЫЕ ПОСЛЕ РОДОВ
усиленный питьевой режим для кормящейматери вне зависимости от ощущения
жажды;
ограничение контакта матери и
новорожденного;
рутинная раздача воды (питья)
новорожденным, находящимся на
грудном вскармливании;
рутинное назначение молочных смесей
детям, находящимся на грудном
вскармливании;
кормление ребёнка по расписанию.
14.
Период новорождённостиявляется определяющим с точки
зрения выживания и качества
последующей жизни.
Адаптация новорождённого к
внеутробной жизни является
результатом радикальной
функциональной перестройки всех
органов и систем. Скорость
преобразований не имеет себе равных
ни в одном из последующих периодов
жизни.
15.
После рождения ребёнок долженсамостоятельно осуществить следующие
функции:
- функция
дыхания;
- функция пищеварения;
- функция поддержания
температуры тела;
- функция обеспечения защиты
от инфекционных и неинфекционных антигенов.
16. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Основные системы организма человека,которые обеспечивают адаптационный
процесс:
- ЦНС;
- Эндокринная система;
- Иммунная система.
Степень морфо-функциональной зрелости
этих систем обеспечивает характер
течения адаптационных процессов в
первые часы и дни жизни.
17. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Центральная Нервная Система:степень морфо-функциональной
зрелости гипоталамической области
составляет 75% уровня взрослого
человека. Все остальные отделы ЦНС –
25% – 30%.
В формировании стрессовой реакции
при рождении огромное значение
имеет ЧТО и КОГО видит ребёнок
при рождении.
18. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Эндокринная система:роды – стресс, в ответ на стресс кора
надпочечников отвечает увеличением
синтеза глюкокортикоидных гормонов –
через плаценту в организм плода.
В ответ на родовой стресс надпочечники
плода также отвечают усилением синтеза
гормонов. Общее количество
глюкокортикоидных гормонов у
новорождённых в несколько раз
превышает содержание взрослого
человека.
19. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Иммунная система настроена напостепенное приобретение
информации об окружающем мире в
детском возрасте и последовательное
формирование нормэргического
иммунного ответа (при отсутствии
генетически детерминированных,
неблагоприятных эндогенных и
экзогенных факторов) .
20. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
В «В-клеточном» репертуаре новорожденногоребенка преобладают незрелые В-лимфоциты.
В периферической крови новорожденного
содержится и небольшое количество зрелых
В-лимфоцитов. Низкие дозы антигенов,
получаемых новорожденным, могут быть
достаточными только для примирования
зрелых, дифференцированных В-лимфоцитов,
что вызывает гуморальный ответ. Если же доза
антигена превышает определенный порог, то
большинство незрелых В-предшествен-ников
погибает путем апоптоза, а у зрелых
развивается анергия.
21. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Субпопуляция Т-лимфоцито-хелперов CD-4+является гетеропатогенной, в её составе
преобладают наивные, не участвовавшие
ранее в иммунном ответе, непримированные Тлимфоциты
с
фенотипом
CD45RA+,
функционирующие
как
индукторы
супрессорных механизмов и продуцирующие,
главным
образом,
интерлейкин-2
(80%
непримированных
Т-лимфоцитов
у
новорожденных и 50% у взрослых). Доля
этих необученных Т-индукторов в пуповинной
крови
новорожденных,
перенесших
хроническую
внутриутробную
гипоксию,
возрастает до 90-92%.
22. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Особенности клеточного иммуннитета:- относительно низкая активность
натуральных киллеров (пищевая
аллергия, ЭКД, онкология);
- относительно низкая способность к
синтезу α, β, γ-интерферонов
(предрасположенность к вирусной
инфекции).
23. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Плод синтезирует собственные антитела,которые независимо от природы антигенной
стимуляции являются полиреактивными IgM.
В-лимфоциты новорожденного с
фенотипом CD 5+ способны к синтезу
субклассов IgG1 и IgG3, но не IgG2 или IgG4, к
которым принадлежат антитела к
капсулярному полисахариду бактерий.
Основное количество IgG ребенок получает от
матери трансплацентарно, начиная с 32 35-ой недели гестации.
24. АДАПТАЦИЯ НОВОРОЖДЁННЫХ
Гуморальный иммунитет:с 32 недели гестационного возраста в
организм плода начинается интенсивный
транспорт через плаценту (против
градиента концентрации) специфических
антител класса IgG:
- противовирусные антитела;
- антибактериальные - к Гр(+) флоре;
- антитоксические антитела.
Материнские антитела разрушаются к 4 – 6
месяцу жизни ребёнка. Накопление
значимых титров собственных антител
происходит к 2 годам жизни.
25. ТЕПЛОВОЙ ОБМЕН
Теплопотери:- конвекция: перемещение тепла от тела к
более холодному окружающему воздуху;
- радиация: инфракрасное излучение;
- испарение: лёгкие, кожа;
- проведение тепла от тела к более холодным
предметам ухода (пелёнки, пеленальный
стол, клеёнка и т.д.).
Чем меньше масса ребёнка, тем больше
теплопотери на единицу площади тела.
Переохлаждение – смерть новорождённого.
26. ТЕПЛОВОЙ ОБМЕН
Продукция тепла.Несократительный механизм – активация
симпатического отдела ВНС – усиление
синтеза норадреналина – включается
механизм окисления бурого жира.
Локализация бурого жира:
- подкожно в межлопаточной области;
- вокруг пищевода;
- вокруг почек;
- вокруг надпочечников;
- вокруг крупных сосудов.
Клетки бурой жировой ткани появляются с 26 –
30 недели гестации, масса увеличивается до
3- 5 недели жизни новорождённого.
27. ТЕПЛОВОЙ ОБМЕН
Продукция тепла.Сократительный механизм:
мышечный тонус, непроизвольная
двигательная активность,
сокращение диафрагмы
(понижение температуры –
сокращение самой крупной
мышцы новорождённого – икота).
28. ФУНКЦИЯ ВНЕШНЕГО ДЫХАНИЯ
В обеспечении функции внешнегодыхания у новорождённых
решающую роль играет
сурфактант (высокомолекулярный
липопротеид – дипальметинлицетин) – фактор, уменьшающий
силу поверхностного натяжения в
альвеолах и препятствующий
развитию ателектазов.
29. ФУНКЦИЯ ВНЕШНЕГО ДЫХАНИЯ
Сурфактант у плодов начинаетвырабатываться альвеоцитами
второго порядка с 22 – 24 недели
гестации. До 32 – 36 недели гестации
синтезируется т.н. незрелый
сурфактант, синтез которого
тормозится под влиянием гипоксии,
гипотермии, метаболического ацидоза
- быстро истощается. С 32 – 36
недели гестации начинается синтез
т.н. сурфактанта взрослого типа
30.
Патологические состояния в периоденоворождённости, несмотря на
высокие репаративные возможности
организма в постнеонатальном
онтогенезе, оставляют глубокий след
и проявляются в последующей жизни
реализацией:
широчайшей гаммы соматической
и неврологической патологии,
приобретённых пороков развития,
инвалидности.
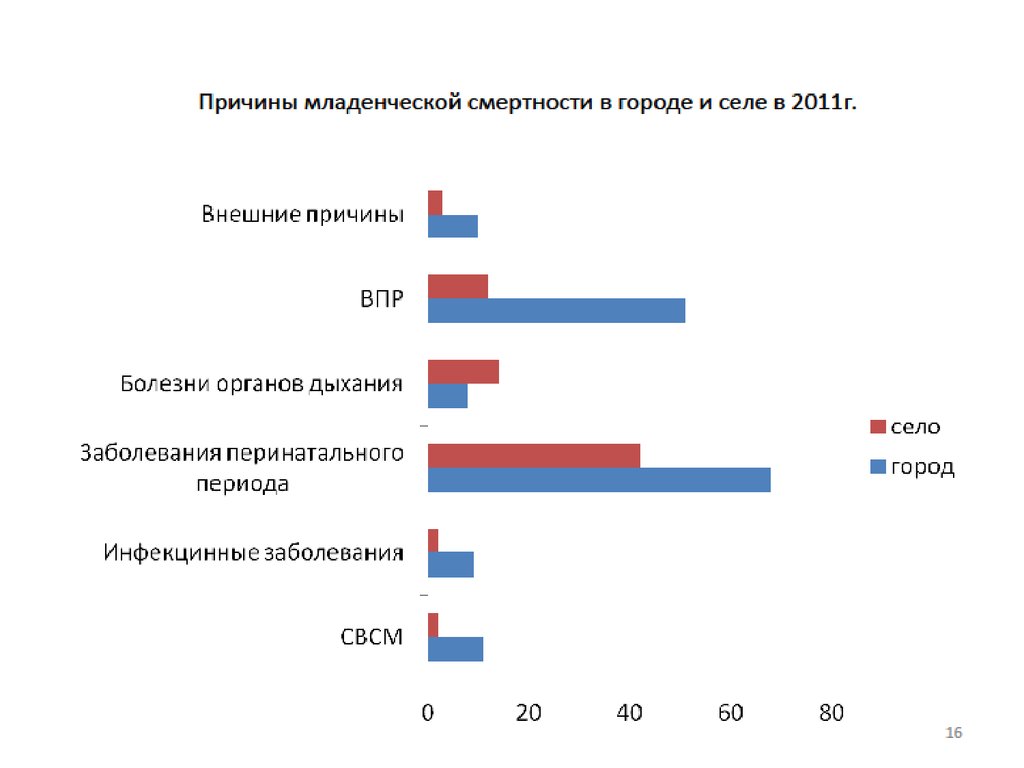
31. ПАТОЛОГИЯ НЕОНАТАЛЬНОГО ПЕРИОДА
Недоношенность;СДР, пневмопатия;
Внутриутробная дистрофия (гипотрофия);
Перинатальная (в\утробная) инфекция;
Перинатальное поражение ЦНС;
Родовая травма;
Желтухи новорождённых;
Аномалии и пороки развития;
Хромосомные и генетические аберрации.
32.
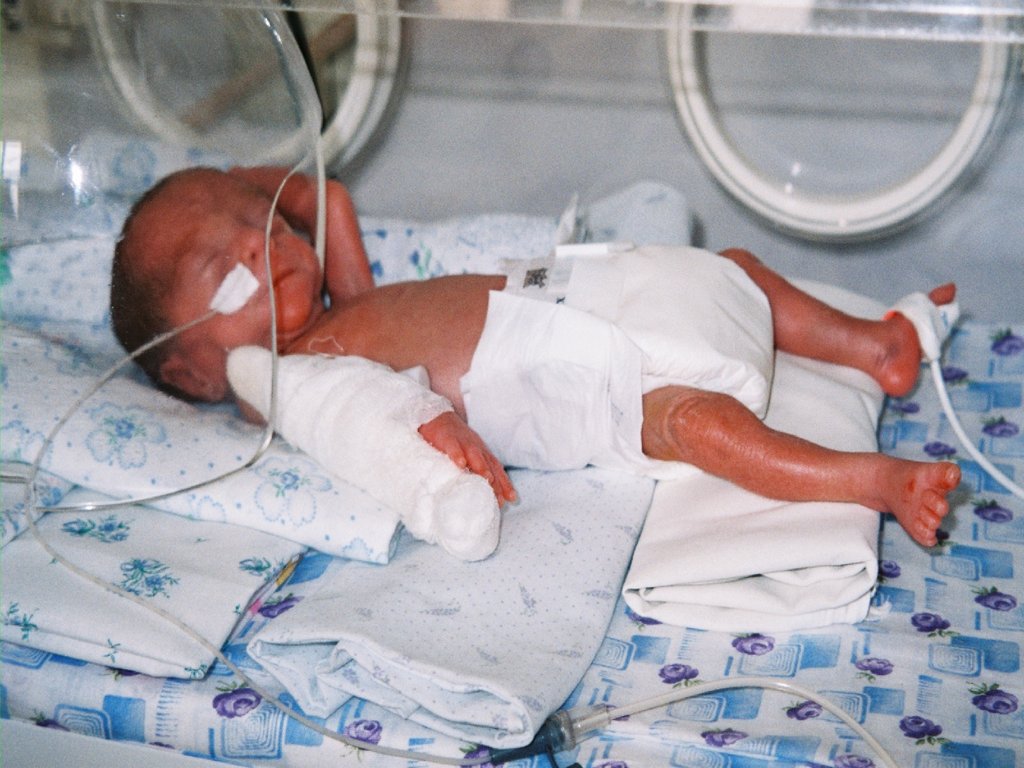
НЕДОНОШЕННЫЙРЕБЁНОК
33.
34. ФАКТОРЫ РИСКА РОЖДЕНИЯ НЕДОНОШЕННЫХ ДЕТЕЙ
I. Социально-экономические факторы:Низкий доход семьи (бедность);
Низкое качество питания беременной;
Низкое качество медицинского обслуживания;
Неудовлетворительные жилищно-бытовые
условия;
Семейное положение;
Наркомания, алкоголизм;
Профессиональные вредности (работа ночью,
монитор);
Нежеланная беременность;
Психотравма.
35. ФАКТОРЫ РИСКА РОЖДЕНИЯ НЕДОНОШЕННЫХ ДЕТЕЙ
II.Медико-биологические факторы:
Возраст родителей (<18, >40 лет);
Интервал между родами < 1 года;
Медицинские аборты;
Самопроизвольный выкидыш;
Многоплодная беременность.
36. ФАКТОРЫ РИСКА РОЖДЕНИЯ НЕДОНОШЕННЫХ ДЕТЕЙ
Хроническая соматическая патологиябеременной;
Хроническая гинекологическая патология
беременной;
Острая инфекционная патология
беременной (ВПГ, ЦМВ, грипп, краснуха,
ОРВИ, микоплазменная, бактериальная);
Патология беременности, травматическое
повреждение матки;
37. ФАКТОРЫ РИСКА РОЖДЕНИЯ НЕДОНОШЕННЫХ ДЕТЕЙ
Иммунологическая несовместимостьматери и плода (нерациональное
введение γ-глобулина в детстве);
Аномалии развития плода;
Инфекционное заболевание плода;
Патология плаценты (низкое
прикрепление, преждевременная
отслойка плаценты).
38. Классификация
Недоношенный ребёнок – новорождённый,который родился ранее 37 недели
гестации.
I степень – 35 -36 недель;
II степень – 32-34 недели;
III степень – 28 – 31 неделя;
IV степень – менее 28 недель.
В настоящее время указывается
конкретная неделя гестационного
возраста при рождении.
39. ПРИЗНАКИ НЕЗРЕЛОСТИ
С понятием недоношенныйребёнок всегда соседствует
понятие зрелый – незрелый
ребёнок. Каждый ребёнок зрелый
на столько на сколько его
функциональные системы
соответствуют гестационному
возрасту.
40. ПРИЗНАКИ НЕЗРЕЛОСТИ
МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ НЕЗРЕЛОСТИКраниотабес;
Открытый малый родничок;
Отсутствие хряща ушной раковины;
Слабо выраженная ареола вокруг соска;
Повышенное лануго на спинке, руках, ногах,
"щетинка" на спине;
Ногти не закрывают ногтевые фаланги;
Яички не опущены в мошонку;
Большие половые губы не прикрывают
малые.
41. ПРИЗНАКИ НЕЗРЕЛОСТИ
ФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ НЕЗРЕЛОСТИЛабильный ритм, поверхностное
дыхание, респираторные апноэ
различной продолжительности;
Низкий уровень синтеза
сурфактанта;
Преобладание симпатического
отдела вегетативной регуляции,
эмбриокардия;
42. ПРИЗНАКИ НЕЗРЕЛОСТИ
Гепато-билиарная недостаточность(синдром конъюгационной желтухи
при нормальных показателях
трансаминаз);
Недостаточное регулирование
теплового баланса;
Низкие показатели специфического и
неспецифичесого иммуннитета.
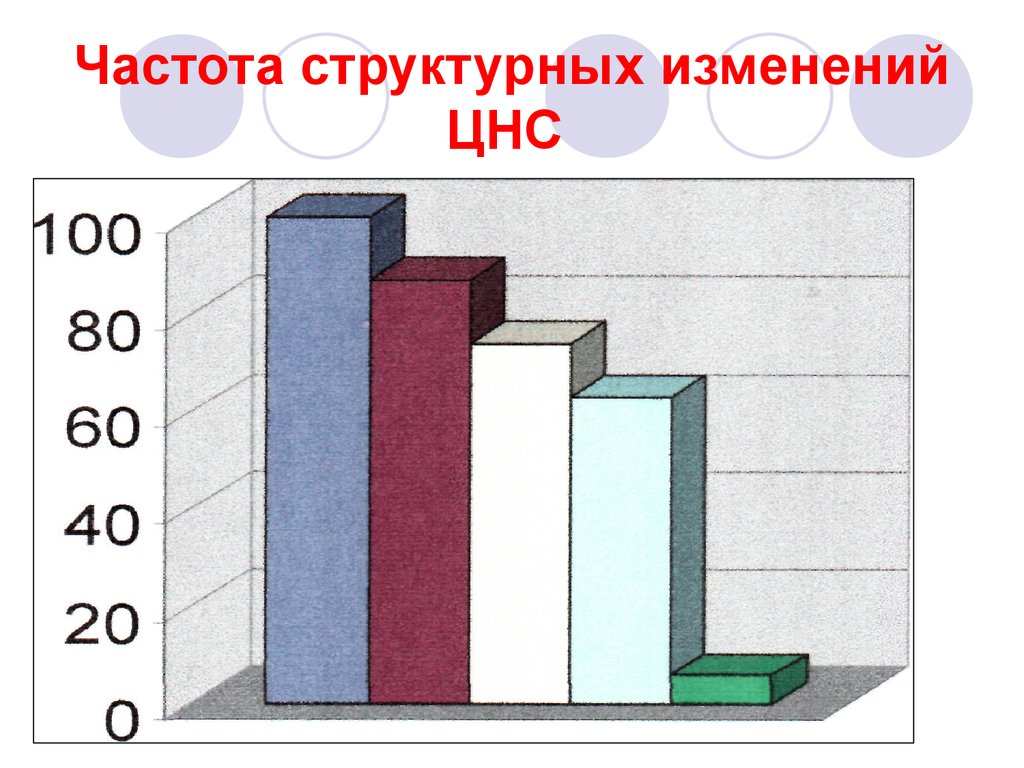
43. Частота структурных изменений ЦНС
44. Особенности теплового баланса
Относительная морфо-функциональнаянезрелость гипоталамуса,
осуществляющий механизм
центральной терморегуляции (каждая
неделя гестации определяет степень
зрелости;
Относительно низкие запасы бурого
жира;
Относительная морфо-функциональная
недостаточность пищеварительных
желез;
Относительно низкая тоническая
активность скелетной мускулатуры.
45. Применение пластиковых мешков (пакетов) (Kate Blake, 2007)
46. Особенности иммунной системы
Чем меньше гестационный возраст,тем меньше титр специфических
антител класс IgG (IgG4)
(антибактериальных). Низкие
показатели специфического
иммуннитета – необходимое
условие реализации
инфекционного процесса у
новорождённых (прежде всего у
недоношенных).
47.
48.
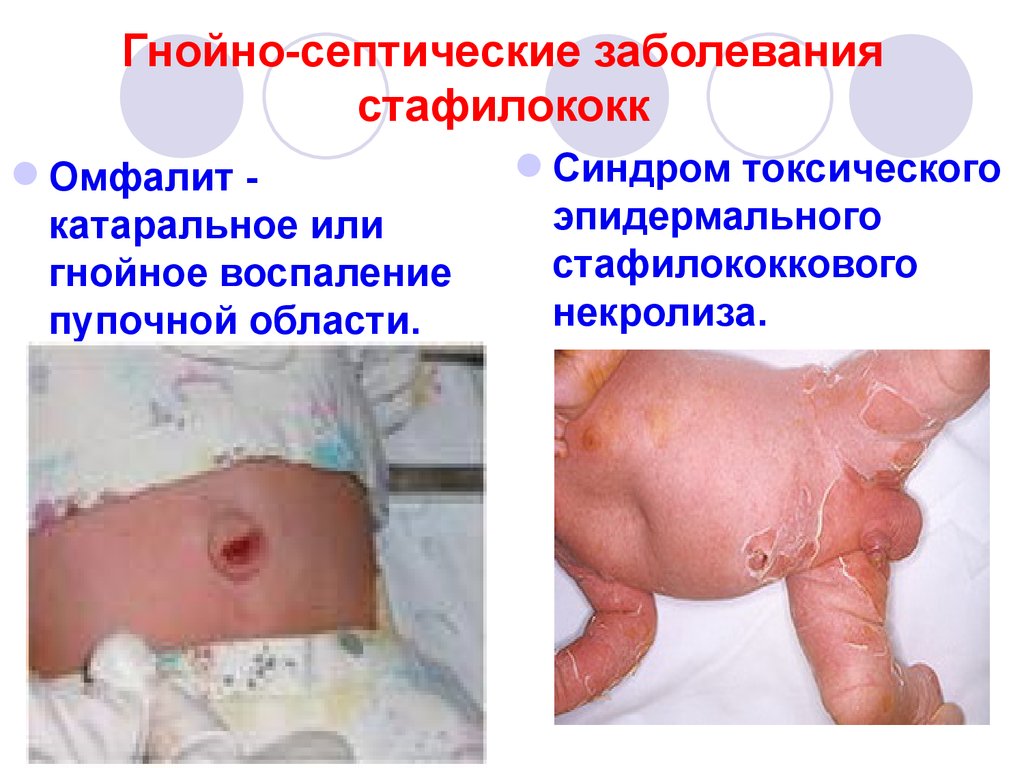
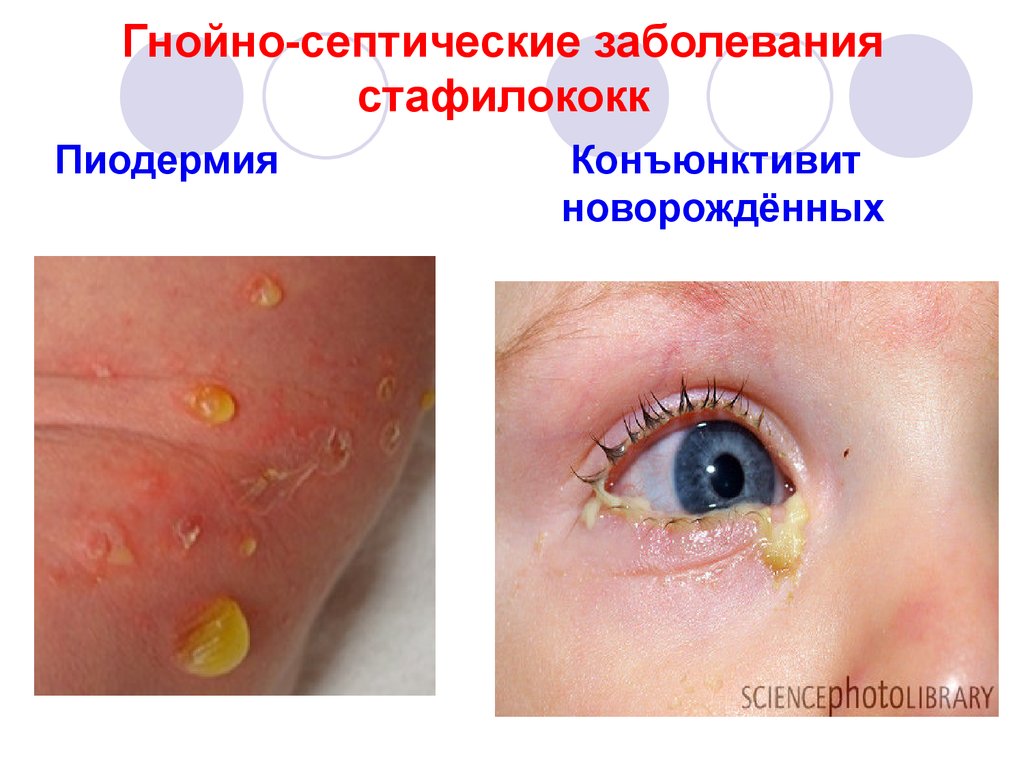
49. Гнойно-септические заболевания стафилококк
Омфалит катаральное илигнойное воспаление
пупочной области.
Синдром токсического
эпидермального
стафилококкового
некролиза.
50. Гнойно-септические заболевания стафилококк
ПиодермияКонъюнктивит
новорождённых
51. Нарушение функции внешнего дыхания
У всех новорожденных, независимо отсрока гестации, имеются некотрые
запасы сурфактанта к рождению. Темпы
разрушения «незрелого» сурфактанта
недоношенных не успевает за темпами
синтеза – постепенно (от нескольких
минут до нескольких часов\суток)
развивается картина синдрома
дыхательных растройств.
У доношенных – исходное повреждение
альвеоцитов 2-го порядка.
52. Нарушение функции внешнего дыхания
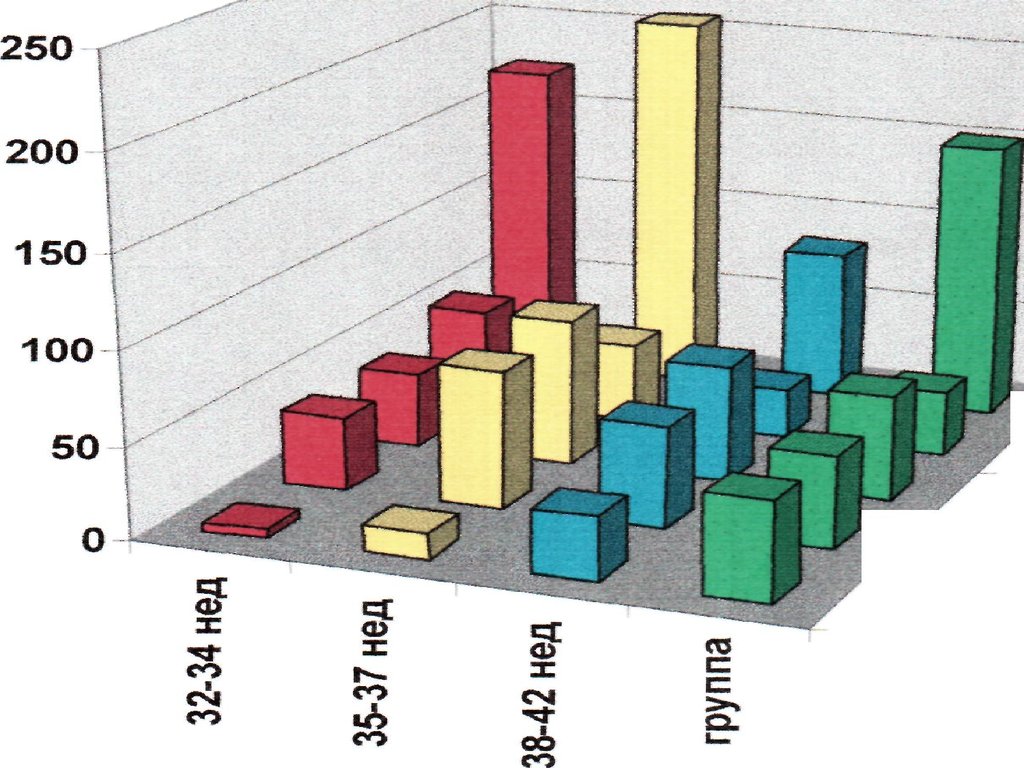
Частота СДР у новорождённыхдетей:
<28 недель гестации – 60%;
28 – 31 неделя гестации – 40%;
32 – 36 недель гестации – 15%
-20%;
>37 недель гестации – 5%.
53. Нарушение функции внешнего дыхания
СДР – острая дыхательнаянедостаточность с артерильной
гипоксемией, как результат
несостоятельности лёгочной ткани
вследствие различных патологических
процессов.
СДР неинфекционного генеза: аспирация,
ателектаз, гиалиновые мембраны.
СДР инфекционного генеза: различные
пневмонии.
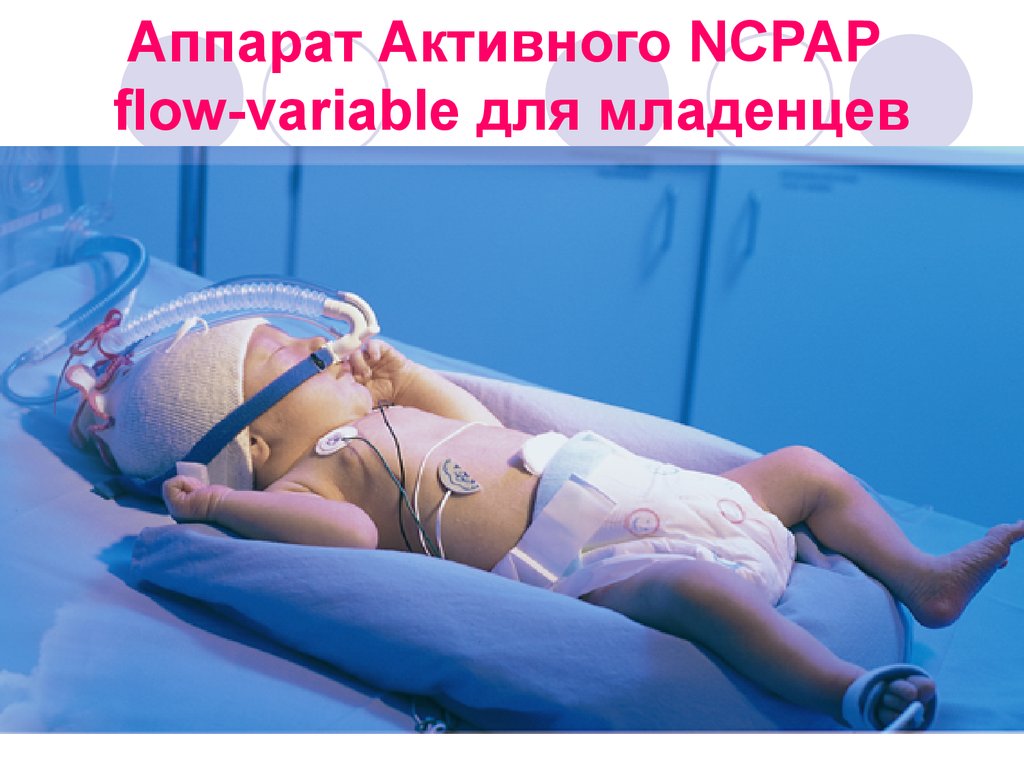
54. Аппарат Активного NCPAP flow-variable для младенцев
55.
Новорождённых, иособенно
недоношенных,
детей не
«вылечивают», а
выхаживают!
56.
С Божьей помощью, в том числе и через наши сердца и руки!С Божьей помощью, в том числе и
через наши сердца и руки!














































 Медицина
Медицина Социология
Социология








