Похожие презентации:
Диабет 2 типа
1.
Иманкулова АйдайОбосбековна
2015/2016
1
2.
САХАРНЫЙ ДИАБЕТ- определениеСахарный диабет (СД) – хроническое, полиэтиологичное заболевание, характеризующееся
гипергликемией натощак и в течение дня, глюкозурией и глубокими нарушениями углеводного,
жирового, белкового и электролитного обменов. В основе этого, независимого от причины, недостаток
инсулина относительный или абсолютный
Сахарный диабет сопровождается
• Недостатоком инсулина относительный или абсолютный
• Повреждением, дисфункцией, недостаточностью различных органов (глаз,
почек, нервов, сердца и кровеносных сосудов)
• Нарушение всех видов обмена веществ (углеводного, жирового, белкового,
минерального и водно-солевого)
• Характеризуется хроническим течением
2
3.
САХАРНЫЙ ДИАБЕТ 2 ТИПАДиабет взрослых
Инсулинонезависимый
Диабет толстых
3
4.
4САХАРНЫЙ ДИАБЕТ 2 ТИПА
Причина – относительный дефицит инсулина из-за
инсулинорезистентности.
Инсулинорезистентность – снижение чувствительности
клеток к инсулину
Недостаточная секреция инсулина ( дефект секреции)
«Толстая» клетка,
перегруженная
жиром, плохо
воспринимающая
инсулин
Клеточный
рецептор
(возможны
дефекты
«замочных
скважин»)
Кровеносный
сосуд
Глюкоза
Инсулин
(возможны
дефекты ключей)
4
5.
Понятие диабета 2 типа (T2D)T2D является результатом комбинации резистентности к
инсулину и относительного дефицита производства
инсулина
5
6.
7.
СД 2 типа – факторы риска развития8.
9.
10.
11.
Мишени12.
13.
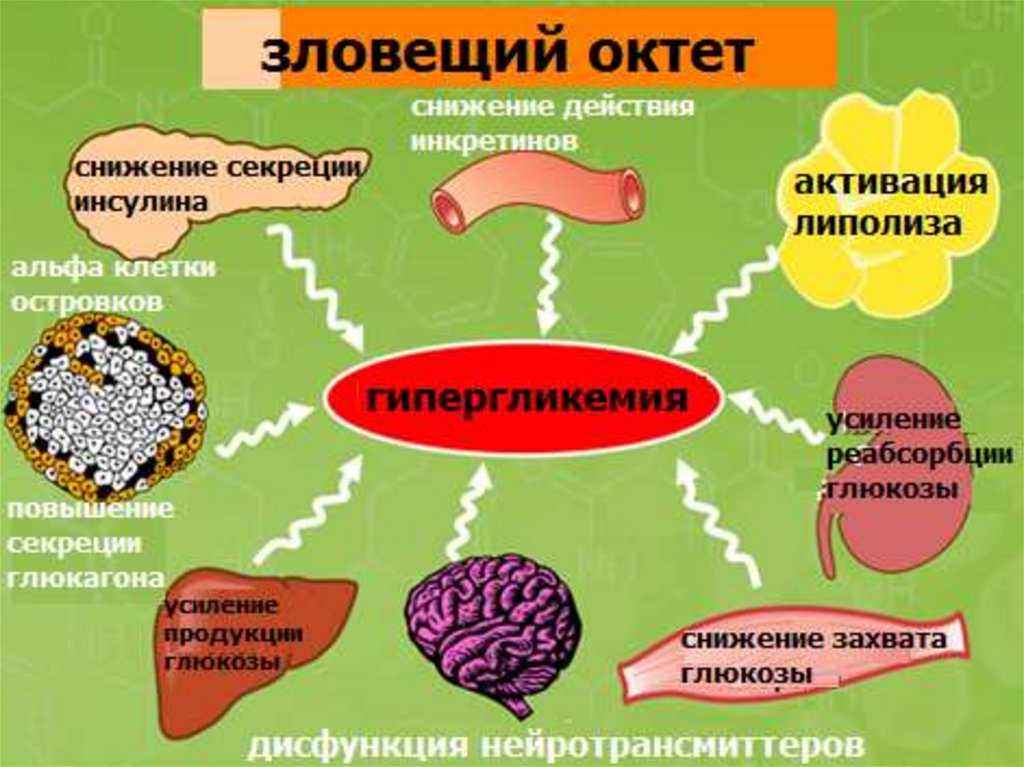
Патогенез сахарного диабета 2 типаИнсулинорезистентность
Снижение утилизации
глюкозы в мышцах и
жировой ткани
Повышение печеночной
продукции глюкозы
Высокая потребность в
инсулине
инсулинорезистентность
поджелудочной железы
Усиление
липолиза
Повышение СЖК
Гипергликемия
Дисфункция -клеток
13
14.
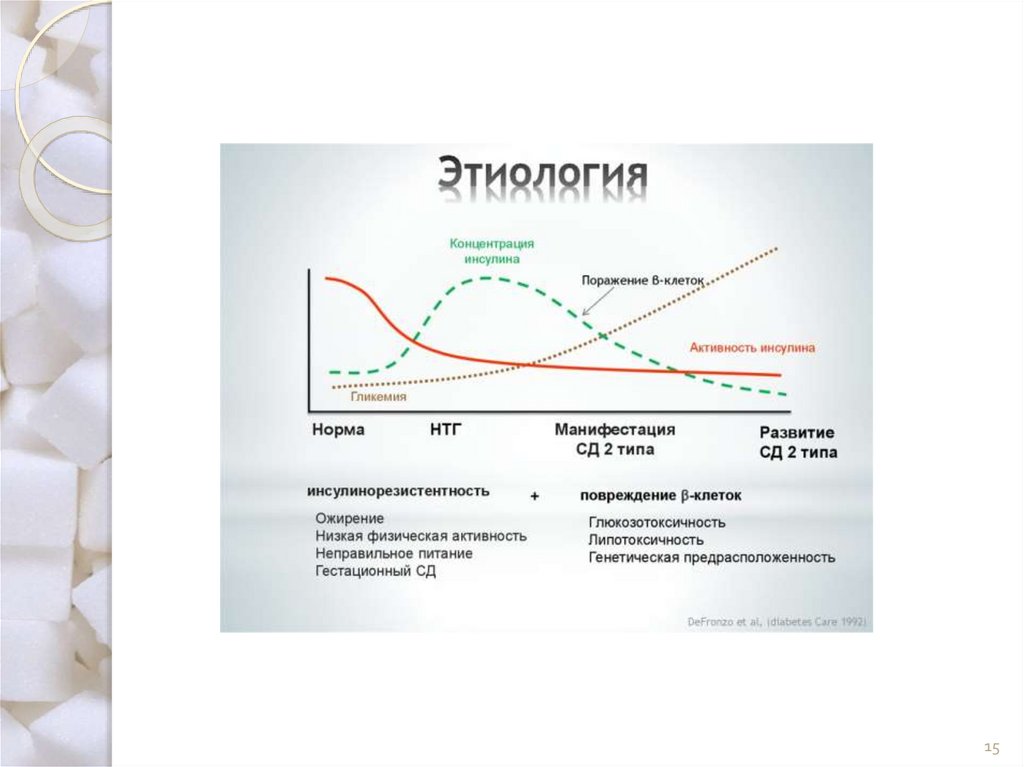
Инсулинорезистентность и дисфункция -клеток основа развития СД 2 типаНорма
НТГ
Диабет 2 тип
10–15 years
Глюкоза
натощак
НТГ
Чувствительность
к инсулину
Секреция
инсулина
Гипергликемия
Нарушение
толерантности
к глюкозе
Уменьшение
чувствительности
к инсулину
Гиперинсулинемия,
затем недостат-ть
-клеток
14
15.
1516.
ГЛЮКОЗАОСНОВНОЙ ИСТОЧНИК БЫСТРОЙ
ЭНЕРГИИ В ОРГАНИЗМЕ
НЕОБХОДИМА ДЛЯ ОКИСЛЕНИЯ
ЛИПИДОВ
ГЛИКОЗИЛИРОВАНИЕ БЕЛКОВ И
ЛИПИДОВ
16
17.
ПУТИ ОКИСЛЕНИЯ ГЛЮКОЗЫЖирные к-ты
пентозофосфатны
й цикл
Сорбитол
Антиоксидантная
система
миелиновая
оболочка
Клеточное дыхание
Гликолиз
пируват
Лактат
17
18.
ГЛЮКОЗА (сахар) – основной источник энергииГлюкоза источники
пища
печень
В печени глюкоза запасается
(гликоген), синтезируется из белков
Гликоген + синтез
(глюконеогенез)
(запасы глюкозы)
Кровеносный
сосуд
Глюкоза
поступающая
с продуктами
питания
печень
Глюкоза
универсальный
источник
энергии
для клеток
кишечник
18
19.
ТКАНИИнсулинзависимые
ГЛЮКОЗА
ИнсулинНЕзависимые
Головной мозг 45-60%
Скелетные мышцы 15-20%
Почки 10-15%
Клетки крови 5-10%
Внутренние органы 3-6%
Жировая ткань 2-4%
19
20.
ИнсулинСинтезируется бета-клетками островков
Лангерганса
20
21.
22.
Инсулин и С-пептидИНСУЛИН + С пептид
Кровеносный
сосуд
22
23.
ИНСУЛИН анаболикУтилизация глюкозы (мышцами)
Синтез гликогена
Тормозит его распад
Инсулин
Синтез жира
Тормозит его распад
Синтез ЛПНП
Синтез белка
Тормозит его распад
Реабсорбцию натрия в канальцах почек
23
24.
25.
Действие ИНСУЛИНАИнсулин
СНИЖЕНИЕ ГЛИКЕМИИ КРОВИ
Тормозит Гликогенолиз
Тормозит Глюкогенез
Активация ЛИПОПРОТЕИН ЛИПАЗЫ
Тормозит КЕТОГЕНЕЗ
25
26.
27.
Активация Mg2+ рецепторовинсулина
К+
27
28.
2829.
2930.
На схеме показан процесс регуляции процесса переноса глюкозы, посредством воздействия инсулина нарецептор и передачи сигнала от рецептора (запуская киназные каскады, выступающих в роли вторичных
мессенджеров) к ГЛЮТ-4, который находится в цитоплазме в виде везикул, как только путь сигнала завершён,
ГЛЮТ-4 немедленно встраивается в цитоплазматическую мембрану, позволяя глюкозе пройти через его
протеиновые каналы во внутрь клетки.
30
31.
Переносчики глюкозыТип глюкозотранспортного
Преимущественно
Чувствительность к
Инсулино-
Хромосома
белка
экспрессирован
уровню гликемии
зависимость
геном ГТБ*
Глюкозотранс-
Сосуды мозга, эри-
Очень высокая
нет
1
портный белок 1 ГТБ1
Троциты
(переносит глюкозу в
капиляры мозга при ее
уровне 1 ммоль/л)
ГТБ 2
Печень, В-клетки
Средняя (переносит
да
3
островков
поджелудочной железы
глюкозу при ее уровне
>5,07 ммоль/л)
Мозговые нейроны
Очень высокая
нет
12
Мышечная,жиро-
Низкая (переносит
да
17
вая ткани
глюкозу при ее уровне >6
ммоль/л)
Тонкая кишка, пе-
Средняя
да
1
чень,сперматозоид
(6 ммоль/л)
ГТБ 3
во всех тканях
ГТБ 4
ГТБ 5
31
32.
ИЗОФОРМЫ ТРАНСПОРТЕРОВ ГЛЮКОЗЫГЛЮТ 1. Повсеместная локализация
ГЛЮТ 2. Транспорт глюкозы в гепатоцитах, бета-клетках
поджелудочной железы , эпителии тонкого кишечника,
почках
ГЛЮТ 3. Транспорт глюкозы в нейронах
ГЛЮТ 4. Транспорт глюкозы
в мышечной и жировой ткани
ГЛЮТ 5. Транспорт в клетках кишечника
33.
Контроинсулярные гормоныГлюкагон
Кетахоламины
Глюкокортикоиды
Стг
Тиреодные гормоны
Инсулин
33
34.
Инкретин ЭффектИнсулин
пмоль/l
При введение глюкозы
внутривенно
При введение глюкозы per os
35.
Инкретины◦ Инкретины – это гормоны желудочно-кишечного тракта, которые вырабатываются в ответ
на прием пищи и вызывают стимуляцию выработки инсулина. К инкретинам
относятся два гормона: глюкагоноподобный пептид-1 (ГПП-1) и глюкозозависимый
инсулинотропный полипептид (ГИП).
Действие инкретинов составляет
60% инсулинового ответа
в постпрандиальном состоянии!
35
36.
ГПП 1:Терапевтический потенциал при СД 2типа
Действие ГПП-1
• Функция β-клеток
• Рост β-клеток
• Глюкагон
• Постпранд. гипергликемия
• Пищевое поведение
• Сосуды
•↑ биосинтеза и секреции инсулина
• улучшение функции β-клеток
(чувствительность, проинсулин/инсулин)
• Регуляция генов связанных с функцией β-клетокl
( GLUT 2, глюкокиназа)
•↑ β-кл. пролиферация/дифференцировка
•↓ β-кл. апоптоз
in vitro
•↓ секреции глюкагона
•↓ опорожнения желудка
•↑ насыщения, ↓ аппетита ↓ еды & веса
• Имеются кардиопротективные свойства
осложнения
• Резистентность к инсулину
• Улучшение чувствительности
36
37.
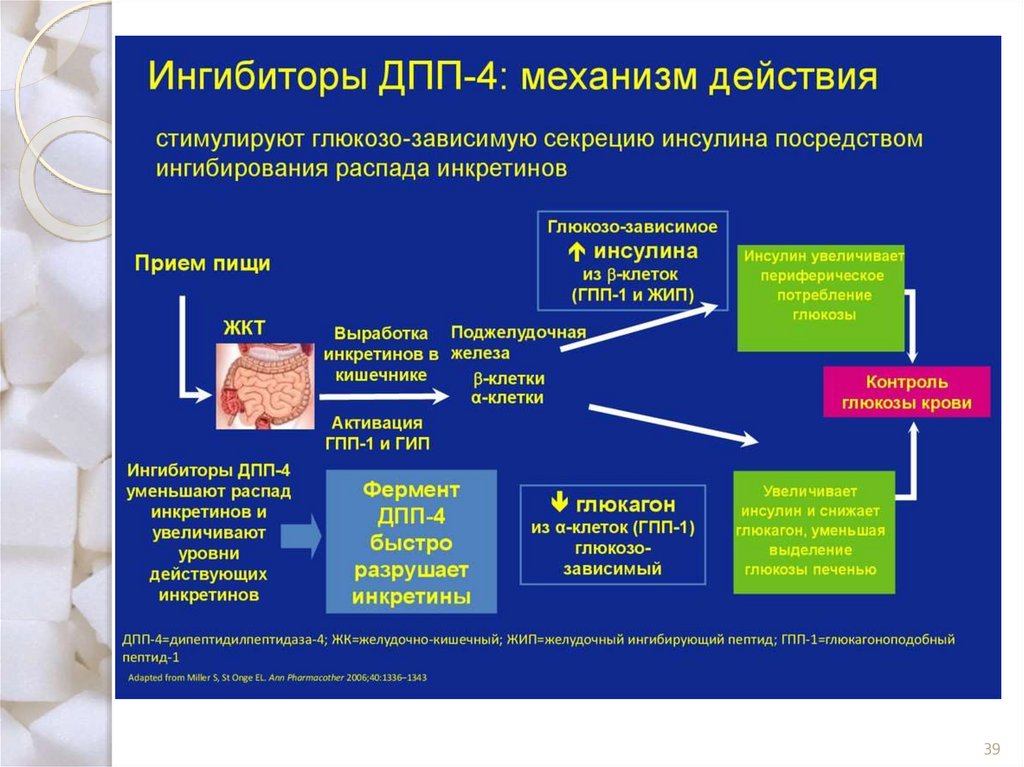
Инкретины регулируют выделение инсулина и глюкагона вответ на повышение уровня глюкозы в крови
Прием
пищи
Глюкозозависимое
инсулина из β-клеток
(ГПП-1 и ГИП)
Высвобождение
кишечных
гормонов инкретинов*
Активные
ГПП-1 и ГИП
утилизации
глюкозы периферическими тканями
Поджел. железа
β клетки
α клетки
глюкозы крови
натощак и постпрандиально
ЖКТ
Фермент
ДПП-4
Неактивный
ГПП-1
Неактивный
ГИП
Глюкозозависимое
глюкагона из
α-клеток
(ГПП-1)
производства
глюкозы в печени
* Инкретины ГПП-1 и ГИП высвобождаются клетками кишечника в
течение всего дня; их уровни возрастают в ответ на прием пищи
ГПП-1 = глюкагоноподобный пептид-1; ГИП = глюкозозависимый инсулинотропный полипептид
Brubaker PL et al. Endocrinology 2004;145:2653–2659; Zander M et al. Lancet 2002;359:824–930; Ahren B. Curr Diab Rep 2003;3:365–372; Buse JB et
al. In Williams Textbook of Endocrinology. 10th ed. Philadelphia, Saunders, 2003:1427–1483; Drucker DJ. Diabetes Care 2003;26:2929–2940.
37
38.
3839.
3940.
41.
42.
43.
Критерии диагнозанарушение толерантности к глюкозе
43
44.
Диагностические критерииГликемия
натощак
Сахарный диабет
7,0 ммоль/л
6,0 ммоль/л
НГН
НТГ
Норма
3,3 ммоль/л
7,8 ммоль/л
11,1 ммоль/л
Гликемия
после еды
44
45.
Диагностические критерии сахарного диабетаНатощак – означает уровень глюкозы утором после предварительного голодания в
течение не менее 8 часов и не более 14 часов
Случайное – означает уровень глюкозы в любое время суток вне зависимости от времени
приёма пищи
Диагноз СД следует подтверждать повторным определением гликемии в другие дни, за
исключением случаев несомненной гипергликемии с острой метаболической
декомпенсацией или с очевидными симптомами
Пероральный глюкозотолерантный тест (ПГТТ) – проводится в случае сомнительной
гликемии для уточнения диагноза, при этом гликемия определяется до и через 2 часа
после пероральной нагрузки глюкозой
45
46.
Лабораторная диагностика сахарного диабетаПоказания к проведению перорального глюкозотолерантного теста (ПТТГ):
1.Индекс массы тела > 25 кг/м²
2. Нарушенная гликемия натощак
3. В случайно взятой пробе уровень глюкозы ≥ 11,0 ммоль/л, а натощак значения
нормальные, симптомы сахарного диабета отсутствуют.
4. Глюкоза плазмы натощак ≥ 7,0 ммоль/л, симптомы сахарного диабета
отсутствуют
46
47.
Лабораторная диагностика сахарного диабетаОпределение уровня глюкозы в моче:
Глюкозурия появляется при декомпенсации сахарного диабета – при уровне
глюкозы выше 8,8 ммоль/л.
Глюкозурия с нормальной концентрации глюкозы в крови встречается при:
беременности, нефритах, ферментной тубулопатии.
Кетонурия, или ацетонурия (кетонемия)
Кетоновые тела: β-гидроксимасляная, ацетоуксусная кислота, ацетон.
Наличие в крови и моче кетоновых тел свидетельствует о декомпенсации
сахарного диабета, о необходимости изменения режима инсулинотерапии.
Чаще встречается при сахарном диабете 1 типа.
47
48.
Лабораторная диагностика сахарного диабетаМикроальбуминурия (МАУ) и протеинурия
- экскреция альбумина от 20 до 200 мкг/мин или выше
(от 30 до 300 мкг в сутки)
Появление микроальбуминурии свидетельствует о начальной форме
диабетической нефропатии
Определение содержания инсулина и С-пептида в сыворотке крови
С-пептид – белок, который образуется на этапе синтеза инсулина. Его
концентрация эквивалентна количеству инсулина, синтезируемого β-клетками.
Определение уровня инсулина и С-пептида в сыворотке крови и С-пептида в моче
позволяет точно оценить функциональное состояние β-клеток и в сомнительных
случаях отличить СД 1 типа от СД 2 типа.
При СД 1типа инсулин и С-пептид значительно снижены или не определяются.
При СД 2 типа уровень инсулина и С-пептида нормальный или повышен.
48
49.
Гликированный гемоглобинНЬА1с
Гликированный гемоглобин отражает гипергликемию,
имевшую место на протяжении периода жизни
эритроцитов (до 120 суток).
В 2011 г. ВОЗ одобрила возможность использования HbA1
для диагностики СД
Диагностический критерий СД - HbA1С ≥ 6,5%
Нормальным считается HbA1С до 6,0%
Уровень HbA1c признан «золотым стандартом» оценки
эффективности лечения СД 2 типа
Гликированный гемоглобин коррелирует со средним
уровнем глюкозы крови и является интегрированным
показателем компенсации углеводного обмена
HbA1c отражает среднюю концентрацию гликемии за
последние 2-3 мес
По рекомендации ВОЗ определение содержания в крови
HbA1c следует проводить 1 раз в 3 месяца
49
50.
ГЛЮКОЗО ТОЛЕРАНТНЫЙ ТЕСТУровень глюкозы в плазме крови, ммоль/л
Натощак
Через 2 ч после приема 75 г
глюкозы
НОРМА
<6,0
<7,8
Повышение
уровня глюкозы в
плазме
крови
натощак
Нарушение
толерантности к
глюкозе
Сахарный диабет
≥6,1
<7,8
<7,0
≥7,8 и <11,1
≥7,0
≥11,1
75 Г. ГЛЮКОЗЫ + 200 МЛ ВОДЫ
50
51.
Проба с глюкагономБазальный инсулин*
Натощак более 8 часов голода
от 3 до 28 мкЕд/мл (5-20 МЕД/л, СИ 36-143 пмоль/л)
6-8 ХЕ или 1 мл 1% раствора глюкагона (30мг/кг)
Стимулированный инсулин*
Должен вырасти 2 и более раза
*Возможно определение С-пептида если используется терапия инсулином
Норма 0,3 — 3,7 нг/мл
51
52.
Нарушения гликемическогоконтроля
НГН – нарушение гликемии натощак
НТН – нарушение толерантности к глюкозе
Сахарный диабет
Норма
НГН
НТГ
52
53.
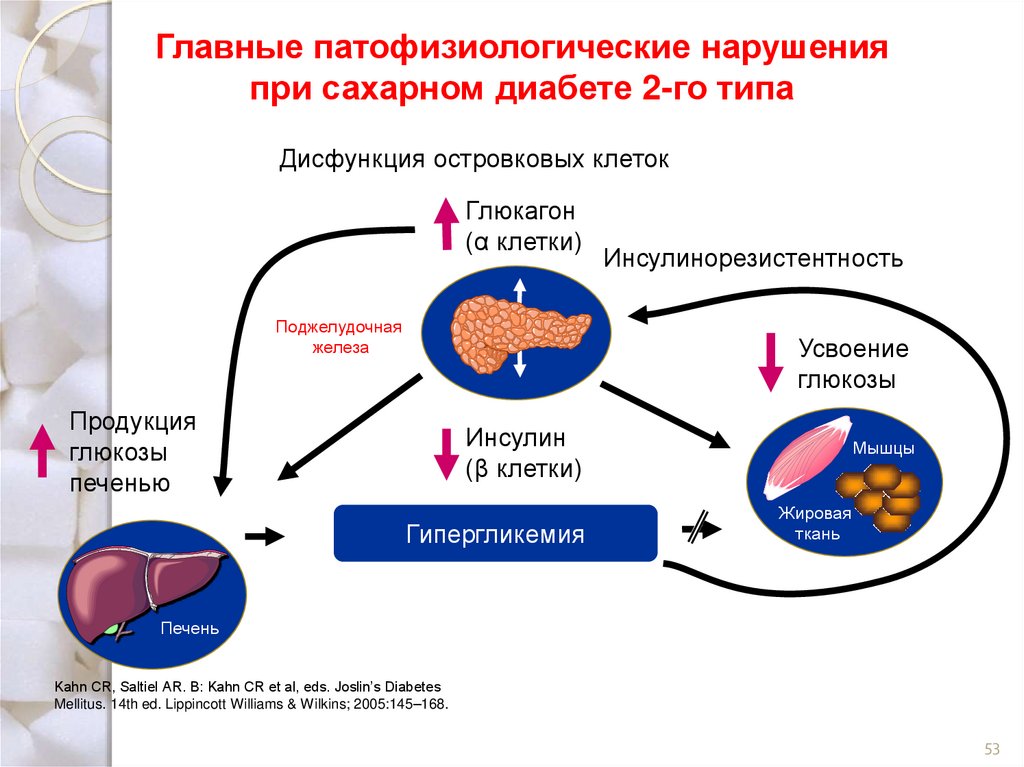
Главные патофизиологические нарушенияпри сахарном диабете 2-го типа
Дисфункция островковых клеток
Глюкагон
(α клетки)
Поджелудочная
железа
Инсулинорезистентность
Усвоение
глюкозы
Продукция
глюкозы
печенью
Инсулин
(β клетки)
Гипергликемия
Мышцы
Жировая
ткань
Печень
Kahn CR, Saltiel AR. В: Kahn CR et al, eds. Joslin’s Diabetes
Mellitus. 14th ed. Lippincott Williams & Wilkins; 2005:145–168.
53
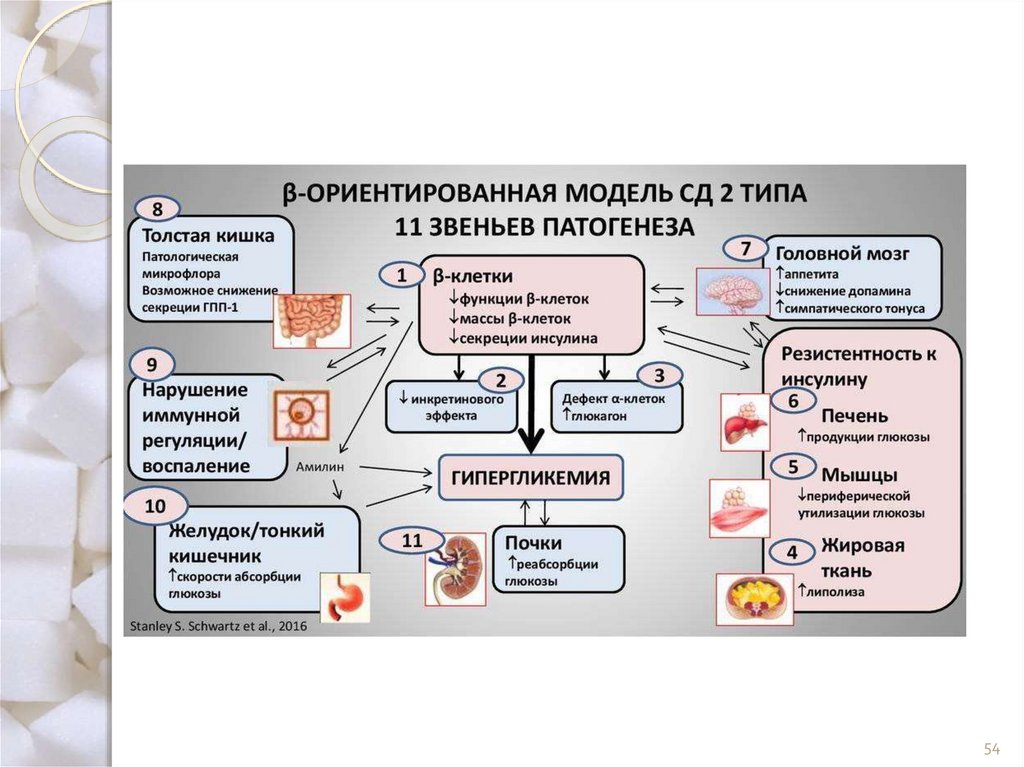
54.
5455.
Функция β-клеток снижаетсяпо мере увеличения длительности диабета
Прогрессирующее снижение функции β-клеток
отмечается уже до постановки диагноза
Функция β-клеток (%)*
100
Диагностика
80
60
40
Препараты сульфонилмочевины
Диета
Метформин
20
Утрата ~ 4% в год
0
–5
–4
–3
–2
–1
0
1
2
Годы после диагностики
*Beta-cell function measured by homeostasis model assessment (HOMA).
Adapted from UKPDS 16 Group. Diabetes. 1995;44:1249–1258.
3
4
5
6
56.
Метаболический синдромСАХАРНЫЙ ДИАБЕТ
2 тип
ИБС стенокардия, инфаркт
Нарушение липидного спектра –
Гиперхолистеринемия
Гипертония
Ожирение
Гиперисулинемия,
инсулинорезистентность
56
57.
Течение сахарного диабета 2 типаИнсулинорезистентность
Ответ
Предиабет (НТГ,НГН),
Инсулина
Диагноз СД
Метаболический
синдром
ГОДЫ
-15
-10
-5
0
5
10
15
20
25
30
57
58.
Уровень инсулина и глюкозыИНСУЛИН
ГЛЮКОЗА
58
59.
Секреция инсулина у здоровыхи СД 2 типа
59
60.
6061.
Механизм секреции инсулина61
62.
6263.
Секреция инсулина при сахарномдиабете 2 типа
Нарушение 1 фазы секреции инсулина – является
предиктором развития сахарного диабета 2 типа.
Неадекватна секреция инсулина – маркер
сахарного диабета 2 типа
Абсолютное снижение секреции инсулина –
является стадией сахарного диабета 2 типа
63
64.
Основные группы сахароснижающих средств64
65.
Сахароснижающие препараты вЭмпазлифлозинс 2015г
Дапаглифло
лечении СД 2 типа
зин Саксаглиптин
с 2012г
с 2010г
Вилдаглиптин
с 2008г
Ситаглиптин
с 2007г
Лираглютид
с 2009г
к-во больных (млн) *
300
250
натеглинид
с 2001
Экзенотид
репаглинид
200
с 2006 г.
с 1998
Авандамет,
метформин (США)
глюкованс
150
с 1994
розиглитазон,
с 2001-02
ПСМ
пиоглитазон
1942-1957
глимепирид
с 1999
акарбоза с 1996
100
метформинс 1991
с 1957
1990
троглитазон воглибоза
с 2000
с 1997
1995
2000
2005
2010
2015 65
66.
Группы препаратовМеханизм действия
Препараты сульфонилмочевины (СМ)
Стимуляция секреции инсулина
Глиниды (меглитиниды)
Стимуляция секреции инсулина
Бигуаниды (метформин)
Снижение продукции глюкозы печенью. Снижение
инсулинорезистентности мышечной и жировой ткани.
ТЗД (глитазоны)
Снижение исулинорезистентности мышечной и жировой
ткани. Снижение продукции глюкозы печенью.
Ингибиторы а-глюкозидаз
Замедление всасывания углеводов в
кишечнике
Агонисты рецепторов ГПП-1
Глюкозозависимая стимуляция секреции инсулина.
Глюкозозависимое снижение секреции глюкагона и
уменьшение продукции глюкозы печенью.
Ингибиторы ДПП-4 (глиптины)
Глюкозозависимая стимуляция секреции инсулина.
Глюкозозависимое снижение секреции глюкагона и
уменьшение продукции глюкозы печенью.
Ингибиторы НГЛТ-2 (глифлозины)
Снижение реабсобции глюкозы в почках.
Инсулины
Все механизмы, свойственные
эндогенному инсулину
66
67.
1.Препараты, способствующие снижению
инсулинорезистентности (сенситайзеры).
-
Механизм действия: Повышение активности
эндогенного инсулина – снижение
инсулинорезистентности мышечной и жировой
тканей, снижение продукции глюкозы печенью.
1.
Бигуаниды: метформин (сиофор, глюкофаж):
-
Механизм действия: снижение продукции
глюкозы печенью, снижение
инсулинорезистентности мышечной и жировой
тканей
-
Тиазолидиндионы (глитазоны) (сенситайзеры
инсулина): пиоглитазон (актос); розиглитазон
(авандия)
-
чувствительность жировой, мышечной ткани и
гепатоцитов к инсулину (действие на
PPARгамма-рецепторы)
67
68.
69.
70.
2.Препараты, воздействующие на b-клетку и способствующие усилениюсекреции инсулина (секретагоги) :
-
Производные сульфонилмочевины (ПСМ): Гликлазид (диабетон МВ)
Глибенкламид (манинил); Гликвидон (глюренорм) Механизм действия:
длительная стимуляция секреции инсулина
МЕХАНИЗМ ДЕЙСТВИЯ:
зависимые каналы)
-
высвобождение инсулина из бета-клеток (блокируя АТФ-
Меглитиниды и производные фенилаланина (глиниды), (прандиальные
регуляторы гликемии):Репаглинид (новонорм); Натеглинид (старликс)
Механизм действия: стимуляция первой фазы секреции инсулина
70
71.
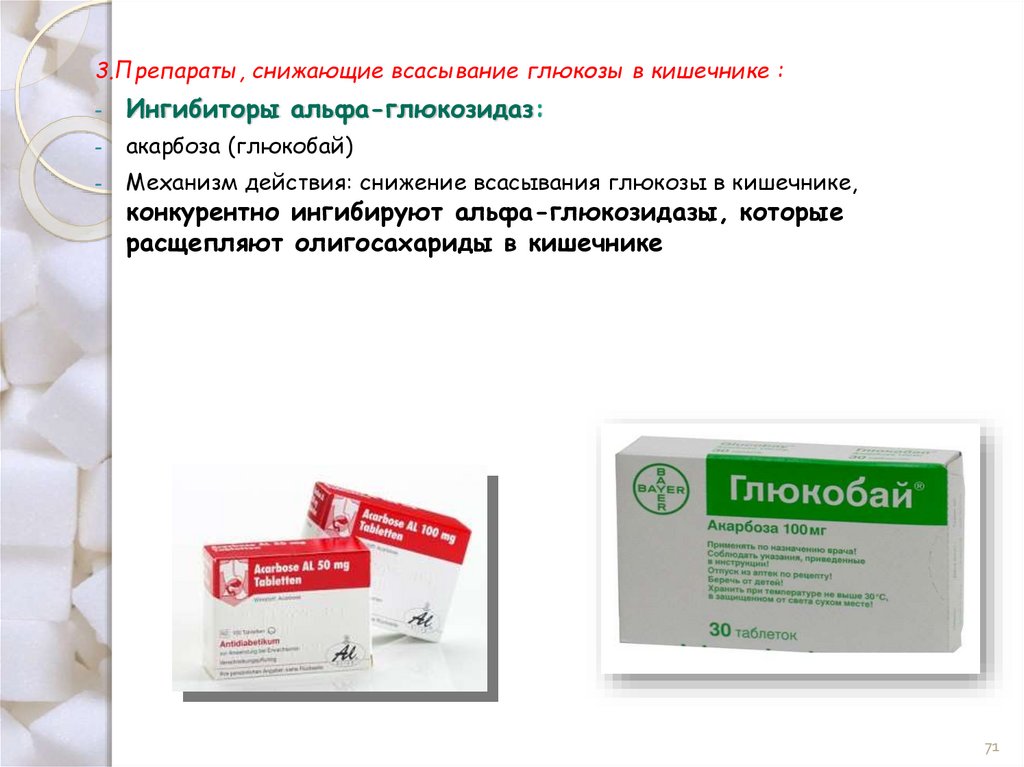
3.Препараты, снижающие всасывание глюкозы в кишечнике :-
Ингибиторы альфа-глюкозидаз:
-
акарбоза (глюкобай)
-
Механизм действия: снижение всасывания глюкозы в кишечнике,
конкурентно ингибируют альфа-глюкозидазы, которые
расщепляют олигосахариды в кишечнике
71
72.
73.
4.Средства с инкретиновой активностью-Ингибиторы ДПП-4 (глиптины) (иДПП-4):
-ситаглиптин (Янувия, Кселевия)
-вилдаглиптин (Галвус)
-саксаглиптин (Онглиза)
-линаглиптин (Тражента)
-алоглиптин (Випидия)
-гозоглиптин (Сатерекс)
Механизм действия: глюкозозависимая стимуляция секреции инсулина;
глюкозозависимое подавление секреции глюкагона; снижение продукции глюкозы
печенью
Эффекты ингибиторов DPP-4 аналогичны эффектам агонистов
инкретинов, но их принципиальное отличие– отсутствие
необходимости инъекционного введения и возможность сохранения
активности при оральном приеме. Они обеспечивают
глюкозозависимое повышение инсулиновой секреции после приема
пищи, что сопровождается повышением функции β-клеток. Кроме того,
отмечено повышение чувствительности β-клеток к уровню глюкозы,
уменьшение индекса проинсулин/инсулин, которое обозначает
улучшение функции инсулинпродуцирующих клеток.
73
74.
-5.Агонисты рецепторов глюкагоноподобного пептида -1 (аГПП-1):
-
Агонисты (вещества, стимулирующие химические и биологические
процессы) рецепторов глюкагоноподобного пептида-1.
-
К ним относятся:
-
Эксенатид (Баета)
-
Лираглутид (Виктоза)
-
Ликсисенатид (Ликсумия)
-
Дулаглутид (Трулисити)
Механизм действия: глюкозозависимая стимуляция секреции
инсулина, снижение секреции глюкагона, уменьшение пролукции
глюкозы печенью, замедление опрожнения желудка, пролонгация
ощущения сытости, снижение массы тела.
74
75.
6Синтез и распад инкретиновНаиболее изученным и одним из
самых сильных стимуляторов
секреции инсулина является
глюкагоноподобный пептид–1
(ГПП–1). Он продуцируется
энтеро–эндокринными L–
клетками тонкого кишечника.
Период жизни ГПП–1 – меньше 2
мин. Такой короткий период
существования ГПП–1 в плазме
обусловлен активностью
фермента
дипептидилпептидазы–4 (ДПП–
4), который, присутствуя во
многих органах и тканях,
довольно быстро инактивирует
его.
75
76.
7.БаетаЭксенатид (Баета) производства
компании Ely Lilly и Amylin,
США.зарегистрирован в России с 2007 г.
Это – синтетический аналог протеина,
выделенный из слюны гигантской
ящерицы Gila Monster и имеющий 53%
соответствие с человеческим ГПП–1 по
последовательности аминокислот.
Эксенатид– cинтетический аналог GLP-1,
полученный на основе пептида слюны
ящерицы Gila monster – на 53%
гомологичен нативному GLP-1 и
обеспечивает гипогликемизирующий
эффект при двукратном подкожном
введении.
76
77.
7778.
9.ВиктозаВиктоза®(лираглутид). - первый аналог человеческого
глюкагоноподобного пептида-1 (ГПП-1) для п/к введения
один раз в сутки.
Лираглутид (виктоза) – единственный в своем роде
препарат, имитирующий деятельность природного GLP-1.
Он на 97% гомологичен человеческому GLP-1, но в
отличие от короткоживуще- го естественного гормона
элиминируется из организма намного дольше (время
жизни – около 13 часов), что отличает его другого аналога
GLP-1 – эксенатида (время жизни – 60–90 мин.),
обеспечивая возможность однократного введения в
течение суток
78
79.
10.Ситаглиптин –ингибитор ДПП–4Пероральный гипогликемический
препарат, высоко селективный ингибитор
дипептидилпептидазы 4 (ДПП-4).
При применении в качестве монотерапии
или в комбинации с метформином или
агонистом PPAR-γ (например,
тиазолидиндионом)
79
80.
11.Ингибиторы натрий-глюкозногокотранспортера 2 типа (глифлозины)
(иНГЛТ-2) :
-Дапаглифлозин (Форсига)
-Эмпаглифлозин (Джардинс)
-Канаглифлозин (Инвокана)
Механизм действия: снижение реабсорбции глюкозы в
почках, снижение массы тела, инсулиннезависимый
механизм действия
80
81.
Ингибиторы Na-глюкозного котранспортера 2 типа (глифлозины)81
82.
Новыемишени
для разработки ЛС для лечения
СД 2 типа
Ингибиторы 11-бетагидроксистероиддегидрогеназы 1-го
типа (11b-HSD1)
Ингибиторы протеинтирозинфосфатазы
1B (PTP1B)
Ингибиторы стеароил-КоА десатуразы 1
(SCD1)
Антагонисты рецептора к интерлейкину1β (ИЛ-1β)
Ингибиторы фруктозо-1,6-бифосфатазы
Ингибиторы гликогенфосфорилазы
Активаторы сиртуинов (SIRT1)
82
83.
Благодарю за внимание!83













































































 Медицина
Медицина








