Похожие презентации:
ВИЧ-инфекция у детей
1.
ВИЧ-инфекция у детейРУДН. Медицинский институт. Кафедра педиатрии.
Доцент Петрук Н.И.
2.
ВИЧ-инфекция• Медленно прогрессирующее антропонозное заболевание с контактным
путем передачи, характеризующееся поражением иммунной системы с
развитием синдрома приобретенного иммунодефицита (СПИД).
Клиническими проявлениями несостоятельности иммунной защиты
являются оппортунистические инфекции, злокачественные
новообразования, дистрофические и аутоиммунные процессы, что в
конечном итоге, в случае отсутствия специфического лечения, ведет к
гибели инфицированного человека.
3.
КОДИРОВАНИЕ ПО МКБ X• В20-В24 - Болезнь, вызванная вирусом иммунодефицита человека
(ВИЧ).
• R-75 – Лабораторное обнаружение ВИЧ
4.
Этиология• Открытие: 1983г Л. Монтанье, Р. Галло
• Род - Lentivirus
• Семейство –Retroviridae
• Серотипы ВИЧ-1,ВИЧ-2
• Широкая антигенная изменчивость
• Не оказывает цитолитического действия на моноциты и макрофаги,
активно реплицируется в этих клетках
• Фагоциты служат резервуаром ВИЧ и способствуют распространению
вируса по организму
5.
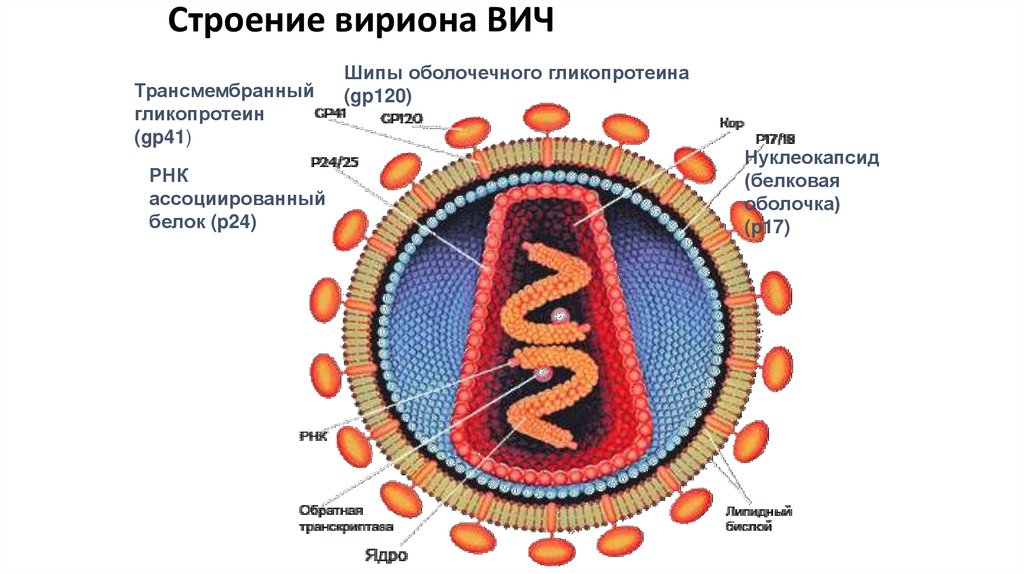
Строение вириона ВИЧТрансмембранный
гликопротеин
(gp41)
РНК
ассоциированный
белок (p24)
Шипы оболочечного гликопротеина
(gp120)
Нуклеокапсид
(белковая
оболочка)
(p17)
6.
Биологические свойства ВИЧ• Клетки-мишени: CD4, моноциты/макрофаги, эозинофилы,
мегакариоциты, клетки Лангерганса, альвеолярные макрофаги,
дендритные клетки головного мозга, нейроглия (микроглия,
астроциты), клетки тимуса, хромафинные клетки кишечника,
эпителиальные клетки шейки матки.
• Пожизненная персистенция: интеграция провирусной ДНК в
геном клетки-хозяина.
• Высокая скорость репликации: Жизненный цикл 1-2 сут.
Ежедневно в организме больного образуется до 10 млрд.новых
вирионов. Соотношение репликации и элиминации вируса
отражает уровень вирусемии – вирусная нагрузка крови (ВНК).
7.
Биологические свойства ВИЧ• Иммунодепрессивная активность: снижение Т-хелперов,
поликлональная активация В-лимфоцитов, нарушение
макрофагов, ЕК, системы комплемента, нейтрофилов,
интерферона
• Высокая генетическая изменчивость – лекарственная
резистентность
• Наличие уязвимых этапов репликативного цикла.
8.
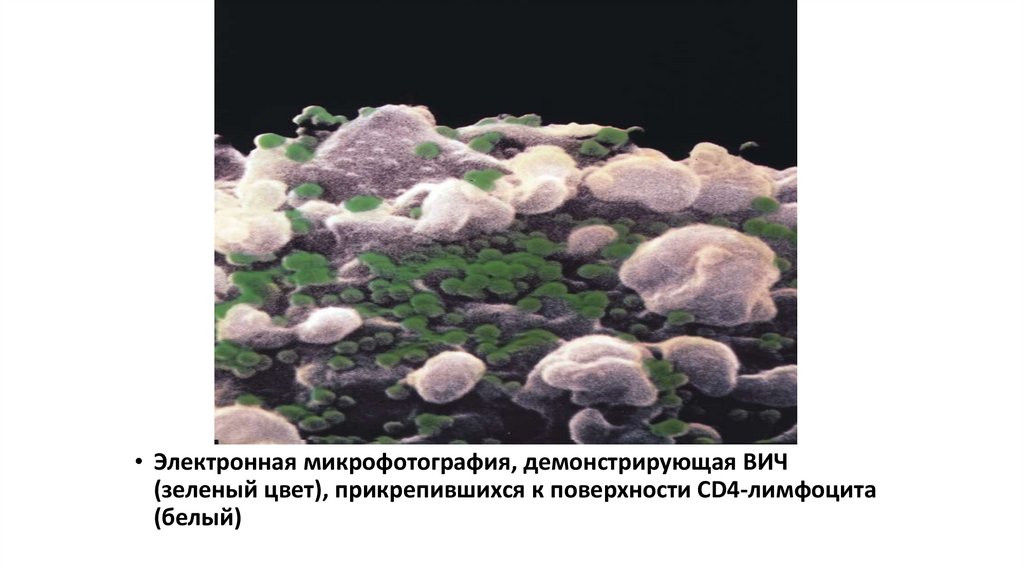
• Электронная микрофотография, демонстрирующая ВИЧ(зеленый цвет), прикрепившихся к поверхности СD4-лимфоцита
(белый)
9.
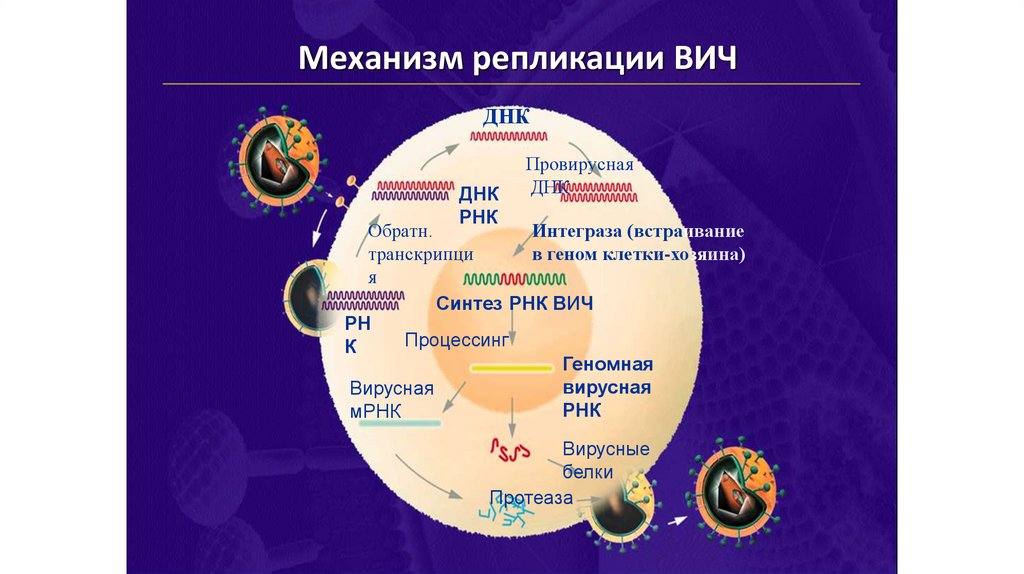
Механизм репликации ВИЧДНК
ДНК
РНК
Провирусная
ДНК
Обратн.
Интеграза (встраивание
транскрипци
в геном клетки-хозяина)
я
Синтез РНК ВИЧ
РН
Процессинг
К
Геномная
вирусная
Вирусная
РНК
мРНК
Вирусные
белки
Протеаза
10.
Репликация ВИЧВыделение ВИЧ из CD4 клетки
(электронная микроскопия)
11.
Пути передачи ВИЧ у детей• половой (гомо- и гетеросексуальный)
• парентеральный (трансфузионный, инъекционный)
• трансплантационный
• вертикальный (трансплацентарный, интранатальный, с молоком матери)
Во время беременности (последний триместр 15 – 30% случаев
заражения)
Во время родов (50 – 75% случаев заражения)
При грудном вскармливании (10 – 20 % случаев заражения)
12.
Эффективность сан.мероприятийВИЧ – слабоустойчив во внешней среде.
• при кипячении гибнет через 1 мин.
• при нагревании до 560 С – через 30 мин.
• при обработке 96% спиртом через 1 мин.
• при обработке 70% спиртом через 3-5 мин.
• при применении дезсредств (хлорамин, хлорная известь, перекись
водорода) гибель вируса в культуре происходит через 3-5 мин.
• Устойчив в УФО и ионизирующей радиации.
13.
Факторы риска ППМР• Высокая вирусная нагрузка у матери.
• Низкий уровень CD4.
• Сопутствующая (в т.ч. экстрагенитальная) патология матери.
• Роды через естественные родовые пути при вирусной нагрузке > 50
копий РНК ВИЧ/мл.
• Преждевременный разрыв плодного пузыря с безводным периодом
более 4 часов.
• Преждевременные роды (<37 недель).
• Грудное вскармливание.
14.
Особый риск ППМР при наличии:₋ преждевременного разрыва плодного пузыря;
₋ амнионита;
₋ повышенной вирусной нагрузки > 10 000 копий/мл перед родами;
₋ отсутствия профилактических мероприятий;
₋ нанесения телу новорожденного резаных ран во время кесарева
сечения, удаления околоплодных вод, содержащих кровь, из
желудочно-кишечного и респираторного тракта новорожденного при
наличии у матери определяемой вирусной нагрузки до
родоразрешения.
15.
Влияние величины вирусной нагрузки на риск ПМРРНК ВИЧ коп/мл
< 1.000
1.000-10.000
10.000-50.000
50.000-100.000
>100.000
Garcia PM, et al. N Engl J Med. 1999;341:394–402.
Частота ПМР
0% *
16,6%
21,3%
30,9%
40,6%
16.
Патогенез ВИЧ-инфекции• Внедрение в месте входных ворот и заражение клетокмишеней.
• Начальная вирусемия.
• Развитие иммунного ответа.
• Формирование ИДС.
• Исходы.
17.
РОССИЙСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИУТВЕРЖДЕНА ПРИКАЗОМ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО
РАЗВИТИЯ РОССИИ №166 ОТ 17.03.2006
Стадия инкубации (1)
Стадия
первичных
проявлений (2)
Варианты течения:
А.Бессимптомная
Б.Острая ВИЧ-инфекция без вторичных заболеваний
В.Острая ВИЧ-инфекция с вторичными заболеваниями
Субклиническая стадия (3) (лимфаденопатия)
Потеря веса менее 10%; грибковые, вирусные, бактериальные
Стадия
(4)
А
генерализованная
лимфаденопатия
поражения кожи и слизистых оболочек; опоясывающий лишай;
вторичных
Б
заболеваний
В
повторные фарингиты, синуситы.
Потеря веса более 10%; необъяснимая диарея или лихорадка более
одного месяца; поражения кожи и слизистых, сопровождаемые язвами
продолжительностью более 1 месяца, туберкулез; повторные или
стойкие вирусные, бактериальные, грибковые, протозойные
поражения внутренних органов; повторный или диссеминированный
опоясывающий лишай; локализованная саркома Капоши.
Кахексия; генерализованные бактериальные, вирусные, грибковые,
протозойные
и
паразитарные
заболевания;
пневмоцистная
пневмония; поражения пищевода, бронхов, легких грибковой,
герпесвирусной,
цитомегаловирусной
этиологии;
атипичные
микобактериозы; диссеминированная саркома Капоши; поражения
центральной нервной системы различной этиологии.
Терминальная стадия (5)
18.
Педиатрические особенности стадий ВИЧ-инфекции.• Стадия 1 - инкубационный период от 3 недель до 3 мес (иногда затягивается до 6-12
мес)
• Стадия 2 – имеет несколько вариантов течения:
- 2А бессимптомная – проявляется выработкой антител
- 2Б – острая инфекция без вторичных заболеваний, разнообразная клиническая
симптоматика (лихорадка, полиморфные высыпания на коже и слизистых,
лимфаденопатия, фарингит, гепатоспленомегалия, диарея, менингизм,
«мононуклеозоподобный синдром», в крови моноцитоз.
- 2В – у 15-30% транзиторное снижение CD4 клеток и проявление вторичных
заболеваний различной этиологии (герпетические инфекции, кандидозы). У
младенцев при внутриутробном заражении тяжелые инфекции – сепсис,
пневмоцистная пневмония. Прогностически неблагоприятна – быстрое
прогрессирование ВИЧ-инфекции.
19.
Педиатрические особенности стадий ВИЧ-инфекции.• Стадия 3 – субклиническая – клинически проявляется персистирующей
генерализованной лимфаденопатией (ПГЛ) – увеличение не менее 2
лимфоузлов не менее чем в двух не связанных между собой группах (не
считая паховых), у детей более 0,5 см, сохраняющихся в течение не
менее 3 мес. Лимфоузлы безболезненные, эластичные, не спаянные с
окружающей тканью, кожа над ними не изменена. Длительность стадии
от 2 до 20 лет, в среднем 6-7 лет. У детей с перинатальным
инфицированием может отсутствовать
20.
Педиатрические особенности стадий ВИЧ-инфекции.• Стадия 4 –вторичных заболеваний, связана с истощением CD4 клеток за
счет продолжающейся репликации ВИЧ. На фоне значительного
иммунодефицита развиваются инфекционные, аутоиммунные и/или
онкологические вторичные заболевания. Выделяют фазы
прогрессирования (в отсутствие или на фоне АРВТ) и ремиссии
(спонтанной, после ранее проводимой АРВТ или на фоне АРВТ)
• Стадия 5 – терминальная. Необратимое течение вторичных заболеваний
и гибель пациента. Учитывая успехи современной терапии ВИЧ,
постановка этой стадии не рекомендуется.
21.
ВОЗ рекомендует различать у детей 4 стадии болезниI. Начальная (острая).
II. Персистирующая генерализованная лимфаденопатия
(ПГЛ).
III. СПИД-ассоциированный комплекс (пре-СПИД)
IV. Развернутый СПИД
• СПИД-деменция как отдельная форма
22.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ У ДЕТЕЙ(ВОЗ, 2007)
Стадия
Клинические проявления
I
Бессимптомное течение; Персистирующая генерализованная лимфаденопатия
II
Гепатомегалия; папулезные зудящие высыпания на коже; ангулярный хейлит; рецидивирующие язвы
полости рта; паротит; рецидивирующие или хронические инфекции верхних дыхательных путей или
среднего уха
III
Умеренное нарушение питания; необъяснимая диарея более 14 сут.; лихорадка более 1 мес; анемия;
нейтропения; тромбоцитопения в течении 1 мес; кандидоз полости рта; тяжелая рецидивирующая
бактериальная пневмония; некротизирующий язвенный гингивит/ периодонтит; лимфоидный
интерстициальный пневмонит
IV
Задержка развития; необъяснимое истощение; пневмоцистная пневмония (ПЦП); ЦМВ; токсоплазмоз
ЦНС; рецидивирующие тяжелые бактериальные инфекции: эмпиема плевры, пиомиозит, инфекции
костей и суставов, менингит, сепсис;
хроническое герпесвирусное поражение вокруг рта; диссеминированный или внелёгочный туберкулез;
кандидоз внутренних органов; ВИЧ- сероположительный ребёнок в возрасте менее 18 мес. ВИЧэнцефалопатия, ВИЧ- кардиомиопатия, ВИЧ- нефропатия
23.
Течение ВИЧ-инфекции у детейБыстрое прогрессирование: (15-20%)
СПИД или смерть в первые 3 года
Медленное прогрессирование: (75-80%)
Ср.продолжительность жизни 8-9.5 лет. (Более
быстрое прогрессирование, чем у взрослых)
Длительное отсутствие прогрессирования (5%)
24.
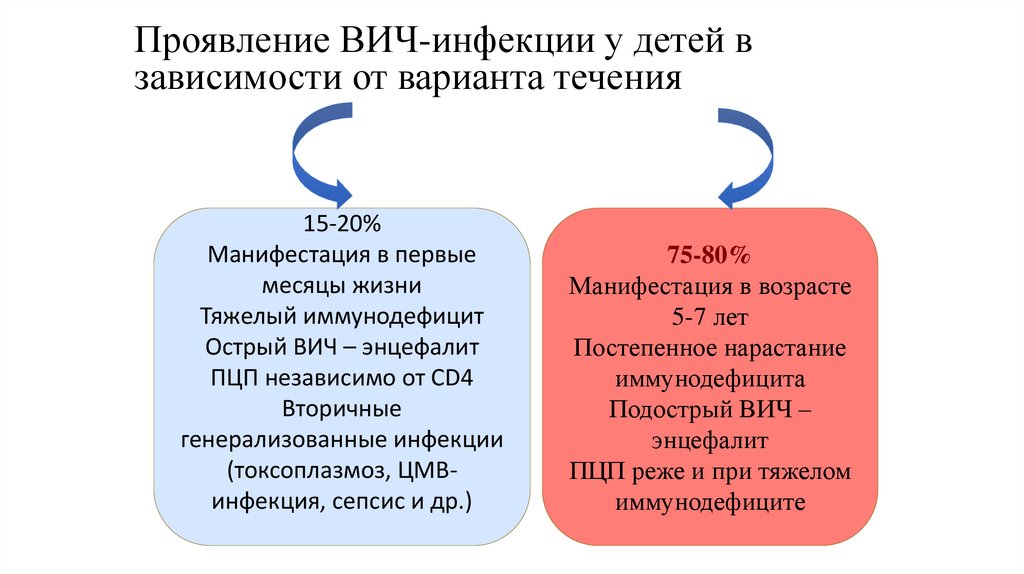
Проявление ВИЧ-инфекции у детей взависимости от варианта течения
15-20%
Манифестация в первые
месяцы жизни
Тяжелый иммунодефицит
Острый ВИЧ – энцефалит
ПЦП независимо от СD4
Вторичные
генерализованные инфекции
(токсоплазмоз, ЦМВинфекция, сепсис и др.)
75-80%
Манифестация в возрасте
5-7 лет
Постепенное нарастание
иммунодефицита
Подострый ВИЧ –
энцефалит
ПЦП реже и при тяжелом
иммунодефиците
25.
Течение ВИЧ-инфекции у детейCD4-дети
ВН-дети
CD4-взрослые
ВН-взрослые
0-------------------12 мес-----------------5 л.-/ /------------------------- 10 л.
26.
Клиника ВИЧ-инфекции у детей• Более быстрое прогрессирование
• Частое присоединение бактериальных инфекций
• Патология со стороны ЦНС
• Задержка физического и психомоторного развития
• Анемия. Тромбоцитопения
• Наличие специфичных для детского возраста нозологических форм
(паротит, лимфоидная интерстициальная пневмония)
• Реже встречаются оппортунистические инфекции грибковой,
вирусной, протозойной этиологии и злокачественные опухоли.
27.
Признаки внутриутробной ВИЧ-инфекции• Незрелость. Недоношенность
• Черепно-лицевой дисморфизм (микроцефалия (50 %), выступающая лобная часть,
напоминающая по форме коробку (75 %), уплощение носа (70 %), укорочение носа
(65 %), удлиненные глазные щели и голубые склеры (60 %), умеренно выраженное
косоглазие (65 %)
• Клинические проявления при рождении (бактериальные инфекции,
гепатоспленомегалия, ПГЛ)
• Раннее развитие оппортунистических инфекций (пневмоцистная пневмония,
кандидозы)
• Ранняя прогрессирующая неврологическая симптоматика
• Задержка физического и/или психомоторного развития
• Раннее начало диареи
• (+) результаты ПЦР при рождении
• Анемия, лейкопения, тромбоцитопения, повышение трансаминаз,
гипергаммаглобулинемия . Быстрое снижение CD4 -20%
28.
Особенности ВИЧ-инфекции у детей при вертикальнойпередаче вируса
• Быстрое снижение количества Т-хелперов
• Высокая скорость прогрессирования ВИЧ-инфекции
• Раннее появление ВИЧ-ассоциированных симптомов и
оппортунистических инфекций
• Меньшая степень выраженности лимфопролиферативного
синдрома
• Более частое присоединение бактериальных инфекций
• Реже развиваются вирусные и грибковые инфекции.
29.
• При инфицировании в родах манифестация клиники приходится напервые месяцы жизни ребенка в виде острого ретровирусного
синдрома – неспецифических симптомов в виде повышения
температуры, респираторного катара, стоматита, сыпи, диспепсии.
• При горизонтальном инфицировании ВИЧ у подростков, так же как и у
взрослых, клиника острой стадия инфекции может отсутствовать и
клиника заболевания может проявится только в стадию вторичных
заболеваний.
30.
Факторы, определяющие особенности клиническойкартины у детей
• Развитие инфекционного процесса на фоне физиологической
незрелости иммунной и других систем.
• Глубокие изменения в иммунном статусе, особенно в В-клеточном
звене.
• Первичное инфицирование возбудителями оппортунистических
инфекций.
• Высокая чувствительность клеток-мишеней к повреждающему
действию вируса.
31.
Ведущие клинические симптомы и синдромы удетей
• ВИЧ-ассоциированные (базисные) симптомы (ГЛАП, гепатомегалия,
спленомегалия, вастинг-синдром, ЛИП, ВИЧ-энцефалопатия, серозный менингит,
вакуолярная миелопатия, нейропатия, миокардиопатия, миопатия, энтеропатия,
паротит, нефропатия, эндокринопатии, анемия, тромбоцитопения, длительная
немотивированная лихорадка)
• Оппортунистические инфекции.
• Злокачественные опухоли (саркома Капоши, β-клеточная лимфома)
32.
СПИД – ассоциированные инфекции и осложненияПневмоцистная пневмония (ПЦП)
•У детей с быстро прогрессирующей ВИЧ – инфекцией пик
заболеваемости приходится на 3-6 месяцев, 50% детей заболевают
в возрасте около 4 мес.
•Является первичной инфекцией с подострым или острым
началом, лихорадкой, кашлем, тахипноэ и хрипами в лёгких.
Быстрое развитие с ранним появлением тахипноэ и гипоксии
•Наблюдается при любом количестве CD4+ .
•На Rg диффузное альвеолярно-интерстициальное поражение
33.
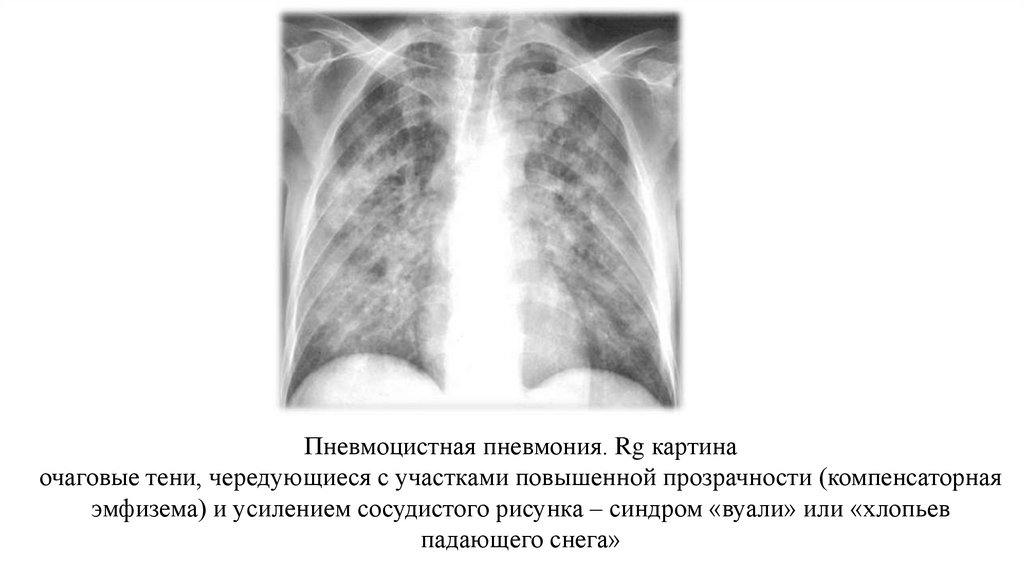
Пневмоцистная пневмония. Rg картинаочаговые тени, чередующиеся с участками повышенной прозрачности (компенсаторная
эмфизема) и усилением сосудистого рисунка – синдром «вуали» или «хлопьев
падающего снега»
34.
СПИД – ассоциированные инфекции и осложнения:Лимфоидная интерстициальная пневмония
Хронические интерстициальные инфильтраты в лёгких встречаются у 20-25% ВИЧинфицированных детей
•Предполагается связь этого заболевания с вирусом Эпштейна – Барh
• Характерно хроническое течение с периодическими обострениями
• Начало заболевания незаметное, медленное прогрессирование с появлением
сухости слизистых оболочек, сухого непродуктивного кашля, одышки, хрипов в
нижних отделах лёгких.
• В последующем появляются лимфаденопатия, гепато- и спленомегалия, увеит,
паротит
•На Rg нодуло-ретикулярная сеть
•Возникает при относительно низком риске присоединения оппортунистической
инфекции
35.
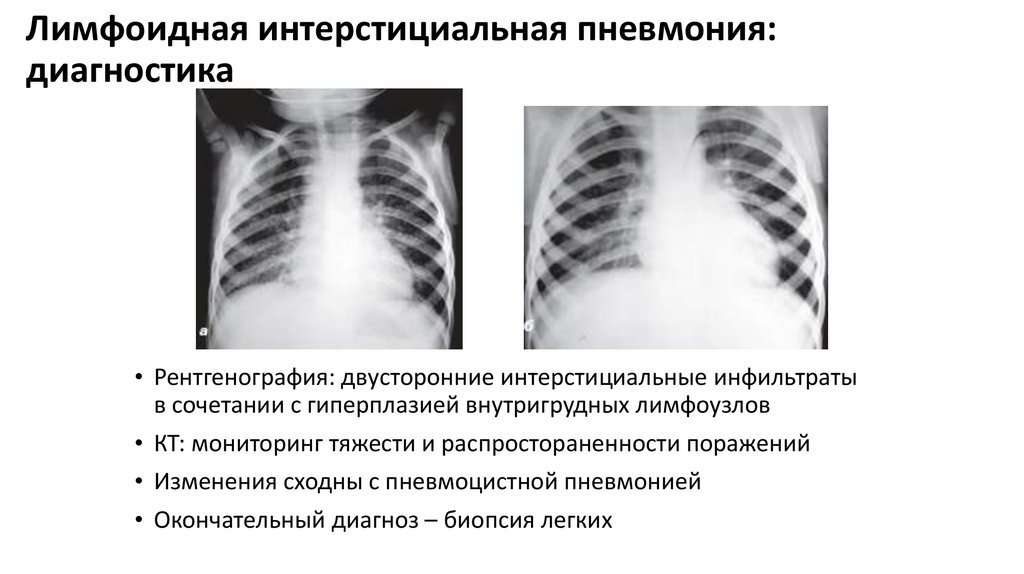
Лимфоидная интерстициальная пневмония:диагностика
• Рентгенография: двусторонние интерстициальные инфильтраты
в сочетании с гиперплазией внутригрудных лимфоузлов
• КТ: мониторинг тяжести и распростораненности поражений
• Изменения сходны с пневмоцистной пневмонией
• Окончательный диагноз – биопсия легких
36.
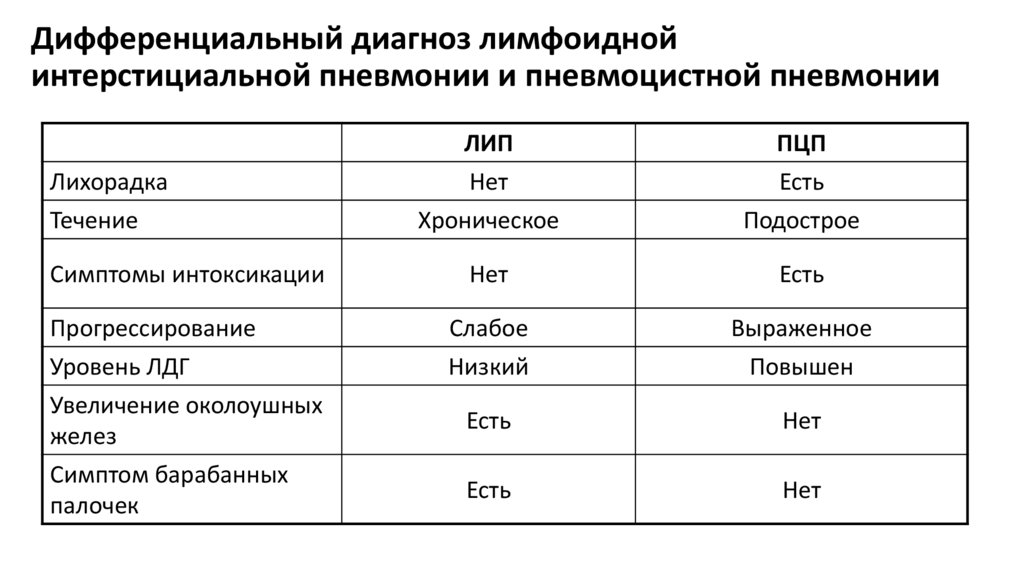
Дифференциальный диагноз лимфоиднойинтерстициальной пневмонии и пневмоцистной пневмонии
ЛИП
Нет
ПЦП
Есть
Хроническое
Подострое
Симптомы интоксикации
Нет
Есть
Прогрессирование
Уровень ЛДГ
Увеличение околоушных
желез
Симптом барабанных
палочек
Слабое
Низкий
Выраженное
Повышен
Есть
Нет
Есть
Нет
Лихорадка
Течение
37.
Лимфоидная интерстициальная пневмония: лечение• Легкие и среднетяжелые формы:
ингаляционные кортикостероиды и
бронходилятаторы
• Тяжелые формы: системно стероиды –
преднизолон 2 мг/кг/день 6 недель с
постепенным снижением дозы в течение
нескольких месяцев, переход на
минимальную поддерживающую дозу
38.
СПИД – ассоциированные инфекции и осложнения:поражение слюнных желез.
• Специфическое поражение -вследствие лимфоидной
инфильтрации (в сочетании с ЛИП/ПЛГ) - чаще околоушные:
персистирующий паротит, двустороннее. Слюнные железы
безболезненные при пальпации, из протока выделяется
прозрачная слюна, возможно образование кист
• При бактериальном поражении – болезненность при пальпации,
выделение гноя из протока железы, может сопровождаться
лихорадкой
• Присоединение вирусных инфекций – эпидемический паротит у
непривитых, цитомегаловирусный паротит.
39.
СПИД – ассоциированные инфекции и осложненияРецидивирующие бактериальные инфекции
За 2 года 2 и более эпизодов сепсиса, менингита, пневмонии, абсцесс
внутренних органов, инфекций костей и сустав
Нейро- СПИД
•У 25% детей развивается не прогрессирующая энцефалопатия
Задержка развития на 1 году жизни
•У 33% прогрессирует – у детей утрачиваются приобретенные ранее
навыки, развивается умеренное или тяжелое отставание в
психомоторном развитии
•На КТ и МРТ атрофия коры головного мозга, увеличение размеров
желудочков мозга, обызвествление базальных ядер
40.
СПИД – ассоциированные инфекции и осложненияПатология мочевыделительной системы
• Нефротический синдрома с массивной и длительной протеинурией
• На начальных стадиях хронические формы пиелонефрита
• В более поздние периоды заболевания - хронический гломерулонефрит
• Онкогенные формы заболевания
• Саркома Капоши и другие злокачественные новообразования у детей встречаются
редко
• Развиваются первичная лимфома мозга, лимфома Беркитта, недифференцированная
лимфома, крупноклеточная
ВИЧ – кахексия
• Снижение аппетита
• Поражение слизистой оболочки полости рта при молочнице и афтозном стоматите
• Патологические состояния ЦНС (сонливость, нарушение глотания)
• Нарушение всасывания и диарея
41.
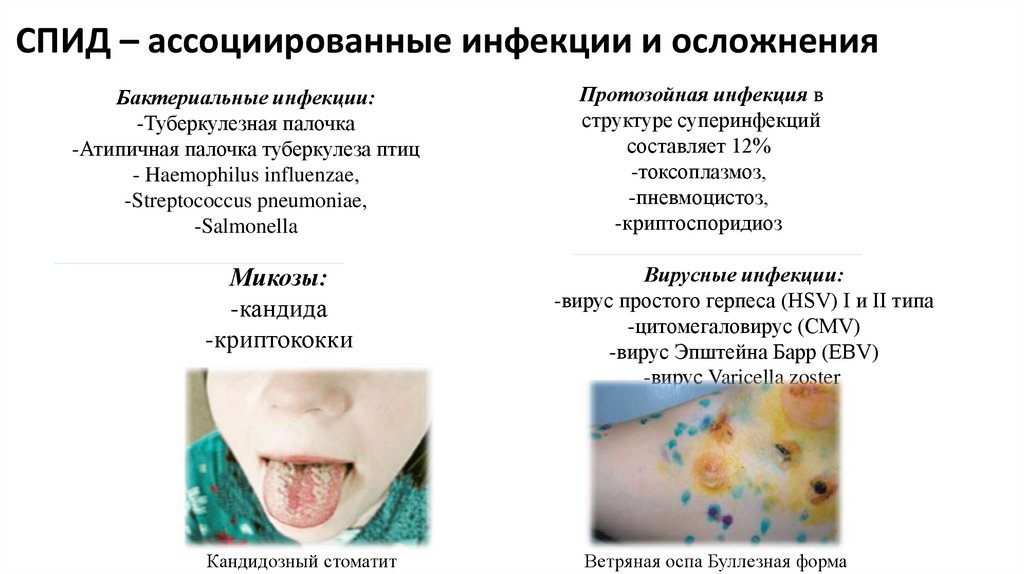
СПИД – ассоциированные инфекции и осложненияБактериальные инфекции:
-Туберкулезная палочка
-Атипичная палочка туберкулеза птиц
- Haemophilus influenzae,
-Streptococcus pneumoniae,
-Salmonella
Микозы:
-кандида
-криптококки
Кандидозный стоматит
Протозойная инфекция в
структуре суперинфекций
составляет 12%
-токсоплазмоз,
-пневмоцистоз,
-криптоспоридиоз
Вирусные инфекции:
-вирус простого герпеса (HSV) I и II типа
-цитомегаловирус (CMV)
-вирус Эпштейна Барр (EBV)
-вирус Varicella zoster
Ветряная оспа Буллезная форма
42.
СПИД-ассоциированные симптомы вастинг синдром (синдром истощения)• снижение массы тела более чем на 10 %;
• хроническая диарея (более 30 дней и дольше);
• документированная лихорадка (интермиттирующего или
постоянного типа) на протяжении 30 дней и более
43.
Постановка диагноза «ВИЧ – инфекция» удетей
1. Лабораторное подтверждение наличия ВИЧ – инфекции
2. Клинико-лабораторное обследование
•Клиническая стадия с перечислением всех проявлений и вторичных
заболеваний
•Сочетанные с ВИЧ заболевания и сопутствующая патология
•Иммунологическое обследование (CD 4+)
•Определение вирусной нагрузки (ВН)
44.
Лабораторная диагностика ВИЧ1. Вирусологический метод
2. Серологический метод (ИФА ,
иммуноблотинг).
3. Молекулярно-генетические методы:
- ПЦР качественная (ДНК провируса)
- ПЦР количественная (РНК- ВНК)
- Определение резистентности ВИЧ к
антиретровирусным препаратам
4. Иммунный статус
45.
Серологический метод• Для практического здравоохранения по доступности, точности и простоте
использования первостепенное значение имеет серодиагностика ВИЧинфекции, ориентированная на выявление специфических антител в ИФА.
Обеспечен тест системами, позволяющих выявлять суммарные антитела
классов IgM, IgG к ВИЧ-1 и ВИЧ-2 с чувствительностью и специфичностью
не менее 99%
• Реакция иммунного блотинга - специфичный иммуноферментный анализ
с определением антител к определенным антигенам ВИЧ (gp41, gp120,
gp160).
• Положительный результат - окончательно подтверждает ВИЧинфицирование.
• Чувствительность - 100%.
• Сомнительные (неопределенные) результаты иммунного блотинга
требуют проведения повторных исследований (1-5 на 100тыс.)
46.
Молекулярно-генетические методы:• ПЦР – определение нуклеиновых кислот (ДНК, РНК ВИЧ) в
периферической крови новорожденных детей (рекомендуемый
метод), вследствие наличия материнских антител к ВИЧ в крови
новорожденного.
• Сроки диагностики НК ВИЧ у новорожденных при вертикальной
передачи: в 48 часов – выявление до 40%
1 месяц – выявление 97%
2 – 3 мес – выявление 100%
47.
Иммунологическое обследование (CD4+)Классификация иммунных нарушений у детей в
соответствие с возрастом
Иммунные категории
1. Отсутствие иммунодефицита или
незначительный
2. Умеренный иммунодефицит
3. Выраженный иммунодефицит
4. Тяжелый иммунодефицит
Содержание CD4+ по возрастам
До 1 года 1-3 года
3-5 лет Старше 5 лет
% CD4
% CD4 абс. кол-во
>35%
>30%
> 25%
>500
30-35%
25-30%
25-30%
20-25%
20-25%
15-20%
350-500
200-350
<25%
<20%
<15%
<200 или <15%
48.
Дифференциальная диагностика• Острый мононуклеозоподобный синдром, ГЛАП (ЭБВ, ЦМВ,
ВГЧ1,2, ВГЧ-6, ВГЧ-7, аденовирусная инфекция, токсоплазмоз,
хламидиоз, энтеровирусная инфекция, краснуха, иерсиниоз,
микобактериоз, микоз, лейкоз, лимфогранулематоз,
коллагеноз, аллергические заболевания, гемолитические
анемии)
• Иммунодефицитный синдром (первичные ИДС, вторичные
иммунодефициты другой этиологии)
49.
Обязанности врача-педиатра при ВИЧинфекции у детей• Установление диагноза ВИЧ-инфекции.
• Осуществление диспансерного наблюдения на основе стандартов
медицинской помощи.
• Проведение АРВТ на основании решения врачебной комиссии
Центра СПИД.
• Профилактика, диагностика и лечение вторичных заболеваний.
• Диагностика и лечение побочных реакций на АРВТ.
Профилактика передачи ВИЧ от матери к ребенку.
50.
ЛЕЧЕНИЕ• ЦЕЛИ ВААРТ:
1. Увеличение продолжительности жизни и улучшение её качества
путем создания условий для формирования, сохранения и
восстановления иммунной системы и предотвращения
клинического прогрессирования заболевания.
2. Профилактика передачи ВИЧ-инфекции в популяции.
51.
Принципы терапии ВИЧ-инфекцииПредупреждение прогрессирования болезни
Ранняя диагностика и лечение оппортунистических инфекций
• Полноценная диета
• Психоэмоциональная поддержка
• Этиотропная терапия (противовирусная) – высокоактивная антиретровирусная
терапия (ВААРТ)
• Патогенетическая (восстановление иммунного статуса путем заместительной
терапии: иммуноглобулины, интерфероны, КСФ, эритропоэтин, тимопоэтин)
• Лечение СПИД-индикаторных и оппортунистических болезней (ацикловир,
ганцикловир, преднизолон, кетоконазол, рулид, рифампицин, бисептол,
метакельфин)
• Симптоматическая терапия (поливитамины, эубиотики, ферменты,
десенсибилизирующие препараты)
52.
Лечение. Классы АРВП:• Ингибиторы слияния (ИС) – препятствуют проникновению вируса в клетку
(маравирок,энфувиртид)
• Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) – действуют на
ранней стадии репликации вируса, препятствуя синтезу вирусной ДНК
(абакавир, диданозин, зидовудин, ламивудин, эмтрицитабин, ставудин,
тенофовир, фосфазид).
• Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) –
(невирапин, эфавиренз, этравирин, рилпивирин).
• Ингибиторы интегразы (ИИ) – препятствуют встраиванию ДНК ВИЧ в
генетический материал клетки (ралтегравир, долутегравир).
• Ингибиторы протеазы (ИП) – действуют на поздней стадии репликации
вируса, препятствуют созреванию вирусной мРНК (атазанавир, дарунавир,
лопинавир, нелфинавир, ритонавир,саквинавир, фосампренавир)
• Комбинированные препараты, зарегистрированные на территории РФ:
Абакавир+ламивудин, зидовудин+ламивудин, лопинавир+ритонавир
(Калетра), зидовудин+абакавир+ламивудин, тенофовир+ эмтрицитабин,
тенофовир+эмтрицитабин+рилпивирин.
53.
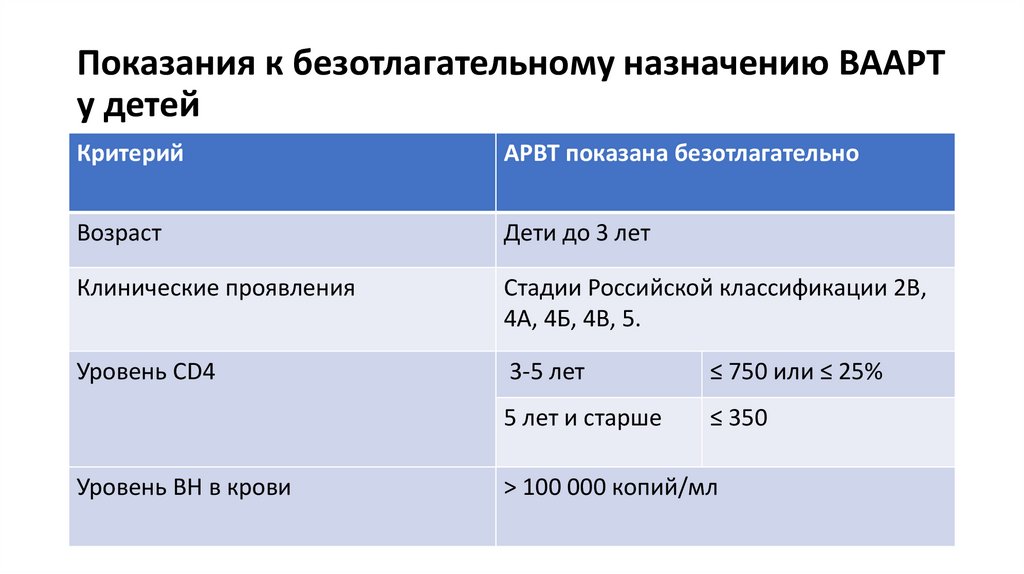
Показания к безотлагательному назначению ВААРТу детей
Критерий
АРВТ показана безотлагательно
Возраст
Дети до 3 лет
Клинические проявления
Стадии Российской классификации 2В,
4А, 4Б, 4В, 5.
Уровень CD4
3-5 лет
≤ 750 или ≤ 25%
5 лет и старше
≤ 350
Уровень ВН в крови
> 100 000 копий/мл
54.
СХЕМЫ ВААРТ у детей• 2 НИОТ + ННИОТ (у новорожденных: зидовудин, ламивудин +
невирапин, у детей: абакавир/тенофовир у подростков,
ламивудин + невирапин)
• 2 НИОТ + ИП (у детей: абакавир, ламивудин +
лопинавир+ритонавир (Калетра))
• 2 НИОТ + ИИ (зидовудин, ламивудин+ ралтегравир) предпочтительно у новорожденных,максимально короткое время
с пореходом на твердые лекарственные формы (Калетра,
долутегравир)согласно рекомендациям ВОЗ 2019, (абакавир (или
зидовудин), ламивудин+ долутегравир), - предпочтительно у
детей > 20 кг, согласно рекомендациям ВОЗ 2019!
55.
Оценка эффективности ВААРТ• Динамика вирусной нагрузки - снижение более, чем 1 log10
через 4 недели лечения; снижение более, чем 3 log10 через 12
недель лечения, снижение до неопределяемого уровня (< 50
копий/мл) через 24 недели лечения.
• Показатели CD4 клеток – повышение числа CD4 лимфоцитов
более, чем на 30% от исходного уровня через 24 недели лечения.
• Клиническая картина – устранение клинических проявлений и
отсутствие новых симптомов на фоне АРВТ.
56.
Побочные эффекты АРВТ у детей• Митохондриальная дисфункция ( лактоацидоз, гепатотоксичность,
панкреатит, периферическая нейропатия)
• Метаболические нарушения ( нарушения липидного обмена
(липодистрофия, гиперлипидемия), гипергликемия и
инсулинорезистентность; остеопения, остеопароз)
• Гематологические нарушения (анемия, нейтропения и
тромбоцитопения)
• Аллергические реакции ( кожные высыпания и реакции
гиперчувствительности)
57.
Дополнительная терапия: иммунокоррекция• Препараты интерферона (α,β, γ)
• Интерлейкины (1, 2, 6)
• Колониестимулирующие факторы
• Эритропоэтин
• Иммуноглобулин
58.
Дополнительная терапия: профилактики и леченияоппортунистических инфекций
• Антибиотики, влияющие на патогенные и условно
патогенные микроорганизмы
• Противомикозная терапия
• При пневмоцистной пневмонии назначают Котримоксазол [Сульфаметоксазол + Триметоприм]
(Бисептол)
59.
Профилактика передачи ВИЧ-инфекции от матери кребенку (ППМР)
• Первичная профилактика ВИЧ-инфекции у женщин репродуктивного возраста.
• Раннее выявление ВИЧ-инфекции у женщин детородного возраста, в том числе
с учетов ВИЧ-статуса их половых партнеров.
• Планирование беременности у ВИЧ-инфицированных женщин.
• Назначение АРВТ ВИЧ-инфицированным женщинам, планирующим
беременность.
• Выбор способа разрешения и тактики ведения родов в зависимости от
показателей вирусной нагрузки ВИЧ (ВН) у женщин перед родами.
• Назначение АРВП в родах
• Назначение АРВП ребенку.
• Консультирование матери по вопросам ППМР.
60.
Слагаемые успешной профилактики передачи ВИЧот матери ребенку
Снижение вирусной
нагрузки у матери
до
неопределяемого
уровня
•Антиретровирусные
препараты:
- 3 препарата
- 3 этапа
Предотвращение контакта ребенка с
биологическими жидкостями матери
• При естественных родах
атравматичная тактика ведения родов ; санация
родовых путей; уменьшение длительности безводного
периода; обработка новорожденного.
• Плановое кесарево сечение
• Искусственное вскармливание с рождения
61.
Профилактика ВИЧ-инфекции у новорожденного• Если у ВИЧ-инфицированной матери перед родами (на сроке беременности
34 недели и более ) уровень ВН ВИЧ менее 50 копий/мл – рекомендуется
применять основную схему химиопрофилактики у новорожденного в виде
монотерапии зидовудином с первых часов жизни, не позднее 6 часов жизни,
курсом 4 недели.
• Если у ВИЧ-инфицированной матери перед родами (на сроке беременности
34 недели и более ) уровень ВН ВИЧ более 50 копий/мл, или неизвестен
уровень ВН ВИЧ, или мать не получала АРВТ во время беременности, или
выявлен положительный экспресс-тест у матери во время родов, а также по
эпидемиологическим показаниям (парентеральное употребление матерью
наркотиков во время беременности, половые контакты с ВИЧ-позитивным
партнером, у которого определяемый или неизвестный уровень ВН ВИЧ) –
рекомендуется применять усиленную схему химиопрофилактики у
новорожденного состоящую из 3-х АРВП (зидовудин, ламивудин, невирапин)
62.
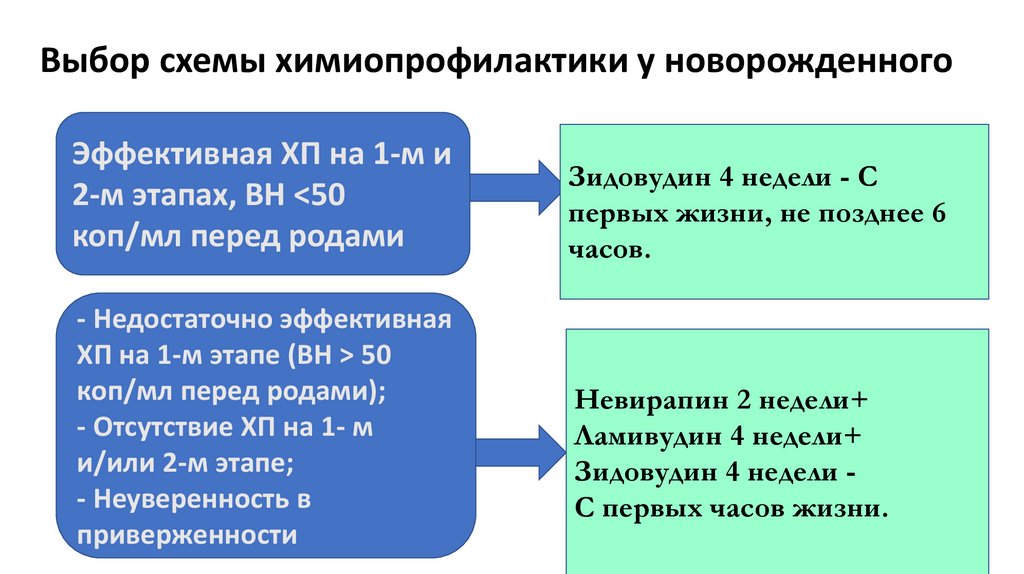
Выбор схемы химиопрофилактики у новорожденногоЭффективная ХП на 1-м и
2-м этапах, ВН <50
коп/мл перед родами
- Недостаточно эффективная
ХП на 1-м этапе (ВН > 50
коп/мл перед родами);
- Отсутствие ХП на 1- м
и/или 2-м этапе;
- Неуверенность в
приверженности
Зидовудин 4 недели - С
первых жизни, не позднее 6
часов.
Невирапин 2 недели+
Ламивудин 4 недели+
Зидовудин 4 недели С первых часов жизни.
63.
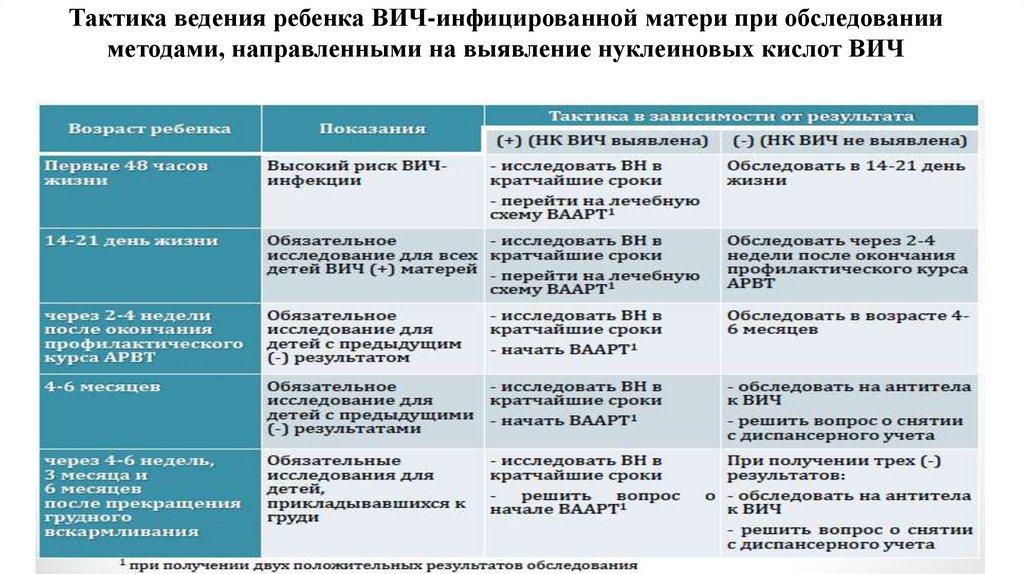
Тактика ведения ребенка ВИЧ-инфицированной матери при обследованииметодами, направленными на выявление нуклеиновых кислот ВИЧ
64.
Оказание помощи новорожденному от ВИЧинфицированной матери в родильном зале.• Реанимационные мероприятия (по показаниям).
• Купание – гигиеническая ванна с 0,25% хлоргексидином
(50 мл на 10л воды).
• Выкладывание на живот матери.
• Не прикладывать к груди матери.
• Взятие крови из периферической вены.
65.
Рекомендации по профилактике ПЦП (CDC, 1995)Возраст, ВИЧ-статус
С рождения до 4-6- недель
Контакт по ВИЧ-инфекции
С 4-6 недель до 4 месяцев
Контакт по ВИЧ-инфекции
С 4 до 12 месяцев
ВИЧ-инфекция или Контакт по ВИЧ-инфекции
ВИЧ-инфекция достоверно исключена
С 1 до 5 лет
ВИЧ-инфекция, CD4<500 или <15%
С 6 до 12 лет
ВИЧ-инфекция, CD4<200 или <15%
Профилактика ПЦП
Не проводится
Проводится
Проводится
Не проводится
Проводится
Проводится
Ко-тримоксазол в возрастных дозах 1 раз в день 3 раза в неделю
66.
Литература• «ВИЧ инфекция у детей». Клинические рекомендации, 2017, МЗ РФ.
• «ВИЧ-инфекция: Профилактика перинатальной передачи вируса
иммунодефицита человека». Клинические рекомендации, 2017, МЗ
РФ.
• Инструкция по профилактике передачи ВИЧ-инфекции от матери
ребенку во время беременности, родов и в период новорожденности.
(утв. Приказом Минздрава РФ от 19 декабря 2003 г. N 606)
• Обновленные рекомендации ВОЗ по лечению ВИЧ-инфекции. Вовк Е.В.
Программа по контролю за ВИЧ, ТБ и вирусными гепатитами.
Европейское региональное бюро ВОЗ. 2019г






















































 Медицина
Медицина








