Похожие презентации:
Стрептококковая инфекция. Скарлатина
1.
Стрептококковаяинфекция.
Скарлатина
А.М. Куликов
2.
Стрептококковая инфекция• Стрептококковая (группы А) инфекция - группа
антропонозных болезней, вызываемых
стрептококком группы А (СГА-инфекция),
преимущественно с воздушно-капельным
путем передачи возбудителя,
характеризующихся поражением
– верхних дыхательных путей,
– кожных покровов с местными нагноительными
процессами и развитием постстрептококковых
аутоиммунных и токсико-септических осложнений.
3.
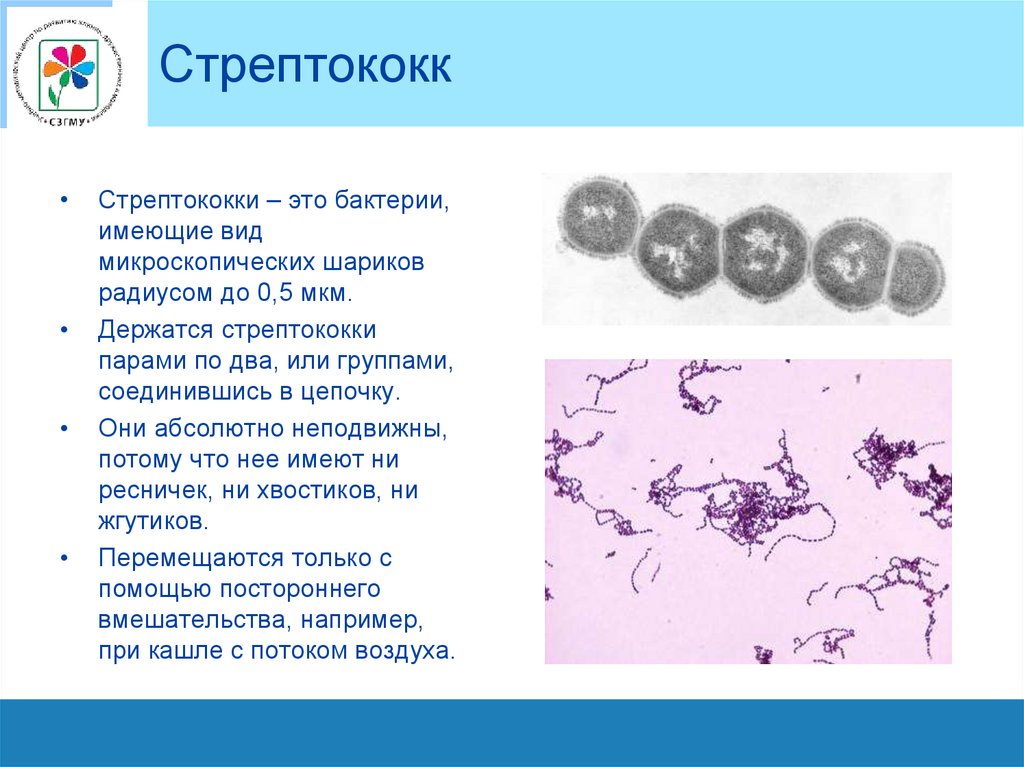
СтрептококкСтрептококки – это бактерии,
имеющие вид
микроскопических шариков
радиусом до 0,5 мкм.
Держатся стрептококки
парами по два, или группами,
соединившись в цепочку.
Они абсолютно неподвижны,
потому что нее имеют ни
ресничек, ни хвостиков, ни
жгутиков.
Перемещаются только с
помощью постороннего
вмешательства, например,
при кашле с потоком воздуха.
4.
абсцессы брюшины
и головного мозга;
периодонтит;
эндокардит
инфекционный;
пневмония;
менингит
• ангина
эндокардит
инфекционный;
синусит;
инфекции в ранах
скарлатина
рожа
импетиго
эндокардит инфекционный;
абсцессы (брюшной полости,
головного мозга);
менингит, сепсис новорожденных;
постродовой сепсис;
острый гломерулонефрит.
• 17 видов или групп ( от А до S)
• Для людей самыми патогенными являются первые четыре
В поле зрения: бета-гемолитический стрептококк группы А (S. Pyogenes)
5.
Заболевания, связанные сострептококковой инфекцией группы А
6.
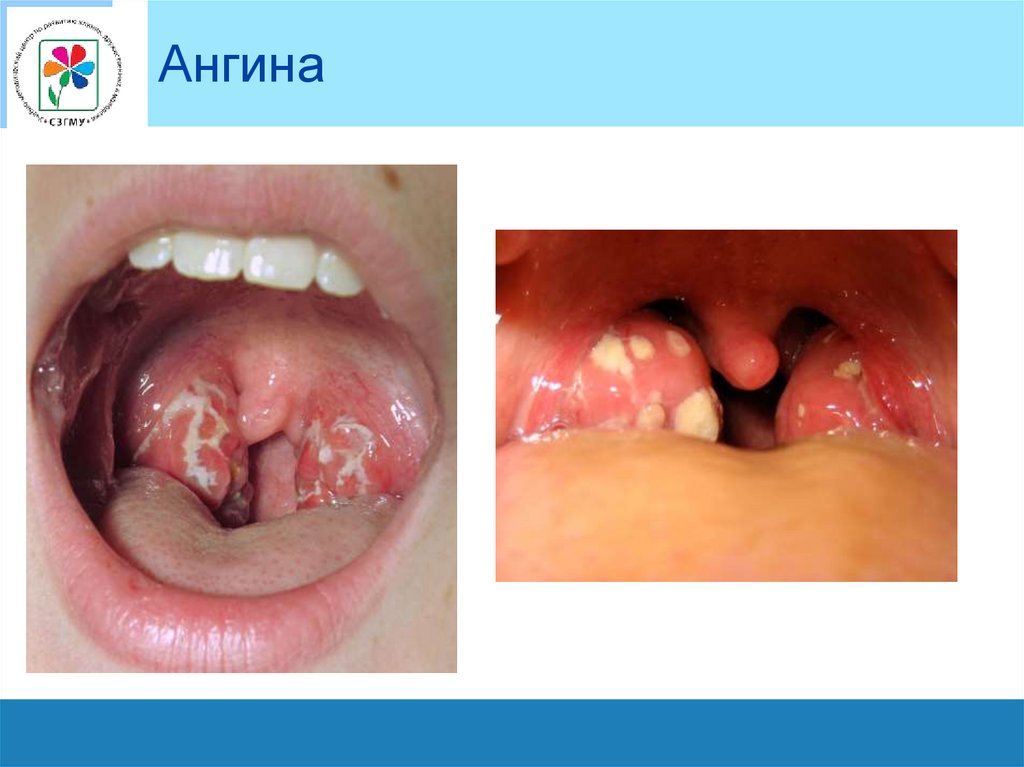
Ангина7.
Импетиго8.
Скарлатина9.
Рожа10.
Скарлатина (А38 по МКБ-10)• Острое инфекционное заболевание,
• вызываемое стрептококком группы А,
• передающееся воздушно-капельным путем,
• характеризующееся лихорадкой, синдромом
интоксикации, острым тонзиллитом с
регионарным лимфаденитом,
• мелкоточечной сыпью,
• склонностью к осложнениям септического и
аллергического характера
11.
Почему скарлатина?• Решающая роль в развитии скарлатины принадлежит
уровню антитоксического иммунитета у ребенка.
• При отсутствии его в момент заражения БГСА
инфекция протекает как скарлатина, а при его
достаточной напряженности, но отсутствии
антимикробного иммунитета – как любая другая
форма стрептококковой инфекции.
• Инфекция чаще всего (97%) попадает в организм
через миндалины, реже (1,5%) через поврежденную
кожу или слизистые оболочки (экстрафарингеальная
форма).
12.
Эпидемиология• Скарлатина – прежде всего болезнь детского возраста.
• У детей в грудном возрасте (до шести месяцев), встречается
крайне редко.
• Наибольшее число заболеваний падает на возраст от 2 до 8 лет.
• Ежегодно дети, посещающие детские учреждения, заболевают в
3-4 раза чаще детей, воспитывающихся дома.
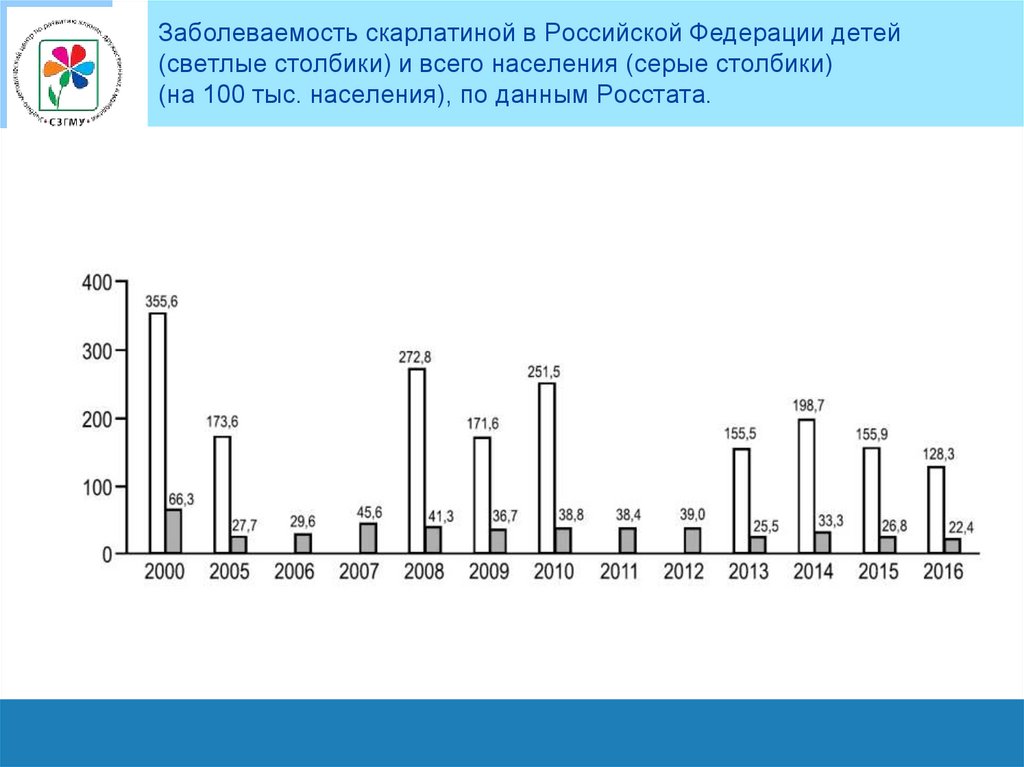
• Заболеваемость скарлатиной детей в возрасте до 14 лет в
Российской Федерации в последние годы составляет около 150
на 100 тыс. детского населения.
• Коэффициент контагиозности при скарлатине 40, т. е. из 100
контактировавших неболевших заболевают 40 человек
13.
Заболеваемость скарлатиной в Российской Федерации детей(светлые столбики) и всего населения (серые столбики)
(на 100 тыс. населения), по данным Росстата.
14.
История• Точное клиническое
описание было дано в
1675 г. Sidenham
• Он назвал это
заболевание scarlet fever
– пурпурная лихорадка,
откуда и возникло русское
название – скарлатина.
15.
История• Испанское название скарлатины - «garotillo»,
от слова garota – что значит железный
ошейник, с помощью которого производили
казнь удавлением.
• Из этого названия становится понятным, что
течение заболевания было крайне тяжёлым,
что сопровождалось удушающим шейным
лимфаденитом.
16.
Этиология• Возбудителем скарлатины является
β-гемолитический стрептококк группы А
(S.рyogenes, БГСА).
• Установлено 46 различных серологических
штаммов стрептококка, и каждый из них может
быть возбудителем скарлатины.
17.
Этиология• Различают более 20 внеклеточных антигенов
(токсины и ферменты), выделяемых БГСА при
росте в тканях.
• Из них наиболее важное значение имеют
эритрогенные токсины А, В, С; стрептолизины
О и S; стрептокиназы А и В,
дезоксирибонуклеазы, гиалуронидаза и др.,
усиливающие распространение микробов,
всасывание антигенов и проявляющих
инвазивность и агрессивные свойства
стрептококков.
18.
Этиология• Основным токсическим компонентом стрептококка
является пирогенный экзотоксин (эритрогенный
токсин, токсин Дика), обладающий пирогенностью,
способностью повреждать ткани, подавлять РЭС,
вызывать иммуносупрессию, влиять на проницаемость
мембран и т.д.
• Эритрогенный токсин состоит их двух фракций:
– термолабильной, обладающей токсическими свойствами;
– термостабильной, являющиеся стрептококковым аллергеном.
• Токсины стимулируют выработку специфических
антител к ним. В результате формируется стойкий
антитоксический иммунитет
19.
Патогенез• В месте внедрения на слизистой ротоглотки,
дыхательных путей или на поврежденной коже
стрептококк вызывает воспалительные изменения
• Из места внедрения стрептококк может
распространяться по лимфатическим путям в
регионарные лимфатические узлы, по поверхностным
сосудам, интраканаликулярно или при
соприкосновении – на близлежащие ткани.
20.
Патогенез• Патогенез скарлатины представляет собой
последовательное развитие трех стадий,
связанных с
– токсическим,
– септическим
– аллергическим воздействием стрептококка.
21.
Патогенез скарлатины22.
Токсическая стадия патогенеза• Обусловлена действием токсинов стрептококка, в
основном пирогенных (эритрогенных) токсинов.
• Характеризуется развитием
– лихорадки,
– интоксикацией (головной болью, рвотой),
– симптоматическим проявлением сосудистых
изменений в виде повышения АД, приглушения
тонов сердца, тахикардии,
– стойкого белого дермографизма
– появлением мелкоточечной сыпи.
23.
Септическая стадия патогенеза• Обусловлена действием самого микроорганизма,
который вызывает некробиоз, а затем некроз в тканях
входных ворот
• Проявляется гнойными и некротическими
изменениями воспалительной реакции в месте
входных ворот (ангина) и развитием специфических
осложнений бактериальной (стрептококковой) природы
(регионарный лимфаденит, синусит, отит)
• Септический компонент может оказаться ведущим в
клинической картине с первых дней болезни или
проявляться осложнениями в более позднем периоде
инфекции.
24.
Аллергическая стадия патогенеза• Обусловлена наличием перекрестно реагирующих
антигенов (АГ) стрептококков (М-белок, полисахарид и
др.) с тканями сердца и почек, что определяет
развитие аутоиммунных процессов, которые ведут к
развитию острой ревматической лихорадки
(ревматизма) и гломерулонефрита.
• Достигает наибольшей выраженности на 2-3 неделе
инфекционного процесса в виде аллергических
осложнений (различных высыпаний,
немотивированного субфебрилитета,
гломерулонефрита, миокардита, синовита,
лимфаденита, артрита и др.)
25.
В патогенезе скарлатины происходитсмена фаз вегетативной нервной
деятельности
• Симпатикус-фаза (первые 2–3 дня болезни)
проявляется высоким тонусом симпатической
иннервации:
– тахикардия, гипертония, сниженное потоотделение, белый
дермографизм с длинным скрытым и коротким явным
периодом.
• Изменяется деятельность коры головного мозга,
развиваются явления охранительного торможения.
• Повышенный тонус симпатической нервной системы
рассматривается как защитная реакция организма.
26.
В патогенезе скарлатины происходитсмена фаз вегетативной нервной
деятельности
• Вагус-фаза (с 4–5-го дня болезни)
характеризуется повышением тонуса
парасимпатической нервной иннервации:
– брадикардией, снижением артериального давления
(АД), увеличением секреции слюны, потовых и
других желез, красным дермографизмом.
27.
Клиническая картина• Отмечается четкая цикличность развития
скарлатины со сменой периодов болезни:
–
–
–
–
инкубационного,
начального,
высыпания
реконвалесценции.
28.
Клиническая картина• Инкубационный период колеблется от
нескольких часов до 7 дней, чаще составляет
2-4 дня.
29.
Клиническая картина• Начальный период охватывает промежуток
времени от возникновения первых симптомов
болезни до появления сыпи, его длительность
– от нескольких часов до 1-2 суток.
30.
Основные синдромы начальногопериода
• Интоксикационный синдром
• (головная боль, тошнота, рвота, возможны
мышечные боли, температура высокая,
волнообразная до 38,0-39,0°С и более, наиболее
высокая на 1-3 сутки);
• Синдром поражения ротоглотки
– ограниченная дужками гиперемия слизистой и
миндалин («пылающий зев»),
– точечная энантема на мягком небе,
– развитие острого тонзиллита – катарального (чаще
всего), фолликулярного, лакунарного или крайне
редко некротического
31.
32.
33.
Основные синдромы начальногопериода
• Синдром регионарного лимфаденита
• Чаще отмечается реакция передне-верхнешейных (тонзиллярных) лимфатических узлов
(увеличение, умеренное уплотнение и
чувствительность при пальпации).
34.
Период высыпаний• Сыпь при скарлатине
является основным,
самым патогенным
признаком
• Объясняется
действием
эритрогенного токсина
на мелкокалиберные
сосуды как в коже, так
и в других органах.
35.
Период высыпаний• Характеризуется развитием синдрома
экзантемы в первые 2 суток заболевания:
– мелкоточечная сыпь (1-2 мм) ярко-розовая,
– не сливается между собой со сгущением в
естественных складках кожи,
– преимущественно располагающаяся на боковых
частях туловища, сгибательных поверхностях рук,
внутренних поверхностях ног с «выходом»
элементов на тыл кистей и стоп,
– на гиперемированном фоне кожи;
36.
Многочисленные точечные красныепапулы
37.
38.
Симптом Пастиа• В местах естественных сгибов (локтевые, паховые,
подмышечные) сыпь образует скопления в виде
тёмно-красных полос.
• В складках кожи шеи, локтевых, паховых и коленных
сгибов появляются темные полоски, не исчезающие
при надавливании,
• Они обусловлены образованием мелких петехий,
появляющихся вследствие – повышенной ломкости
сосудов.
• По имени описавшего их впервые автора они
получили название симптома Пастиа.
39.
Линии на сгибах при скарлатине40.
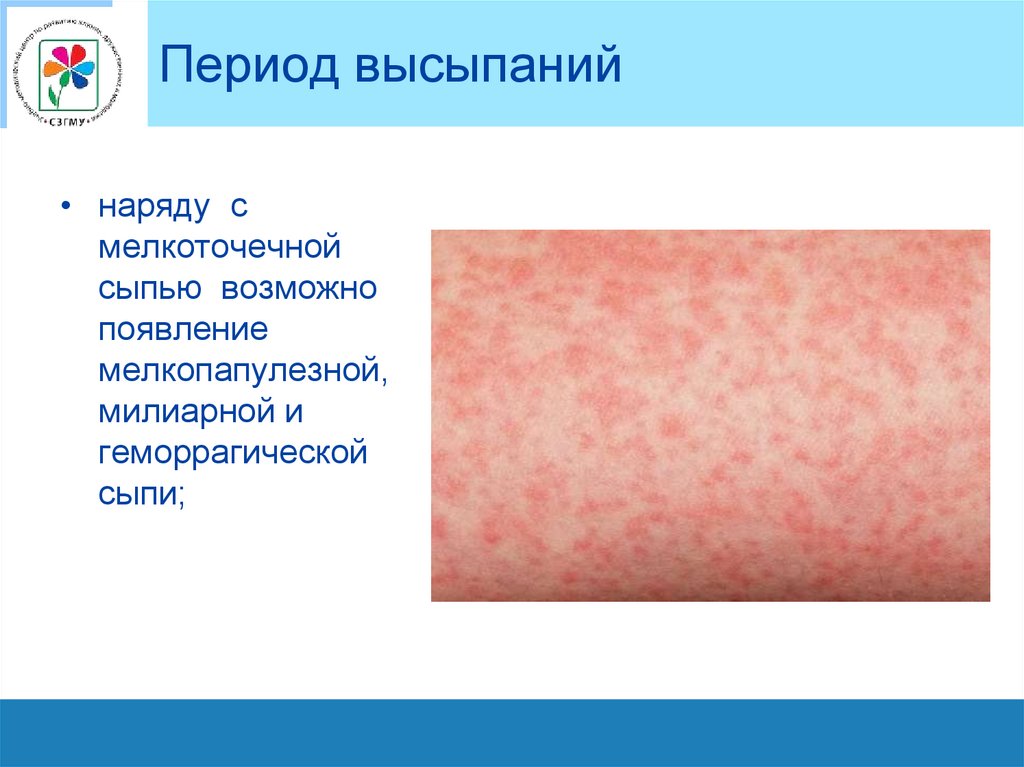
Период высыпаний• наряду с
мелкоточечной
сыпью возможно
появление
мелкопапулезной,
милиарной и
геморрагической
сыпи;
41.
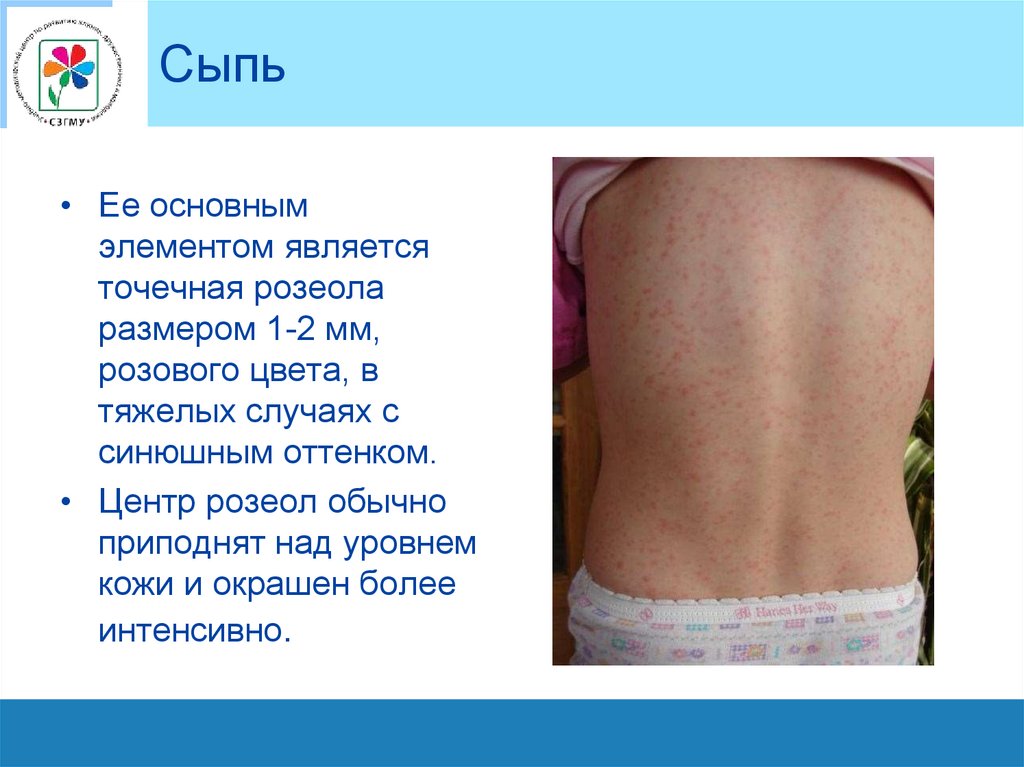
Сыпь• Ее основным
элементом является
точечная розеола
размером 1-2 мм,
розового цвета, в
тяжелых случаях с
синюшным оттенком.
• Центр розеол обычно
приподнят над уровнем
кожи и окрашен более
интенсивно.
42.
43.
44.
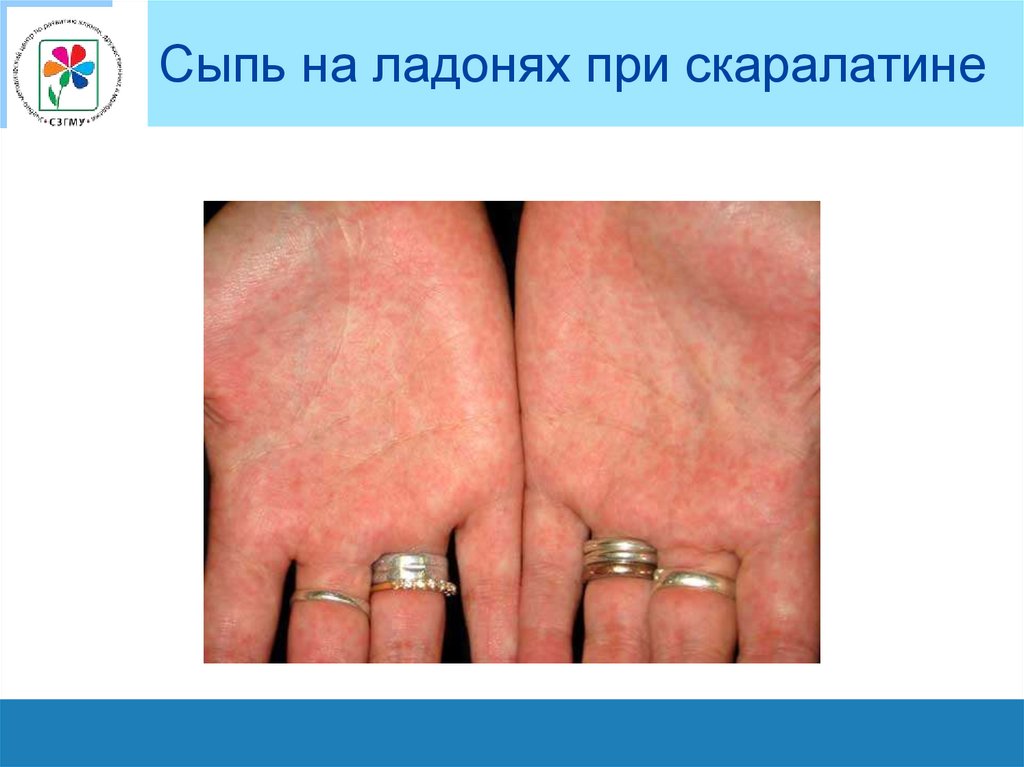
Сыпь на ладонях при скаралатине45.
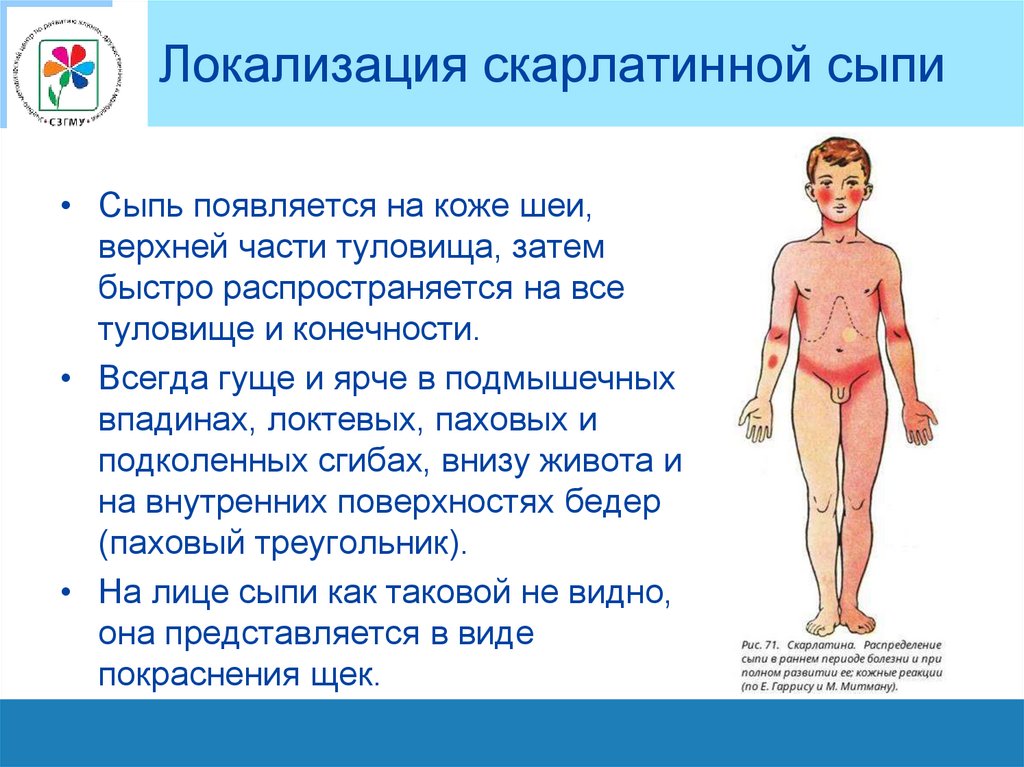
Локализация скарлатинной сыпи• Сыпь появляется на коже шеи,
верхней части туловища, затем
быстро распространяется на все
туловище и конечности.
• Всегда гуще и ярче в подмышечных
впадинах, локтевых, паховых и
подколенных сгибах, внизу живота и
на внутренних поверхностях бедер
(паховый треугольник).
• На лице сыпи как таковой не видно,
она представляется в виде
покраснения щек.
46.
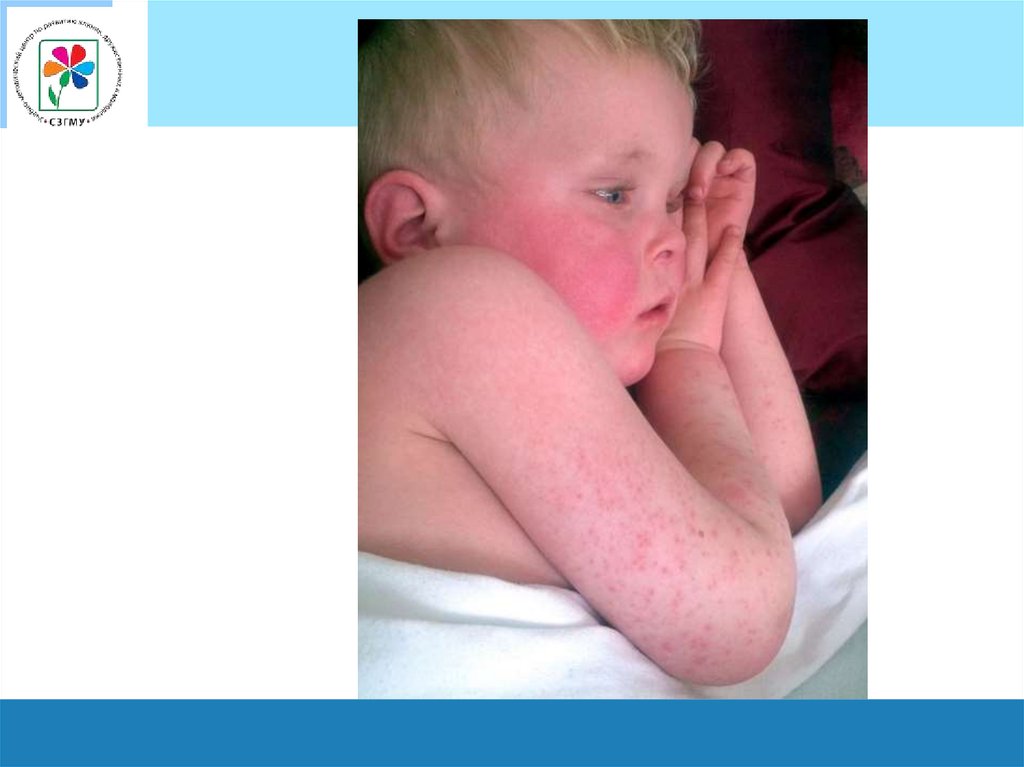
Период высыпаний• На фоне яркого румянца
щек и вишневой или
малиновой окраски губ
выделяется бледный
носогубный треугольник
(симптом Филатова);
47.
Симптом Филатова• Наличие этого
симптома обусловлено
раздражение токсином
нижней части узла
тройничного нерва, что
соответствует
сосудосуживающим
волокнам.
48.
49.
50.
Специфика сыпи при скарлатине• К числу важных диагностических моментов
скарлатинозной экзантемы следует отнести:
– ранее появление сыпи (в первые два дня),
– отсутствие феномена «подсыпания» (появление и
распространение сыпи проходит в течение
нескольких часов новые элементы в
последующем не появляются),
– сравнительно мономорфный характер сыпи
(доминирование мелкоточечных красных
элементов).
51.
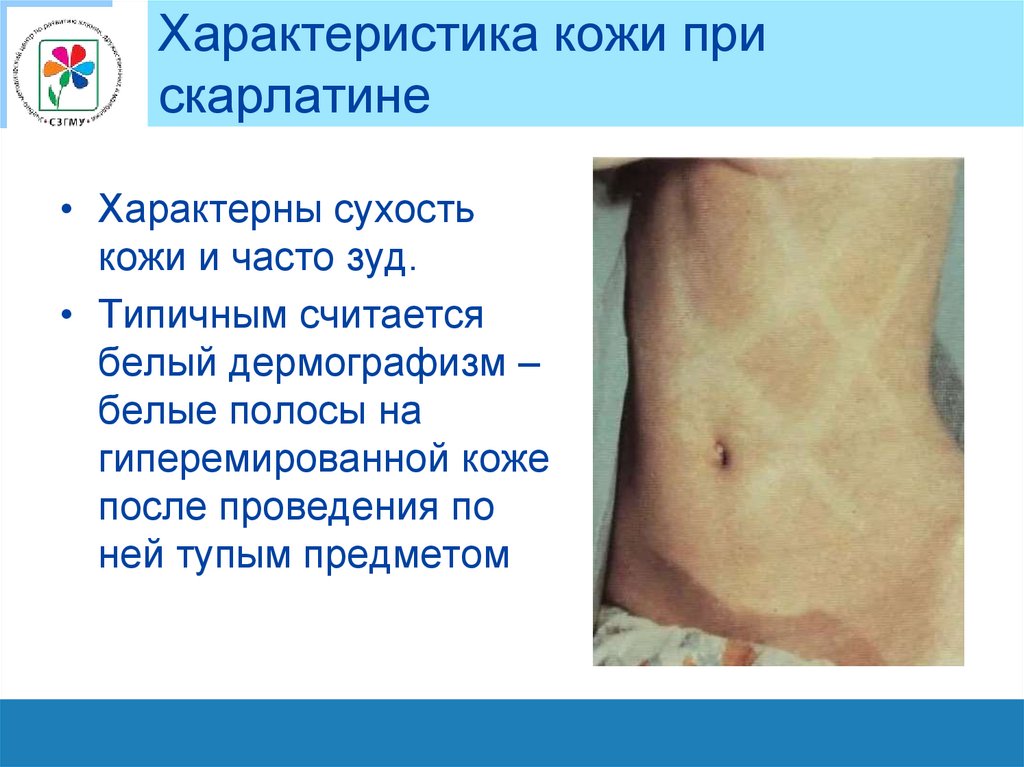
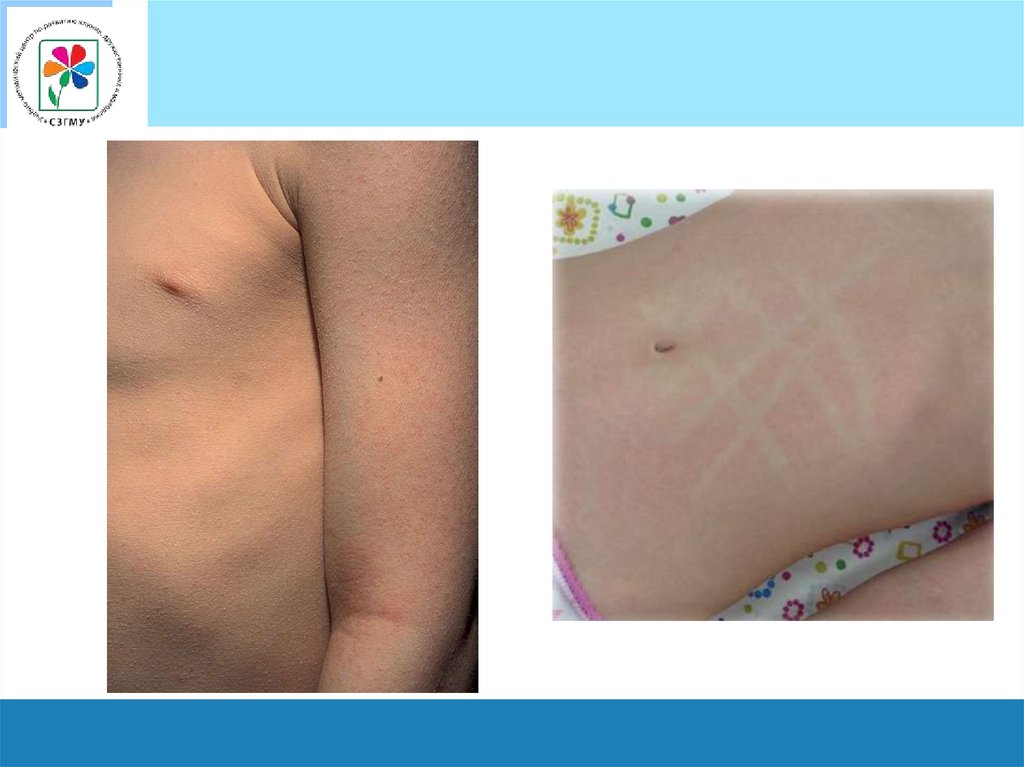
Характеристика кожи прискарлатине
• Характерны сухость
кожи и часто зуд.
• Типичным считается
белый дермографизм –
белые полосы на
гиперемированной коже
после проведения по
ней тупым предметом
52.
53.
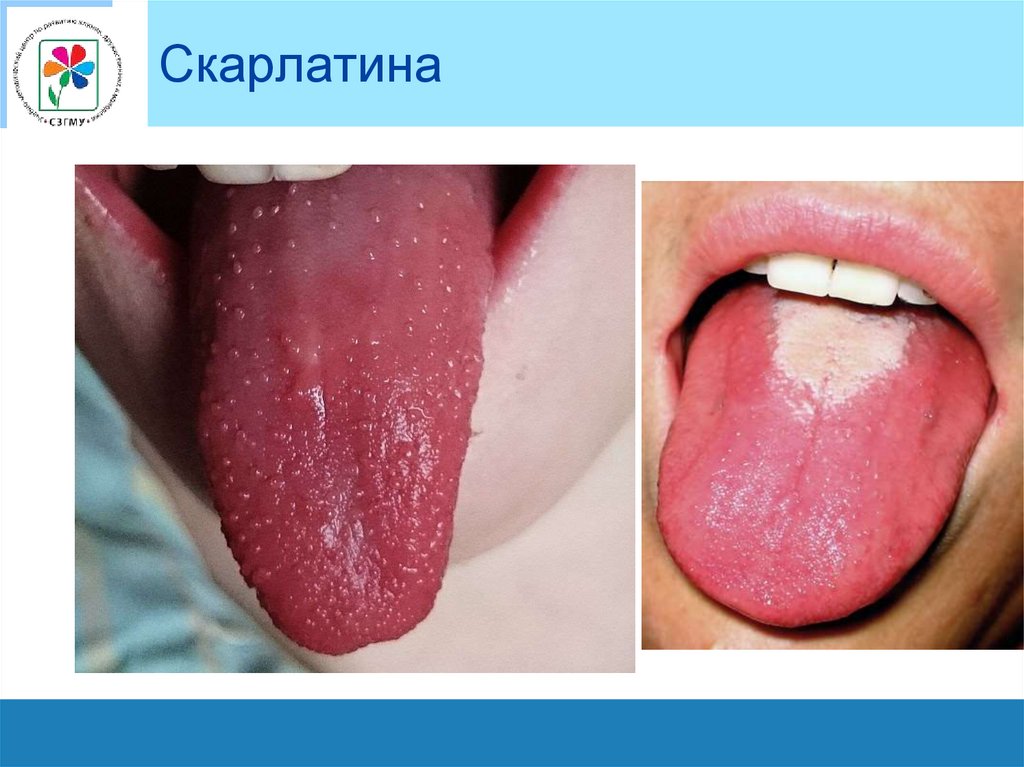
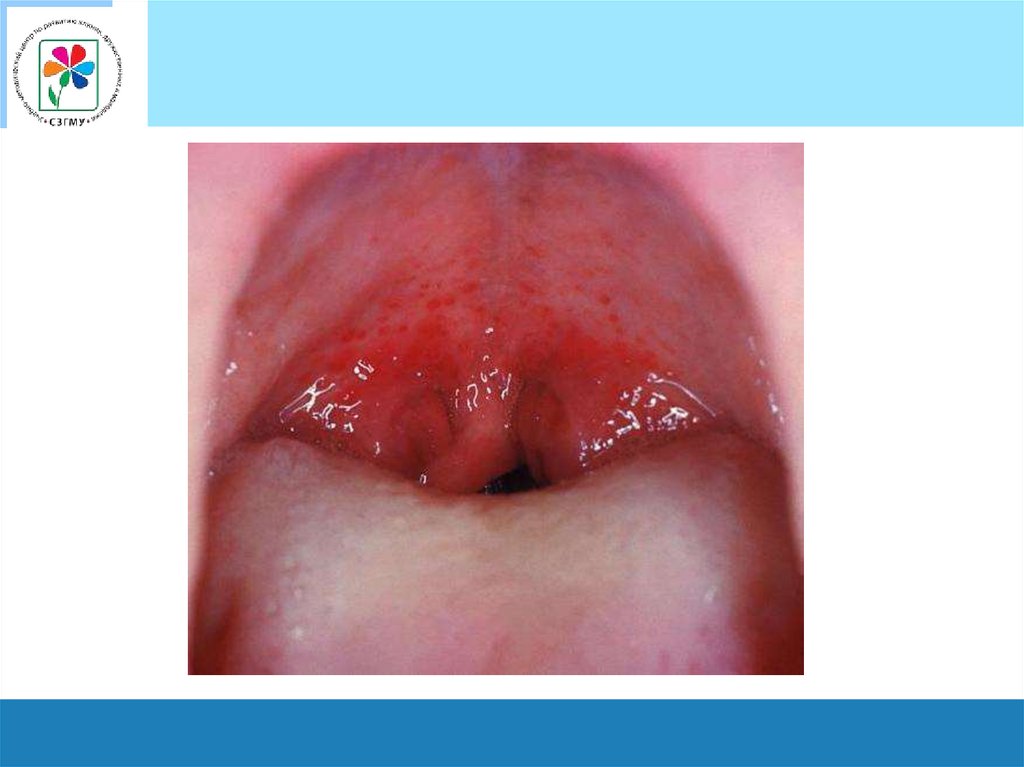
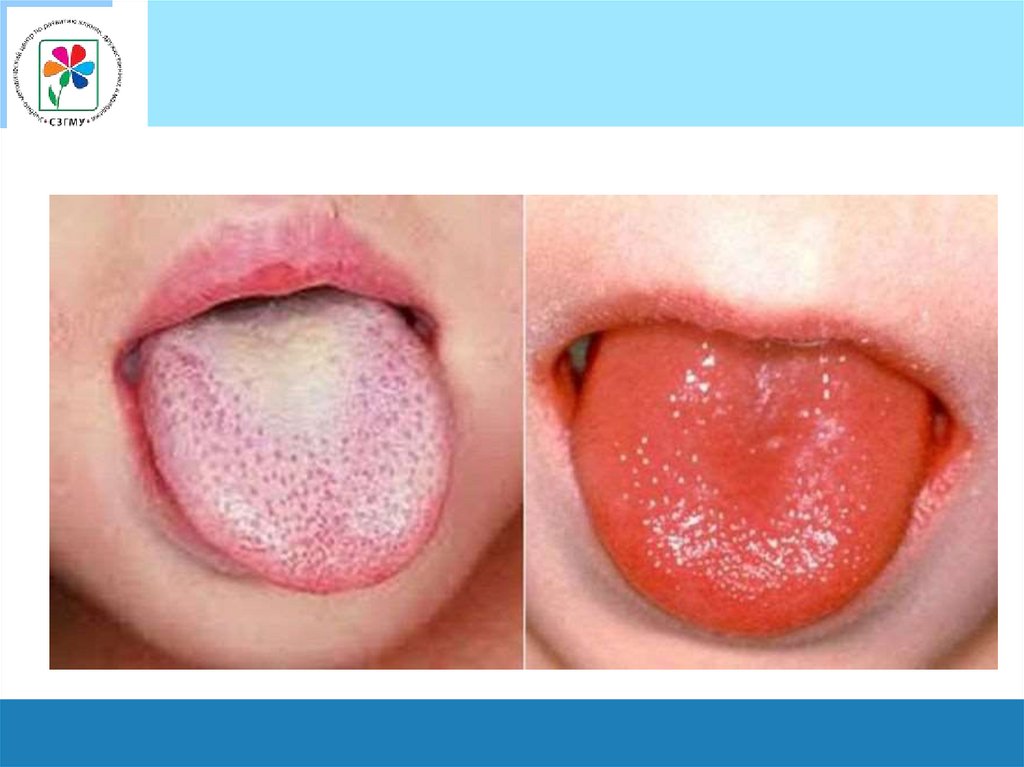
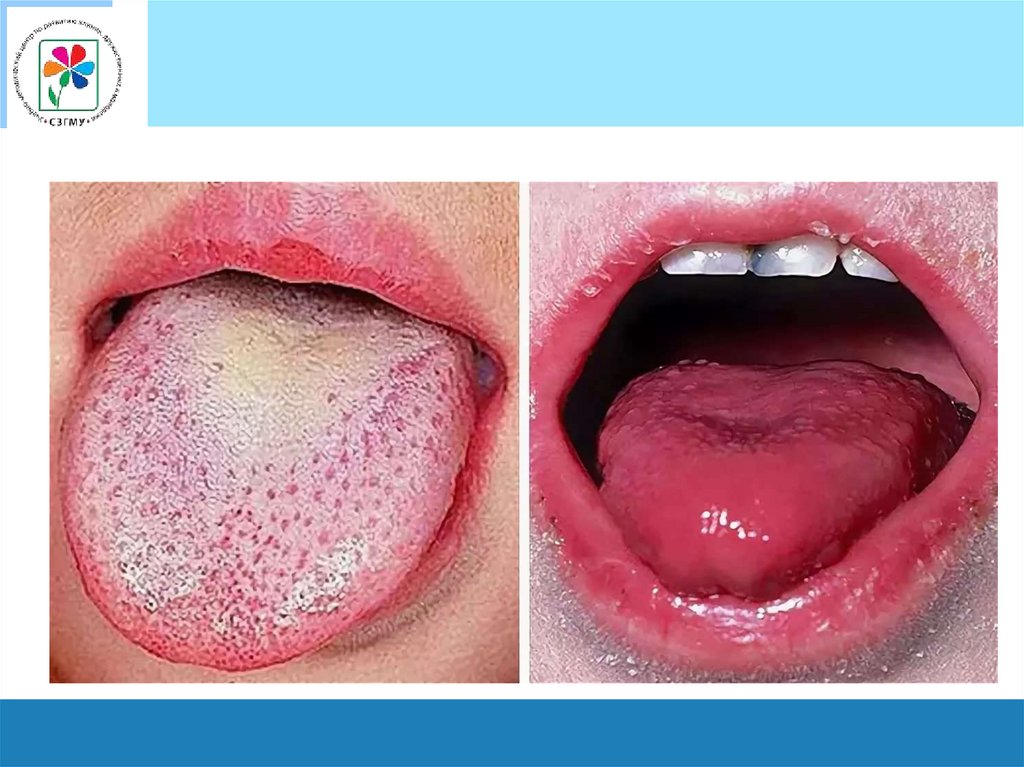
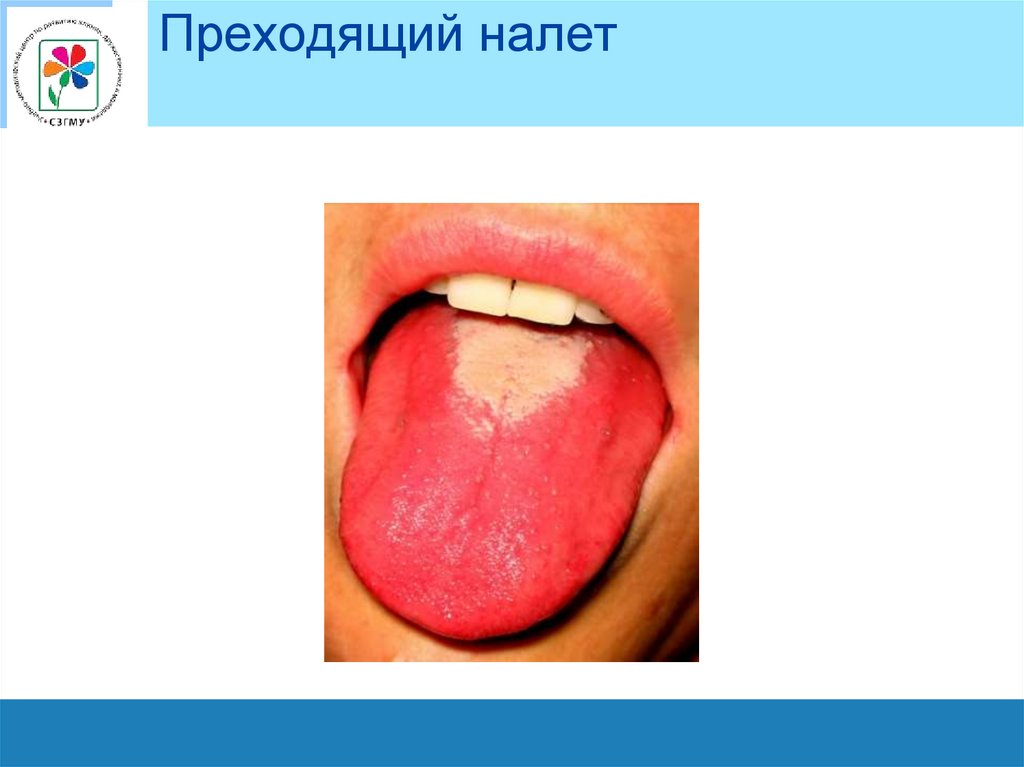
Язык при скарлатинеХарактерна определенная динамика изменений языка:
в 1-е сутки он густо обложен белым налетом,
со 2-х суток начинает очищаться
4-м суткам болезни становится полностью сосочковым
(ярко малиновый язык).
54.
55.
56.
57.
Преходящий налет58.
59.
60.
Клиника скарлатины• Изменения внутренних органов и систем в
остром периоде скарлатины, как правило,
выражены незначительно.
• Могут наблюдаться нарушения сердечнососудистой системы: приглушение тонов
сердца, тахикардия, небольшое повышение
артериального давления.
61.
Эволюция сыпи• Остается яркой 1-3 дня,
• Затем начинает бледнеть
• Исчезает к 8-10-му дню болезни
62.
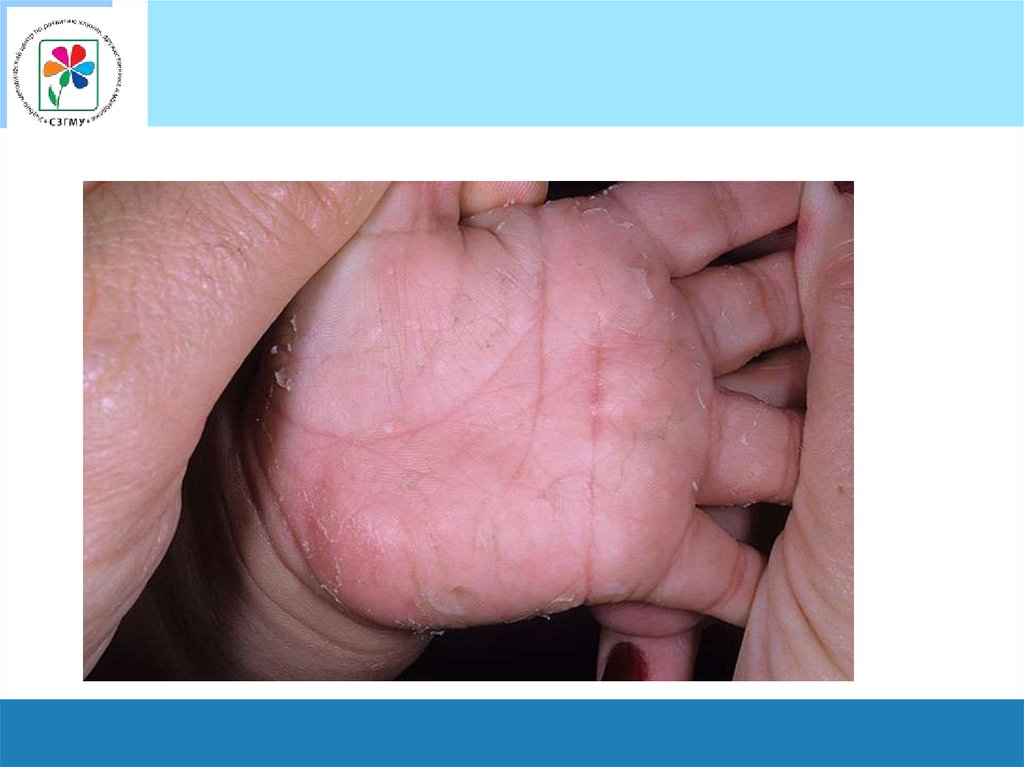
Период реконвалесценции• Начинается со 2-й недели и продолжается до
2 недель.
• Для него характерны изменения на коже в
виде пластинчатого шелушения на ладонях и
стопах, а в местах располагавшейся
милиарной сыпи – обильное отрубевидное
шелушение
63.
Эволюция сыпи• Шелушение начинается после побледнения
сыпи.
• Чем ярче была сыпь, тем оно отчетливее.
• На лице и шее шелушение обычно
отрубевидное, на туловище и конечностях –
пластинчатое.
• Крупнопластинчатое шелушение появляется
позднее и начинается от свободного края
ногтя, затем распространяется на концы
пальцев и дальше на ладонь и подошву.
64.
65.
66.
67.
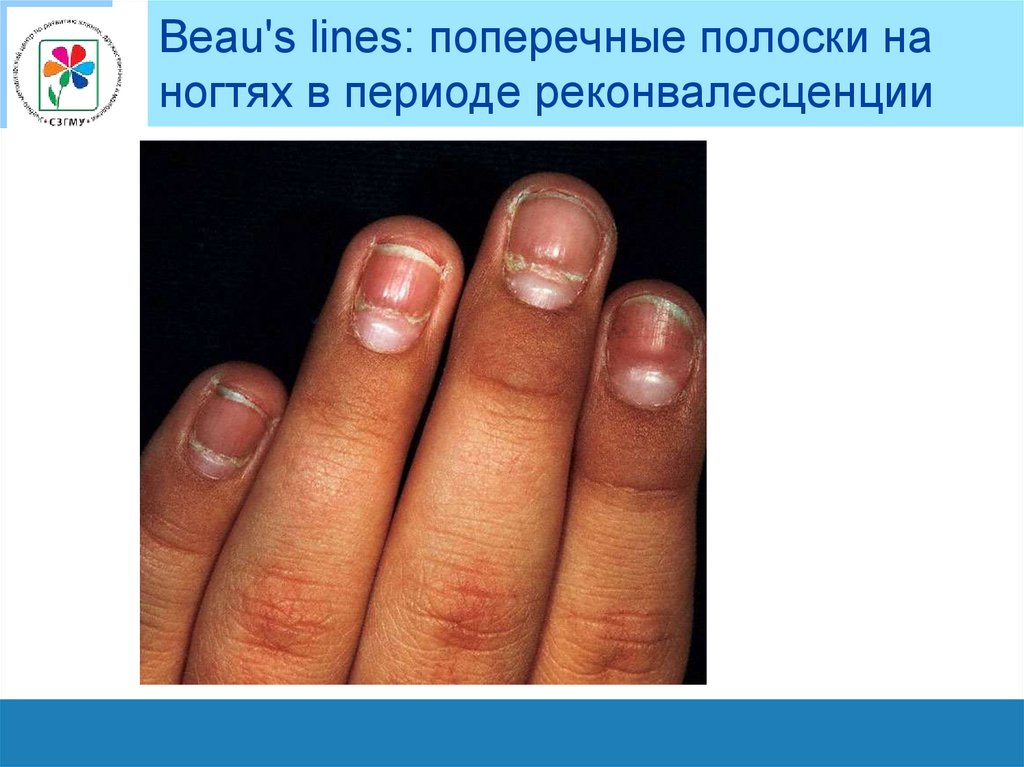
Beau's lines: поперечные полоски наногтях в периоде реконвалесценции
68.
Клиническая классификацияскарлатины
69.
Типичные формы• Типичные формы скарлатины характеризуются
наличием первичного очага в зеве и
классических признаков болезни.
• Формы, протекающие со специфическими для
скарлатины симптомами: интоксикацией,
тонзиллитом и характерной сыпью.
• Заболевание характеризуется четкой
цикличностью (4 периода болезни).
70.
Атипичные формы:• стертые (легчайшие) - со слабой и кратковременной
выраженностью клинических симптомов болезни, в т.ч.
с отсутствием сыпи, которые могут диагностироваться
только в очаге скарлатины;
• экстрафарингеальные - раневая, ожоговая,
послеродовая, при которой отсутствуют симптомы
ангины, но насыщеннее сыпь в месте входных ворот
инфекции;
• аггравированные (самые тяжелые) –
геморрагическая и гипертоксическая (с развитием
ДВС-синдрома и инфекционно-токсического шока).
71.
Классификация скарлатины• По тяжести:
– Легкая степень тяжести
– Средняя степень тяжести
– Тяжелая степень тяжести:
• токсическая
• септическая
• токсико-септическая
• Критерии тяжести:
– выраженность синдрома интоксикации
– выраженность синдрома поражения ротоглотки
– выраженность синдрома экзантемы.
72.
Токсическая формахарактеризуется:
• гипертермией 40° С и выше, многократной рвотой,
бредом, спутанностью сознания, судорогами,
менингеальными симптомами;
• яркой сыпью, нередко с геморрагиями;
• быстро нарастающими расстройствами со стороны
сердечно-сосудистой системы
• (изменения на ЭКГ, соответствует токсическому
миокардиту);
• возможным развитием симпатикопареза (резко падает
АД, сыпь цианотичная);
73.
Токсическая форма• С первых часов болезни возможно развитие
синдрома стрептококкового токсического шока
(при молниеносной гипертоксическеой форме)
при которой гибель больного может наступить
в течение нескольких часов или первых суток
на фоне развития ДВС-синдрома и ОПН.
74.
Септическая формахарактеризуется:
• резко выраженными воспалительными (гнойнонекротическими) изменениями, исходящими из
первичного очага,в виде глубоких некрозов в области
миндалин, дужек и основания язычка;
• регионарные лимфоузлы резко болезненны,
увеличены и уплотнены;
• возможно развитие некроза тканей, окружающих
шейные лимфоузлы (периаденита и аденофлегмоны),
а также этмоидита, отита, мастоидита, осмеомиелита.
75.
Токсико-септическая форма• При сочетании выраженных начальных
симптомов токсикоза и септических
проявлений форму скарлатины расценивают
как токсико-септическую.
76.
Классификация скарлатины• По течению (по характеру):
• Гладкое (без аллергических волн и
осложнений)
• Негладкое:
–
–
–
–
с осложнениями (аллергическими, гнойными)
с аллергическими волнами
с наслоением вторичной инфекции
с обострением хронических заболеваний.
77.
Осложнения• Ранние осложнения могут быть токсическими и
инфекционными (септическими).
– Причинами развития ранних осложнений являются
отсутствие антибактериальной терапии или неправильно
проводимое этиотропное лечение (несоответствующий
антибиотик, малая доза и нерегулярный прием препарата,
короткий курс и позднее начало терапии).
• Поздние осложнения скарлатины, преимущественно
инфекционно-аллергические,
– обусловлены специфической сенсибилизацией стрептококком;
но могут быть и септическими.
78.
Осложнения• Специфические осложнения скарлатины
подразделяют на:
– токсические
– инфекционные (септические)
– аллергические.
• По срокам возникновения:
– ранние (развиваются на 1-й нед. заболевания)
– поздние (возникают на 2-й нед. и позже).
79.
Осложнения• Токсические осложнения
– Синдром стрептококкового токсического шока, встречающийся
при токсической форме скарлатины.
• Септические осложнения:
– Ангина - в ранние сроки только некротическая, в поздние любого характера;
– Лимфаденит - в ранние сроки гнойный, в поздние - любого
характера.
– Частыми осложнениями являются отит, аденоидит,
паратонзиллярный абсцесс, синуит, мастоидит, бронхит,
пневмония; особенно тяжелыми - септицемия,
.
септикопиемия, менингит
80.
Осложнения• Аллергические осложнения скарлатины
–
–
–
–
инфекционно-аллергический миокардит,
постстрептококковый гломерулонефрит,
ОРЛ,
синовит.
81.
Тяжелое течение скарлатины«Валя, Валентина,
Что с тобой теперь?
Белая палата,
Крашеная дверь.
Тоньше паутины
Из-под кожи щек
Тлеет скарлатины
Смертный огонек»
Смерть пионерки (Э. Багрицкий, 1932)
82.
Диагностика скарлатины83.
Эпидемиологическая диагностика• Источником возбудителя является только человек с манифестной
формой стрептококковой инфекции (скарлатиной, ангиной,
назофарингитом и др.), а также бактерионосители.
• Больной заразен с начала заболевания. Длительность заразного
периода варьирует от нескольких дней до недель в зависимости
от качества проводимой антибактериальной терапии.
• Раннее применение пенициллина способствует быстрому
освобождению от стрептококка (на 7-10 день от начала
заболевания).
• Скарлатина – единственное инфекционное заболевание, которым
можно заразиться при непрямом контакте, например, при
общении с человеком, который до этого навещал больного
скарлатиной.
84.
Клиническая диагностика• Типичная клиническая картина
• Изменения других органов и систем в остром
периоде скарлатины, как правило, выражены
незначительно.
• Могут наблюдаться нарушения сердечнососудистой системы: приглушение тонов
сердца, тахикардия, небольшое повышение
артериального давления.
85.
Клинические критерии диагностикискарлатины
• Интоксикационный синдром
– Синдром интоксикации выражен ярко или
умеренно: головная боль, вялость,
снижение аппетита, рвота, возможны
мышечные боли, температура высокая,
волнообразная до 38,0-39,0°С и более,
наиболее высокая на 1-3 сутки.
86.
Клинические критерии диагностикискарлатины
• Синдром поражения ротоглотки
– Яркая разлитая гиперемия ротоглотки («пылающий
зев»), резко ограниченная в месте перехода
слизистой оболочки на твердое небо, точечная
энантема на мягком небе, развитие острого
тонзиллита - катарального, фолликулярного,
лакунарного или некротического.
87.
Клинические критерии диагностикискарлатины
• Синдром регионарного лимфаденита
– Проявляется преимущественным увеличением
переднешейных лимфоузлов.
88.
Клинические критерии диагностикискарлатины
• Синдром экзантемы
– мелкоточечные элементы сыпи на общем
гиперемированном фоне, появляющиеся в 1-2 сутки
заболевания,
– сгущение сыпи в виде темно-красных на кожных
складках в местах естественных сгибов,
– бледный носогубный треугольник (симптом
Филатова)
89.
Критерии лабораторногоподтверждения диагноза
• Клинический анализ крови в
остром периоде болезни
необходимо проводить всем
пациентам – лейкоцитоз,
нейтрофилез, увеличение СОЭ
указывают на бактериальную
этиологию инфекции;
• Бактериологический метод
имеет значение для
подтверждения диагноза при
выделении β-гемолитического
стрептококка в посевах слизи из
ротоглотки
90.
Критерии лабораторногоподтверждения диагноза
• Серологическая диагностика: определение титра антистрептолизина О (АСЛО), антистрептокиназы,
антидезоксирибонуклеазы В, антигиалуронидазы.
• Повышение содержания АСЛО свидетельствует о перенесенной
СГА-инфекции и не подходят для диагностики скарлатины в
острый период заболевания.
• Уровень АСЛО начинает расти в течение 1–3 нед после СГАинфекции, достигает пика к 3–5 нед, а затем возвращается к
неопределяемому уровню в пределах 6–12 мес,
91.
Критерии лабораторногоподтверждения диагноза
• Положительный тест может указывать на текущую
стрептококковую инфекцию, но не только что
возникшую (вызванную стрептококками групп A, C и
G), и может служить для диагностики осложнений
постстрептококковой инфекции.
• Нарастающие со временем титры антител более
достоверно указывают на инфекцию, чем однократно
измеренный уровень.
• Поэтому повторное определение рекомендуется
проводить через 10 дней после первоначального
теста.
92.
Примеры диагноза• Скарлатина, типичная, средней степени
тяжести, гладкое течение.
• Скарлатина, типичная, тяжелой степени
тяжести (септическая), негладкое течение.
Осложнение - аденофлегмона.
93.
Дифференциальная диагностика• Скарлатину дифференцируют с заболеваниями,
сопровождающимися скарлатиноподобной сыпью.
• Скарлатину следует отличать от
– псевдотуберкулеза (иерсиниоза),
– стафилококковых заболеваний со
скарлатиноподобным синдромом,
– кори,
– краснухи,
– токсико-аллергических состояний.
94.
Псевдотуберкулез• Общие симптомы для скарлатины и
псевдотуберкулеза:
– наличие точечной сыпи на коже;
– наличие «белого» дермографизма;
– появление «малинового» языка в разгар болезни;
– наличие лейкоцитоза с увеличением
палочкоядерных клеток, эозинофилии и
увеличенной СОЭ;
– появление шелушения кожи в периоде
реконвалесценции.
95.
Псевдотуберкулез96.
Псевдотуберкулез• Общее - скарлатиноподобная сыпь, лихорадка, гиперемия
ротоглотки
• Однако сыпь при псевдотуберкулезе
– часто бывает полиморфной,
– более крупной,
– она локализуется на кистях рук, стопах (симптом «носков и
перчаток»),
– а на лице распространяется и на носогубный треугольник
• Отсутствуют при скарлатине
– боли в области суставов, живота,
– дисфункция кишечника,
– гепатомегалия с нарушенными биохимическими показателями в виде
увеличения трансаминаз вплоть до появления желтухи.
97.
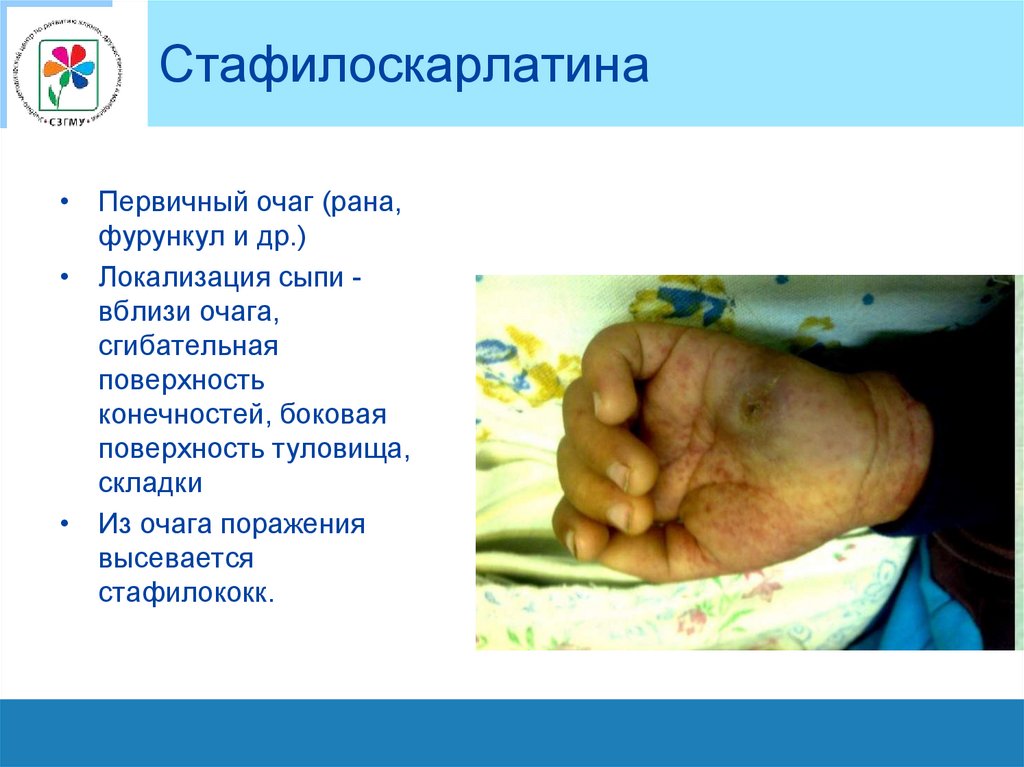
Стафилоскарлатина• Первичный очаг (рана,
фурункул и др.)
• Локализация сыпи вблизи очага,
сгибательная
поверхность
конечностей, боковая
поверхность туловища,
складки
• Из очага поражения
высевается
стафилококк.
98.
Краснуха• При скарлатине, в
отличие от краснухи,
– иная локализация
сыпи,
– отсутствие
изменений со
стороны затылочных
лимфатических
узлов,
– наличие изменений
в зеве.
99.
Корь• Скарлатину от кори отличают
– отсутствие катарального синдрома в виде кашля,
насморка, слезотечения,
– симптома Филатова-Коплика-Бельского,
– наличие ангины.
• Сыпь при кори
– носит пятнисто-папулезный характер,
– отмечается трехдневная этапность ее появления с
последующей пигментацией.
100.
Корь. Динамика высыпанияA - первый день высыпания, Б - второй день высыпания, В - третий день высыпания
101.
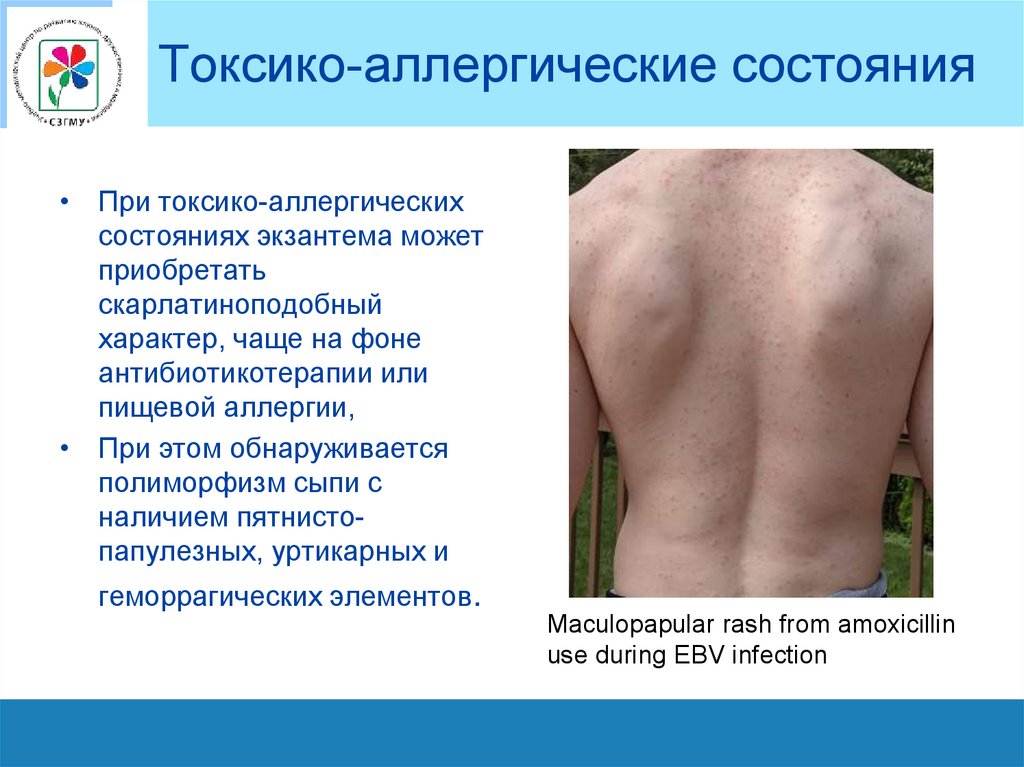
Токсико-аллергические состояния• При токсико-аллергических
состояниях экзантема может
приобретать
скарлатиноподобный
характер, чаще на фоне
антибиотикотерапии или
пищевой аллергии,
• При этом обнаруживается
полиморфизм сыпи с
наличием пятнистопапулезных, уртикарных и
геморрагических элементов.
Maculopapular rash from amoxicillin
use during EBV infection
102.
Экзантемы103.
Общие подходы к лечениюскарлатины
• Принципы лечения больных скарлатиной
предусматривают
– устранение интоксикационного и местного
синдромов;
– предупреждение развития осложнений со стороны
других органов и систем.
104.
Лечение скарлатины включает:• Мероприятия, направленные на
– эрадикацию возбудителя;
– дезинтоксикацию;
– десенсибилизацию организма.
• Лечение больных с диагнозом «Скарлатина»
– легкой степени тяжести осуществляется при
отсутствии противопоказаний – в амбулаторных
условиях,
– средней степени и тяжелой степени тяжести –
в условиях стационара.
105.
Показания для госпитализации:• Наличие модифицирующих факторов риска в
течении болезни:
–
–
–
–
ранний возраст ребенка;
пороки развития сердца и сосудов;
энцефалопатия;
иммунодефицитные состояния;
• Тяжелые формы болезни;
• Эпидемиологические показания – больные из
закрытых коллективов, общежитий.
106.
Методы лечения• Режим и диета
• Методы медикаментозного лечения:
–
–
–
–
средства этиотропной терапии;
патогенетическая терапия;
средства симптоматической терапии;
средства иммунотерапии и иммунокоррекции
• Методы немедикаментозного лечения:
–
–
–
–
физические методы снижения температуры;
санация ротоглотки;
аэрация помещения;
гигиенические мероприятия.
107.
Эрадикация возбудителя• Пенициллины (10 дней)
– Феноксиметилпенициллин
– Бензилпенициллин
– Амоксициллин+(клавулановая кислота)
• Макролиды
– Эритромицин
– Азитромицин (5 дней)
– Кларитромицин
108.
Эрадикация возбудителя• Цефалоспорины 3-го поколения
– Цефотаксим
– Цефтриаксон
• Цефалоспорины 1-го поколения
– Цефазолин
109.
Десенсибилизацияи дезинтоксикация
• Производные пиперазина
– Цетиризин
• Другие антигистаминные средства системного
действия
– Лоратадин
• Растворы электролитов
110.
Местные антисептики для леченияангины
• Гексорал
111.
Требования к режиму труда, отдыха,лечения или реабилитации
• Сроки ограничения (домашний режим до 10 дней);
• Порядок снятия ограничений – выписка при клиниколабораторном выздоровлении;
• Рекомендации для пациента:
– мед. отвод от профилактических прививок
на 1 месяц,
– витаминотерапия,
– рациональное питание с набором легкоусвояемых,
но привычных и любимых блюд, обязательны
фрукты, овощи.
112.
Требования к уходу за пациентоми вспомогательным процедурам
• Изоляция пациента, масочный режим.
• Постельный режим в течение периода
лихорадки.
• Индивидуальные и одноразовые средства по
уходу.
• Гигиеническая обработка слизистой глотки
пациента не менее 3-х раз в день.
113.
Исходы• Антитоксический иммунитет после скарлатины
стойкий, повторные случаи заболевания
отмечаются у 4-6% детей.
• Причина: эритрогенные токсины трех типов
А, В, С
114.
Карантинные мероприятия• Больных скарлатиной изолируют дома или в
стационаре на 10 дней, считая от начала
болезни.
• Для детей, посещающих дошкольные
учреждения и первые два класса школы,
устанавливают дополнительный карантин на
12 дней после окончания срока изоляции.
115.
• Эти же сроки изоляции (22 дня) предписываются и длябольных ангиной из скарлатинозного очага.
• Для детей, контактировавших с больными
скарлатиной, и детей, не перенесших ранее этого
заболевания, устанавливают карантин на 7 дней со
дня разобщения с больным.
• В течение этого срока они находятся под медицинским
наблюдением.
• Дезинфекцию в очаге не производят.
116.
• 6.3.2. Выписка больного скарлатиной изстационара осуществляется после
клинического выздоровления, но не ранее 10
дней от начала заболевания.
• 6.3.3. Дети, посещающие дошкольные
образовательные организации и первые 2
класса общеобразовательной организации,
переболевшие скарлатиной, допускаются в эти
организации через 12 дней после клинического
выздоровления.
117.
• 6.3.7. За лицами, переболевшими скарлатиной иангиной, устанавливается диспансерное наблюдение в
течение одного месяца после выписки из стационара.
• Через 7 - 10 дней проводится клиническое
обследование и контрольные анализы мочи и крови,
по показаниям - электрокардиограмма.
• Обследование повторяется через 3 недели, при
отсутствии отклонений от нормы переболевшие лица
снимаются с диспансерного учета. При наличии
патологии, в зависимости от ее характера,
переболевший направляется под наблюдение
специалиста (ревматолога, нефролога и других).



































































































 Медицина
Медицина








