Похожие презентации:
Алгоритм проведения профилактических онкологических осмотров по выявлению предопухолевых и опухолевых заболеваний
1.
Алгоритм проведения профилактических онкологических осмотров по выявлению предопухолевых иопухолевых заболеваний
ПOO — это комплекс медицинских мероприятий, проводимых с целью выявления предраковых заболеваний, а
также раннего выявления рака любых локализаций, дальнейшего проведения мероприятий по:
углубленному обследованию лиц 1a клинической группы; выделению групп онкологического риска;
составлению
плана лечебных мероприятий
по группе
облигатного предрака и группе факультативного предрака;
корректировке мероприятий просветительной работы с населением по имдивидуальной защите от злокачественных
новообразований.
2.
Формы и методы раннего вьывления злокачественных новообразований включают в себя следующее:1) диспансерные медицинские осмотры на основании постановления Минпстерства здравоохранения
Республики Беларусь от 12.08.2016 N 96 «Об утверждении Инструкции о порядке проведения диспансеризации»;
2) медицинские осмотры отдельных групп населения (перед приемом граждан на работу, отдельных групп
граждан по профессии, учащихся, призывников и т.д.);
3) профилактические осмотры, проводимые на предприятиях;
4) профилактические осмотры в смотровом кабинете поликлиники;
5) параллельные онкоосмотры в кабинете врача-специалиста;
6) целевые профилактические осмотры: диспансерное наблюдение и углубленное систематическое
обследование лиц, включенных в группы повышенного риска заболевания злокачественными новообразованиями,
проведение специальных акций среди определенной части населения с целью выявления рака молочной железы у
женщин, рака предстательной железы у мужчин, рака кожи, гинекологические обследования и т.д.;
7) осуществление соответствующих скрининговых программ: флюорография, маммографию, цитологическое
исследование выделений из цервикального канала шейки матки, молекулярно-биологические исследования, т.е.
использование молекулярных маркеров ранних стадий канцерогенеза.
3.
Параллельные профилактические осмотры - осмотры пациентов, не прошедших ранеедиспансерный осмотр, но впервые обратившихся в учреждение здравоохранения в данном году по
любому поводу, к любому специалисту.
В работе по проведению ПOO в обязательном порядке должны быть использованы следующие
методы исследований:
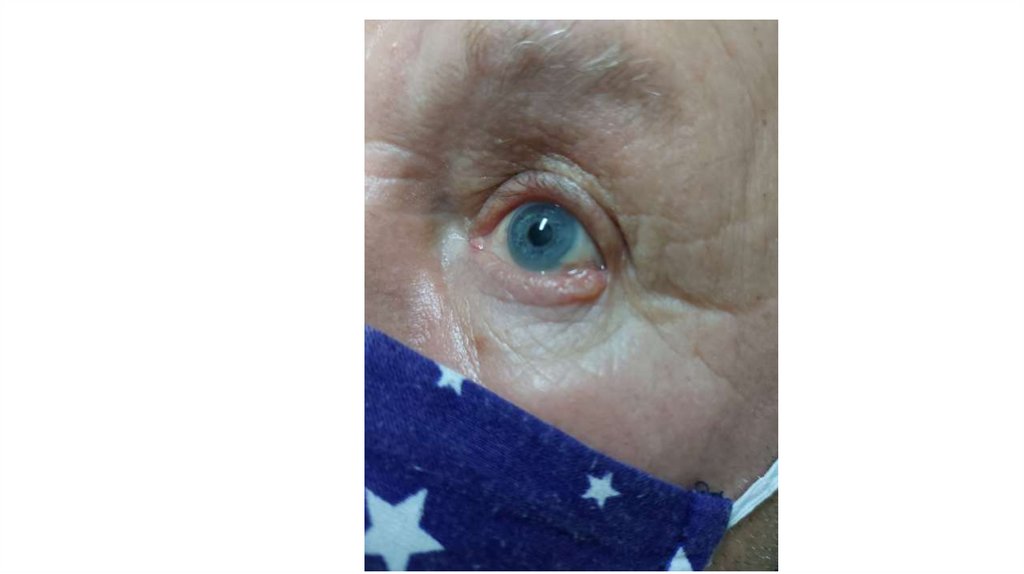
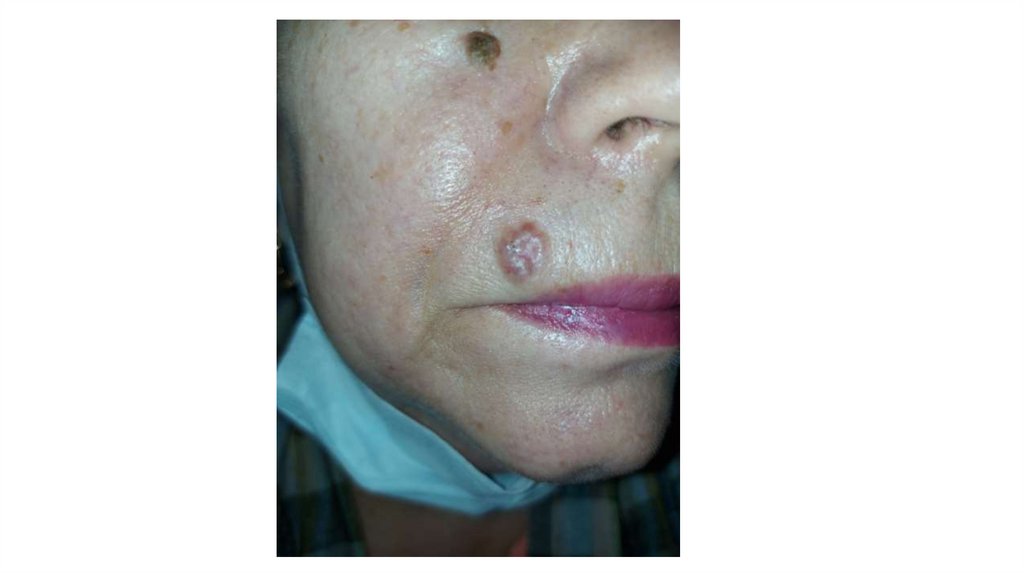
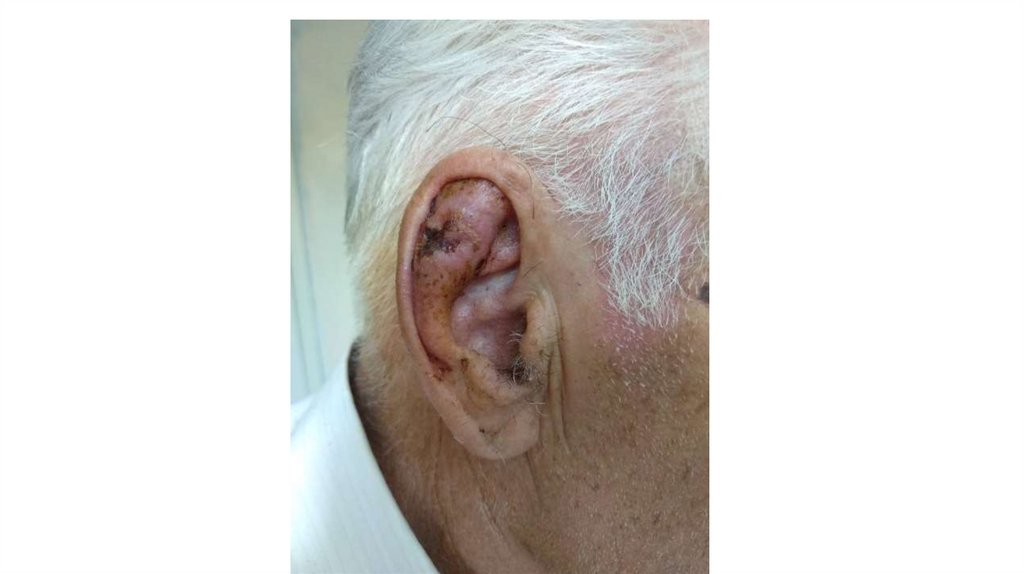
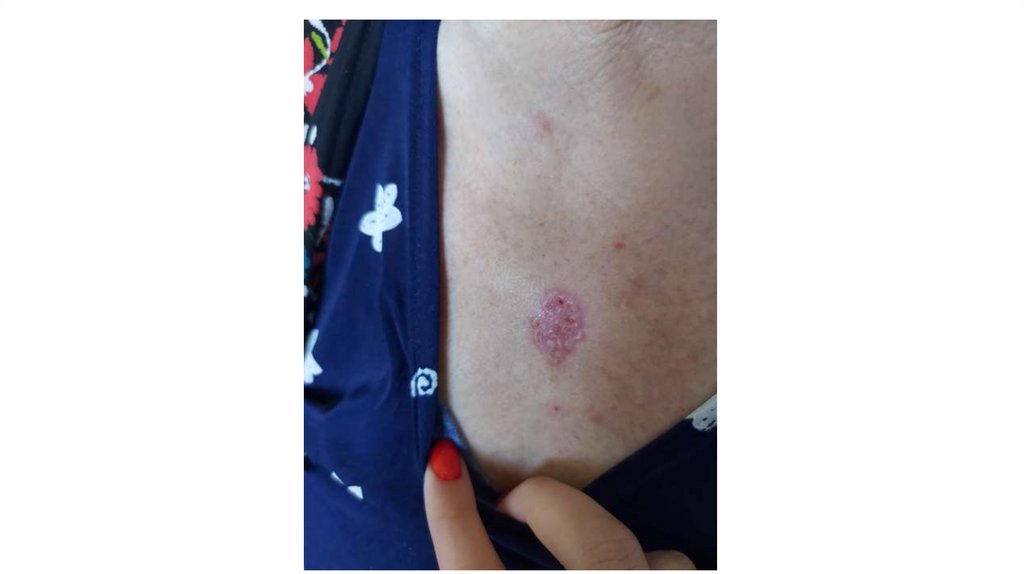
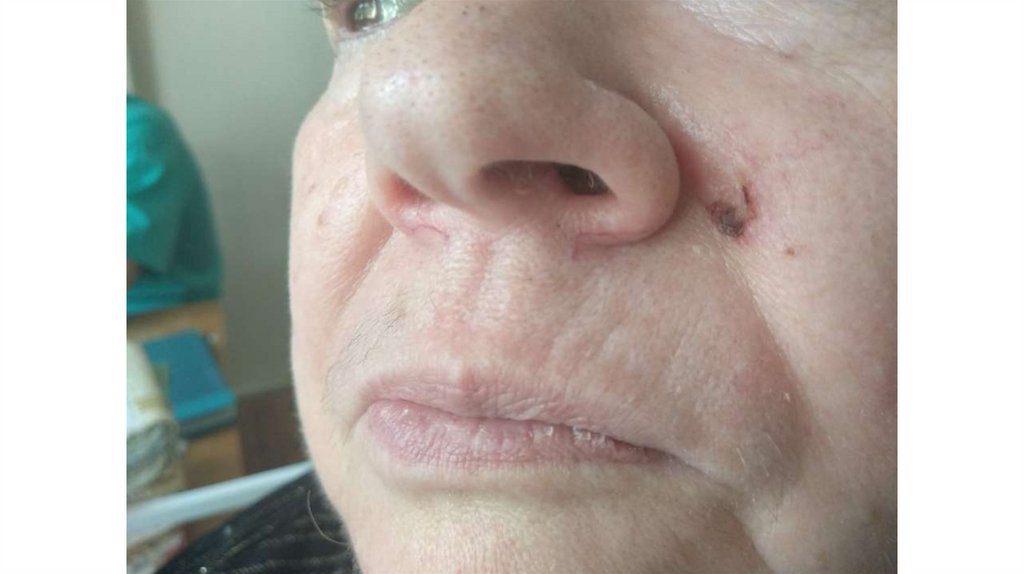
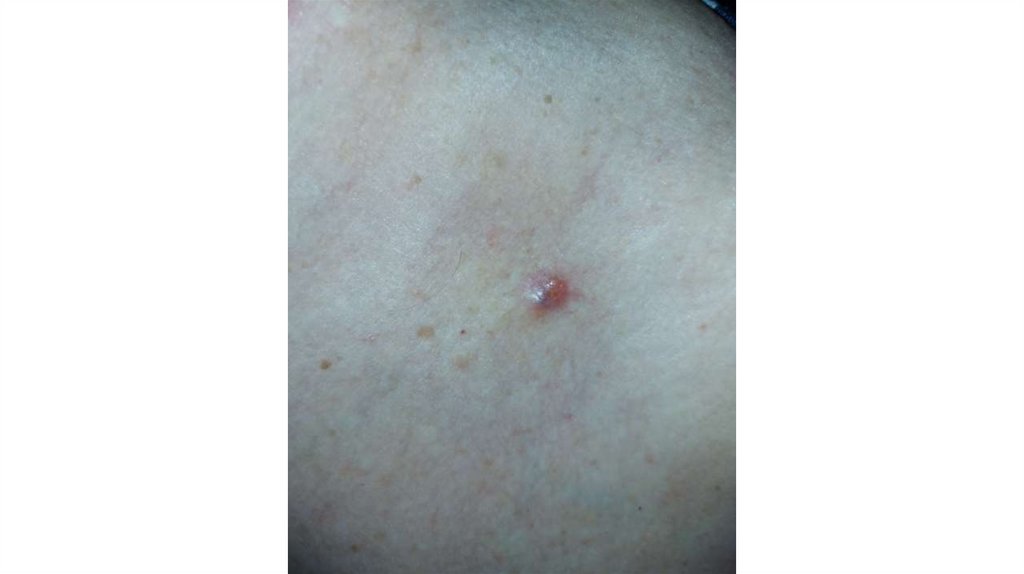
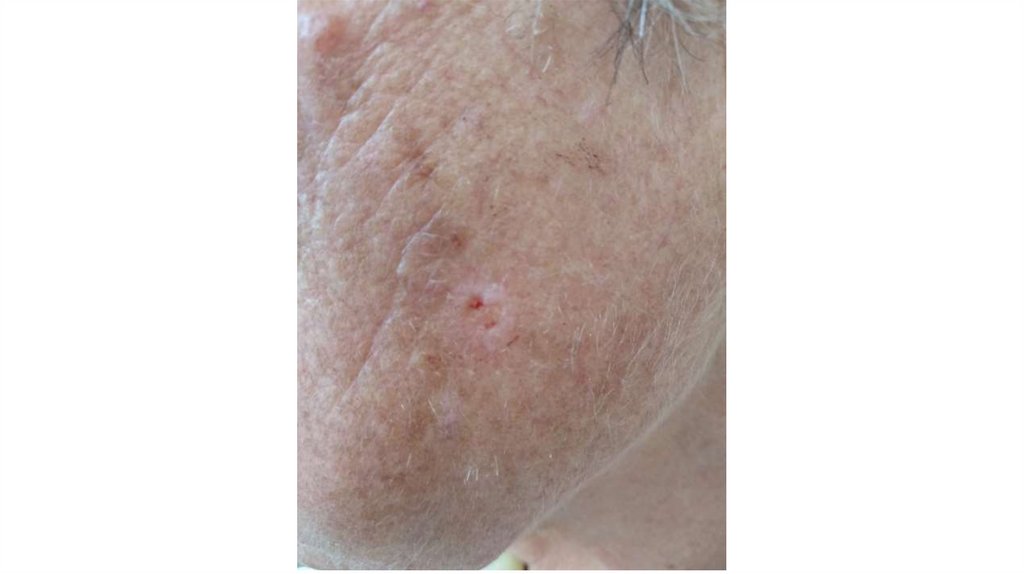
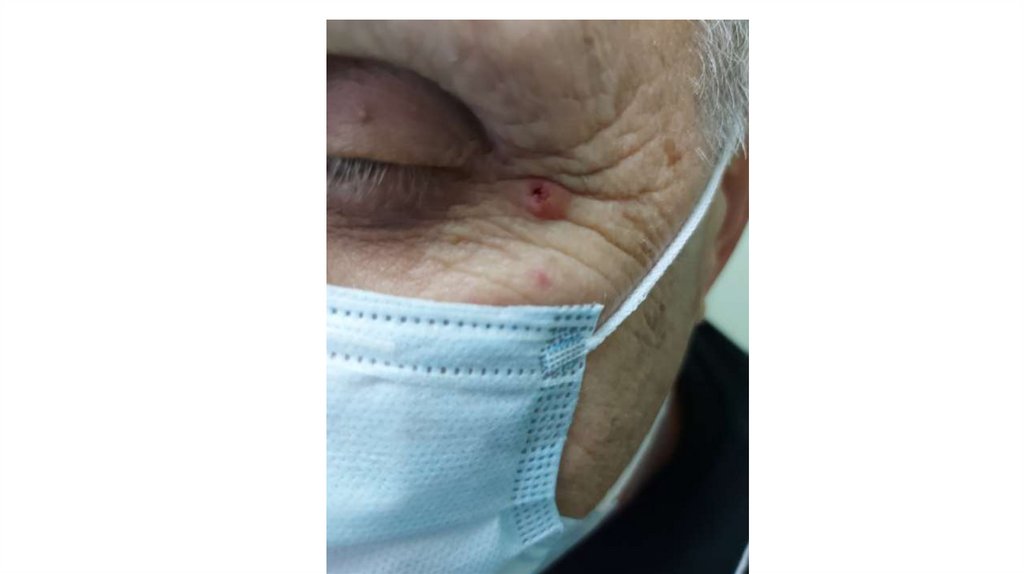
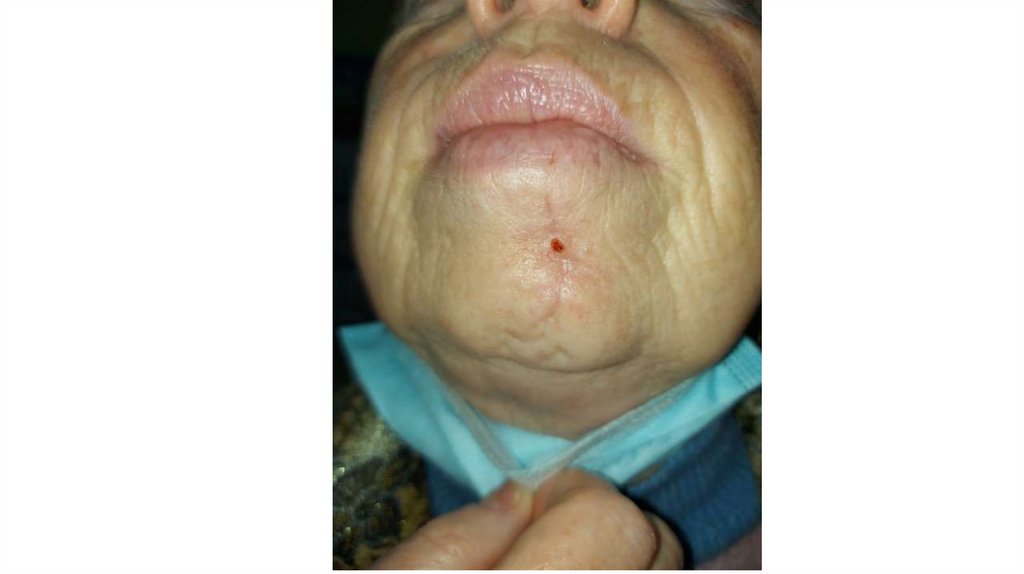
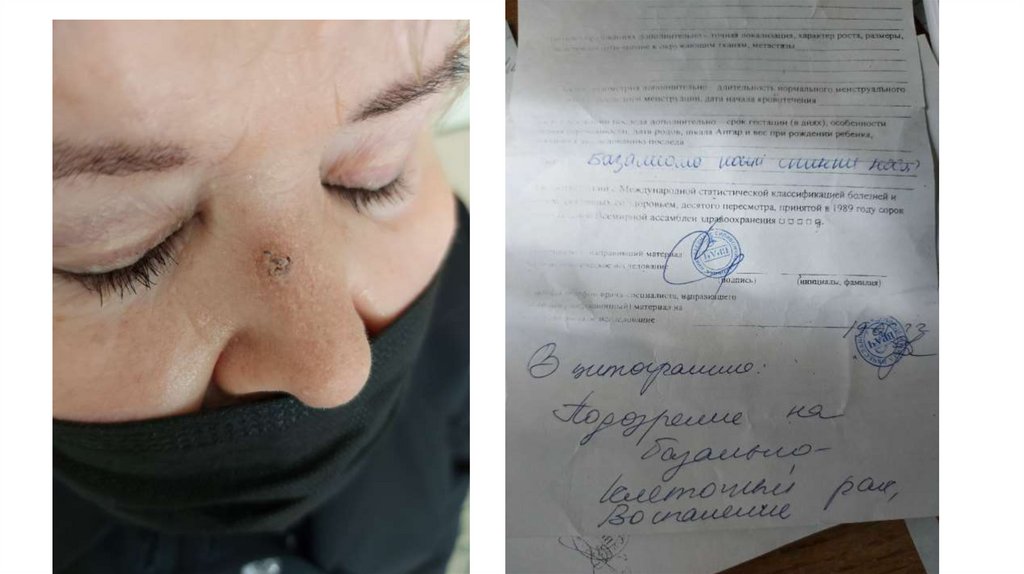
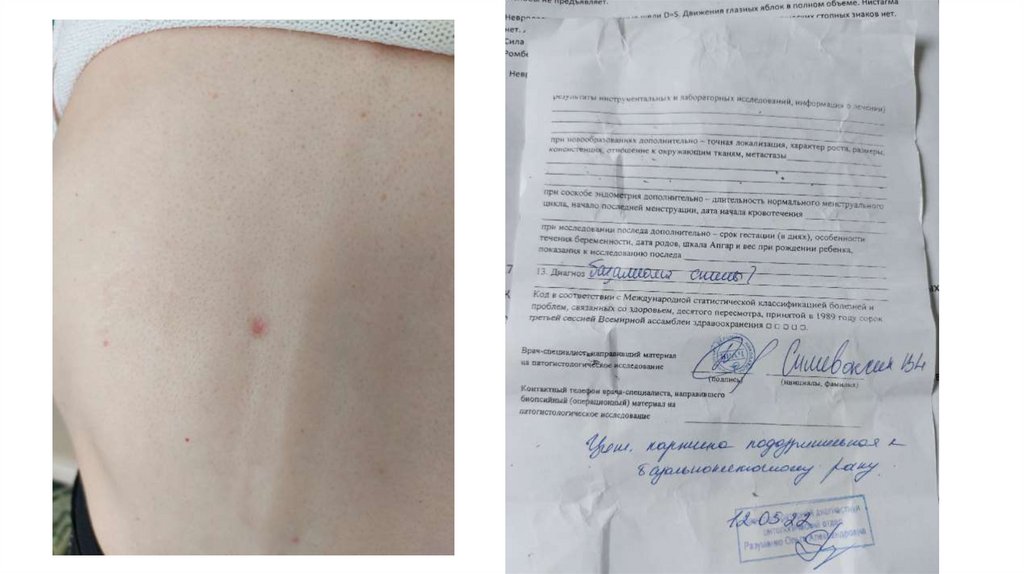
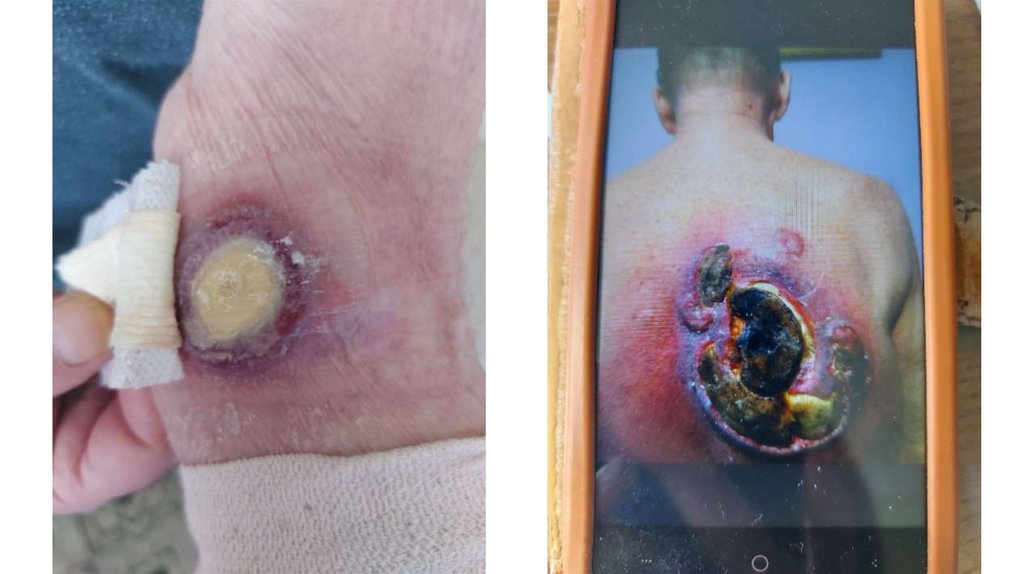
а) осмотр кожи и видимых слизистых оболочек;
б) осмотр молочных желез;
в) флюро- или рентгенография органов дыхания;
г) цитологическое исследование для выявления предопухолевых заболеваний рака шейки и тела
матки;
д) пальцевое исследование прямой кишки;
е) анализ кала на скрытую кровь.
4.
Для отбора лиц, нуждающихся в углубленном медицинском обследовании (далее-УМО), могутприменяться другие методы исследования в амбулаторных условиях.
В случае необходимости обследования должно быть проведено в стационарных условиях и
завершено в течении 10 дней.
Сведения о результатах обследования вносятся в медицинскую карту амбулаторного пациента,
фиксируются в листах учета профилактических онкологических осмотров для контроля явки.
5.
Визуальные локализации злокачественных новообразований----------------------------------------------------------+----------¦
Локализации
¦ Код диагноза ¦
¦
¦ по МКБ-10
¦
+---------------------------------------------------------+---------------+
¦Губа
¦С00
¦
+---------------------------------------------------------+---------------+
¦Язык (спинка, боковая, нижняя поверхность, передние 2/3) ¦С02.0 - С02.3 ¦
+---------------------------------------------------------+---------------+
¦Десна
¦С03
¦
+---------------------------------------------------------+---------------+
¦Дно полости рта
¦С04
¦
+---------------------------------------------------------+---------------+
¦Небо
¦С05
¦
+---------------------------------------------------------+---------------+
¦Другие отделы рта
¦С06
¦
+---------------------------------------------------------+---------------+
¦Миндалина
¦С09
¦
+---------------------------------------------------------+---------------+
¦Ротоглотка
¦С10
¦
+---------------------------------------------------------+---------------+
¦Прямая кишка
¦С20
¦
+---------------------------------------------------------+---------------+
¦Анус и анальный канал
¦С21
¦
+---------------------------------------------------------+---------------+
¦Полость носа
¦С30.0
¦
+---------------------------------------------------------+---------------+
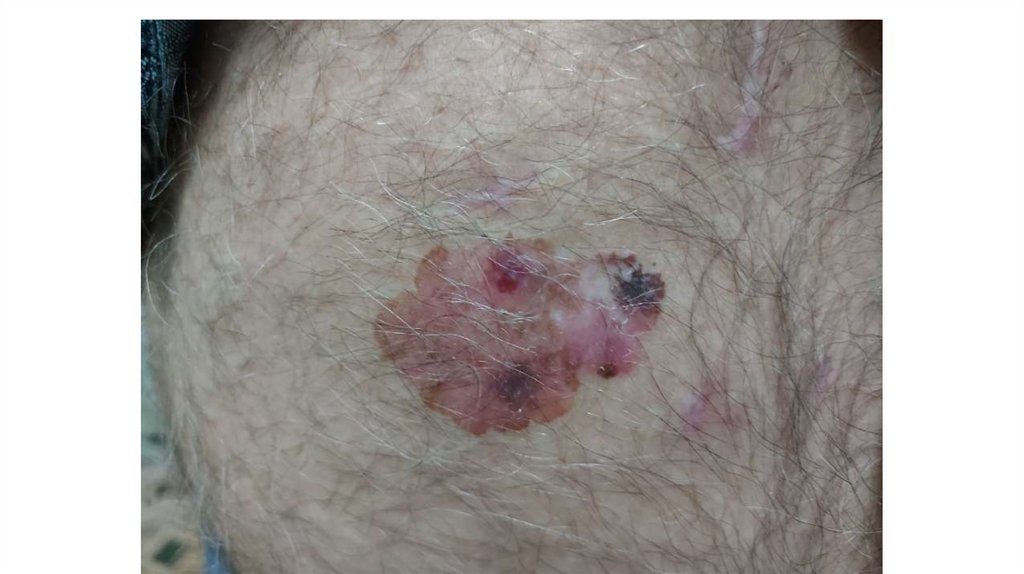
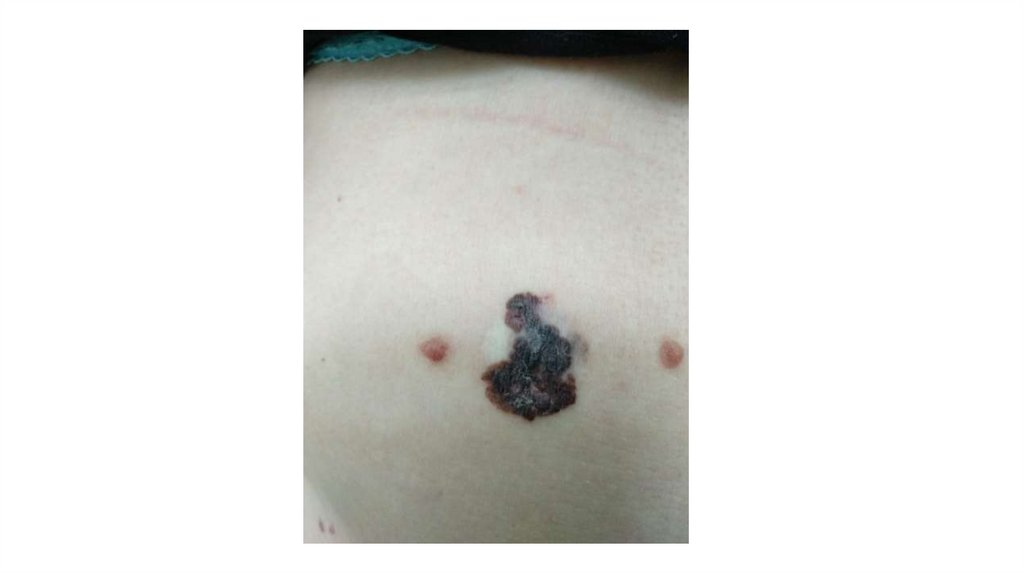
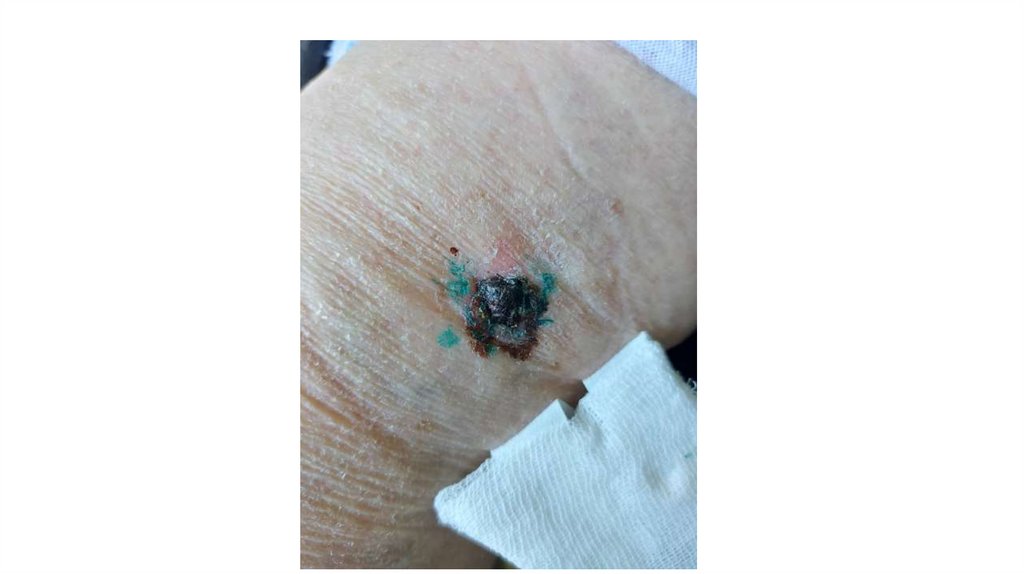
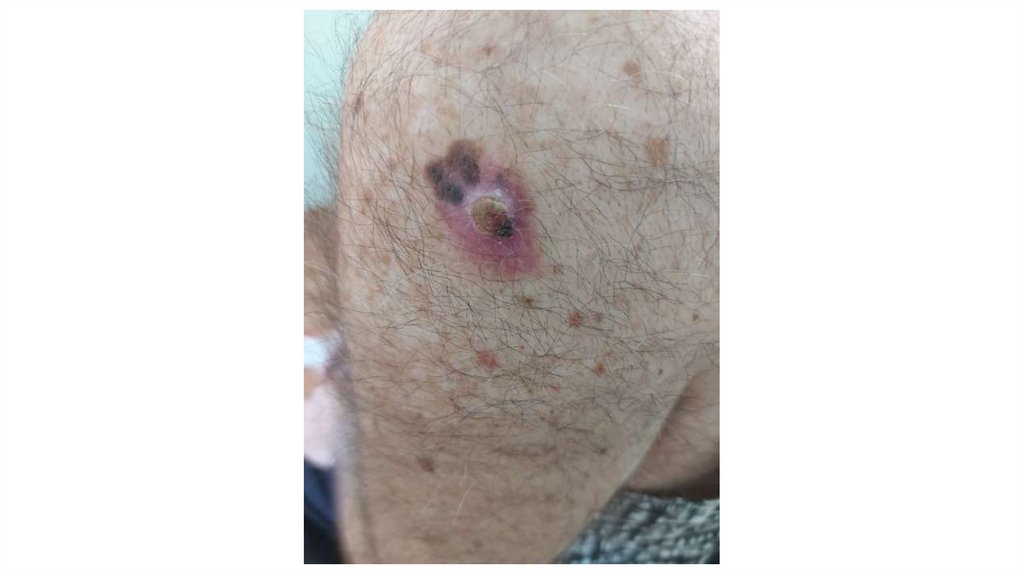
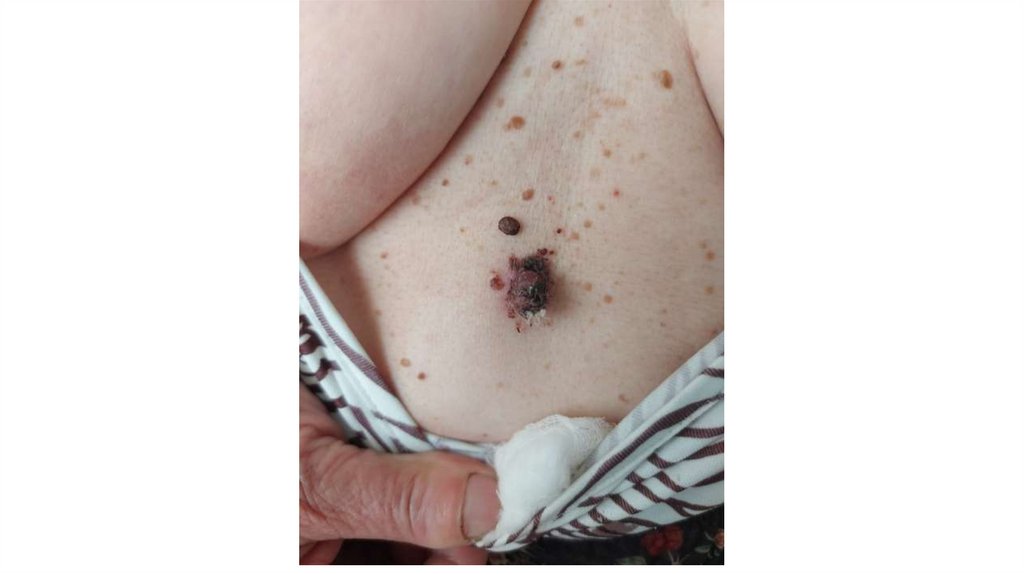
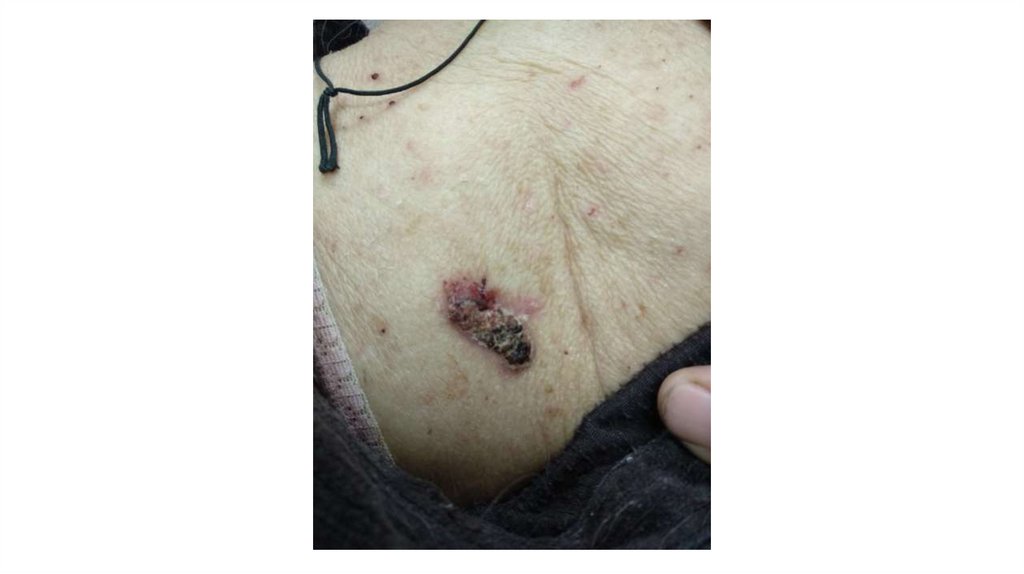
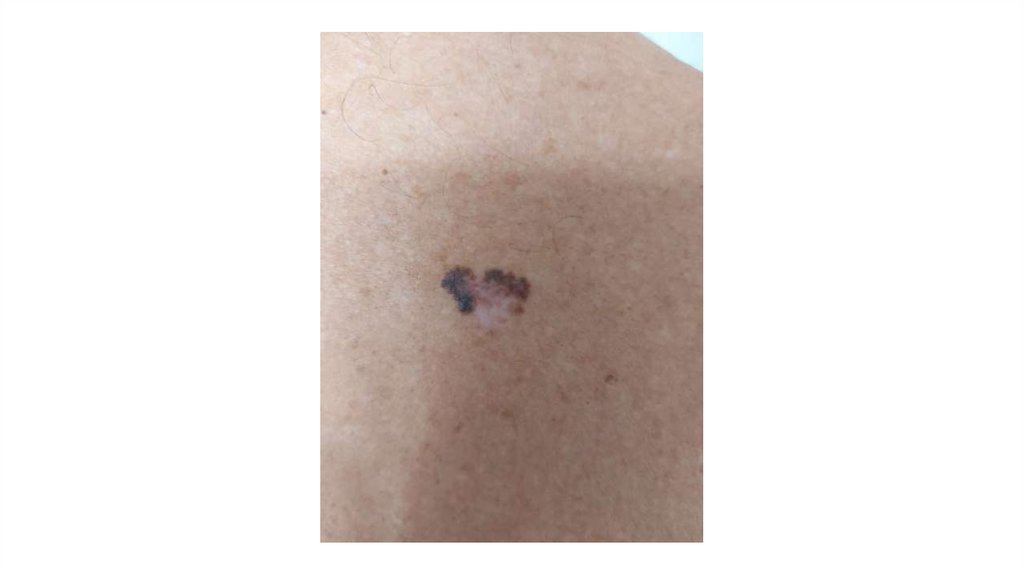
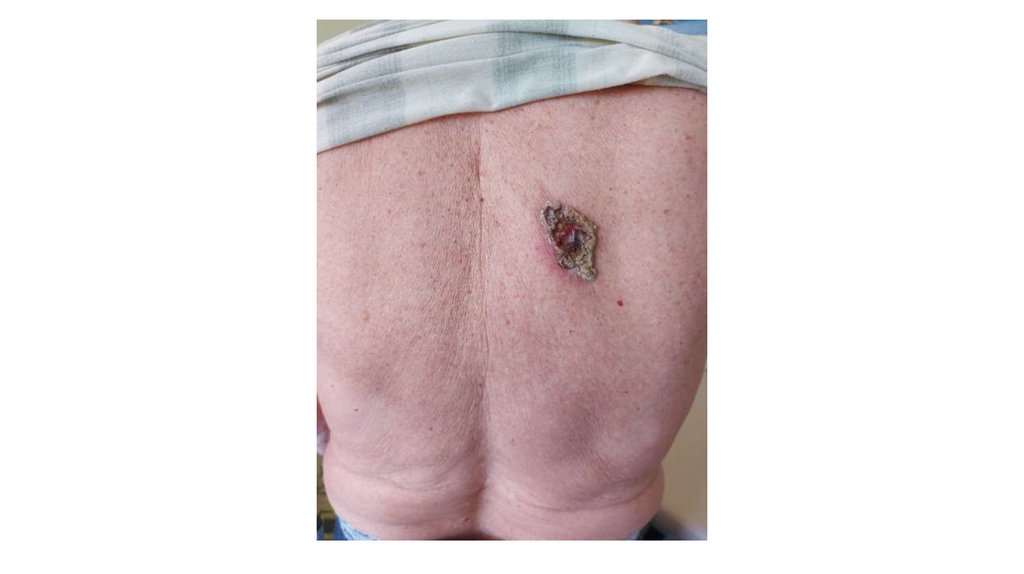
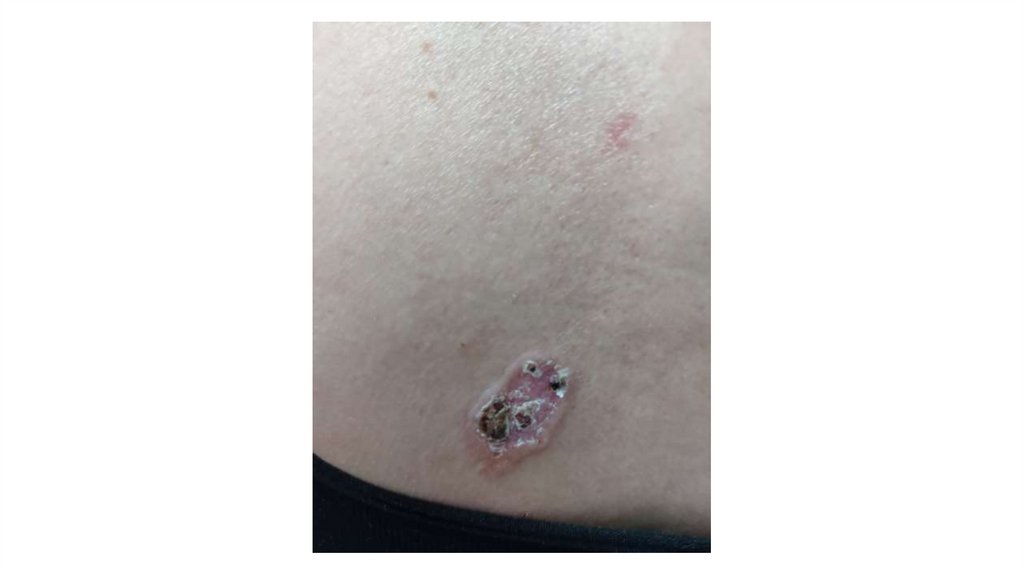
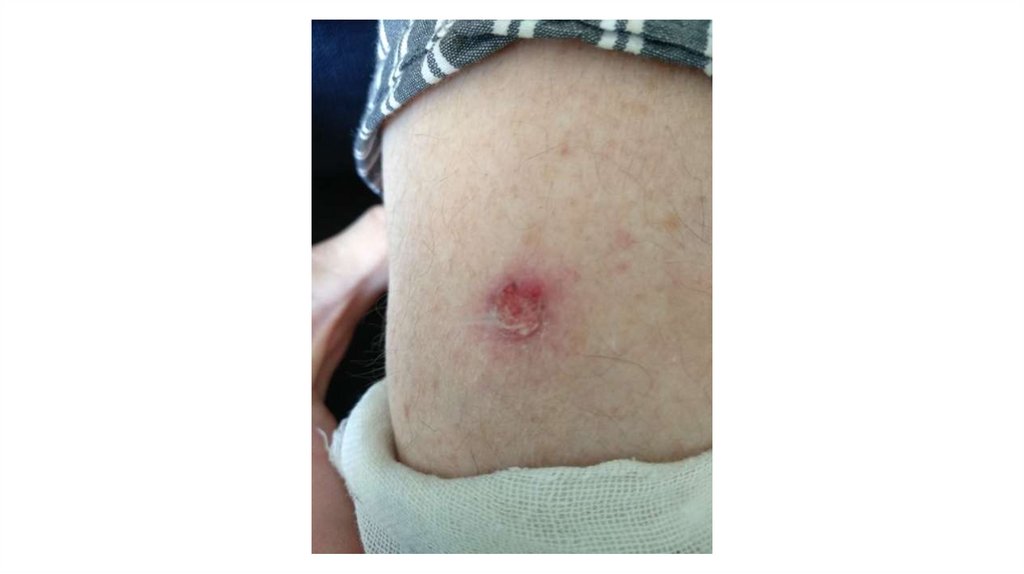
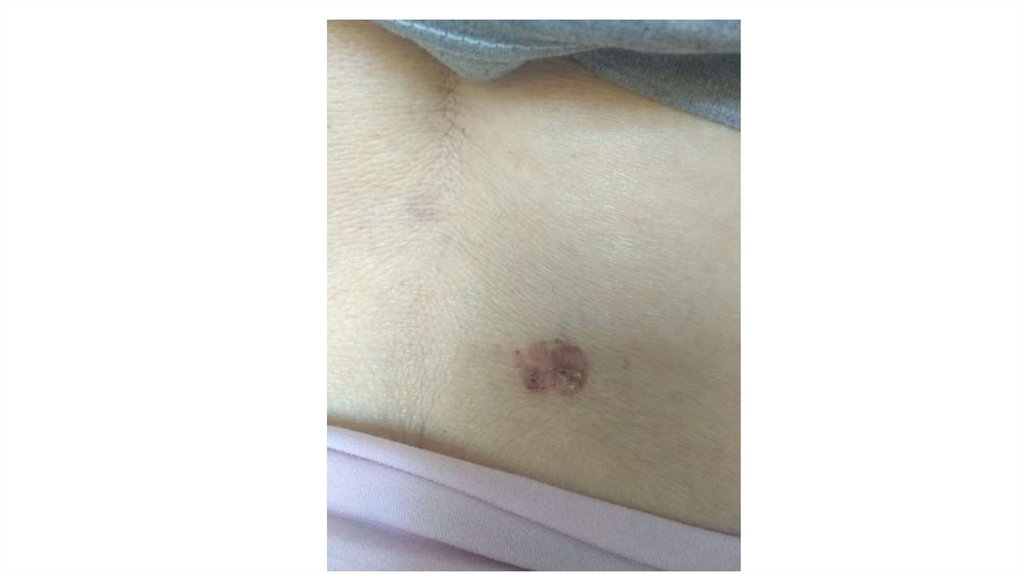
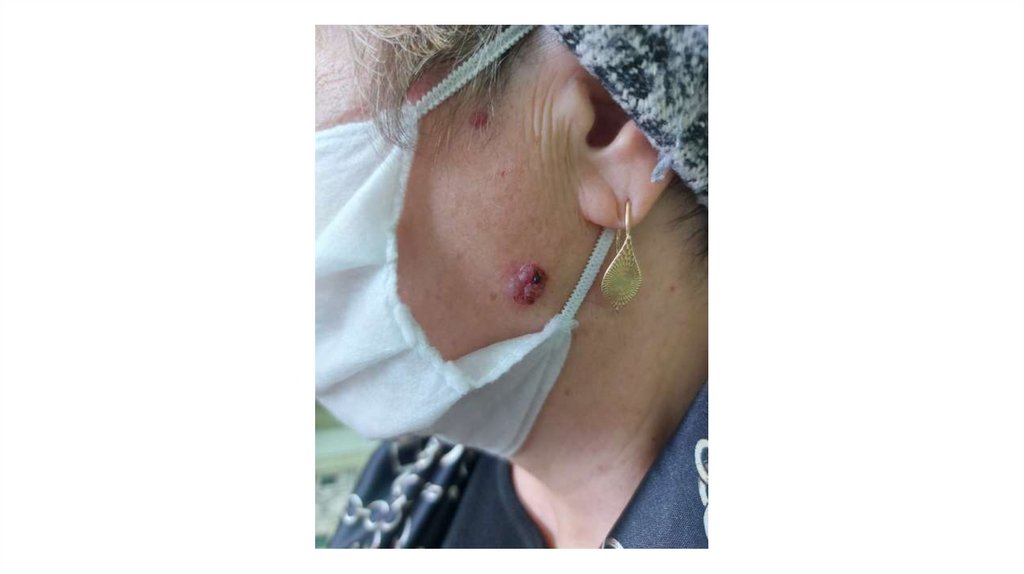
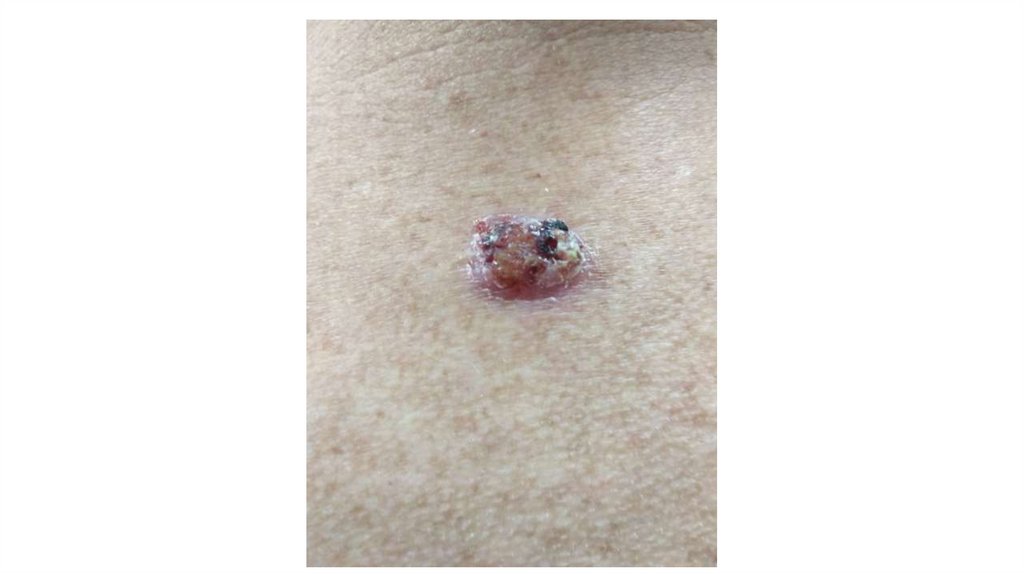
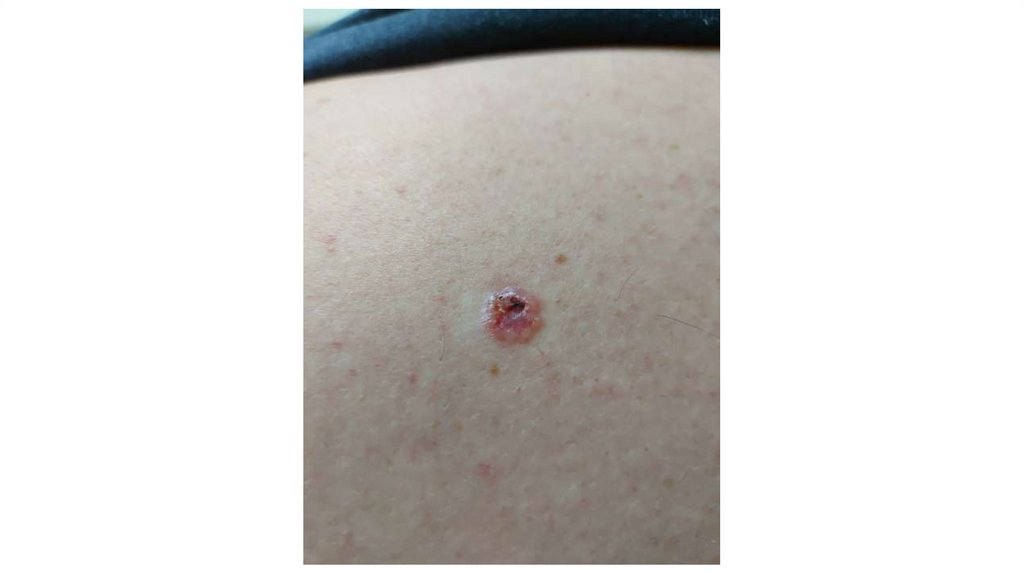
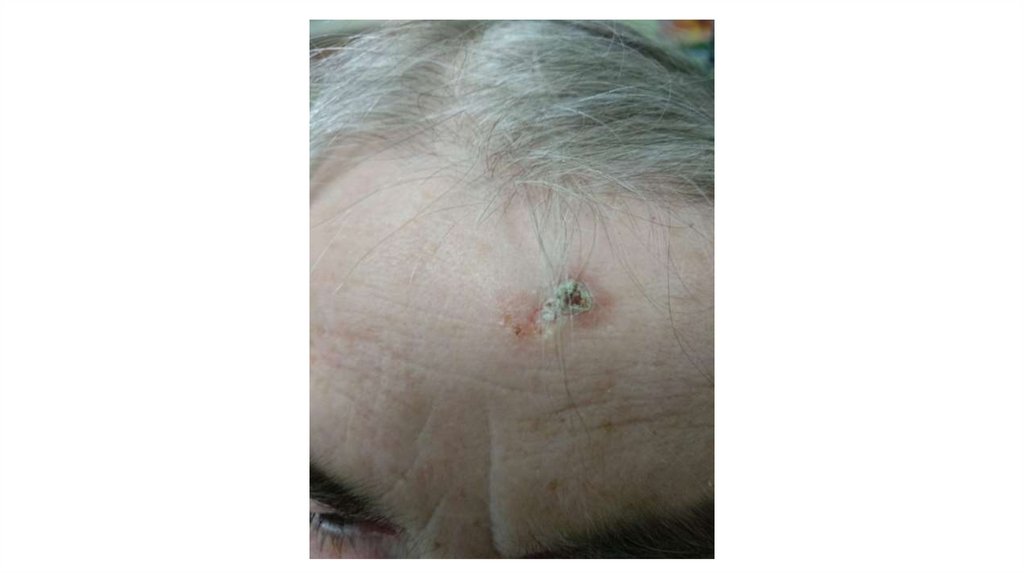
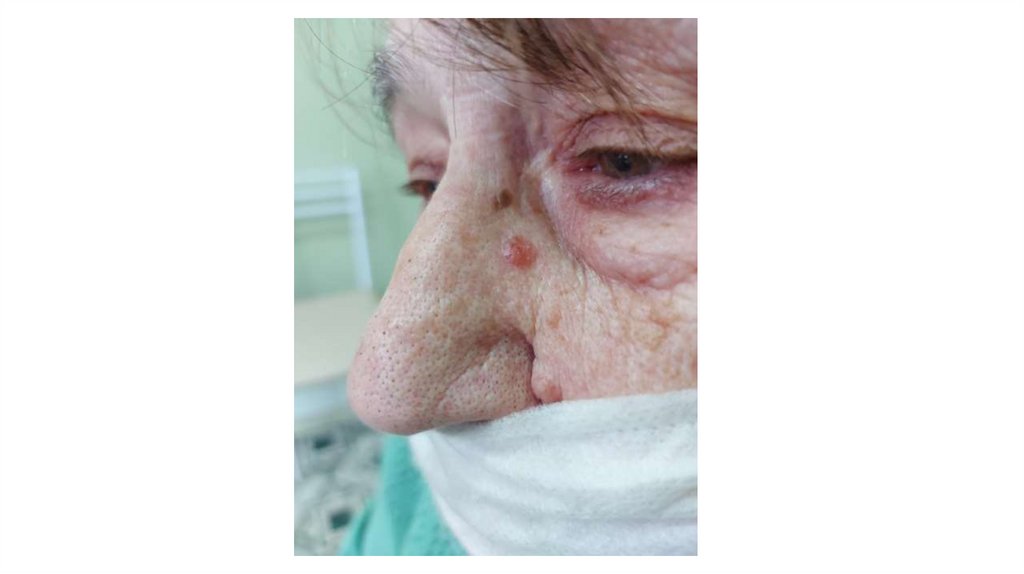
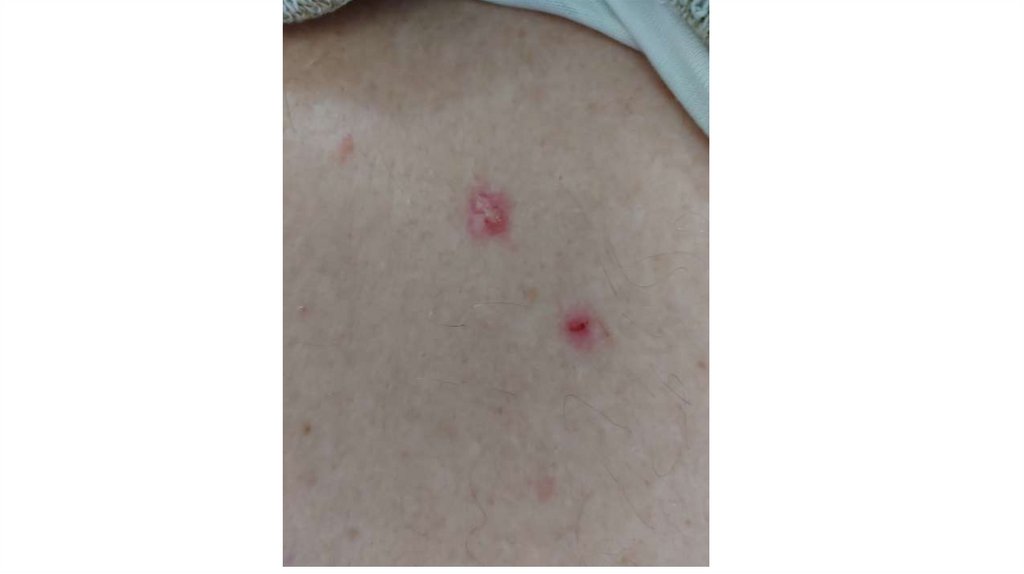
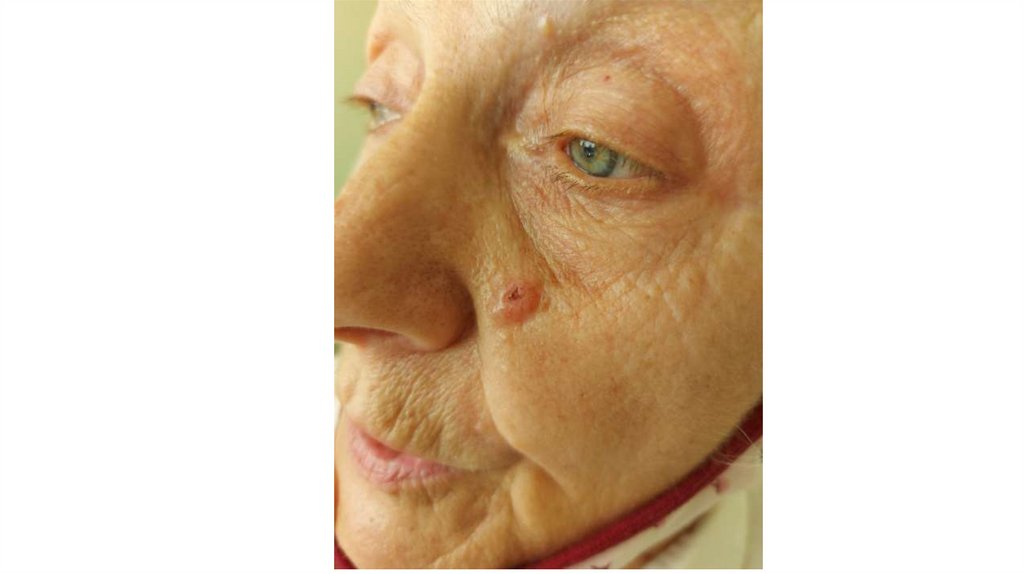
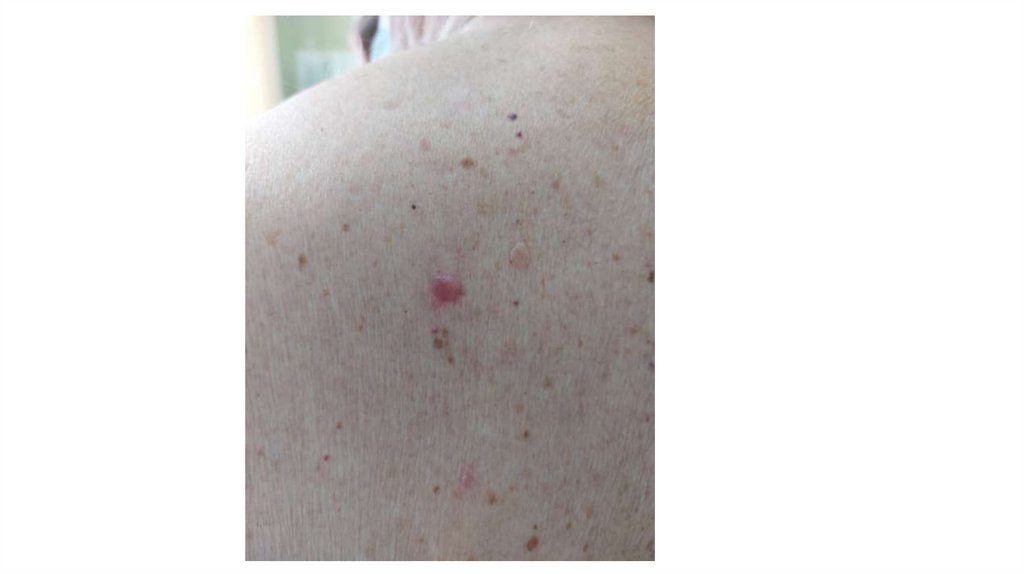
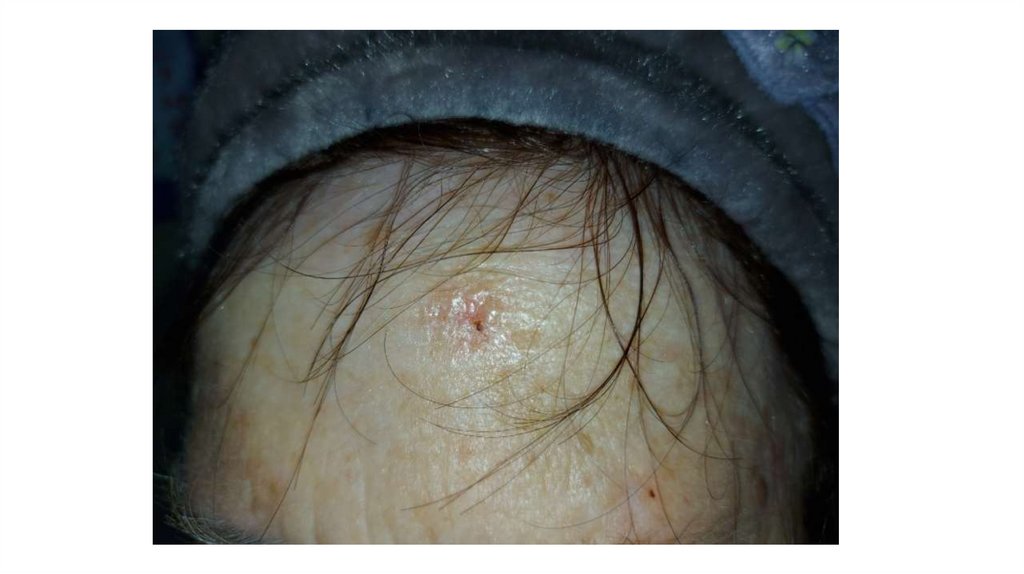
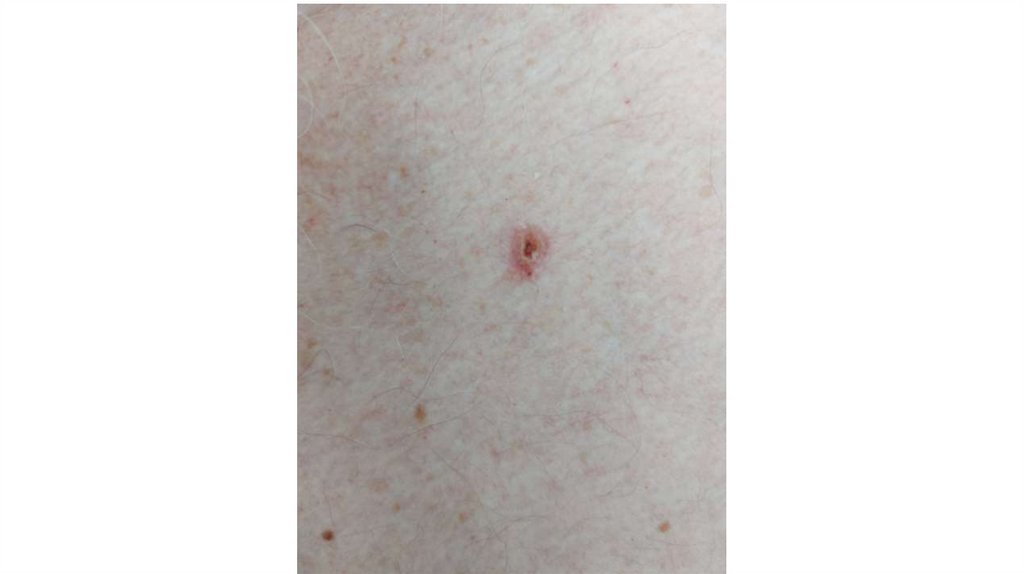
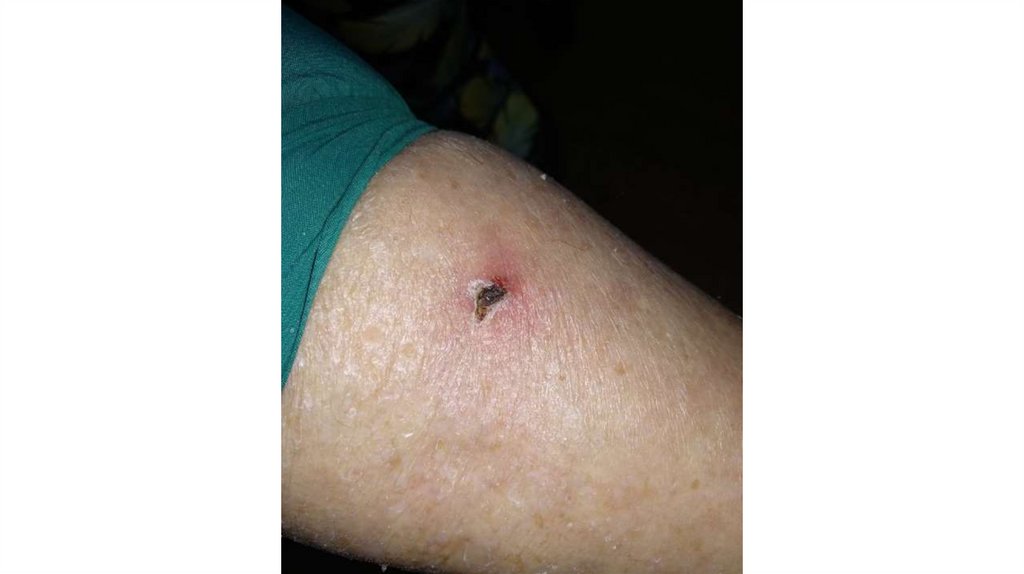
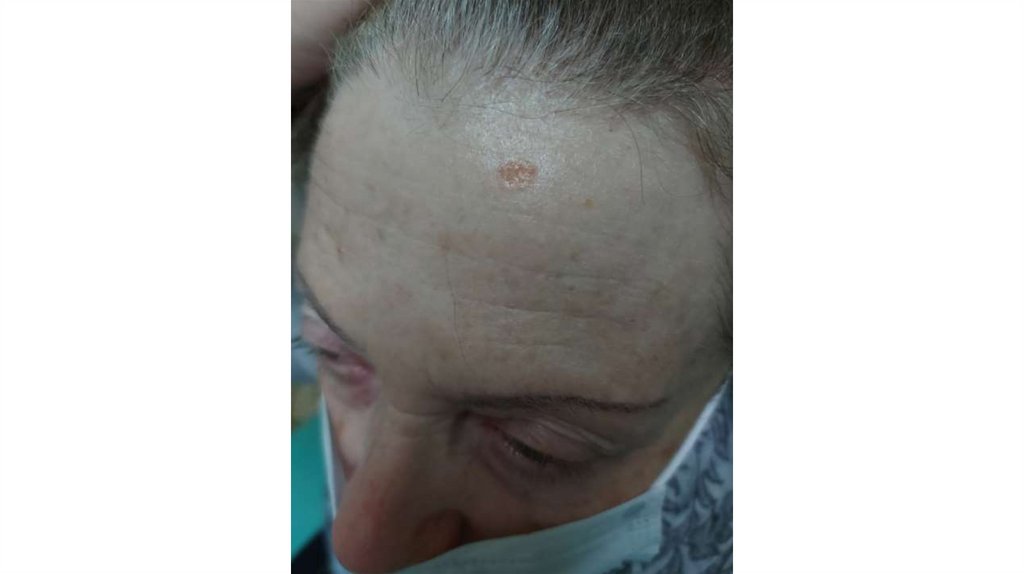
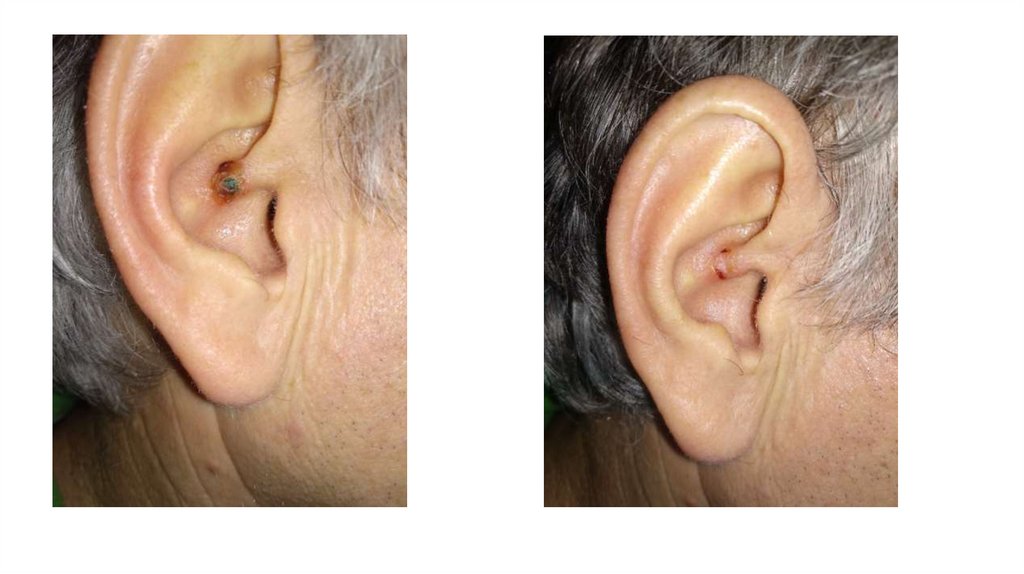
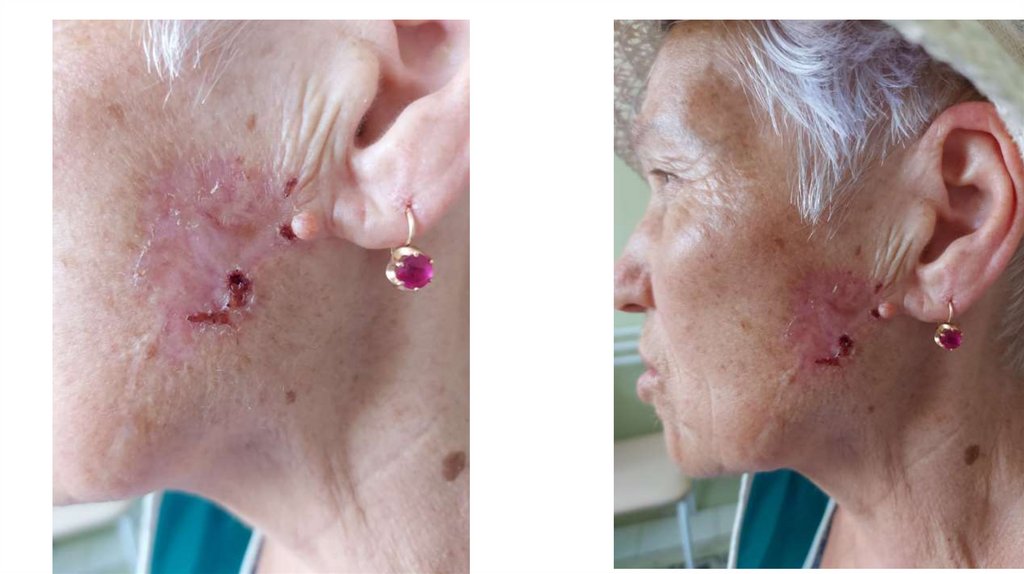
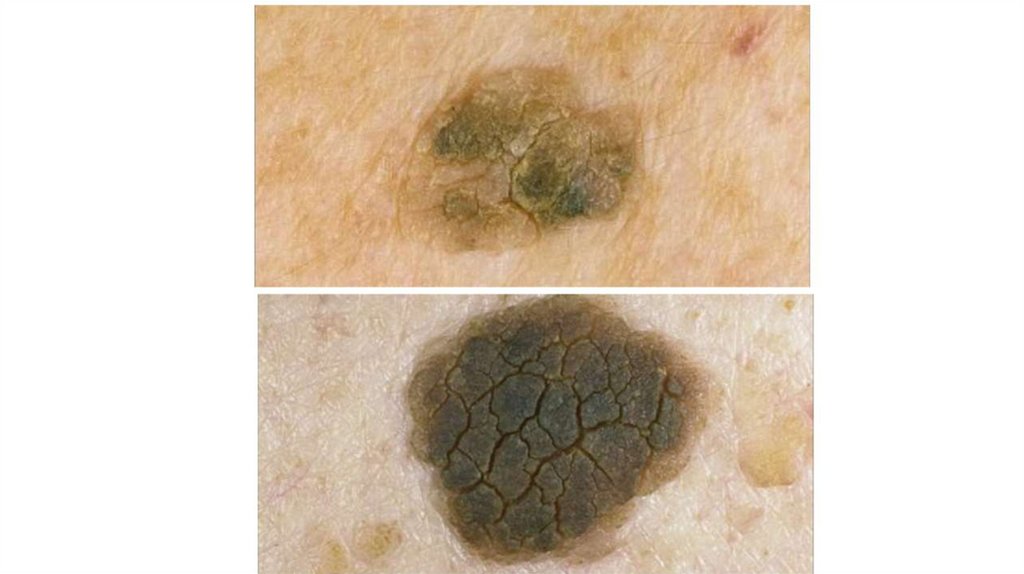
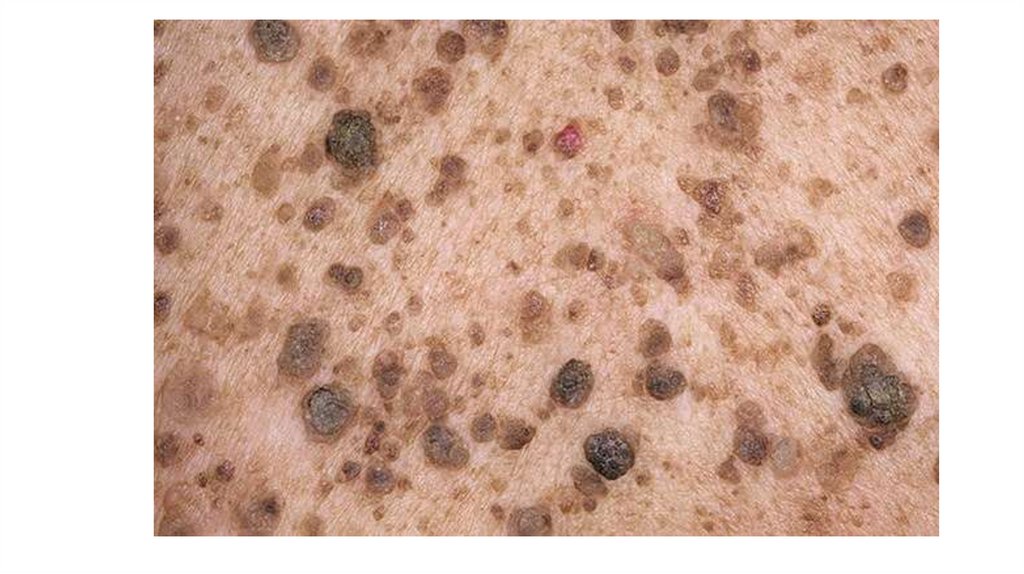
¦Меланома кожи
¦С43
¦
+---------------------------------------------------------+---------------+
¦Другие новообразования кожи
¦С44
¦
+---------------------------------------------------------+---------------+
¦Молочная железа
¦С50
¦
+---------------------------------------------------------+---------------+
¦Вульва
¦С51
¦
+---------------------------------------------------------+---------------+
¦Влагалище
¦С52
¦
+---------------------------------------------------------+---------------+
¦Шейка матки
¦С53
¦
+---------------------------------------------------------+---------------+
¦Половой член
¦С60
¦
+---------------------------------------------------------+---------------+
¦Яичко
¦С62
¦
+---------------------------------------------------------+---------------+
¦Глаз
¦С69
¦
+---------------------------------------------------------+---------------+
¦Щитовидная железа
¦С73
¦
¦---------------------------------------------------------+----------------
6.
АЛГОРИТМ ПЕРВИЧНОГО ОНКОЛОГИЧЕСКОГО OCMOTPA НАДОВРАЧЕБНОМ ЭТАПЕ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ.
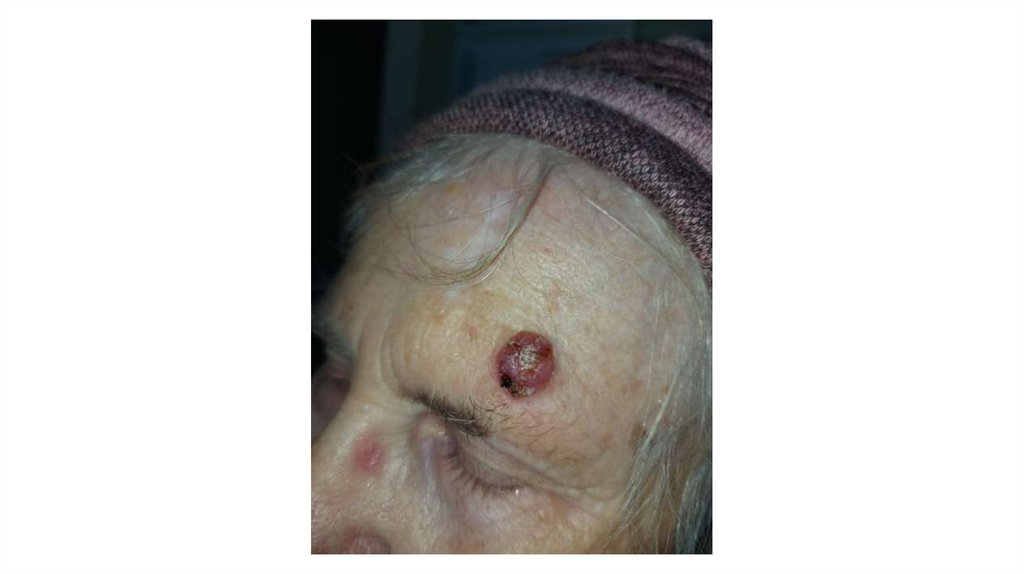
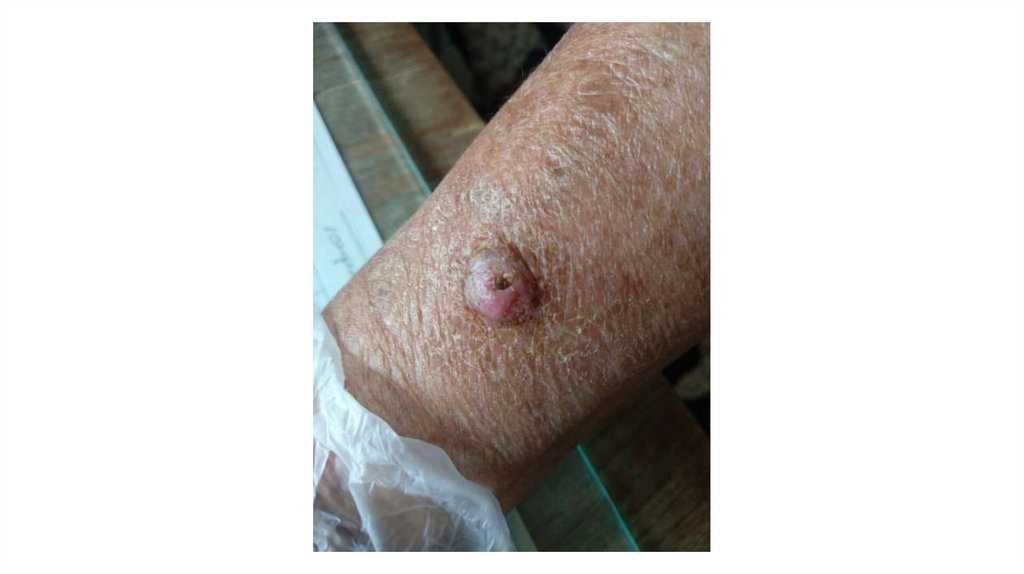
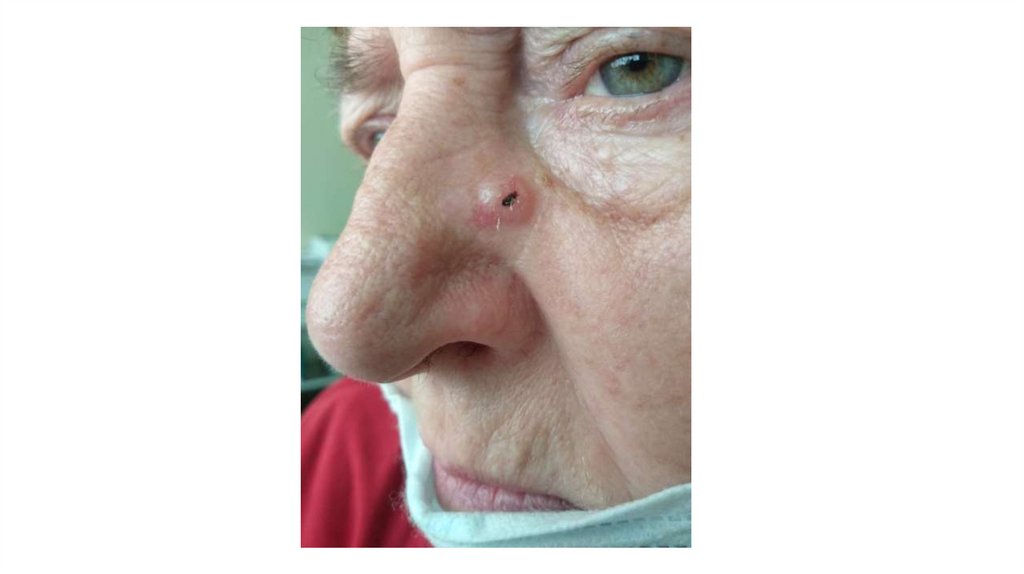
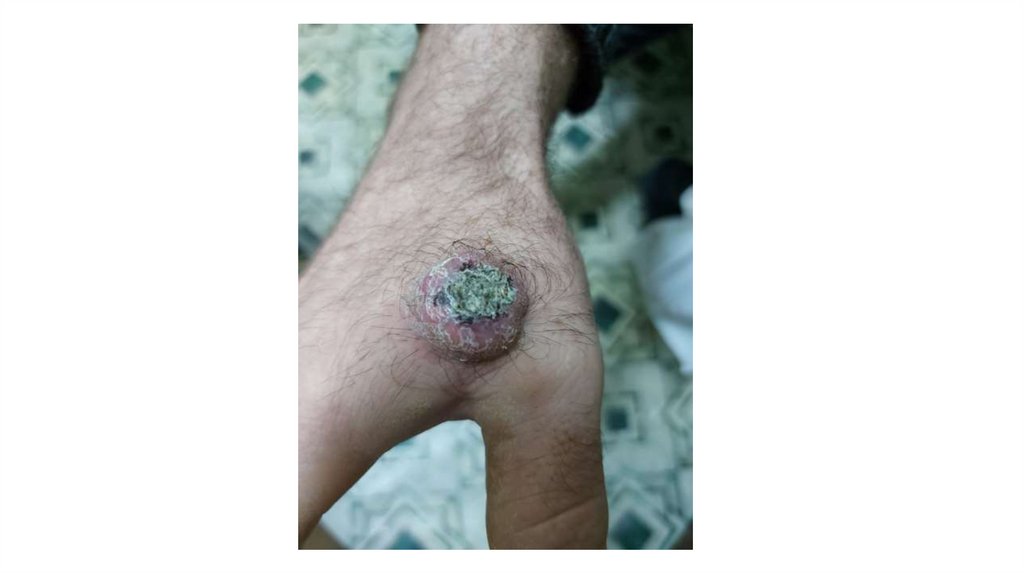
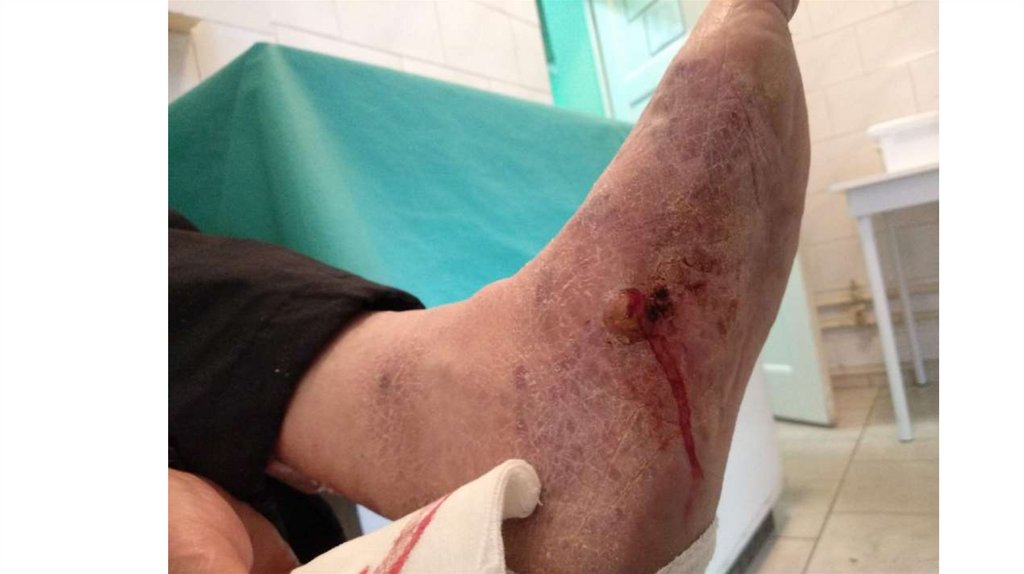
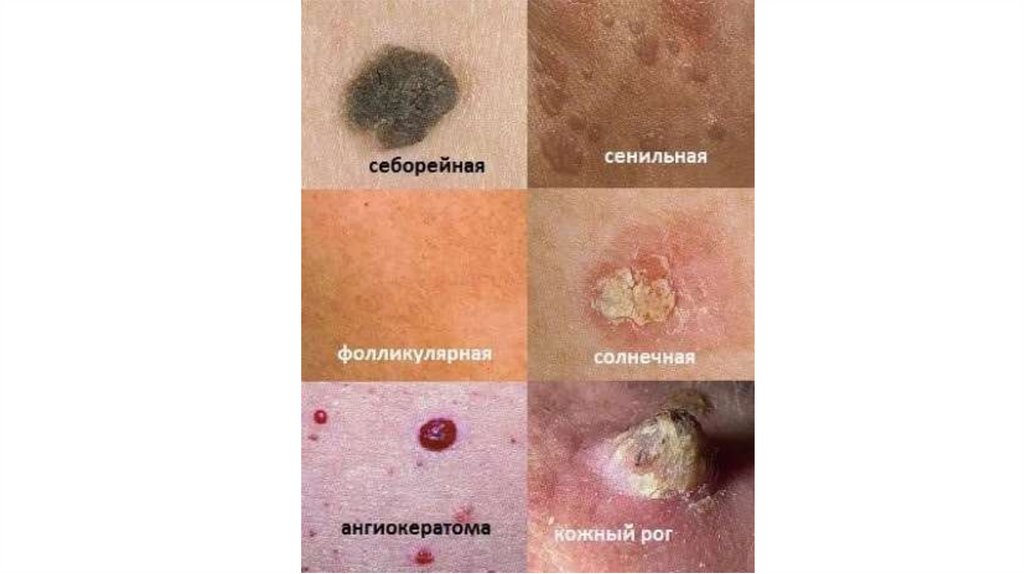
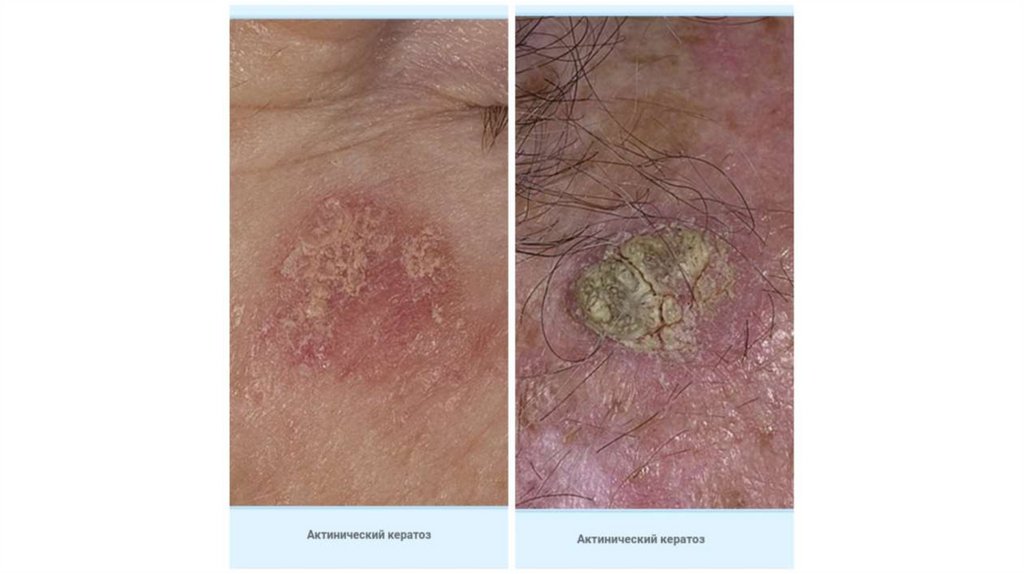
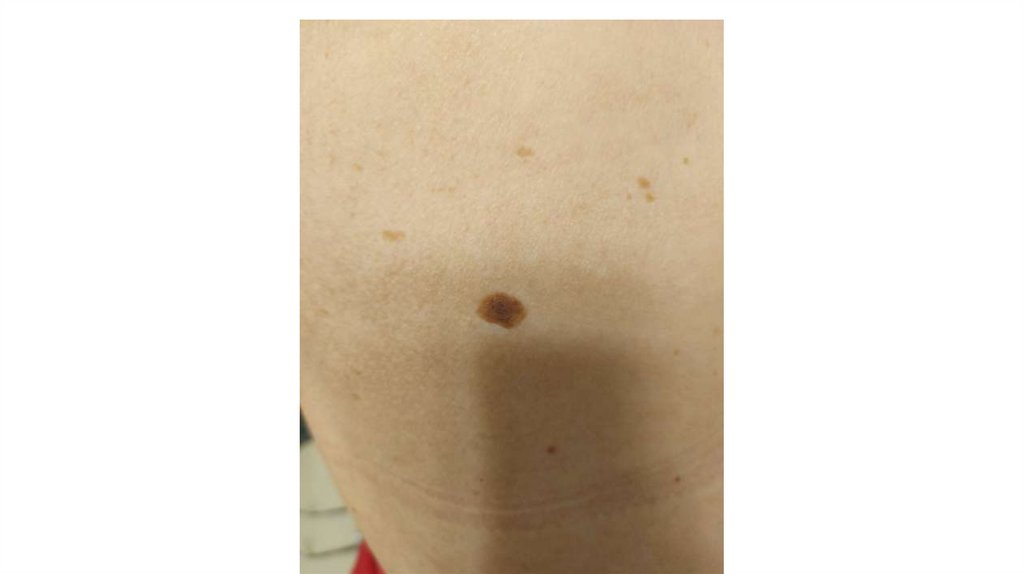
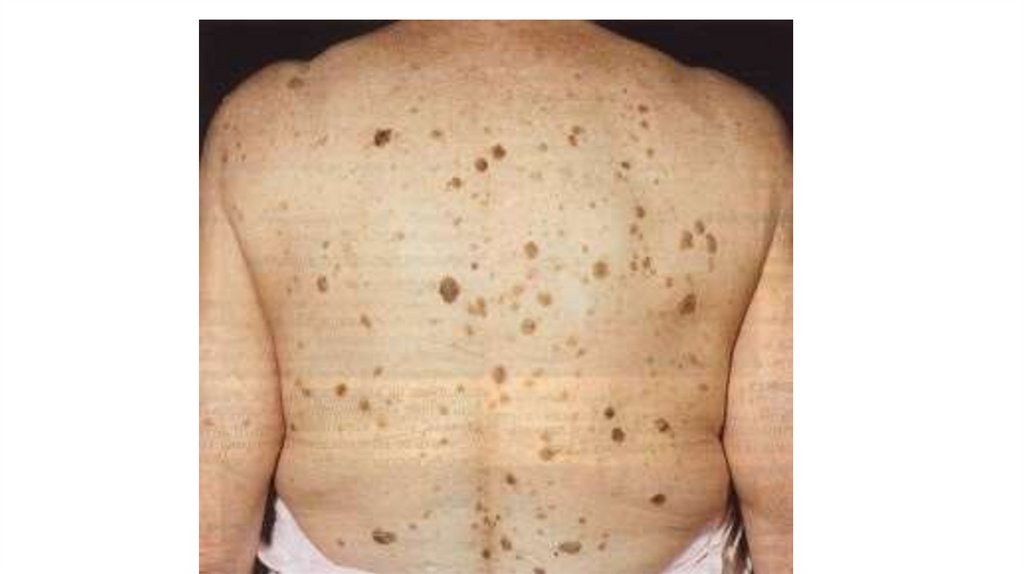
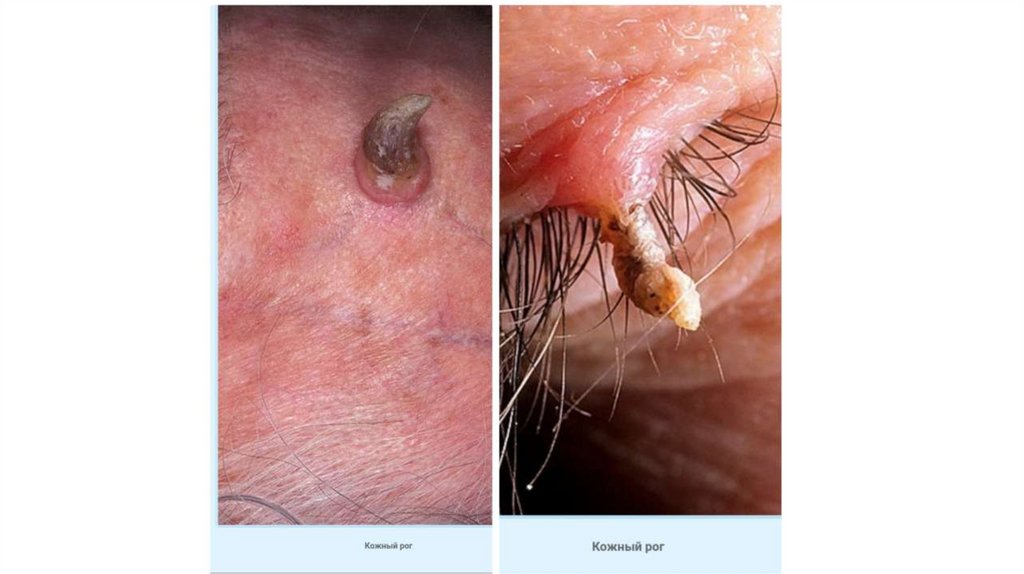
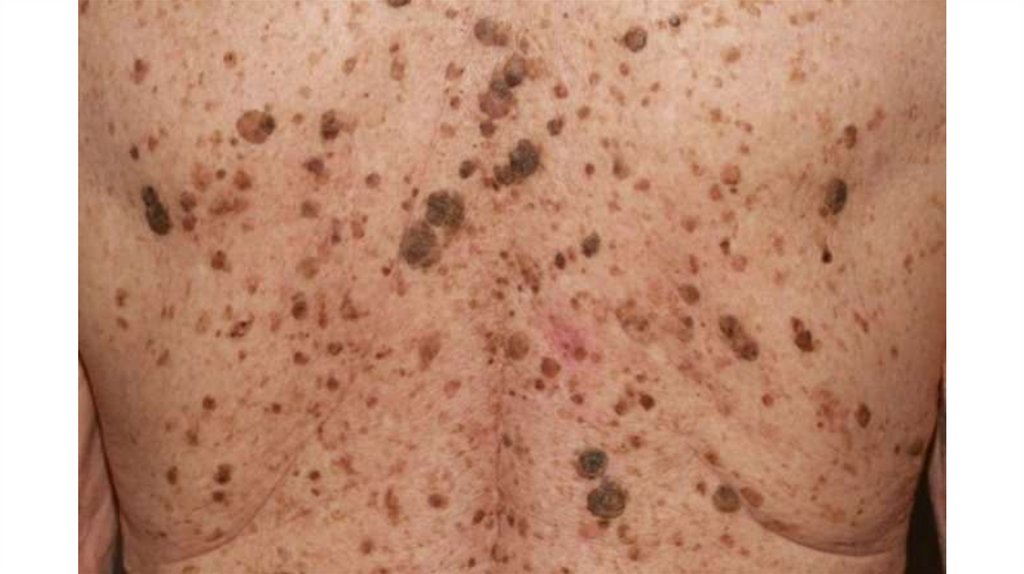
1. Кожа
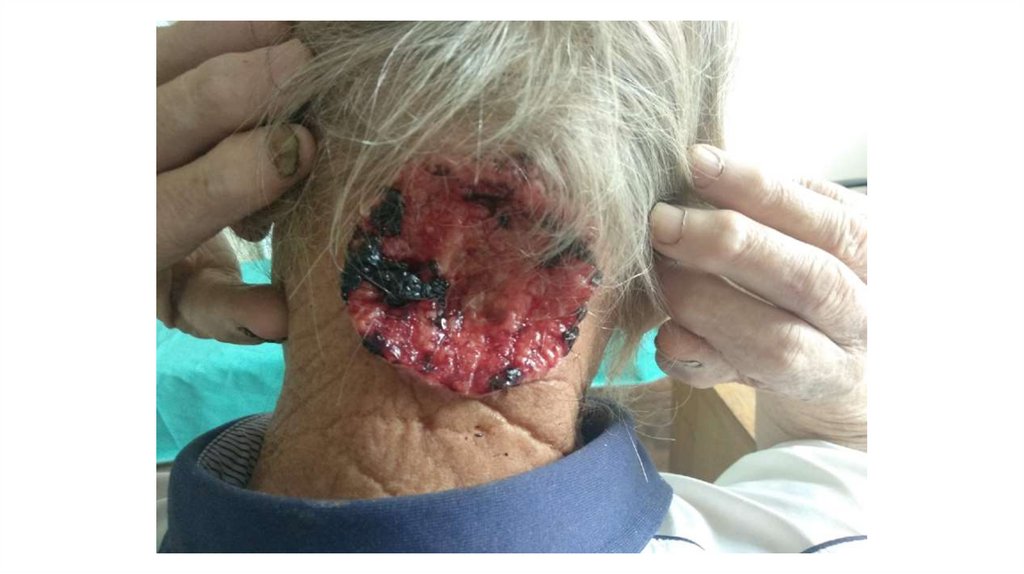
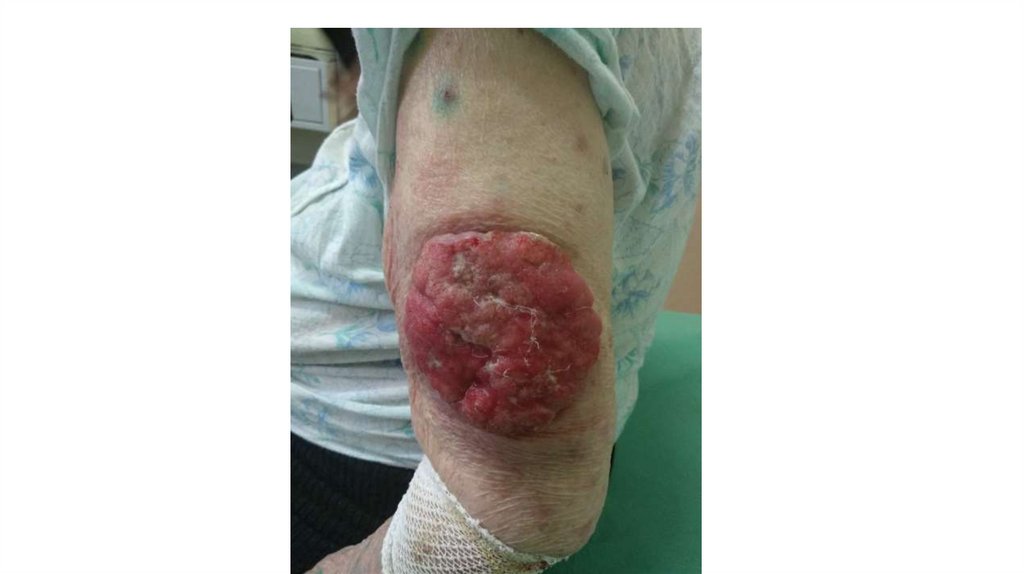
Последовательно проводят осмотр головы, лица, шеи, рук, туловища, ног, наружных половых органов.
Пальпаторно определяют отсутствие в коже узловых образований и уплотнений.
2. Лимфатические узлы.
Пальпаторно определяют состояние лимфатических узлов. В Норме могут пальпироваться шейные,
подчелюстные, подмышечные паховые лимфатические узлы в виде эластичных и безболезненных
образований размером до 1 см.
Признаки, подозрительные на злокачественные новообразования: увеличение, уплотнение,
неподвижность, образование конгломератов лимфатических узлов в виде пакетов различной формы и
величины: выявление лимфатических узлов, в норме не пальпируемых.
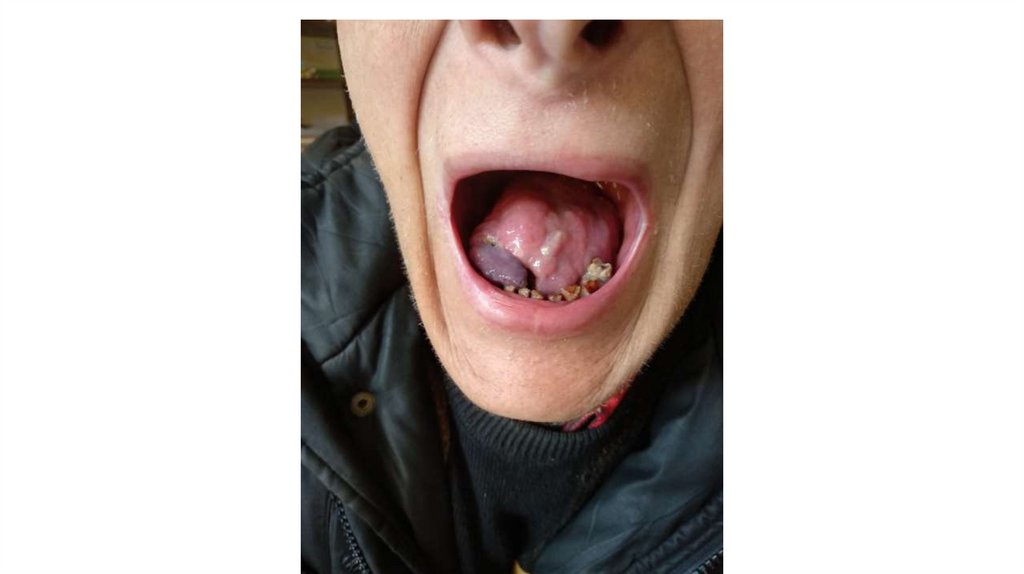
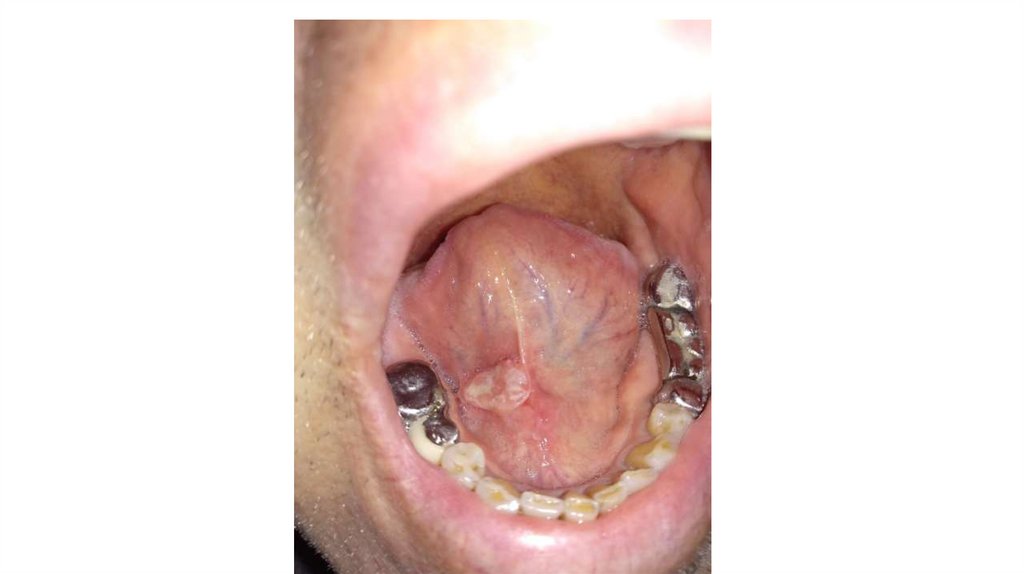
3. Губа и язык, слизистая оболочка полости рта.
При oпpoce выявляют жалобы на ощущение инородного тела в полости рта. При осмотре и пальпации
обращают внимание на трещины, язвы, лейкоплакию, разрастания и уплотнения.
4. Слюнные железы.
При oпpoce выясняют наличие субъективного ощущения инородного тела в полости рта и болевого
синдрома, который при злокачественных новообразованиях слюнных желез проявляются рано. При
осмотре обращают внимание на симметричность лица. Пальпируют заушные и подчелюстные области
для обнаружения увеличения слюнных желез.
7.
5. Глотка.Признаки, подозрительные на злокачественные новообразования: жалобы на боль в ушах, затруднение
носового дыхания, осиплость и гнусавость, косоглазие, двоение в глазах. При осмотре могут
определяться асимметрия мягкого неба и кровянистые выделения из носа (как правило,
односторонние).
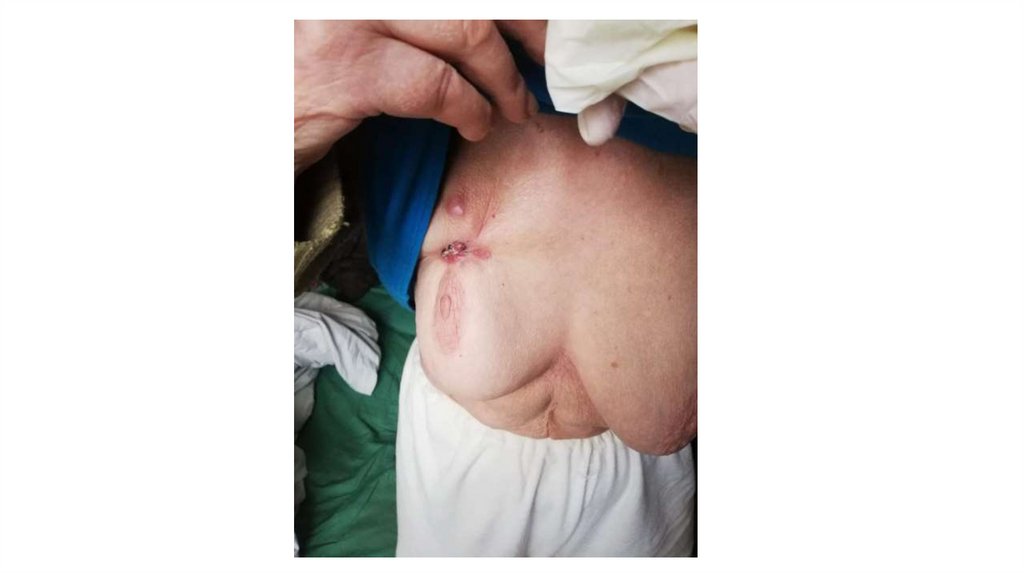
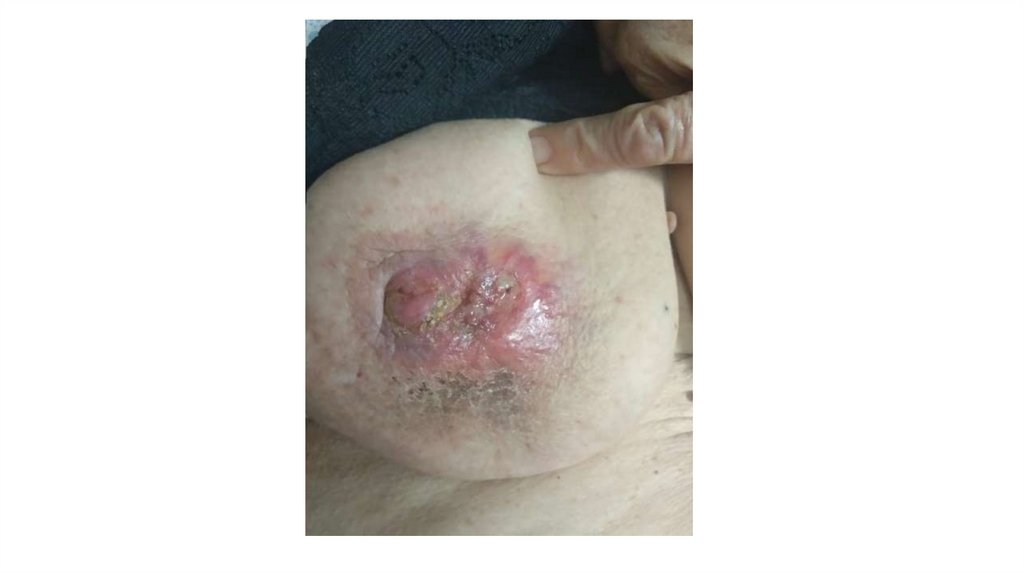
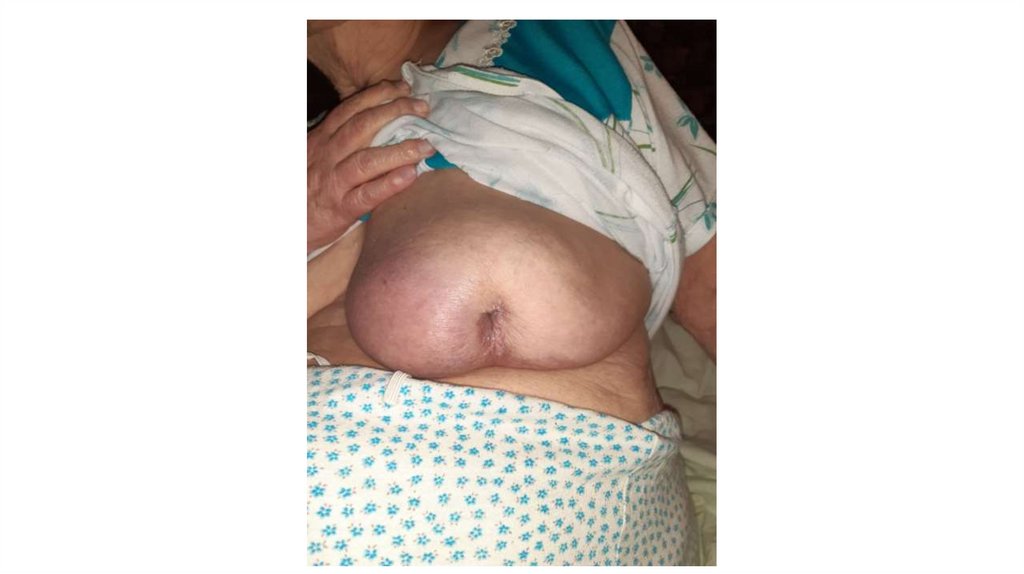
6. Молочные железы.
При осмотре оценивают симметричность молочных желез. В норме они имеют приблизительно
одинаковую форму и величину, соски располагаются на одной линии.
Пальпация должна проводиться в двух положениях: стоя и лежа на кушетке. Слегка прижимая ладонью
молочную железу к грудной клетке, определяют однородность консистенции ткани железы. Далее
подушечками пальцев исследуют молочную железу по направлению от соска к периферии. В норме
молочные железы имеют мягкую консистенцию и не имеют уплотнений. Слегка нажимая на сосок,
определяют его подвижность и
отсутствие патологических выделений. Далее пальпируют над- и подключичные лимфатические узлы.
7. Щитовидная железа.
При осмотре определяют симметричность долей, пальпаторно — увеличение долей, узловые
образования в ткани железы в смещаемость при глотании.
8.
9.
Алгоритм формирования сведений о пациентах,нуждающихся в оказании паллиативной медицинской помощи
I.
Категории пациентов, нуждающихся в оказании паллиативной медицинской помощи,
определяются врачебным консилиумом.
II.
Заключение консилиума фиксируется в медицинской документации. Дата проведения
консилиума является датой постановки пациента на учет нуждающихся в оказании паллиативной
медицинской помощи.
III.
Основная группа заболеваний (состояний) для отнесения пациента к категории нуждающихся в
оказании паллиативной медицинской помощи и включения в регистр паллиативных пациентов:
1. Злокачественные новообразования:
1.1.
наличие метастатических поражений при незначительном ответе на специализированную
терапию и/или противопоказания к её проведению;
1.2.
наличие метастатических поражений центральной нервной
системы, печени, легких;
1.3.
наличие боли и других симптомов заболевания, ухудшающих
качество жизни.
10.
ПОРЯДОК ГОСПИТАЛИЗАЦИИ В ОТДЕЛЕНИЕ ПАЛЛИАТИВНОЙ МЕДИЦИНСКОЙ ПОМОЩИ21. Госпитализация в отделение ПалМП осуществляется в плановом порядке. Госпитализация проводится
только с согласия пациента либо его законных представителей.
22. Решение о госпитализации в отделение ПалМП принимает врач-специалист кабинета ПалМП, врачспециалист выездной патронажной службы, врач-онколог, врач общей практики (врач терапевт
участковый) по согласованию с заведующим отделением ПалМП.
23. Медицинские и медико-социальные показания для госпитализации в отделение ПалМП:
нуждаемость в круглосуточном медицинском наблюдении для подбора адекватного обезболивания,
купирования рвоты, одышки, подбора лечения других патологических симптомов с последующим
продолжением лечения на дому; терминальное состояние, требующее частой коррекции врачебных
назначений в целях уменьшения страдания пациентов; невозможность обеспечения ухода и
выполнения врачебных назначений по купированию хронического болевого синдрома, других
патологических симптомов на дому
11.
26. Противопоказания для госпитализации в отделение ПалМП: острые инфекционные и паразитарныезаболевания - до выздоровления и окончания срока изоляции; туберкулез в активной фазе с
подтвержденным бактериовыделением; ВИЧ (СПИД) в активной фазе, обострение сопутствующей
оппортунистической инфекции; психические расстройства, требующие организации в отделении
специальных режимных мероприятий; нуждаемость пациента исключительно в социальном уходе и
поддерживающем лечении.
27. Перевод из других больничных организаций здравоохранения в отделение ПалМП пациентов,
осуществляется по согласованию с заведующим отделением ПалМП или лицом, его заменяющим.
28. Медицинская документация пациентов с онкологической патологией, госпитализируемых в отделение,
должна содержать информацию о морфологической верификации диагноза, выставленной клинической
группе, применяемом анальгетике, его дозах и кратности применения.
29. Сроки пребывания пациента в отделении ПалМП определяются тяжестью состояния пациента,
достижением адекватного обезболивания, купирования других патологических симптомов, стабилизации
психологического состояния. В особых случаях, при невозможности купирования симптомов в
амбулаторных условиях, по решению врачебного консилиума пациент может находиться на паллиативной
медицинской койке бессрочно.
12.
ОСНОВНЫЕ МОМЕНТЫ:- Организовываем ведение учета пациентов, нуждающихся в ТТ (лучше сразу в Exel по форме, разосланной
ГГКБ №4 17.05.2022) Пациенты берутся на учет как нуждающиеся в ПМП решением консилиума (т.к. это означает, что все
возможности этиотропной, патогенетической и проч. терапии исчерпаны и с этого момента пациент будет
получать только паллиативную терапию)
- Назначение анальгетиков (любых) должно быть обосновано в медкарте соответствующими жалобами
Ступень обезболивания выбираем исходя из интенсивности болевого синдрома, который оцениваем по
«Визуальной аналоговой шкале» (далее ВАШ)
- Не забываем указывать степень выраженности болевого синдрома по ВАШ в дневниках, оптимально
вклеиваем в медкарту полоску ВАШ с собственноручной отметкой пациента
- Не пропускаем первую ступень обезболивания, пользуемся адъювантами Соблюдаем кратность
назначения препаратов с учетом периода полувыведения Назначаем препараты от меньшей дозировки к
большей, не мечемся с кратностью (чаще-реже-еще чаще-снова реже)
- Обращаем внимание на то, что пациент должен принимать назначенные обезболивающие препараты не
по необходимости при болях, а четко по схеме, - Не забываем указывать название препарата, кратность и
дозировку его приема в дневниках
13.
При изменении схемы обезболивания (назначение новых препаратов, изменения способа и кратностивведения и проч.) организуем обязательный визит к пациенту на следующий день с целью контроля
эффекта, при необходимости производим коррекцию схемы и обязательно
- дневник в медкарте Осматриваем паллиативных пациентов на дому (хотя бы медсестрой, помощником
врача) не реже 1 раза в 2 недели (можно — чаще)
-Выезды СМП на онкообезболивания — признак неправильно подобранной терапии
-Факультативно — переход на третью ступень обезболивания оформляем консилиумом (для
подстраховки) - Направляем пациентов в ОПМП по согласованию с зав.отделением
-Еще раз внимательно читаем приказ МЗ РБ от 10.12.2010г. № 1318 «Об утверждении клинического
протокола «Фармакотерапия хронической боли у пациентов с онкологической патологией», там все
хорошо написано
14.
Предложения:1. Организовать учет пациентов, нуждающихся в ТТ, в соответствии с ПИСЬМОМ от 17.05.2022;
2. Актуализировать регистр данной группы пациентов 1 раз в квартал;
З. Переводить пациентов в группу нуждающихся в ГП\ЛП решением консилиума учреждения;
4. Строго следовать требованиям действующих клинических протоколов и иных нормативных актов;
оценивать выраженность болевого синдрома в виде аналоговой шкалы, заполняемой самими пациентами
и подшиваемой к дневнику наблюдений;
5. Переводить на III ступень обезболивания решением консилиума; широко использовать
неинъекционные, в том числе пролонгированные формы наркотических анальгетиков;
6. Шире использовать возможности стационарного лечения паллиативных пациентов в профильном
отделении ГУЗ «ГГКБ№4»,





















 Медицина
Медицина







