Похожие презентации:
Костная онкология
1.
Костная онкологияЕжов И.Ю.
2.
СТРУКТУРА ПРИЧИН СМЕРТНОСТИ НАСЕЛЕНИЯДОЛЯ В ОБЩЕЙ СМЕРТНОСТИ, %
60
56,6
ПРОЧИЕ БОЛЕЗНИ
БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА, В ТОМ ЧИСЛЕ
50
20
ИНФАРКТ МИОКАРДА
БОЛЕЗНИ СОСУДОВ ГОЛОВНОГО МОЗГА, В ТОМ
ИНФЕКЦИОННЫЕ И
ЧИСЛЕ ИНСУЛЬТ
ПАРАЗИТАРНЫЕ БОЛЕЗНИ
ТУБЕРКУЛЕЗ (1.4%)
40
НОВООБРАЗОВАНИЯ
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ
ВНЕШНИЕ ПРИЧИНЫ СМЕРТИ
30
БОЛЕЗНИ ОРГАНОВ
28
ПИЩЕВАРЕНИЯ
20
10
13,8
11,9
4,2
1,6
8,2
3,7
21
3. Канцерогенез. Деление клеток.
Клетки организма делятся до образования контактов с соседнимиклетками, после чего деление останавливается. Такое явление
известно как контактное торможение. Исключением
составляют эмбриональные клетки, эпителий кишечника
(постоянная замена отмирающих клеток), клетки костного мозга
и опухолевые клетки. Неконтролируемая
пролиферация считается важнейшим отличительным
признаком опухолевых клеток.
4. Канцерогенез. Деление клеток
Протоонкогены — это группанормальных генов,
оказывающих стимулирующее
влияние на процессы клеточного
деления. Превращение
протоонкогена в онкоген
является одним из механизмов
возникновения опухолевых
клеток.
5. Канцерогенез. Деление клеток
Функции генов-супрессоровпротивоположны функциям
протоонкогенов. Генысупрессоры оказывают
тормозящее влияние на
процессы клеточного деления и
выхода из дифференцировки
6. Канцерогенез. Трансформация.
Превращение нормальной клетки в опухолевуюносит название трансформация.
Доброкачественные опухоли растут
относительно медленно и состоят из
дифференцированных клеток.
Малигнизирующие опухоли, напротив,
демонстрируют способность к быстрому и
инвазивному росту и
к метастазированию (образованию
вторичных опухолей).
7. Канцерогенез. 1. Инициация.
Почти каждая опухоль начинается сповреждения ДНК в отдельной клетке. Этот
генетический дефект может быть вызван
канцерогенами, например канцерогенными
веществами (в частности компонентами
табачного дыма), физическими факторами
(УФ-излучение, рентгеновские лучи) или
онкогенными вирусами
8. Канцерогенез. 2. Промоция.
для осуществления опухолевойтрансформации клетки — «промоции» —
необходимо повторное воздействие на клетку
или канцерогенного фактора (того же, что
вызвал инициацию, или другого), или
фактора, не являющегося канцерогеном, но
способного вызвать активизацию изменённых
онкогенов — промотора
9. Канцерогенез. 3. уклонение трансформированных клеток от дальнейшей дифференцировки.
вызывается несанкционированной активностью геновнекоторых клеточных микроРНК.
Прекращение дифференцировки возможно также из-за
отсутствия цитокинов, необходимых для перехода
созревающих клеток на следующий этап
специализации (в этом случае присутствие цитокина
может вызвать нормализацию и продолжение
дифференцировки раковых клеток — процесс,
обратный канцерогенезу)
10. Канцерогенез. 4. опухолевая прогрессия.
Опухоль синтезирует собственные цитокины иидёт по пути наращивания темпов деления,
предотвращения истощения теломер,
уклонения от иммунного надзора организма и
обеспечения интенсивного кровоснабжения.
Прорастая в кровеносные и лимфатические
сосуды опухолевые клетки разносятся по
всему организму и, оседая в капиллярах
различных органов, формируют вторичные
(метастатические) очаги опухолевого роста
11. Актуальность опухолей костей
50% опухолей костей являютсядоброкачественными
29% метастазами различных опухолей в
кости
30-31% первичными злокачественными
опухолями костей.
12. Актуальность злокачественных опухолей костей
1-2 человека на 100 000 населенияПервичные злокачественные опухоли
костей наблюдаются в любом возрасте,
но чаще всего в 15–40 лет.
Наиболее часто встречается остеогенная
саркома (50–60%), на втором месте –
саркома Юинга, далее следуют
хондросаркома, фибросаркома и др.
13. Актуальность злокачественных опухолей костей
Первичные злокачественные опухоликостей чаще всего локализуются в
костях конечностей- 50%- 75%,
реже в костях таза-17,1%,
в костях туловища –16,1% (чаще в
ребрах),
еще реже в костях черепа- 9,8%
костях плечевого пояса –4,5% (чаще в
лопатке).
14. Классификация: костеобразующие
ДоброкачественныеЗлокачественные
Остеома
Остеосаркома
Остеоид-остеома
Остеосаркома паростальная
(юкстакортикальная)
Остеобластома
15. Классификация: хрящеобразующие
ДоброкачественныеЗлокачественные
Хондрома
Хондросаркома
Остеохондрома
Юкстакортикальная
хондросаркома
Хондробластома
Мезенхимальная
хондросаркома
Хондромиксоидная
фиброма
16. Гигантоклеточная опухоль (остеокластома –ОБК)
17. Костно-мозговые опухоли (злокачественные)
1. Саркома Юинга2. Ретикулосаркома кости
3. Лимфосаркома кости
4. Миелома
18. Классификация: Сосудистые опухоли
ДоброкачественныеЗлокачественные
1.Гемангиома
Ангиосаркома
2.Лимфангиома
1.Гемангиоэндотелиома
(?)
3.Гломусная опухоль
(гломангиома)
2.Гемангиоперицитома (?)
19. Классификация: Другие соединительнотканные опухоли
ДоброкачественныеЗлокачественные
1.Десмопластическая
фиброма
1.Фибросаркома
2.Липома
2. Липосаркома
3. Злокачественная
мезенхимома
4. Недиференцированная
саркома
20. Прочие опухоли
1.Хордома2.Адамантинома длинных костей
3.Неврилеммома
(шваннома,невринома)
4. Нейрофиброма
21. Опухолеподобные поражения
1.Солитарная костная киста (простая илиоднокамерная костная киста)
2.Аневризмальная костная киста
3.Юкстаартикулярная костная киста (внутрикостный
ганглий)
4.Метафизарный костный дефект
(неоссифицирующая фиброма)
5.Эозинофильная гранулема
6.Фиброзная дисплазия
7.Оссифицирующий миозит
8.Коричневая опухоль гиперпаратиреодизма
22. Метастазирование
Времягенерализации, мес
% метастазирования
Остеогенная саркома
7
75%
Саркома Юинга
12
60%
Фибросаркома
23
53%
Первичная
хондросаркома
22
47%
Ретикулосаркома кости 19
44%
Вторичная
хондросаркома
30
33%
Параостальная
саркома
25
30%
23. Классификация
Т – первичная опухольТХ – недостаточно данных для оценки первичной опухоли.
Т0 – первичная опухоль не определяется.
T1 – опухоль до 8 см в наибольшем измерении.
T2 – опухоль более 8 см в наибольшем измерении.
Т3 – прерывистая опухоль в первично пораженной кости.
N – регионарные лимфатические узлы
NX – недостаточно данных для определения регионарных лимфатических
узлов.
N0 – нет признаков метастатического поражения регионарных
лимфатических узлов.
N1 – регионарные лимфатические узлы поражены метастазами.
M – отдаленные метастазы
MX – недостаточно данных для определения отдаленных метастазов.
M0 – нет признаков отдаленных метастазов.
M1 – имеются отдаленные метастазы.
M1a – метастазы в легком.
M1b – метастазы в других органах и тканях
24. Клиника
1.Упорные ноющие боли неопределенной локализации,усиливающиеся ночью и не прекращающиеся в
покое.
2.Местная припухлость, отек , деформация контуров
тканей, усиленный венозный рисунок,
3.Локальная болезненность при пальпации, причем
боли часто имеют весьма сложную
иррадиацию.
Местное повышение температуры.
4.Нарушение подвижности в близлежащем суставе
или хромота.
5.Атрофия мышц соответствующей конечности или
области
25. Алгоритм диагностики
тщательный сбор анамнеза;физикальное обследование;
рентгенографию всей пораженной кости в прямой и боковой проекциях;
КТ или МРТ;
артериографию (выполняется при большом мягкотканном компоненте
опухоли, локализующемся в области прохождения крупных магистральных
сосудов);
остеосцинтиграфию;
биопсию костного мозга из подвздошной кости (при саркоме Юинга);
морфологическую верификацию заболевания с установлением
гистологического типа и степени дифференцировки опухоли цитологическое
исследование (не заменяет гистологической верификации диагноза):
– мазков соскоба с поверхности изъязвленной опухоли,
– мазков-отпечатков материала, взятого с помощью ножевой или
трепанобиопсии;
компьютерную томографию органов грудной клетки;
ультразвуковое исследование органов брюшной полости.
26. Алгоритм диагностики
Дополнительные методы обследования:группа крови, резус-фактор;
реакция Вассермана;
общий анализ крови;
биохимический анализ крови (общий белок,
креатинин, мочевина, билирубин,
трансаминазы, щелочная фосфатаза, ионы –
Na, K, Ca, Cl, глюкоза);
ЭКГ;
общий анализ мочи.
27.
не назначать лечение призаболеваниях опорнодвигательного аппарата без
предварительного
рентгенологического обследования
!!!!!
28. Основные принципы лечения:
хирургическое лечение проводится привысокодифференцированных опухолях:
хондросаркоме,
фибросаркоме,
паростальной саркоме;
комбинированное и комплексное лечение с обязательным
включением хирургического компонента проводится при:
остеогенной саркоме,
злокачественной фиброзной гистиоцитоме,
других низкодифференцированных опухолях костей;
комплексное лечение с использованием лучевой и
химиотерапии (в ряде случаев с включением хирургического
компонента) применяется при:
саркоме Юинга,
лимфосаркоме кости.
29. Доброкачественные опухоли Хрящеобразующие опухоли
1.Хондромы - доброкачественноеновообразование состоящее из зрелого
гиалинового хряща. Хондромы
располагающиеся на поверхности кости
называются экхондромы, имеющие
центральное расположениеэнхондромы.
Чаще всего этой опухолью
поражаются короткие трубчатые кости
кистей и стоп, реже ребра, грудина,
кости таза и тела позвонков, в длинных
трубчатых костях преимущественно
локализуются в метафизах.
Ввиду медленного роста, длительного
отсутствия болей и заметных
функциональных нарушений эти
опухоли часто являются случайной
находкой.
30. Доброкачественные опухоли Хрящеобразующие опухоли
1.Хондромы Клинически ониопределяются в виде узловатой
деформации кости. Рентгенологически
определяется участок шарообразной
или веретенообразной деструкции
кости. Опухоль имеет прозрачный
(хрящевой) фон на котором могут
выделятся участки пятнистого
обызвествления или окостенения
внутри опухолевой массы.
Кортикальный слой кости как правило
сохраняет непрерывность и ровные
контуры
Лечение хирургическое и заключается в
резекции опухоли в пределах здоровых
тканей с замещением образовавшегося
дефекта костными трансплантатами
31. Доброкачественные опухоли Хрящеобразующие опухоли
Хондробластома - в эпифизах длинныхтрубчатых костей, поскольку исходит из
клеток росткового хряща и встречается
преимущественно в возрасте от 10 до 25
лет.
Среди клинических признаков можно
отметить боли, припухлость, ограничение
движений в ближайшем суставе, атрофию
мышц конечности, болезненность при
пальпации.
Рентгенологически выявляются
ограниченные, рентгенопрозразные
участки деструкции эпифизов в виде
пятен и окруженные узким
склеротическим полем.
Лечение хирургическое- широкая
резекция в пределах здоровых тканей с
замещением дефекта костными
трансплантатами.
32. Доброкачественные опухоли Хрящеобразующие опухоли
Остеохондрома или костно-хрящевой экзостозкостная основа в виде ножки на поверхности кости и
хрящевое покрытие в виде шляпки. Снаружи шляпка
остеохондромы обычно покрыта синовиальной
сумкой. Опухоль встречается преимущественно в
метафизах длинных трубчатых костей конечностей у
детей и молодых взрослых людей. Особенно часто
поражаются нижний метафиз бедренной и верхний
метафиз большой берцовой костей, реже верхний
метафиз плечевой кости, но практически может
поражатся любая кость. Остеохондрома как правило
легко прощупывается в виде плотного неподвижного
образования с бугристой или шероховатой
поверхностью. Следует отметить, что костнохрящевые экзостозы могут озлокачествлятся,
частота малигнизации составляет по данным
различных исследователей от 1 до 25%.
33. Доброкачественные опухоли Хрящеобразующие опухоли
Остеохондрома или костно-хрящевойэкзостоз
Рентгенологически виден выступ вблизи
эпифиза с широким или узким основанием с
расширением на вершине в виде шляпки.
Основание непосредственно переходит в
кортикальный слой соответствующей кости.
Поверхность опухоли бугристая, но контуры
четкие, хорошо очерчены. Среди костной
ткани видны хрящевые включения и
обызвествления ее хрящевого покрытия.
Лечение состоит в широком обнажении
основания опухоли, глубокой резекции ее
вместе с частью здоровой кости и удалении
опухоли с покрывающей ее синовиальной
оболочкой.
34. Доброкачественные опухоли Костеобразующие опухоли
Остеома- составляет 4,2% всехдоброкачественных опухолей скелета
(Н.Н.Трапезников и др., 1986). Это
новообразование возникает из глубоких
слоев периоста. Различают две формы:
компактную и спонгиозную. Опухоль из
плотной компактной кортикальной костной
ткани появляется чаще всего на костях свода
черепа, исходя из наружной или внутренней
костных пластинок.
Остеома из спонгиозной (губчатой) кости
возникает, как правило, в области
эпифизарного хряща, располагаясь в
наружных или реже внутренних отделах
кости. Течение остеомы благоприятное.
Лечение остеомы заключается в в
удалении опухоли вместе с кортикальной
костной пластинкой
35. Доброкачественные опухоли Костеобразующие опухоли
Остеоид-остеома- так же доброкачественнаяостеобластическая опухоль отчетливо
разграниченная и окруженная новообразованной
костью - диафизы или метафизы длинных трубчатых
костей.
тупые ноющие боли неопределенной локализации не
оставляющими больных в покое ни днем, ни ночью.
Облегчение болей отмечается после приема
салицилатов и индометацина. Поскольку опухоль
имеет малые размеры- несколько миллиметров в
поперечнике, то объективно не определяется какойлибо деформации. На рентгенограммах вгубчатом
или кортикальном веществе кости под надкостницей
выделяется округлое или овальное просветление
диаметром несколько миллиметров с хорошо
очерченными контурами. Вокруг этого центрального
очага имеется склеротический вал в виде кольца или
овала. Лечение заключается в удалении очага в
пределах здоровых тканей.
36. Доброкачественные опухоли Костеобразующие опухоли
Остеобластокластома (ОБК) или гигантоклеточнаяопухоль в зоне метафизов и эпифизов длинных
трубчатых костей, наиболее часто около коленного
сустава. На рентгенограммах выявляется
ограниченная деструкция кости с истончением и
перфорацией кортикального слоя. Опухоль может
быть многокамерной, и тогда выглядит на
рентгенограмме как мыльные пузыри. Лечение
гигантоклеточной опухоли заключается в
экскохлеации или, что надежнее в резекции
пораженного участка кости. Образовавшийся дефект
заполняется костными трансплантатами. Неполное
удаление опухоли может привести к рецидиву и
возможности злокачественного перерождения в так
называемую литическую форму ОБК.
Необходимо отметить, что некоторые
исследователи относят гигантоклеточную опухоль не
к новообразованиям, а к группе так называемых
фиброзных остеодистрофий.
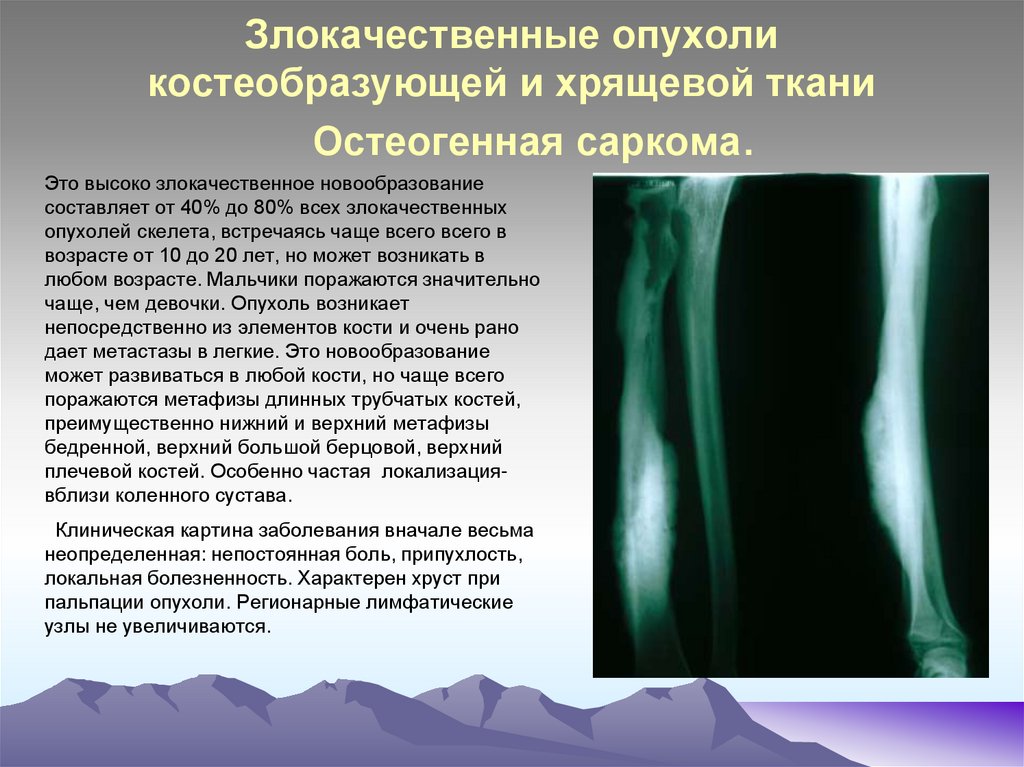
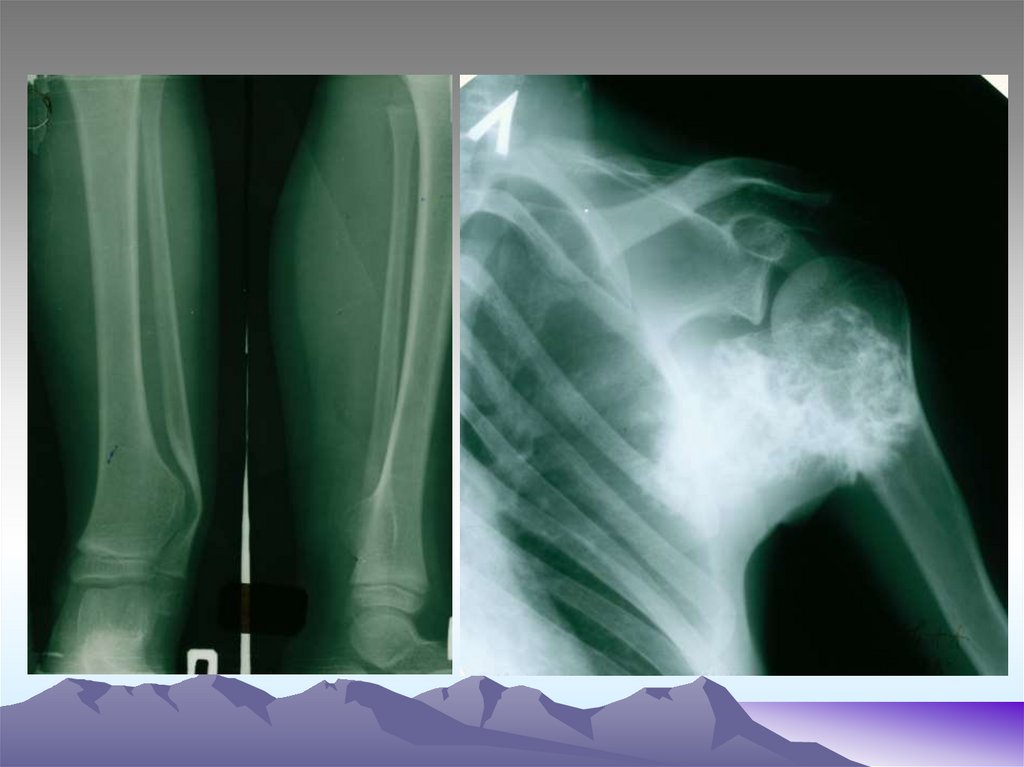
37. Злокачественные опухоли костеобразующей и хрящевой ткани Остеогенная саркома.
Это высоко злокачественное новообразованиесоставляет от 40% до 80% всех злокачественных
опухолей скелета, встречаясь чаще всего всего в
возрасте от 10 до 20 лет, но может возникать в
любом возрасте. Мальчики поражаются значительно
чаще, чем девочки. Опухоль возникает
непосредственно из элементов кости и очень рано
дает метастазы в легкие. Это новообразование
может развиваться в любой кости, но чаще всего
поражаются метафизы длинных трубчатых костей,
преимущественно нижний и верхний метафизы
бедренной, верхний большой берцовой, верхний
плечевой костей. Особенно частая локализациявблизи коленного сустава.
Клиническая картина заболевания вначале весьма
неопределенная: непостоянная боль, припухлость,
локальная болезненность. Характерен хруст при
пальпации опухоли. Регионарные лимфатические
узлы не увеличиваются.
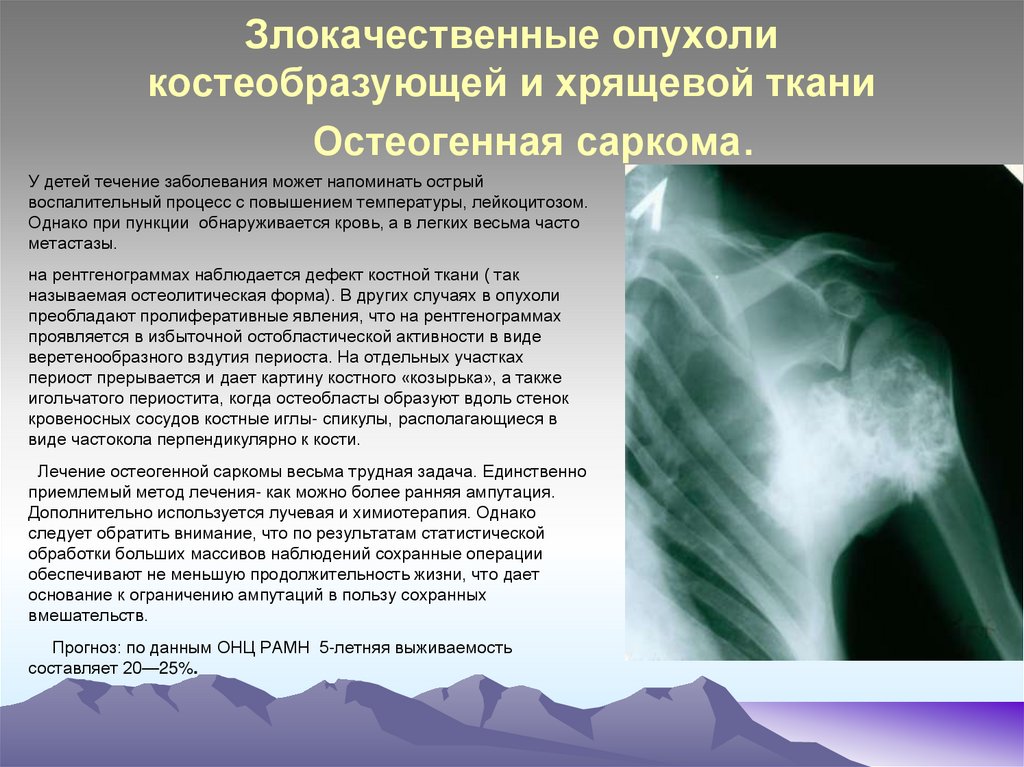
38. Злокачественные опухоли костеобразующей и хрящевой ткани Остеогенная саркома.
У детей течение заболевания может напоминать острыйвоспалительный процесс с повышением температуры, лейкоцитозом.
Однако при пункции обнаруживается кровь, а в легких весьма часто
метастазы.
на рентгенограммах наблюдается дефект костной ткани ( так
называемая остеолитическая форма). В других случаях в опухоли
преобладают пролиферативные явления, что на рентгенограммах
проявляется в избыточной остобластической активности в виде
веретенообразного вздутия периоста. На отдельных участках
периост прерывается и дает картину костного «козырька», а также
игольчатого периостита, когда остеобласты образуют вдоль стенок
кровеносных сосудов костные иглы- спикулы, располагающиеся в
виде частокола перпендикулярно к кости.
Лечение остеогенной саркомы весьма трудная задача. Единственно
приемлемый метод лечения- как можно более ранняя ампутация.
Дополнительно используется лучевая и химиотерапия. Однако
следует обратить внимание, что по результатам статистической
обработки больших массивов наблюдений сохранные операции
обеспечивают не меньшую продолжительность жизни, что дает
основание к ограничению ампутаций в пользу сохранных
вмешательств.
Прогноз: по данным ОНЦ РАМН 5-летняя выживаемость
составляет 20—25%.
39. Злокачественные опухоли костеобразующей и хрящевой ткани
9.Хондросаркома- это злокачественная опухоль хрящеобразующейткани кости, которая обычно является первичной, но может быть и
вторичной, развиваясь из первоначально доброкачественной
опухоли, например остеохондромы, Эта нередкая опухоль
составляет от 10 до 38% всех первичных опухолей скелета.
Вторичная хондросаркома встречается примерно в 3 раза реже.
Наблюдается преимущественно в возрасте от 30 до 60 лет, поражая
большей частью мужчин. Наиболее типичная локализация – тазовые
кости, хотя опухоль может наблюдаться и в лопатке, ребрах,
плечевой и бедренной костях. Очень редко, как исключение, могут
поражаться мелкие кости кисти и стопы.
Характерными симптомами этого новообразования являются:
локальная боль, очень медленно изменяющаяся с течением
времени. Пальпаторно опухоль плотная, спаянная с подлежащей
костью, кожа нед ней не изменена. При глубоком расположении в
костях таза она может достигать значительных размеров. При этом
общее состояние больного остается вполне удовлетворительным.
Метастазы хондросаркомы наблюдаются значительно реже, чем при
других злокачественных новообразованиях костей. Опухоль
расположенная в в верхней трети бедра или в полости таза
обуславливает отек нижней конечности с признаками
тромбофлебита. Хондросаркома костей таза может вызывать и
расстройства со стороны моче-половой системы.
40. Злокачественные опухоли костеобразующей и хрящевой ткани
9.Хондросаркома- Рентгенологическое исследование показываетдольчатую узловатую массу выступающую из длинной или плоской
кости. В центре её рентгеноплотные очаги обусловленные
обызвествлением или окостенением. На «мягком» снимке можно
установить размеры опухоли, поскольку рост опухоли происходит в
её периферическом слое молодой хрящевой ткани плохо
различимом на обычных, тем более »жестких» рентгенограммах.
Прогноз при хрящевых злокачественных опухолях более
благоприятный, чем при остеогенных саркомах. При раннем лечении
возможно применение щадящих сохранных операций, поздняя
диагностика требует ампутации.
Прогноз: по данным ОНЦ РАМН 5 летняя выживаемость
составляет около 40%.
Кроме злокачественных опухолей их костеобразующей или
хрящеобразующей ткани встречаются злокачественные опухоли
костей из фиброзной ткани. Клинически и рентгенологически эти
опухоли трудно отличимы от остеогенной саркомы.
41. Опухоли костно-мозговой ткани Опухоль или саркома Юинга
злокачественнвя опухоль ткани костного мозга состоящая из мелкихкруглых клеток (группа круглоклеточных опухолей).
до 20-30 летнего возраста, встречаясь у мужчин в 2-3 раза чаще
поражает преимущественно диафизы длинных трубчатых костей, но
иногда и плоские кости, например черепа. Клинически нередко
протекает как хронический остеомиелит. Очень рано происходит
метастазирование опухоли в регионарные лимфатические узлы ,
другие кости и органы ( чаще легкие).
Рентгенологически при поражении трубчатой кости саркомой
Юинга можно отметить отметить вовлечение в патологический
процесс диафизарного отдела кости на большом протяжении.
Центральные очаги могут возникнуть сразу в нескольких местах.
Костномозговой канал оказывается расширенным и весь диафиз
утолщенным. Опухолевидные массы, разрушая кортикальный слой,
пробиваются к верхним слоям и субпериостально. Возникает реакция
со стороны периоста в виде слоистых напластований. Постепенно
структура кортикального слоя перестраивается, в спонгиозной кости
появляется мелкопятнистый рисунок.
Опухоль Юинга радиочувствительна. Под влиянием 5-6 облучений
боли проходят, самочувствие больных улучшается, опухоль
исчезает, однако через короткий срок рецидивирует и дает новые
метастазы. Прогноз: по данным ОНЦ РАМН 5-летняя выживаемость
составляет около 10%.
42.
43.
44.
45.
46.
47.
48.
49.
50.
51.
52.
53.
54.
55.
56.
57.
58.
59.
60. Пациент Е., тотальное эндопротезирвоание тазобедренного сустава протезом «Биомет» комбинированной фиксации, перипротезный
переломчерез 1,5 месяца
61. Иссечение рубца
62. После удаление протеза и первого серкляжа обработка проксимальных фрагментов
63. Передний доступ к дистальным фрагментам
64. Обработка дистальных фрагментов
65. Репозиция на ножке с учетом длины конечности, серкляж двух промежуточных свободно лежащих фрагментов.
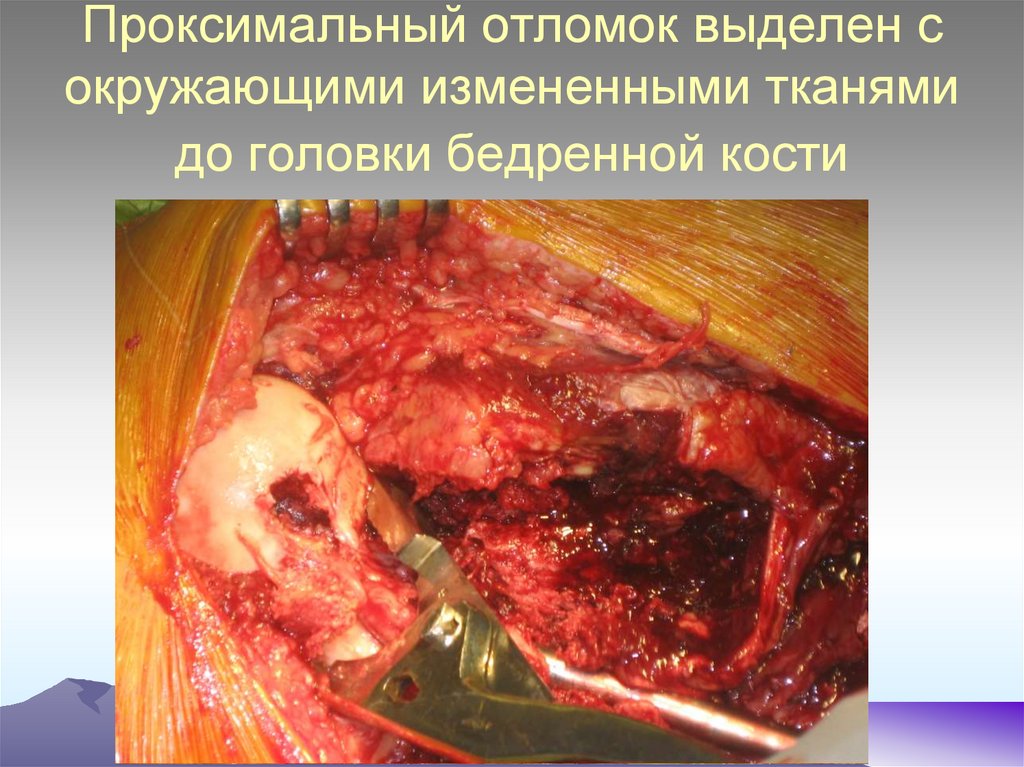
66.
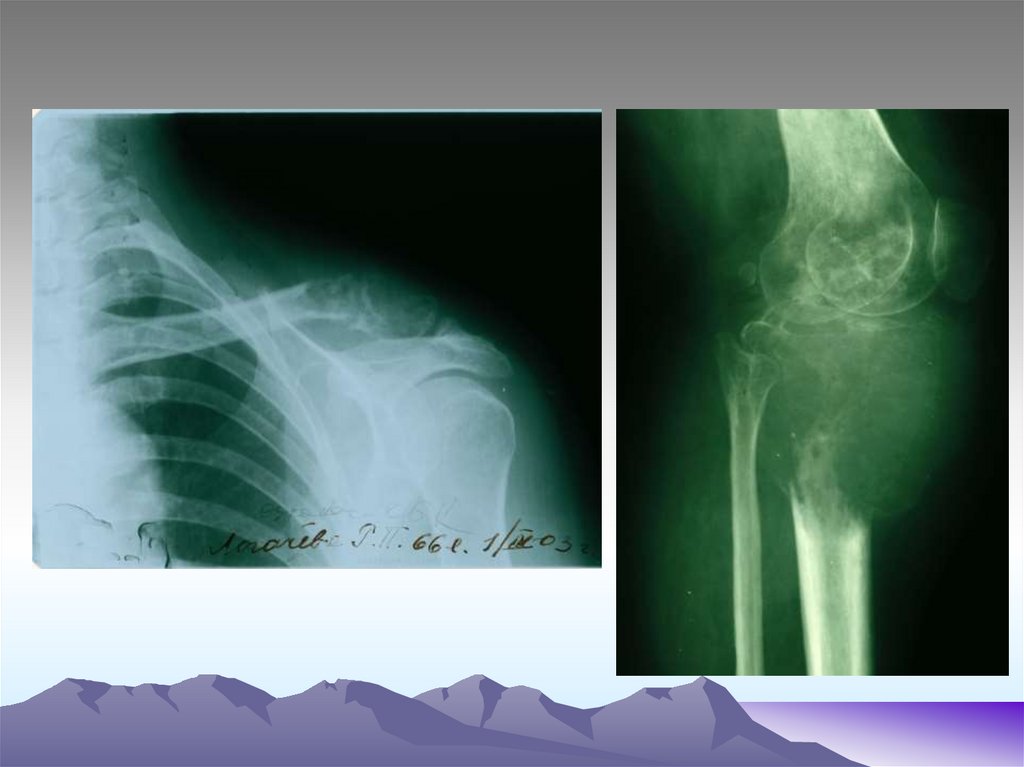
67. Пациент К., предварительный диагноз остеосаркома правой бедренной кости
68. Результат открытой биопсии - злокачественная фиброзная гистиоцитома
Результат открытой биопсии злокачественная фибрознаягистиоцитома


















































































 Медицина
Медицина








