Похожие презентации:
Геморрагический васкулит
1.
медицинский институтКафедра госпитальной терапии с курсом
эндокринологии, гематологии и клинической
лабораторной диагностики
IgA-ассоциированный васкулит
(пурпура Шенлейна -Геноха,
Геморрагический васкулит)
Москва, 2021 г.
Выполнил:
Галеб Эйсса
.
2. Геморрагический васкулит (ГВ)
(болезнь Шенлейна -Геноха, анафилактоидная пурпура,аллергическая пурпура, геморрагическая пурпура Геноха,
капилляротоксикоз)
Это васкулит, характеризующийся отложением в стенках мелких
сосудов иммунных комплексов, содержащих АТ класса 1gA, с
характерными симметричными геморрагическими высыпаниями
артритом, абдоминальным синдромоми и гломерулонефритом.
Частота заболевания составляет 23–25 на 10 тыс. населения.
Заболевают чаще мальчики в возрасте 7–12 лет, пик 5 лет.
До 20 лет.
Сезонность: чаще в холодное время года, между октябрем и
апрелем
3. Этиология ГВ
- иммунокомплексное заболевание, при котором развиваетсягиперергическая сосудистая реакция на различные факторы.
Триггеры:
Бактериальные инфекции (стрептококковые - острые и хронические
(кариес зубов, синусит, тонзиллит, аденоиды и т.д)
Вирусные инфекции: ЦМВ, вирус гепатитов В и С, ВИЧ,
парвовирус В19, ВЭБ
Пищевые аллергены (молоко, яйца, фрукты, земляника, злаки и
т.п.)
Лекарства (некоторые антибиотики, тиазиды, ацетилсалициловая
кислота)
Укусы насекомых
Вакцинация
Наследственность
Неспецифические факторы: переохлаждение, избыточная
инсоляция, травмы.
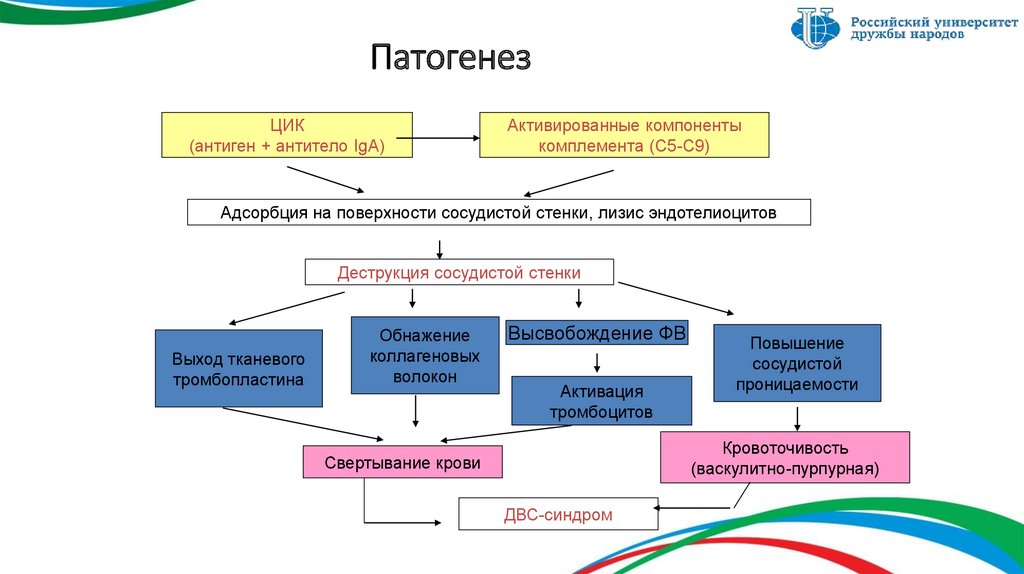
4. Патогенез
ЦИК(антиген + антитело IgА)
Активированные компоненты
комплемента (С5-С9)
Адсорбция на поверхности сосудистой стенки, лизис эндотелиоцитов
Деструкция сосудистой стенки
Выход тканевого
тромбопластина
Обнажение
коллагеновых
волокон
Высвобождение ФВ
Активация
тромбоцитов
Повышение
сосудистой
проницаемости
Кровоточивость
(васкулитно-пурпурная)
Свертывание крови
ДВС-синдром
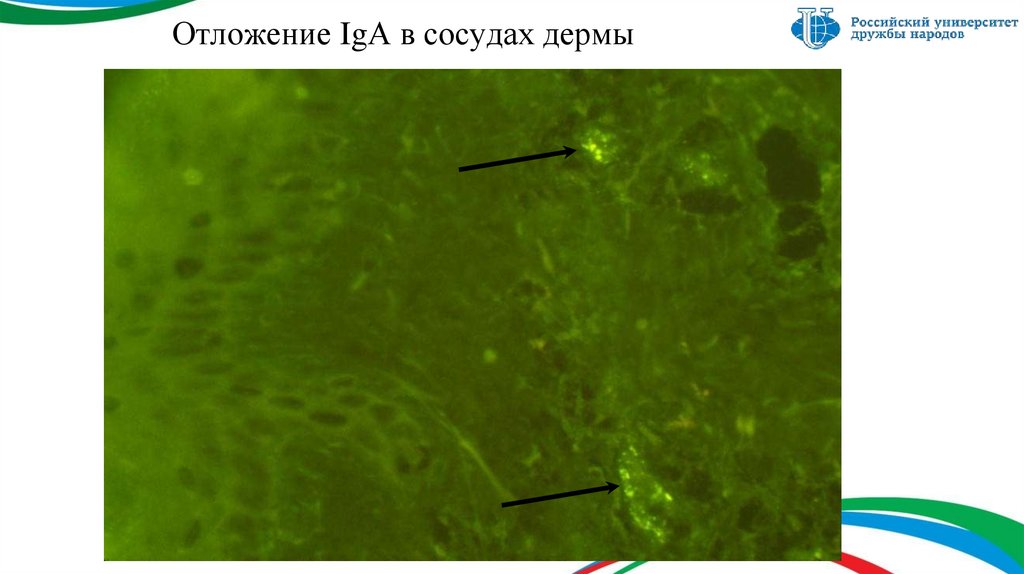
5. Отложение IgА в сосудах дермы
6. Классификация ГВ
включает следующие параметры:фазы болезни (активная, стихания);
клинические формы (простая, смешанная, смешанная
с поражением почек);
клинические синдромы (кожный, суставной,
абдоминальный, почечный);
степень тяжести (легкая, среднетяжелая, тяжелая);
характер течения (острое, хроническое,
рецидивирующее).
7.
Клиническая картинаКожный синдром
Суставной синдром
Aбдоминальный синдром
Почечный синдром
7
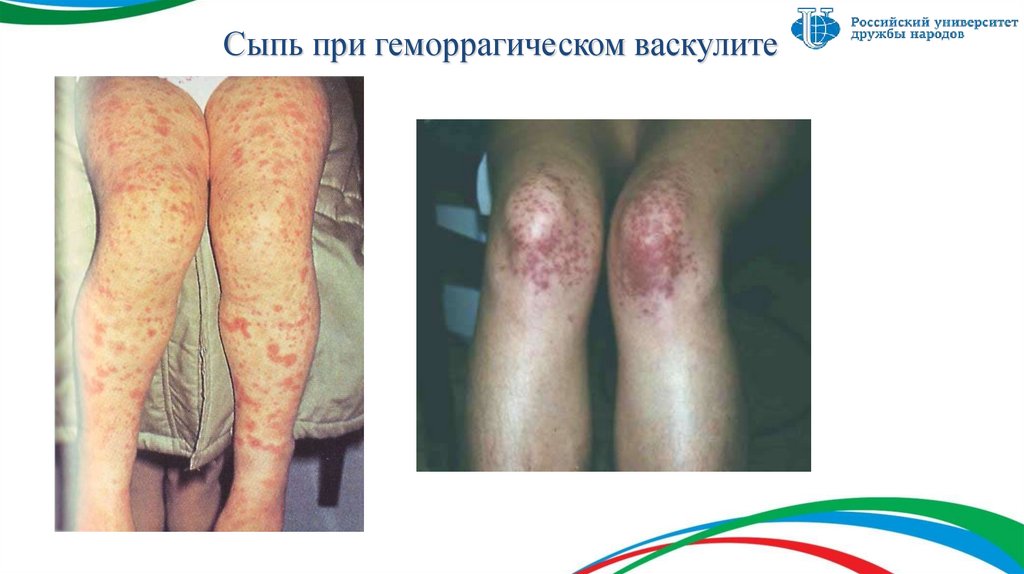
8. Кожный синдром
Симметричное расположение сыпи наразгибательных поверхностях конечностей
Папулезно-геморрагические высыпания, не
исчезающие при надавливании
сыпь мелкая, 2-5 мм в диаметре, линейная по ходу сосудов, расположена
симметрично, имеет тенденцию к слиянию и некротизации, напоминает
«цвет винных пятен» - «паспорт заболевания»
В тяжелых случаях сыпь может быть сливной,
буллезной с некрозами и изъязвлениями.
Может оставлять после себя пигментацию (гемосидероз).
Характерен ортостатизм
Слизистые оболочки при ГВ практически не поражаются
Может сочетаться с ангионевротическим отеком
9. Кожные проявления
10. Кожные проявления
11. Буллезная сыпь
12.
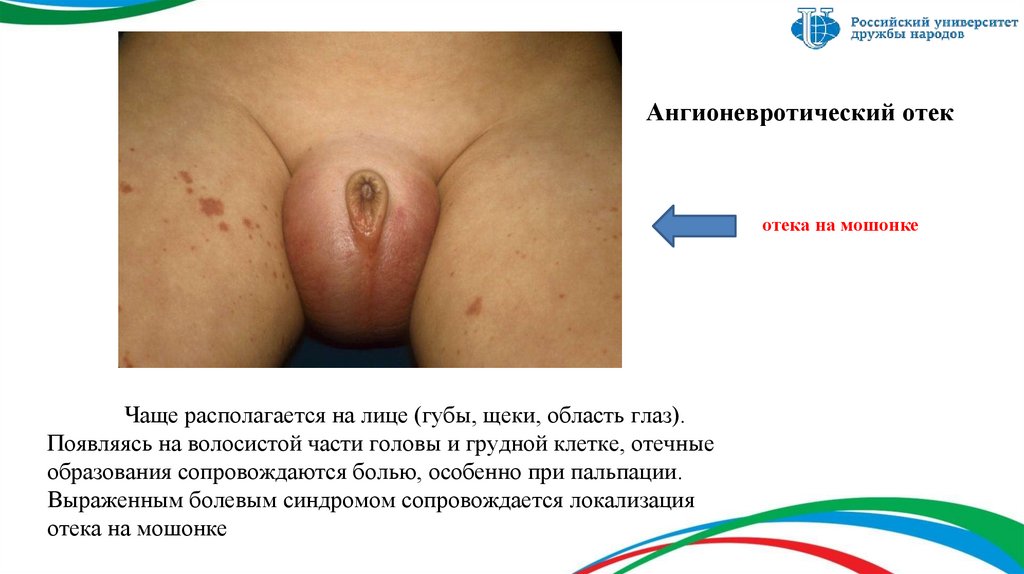
Сыпь при геморрагическом васкулите13. Ангионевротический отек
отека на мошонкеЧаще располагается на лице (губы, щеки, область глаз).
Появляясь на волосистой части головы и грудной клетке, отечные
образования сопровождаются болью, особенно при пальпации.
Выраженным болевым синдромом сопровождается локализация
отека на мошонке
14. Суставной синдром
В основе развития синдрома – отек тканей вокругсуставов
Симметричное поражение
Артралгии или обратимый артрит
Вовлекаются преимущественно крупные суставы
(коленные, голеностопные).
Грубой деформации и анкилозов суставов обычно не
возникает
Может сопровождаться повышением температуры
Сохраняется от нескольких часов до нескольких дней.
15. Абдоминальный синдром
Обусловлен отеком и геморрагиями в стенку кишки,брыжейку или брюшину
Чаще поражается тонкая кишка (начальные и
конечные отделы)
Характеризуется сильными болями в животе, обычно
схваткообразными
Боль обусловлена кровоизлиянием в стенку кишки:
геморрагиями в субсерозный слой и брыжейку
Возникают диспептические расстройства
Возможна лихорадка неправильного типа и
лейкоцитоз
Возможные осложненеия: инвагинация,
перфорация,жел.-киш. кровотечение
16. Почечный синдром
Поражение почек чаще возникает через 2-4 неделипосле начала заболевания.
Протекает в форме гломерулонефрита
Отложение ЦИК в мезангии и пролиферация
мезангиальных эпителиальных клеток
Ведущий симптом геморрагического васкулита умеренная гематурия, как правило, сочетающаяся
с умеренной протеинурией (менее 1 г/сут )
При остром течении в дебюте заболевания может
возникать макрогематурия, не имеющая
прогностического значения
17.
Поражение ЦНСНаблюдают очень редко, и оно протекает в виде головных
болей, судорожного синдрома, изменений психического
статуса, периферической невропатии.
Геморрагические нарушения в ЦНС (субдуральные
гематомы, инфаркты мозга) — большая редкость.
17
18. Диагностические критерии ГВ у детей (EULAR/PRINTO/PReS, 2010)(наличие 1 обязательного и 1 дополнительного для диагноза)
КритерииОпределение
Обязательный:
пурпура
Пальпируемая пурпура или петехии, локализованные
преимущественно на нижних конечностях и не
сопровождающиеся тромбоцитопенией
Дополнительные
Боли в животе
Диффузная абдоминальная боль по типу колики с острым
дебютом, подтвержденная документально и физикальным
обследованием; желудочно-кишечные кровотечения
Патоморфология
Типичный лейкоцитопластический васкулит с
преимущественным отложением IgA или пролиферативный
гломерулонефрит с IgA-депозитами
Артрит/артралгии
Острый дебют артрита с припухлостью, болью, нарушением
функции в суставе. Острый приступ артралгии без припухлости
и нарушения функции
Поражение почек
Протеинурия > 0,3 г/сут или альбумин/креатинин > 30
ммоль/мг в утренней порции мочи Гематурия или число
эритроцитов > 5 клеток в поле зрения
19.
Критерии Американской ревматологическойассоциации:
- пальпируемая пурпура;
- возраст в дебюте менее 20 лет;
- абдоминальные боли;
- в биоптате: гранулоциты в стенке сосудов.
Диагноз считают достоверным при наличии 2
критериев и более
19
20. Лабораторные и инструментальные исследования
Анализ крови:-лейкоцитоз со сдвигом влево
-повышенная (чаще умеренно) СОЭ
-увеличение IgA в крови
- повышение уровня ЦИК в крови
Анализ мочи:
-протеинурия, иногда значительная
-гематурия
-цилиндры, чаще гиалиновые
Положительный тест на скрытую кровь в кале
21.
Биопсия участка кожи (выявляет периваскулярныелейкоцитарные инфильтраты и отложение IgАсодержащих иммунных комплексов)
Биопсия почек (признаки гломерулонефрита)
УЗИ органов брюшной полости:
при абдоминальной форме выявляется увеличение
размеров и изменение эхогенности печени, селезенки,
поджелудочной железы, а нередко и появление жидкости в
подпеченочной и подселезеночной области
УЗИ почек: увеличения размеров одной или обеих
почек с утолщением коркового слоя и снижением
эхогенности (локальный или двусторонний отек почек)
Гастро- и колоноскопия - наличие геморрагий, а
иногда и эрозий в желудке и разных отделах кишечника
22. Дифференциальный диагноз
Острый аппендицит; кишечная непроходимость;прободная язва желудка
Тромбоцитопеническая пурпура (сыпь носит
петехиальный характер, часто в сочетании с экхимозами
разной степени зрелости по всему телу; в крови –
тромбоцитопения)
Другие СВ
Сывороточная болезнь, лекарственная аллергия
(несимметричность высыпаний)
23. Дифференциальный диагноз (продолжение)
Гемофилия (кровоизлияния в суставы, полости, а такжекровотечения при травмах, операциях, порезах)
ДВС-синдром (клинические признаки кровоточивости при ГВ
являются следствием некротических изменений и
дезорганизации сосудистой стенки, а не тромбоцитопении и
коагулопатии потребления, как при ДВС-синдроме)
Криоглобулинемическая пурпура (сетчатое ливедо, болезнь
развивается в холодное время или на фоне переохлаждения, в
крови определяются криоглобулины)
24.
ЛечениеНемедикаментозное:
1) Постельный режим: В периоды обострения заболевания следует ограничивать
двигательный режим пациента. Исключить психоэмоциональные нагрузки,
пребывание на солнце.
2) Диета: Неспецифическая гипоаллергенная диета.
Медикаментозное:
Антиагреганты: курантил — 3-5 мг/кг, трентал — 5-10 мг/кг, Назначаются
антиагреганты в течение всего курса лечения (не менее 3-4 недель)
Антикоагулянтная терапия: основной препарат – гепарин, стартовая доза
300-400 ед/кг. Эффективной дозой гепарина считается та, которая повышает
активированное частичное тромбопластиновое время в 1,5-2 раза.
Энтеросорбция: показана при всех клинических формах ГВ:
-активированный уголь;
-полифепан — 1 г/кг в сутки в 1-2 приема;
24
25. Лечение
Антигистаминная терапия: целесообразна при наличии ванамнезе у больного пищевой и лекарственной аллергии .
Антибактериальная терапия: наиболее эффективны
макролиды– сумамед, клацид.
Глюкокортикоиды: показаны во всех случаях тяжелого
течения ГВ - при буллезно-некротических формах кожной
пурпуры, абдоминальном и суставном синдромах, некоторых
вариантах капилляротоксического нефрита.
Инфузионная терапия: применяется для улучшения
реологических свойств крови и периферической
микроциркуляции (реополиглюкин, глюкозо-новокаиновая
смесь).
26. Осложнения и прогноз ГВ
ИнвагинацияКишечная непроходимость
Перфорация кишечника с развитием перитонита
При нефрите: ОПП или ХБП
• Течение ГВ чаще острое, с выздоровлением в течение 2 мес
от начала болезни, но может быть затяжным,
рецидивирующим на протяжении 6 мес; редко длится в
течение 1 г и более.
• Выздоровление у 60–65% больных наступает через 2–6 мес;
возможно хроническое течение.
• Хроническое течение свойственно вариантам с нефритом или
с изолированным непрерывно рецидивирующим кожным
геморрагическим синдромом.
27.
Спасибо за внимание27























 Медицина
Медицина