Похожие презентации:
Лабораторная оценка показателей углеводного обмена
1. Лабораторная оценка показателей углеводного обмена
И.А. Новикова2. Этапы метаболизма углеводов
1. Расщепление поступающих с пищей полисахаридов(крахмал, гликоген) и дисахаридов (сахароза,
лактоза) в двенадцатиперстной кишке и тонком
кишечнике до моносахаридов.
2. Всасывание моносахаридов (преимущественно
глюкоза, меньше фруктоза, галактоза, пентоза) в
кишечнике → поступление в систему воротной
вены.
3. Образование гликогена из моносахаридов –
гликогеногенез (ферменты фосфоглюкомутаза и
гликогенсинтетаза). Частично гликоген может
образовываться из молочной и пировиноградной
кислоты.
3. Этапы метаболизма углеводов (продолжение)
4. Распад гликогена в печени с образованиемглюкозы – гликогенолиз (фермент активная
фосфорилаза – фосфорилаза А).
5. Процесс глюконеогенеза – образование глюкозы
из неуглеводных продуктов – аминокислот,
пировиноградной и молочной кислоты и др.
6. Расщепление глюкозы в тканях и органах до
молочной и ПВК, а затем в цикле Кребса до
конечных
продуктов
CO2
и
Н2О
с
освобождением энергии.
4. Основные пути распада глюкозы
1. анаэробный путь (без потребления кислорода)2. аэробный - прямое окисление глюкозы
Ключевые ферменты гликолиза – гексокиназа и
глюкокиназа. Обеспечивают фосфорилирование глюкозы с образованием глюкозо-6фосфата.
Гексокиназа фосфорилирует и другие гексозы
(фруктозу и галактозу), обнаруживается во
всех органах.
Глюкокиназа фосфорилирует только глюкозу.
Содержится
в
печени.
Активность
регулируется инсулином.
5. Выделение глюкозы
Через клубочки почек с провизорноймочой
с
последующей
полной
реабсорбцией в канальцах нефронов.
Почечный порог для глюкозы– 8-9
ммоль/л (при превышении глюкоза
поступает в мочу).
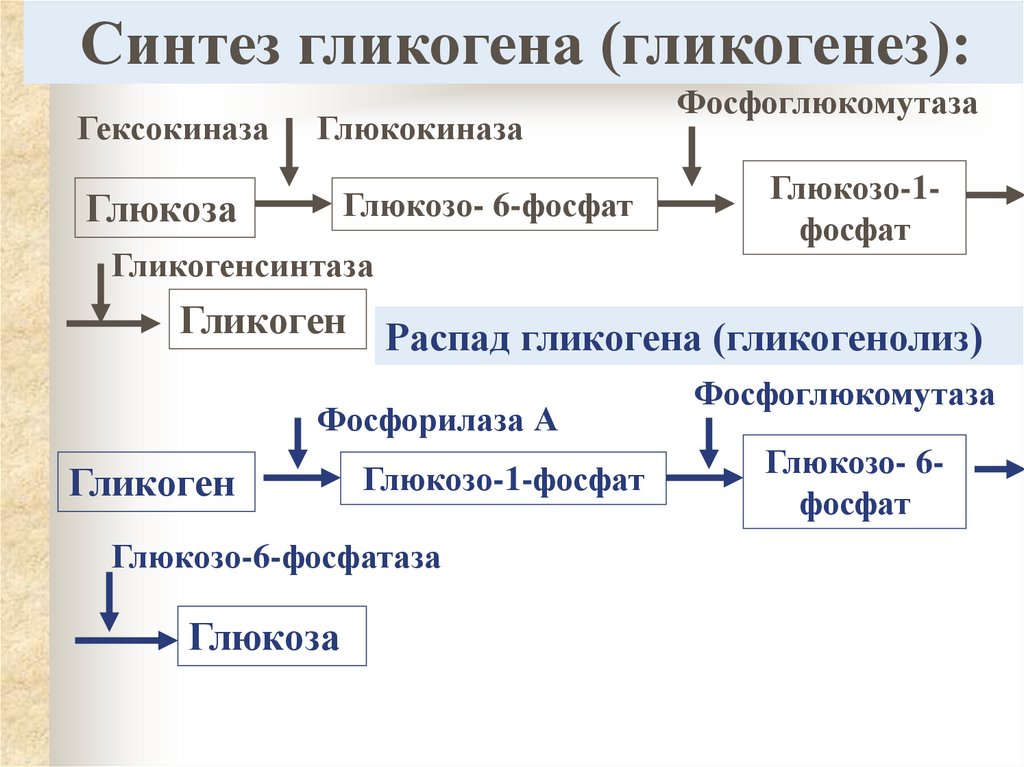
6. Синтез и распад гликогена
Накопление:в печени (до 6% от массы печени).
Использование для нужд всего
организма.
в скелетных мыщцах (около 1% от
массы мыщц). Использование только
для работы мышц.
7. Синтез гликогена (гликогенез):
ГексокиназаГлюкокиназа
Глюкозо- 6-фосфат
Глюкоза
Гликогенсинтаза
Фосфоглюкомутаза
Глюкозо-1фосфат
Гликоген Распад гликогена (гликогенолиз)
Фосфорилаза А
Гликоген
Глюкозо-1-фосфат
Глюкозо-6-фосфатаза
Глюкоза
Фосфоглюкомутаза
Глюкозо- 6фосфат
8. Анаэробный гликолиз
Распадглюкозы
без
потребления
кислорода. Происходит в цитозоле
клетки. Биологическое значение –
образование
богатых
энергией
фосфорных соединений.
Общая схема:
Глюкоза → пируват → лактат + 50 ккал
9. Аэробный метаболизм глюкозы
1. Классический путь (цикл трикарбоновыхкислот). Схема: глюкоза → пируват → ацетилКоА → Н2О + СО2 (в цикле Кребса).
Происходит в митохондриях.
2. Пентозофосфатный цикл
Протекает в цитозоле клетки. Схема: глюкозо-6фосфат → рибозо-6-фосфат→ глюкозо-6фосфат + НАДФН. Биологическое значение:
обеспечивает
организм
восстановленным
НАДФН, поставляет пентозофосфаты для
синтеза нуклеиновых кислот.
10. ГЛЮКОНЕОГЕНЕЗ
Синтез глюкозы из неуглеводных продуктов,прежде
всего
из
молочной
и
пировиноградной
кислоты.
Предшественниками в глюконеогенезе
могут любые соединения, превращающиеся
при катаболизме в пируват или один из
промежуточных
продуктов
цикла
трикарбоновых кислот.
Большинство
стадий
глюконеогенеза
представляет собой обращение реакций
гликолиза.
11. Регуляция уровня глюкозы в крови
Основные регуляторы уровня глюкозы в крови –инсулин и глюкагон, контринсулярные
гормоны.
АКТГ, СТГ, ТТГ, Т4, ГК,
глюкагон, катехоламины
Глюкоза в крови
Инсулин
12. Инсулин
Инсулин–
полипептид
(53
аминокислоты).
Синтезируется
в
бетта-клетках островков Лангерганса.
Стимуляция секреции: аминокислоты,
жирные кислоты, кетоновые тела,
глюкагон, секретин.
Подавление
секреции:
адреналин,
норадреналин.
13. Действие инсулина на уровень глюкозы (продолжение)
Снижает уровень глюкозы в крови черезследующие механизмы:
1. активирует белки-переносчики глюкозы через
мембрану клетки.
2. активирует гликогенсинтетазу (накопление
гликогена).
3. ингибирует фосфорилазу (задерживает распад
гликогена в печени).
4. тормозит глюконеогенез, уменьшая распад
белка и повышая его синтез
5. способствует превращению глюкозы в жиры.
6. стимулирует пентозный цикл окисления
глюкозы.
14. Глюкагон
Полипептид (23 аминокислоты). Синтезируетсяв альфа-клетках островков Лангерганса.
Увеличивает уровень глюкозы в крови через
следующие механизмы:
1. Активирует фосфорилазу, усиливая распад
гликогена в печени с образованием глюкозы
и поступлением ее в плазму (при голодании)
2. Активирует процесс глюконеогенеза
15. Лабораторные тесты для характеристики углеводного обмена
Уровень глюкозы в кровиУровень глюкозы в моче
Кетоновые тела в моче
D-3-гидроксибутират в сыворотке
Тест на толерантность к глюкозе
Гликированный гемоглобин
Фруктозамин
Уровень инсулина в крови
16. Глюкоза в крови
Глюкоза равномерно распределена между клеткамии плазмой с некоторым превышением ее
концентрации в плазме (на 10-15%).
Артериальная кровь > венозная кровь >
капиллярная кровь.
При хранении сыворотки крови над сгустком или
плазмы над эритроцитами концентрация глюкозы
быстро снижается вследствие гликолиза. Поэтому
необходимо не позднее 1 часа отделить осадок, либо
капиллярную кровь стабилизировать ТХУ. При
этом стабильный уровень глюкозы сохраняется в
течение 24 часов
17. Содержание глюкозы в крови и моче
Норма:в капиллярной крови 2,5-2,75-6,2 ммоль/л
в венозной – 3,3-6,2 ммоль/л
6,3-6,4 ммоль/л - пограничное состояние.
В суточной моче
- не более 0,5-1,1
ммоль/л (качественными пробами не
улавливается).
18. Лабораторные методы определения глюкозы
Редуктометрический (Хагедорна-Иенсена)Колориметрический (с ортотолуидиновым реактивом)
Энзиматические методы:
Глюкозооксидазный (окисление глюкозы кислородом
воздуха в присутствии глюкозооксидазы сообразованием
перексиси,
которую
выявляют
восстановленным
хромогеном)
Гексокиназный (основан на оптическом тесте Варбурга).
Дорогой, является референтным методом.
Гипергликемия – превышение уровня глюкозы натощак
более 6,7-7 ммоль/л.
Гипогликемия –менее 2,5 ммоль/л
19. Гипергликемия
Основные механизмы формирования:Снижение утилизации глюкозы тканями
Усиленный распад гликогена
Торможение синтеза гликогена
Усиленный глюконеогенез
Инсулярные гипергликемии – связаны с
недостаточным количеством инсулина или
неэффективностью его действия
Внеинсулярные гипергликемии – не зависят от
влияния инсулина
20. ВНЕИНСУЛЯРНЫЕ ГИПЕРГЛИКЕМИИ
1.Гипергликемии на фоне гиперфункции эндокринных желез,
продуцирующих антагонисты инсулина:
Синдром Иценко-Кушинга - -выброс ГК стимулирует
процесс глюконеогенеза
Акромегалия – СТГ снижает фосфорилирование глюкозы,
угнетая гексокиназу
Феохромацитома – увеличенный выброс катехоламинов
(особенно во время криза) стимулирует фосфорилазу мышц,
усиливает гликогенолиз в печени и мышцах
Тиреотоксикоз –Т4 усиливает всасывание глюкозы в
кишечнике, активирует симпатоадреналовую систему,
активирует гексокиназу.
Опухоли
альфа-клеток
поджелудочной
железы
–
увеличивается глюкагон.
21. Внеинсулярные гипергликемии (продолжение)
2.3.
4.
5.
Нейрогенные гипергликемии
- раздражение клеток
головного мозга, особенно продолговатого (сахарный центр
на дне 4 желудочка) - при травмах головного мозга,
тромбозе
мозговых
сосудов,
кровоизлияниях,
в
продолговатый мозг и т.д.
Гипергликемия
вследствие
острого
нарушения
кровообращения (инфаркт миокарда) за счет выброса
адреналина. Степень гипергликемии при этом невысокая –
до 10-11 ммоль/л.
Эмоциональная гипергликемия
Гипергликемия
на
фоне
длительного
приема
лекарственных препаратов – анальгетики, диуретики,
гипотензивные (за счет торможения гексокиназы)
22. Гипогликемии
1. Инсулярные - связаны с абсолютнымили
относительным
увеличением
концентрации инсулина:
Первичный гиперинсулинизм – при
инсулиноме.
Вторичный гиперинсулинизм –у больных
сахарным диабетом при восстановлении
чувствительности клеток к инсулину,
передозировка инусулина при нарушении
питания у больных СД.
23. Гипогликемии
2. ВнеинсулярныеГипофункция эндокринных желез – гипофизарнонадпочечниковая недостаточность, микседема.
Нейрогенная – психотравмы, энцефалит, опухоли
мозга.
Длительной рвота, анорексия
Обильная лактация, глюкозурия беременных
Нарушение всасывания углеводов в кишечнике –
синдром мальабсорбции
Новорожденные дети от матерей с СД
(гиперплазия бетта-клеток плода в результате
гипергликемии матери).
24. ГЛЮКОЗУРИЯ
В норме не более 0,5 ммоль/лПрофильтрованная
в
клубочках
глюкоза
полностью
реабсорбируется в проксимальных канальцах с участием
ферментов гексокиназы и щелочной фосфатазы.
2 группы глюкозурий:
Гипергликемические - связаны с увеличением концентрации
глюкозы в крови. М.б. при различных заболеваниях или
физиологическими.
Нормогликемические - связаны с нарушением реабсорбции
глюкозы в почечных канальцах в результате снижения
активности
ферментов
(наследственные
изменения
гексокиназы,
тубулопатии
(Фанкони),
интоксикация
стрихнином, снотворными, кодеином, морфином, глюкозурия
беременных, гломерулонефриты, нефросклероз и т.д.).
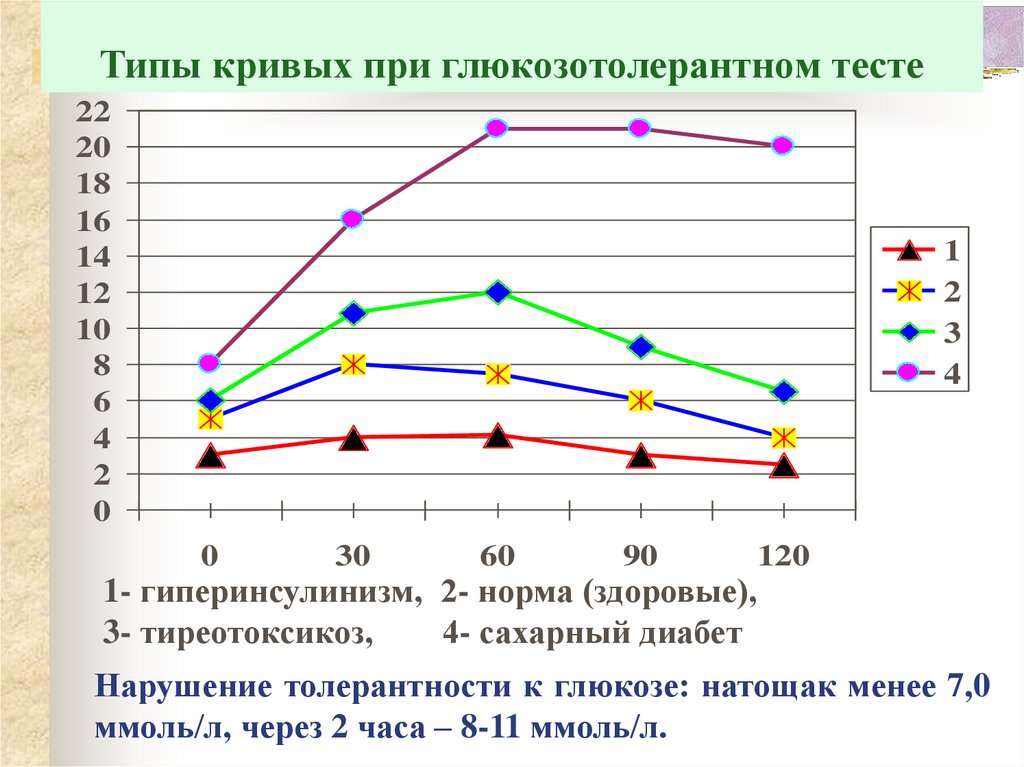
25. Тест на толерантность к глюкозе
Показания: дважды натощак у пациента обнаруживаютсяпограничные уровни глюкозы. Позволяет выявить
латентный сахарный диабет. Если глюкоза натощак более
8ммоль/л тест не проводят.
Схема проведения: Выпить одномоментно глюкозу (взрослому
75 г в 200 мл воды, ребенку 1,75 г/кг веса, но не более 75 г).
Определяют уровень глюкозы натощак, через 30, 60, 90,120
минут.
Коэффициент Бодуэна (гипергликемический)– отношение
максимального уровня глюкозы к глюкозе натощак, норма –
1,5-1,6 (не более 1,7).
Коэффициент Рафальского (гипогликемический) – отношение
глюкозы через 2 часа к глюкозе натощак – норма 0,9-1,1
(менее 1,3).
26. Типы кривых при глюкозотолерантном тесте
2220
18
16
14
12
10
8
6
4
2
0
1
2
3
4
0
30
60
90
1- гиперинсулинизм, 2- норма (здоровые),
3- тиреотоксикоз,
4- сахарный диабет
120
Нарушение толерантности к глюкозе: натощак менее 7,0
ммоль/л, через 2 часа – 8-11 ммоль/л.
27. D-3-гидроксибутират в сыворотке
Бета-оксимасляная кислота, продукт обмена жирныхкислот – главное кетоновое тело в крови.
Применение в КДЛ:
диагностика кетоза (более чувствителен и
стабилен, чем ацетон и ацетоацетат) у больных СД
мониторинг кетоацидотической комы (позволяет
раньше обнаружить передозировку инсулина, т.к.
падение его уровня происходит на 2 ч раньше, чем
падение глюкозы после введения инсулина)
у больных с тяжелыми травмами, обширными
операциями для коррекции парентерального
питания (показатель увеличен в связи с потерей
мышечной массы)
28. Гликированный гемоглобин
HbA1 - гликированная форма присутствующего вэритроцитах
НвА.
Образуется
вследствие
неферментативного присоединения глюкозы к Нв.
Имеет 3 подфракции:
НвА1с (наибольшее количество)
НвА1а
НвА1в
Степень гликирования Нв прямо пропорциональна
концентрации глюкозы
и длительности ее
контакта с Нв.
Норма НвА1с – 4-5,5% от общего Нв.
29. Методы определения гликированного гемоглобина
Существуютметоды,
выявляющие
разные
субфракции.
Ионообменная
хроматография
–
самый
распространенный для НвА1с (специальные миниколоночные тест-системы ВioRad, Human)
Аффинная хроматография (микроколоночные
тест-системы, более длителен по времени)
ВЭЖХ – высокая стоимость (является референсметодом)
Электрофорез в агарозном геле (специальные тест
системы, импортные, дорогостоящие)
30. Методы определения гликированного гемоглобина (продолжение)
Колориметрическиеметоды
–
определяют
тотальный
гликогемоглобин (трудоемкость)
Иммунохимические методы – метод
ингибирования латекс-агглютинации
(самый распространенный), выявляет
НвА1с.
Интерференция:
уремия,
гемолиз,
беременность.
31. Иммунохимический метод определения НвА1с
Антитела-латекс+
Агглютинатор
+
Турбидиметрия
Мутность
снижается
Фрагменты
НвА1с
32. Клинико-диагностическое значение определения гликированного гемоглобина
Являетсяинтегральным
показателем
состояния
углеводного обмена за предшествующие 6-8 недель.
Цель анализа: постановка диагноза, контроль за
лечением, определение степени компенсации у
больных сахарным диабетом.
Преимущества перед определением уровня глюкозы:
Отражает гликемию не на момент взятия крови, а за
период около 8 недель.
Не влияют особенности питания, стрессы и т.д.
Тест более специфичен для сахарного диабета, чем
уровень глюкозы.
33. Фруктозамин
Продукт гликирования белков плазмы крови.Степень гликирования зависит от концентрации
глюкозы в крови и длительности периода
полураспада белков.
Отражает средний уровень глюкозы в крови за 2-3
недели до измерения (период полураспада альбумина
- 20 дней).
Норма: 200-280 мкмоль/л.
Определение в КДЛ – колориметрически (по
способности восстанавливать в щелочной среде
НСТ). Другие методы (аффинная хроматография,
энзиматический ) в КДЛ не используются.
34. Клинико-диагностическое значение определения фруктозамина
Показания: оценка эффективности лечения, степени компенсациипри сахарном диабете, подбор диеты, дозы препаратов.
Преимущества по сравнению с НвА1с:
Более быстрый и удобный маркер среднего уровня глюкозы
(при подборе дозы)
Определение ФрА намного дешевле
Не зависит от вариантов аллелей Нв пациента.
Недостатки:
Влияет
уровень
альбумина
в
сыворотке,
характер
диспротеинемии
Интерференция лекарств и эндогенных субстратов крови более
выражена.
35. Сахарный диабет
Около 60 млн. больных в мире. Ежегодный прирост– 8-10%.
Нозологические формы:
1. инсулинзависимый - диабет 1 типа - дефицит
инсулина вместе с гибелью бетта-клеток. Чаще у
молодых, начинается остро, стадия преддиабета
незаметна. Около 30% - дети.
2. инсулинонезависимый – диабет 2 типа. Чаще у
лиц старше 60 лет. Количество инсулина
незначительно снижено или норма, но
отсутствуют рецепторы
к инсулину →
инсулинорезистентность.
36. Инсулинорезистентность
Причиныинсулинорезистентности
тканей:
Генетические факторы
Приобретенные
факторы
(гиподинамия,
гиперкалорийное
питание, частые стрессы, курение,
алкоголизм).
37. Инсулинорезистентность (продолжение)
Клинически последствия:1. Артериальная гипертензия: бета-клетки компенсаторно
увеличивают секрецию инсулина → пароксизмальная
вазоконстрикция,
стимуляция
симпатической
нервной
системы, увеличение чувствительности клеток к прессорному
влиянию Adr и ангиотензина-2.
2. Ожирение и развитие атеросклероза: инсулин активирует
липопротеинлипазу (но фермент оказывается в дальнейшем
инсулинорезистентным) → увеличение в крови ЛПОНП и
снижение ЛПВП → атерогенная дислипидемия.
Метаболический синдром Х: артериальная гипертензия + ожирение
+ дислипидемия +инсулинонезависимый сахарный диабет «смертельный квартет». Резко увеличивает смертность от
сердечно-сосудистых заболеваний.
38. Клинико-лабораторная диагностика СД
Степени гипергликемии при сахарном диабете:Не более 8,3 ммоль/л – легкая
8,3-14 ммоль/л – средней степени
более 14 ммоль/л – тяжелой степени
Основные клинические симптомы – жажда,
полиурия, кожный и генитальный зуд.
Лабораторная диагностика: глюкоза в крови и
моче, кетоновые тела в моче, НвАс, ФрА .
39. Гиперосмолярная (некетонемическая) кома
Развивается только при ИНЗСД при нетяжеломтечении (нет нарушений липидного обмена –
кетонемии).
Причины развития: дегидратация при рвоте,
поносе, оперативных вмешательствах.
Клинические проявления: резкая дегидратация
без признаков кетоза, дыхание нормальное,
помрачение сознания.
40. Гиперосмолярная (некетонемическая) кома (продолжение)
Лабораторные показатели:Гипергликемия высокой степени (более
40ммоль/л)
Глюкозурия
Реакция на ацетон чаще отрицательная или
слабо положительная
Гиперосмия плазмы – осмолярность плазмы
более 330 мосм/л (норма - 280-300)
Увеличение натрия, хлора в крови
Азотемия
(увеличение
мочевины,
креатинина)
41. Гиперлактацидемическая кома
Редкое осложнение. Обусловлена накоплениемлактата и пирувата (меньше) в крови.
Причины развития – гипоксия тканей вследствие
тяжелых
интеркуррентных
заболеваний
(вирусные инфекции, пневмонии), что приводит
к накоплению молочной кислоты.
Лабораторные показатели:
Гипергликемия невысокая
Глюкозурия незначительная или отсутствует
Кетонемии, кетонурии нет
Метаболический ацидоз
42. Кетоацидотическая кома
Может быть первым проявлением ИЗСД или развиться упациента с ранее диагностированным СД, если он
пропустит прием инсулина, доза будет недостаточной или
потребность в инсулине возрастет (заболевания).
Патогенез: недостаток инсулина → относительное
повышение глюкагона → подавление гликолиза,
стимуляция глюконеогенеза → увеличение образования
глюкозы на фоне отсутствия ее усвоения → глюкозурия
→ осмотический диурез, потеря жидкости →
уменьшение объема плазмы → снижение кровотока
через почки → преренальная уремия → снижение
скорости образования мочи → олигурия → увеличение
степени гипергликемии → усиление кетогенеза →
ацидоз.
43. Кетоацидотическая кома (продолжение)
Клиническиепроявления:
гипотензия,
тахикардия,
похолодании е конечностей, рвота, спутанное сознание,
дыхание Куссмауля, запах ацетона в выдыхаемом воздухе.
Лабораторные показатели:
Гипергликемия
Глюкозурия
Выраженная кетонемия и кетонуния
Гиперкалиемия
Метаболический ацидоз
Лечение – возмещение потерь жидкости и электролитов,
инсулин.
44. Инсулин и проинсулин в сыворотке
Проинсулин – предшественник инсулина, послеотщепления от которого С-пептида (под действием
протеаз цитозоля) образуется инсулин. Норма у
взрослого 1-9,4 пмоль/л.
Инсулин – норма у взрослого 3-17 мкЕД/мл.
Показатели
используются
для
дифференцировки
различных видов гипогликемии.
Увеличение инсулина и проинсулина – СД 2 типа (начало
заболевания), инсулинома, синдром Иценко-Кушинга
и др.
Снижение инсулина и проинсулина – СД 1 типа, СД 2
типа (позже).
45. С-пептид в сыворотке
С-пептид – фрагмент молекулы проинсулина. Норма всыворотке у взрослых 0,5-3 нг/мл (соотношение Спептид/инсулин – 5:1).
Показания к определению: установление причины
гипогликемии, коррекция терапевтических мероприятий.
Преимущества:
Время полураспада больше, чем у инсулина
Позволяет проводить исследование на фоне приема
инсулина (так как лечебные препараты инсулина не
содержат С-пептид)
Не вступает в перекрестные реакции с АТ к инсулину
Увеличение при: инсулиноме, ХПН.
Снижение при: СД 1 и 2 типа.
46. Гипогликемическая кома
Клиника: спутанность сознания, чувствоголода, атаксия, парестезии, гемипарез,
судороги
Лабораторные показатели:
Гипогликемия
Глюкозурия может быть.
Лечение: назначение глюкозы (можно еще
до получения результата анализа),
глюкагона.













































 Медицина
Медицина








