Похожие презентации:
Торакальная травма
1. Торакальная травма
2.
3.
4. Диагностика травмы грудной клетки и ее симптомы
• Анамнез: (каким образом произошлоповреждение) и полное всестороннее
клиническое обследование!
5. Физикальное исследование:
Осмотр позволяет выявить :• Цианоз – признак нарастающей гипоксии, обусловленной
дыхательной недостаточностью. Если синюшную окраску имеют
только лицо, шея и верхняя половина груди («декольте»), нужно
заподозрить травматическую асфиксию, возникшую при сдавлении
грудной клетки. Для травматической асфиксии характерны также
точечные кровоизлияния в кожу, слизистые, под конъюнктиву.
• Наличие или отсутствие самостоятельного дыхания;
• западение межреберий во время вдоха (дыхательная
недостаточность, обструкция дыхательных путей);
• парадоксальное дыхание (окончатый перелом с флотацией грудной
стенки);
• односторонние дыхательные движения (разрыв бронха,
пневмоторакс, гемоторакс);стридор (повреждение верхних
дыхательных путей).
6.
• Набухание мягких тканей, особенно век и шеи(подкожная эмфизема) –признак повреждения
легкого или главного бронха.
• Необычные дыхательные шумы (стридор и др.),
«сосущая» рана грудной стенки.
• Наличие входного и выходного раневых отверстий
при проникающих ранениях, причем обязательно
осматривать как переднюю, так и заднюю
поверхности туловища.
• Симптом “прерванного вдоха”, симптом Пайра
(болезненность при наклонах в здоровую сторону).
• Набухшие непульсирующие шейные вены – признак
тампонады сердца. Кроме того, набухание шейных
вен наблюдается во время агонии, а также при
интенсивной инфузионной терапии.
7. Пальпация Быстро пальпируют шею, грудь, руки и живот!
• Подкожная эмфизема – признакнапряженного пневмоторакса или разрыва
бронха.
• Последовательно пальпируют ребра и грудину,
слегка сдавливают грудную клетку в разных
направлениях, определяя локализованную
болезненность и патологическую
подвижность.
• Крепитация костных отломков ребер, симптом
«ступеньки», «клавиши» при переломах
ребер, грудины со смещением
8.
• Контроль АД, ЧСС и пульса. Пульс пальпируют накаждой конечности. Отсутствие пульса может быть
обусловлено повреждением крупного сосуда.
Обязательно сравнивают результаты измерения АД
и параметры пульса на симметричных конечностях.
При ушибе сердца и электролитных нарушениях
могут возникнуть аритмии.
• Альтернирующий пульс (чередование высоких и
низких пульсовых волн)наблюдается при ушибе
сердца и дисфункции миокарда
• Слабый частый пульс – признак тампонады сердца
или гиповолемии.
• Скачущий пульс (высокий при низком
диастолическом и нормальном или высоком
систолическом АД)появляется при повреждении
аортального клапана и острой аортальной
недостаточности.
9. Аускультация и перкуссия
• При аускультации легких сравнивают дыхательные шумы вправом и левом легком. Если они отличаются, проводят
перкуссию.
• Притупление перкуторного звука на пораженной стороне
означает либо гемоторакс, либо ателектаз (закупорка бронха
слизистой пробкой, аспирация инородного тела).
• Громкий тимпанический звук над одним легким, особенно в
случае проникающего ранения с этой стороны, –признак
пневмоторакса.
• Выслушивают тоны сердца. Сердечные шумы могут
свидетельствовать о повреждении клапанов, что нередко
встречается при тупой травме груди, разрыве папиллярных
мышц или межжелудочковой перегородки.
• Если вовремя диастолы выслушивается шум, напоминающий
хруст снега (шум трения перикарда), в полости перикарда
может находиться воздух.
10. Инструментальные методы исследования
• Рентгенография ребер• Рентгенография органов грудной клетки
• При подозрении на повреждение бронхов —
бронхоскопия
• Пульсоксиметрия
• Лабораторное обследование: бщий анализ
крови, общий анализ мочи, анализ газов
крови, ЭКГ, ЦВД
• Ультразвуковое обследование абдоминальной
полости
• Видеотораскопическая диагностика
11. Рентген-диагностика
Выполняют рентгенография органов груднойклетки в двух плоскостях, при
необходимости компьютерная томография
и контрольные снимки в короткие
промежутки времени!
Рентгеновские снимки скелета для
исключения сопутствующих повреждений!
12. Итак, что же мы можем увидеть на рентгенограммах?
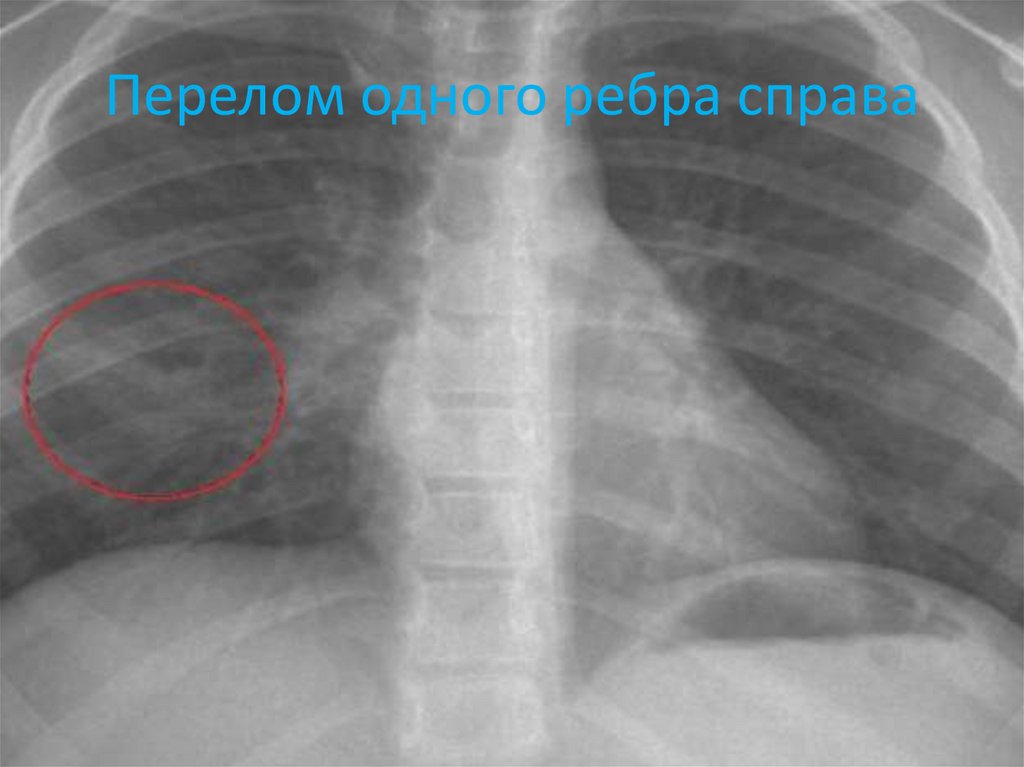
13. Перелом одного ребра справа
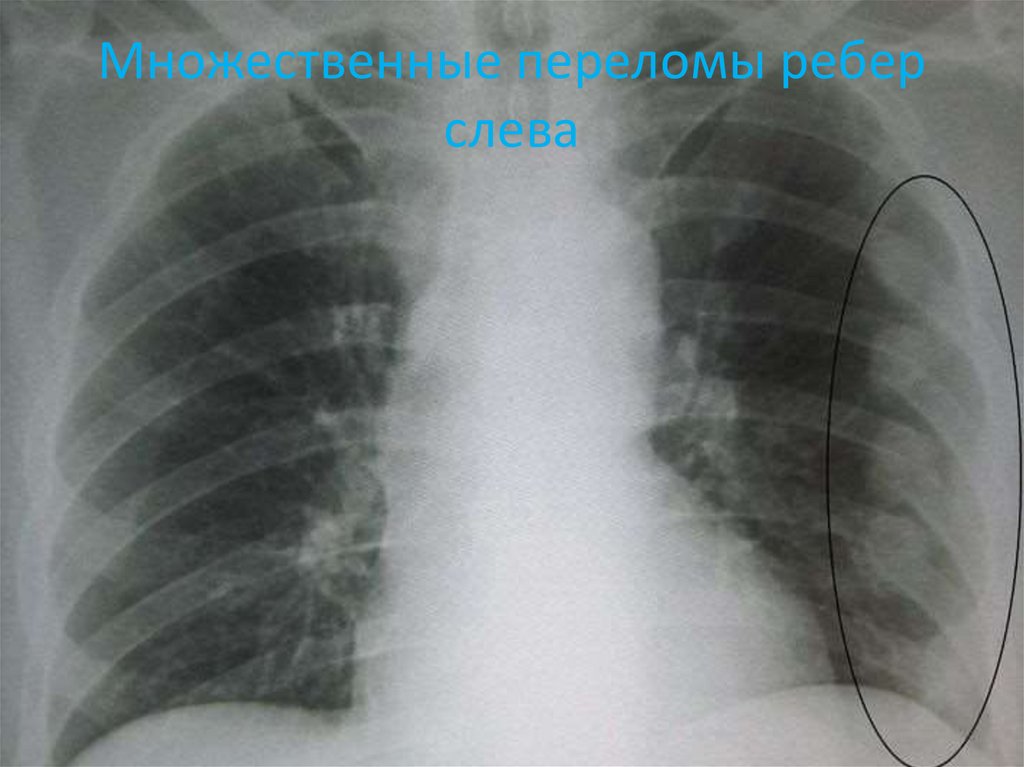
14. Множественные переломы ребер слева
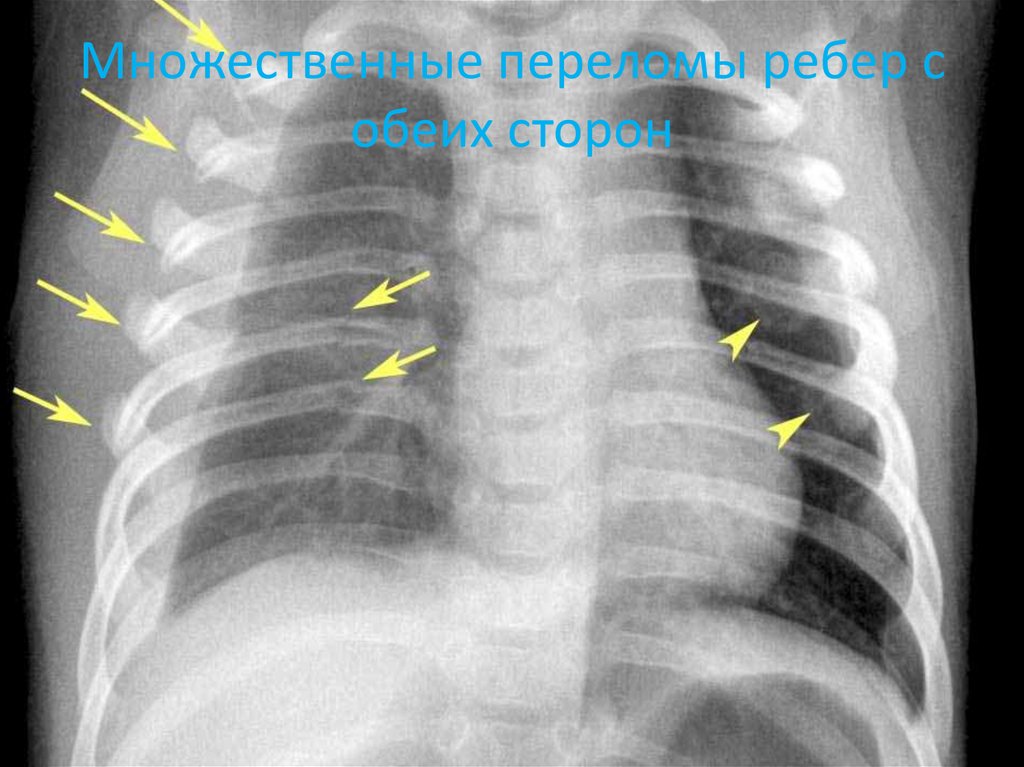
15. Множественные переломы ребер с обеих сторон
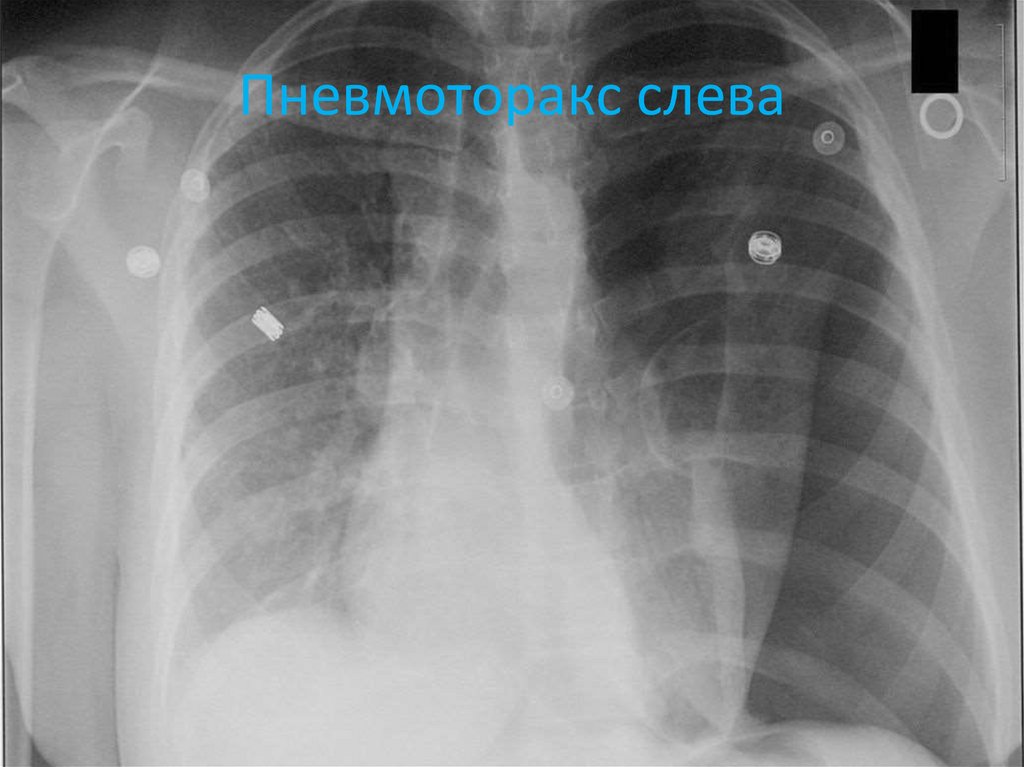
16. Пневмоторакс слева
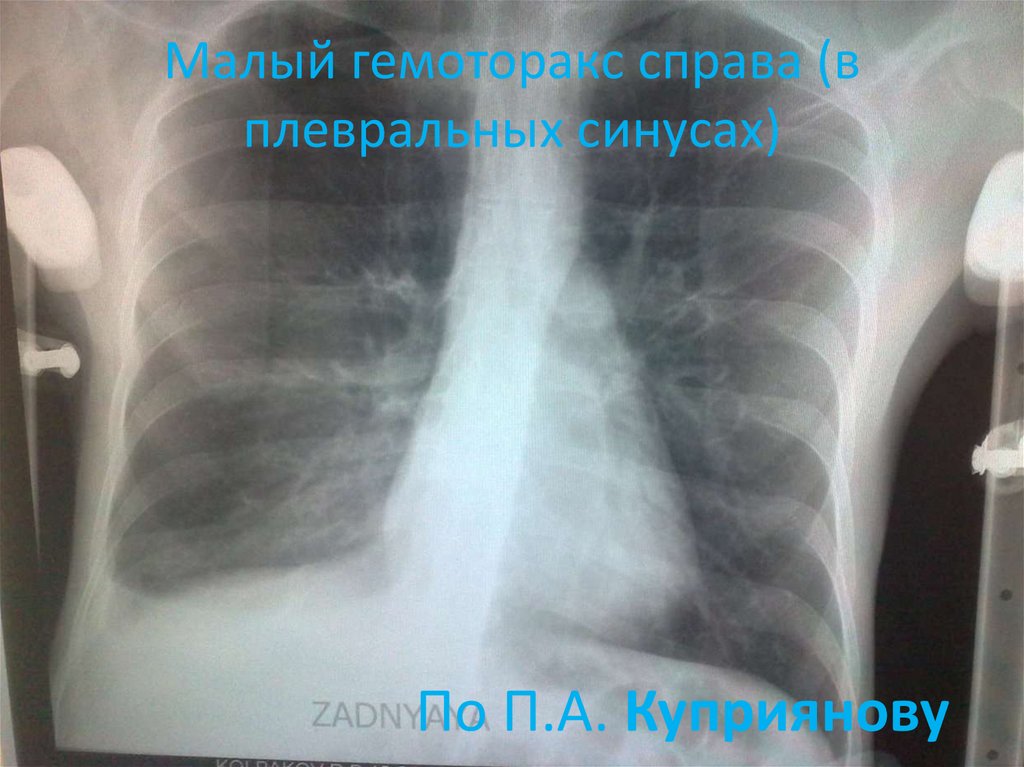
17. Малый гемоторакс справа (в плевральных синусах)
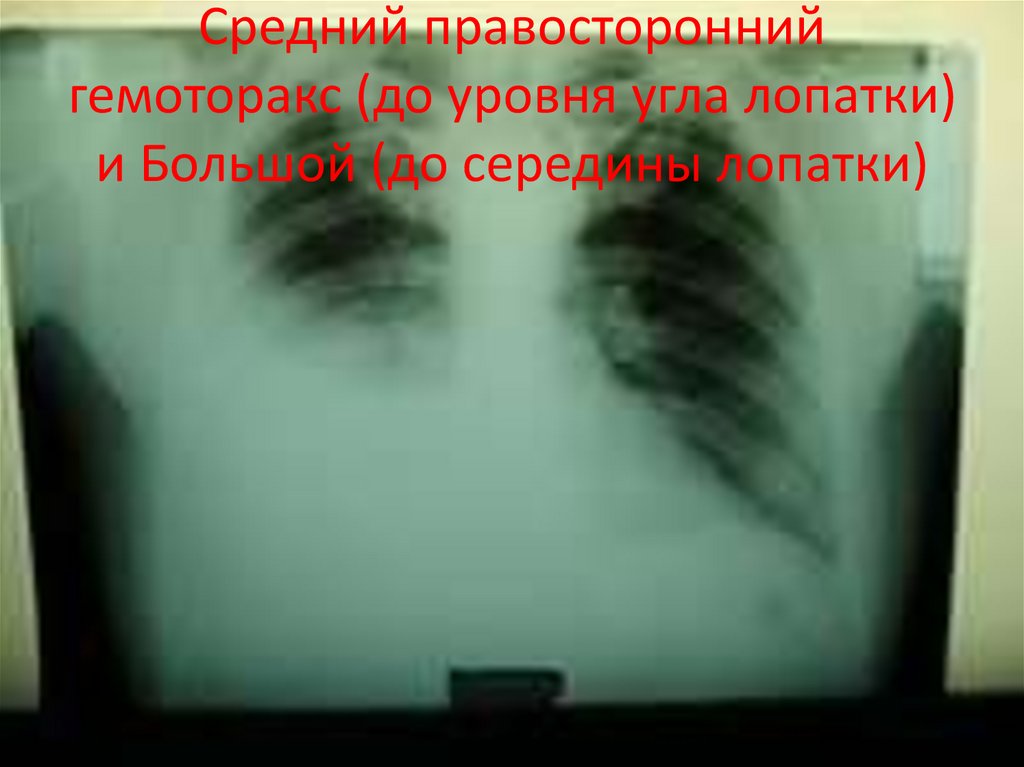
По П.А. Куприянову18. Средний правосторонний гемоторакс (до уровня угла лопатки) и Большой (до середины лопатки)
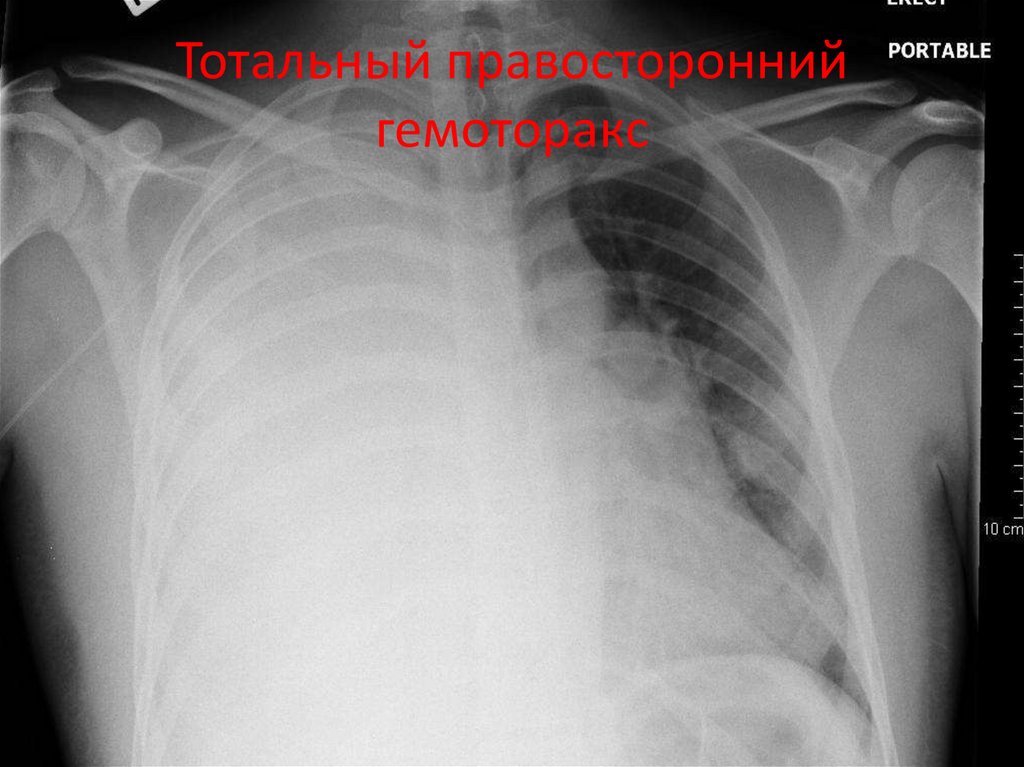
19. Тотальный правосторонний гемоторакс
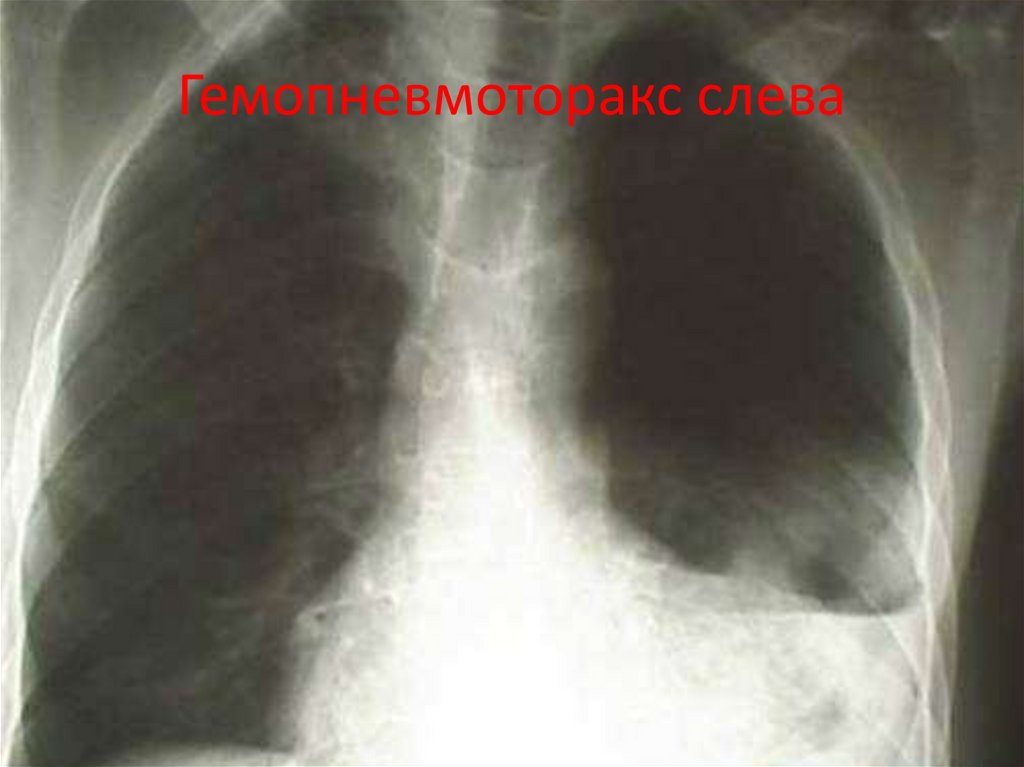
20. Гемопневмоторакс слева
21. А как же лечить эти состояния???
22. Лечение переломов ребер
• Постельный режим в течение 4-5 сут• При неосложнённых переломах новокаиновые (10мл 1 % рра новокаина) или спиртово-новокаиновые (9 мл 1 % рра и 1 мл спирта) блокады места перелома
• Отхаркивающие средства
• Дыхательная гимнастика
• При множественных переломах —
паравертебральная блокада 0,5% раствором новокаина,
вагосимпатическая блокада по А.В. Вишневскому, при
двойных и двусторонних множественных переломах —
скелетное вытяжение за грудину.
23. Пневмоторакс
• Пневмоторакс - наличие воздуха в плевральной полости, обусловленное раной грудной стенки или• Лёгкого с повреждением одной из веточек бронха. Классификация и этиология
• Закрытый пневмоторакс - после проникновения воздуха в плевральную полость сообщение её с наружной
атмосферой прекращается и новые порции воздуха в плевру не поступают. Причины:
• Ранение лёгкого острыми отломками рёбер
• Разрыв лёгкого от повышения внутрилёгочного давления
• Прорыв булл лёгкого
• Некоторые проникающие ранения груди с быстрым закрытием раны (склеивание краёв раны)
• Ятрогенные травмы (например, ранение купола плевры при попытке катетеризации подключичной вен
ы).
• Открытый пневмоторакс - наличие отверстия в грудной стенке (включающего и париетальную плевру),
свободно сообщающегося с внешней средой.
• Клапанный пневмоторакс - прогрессирующее накопление воздуха в плевральной полости. Воздух
поступает из малого отверстия в лёгочной ткани в момент вдоха, а в момент выдоха, не находя себе
выхода,остаётся в плевральной полости. В заключительной стадии развития клапанный пневмоторакс
становится напряжённым, когда давление в плевральной полости становится выше, чем в смежном
легком и сосудах. Выделяют две формы клапанного пневмоторакса:
• Раневой:
• Закрытая травма груди с разрывом ткани лёгкого
• Проникающее ранение с быстрым склеиванием раны грудной стенки с продолжающимся зиянием
раны бронха
• Спонтанный:
• При разрыве патологически изменённой лёгочной ткани во время кашля (абсцесса лёгкого, туберкулёз
ной каверны, лёгочной буллы при эмфиземе лёгкого)
• При спонтанном разрыве пищевода.
24. Лечение пневмоторакса
Закрытый пневмоторакс протекает доброкачественно и постепенно рассасывается. Изтерапевтических мероприятий иногда необходима плевральная пункция для
аспирации воздуха.
Открытый пневмоторакс
• Первая помощь на месте происшествия — герметическая (окклюзионная) повязка,
временно превращающая открытый пневмоторакс в закрытый и уменьшающая флотацию
средостения. Наиболее простая окклюзионная повязка состоит из нескольких слоев
марли, обильно пропитанной вазелином, поверх которой накладывается компрессная
бумага или клеёнка
• Хирургическая обработка раны, торакотомия, ревизия лёгкого
• Дренирование плевральной полости. В большинстве случаев дренаж убирают через
сутки после операции, в дальнейшем при необходимости повторяя плевральные пункции.
Клапанный пневмоторакс
• Разгрузка плевральной полости от избыточного количества воздуха с помощью пункции
• Повреждение грудной стенки - ушивание дефекта, эвакуация воздуха из
плевральной полости
• Повреждение лёгочных структур — постоянное дренирование в течение
нескольких дней. В некоторых случаях показана окклюзия поражённого бронха
во время бронхоскопии.
25. Гемоторакс
• Для устранения малого гемоторакса бываетдостаточно одной-двух(через сутки)
плевральных пункций. Большинству же
раненых с гемотораксом показан
торакоцентез и дренирование плевральной
полости.
26. Техника торакоцентеза при гемотораксе а - разрез грудной стенки, б - корнцанг с дренажной трубкой, в - введение дренажа в
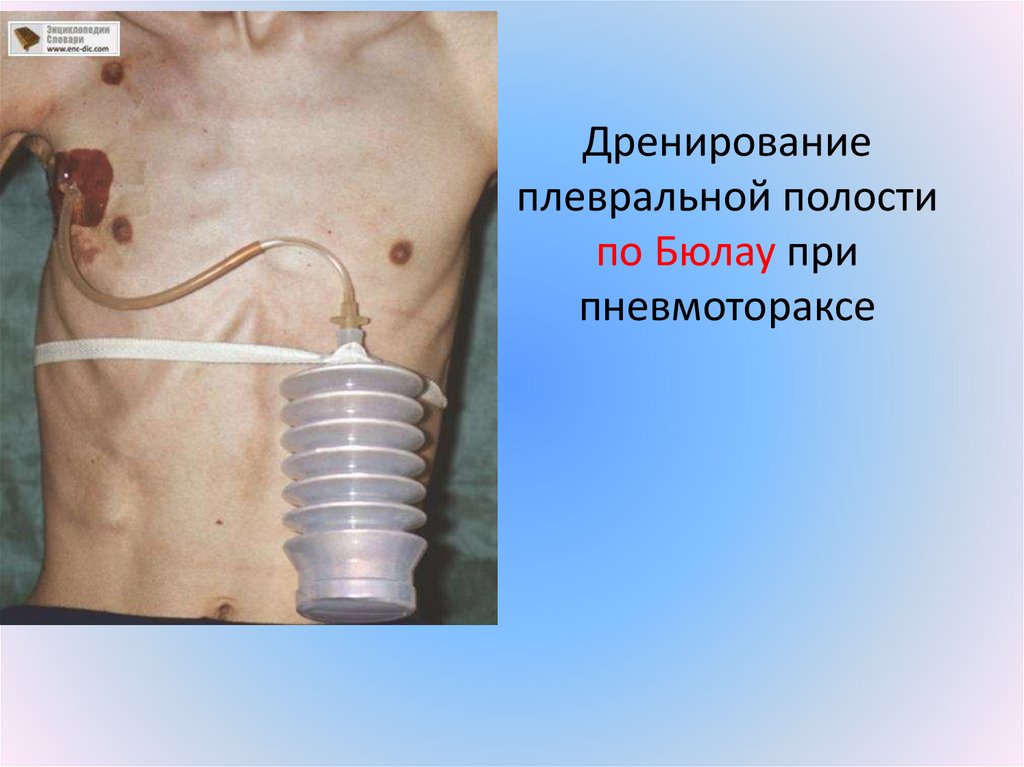
плевральную полость27. Дренирование плевральной полости по Бюлау при пневмотораксе
28. При оказании хирургической помощи раненым с признаками гемоторакса наиболее важным является решение вопроса, продолжается ли
При оказании хирургической помощи раненымс признаками гемоторакса наиболее важным является
решение вопроса, продолжается ли внутриплевральное
кровотечение или оно остановилось?
Общее состояние раненого и показатели
центральной гемодинамики (пульс, АД.
ЦВД) учитываются, но имеют только
вспомогательное значение. Для точной
диагностики продолжающегося
внутриплеврального кровотечения
используют два метода: пробу
Рувилуа~Грегуара и контроль скорости
выделения крови по дренажам.
29. Выделение крови по дренажам в количестве 250 мл в час и более Признак продолжающегося внутриплеврального кровотечения является
Выделение крови по дренажамв количестве 250 мл в час и более
Признак продолжающегося
внутриплеврального
кровотечения является показанием
к выполнению неотложной
торакотомии для остановки
кровотечения.
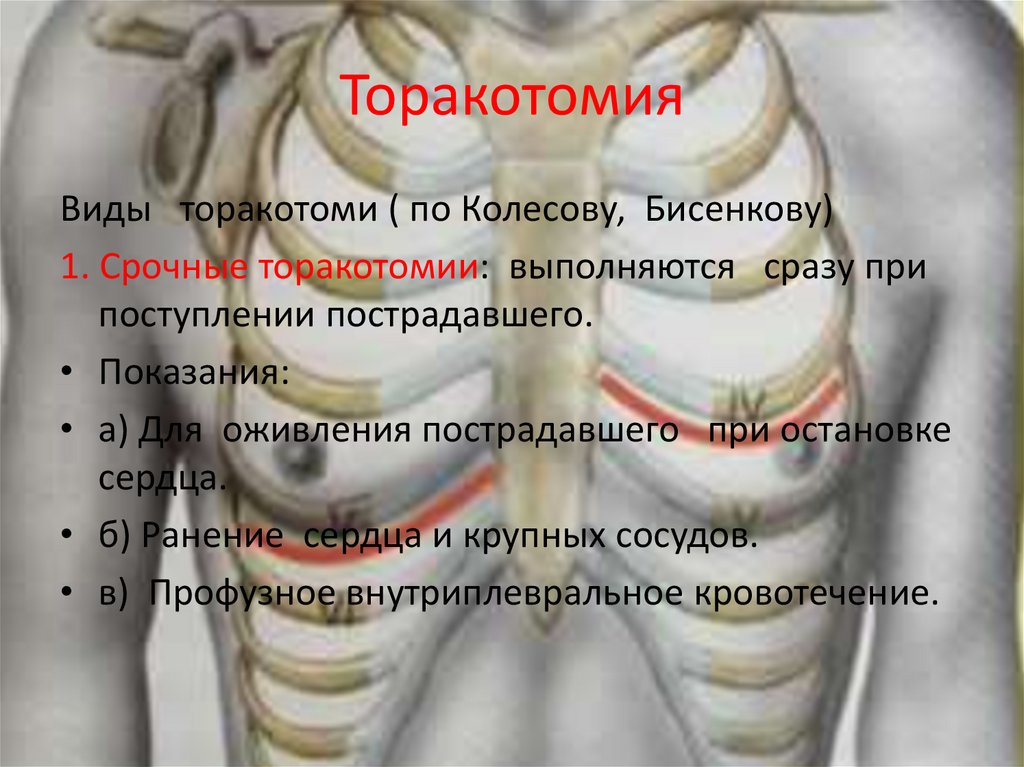
30. Торакотомия
Виды торакотоми ( по Колесову, Бисенкову)1. Срочные торакотомии: выполняются сразу при
поступлении пострадавшего.
• Показания:
• а) Для оживления пострадавшего при остановке
сердца.
• б) Ранение сердца и крупных сосудов.
• в) Профузное внутриплевральное кровотечение.
31. Торакотомия
Виды торакотоми ( по Колесову, Бисенкову)2. Ранние торакотомии: выполняются в течение первых
суток после травмы.
• Показания:
• а) Подозрение на повреждение сердца и аорты.
• б) Большой гемоторакс.
• в) Продолжающееся внутриплевральное кровотечение с
объёмом кровопотери 300 мл. в час и более.
• г) Некупирующийся консервативно напряжённый
пневмоторакс.
• д) Повреждения пищевода.
3. Поздние торакотомии : выполняются через 3-5 суток и
более с момента травмы.
32. Доступы
• Доступ избирается в зависимости от локализациипатологического процесса и предполагаемого
максимального объема операции. Для операции на
легком чаще применяют переднебоковую торакотомию
через 4-е или 5-е межреберье от края грудины до задней
подмышечной линии. Этот доступ обеспечивает
идеальные условия для проведения эндотрахеального
наркоза и оптимальный подход к элементам корня
легкого.
• Боковую торакотомию обычно выполняют через 5-е или 6е межреберье от среднеключичной линии до точки,
отстоящей на 3—6 см кзади от задней подмышечной
линии в положении больного на валике на здоровом боку.
Наименее травматичный доступ. Он обеспечивает
удобный подход ко всем сегментам и корню легкого,
переднему и заднему средостению, стенкам грудной
полости.
33. Ранения области сердца
• Причина : ножевые и огнестрельныеранения грудной клетки, автодорожная
травма, прямой удар в область грудины.
34. Классификация:
Закрытые повреждения сердца :• 1. Ушиб сердца.
• 2.Надрывы отдельных оболочек сердца.
• 3.Полный разрыв стенки сердца.
• 4.Повреждение внутренних структур сердца( клапанов,
перегородок.)
• 5.Отрыв сердца от сосудов.
Открытые повреждения сердца:
• 1.Изолированное непроникающее ранение сердцаповреждение только миокарда.
• 2. Ранение коронарных сосудов (изолированное или с
повреждением миокарда).
• 3.Проникающее ранение сердца.
• 4. Проникающее ранение сердца с повреждением клапанов,
перегородок, сквозные ранения.
• 5.Множественные ранения сердца.
35. Диагностика
Симптомокоплекс ранения сердцаскладывается из:
• 1.Наличие раны в проекции сердца.
• 2. Симптомы внутриплеврального
кровотечения.
• 3. Признаки тампонады сердца.
36.
Ведущую роль в диагностике ранения сердца имеет клиникатампонады сердца.
• Причина тампонады сердца - кровотечение из полостей
сердца, кровотечение из коронарных сосудов и сосудов
перикарда. Выраженность тампонады сердца зависит от
величины раны перикарда. Клинически тампонада
сердца проявляется триадой Бека :
• 1. Значительное снижение артериального давления в
сочетании с парадоксальным пульсом.
• 2. Резкое повышение центрального венозного давления.
• 3. Глухость сердечных тонов и отсутствие пульсации сердца при
рентгеноскопии.
• Состояние пострадавшего очень тяжёлое. Иногда больной
находится в клинической смерти. Кожные покровы бледноцианотичного цвета. Видны набухшие шейные вены. А.Д. ниже
60 мм рт. ст. Перкуторно границы сердца расширены. Тоны
сердца глухие или полностью отсутствуют. При Э.К.Г. - признаки
повреждения миокарда, перикарда: снижение интервала QRST,
ST, отрицательный зубец Т.
• К прямым рентгенологическим симптомам ранения сердца
относятся: расширение границ сердца, сглаженность
сердечных дуг, увеличение интенсивности тени сердца ,
исчезновение пульсации сердца , признаки пневмоперикарда.
37. Способы пункции перикарда
• 1. Способ Марфана . Иглу вводят подмечевидный отросток по средней линии ,
снизу вверх. на глубину 4 см.
• 2. Способ Пирогова-Делорма . Вкол иглы
производят слева у края грудины на уровне 4-5 межреберья. Иглу продвигают позади
грудины на глубину 1,5--2 см.
• 3. Способ Ларрея . Иглу вкалывают в
угол между мечевидным отростком и
прикреплением хряща 7 ребра слева.
38. Диагностика при некоторых видах травм груди
Тампонада сердца• Триада Бека (падение АД, увеличение ЦВД,
глухость сердечных тонов)
• Расширение границ сердца
• Набухание шейных вен
• Парадоксальный пульс отражает снижение
систолического АД на вдохе более чем на
10 мм рт. ст.
39. Напряженный пневмоторакс
• подкожная эмфизема• громкий тимпанический звук на стороне
пораженного легкого при перкуссии
• смещение границ сердца в сторону
здорового легкого
• ослабление дыхательных шумов
• нестабильность гемодинамики
40.
Тотальный гемоторакс• ослабление дыхательных шумов на стороне
пораженного легкого
• притупленный звук при перкуссии
Повреждение аорты и ее ветвей
• по разнице пульсации справа и слева на сонных
артериях и сосудах верхних конечностей
• При аускультации шум над местом повреждения
аорты
• Расширение границ средостения в обе стороны
• Нестабильность гемодинамики
• Этому состоянию как правило будет сопутствовать
гемоторакс, как правило двусторонний
41. Повреждения диафрагмы
• Хирургическая тактика при лечении поврежденийдиафрагмы, может быть разделена на процедуры
по ликвидации повреждений в их острой фазе и те,
которые необходимы для коррекции в хронической
фазе. Диафрагмальные повреждения могут быть
классифицированы с использованием Шкалы
повреждений органов Американской Ассоциации
Хирургии Травмы. Использование этой шкалы для
классификации повреждений диафрагмы
представляет ценность, не только, как
диагностический, но и как описательный
инструмент.
42. Адаптированная Шкала Повреждений Органов American Association for the Surgery of Trauma.
СТЕПЕНЬ ПОВРЕЖДЕНИЯ
I
II
III
IV
V
ОПИСАНИЕ
Ушиб
Разрыв <2 см
Разрыв 2-10 см
Разрыв > 10 см с потерей ткани < 25 см2
Разрыв с потерей ткани > 25 см2
Использование этой шкалы для классификации повреждений диафрагмы
представляет ценность, не только, как диагностический, но и как описательный
инструмент.
43. Доказанное или подозреваемое повреждение диафрагмы, с классическими признаками внутрибрюшного повреждения, являются показанием
кнемедленной лапаротомии!
44. Повреждения пищевода
Травматические повреждения пищеводаотносятся к наиболее тяжелым
заболеваниям органов грудной клетки, что
подтверждается высокой летальностью,
нередко достигающей 30- 55 %.
45. Классификация повреждений пищевода(Б. Д. Комаров)
1)2)
3)
4)
5)
6)
7)
по локализации — травмы шейного, грудного, абдоминального
отделов пищевода;
по распространенности — одиночные и множественные;
по глубине — проникающие и непроникающие (ссадины, разрывы
слизистой оболочки, подслизистого слоя, мышечной оболочки);
по механизму травмы — колотые, резаные, огнестрельные,
пролежни и сочетанные повреждения;
по состоянию стенки пищевода — повреждения неизмененной
стенки, рубцово-измененной или пораженной неопластическим
процессом;
по сопутствующим повреждением — травмы пищевода без
повреждения прилежащих органов, только с ложным входом в
средостение; травмы пищевода, сочетающиеся с повреждением
медиастинальной плевры (справа, слева, двусторонняя), трахеобронхиального дерева, крупных сосудов;
по этиологическому признаку — повреждение пищевода
инородными телами, инструментами (при фиброгастроскопии,
бужировании, кардиодилатации, интубации трахеи), при
проникающих ранениях груди и шеи, при закрытой травме груди и
шеи, при хирургических вмешательствах.
46. Симптомы повреждений пищевода.
• Симптоматика повреждения пищеводамногообразна. Она зависит не только от
характера травмы, локализации
повреждения в пищеводе, но и от развития
воспалительного процесса в
околопищеводной клетчатке,
т.е. медиастинита.
47. Местные проявления включают
боль по ходу пищевода и за грудиной,
дисфагию,
осиплость голоса,
инфильтрацию мягких тканей,
гиперемию кожи,
подкожную эмфизему,
пневмоторакс.
48. В течении проникающих повреждений грудного отдела пищевода выделяют три фазы.
• В первой фазе (начальной, фазе шока),длящейся от 30 мин до 4—5 ч, состояние
больного резко ухудшается.
• Вторая фаза (кажущегося благополучия»
ложного затишья) длится 18-36 ч и
характеризуется мнимым улучшением
состояния пациентов, что проявляется
уменьшением боли. Однако в этой фазе
сохраняется гипертермия, нарастает
обезвоживание.
• В третьей фазе прогрессируют медиастинит и
другие гнойно-воспалительные осложнения со
стороны органов грудной клетки.
49. Лечение повреждений пищевода
• Тактика ведения больных с травматическимиповреждениями пищевода дифференцированная и зависит
от величины дефекта стенки, времени, прошедшего с
момента травмы, общего состояния пострадавшего.
Основным методом лечения является хирургическое
вмешательство. В ранние сроки (до 12-24 ч) после травмы
объем производимых операций включает
• торакотомию с ушиванием поврежденной стенки
пищевода двухрядным швом, в том числе с его
укреплением участком плевры, диафрагмы или сальником,
• санацию средостения и плевральной полости с их
дренированием по одному из известных способов;
• выключение пищевода из акта приема пищи и
налаживание в раннем послеоперационном периоде
полноценного энтерального питания больных.
50.
• В запущенных случаях(медиастинит, эмпиема плевры), что
наблюдается при поступлении больного
через 24 ч, проводят дренирование
средостения и плевральной полости или
вводят в перфорационное отверстие Тобразную трубку с ушиванием раны
пищевода до дренажа с последующим
дренированием средостения и
плевральной полости. В обоих случаях
операция дополняется выключением
пищевода из акта приема пиши.
51. Способы медиастинотомий
• по Шеболдаеву — Разумовскому:• 1. По первому из них мягкие ткани
рассекаются вдоль заднего края грудиноключично-сосцевидной мышцы. Дренаж
проводится в верхнее средостение по ходу
пищевода.
• 2. По второму способу ткани шеи рассекаются
вдоль переднего края грудино-ключичнососцевидной мышцы. Затем вскрывают
капсулу щитовидной железы и через заднюю
ее стенку проходят в средостение между
задней стенкой трахеи и передней стенкой
пищевода.
52. Медиастинотомия по Тигелю
• При медиастинотомии по Тигелюделают разрез кожи над яремной
вырезкой, тупо загрудинно
проходят в верхнее средостение.
53. Задняя внеплевральная медиастинотомия по И. И. Насилову
• Сущность операции заключается ввыполнении вертикального разреза длиной
15-20 см по наружному краю длинных
мышц спины справа. Мышцы отводят к
позвоночнику. Резецируют 2-3 ребра,
перевязывают межреберные артерии. Тупо
отслаивают плевру, подходят к пищеводу и
дренируют воспалительный очаг.
54. Чрезбрюшинная медиастинотомия (по А. Г. Савиных — Б. С. Розанову)
Чрезбрюшинная медиастинотомия(по А. Г. Савиных — Б. С. Розанову)
• Показанием к такому дренированию
является локализация воспалительного
процесса ниже VIII грудного позвонка.
Сущность метода заключается в
выполнении верхнесрединной лапаротомии, сагитталной
диафрагмотомии последующим вскрытием
и дренированием гнойника трубкой,
выведенной через верхний угол раны.









































 Медицина
Медицина








