Похожие презентации:
Артериальная гипертония
1. АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
2. Артериальная гипертония
это синдром повышения САД > 140 мм рт. ст.и/или ДАД > 90 мм рт. ст.
⬜
⬜
Виды АГ:
Первичная (эссенцильная) – при
гипертонической болезни (хронически
протекающее заболевание, при котором
повышение АД не связано с выявлением явных
причин), составляет более 90% АГ;
Вторичная (симптоматическая) – при
заболеваниях других органов.
3. Артериальная гипертония
⬜⬜
⬜
⬜
⬜
⬜
Причины первичной АГ – в большинстве случаев
неизвестны.
Причины вторичной АГ:
заболевания паренхимы почек (нефрит,
гломерулонефрит, пиелонефрит, и т.п.);
реноваскулярные заболевания (склеродермия, стеноз
почечной артерии, токсикоз беременных);
эндокринные заболевания (феохромоцитома, болезнь
Кона (первичный гиперальдостеронизм), синдром
Иценко-Кушенга), опухоли гипофиза;
поражения центральной и периферической НС;
врожденные патологии (коарктация аорты);
некоторые лекарственные вещества (кортикостероиды,
циклоспорин, эрготамин, контрацептивы,
симпатомиметики, наркотики, алкоголь)
4. Артериальная гипертония
⬜⬜
⬜
⬜
⬜
⬜
⬜
⬜
⬜
⬜
Факторы риска:
Семейный анамнез ранних ССЗ (до 55 л - муж; до 65 л жен);
Мужской пол;
Возраст (мужчины после 55 лет, женщины после 65 лет);
Курение;
Дислипидемия;
Нарушение углеводного обмена;
Сахарный диабет;
Ожирение (ИМТ >30 кг/м²);
Ожирение по абдоминальному типу (ОТ у мужчин более
102 см, у женщин – более 88 см);
Атеросклероз.
5. Критерии дислипидемии
⬜⬜
⬜
o
o
⬜
Общий холестерин (ОХС) > 4,9
ммоль/л;
Холестерин липопротеинов низкой
плотности (ХС ЛПНП) >3,0 ммоль/л;
Холестерин липопротеинов высокой
плотности (ХС ЛПВП):
у мужчин – менее 1,0 ммоль/л;
у женщин - менее 1,2 ммоль/л;
Триглицериды > 1,7 ммоль/л.
6. Критерии нарушения углеводного обмена
⬜⬜
Глюкоза натощак в диапазоне 5,6-6,9
ммоль/л;
Нарушение толерантности к глюкозе (7,811,0 ммоль/л);
Критерии сахарного диабета
⬜
⬜
⬜
Глюкоза плазмы натощак ≥7.0 ммоль/л при двух
измерениях подряд;
HbA1c >7% (53 ммоль/моль);
Глюкоза плазмы после нагрузки >11,1 ммоль/л
(198 мг/дл)
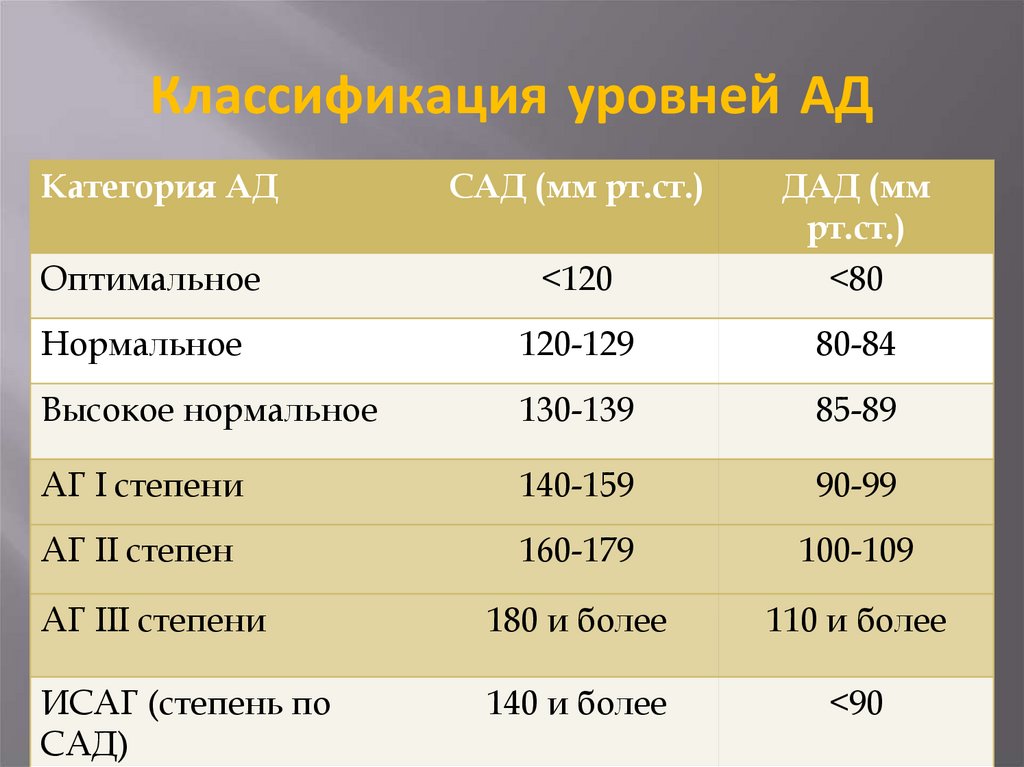
7. Классификация уровней АД
Категория АДСАД (мм рт.ст.)
ДАД (мм
рт.ст.)
Оптимальное
<120
<80
Нормальное
120-129
80-84
Высокое нормальное
130-139
85-89
АГ I степени
140-159
90-99
АГ II степен
160-179
100-109
АГ III степени
180 и более
110 и более
ИСАГ (степень по
САД)
140 и более
<90
8. Гипертоническая болезнь
Стадии:I стадия – нет признаков поражения органовмишеней.
II стадия – поражение 1 или нескольких
органов-мишеней.
III стадия – наличие ССЗ, ЦВБ, ХБП.
9. Признаки поражений органов-мишеней (ПОМ) АГ
Признаки поражений органовмишеней (ПОМ) АГ⬜
⬜
⬜
⬜
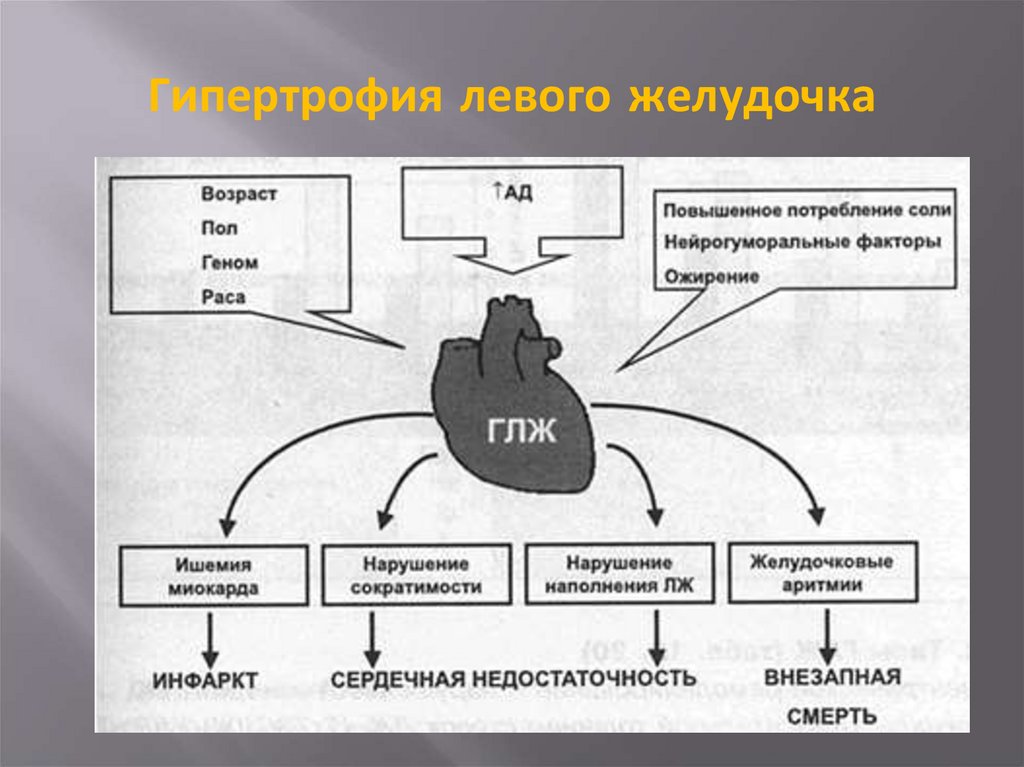
Сердце – гипертрофия левого желудочка;
Почки – ХБП, микроальбуминурия;
Сосуды – увеличение пульсового АД более 60
мм рт.ст. (у пожилых и старых), утолщение
стенки сонных артерий, лодыжечно-плечевой
индекс САД <0,9,
Мозг –острая или хроническая
гипертоническая энцефалопатия, сосудистая
деменция (прогрессирующее слабоумие).
10. Ассоциированные клинические состояния (осложнения АГ)
⬜⬜
⬜
⬜
⬜
Цереброваскулярные заболевания:
ишемический инсульт, геморрагический инсульт,
транзиторная ишемическая атака;
ИБС: инфаркт миокарда, стенокардия,
коронарная реваскуляризация (ЧКВ, АКШ),
застойная сердечная недостаточность;
Заболевания почек: ХБП, протеинурия;
Заболевания сосудов: расслаивающая аневризма
аорты, значимое поражение периферических
артерий;
Тяжелая ретинопатия (поражение сосудов
глазного дна) - отек соска зрительного нерва,
кровоизлияния, экссудаты.
11. Гипертрофия левого желудочка
12. Определение риска развития осложнений в ближайшие 10 лет
1 степеньАГ
(легкая)
2 степень АГ
(умеренная)
3 степень
АГ
(тяжелая)
Нет факторов риска
(ФР)
Низкий
Средний
Высокий
1—2 ФР
Средний
Высокий
Высокий
3 и более ФР
Высокий
Высокий
Высокий
Высокий
Очень
высокий
Очень высокий
Очень
высокий
ПОМ, ХБП 3 ст.
или СД
ССЗ, ЦВБ, ХПН 4
ст. или СД с ПОМ
или ФР
Высокий
Очень
высокий
13. Клиническая картина АГ
⬜⬜
⬜
⬜
⬜
⬜
⬜
⬜
⬜
⬜
⬜
В начальном периоде:
нестойкое повышение артериального давления,
периодические головные боли,
приступы сердцебиения, иногда кардиалгии,
ощущение тяжести в затылке,
потливость и т.п.
В позднем периоде:
головокружения,
чувство онемения в пальцах рук и ног,
приливы крови к голове,
«мушки» перед глазами,
плохой сон,
быстрая утомляемость.
14. Варианты течения АГ
Гипертония «белого халата» - повышение АДотмечается только при измерении медицинским
работником;
Резистентная (рефрактерная) АГ – изменение образа
жизни и рациональная комбинированная терапия
с применением не менее трех препаратов, включая
диуретик, не приводит к достижению целевого
уровня АД;
Злокачественная АГ – определяется очень высоким
АД (> 180/120 мм рт.ст.), сопровождающимся
ишемическим поражением органов-мишеней
(сетчатки, почек, сердца или головного мозга).
15. Формулировка диагноза
1.2.
3.
⬜
⬜
4.
Вид гипертонии: ГБ или
симптоматическая гипертензия.
Стадия заболевания.
Степень повышения АД:
у впервые выявленных (нелеченных)
указывается текущая степень;
У остальных – достигнутая степень.
Факторы риска, ПОМ, ССЗ, ЦВБ,
ХБП.
16. Формулировка диагноза
Примеры:⬜ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ.
Риск 4 (очень высокий).
⬜ГБ III стадии. Степень АГ 2. ИБС. Стенокардия
напряжения II ФК. Риск 4 (очень высокий).
⬜ГБ I стадии. Степень АГ 1. СД тип 2. Риск 3
(высокий).
⬜ИБС. Стенокардия напряжения III ФК.
Постинфарктный (крупноочаговый) и
атеросклеротический кардиосклероз. ГБ III стадии.
Достигнутая степень АГ 1. Риск 4 (очень высокий).
⬜Феохромоцитома правого надпочечника. АГ 3
степени. ГЛЖ. Риск 4 (очень высокий).
17. Диагностика АГ
Задачи:⬜определение степени и стабильности
повышения уровня АД (диагноз АГ
устанавливается на основании, по меньшей
мере, двукратного измерения АД на разных
визитах);
⬜исключение вторичных (симптоматических)
форм АГ, а при наличии – установление ее
формы;
⬜оценка общего сердечно-сосудистого риска –
выявление других факторов риска ССЗ,
диагностика ПОМ, ССЗ, ЦВБ, ХБП.
18. Диагностика АГ
1.2.
3.
4.
⬜
⬜
⬜
Повторные измерения АД;
Выяснение жалоб и сбор анамнеза;
Физикальное обследование;
Лабораторно-инструментальные методы
исследования:
обязательные – на первом этапе
обследования;
дополнительные – на втором этапе (по
показаниям);
углубленные – при осложнениях АГ.
19. Обязательная диагностика АГ
1.⬜
⬜
⬜
⬜
⬜
⬜
Измерение АД:
не курить или не пить крепкий чай, кофе хотя бы на
протяжении получаса до измерения АД;
на протяжении 1 ч избегать физических нагрузок, а также
не использовать адреностимуляторы (эфедрин и т. п.);
АД измерять не меньше двух раз. Если разница в
результатах превышает 5 мм рт. ст., то измерение
повторяют, пока результаты двух последних измерений
практически не будут отличаться;
измерения осуществлять с точностью до 2 мм. Для этого
скорость снижения давления в манжете составляет 2-3 мм/с
или 2 мм/один тон Короткова;
центр манжетки должен находиться над локтевой
артерией, нижний край - на 2-3 см выше локтевой ямки;
манжетка должна плотно прилегать к руке и накачивать ее
нужно до исчезновения пульса на лучевой артерии.
20. Обязательная диагностика АГ
1.⬜
⬜
⬜
Измерение АД – способы:
Клиническое АД – повторные измерения в
медицинской организации медицинским
работником (только методом Короткова);
СКАД – самостоятельный контроль АД в
домашних условиях (возможно использование
сертифицированных автоматических
плечевых тонометров; запястные только в
поездках, на работе);
СМАД – суточное мониторирование АД
(специальными аппаратами в стационарных
или амбулаторных условиях). Преимущества
СМАД
21. Преимущества СМАД
⬜⬜
⬜
⬜
⬜
представляет информацию об уровне АД
в реальной жизни пациента;
дает информацию об уровне АД в
течение ночи;
позволяет уточнить прогноз осложнений;
более тесно связан с ПОМ, чем
клиническое АД;
более точно оценивает
антигипертензивный эффект терапии.
22. Обязательная диагностика АГ
Сбор анамнеза:а) Длительность и прежние значения АД;
б) Диагностика вторичных форм АГ;
⬜ заболевания почек в семейном анамнезе
(поликистоз);
⬜ почечные заболевания, инфекции мочевого
пузыря, гематурия, злоупотребление
анальгетиками (паренхиматозные заболевания
почек);
⬜ употребление различных лекарств и веществ:
оральных контрацептивов, назальных капель,
гормонов, НПВС, кокаина, циклоспоринов и
2.
23. Обязательная диагностика АГ
Сбор анамнеза:а) Длительность существования АГ, уровни АД,
наличие кризов;
б) Диагностика вторичных форм АГ;
⬜ эпизоды приступов потливости, головных
болей, сердцебиений, тревоги
(феохромоцитома);
⬜ мышечная слабость, парестезии, судороги
(альдостеронизм);
⬜ симптомы заболеваний щитовидной железы.
2.
24. Обязательная диагностика АГ
Сбор анамнеза:в) Выявление факторов риска:
⬜
семейный и личный анамнез АГ, ССЗ, дислипидемии;
⬜
семейный и личный анамнез сахарного диабета
(препараты, показатели гликемии, полиурия);
⬜
курение;
⬜
особенности питания;
⬜
динамика массы тела, ожирение;
⬜
уровень физической активности;
⬜
храп, апноэ во сне (сбор информации также от
партнера);
⬜
низкая масса тела при рождении
2.
25. Обязательная диагностика АГ
Сбор анамнеза:г) Анамнез и симптомы поражения органовмишеней и ССЗ:
д) Анамнез лечения АГ:
⬜ текущая антигипертензивная терапия;
⬜ предшествующая антигипертензивная терапия;
⬜ данные о приверженности или недостаточной
приверженности к лечению;
⬜ эффективность и побочные эффекты
препаратов
2.
26. Обязательная диагностика АГ
3.❖
❖
❖
❖
Физикальный осмотр:
Измерение АД на обеих руках;
Выполнить аускультацию сонных артерий,
сердца и почечных артерий;
В положении стоя измерить окружность талии,
массу тела и рост, и рассчитать ИМТ;
Пальпация пульса и аускультация сердца;
подсчет ЧСС.
27. Обязательная диагностика АГ
4.5.
6.
7.
8.
9.
10.
11.
12.
13.
14.
СМАД и СКАД.
Осмотр глазного дна (офтальмоскопия).
Рентгенография легких.
Электрокардиография.
Эхо КГ.
Общий анализ крови и мочи, моча на МАУ.
Коагулограмма.
Глюкозометрия натощак.
Кровь на ОХС, ХС ЛПВП, триглицериды,
креатинин.
УЗИ почек и надпочечников.
Расчет клиренса креатинина и клубочковой
фильтрации.
28. Дополнительная диагностика АГ
1.2.
3.
4.
5.
6.
7.
Кровь на мочевую кислоту, калий.
УЗИ почек и надпочечников.
Дуплексное сканирование брахиоцефальных
и почечных артерий.
Определение лодыжечно-плечевого индекса
систолического давления.
Оценка скорости пульсовой волны в аорте.
Тест толерантности к глюкозе и/или
определение гликированного гемоглобина
(HbA1c).
Количественная оценка протеинурии.
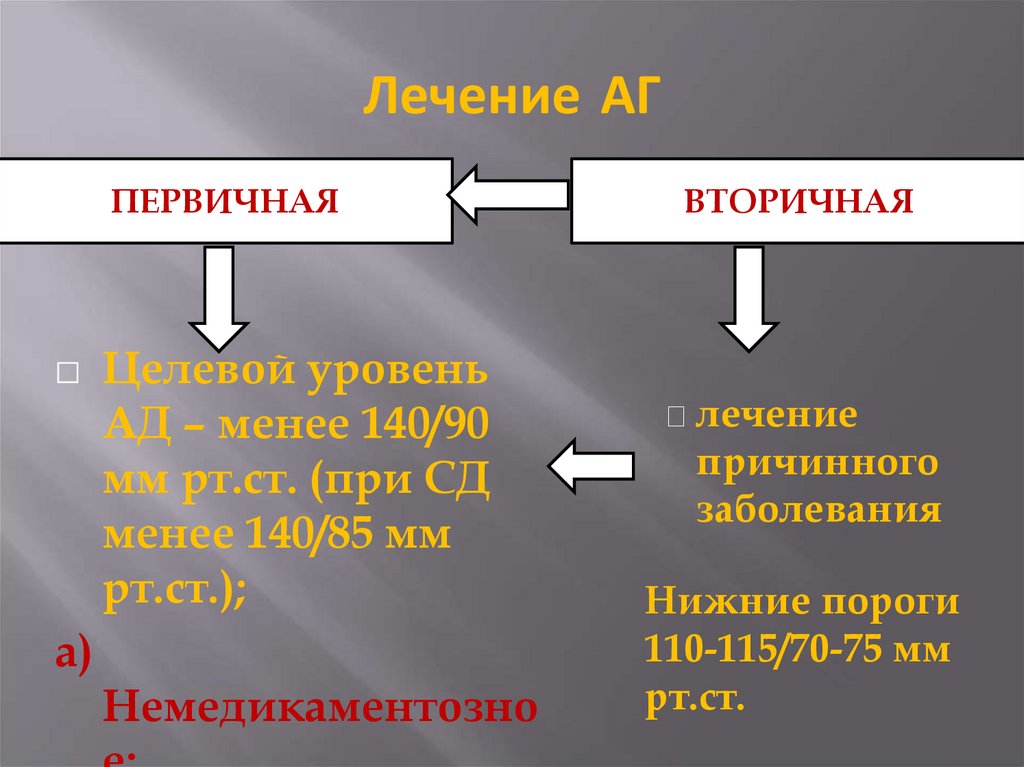
29. Лечение АГ
ПЕРВИЧНАЯ⬜
Целевой уровень
АД – менее 140/90
мм рт.ст. (при СД
менее 140/85 мм
рт.ст.);
а)
Немедикаментозно
ВТОРИЧНАЯ
◼ лечение
причинного
заболевания
Нижние пороги
110-115/70-75 мм
рт.ст.
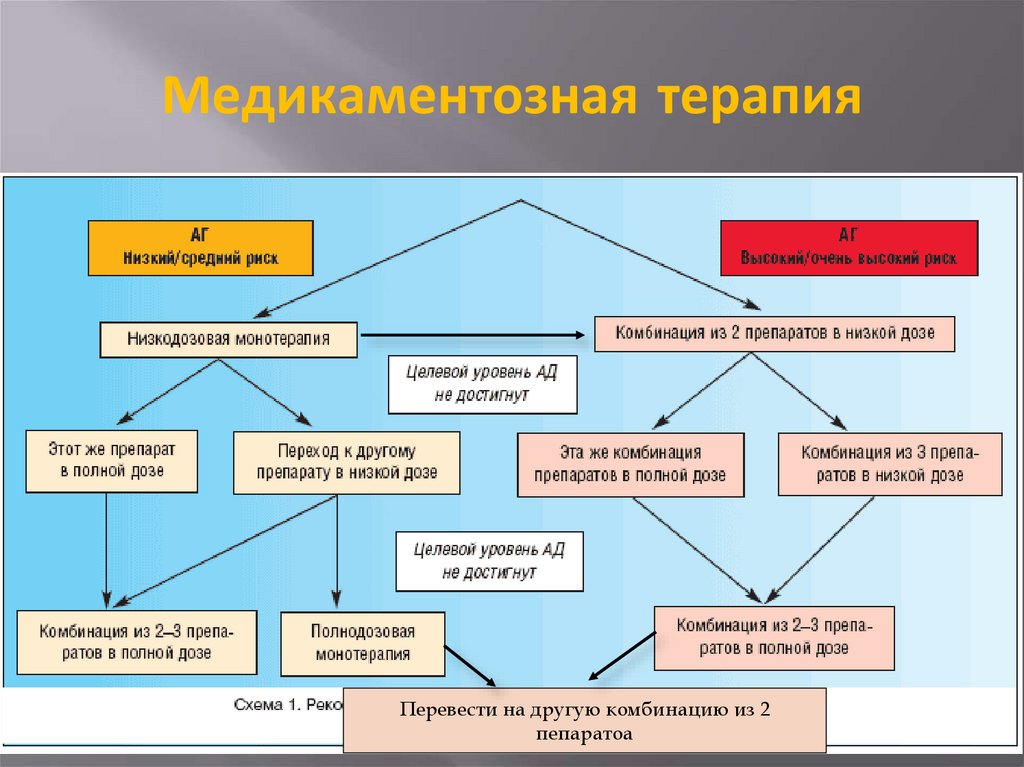
30. Тактика лечения в зависимости от риска развития ССО и ВСС
Низкий (1) – 10-15 % (изменение образа жизнинесколько месяцев);
Средний (2) – 15-20 % (изменение образа
жизни несколько недель);
При сохранении АГ – назначение
медикаментозной терапии;
Высокий (3), Очень высокий (4) – более 30 %
(сочетание незамедлительной
медикаментозной терапии в сочетании с
изменением образа жизни).
31. Немедикаментозная терапия
1.2.
3.
4.
Отказ от курения.
Нормализация массы тела (ИМТ <25
кг/м кв) и ОТ менее 102 см у мужчин и
88 см у женщин;
Ограничение употребления алкоголя 30 г/сут у мужчин и 20 г/сут у женщин
или 140 г/нед и 80 г/нед
соотвественно);
Регулярные физические упражнения
(не менее 30 мин в день не реже 5 раз в
32. Немедикаментозная терапия
5.6.
Ограничение употребления соли
(до 5 г/сут);
Рационализация питания
(увеличения в рационе
растительной пищи,
кисломолочных продуктов,
ограничение животных жиров).
Употребление рыбы не реже 2 раз
в неделю, овощей и фруктов 30-400
33. Медикаментозная терапия
34. Медикаментозная терапия
⬜⬜
⬜
⬜
Принципы:
Регулярность и педантичность;
Соблюдение кратности в зависимости
от продолжительности действия
препарата;
Измерение АД перед приемом
гипотензивных средств (2 раза в сутки);
Самостоятельное управление дозами в
зависимости от результатов измерения
АД (кто научит пациента???).
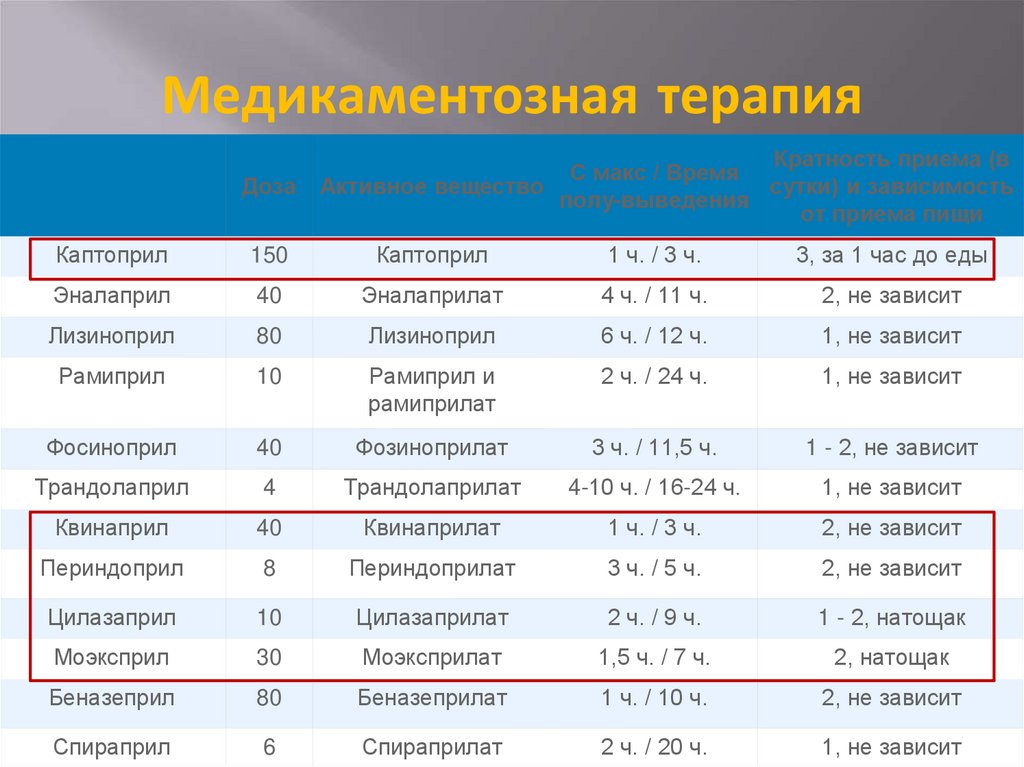
35. Медикаментозная терапия
ДозаКратность приема (в
С макс / Время
Активное вещество
сутки) и зависимость
полу-выведения
от приема пищи
Каптоприл
150
Каптоприл
1 ч. / 3 ч.
3, за 1 час до еды
Эналаприл
40
Эналаприлат
4 ч. / 11 ч.
2, не зависит
Лизиноприл
80
Лизиноприл
6 ч. / 12 ч.
1, не зависит
Рамиприл
10
Рамиприл и
рамиприлат
2 ч. / 24 ч.
1, не зависит
Фосиноприл
40
Фозиноприлат
3 ч. / 11,5 ч.
1 - 2, не зависит
Трандолаприл
4
Трандолаприлат
4-10 ч. / 16-24 ч.
1, не зависит
Квинаприл
40
Квинаприлат
1 ч. / 3 ч.
2, не зависит
Периндоприл
8
Периндоприлат
3 ч. / 5 ч.
2, не зависит
Цилазаприл
10
Цилазаприлат
2 ч. / 9 ч.
1 - 2, натощак
Моэксприл
30
Моэксприлат
1,5 ч. / 7 ч.
2, натощак
Беназеприл
80
Беназеприлат
1 ч. / 10 ч.
2, не зависит
Спираприл
6
Спираприлат
2 ч. / 20 ч.
1, не зависит
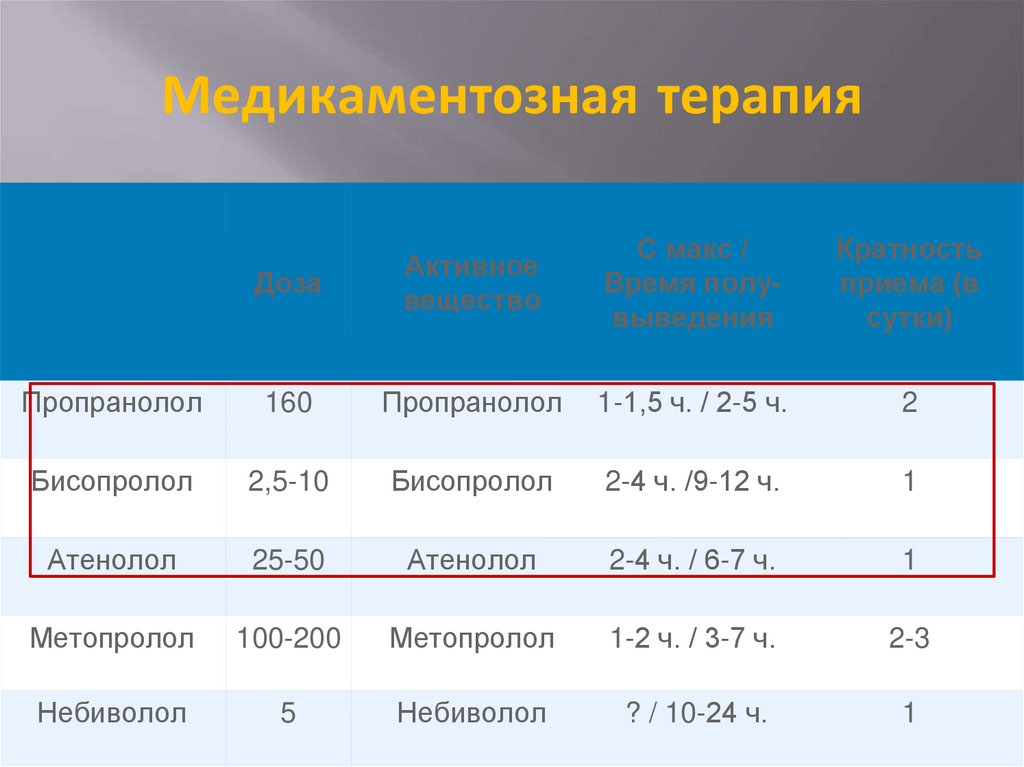
36. Медикаментозная терапия
ДозаАктивное
вещество
С макс /
Время полувыведения
Кратность
приема (в
сутки)
Пропранолол
160
Пропранолол
1-1,5 ч. / 2-5 ч.
2
Бисопролол
2,5-10
Бисопролол
2-4 ч. /9-12 ч.
1
Атенолол
25-50
Атенолол
2-4 ч. / 6-7 ч.
1
Метопролол
100-200
Метопролол
1-2 ч. / 3-7 ч.
2-3
Небиволол
5
Небиволол
? / 10-24 ч.
1
37. Медикаментозная терапия
⬜⬜
⬜
⬜
⬜
⬜
Ингибиторы АПФ:
Каптоприл 25-50 мг в сутки;
Периндоприл 5-10 мг в сутки;
Лизиноприл 1-20 мг в сутки;
Рамиприл 5-10 мг в сутки;
Эналаприл 10 мг в сутки;
Эналаприлат 2,5-5 мг в сутки.
38. Медикаментозная терапия
⬜⬜
⬜
⬜
Блокаторы ангиотензиновых
рецепторов:
Лозартан 50-100 мг в сутки;
Валсартан 80-160 мг в сутки;
Кандесартан 8-16 мг в сутки;
Телмисартан 40-80 мг в сутки.
39. Медикаментозная терапия
⬜⬜
⬜
⬜
⬜
⬜
Антагонисты кальция:
Первое поколение:
Верапамил
Нифедипин 5-10 мг в сутки.
Второе поколение:
Амлодипин 2,5-7,5 мг в сутки;
Лацидипин 6-12 мг в сутки
Фелодипин 5-10 мг в сутки.
40. Медикаментозная терапия
⬜Бета-адреноблокаторы:
Биспопролол 2,5-5 мг в сутки;
Метопролол 25-50 мг в сутки;
Небиволол 2,5-5 мг в сутки.
⬜
Альфа-бета-адреноблокаторы (БАБ с
вазодилатицией):
Карведилол 12,5-25 мг в сутки.
⬜
⬜
41. Медикаментозная терапия
⬜⬜
⬜
⬜
Диуретики тиазидные:
Гидрохлортиаид 25-50 мг 1 раз в
сутки;
Индапамид 1,25-2,5 мг 1 раз в сутки.
Диуретики петлевые:
Фуросемид 10-20 мг в сутки;
Торасемид 2,5-5 мг в сутки;
42. Медикаментозная терапия
Перевести на другую комбинацию из 2пепаратоа
43. Медикаментозная терапия
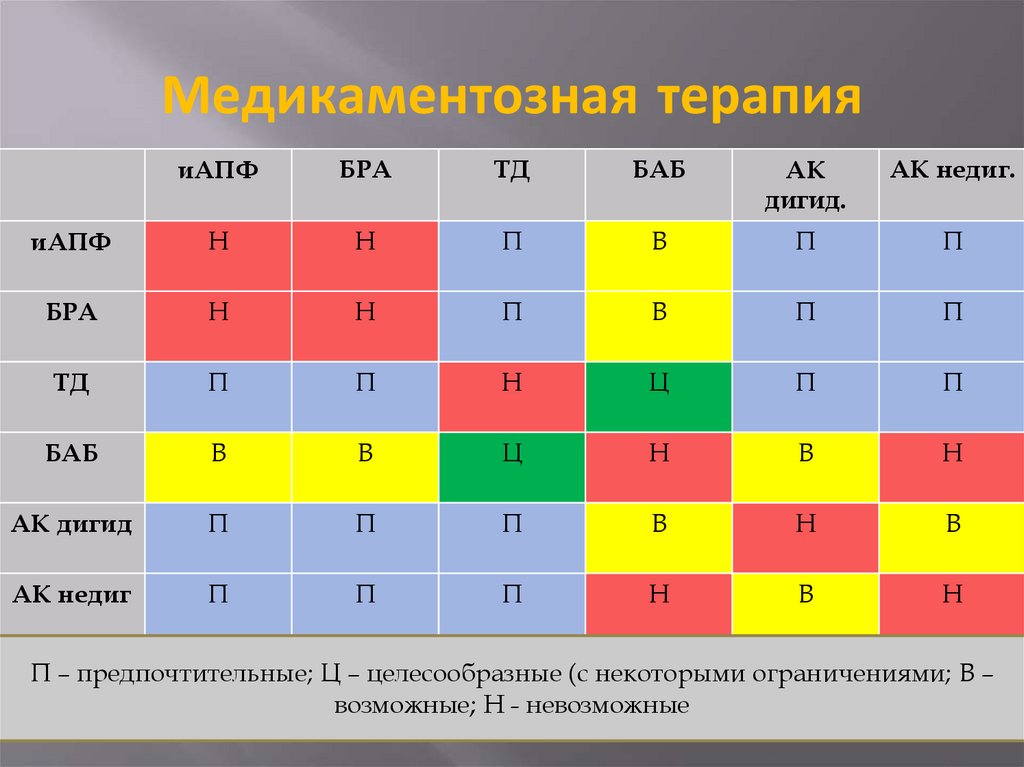
иАПФБРА
ТД
БАБ
АК
дигид.
АК недиг.
иАПФ
Н
Н
П
В
П
П
БРА
Н
Н
П
В
П
П
ТД
П
П
Н
Ц
П
П
БАБ
В
В
Ц
Н
В
Н
АК дигид
П
П
П
В
Н
В
АК недиг
П
П
П
Н
В
Н
П – предпочтительные; Ц – целесообразные (с некоторыми ограничениями; В –
возможные; Н - невозможные
44. Медикаментозная терапия
45. Медикаментозная терапия
Поражение органов-мишенейГЛЖ
Бессимптомный
атеросклероз
Микроальбуминурия
Поражение почек
БРА, ИАПФ, АК
АК, ИАПФ
ИАПФ, БРА
ИАПФ, БРА
46. Медикаментозная терапия
Наличие ССЗ, ЦВБ и ХБППредшествующий МИ
Предшествующий ИМ
ИБС, стабильная стенокардия
ХСН
Мерцательная аритмия
пароксизмальная
Мерцательная аритмия
постоянная
Почечная
недостаточность/протеинури
я
Заболевания периферических
артерий
Любые препараты
ББ, ИАПФ, БРА
ББ, АК
Диуретики, ББ, ИАПФ, БРА,
АА
БРА, ИАПФ, ББ или АА (при
ХСН)
ББ, недигидропиридиновые
АК
ИАПФ, БРА
47. Медикаментозная терапия
Особые клинические ситуацииПожилые, ИСАГ
Метаболический
синдром
Сахарный диабет
Беременность
БРА, АК, диуретики
БРА, ИАПФ, АК,
диуретики
БРА, ИАПФ, АК
метилдопа, АК
(нифедипин), ББ
(бисопролол,
небиволол)
48. Динамическое наблюдение
⬜⬜
⬜
⬜
⬜
⬜
Терапевт: 1 раз в 3-4 нед до достижения
целевых уровней АД, далее 2-4 раза в год в
зависимости от риска ССО и приверженности
к лечению;
Кардиолог: по показаниям;
ЭКГ: 2-4 раза в год;
Кровь на холестерин и липидный профиль:
по показаниям (при нарушении липидного
обмена);
Общий анализ крови и мочи: 2-4 раза в год;
Биохимия крови: 2-4 раза в год;









































 Медицина
Медицина








