Похожие презентации:
Разгибательные предлежания головки плода. Патологическое вставление головки плода. Неправильное положение плода
1.
Кафедра акушерства и гинекологии №2.РАЗГИБАТЕЛЬНЫЕ ПРЕДЛЕЖАНИЯ ГОЛОВКИ
ПЛОДА. ПАТОЛОГИЧЕСКОЕ ВСТАВЛЕНИЕ
ГОЛОВКИ ПЛОДА. НЕПРАВИЛЬНОЕ
ПОЛОЖЕНИЕ ПЛОДА.
Подготовила: Дёмина Елена Станиславовна, Л2-с-о-154 А
2. Разгибательные предлежания головки плода
Разгибательные предлежанияголовки плода — акушерские
ситуации, при которых головка
плода в первом периоде родов
стойко устанавливается в той или
иной степени разгибания.
3. ЭПИДЕМИОЛОГИЯ
Частота возникновения разгибательных предлежанийголовки составляет 0,5–1% случаев всех родов.
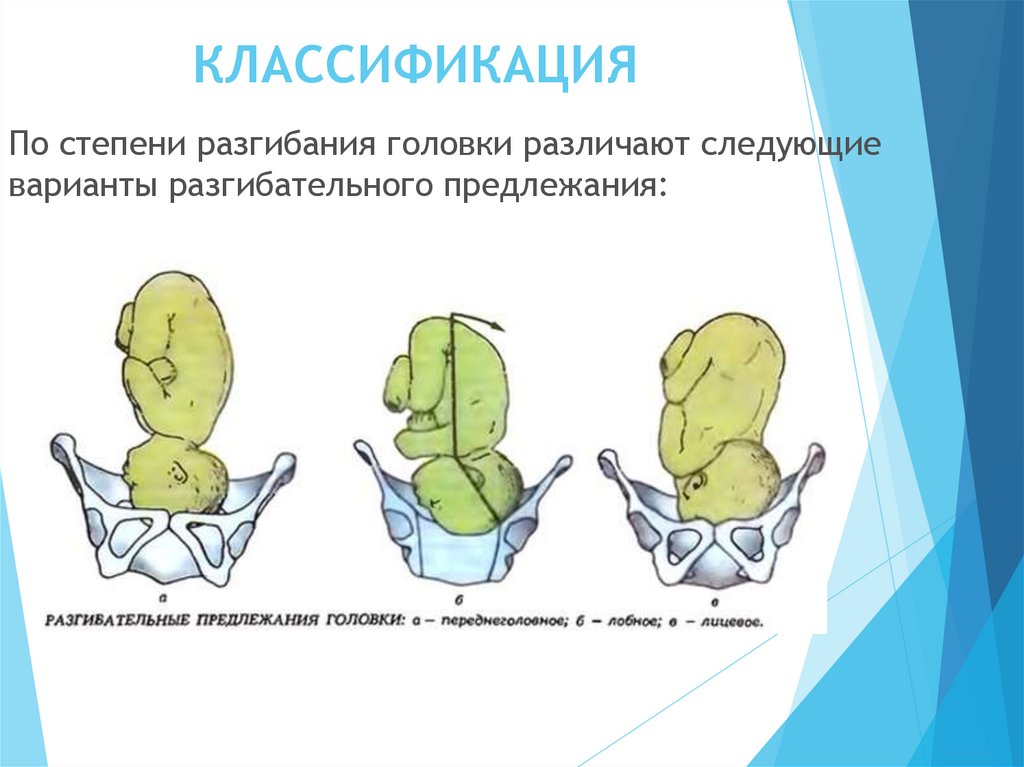
4. КЛАССИФИКАЦИЯ
По степени разгибания головки различают следующиеварианты разгибательного предлежания:
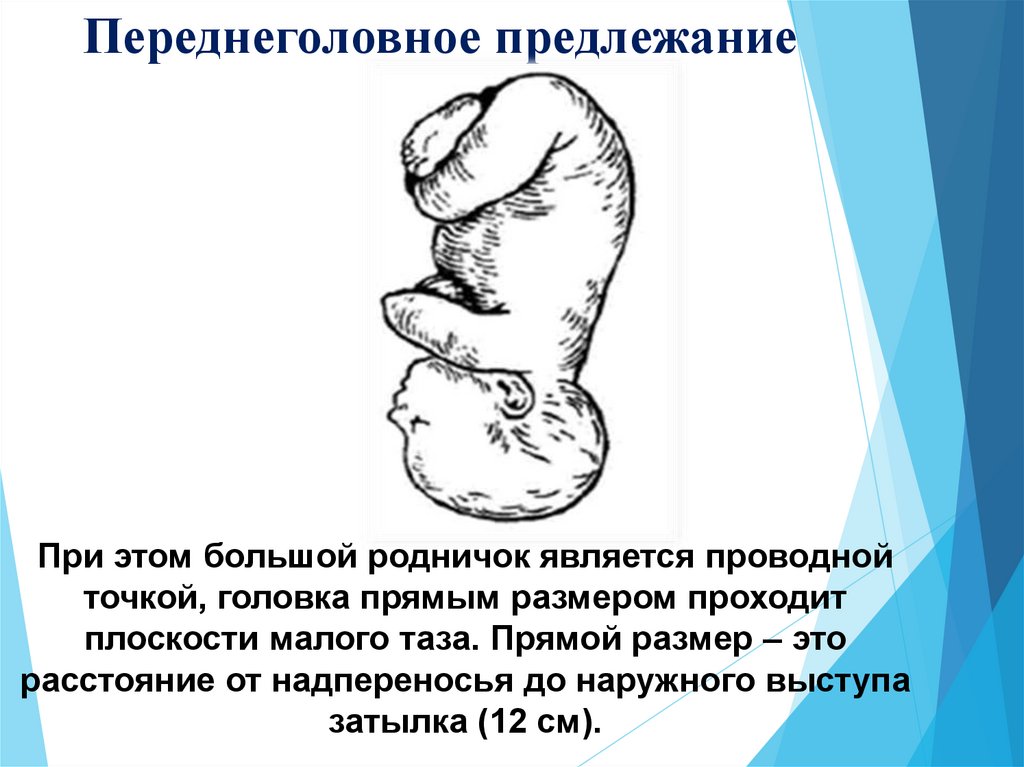
5. Переднеголовное предлежание
При этом большой родничок является проводнойточкой, головка прямым размером проходит
плоскости малого таза. Прямой размер – это
расстояние от надпереносья до наружного выступа
затылка (12 см).
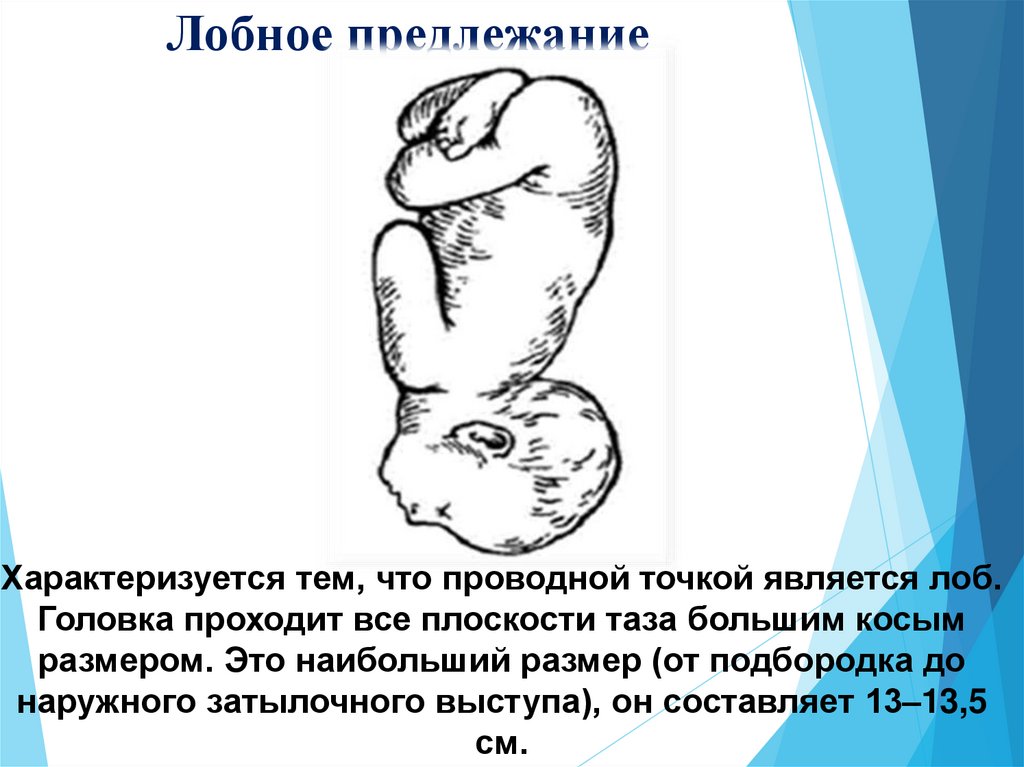
6. Лобное предлежание
Характеризуется тем, что проводной точкой является лоб.Головка проходит все плоскости таза большим косым
размером. Это наибольший размер (от подбородка до
наружного затылочного выступа), он составляет 13–13,5
см.
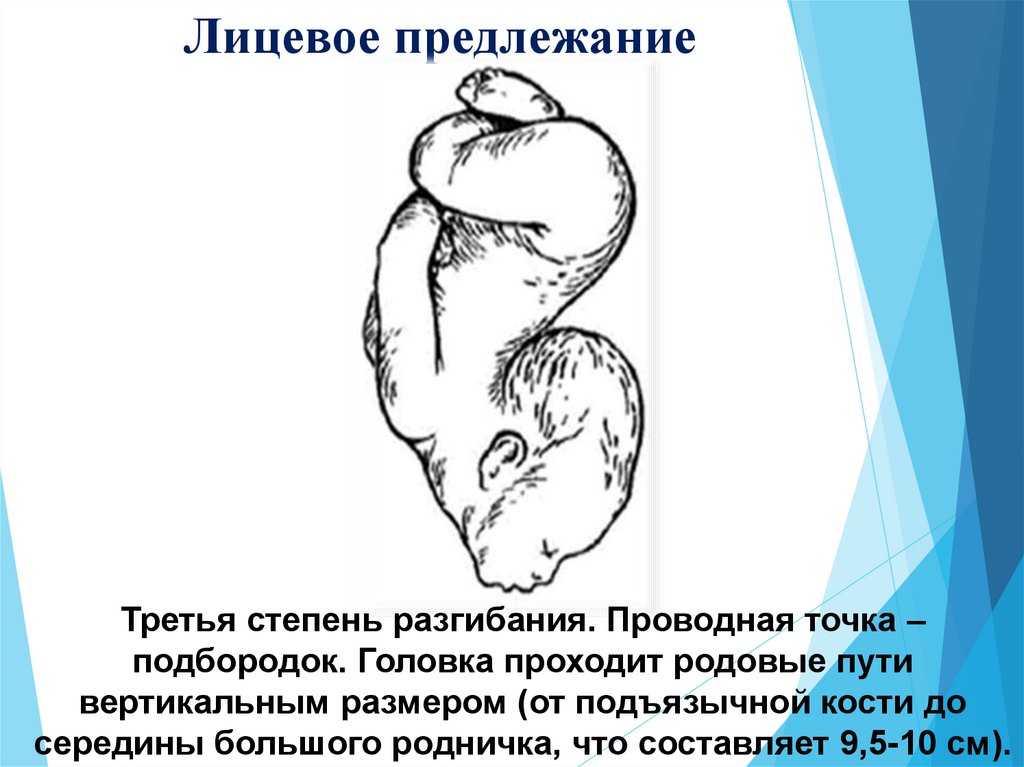
7. Лицевое предлежание
Третья степень разгибания. Проводная точка –подбородок. Головка проходит родовые пути
вертикальным размером (от подъязычной кости до
середины большого родничка, что составляет 9,5-10 см).
8. ЭТИОЛОГИЯ
снижение тонуса и некоординированные сокращения матки;снижение тонуса мускулатуры тазового дна;
малые или чрезмерно большие размеры плода;
недостаточность нижнего сегмента матки.
узкий таз, особенно плоский.
многоводие.
Многоплодие.
раннее излитие вод.
кифоз позвоночника матери.
недостаточность передней брюшной стенки (дряблый и отвислый живот) и
тазового дна.
Подслизистые миомы матки, предлежания плаценты.
опухоли в области шеи плода.
потеря плодом обычной своей упругости (мертвый плод).
Все степени разгибания головки плода встречаются преимущественно у
повторнородящих.
9.
КЛИНИЧЕСКАЯ КАРТИНАИ ДИАГНОСТИКА
10. ПЕРЕДНЕГОЛОВНОЕ ПРЕДЛЕЖАНИЕ
Распознавание переднеголовного предлежанияосновано на данных влагалищного исследования:
одновременно прощупываются большой и малый
роднички головки, которые расположены на
одном уровне, либо большой родничок ниже
малого.
Сагиттальный шов во входе в таз стоит обычно в
поперечном, иногда слегка косом размере.
11. ПЕРЕДНЕГОЛОВНОЕ ПРЕДЛЕЖАНИЕ
Отличия переднеголовного предлежания от заднего вида затылочногопредлежания:
Переднеголовное
предлежание
прощупываются
большой и малый
роднички, часто
большой родничок стоит
ниже малого
Заднеголовное
предлежание
прощупывается только
малый родничок,
иногда и задний угол
большого родничка
12.
Переднеголовноепредлежание
Заднеголовное
предлежание
Точки фиксации при
Точки фиксации при
прорезывании головки — прорезывании головки —
надпереносье и
передний край
затылочный бугор
волосистого покрова
головки и область
подзатылочной ямки;
Родовая опухоль расположена
в области большого родничка
(башенная головка).
13.
ЛОБНОЕПРЕДЛЕЖАНИЕ
Переходное от переднеголовного к лицевому - 0,021% случаев
Диагностика лобного предлежания основана на данных аускультации,
наружного и влагалищного исследования.
Аускультация
Наружное
исследование
Влагалищное
исследование
Сердцебиение
плода можно
прослушать со
стороны грудной
поверхности
плода
с одной стороны
прощупывается
острый выступ
подбородка, с
другой — угол
между спинкой
плода и
затылком
определяют
лобный шов,
передний край
большого
родничка,
надбровные
дуги, глазницы,
переносицу; рот
и подбородок не
удаётся
прощупать
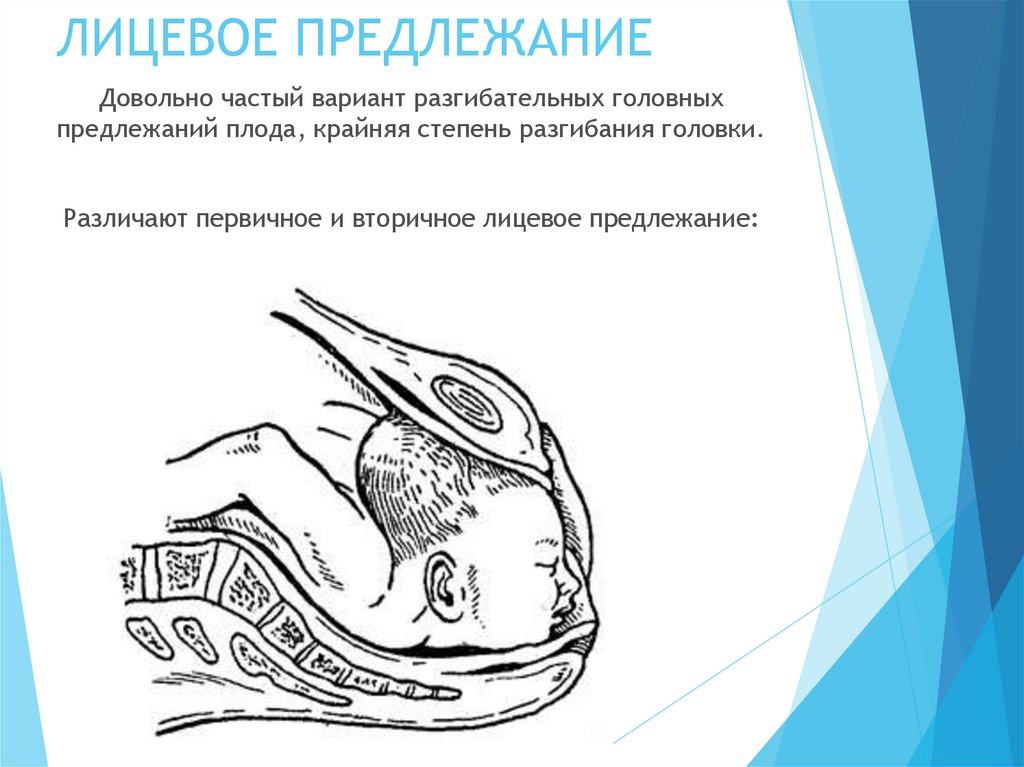
14. ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
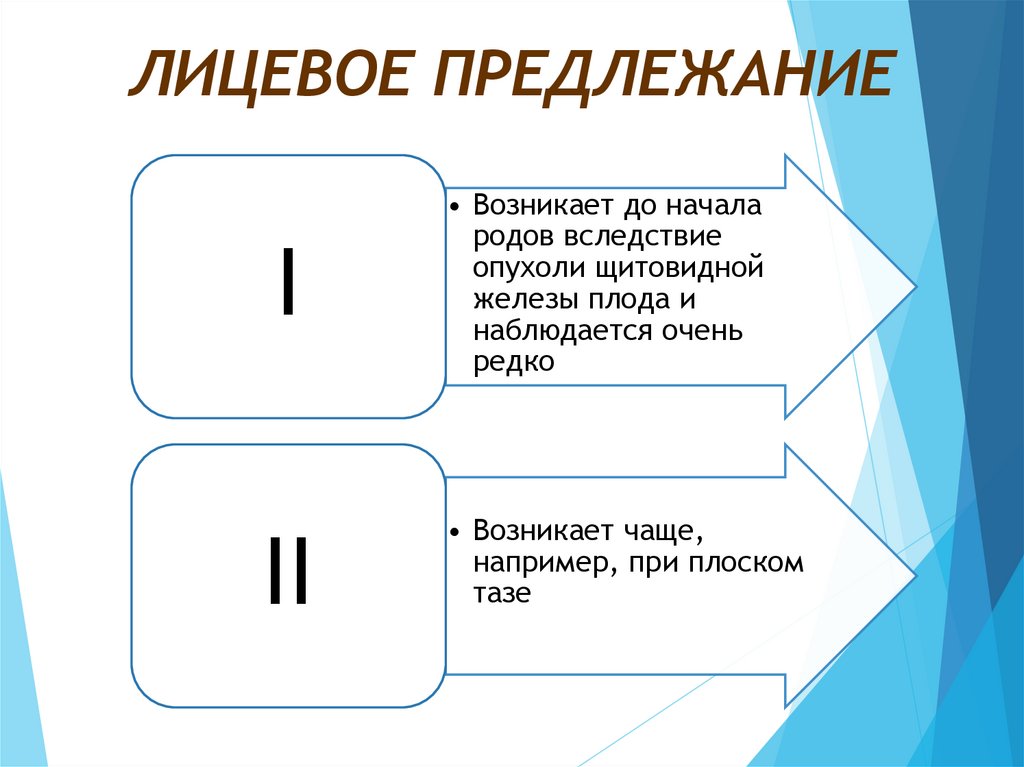
Довольно частый вариант разгибательных головныхпредлежаний плода, крайняя степень разгибания головки.
Различают первичное и вторичное лицевое предлежание:
15.
ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕI
II
• Возникает до начала
родов вследствие
опухоли щитовидной
железы плода и
наблюдается очень
редко
• Возникает чаще,
например, при плоском
тазе
16.
ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕДиагностика лицевого предлежания основана на данных
наружной пальпации, аускультации и влагалищного
исследования
Аускультация
Наружное
исследование
Сердцебиение
Над входом в таз
плода лучше
определяют с
слышно со
одной стороны
стороны груди, а выступающий
не со стороны
подбородок, с
спинки плода
другой — ямку
между затылком
и спинкой
Влагалищное
исследование
Определяется
подбородок, нос,
надбровные
дуги, лобный
шов
17. ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
При значительном отёке лица возникает опасностьошибочного диагноза ягодичного предлежания.
Дифференциальная диагностика основана на определении
положения костных образований.
Лицевое
предлежания
Прощупывается
подбородок,
надбровные дуги,
верхнюю часть
глазницы
Ягодичное
предлежания
Пальпируют
копчик, крестец,
седалищные бугры
18.
МЕХАНИЗМ РОДОВ19. МЕХАНИЗМ РОДОВ ПРИ ПЕРЕДНЕГОЛОВНОМ ПРЕДЛЕЖАНИИ
Первый момент - умеренное разгибание головки, при этомголовка устанавливается своим стреловидным и частью
лобного шва в поперечном, или, очень редко, в одном из косых
размеров таза.Головка плода вставляется своим прямым
размером 12 см. По мере продвижения головки ведущей
точкой становится большой родничок. Возможно
асинклитическое вставление.
Второй момент - внутренний поворот: стреловидный шов из
поперечного размера входа в малый таз переходит в прямой
размер выхода из малого таза, затылком кзади, к копчику.
Головка осуществляет поворот при переходе через плоскость
узкой части полости малого таза.
Третий момент - сгибание головки. Сгибание головки
происходит в шейной части позвоночника. Точкой фиксации
является надпереносица, а точкой опоры - нижний край
лонного сочленения. Рождаются лоб, темя и затылок плода.
20. .
Четвертый момент - разгибание головки. Точкойфиксации является подзатылочная ямка или затылочный
бугор, точкой опоры - передняя поверхность копчика.
Рождается лицо плода.
Пятый момент - внутренний поворот плечиков и наружный
поворот головки - совершается так же, как и при
затылочном предлежании.Течение родов при
переднеголовном предлежании – затяжное, особенно в
период изгнания. Поэтому для предупреждения асфиксии
плода проводят ее профилактику. Врач следит за
продвижением головки по родовым путям и не допускает,
чтобы головка стояла в одной плоскости более 1 часа.
К оперативным вмешательствам приходится прибегать
лишь при показаниях со стороны матери (клиника узкого
таза, опасность образования мочеполовых свищей идр.) и
плода (острая гипоксия плода).
.
21. МЕХАНИЗМ РОДОВ ПРИ ПЕРЕДНЕГОЛОВНОМ ПРЕДЛЕЖАНИИ
КритерииПереднеголовное
1-й момент
Умеренное разгибание головки
2-й момент
Внутренний поворот головки при
переходе из широкой части таза в
узкую с образованием заднего вида
3-й момент
Сгибание головки
4-й момент
Разгибание головки
5-й момент
Внутренний поворот плечиков и
наружный поворот головки
22.
КритерииПереднеголовное
Проводная точка
Большой родничок
Точка фиксации
Переносица — нижний
внутренний край лонного
сочленения;
затылочный бугор — верхушка
копчика
Размер, которым рождается
головка
Прямой — 12 см
Родовая опухоль
В области большого родничка
Форма головы
Башенная
23.
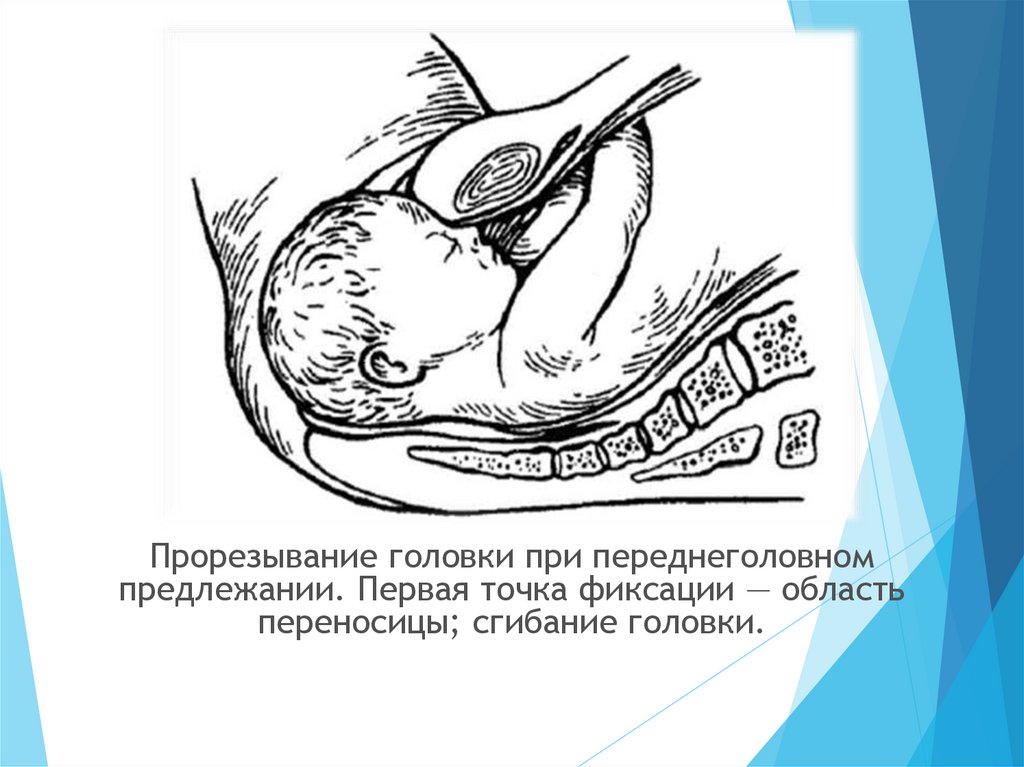
Прорезывание головки при переднеголовномпредлежании. Первая точка фиксации — область
переносицы; сгибание головки.
24.
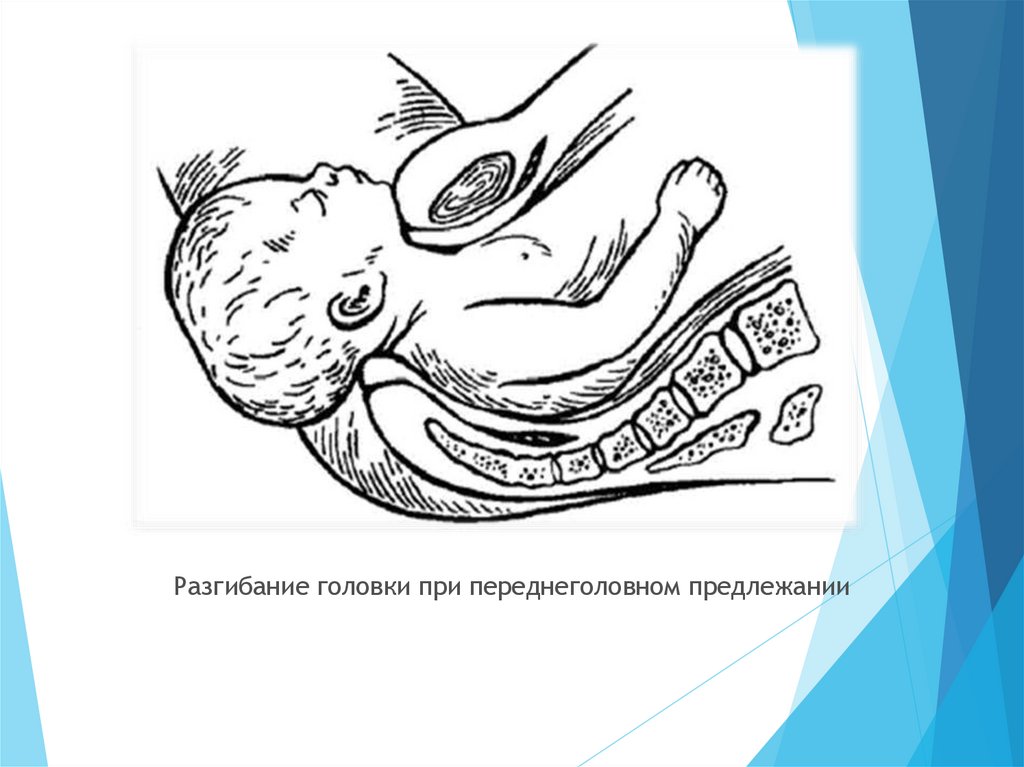
Разгибание головки при переднеголовном предлежании25. МЕХАНИЗМ РОДОВ ПРИ ЛОБНОМ ПРЕДЛЕЖАНИИ
Первый момент - разгибание головки. Головкаустанавливается впоперечном размере входа таза, своим большим косым
размером,который равен 13,5 см.Головка резко конфигурируется
и с большим трудом проходит в полость малого таза.
Второй момент - внутренний неправильный поворотголовки
затылком к копчику – происходит при переходе через плоскость
узкой части полости малого таза. Лобный шов устанавливается в
прямом размере выхода из малого таза. Образуется точка
фиксации верхняя челюсть и точка опоры - нижний край лонного
сочленения.
Третий момент - сгибание головки. При этом над промежностью
выкатывается темя и затылок плода. Образуется вторая точка
фиксации (подзатылочная ямка) и вторая точка опоры (верхушка
копчика).
Четвертый (разгибание) и пятый (внутренний поворот головки и
наружный поворот плечиков) моменты биомеханизма родов
происходят так же, как при переднеголовном предлежании.
26. МЕХАНИЗМ РОДОВ ПРИ ЛОБНОМ ПРЕДЛЕЖАНИИ
КритерииЛобное
1-й момент
Сильное разгибание головки
2-й момент
Внутренний поворот головки при
переходе из широкой части таза в
узкую
3-й момент
Сгибание головки
4-й момент
Разгибание головки
5-й момент
Внутренний поворот плечиков и
наружный поворот головки
27.
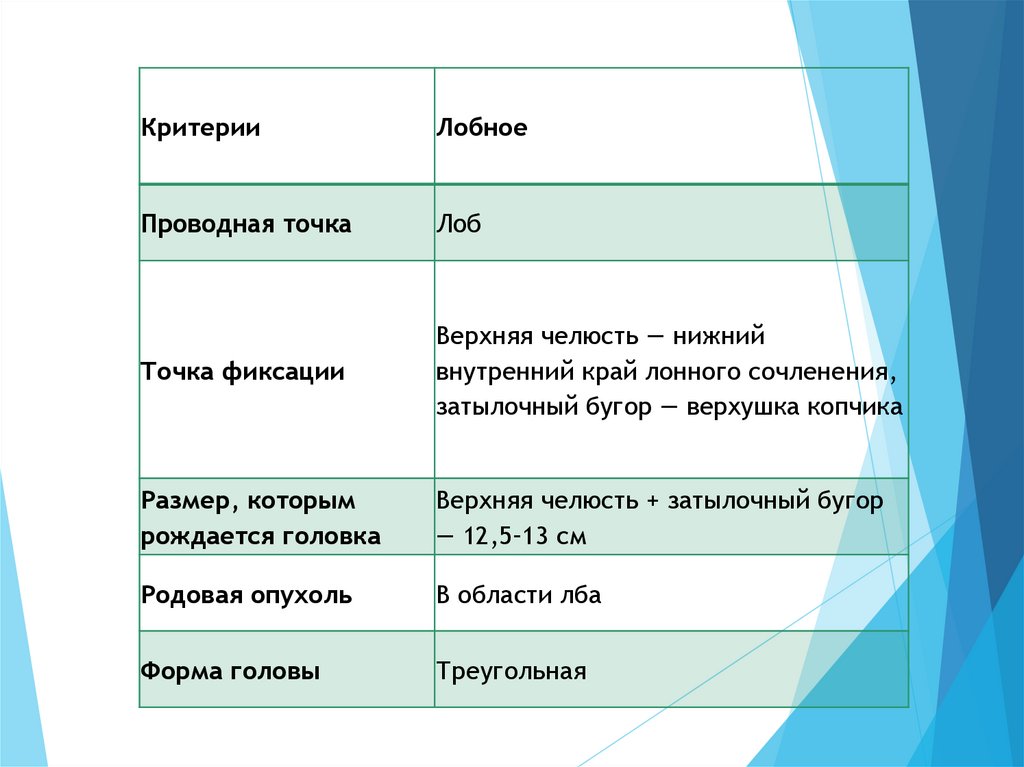
КритерииЛобное
Проводная точка
Лоб
Точка фиксации
Верхняя челюсть — нижний
внутренний край лонного сочленения,
затылочный бугор — верхушка копчика
Размер, которым
рождается головка
Верхняя челюсть + затылочный бугор
— 12,5–13 см
Родовая опухоль
В области лба
Форма головы
Треугольная
28.
Врезывание головки при лобном предлежании29. .
Роды при лобном предлежании черезестественные родовые пути
невозможны,поэтому лобное
предлежание является абсолютным
показанием для кесарева сечения.
Даже, если плод маленький, а
размеры таза нормальные, роды
сопровождают тяжелые осложнения.
Материнская смертность довольно
высока, еще выше - смертность
плодов и новорожденных.
.
30. МЕХАНИЗМ РОДОВ ПРИ ЛИЦЕВОМ ПРЕДЛЕЖАНИИ
Первый момент биомеханизма родов в лицевом предлежании разгибаниеголовки. Разгибание происходит в шейной частипозвоночника. В результате предлежащей частью становится лицо. В
поперечном или в одном из косых размеров входа в таз устанавливается
лицевая линия. При достижении головкой полного разгибания она
проходит через родовой канал окружностью, соответствующей
вертикальному размеру 9,5 см.
Второй момент - внутренний поворот головки. Лицевая линия
постепенно переходит из поперечного размера в косой, а затем когда
головка достигает выхода, в прямой размер, при этом она упирается
подъязычной костью в нижний край лонного сочленения. Очень редко
поворот головки совершается подбородком к копчику. В таком положении
роды не возможны (сдвоенное тело – головка и туловище плода).
Третий момент - сгибание головки, когда, вслед за уже родившимся
подбородком, последовательно выкатываются над промежностью рот,
нос, глаза, лоб, темя и затылок.
Четвертый момент - внутренний поворот плечиков и наружный поворот
головки затылком в сторону позиции.
31. МЕХАНИЗМ РОДОВ ПРИ ЛИЦЕВОМ ПРЕДЛЕЖАНИИ
КритерииЛицевое
1-й момент
Максимальное разгибание
головки
2-й момент
Внутренний поворот головки с
образованием заднего вида
3-й момент
Сгибание головки
4-й момент
5-й момент
--------------Внутренний поворот плечиков и
наружный поворот головки
32.
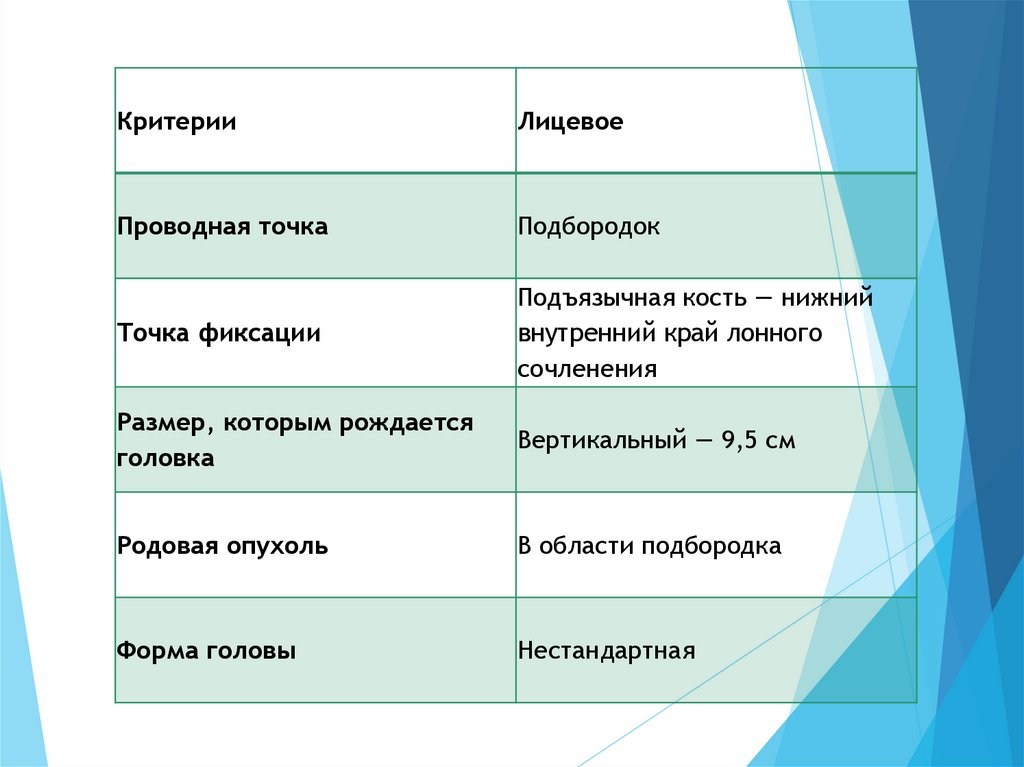
КритерииЛицевое
Проводная точка
Подбородок
Точка фиксации
Подъязычная кость — нижний
внутренний край лонного
сочленения
Размер, которым рождается
головка
Вертикальный — 9,5 см
Родовая опухоль
В области подбородка
Форма головы
Нестандартная
33.
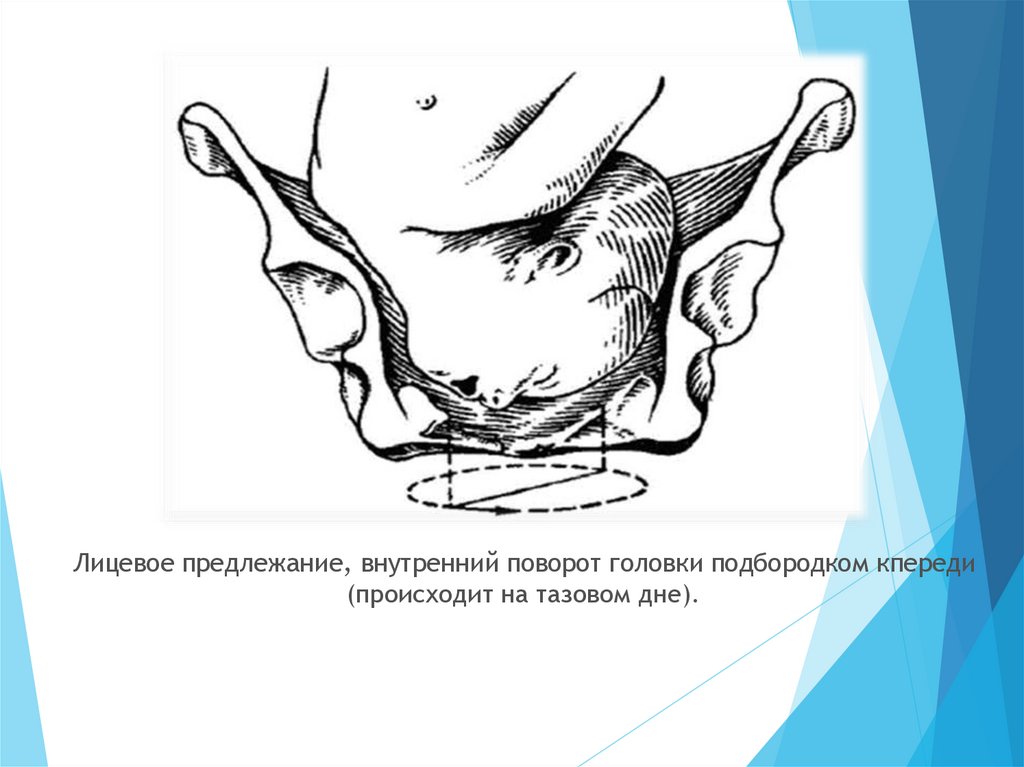
Лицевое предлежание, внутренний поворот головки подбородком кпереди(происходит на тазовом дне).
34.
Лицевое предлежание, врезывание личика35.
Роды через естественные родовые пути прилицевом предлежании заднем виде возможны,
если нет других осложняющих моментов
(крупный плод, слабость родовой деятельности
и др.). После родов головка имеет резко
выраженную долихэцефалическую форму, на
лице – выраженный отек, деформация.
Новорожденный находится в привычной
разогнутой позе.
При переднем виде лицевого предлежания
роды через естественные родовые пути не
возможны. При такой ситуации необходимо
произвести кесарево сечение.
36.
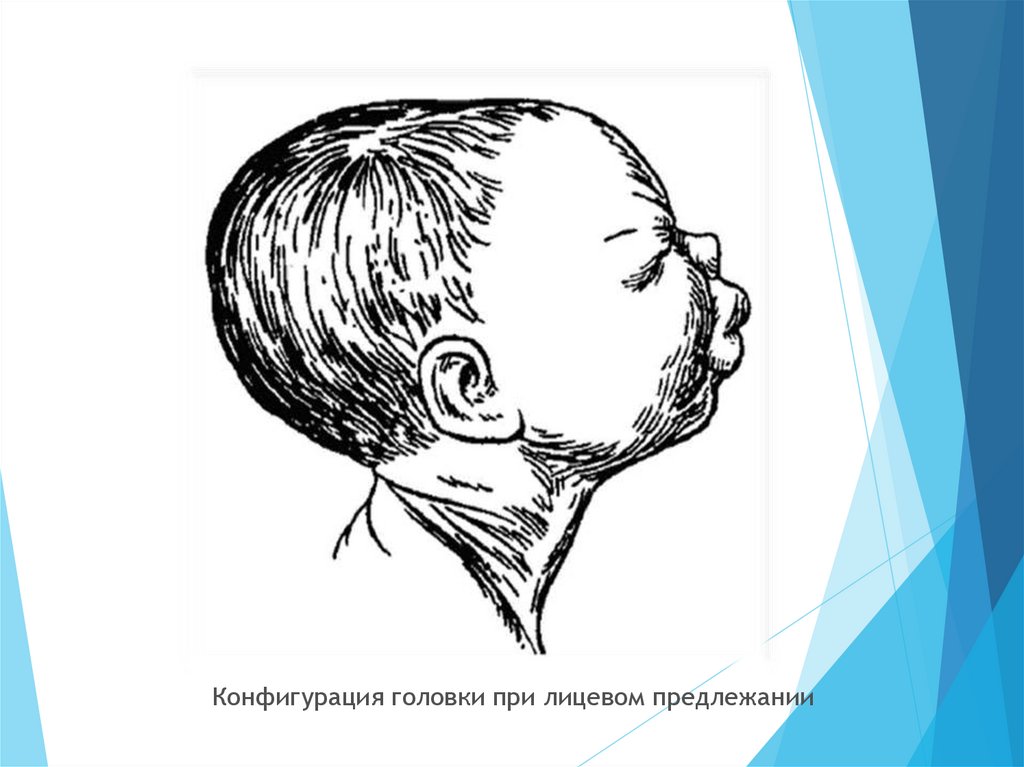
Конфигурация головки при лицевом предлежании37.
ТАКТИКА ВЕДЕНИЯ РОДОВ38. Особенности течение родов при переднеголовном предлежании
второй период затягивается, что влечёт засобой опасность гипоксии и травмы плода;
прорезывание головки происходит
окружностью, соответствующей прямому
размеру головки, что часто приводит к
чрезмерному растяжению и разрыву
промежности.
39. При переднеголовном предлежании плода :
выжидательное ведение родовпри обнаружении признаков ухудшения
оксигенации плода осуществляют
лечение гипоксии
при наличии условий и показаний для
родоразрешения накладывают
акушерские щипцы
40. При лобном предлежании плода:
роды протекают длительноабсолютное показание для
оперативного родоразрешения (КС)
При внутриутробной гибели плода
производят плодоразрушающую
операцию (краниотомия).
41. При лицевом предлежании плода:
средняя продолжительность родов вполтора раза больше, чем при
затылочном
несвоевременного излития вод
повышена в 2 раза
абсолютное показание для
оперативного родоразрешения (КС)
если при лицевом предлежании плода
подбородок обращен кпереди, роды
проходят самопроизвольно
42. ПАТОЛОГИЧЕСКОЕ ВСТАВЛЕНИЕ ГОЛОВКИ ПЛОДА
.ПАТОЛОГИЧЕСКОЕ
ВСТАВЛЕНИЕ ГОЛОВКИ ПЛОДА
43. Вставление головки плода
1)синклитическоесагиттальные шов располагается по средней линии
на одинаковом расстоянии от лонного сочленения и
мыса.
2) асинклитическое
аномалия положения головки во входе или в
полости малого таза, при которой стреловидный
шов отклонен от срединной линии таза кпереди(к
лону) или кзади(к крестцу). В этом случае одна из
теменных костей находится одна ниже другой
(внеосевое вставление головки).
44. .
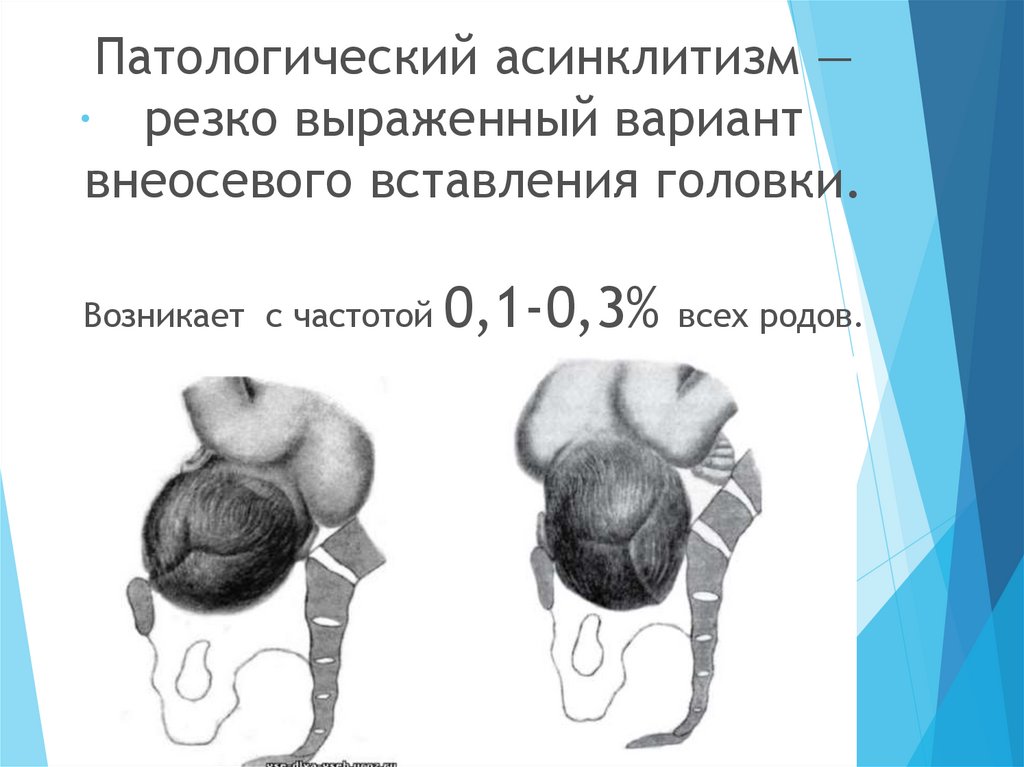
Патологический асинклитизм —. резко выраженный вариант
внеосевого вставления головки.
Возникает с частотой
0,1-0,3%
всех родов.
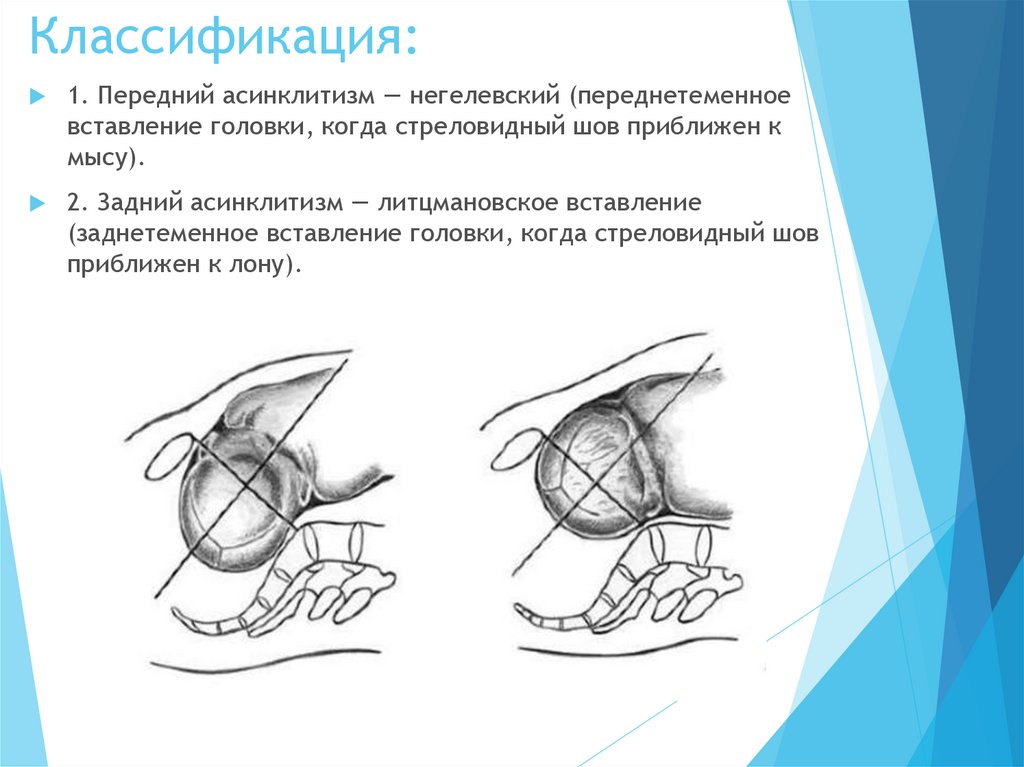
45. Классификация:
1. Передний асинклитизм — негелевский (переднетеменноевставление головки, когда стреловидный шов приближен к
мысу).
2. Задний асинклитизм — литцмановское вставление
(заднетеменное вставление головки, когда стреловидный шов
приближен к лону).
46. Различают три степени асинклитизма (Литцман К.К.Т., Белошапко П.А., Яковлев И.И., Жорданиа И.Ф.)
I степень — стреловидный шов отклонен на1,5-2,0 см кпереди или кзади от средней
линии плоскости входа в малый таз.
II степень — приближается к лонному
сочленению или к мысу, но не доходит до
них.
III степень (патологическая) —
стреловидный шов заходит за верхний край
симфиза или за мыс. При влагалищном
исследовании можно прощупать ушко
плода.
47. Этиология и патогенез.
Причины внеосевого вставления головки:снижение тонуса мышц брюшной стенки, не препятствующей
отклоняющемуся вперед дну матки, в результате чего
происходит переднетеменное вставление;
расслабление нижнего сегмента матки, не оказывающего
противодействия отклоняющейся вперед головке, вследствие
чего происходит заднетеменное вставление;
сужение, уплощение или изменение угла наклона таза
роженицы:
а) при значительном уменьшении угла наклона таза —
переднетеменное внеосевое вставление головки
б) при значительном увеличении угла наклона таза —
заднетеменное внеосевое вставление головки;
состояние плода (раздражение центра, расположенного в
шейном отделе СМ плода, вызывает так называемый рефлекс
Магнуса, который проявляется вращением головки по
сагиттальной оси, боковым сгибанием головки. В зависимости
от того, к какому плечу склонится головка, возникает
заднетеменное или переднетеменное вставление головки).
48. Клиническая картина и диагностика:
Распознать патологический асинклитизм путем наружногоисследования очень трудно.
В связи с этим решающее значение имеет влагалищное
исследование, при котором можно пропальпировать
стреловидный шов, установить его приближение к мысу
(при переднем асинклитизме) или к лону (при заднем
асинклитизме).
В случае резковыраженного асинклитизма под лоном
(передний асинклитизм) или ниже мыса (задний
асинклитизм) определяют ушко или щёчку плода (ушное
или щёчное предлежание).
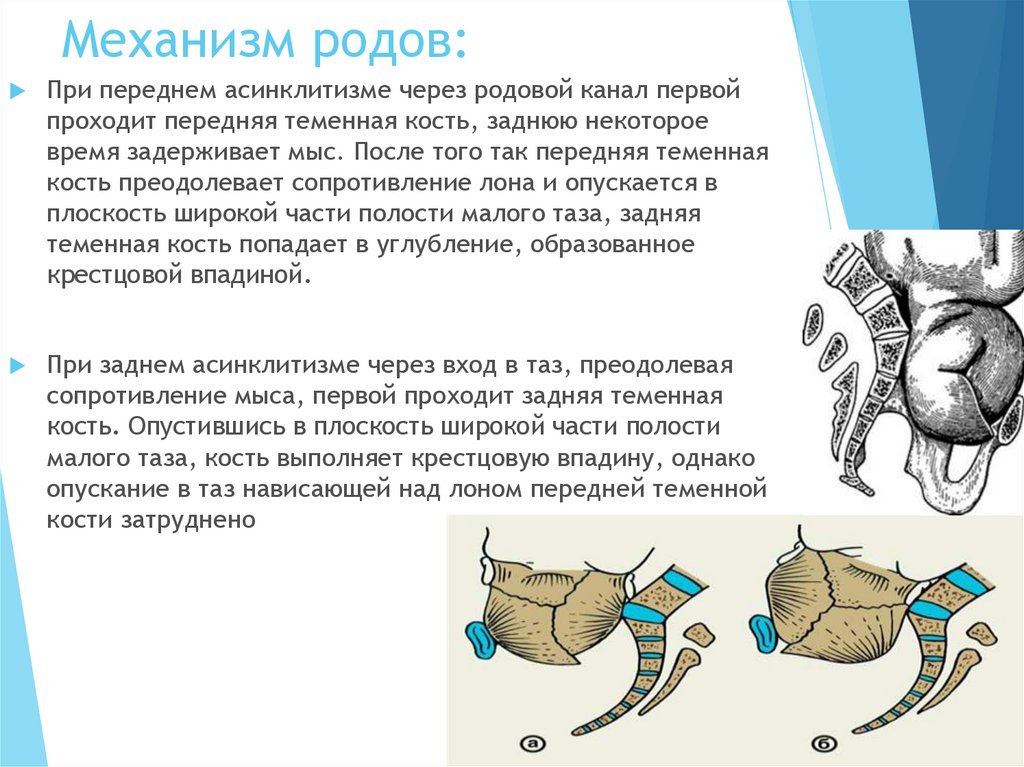
49. Механизм родов:
При переднем асинклитизме через родовой канал первойпроходит передняя теменная кость, заднюю некоторое
время задерживает мыс. После того так передняя теменная
кость преодолевает сопротивление лона и опускается в
плоскость широкой части полости малого таза, задняя
теменная кость попадает в углубление, образованное
крестцовой впадиной.
При заднем асинклитизме через вход в таз, преодолевая
сопротивление мыса, первой проходит задняя теменная
кость. Опустившись в плоскость широкой части полости
малого таза, кость выполняет крестцовую впадину, однако
опускание в таз нависающей над лоном передней теменной
кости затруднено
50. Тактика ведения родов:
Роды при слабо выраженном асинклитизме (особеннопереднем-негелевском) следует начать вести выжидательно,
так как в подавляющем большинстве случаев происходит
самопроизвольное исправление положения головки плода.
Вместе с тем недопустимо длительное стояние головки —
более 1 часа в плоскости входа в таз и появление признаков
клинически узкого таза.
В этом случае, а также при диагностике резко выраженного
асинклитизма роды следует закончить операцией экстренного
кесарева сечения.
51. Прогноз:
При патологическом асинклитизме прогнозсомнителен как для матери, так и для
плода и зависит главным образом от
своевременного распознавания и
родоразрешения.
Сегодня в эру перинатального акушерства
предпочтительна тактика абдоминального
родоразрешения, путем операции кесарева
сечения в интересах плода.
52. Неправильное положение плода
.Неправильное положение плода
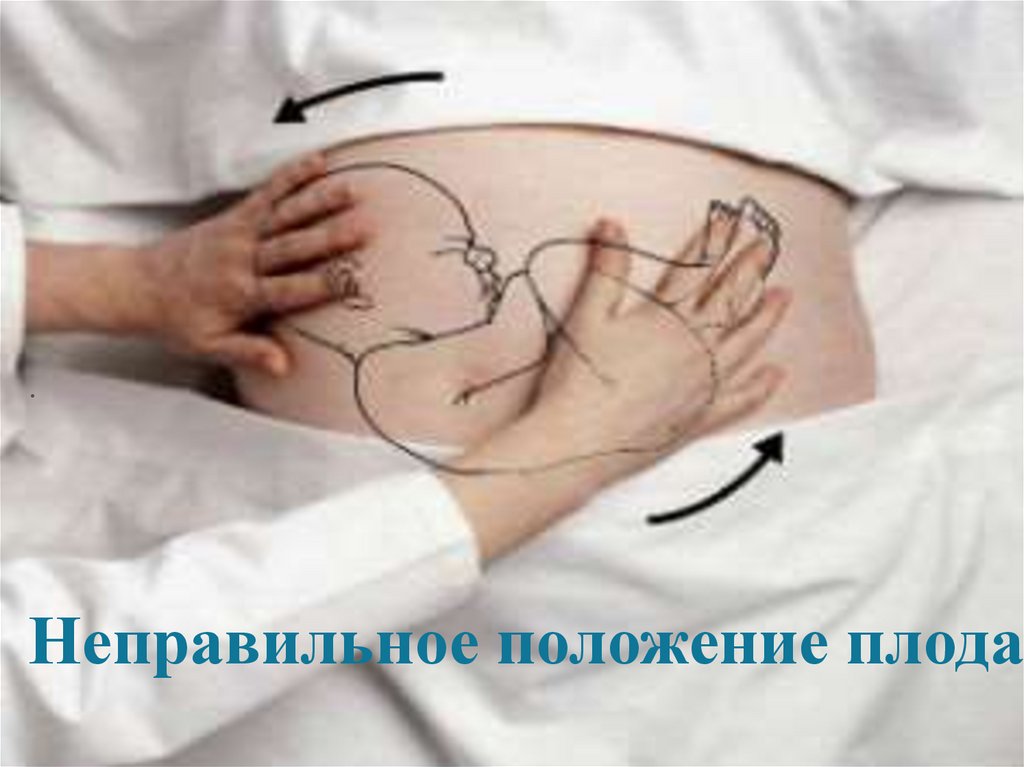
53. Неправильное положение плода
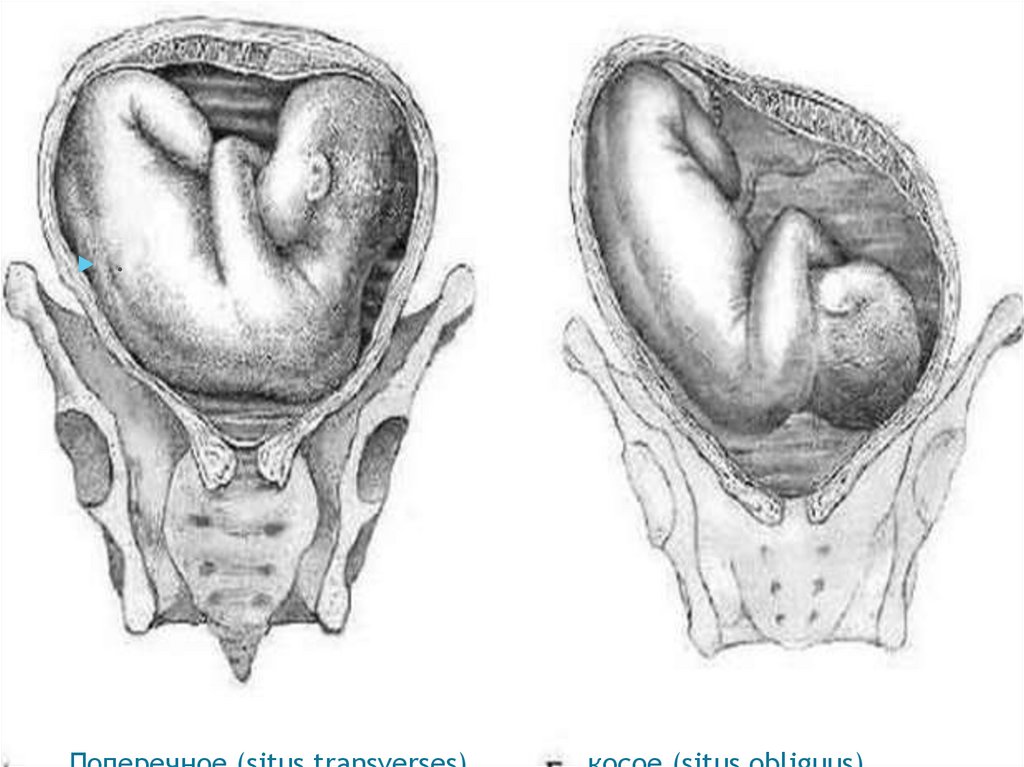
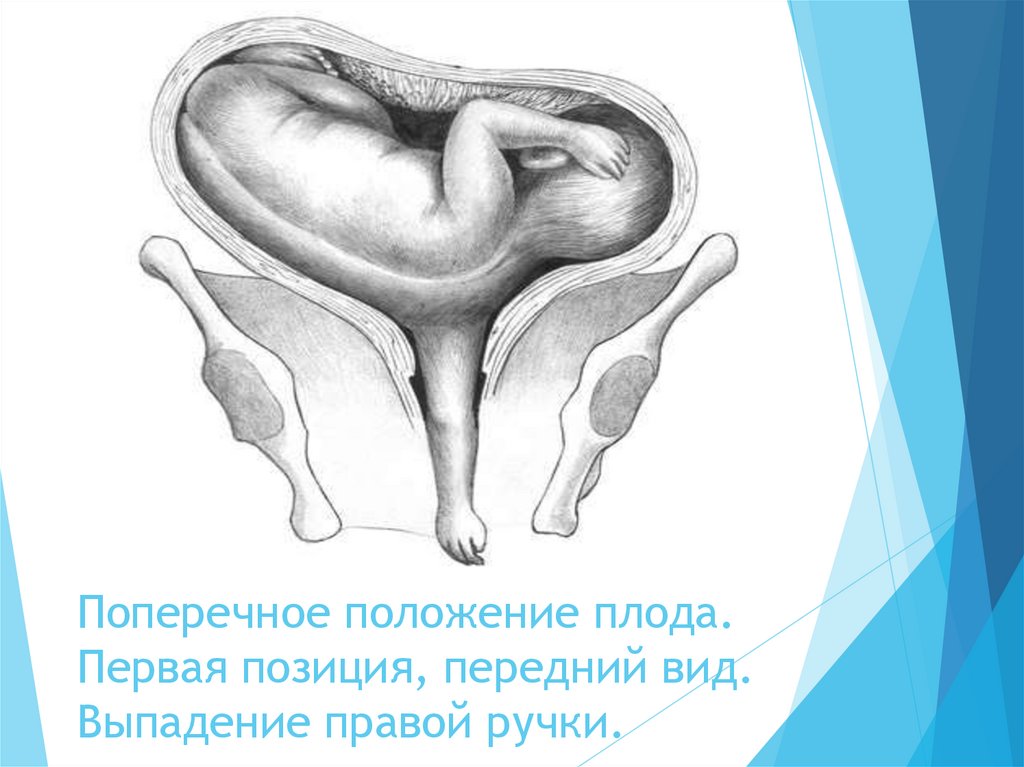
Поперечное (situs transverses) и косое (situs obliguus) положениеплода относится к нправильныме.
Косое или поперечное положение плода определяют по
отношению крупной части плода к линии, соединяющей гребни
подвздошных костей. При косом положении плода одна из
крупных его частей (головка или тазовый конец) располагается
ниже гребня подвздошной кости. При поперечном положении и
головка, и тазовый конец плода находятся выше линии,
соединяющей гребни подвздошных костей.
При поперечном положении ось плода образует прямой угол с
продольной осью матки, при косом - острый.
При большой подвижности плод может принимать продольное, а
затем снова располагаться косо или поперечно. Такое состояние
называется неустойчивым положением плода.
54. Поперечное (situs transverses) косое (situs obliguus)
.55. Причины образования неправильных положений плода:
- чрезмерная подвижность плода (при многоводии, гипотрофииплода, дряблости мышц передней брюшной стенки у
повторнородящих);
ограниченная подвижность плода (при маловодии, крупном
плоде, многоплодии, миоме матки, повышенном тонусе матки
при угрозе прерывания беременности);
- препятствия вставлению головки (предлежание плаценты,
узкий таз, миома в области нижнего сегмента матки);
- аномалии развития матки (двурогая, седловидная матка,
перегородка в ней);
- аномалии развития плода (гидроцефалия, анэнцефалия).
56. Диагностика
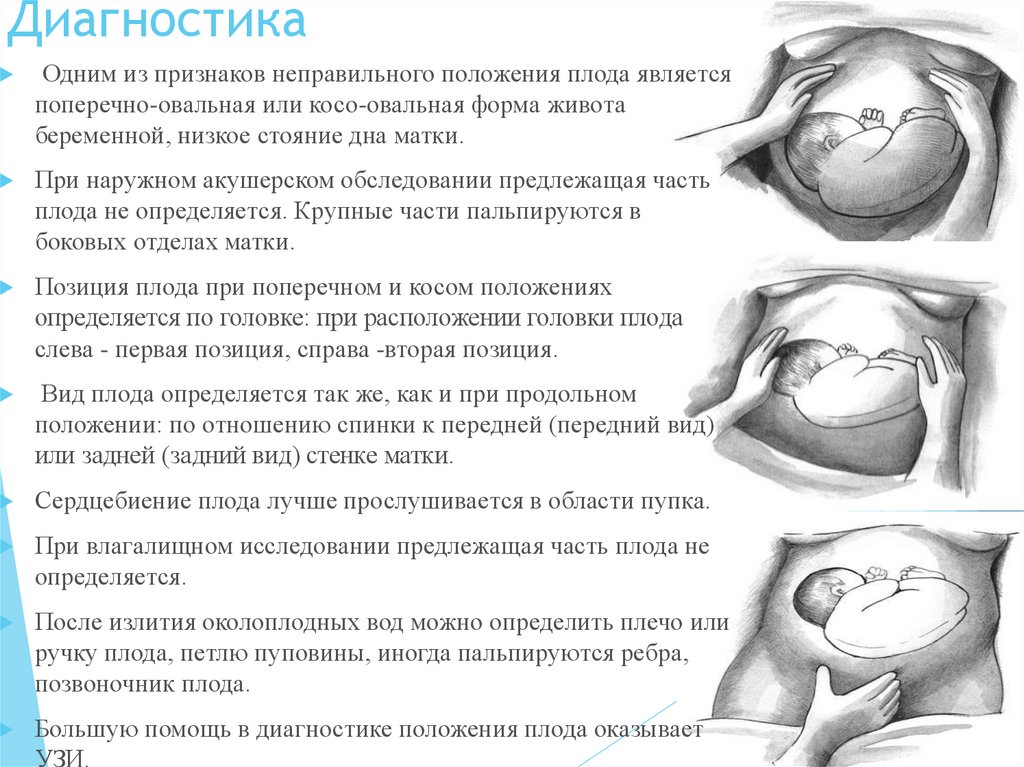
Одним из признаков неправильного положения плода являетсяпоперечно-овальная или косо-овальная форма живота
беременной, низкое стояние дна матки.
При наружном акушерском обследовании предлежащая часть
плода не определяется. Крупные части пальпируются в
боковых отделах матки.
Позиция плода при поперечном и косом положениях
определяется по головке: при расположении головки плода
слева - первая позиция, справа -вторая позиция.
Вид плода определяется так же, как и при продольном
положении: по отношению спинки к передней (передний вид)
или задней (задний вид) стенке матки.
Сердцебиение плода лучше прослушивается в области пупка.
При влагалищном исследовании предлежащая часть плода не
определяется.
После излития околоплодных вод можно определить плечо или
ручку плода, петлю пуповины, иногда пальпируются ребра,
позвоночник плода.
Большую помощь в диагностике положения плода оказывает
УЗИ.
57. Течение беременности и родов.
Следующим частым осложнением во время беременности иродов является несвоевременное (преждевременное или
раннее) излитие околоплодных вод, которое может
сопровождаться выпадением пуповины, мелких частей
(ручки, ножки), что способствует гипоксии плода и
инфицированию.
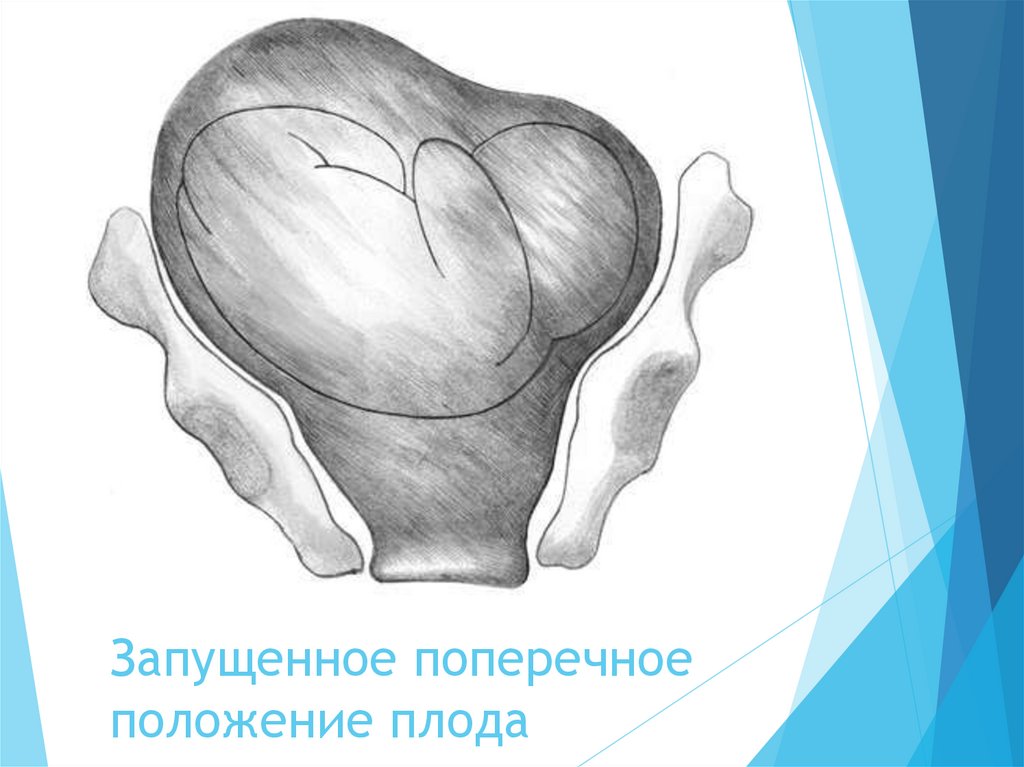
Самым грозным осложнением при поперечном положении
является потеря подвижности плода - запущенное
поперечное положение. Оно формируется после излития
околоплодных вод и плотного обхватывания плода маткой.
При запущенном поперечном положении плода одно из
плечиков может вколачиваться в малый таз, а ручка
выпадает из шейки матки. В результате родовой
деятельности нижний сегмент перерастягивается. При этом
сначала возникает угроза разрыва матки, а затем наступает
ее разрыв, если своевременно не произвести кесарево
сечение. Плод, как правило, погибает от острой гипоксии.





































 Медицина
Медицина