Похожие презентации:
Анестезия в педиатрической практике
1. Анестезия в педиатрической практике
Орлов Ю.П., д.м.н.Кафедра анестезиологииреаниматологии и скрой
медицинской помощи
2. Актуальность
► Понятияхирургической и
анестезиологической агрессии стали
рутинными для современной
анестезиологии и реаниматологии.
Однако рутинное использование
терминов еще не означает понимания их
сути.
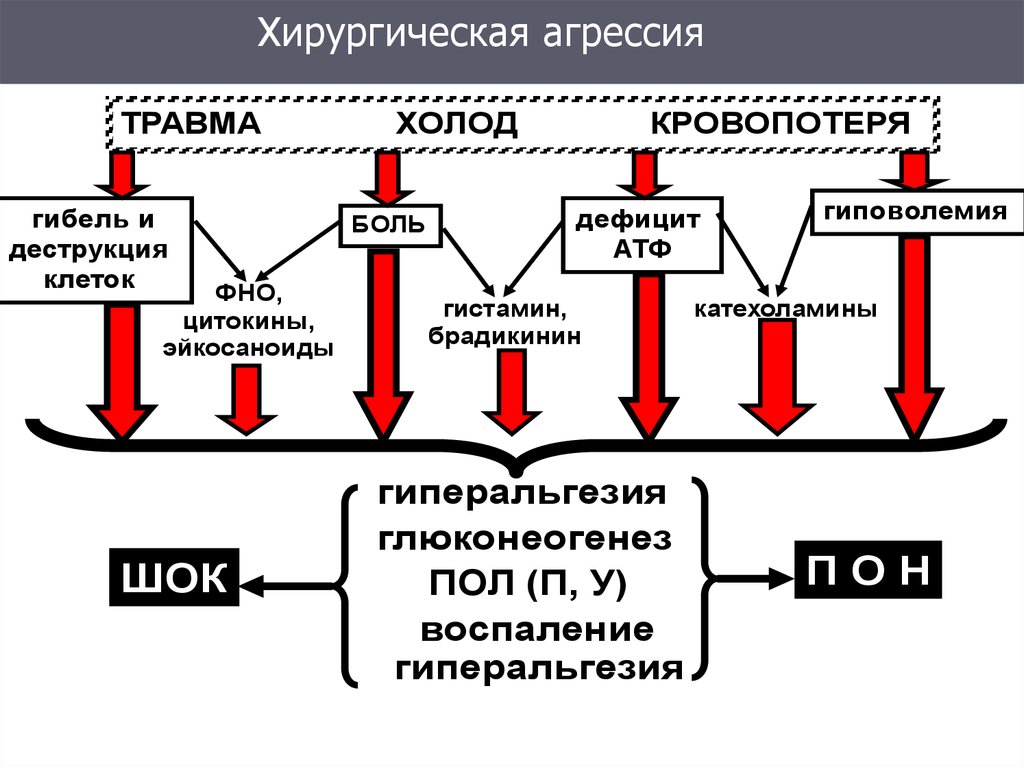
3.
Хирургическая агрессияТРАВМА
гибель и
деструкция
клеток
ФНО,
цитокины,
эйкосаноиды
ШОК
ХОЛОД
БОЛЬ
КРОВОПОТЕРЯ
дефицит
АТФ
гистамин,
брадикинин
гиперальгезия
глюконеогенез
ПОЛ (П, У)
воспаление
гиперальгезия
гиповолемия
катехоламины
ПОН
4. Немного терминологии
► анестезиологическаяагрессия – это
токсические эффекты средств, применяемых
для обеспечения наркоза или анестезии, или
дефицит эффектов, необходимых для
адекватного наркоза или анестезии.
Анестезиологическая агрессия – всегда ятрогенна!
5. Анестезиолог-реаниматолог и гарантии снижения риска хирургической агрессии.
►Этосоответствие основных
параметров гомеостаза условному
коридору допустимых значений,
обозначаемому как «стресс-норма».
Практически все новорожденные с хирургической
патологией относятся к 4-5
классу
риска !!!
6.
Меры профилактикиХирургические мероприятия
Анестезиологические мероприятия
1. Операционная травма
Оптимальный объем вмешательства и
операционного доступа. Совершенствование
хирургической техники. Атравматичные
инструменты и шовный материал. Замена
доступа из разреза эндоскопической
операцией.
Превентивная атараксия и анальгезия.
Адекватная интраоперационная
анестезия и анальгезия. Снижение
активности симпатической нервной
системы.
2. Холод
Технические условия : отсутствие окон;
температура ≥ +28ºС; обогрев стен;
подогрев стола; направленное в рану
инфракрасное излучение, сокращение
времени операции.
Термоизоляция всей кожи, кроме
операционной зоны; обогрев
дыхательных газов; термовлагосберегающий фильтр;
нормовентиляция; согревание растворов
до 37-38ºС.
3. Гиповолемия
Своевременное или блокирование
источников кровотечения. Тщательный
Инфузионная подготовка.
интраоперационное возмещение водных
хирургический гемостаз.
и электролитных потерь.
7. Критерии адаптационной готовности новорожденных к хирургической и анестезиологической агрессии
Клинические иГематологические
функциональные
K+ (плазм.) 3,5-7,0 ммоль/л
Белое пятно ≤ 3с
Диурез ≥ 0,5 мл/кг·ч
Na+ (плазм.) 135-157 ммоль/л
САД по гестационному возрасту
Ca2+ 0,8-1,5 ммоль/л
Дофамин ≤ 10 мкг/кг·мин
Гликемия (0 ч жизни) не менее
2,2 ммоль/л
Адекватная инфузия
Гликемия (72 ч жизни) не
менее 2,8 ммоль/л
УЗИ (исключить
гемодинамически значимые
шунты)
Гемоглобин: не менее 130 и не более
220 г/л
*Тромбоциты, Ht, время кровотечения
8. Критерии адаптационной готовности детей к хирургической и анестезиологической агрессии
Клинические ифункциональные
Белое пятно ≤ 3с
Диурез ≥ 0,5 мл/кг·ч
Гематологические
САД по возрасту + 10%
Ca2+ 0,8-1,5 ммоль/л
Дофамин ≤ 10 мкг/кг·мин
Гликемия не менее 3,6
ммоль/л
Гликемия до 12,5 ммоль/л
Адекватная инфузия
ЭКГ исключить аритмии и
метаболические нарушения
K+ (плазм.) 3,5-6,0 ммоль/л
Na+ (плазм.) 135-150 ммоль/л
Гемоглобин: 80 и не более 150 г/л
*Тромбоциты, Ht, время кровотечения
9. Основные правила
► Ребенокдолжен быть анестезирован в
соответствующем месте,
соответствующим специалистом и в
соответствующее время, с
соответствующим оборудованием и
мониторингом.
10. Проблемы
► Недостаточныезнания анамнеза.
► Недостаточность обследования.
► Проблема «полного» желудка.
► Возможные электролитные нарушения,
гиповолемия, нарушения органов и
систем.
11. ASA-педиатрический анестезиолог
Cote Ch. 13-th World Congress of Anaesthesiologist. – Paris, 2004► Обязанности:
Оценка комплекса медицинских проблем у
ребенка.
Планирование терапии до и после анестезии.
Обеспечение безопасной обстановки в
операционной.
Контроль боли во время анестезии и после
анестезии.
Анестезия и седация для необходимых
процедур (КТ, МРТ).
12. ASA-педиатрический анестезиолог
В течение года должен:► Общая анестезия не менее 100 детей до 12
лет;
► 15 анестезий детям до 1 года;
► 15 анестезий детям в возрасте менее 1
месяца.
Cote Ch. 13-th World Congress of Anaesthesiologist. – Paris, 2004
Причины смерти и тяжелых осложнений те же, что и 40 лет назад
Вероятность анестезиологической смерти
1:5000 в 1980 г.
1:200 000 – 300 000
13. Статистика
Мировой опыт показывает:► Если анестезиолог не проводит в год 100
анестезий детям - осложнения достигают
7%;
► От 100 до 200 анестезий в год -2,5%;
► Более 200 анестезий – 1,2%
Morray et al. Anesthesiology, 2000; 93:6-14.
В нашей стране даже не оговорено, что считать осложнением
анестезии, не говоря уже об отсутствии каких-либо статистических
данных, кроме количества анестезий в год.
А.У. Лекманов, Анестезиология-реаниматология, 2007; 4: 10-11.
14. Статистика
Анализ 150 анестезий у детей в 63 госпиталях СШАи Канады за 1997-1998 гг.
► 37% остановок сердца наблюдались при индукции
► 45% в период поддержания анестезии
► 1/3 происходила у практически здоровых
пациентов (ASA I и II)
► 55% у пациентов до 1 года.
► Предвестниками остановки сердца были
брадикардия, артериальная гипотензия, снижение
SpO2
► Причины – высокие концентрации галотана и
сердечно-сосудистая недостаточность
Morray et al. Anesthesiology, 2000; 93:6-14.
15.
Самые распространенные причины:Врачебная ошибка 43%
Отсутствие проверки аппаратуры 17%
Недостаточные практические навыки 9%
Невнимание и рассеяность 6%
Плохая подготовка к операции и неправильная оценка состояния 4%
Интраоперационное пробуждение:
Из 864 детей частота ощущений составила 0,8%, т.е. выше,
чем у взрослых (0,2% на 677 случаев анестезии).
16.
С 1998 по 2004 год 193 остановки сердца (49%) были связаны с анестезией.Связанные с лекарствами составили 18%, по сравнению с 37% —
с 1994 по 1997 год. Сердечно-сосудистой причины были в 41% (гиповолемия от
потери крови и гиперкалиемия от переливания крови длительных сроков хранения).
Среди респираторных причин (27%) обструкция дыхательных путей, ларингоспазм.
Сосудистых повреждения во время размещения центральных венозных катетеров
является наиболее распространенной причиной остановок, связанных с
оборудованием.
С 1994 по 2005 год в реестре данные о 373 связанных с анестезией остановок
сердца у детей, 34% из которых имели врожденные или приобретенные
заболевания сердца.
Остановки сердца у больных с аортальным стенозом и кардиомиопатией были
связаны с самыми высокими показателями смертности
(62% и 50%, соответственно)
17. Статистика
Анализ 54 смертельных случаев как осложнений анестезиологическогопособия (7 детей и 47 взрослых) за период 1988-2007 гг.
19 лет
Физикальный статус:
► ASA I – 19
39 -72,5%
► ASA II - 20
2-3 случая в год
► ASA III -11
► ASA IV - 4
► Плановая анестезия – 21
► Неотложная анестезия - 33
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009
18. Статистика
► Объеми характер операционного вмешательства
1,42 балла по шкале МНОАР.
► В 24 случаях стаж анестезиолога составил 10,4
года.
► Возраст пациентов 33±1,9 года
► Критический инцидент в 42 случаях произошел в
операционной:
во время индукции – 21
в начале операции – 4
в ходе операции – 16
в конце операции -1
В 28 случаях СЛР была эффективной, но в
послеоперационном периоде погибли 23 пациента и 5 в
период к 30-м суткам после операции.
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009
19.
Характеристика и числокритических инцидентов
Характеристика
Постнаркозная депрессия дыхания
Аспирация желудочного содержимого
Гиповентиляция при спонтанном дыхании
Число
инцидентов
10 (18,5%)
8 (14,8%)
7 (13%)
Невозможность интубации
Сердечно-сосудистая недостаточность
Интубация пищевода
5 (9,3%)
5 (9,3%)
3 (5,6%)
Вентиляция гипоксической смесью
3 (5,6%)
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009
20.
Ассоциированные факторыФактор
Число
Отсутствие автоматического мониторинга
38
Неадекватная подготовка к операции
25
Не был осмотрен анестезиологом
14
Отсутствие наблюдения в п/опер. периоде
10
Отсутствие необходимого оборудования (ИВЛ,
дефибриллятора, отсоса)
10
Ошибка при монтировании оборудования
10
Отсутствие ингаляции О2 при спонтанном дыхании
7
Неопытность анестезиолога
3
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009
21. Пример смертельного исхода:
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009Пример смертельного исхода:
► При
спонтанном дыхании 100%
кислородом SpO2 - 87%
► Длительность операции 5 часов
► Дозы препаратов:
фентанил 1100 мкг
дитилин 700 мг
ардуан 40 мг
Экстубация на операционном столе !!!
В ходе транспортировки остановка дыхания!
22. Выводы
Виноградов В.Л., Лихванцев В.В., Ляненко В.А., 2009► До
98% смертельные исходы можно было
предотвратить.
► Необходимо исследование каждого
случая и сделать его результаты
доступными для любого анестезиолога.
► Профессиональный отбор, подготовка,
повышение квалификации, улучшение
условий труда и повышение престижа
специальности – позволит уменьшить
влияние человеческого фактора.
23. Факторы риска
► Анестезиолог,не имеющий специальной
подготовки в педиатрической
анестезиологии.
► Неотложная анестезиология.
► Маленькие дети (новорожденные и 1 года).
► Наличие сопутствующей патологии и
тяжелое состояние пациента (ASA IV-V).
24. Европейский конгресс по педиатрической анестезиологии, Хельсинки, 2009 г.
Основные направления в снижениисмертности в педиатрической
анестезиологии:
► Улучшение оценки факторов риска
► Адекватный мониторинг
► Использование безопасных препаратов
► Тренинг анестезиологов на основе
постоянного образования.
При I классе -0,1%; II-0,2%; III-1,8%; IV-7,8%; V-9,4%
Руководство по анестезиологии/Под редакцией А.Р. Эйткенхеда,
Г. Смита; пер. с англ.-М., 1999. –Т.1.
25. Степень операционно-анестезиологического риска
Возраст►3
мес – 4 балла
► 3-12 мес - 3 балла
► 1-3 года – 2 балла
► 4-15 лет – 1 балл
Травматичность
Состояние
Удовлетворительное – 1 балл
Средней тяжести – 2 балла
Тяжелое – 3 балла
Крайне тяжелое – 6 баллов
Малая – балл
Умеренная – 2 балла
Травматичная – 3 балла
Особо травматичная – 4 балла
26. Степень операционно-анестезиологического риска
► 1 степень (незначительная) – 3 балла► 2 степень (умеренная) -4-5 баллов
► 3 степень (средняя) – 6-7 баллов
► 4 степень (значительная) – 8-10 баллов
► 5 степень (чрезвычайная) – более 10
Чем больше степень, тем дольше предоперационная
подготовка, но не более 4 часов, объем инфузионной
терапии не белее 50% имеющегося дефицита. Далее 50%
дефицита в 1 час операции, по 25% во 2 и 3 час.
Рекомендации Московского научного общества анестезиологовреаниматологов
27. Премедикация
► Несуществует единого мнения относительно
премедикации у детей.
► Седативные препараты обычно не используют
(сердечно-сосудистая и дыхательная депрессия).
► Наиболее распространенными являются
холинолитики, блокаторы Н1-Н2 рецепторов,
анальгетики
-
Атропин в дозе 0,02 мг/кг
Сгущение легочного секрета,
тахикардия, которая может
трактоваться как недостаточная
анальгезия
+
Склонность к брадикардии,
септический шок, повышенная
секреция слизистых и слюнных
желез.
Морган –мл. Дж. Эдв. Клиническая анестезиология. - М., - 2004.
28. Индукция
► Наэтом этапе возникает большое
количество осложнений, таких как
гипоксия, гипотония, коллапс,
нарушение ритма сердца, регургитация
► Частота остановок сердца связанных с
проведением обшей анестезии равна
1:5000,причем на этапе вводного наркоза
- асистолия наблюдается вдвое чаще,
чем на остальных этапах общей
анестезии.
Бабаев Б.Д., Пивоваров С.А., Шишков М.В., Акопян Н.А.,
Афонин Д.В., Московцева Е.В., 2009
29. Почему?
► Применениепроизводных барбитуровой
кислоты, кетамина, оксибутирата натрия,
фторотана и др. в качестве
единственного компонента для вводного
наркоза показало, что в той или иной
степени все эти препараты обладают
отрицательным влиянием на системы
дыхания и кровообращения
(В.А. Михельсон, 2005).
30. Почему?
Стрессовая предоперационная ситуация, недостаточностькровообращения в предоперационном периоде (наличие
гиповолемии у экстренных больных), нарушение
функции почек, регургитация, это побочные
гемодинамические эффекты медикаментов,
применяемых для вводного наркоза. Все они могут
привести у детей во время вводного наркоза к сердечно сосудистой недостаточности (В.А. Михельсон, 2001);
► к гипоксии, гипотонии, нарушению ритма сердца,
аспирационного синдрома и даже смерти (Katz et аl.,
1996; Bodlahder,1995).
► Одной из проблем у детей во время интубации трахеи
является развитие постинтубационной гипертензии и
тахикардии, которые неблагоприятно сказываются на
дальнейшем течении анестезии.
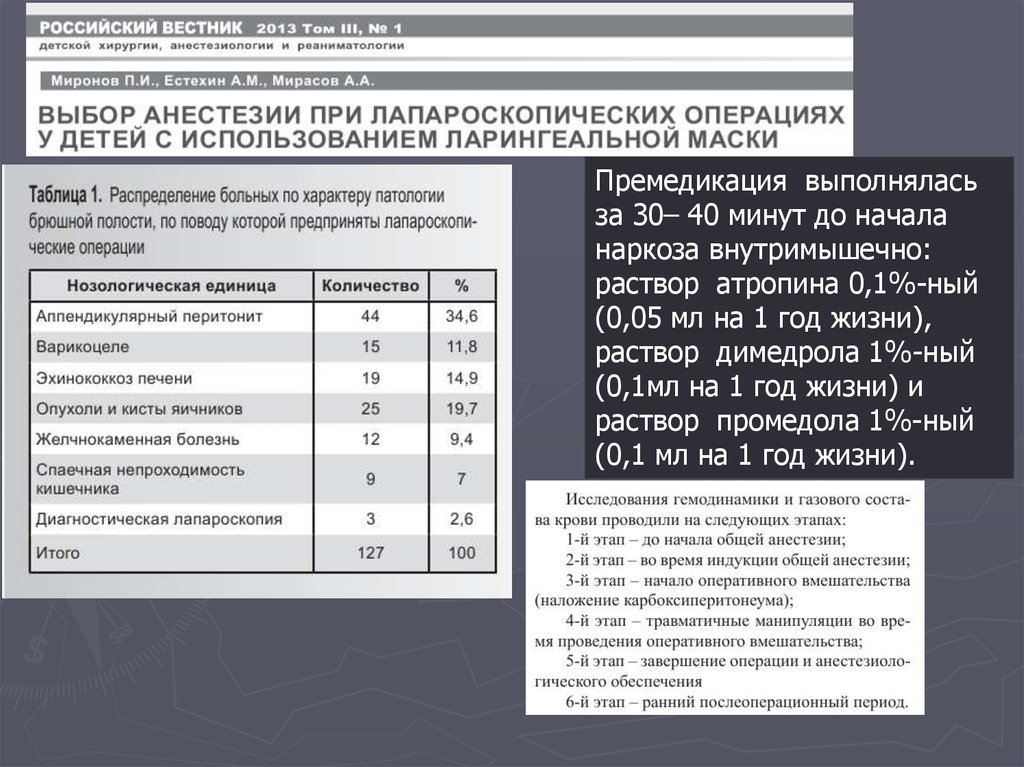
31.
Премедикация выполняласьза 30– 40 минут до начала
наркоза внутримышечно:
раствор атропина 0,1%-ный
(0,05 мл на 1 год жизни),
раствор димедрола 1%-ный
(0,1мл на 1 год жизни) и
раствор промедола 1%-ный
(0,1 мл на 1 год жизни).
32.
Вариант 1Индукцию в общую анестезию проводили болюсным способом:
предварительно заполняли контур севофлураном 8,0 об. %, затем
прикладывали маску к лицу пациента. Поддержание анестезии –
севофлураном 1,5–2,5 об. % в зависимости от возраста, поддерживали
1,3 МАК. Аналгезия – фентанилом: перед разрезом 4,0 мкг/кг массы
тела, затем в процессе оперативного вмешательства вводили через
инфузомат ( ВЭДА-5, В|Braun) со скоростью 4–5 мкг/кг/ч, которую
увеличивали или уменьшали в зависимости от травматичности операции.
За 10 минут до окончания операции фентанил отключали.
33.
Вариант 2Индукция в/в: пропофол 2,5–3 мг/кг и фентанил 4 мкг/кг.
Поддержание: инфузионно пропофол 7–9 мг/кг/ч и фентанил со
скоростью 4–5 мкг/кг/ч, которую увеличивали или уменьшали в
зависимости от травматичности этапа операции. С целью
миорелаксации использовали атракуриума бесилат, вводили
внутривенно болюсно 0,5 мг/кг, затем интубировали трахею,
поддерживали миоплегию в процессе оперативного вмешательства
– микроструйным введением 0,3–0,6 мг/кг/ч в зависимости от
уровня нервно-мышечного блока.
34.
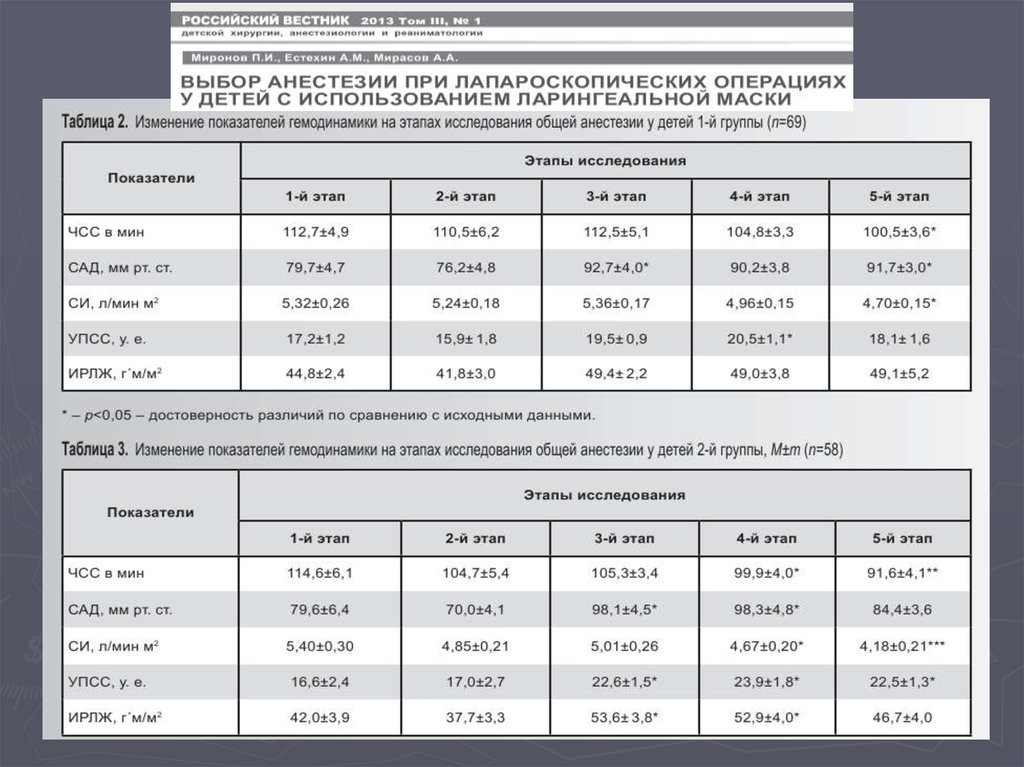
35.
Выводы: На всех этапах лапароскопии у детей общаяанестезия с применением как севофлурана, так и пропофола
характеризуется практически сопоставимым минимальным
воздействием на гемодинамику и газовый состав артериальной
крови.
По данным BIS-мониторинга у детей при лапароскопических
операциях более глубокий уровень угнетения сознания в период
индукции и более быстрое восстановление сознания по
выходу из наркоза обеспечивается при севофлурановой
анестезии.
36. Поэтому!
► Использованиеновых эффективных,
малотоксичных, легко управляемых
анестетиков и аналгетиков, дифференциальный
выбор метода анестезии у больных с высокой
степенью анестезиологического риска
способствует снижению осложнений, как во
время вводного наркоза, так и во время
основного наркоза и в ближайшем
послеоперационном периоде.
37. Нужно запомнить!
► Анестетиков,специально предназначенных для
применения у детей, в том числе новорожденных,
не существует.
► Для наркоза и анестезии детей и новорожденных
используются средства, применяемые в общей
анестезиологической практике.
► Для детей всех возрастных групп используются те
дозы
же средства, схемы и
(в пересчете на
массу или площадь поверхности).
► При выборе метода анестезии нужно исходить из
особенностей метаболизма, обусловленных
напряжением энергетических резервов,
предрасположенности к централизации
кровообращения, высокой нагрузкой на
детоксицирующие системы, даже в
физиологических условиях.
38. Кроме того
► АнатомическиеКроме того
взаимоотношения языка,
надгортанника и гортани усложняют проведении
прямой ларингоскопии и интубации.
► Уровень метаболизма у детей почти вдвое выше,
чем у взрослых и, следовательно, альвеолярная
минутная вентиляция так же выше →
ингаляционная индукция анестезии и пробуждение
в ее конце, более быстрее, чем у взрослых, но и
гипоксемия у детей появляется гораздо быстрее.
► Мертвое физиологическое пространство составляет
примерно 30% дыхательного объема как и у
взрослых, но абсолютный объем мал и поэтому
любое повышение вызванное аппаратным мертвым
пространством оказывает больший эффект на
маленьких детей.
39.
При наличии гипоксемии или стимуляции блуждающего
нерва очень быстро развивается брадикардия
требующая быстрого лечения кислородом и атропином.
При отсутствии заболевания сердца, аритмии
встречаются не очень часто и остановка сердца чаще
возникает в виде асистолии, чем в виде фибрилляции
желудочков.
Общий объем крови у новорожденного не превышает
350-400 мл, кровопотеря в 50 мл у такого ребенка
соответствует 1000 мл у взрослого. Поэтому при
кровопотери надо это учитывать.
► Ацидоз,
который присутствует в раннем
возрасте помогает доставлять кислород к
тканям, сдвигая кривую диссоциации вправо.
Респираторный алкалоз, вызываемый
гипервентиляцией, снижает доступность кислорода и
должен избегаться как в операционной, так и в ОРИТ.
40.
Жирорастворимые препараты (например,анестетики) достигают высокой концентрации
более быстро.
Гематоэнцефалический барьер более
проницаем в периоде новорожденности, поэтому
лекарственные средства (включая опиоиды),
должны применяться с осторожностью и в
небольших дозах.
У детей раннего возраста отмечается
физиологическая слабость кардиального
сфинктера и в тоже время мощное развитие
мышечного слоя привратника.
Меньшая степень связывания протеинами, что
позволяет большему количеству несвязанного
лекарства оставаться активным.
41. пример: ЧМТ
► Премедикация:атропин, сибазон, промедол
(0,1 мг/кг)
► Индукция: преоксигенация, пропофол (10
мг/кг в/в струйно), или ГОМК 100 мг/кг. При
исходной гипотензии (сибазон+промедол
или фентанил)
► Релаксанты: тест-доза ардуана (0,05-0,1
мг/кг), листенон.
► Поддержание анестезии: пропофол 2,5
мг/кг/час + промедол (0,1 мг/кг) через 20-30
мин.
42. Анестезиологическое обеспечение при МРТ и КТ
► Приотсутствии внутричерепной
гипертензии:
премедикация за 30 мин атропин 0,01 мг/кг
+ сибазон 0,3-0,5 мг/кг в/м
седация при исследовании: кетамин 5-6
мг/кг в/м
► При наличии внутричерепной гипертензии:
утром суточная доза фенобарбитала (15 мг)
премедикация сибазон 0,3-0,5 мг/кг в/м
седация аминазин 0,5-0,7 мг/кг в/в
43. Основные принципы анестезии у детей
► Торможениеили выключение сознания
► Блокада патологических рефлексов
► Анальгезия
► Миорелаксация
► Коррекция и поддержание газообмена,
кровообращения и основных видов
обмена
44. Актуальность
► ПериоперационнаяАктуальность
летальность новорожденных
выше любой другой в педиатрической группе.
Причины:
► Недостаточное
знание анатомо-физиологических
особенностей
► Недостаточное привлечение современных
фармакологических достижений
► Сочетание хирургической и соматической
патологии
► Экстренный характер оперативных вмешательств
45. Обезболивание у новорожденных
В.А. Михельсон и др. Анестезиология и реаниматология, 2008; 1: 14-16► За
время лечения в хирургическом отделении
новорожденный ребенок испытывает 68±6 уколов
пальца.
► У 102 детей проведена оценка боли (CRIES 0-10
баллов).
3,8 – 4,5 баллов в контроле
Профилактика боли проводилась:
► 5% 5 мл глюкоза
2,4 ± 0,7 баллов
► 20% 5 мл глюкоза
► Пустышка
► ЭМЛА-крем за 40 мин до процедуры 1,1 ± 0,1
► В\в фентанил 5 мкг/кг/мин
► В\в промедол 0,1 мг/кг/час
0,2-0,3± 0,2
► В\в трамадол 0,1 мг/кг/час
Достаточный эффект
в послеоперационном периоде
46. Физиология детей раннего возраста
Характеризуется:► Высокой скоростью обменных процессов
► Сниженным легочным, сердечным, температурным
резервами
► Сниженной почечной функцией
Неадекватная анестезия у ребенка может привести к
резким нарушениям гемодинамики и других
параметров гомеостаза, т.к. пределы безопасности
очень ограничены
47. Мониторинг
Стандарт:► Регистрация ЭКГ, АД, SpO2, контроль
температуры (пищеводный,
назофарингеальный, ректальный датчики),
прекордиальный стетоскоп для оценки ритма
сердечный сокращений.
Особенности:
► Накачивание
манжеты не чаще 3-4 минут
► Уровень АД коррелирует с ОЦК и может быть
ориентиром при проведении инфузионной терапии
48. Мониторинг АД, газов крови, б/х анализов
► Артериальныйкатетер в пупочной артерии в
первые 4-7 дней.
► Верхушка артериального катетера должна
располагаться выше бифуркации аорты и
ниже уровня почечной артерии (Rn-контроль
– LIV - LV).
Его использование более 2 дней повышает риск инфицирования,
сосудистой эмболии и развитие некротического энтероколита.
Motoyama E.K., Davis P.J., 2006
49. Центральный венозный катетер
► МониторингЦВД, проведение
инфузионной терапии
Повышается риск развития тромбозов, эмболии,
инфекции
≠
У недоношенных велика вероятность неправильного
расположения катетера и может привести к разрыву
сосуда
≠
Постановку катетера в пупочную вену может привести к
тромбозу портальной вены.
Михельсон В.А., 2007
50. Гипотермия
► Большаяплощадь поверхности тела
► Низкая температура в операционной
► Потери с операционной поверхности
► Инфузии холодных растворов
► Холодная и сухая дыхательная смесь
► Угнетение центра терморегуляции
анестетиками
Транспортировка в операционную в кювезе, поддержание температуры
в операционной не ниже 26 ºС, использование обогревателей, лучистого
тепла, увлажнителей с обогревом дыхательной смеси до 36 ºС, подогрев
всех жидкостей, используемых в контакте с телом новорожденного.
51. Гипотермия
Отрицательные эффекты:► Замедленное пробуждение
► Повышенная чувствительность миокарда к
аритмогенным стимулам
► Угнетение дыхания
► Изменение чувствительности и реакции к
медикаментам
Снижение температуры тела новорожденного на 1ºС может
привести к тяжелым метаболическим нарушениям
52. SpO2
► Методранней регистрации наступающей
гипоксии, предшествующий клиническим
проявлениям.
► Чувствительность его снижается
При наличии карбоксигемоглобинемии,
метгемоглобинемии, при использовании
источников инфракрасных лучей,
гипотермии, гипотензии.
53. Мониторинг диуреза
► Объемвыделенной мочи в течение
анестезии должен составлять 0,5-0,2
мл/кг/час
► Отсутствие глюкозурии в моче – хороший
индикатор гидратации и почечной
функции (обязательный мониторинг при
длительных операциях).
54. Ингаляционные анестетики
► Дляпациентов первой недели жизни имеет
значение метаболизм - 20% препарата
инактивируется в печени путем глюкуронирования
и монооксидазного окисления. При дефиците
глюкуронидазы, физиологическом для
новорожденных, это способствует усилению и
пролонгированию конъюгационной желтухи. Кроме
того, галотан снижает сердечный выброс и частоту
сердечных сокращений за счет снижения
сократимости миокарда.
Рекомендуемые ингаляционные анестетики для новорожденных –
изофлюран и севофлюран [Бараш П., Куллен Б., Стэлтинг Р., 2006; Блэк Э.,
Макьюан А., 2007]. При этом изофлюран не рекомендуется для вводного
наркоза (раздражение дыхательных путей). Севофлюран (севоран) лишен
этого недостатка и может применяться как для вводного, так и для
базисного наркоза.
55. Ингаляционные анестетики
► Кардиоваскулярныйдепрессивный эффект
более выражен у новорожденных.
► Использование закиси азота в кислородновоздушной смеси у недоношенных может
снижать токсический эффект кислорода.
Противопоказания для закиси
азота
Анальгетическое действие
- 40-50 об.%
Выключение сознания
- 60-80 об.%
Но 75 об.% критический
уровень.
Пневмоторакс
Обструкция дыхательных путей
Врожденная лобарная эмфизема
Непроходимость кишечника
Киста легкого
56. фторотан
► Новорожденные– прямое влияние на
миокард с последующим снижением АД.
► Устраняется предварительным введением
атропина.
Главная причиной смерти в процессе анестезии – использование галотана
(Morray, 2000)
Изофлуран
Время индукции и выход меньше, чем при галотане.
Часто приступы удушья, кашля, ларингоспазма.
Менее угнетает функцию миокарда.
Обладает гипотензивным эффектом, но не
кардиогенным, а вазоплегическим.
57. Севоран
► Отсутствиерезкого запаха, быстрое
возрастание фракционной альвеолярной
концентрации – идеален для индукции.
► Наименьший гипотензивный эффект у
новорожденных из всех галоген содержащих
анестетиков.
► Минимальный кардио- и гепатотоксический
эффект.
NB! Брадикардия – самая страшная опасность для
детей во время операции!
58.
► Длябыстрой вводной анестезии севораном
предварительно, до подключения к пациенту,
заполняется севораном контур наркозного
аппарата (севоран включается на 8 об% при
газотоке 8 л/мин, дыхательный мешок заполняется
три раза). Индукция: севоран первые 2 минуты в
дозе 6-8 объемных процентов с газотоком 8 л/мин
100% кислородом. Для поддержания анестезии
доза севорана снижается до 2,5-3 объемных
процентов, поток свежего газа - до 2 л/мин в
полузакрытом контуре с обязательным
похождением через поглотитель углекислоты, FiO2
до 0,4-0,6 в зависимости от SpO2 (обычно
рекомендуемый интервал SpO2 92-95%).
59. Опасно повышение FiO2 более 0,6 в течение 2 часов!
► ВыборFiO2 определяется SpO2 (92-95%). До 3
суток жизни ориентироваться на PaO2, как
показатель адекватности оксигенации,
затруднительно.
► Парциальное давление кислорода в артериальной
крови колеблется от 50 до 80мм.рт.ст, у
недоношенных - от 40 до 70мм.рт.ст.
60. Севоран (севофлюран)
► 1-пошагово
► 2 – нагнетание анестетика в дыхательном
контуре по максимуму до 8 об%, затем
опорожнение его и так 2-3 раза
► Возможно низкопоточная анестезия
МАС=2-3 об%
В сочетании с каудальной или проводниковой анестезией МАС 1-1,5%
Для каудальной наропин (0,75-0,2% раствор) в дозе 2 мг/кг (0,2 мл/кг)
в сочетании с морфином 0,1 мг/кг однократно
61. Фторотаново-закисно-кислородный наркоз
► Преоксигенация2-3 минуты
► Закись+кислород 1:1 или 1:2 2-3 мин
► Фторотан 0,5 об% на 4-5 вдохов с
увеличением до 3-4 об%
► При достижении хирургической стадии –
снижение до 1-2 об%
► Поддержание анестезии 1,2-2 об% в
сочетании с закись+кислород 2:1
► Длительность анестезии не более 1 часа
62. Неотложная анестезия
► Атарактик+анальгетик(дормикум 0,5
мг/кг+фентанил 0,01-0,02 мг/кг) + закись
азота+кислород в соотношении 2:1 или
1:1
► Пропофол на индукцию 2-3 мг/кг +
фентанил 0,01-0,02 мг/кг. Далее
пропофол микроструйно 9-12 мг/кг или
болюсное или титрование фентанила в
дозе 10-15 мкг/кг/час
63. Неингаляционные анестетики
►Впрошлом:
использование наркотических
анальгетиков у новорожденных было
ограничено якобы по причине
повышенной чувствительности и
неблагоприятных эффектах.
► В настоящее время:
используются достаточно широко.
64. Морфина гидрохлорид
► Используетсяс осторожностью:
Механизм коньюгации ослаблен.
Клиренс метаболитов снижен.
Фентанил
25 мкг/кг/час
1-2 мкг/кг/час
Имеет высокую скорость растворения в жирах.
Клиренс снижен в течение первой недели.
Сердечный выброс и системное АД уменьшаются на
15% после введения в дозе 12,5 мкг/кг, особенно
при высоком внутрибрюшной давлении.
Афентанил, в ¼ мощнее фентанила
Суфентанил, в 8-10 раз более активен чем фентанил,
но в дозе более 20 мкг/кг отмечается
отрицательное инотропное действие.
Трамадол 1,5 мг/кг
65. Неингаляционные анестетики
► Промедол2% из расчета 0,1 мг/кг/час (0,2-0,3
мг/кг), повторно через 30-40 мин 0,1-0,2 мг/кг
► Оксибутират натрия (чаще для индукции 100 мг/кг
► Кетамин (калипсол, кеталар) 1-5 мг/кг в/в,
6-10 мг/кг в/м. Недостатки: повышение секреции
слизистых верхних дыхательных путей, повышение
спиномозгового и внутриглазного давления.
Севофлюран не имеет существенной анальгетической
активности,поэтому всегда сочетается с опиоидами или
другими анальгетиками.
66. Бензодиазепины
► Седация,погружение в гипнотическое
состояние, устранение возбуждения,
судорог.
► Диазепам – обладает очень высокой
жирорастворимостью, легко проникает
через ГЭБ, но очень медленная
печеночная экстракция (31±2 часа).
► Мидозалам – гипнотик короткого
действия. Доза в/в 0,05-0,15 мг/кг.
Опыт применения в неонатальной
анестезиологии небольшой.
67. Мышечные релаксанты
► Реакцияноворожденных на не
деполяризующие мышечные релаксанты
очень вариабельна.
► Атракуриум – продолжительность его
действия небольшая.
► Векурониум – продолжительность более
длительная.
Вводить очень медленно. Могут приводить к
освобождению гистамина и при быстром
введении вызывать гипотонию
68. Интраоперационная вентиляция
►Удетей старше 3 лет - объемная
вентиляция (6-8 мл/кг не более 10 мл/кг)
► До 3 лет вентиляция по давлению (Рin не
более 20-25 см вод. ст.)
69. Инфузионная терапия
► Включаетосновные компоненты:
поддержание объема циркулирующей крови
восполнение дефицита жидкости
восполнение патологических потерь
► Физиологические потери 95-145 мл в сутки
Алгоритм : 50% дефицита в 1-й час, 25% во 2-й, 25% в 3-й
70. ФП (физиологическая потребность)=4+2+1 мл/кг/час
ФП(физиологическая потребность)
=4+2+1
мл/кг/час
►4
мл на первые 10 кг
► 2 мл/кг/час на вторые 10 кг
► 1 мл/кг/час на каждый кг свыше 20 кг
массы
Например: ребенок с массой 30 кг
Необходим следующий объем жидкости
= (4х10)+(2х10)1х10+(1+10) = 70 мл/час
У новорожденных часовая потребность 3 мл/кг/час
71. ДЖ (дефицит жидкости)= ФП (4+2+1) мл/кг/час х на продолжительность голодания в часах
► Например:Ребенок с массой тела 30 кг ничего не
принимал внутрь
ДЖ = (4=10)+(2х10)+(1х10) х 8 = 560 мл
72. Необходимый объем интраоперационной инфузии
►1час = ФП мл/кг/час + 1\2 предоперационного
дефицита+кровопотеря
► 2 час = ФП мл/кг/час + 1\4 предоперационного
дефицита + патологические потери
+кровопотеря
► 3 час = ФП мл/кг/час + 1\4 предоперационного
дефицита +патологические потери
+кровопотеря
► 4 час = ФП мл/кг/час + патологические потери
+кровопотеря
73. Потери в процессе операции
► Поверхностныеоперативные вмешательства: 1- 3
мл/кг час
► Абдоминальные операции, на грудной клетке или
бедре: 3- 4 мл/кг час
► Обширные абдоминальные операции: 6 -10 мл/кг
час или больше
► Новорожденные
с перитонитом могут
нуждаться в инфузии 25-100 мл/кг час
Восполнение изотоническим или
изоосмотическими растворами:
Рингера, физиологическим
Контроль гидратации и степень
потерь определяют по большому
родничку, сухости слизистых,
периорбитальным отекам,
стабильности гемодинамики
и диурезу.
74. Восполнение кровопотери
Переливание эритроцитарной массы зависит:► От состояния сердечно-сосудистой системы
► Продолжающихся и ожидаемых потерь крови
► Базисного гемоглобина
Для увеличения Ht на 1% требуется 1,5 мл/кг эрит. массы
Для увеличения Hb на 10 г\л требуется 4 мл/кг эрит. массы
Уровень Ht у новорожденных при критических состояниях
должен поддерживаться выше, чем 40%.
Переливание плазмы проводится при наличии лабораторных
и клинических данных в дозе 10-15 мл/кг массы тела.
Гематокрит ниже 30%, гемоглобин ниже 100 г\л – показана
гемотрансфузия (для новорожденных)
75.
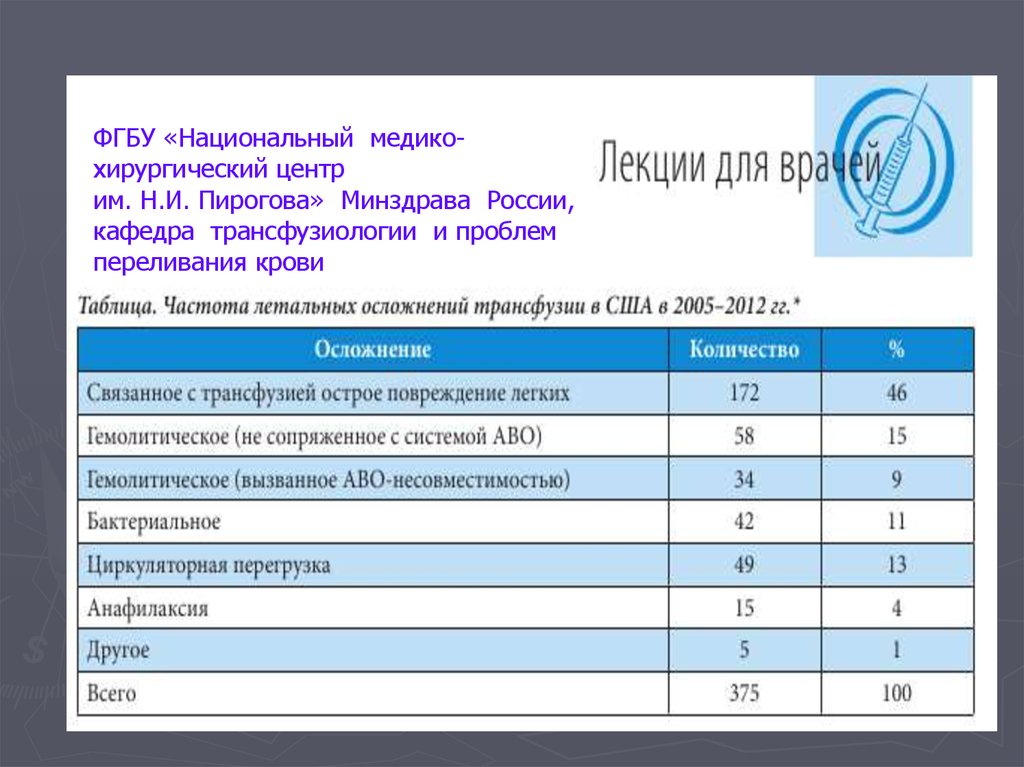
ФГБУ «Национальный медикохирургический центрим. Н.И. Пирогова» Минздрава России,
кафедра трансфузиологии и проблем
переливания крови
76.
77.
Так, в 2011 г. Кокрановское сообщество опубликовало систематическийобзор, посвященный четырем исследованиям антифибринолитических
средств при травме, сопровождающейся острой кровопотерей. Полученные
данные свидетельствуют, что назначение транексамовой кислоты
снижает риск летального исхода на 10% (отношение рисков (ОР) 0,9; 95%доверительный интервал (ДИ) 0,85– 0,97; р = 0,0035). А в исследовании
CRUSH-2 транексамовая кислота уменьшила риск смерти от
продолжающегося кровотечения на 15% (ОР 0,85; 95% ДИ 0,76–0,96; р =
0,0077). Важно, что летальность при использовании транексамовой кислоты
снижается только при раннем начале лечения (до 3 часов после травмы).
CRASH-2 trial collaborators, Shakur H., Roberts I., Bautista R. et al. Effects of
tranexamic acid on death, vascular occlusive events, and blood transfusion in
trauma patients with significant haemorrhage (CRASH-2): a randomised, placebocontrolled trial // Lancet. 2010. Vol. 376. № 9734. P. 23–32.
Дозирование транексамовой кислоты при травме осуществляется
следующим образом: сначала вводится 10–15 мг/кг внутривенно, затем
внутривенно капельно 1–5 мг/кг/час до прекращения кровотечения или
хирургического гемостаза.
78.
МЕНЕДЖМЕНТ КРОВИ ПАЦИЕНТАPatient blood management guidelines. Module 1. Critical bleeding // Massive
blood transfusion. Canberra: Australian National blood authority, 2011. 104 p.
79. Случай массивной кровопотери
Вестник интенсивной терапии, 2009, 4: с. 85-93► Ребенок
2 г 1 мес. Масса тела 13,3 кг
► Забрюшинная нейробластома.
► Лапоротомия. Удаление забрюшинной опухоли
справа (25х18Х10). Нефрэктомия справа.
Резекция нижней полой вены и левой почечной
вены. Холецистэктомия. Атипичная резекция 56-7 сегментов печени. резекция правого купола
диафрагмы.
► Длительность операции 550 мин.
► Катетеризация ППВ(2-16G) ЛПВ -16G
80. Анестезия
Вестник интенсивной терапии, 2009, 4: с. 85-93Атропин, дормикум, промедол, димерол
► Севоран, фентанил, нимбекс
► ПКЭП, лидокаин 2% 2 мл, промедол 2% 0,1 мл, физраствор
4 мл. Перфузия 1% лидокаина 2 мл/час
► Фентанил 7,5 мкг, севоран 0,5-2,0-0,5 об%
► Нимбекс 1 мл/час
► Cell Saver высокой очистки on line
Мониторинг – ЭКГ, ЧСС, АД, SpO2, газы крови и КЩС
в капилляре, параметры ИВЛ на дисплее наркозного
аппарата
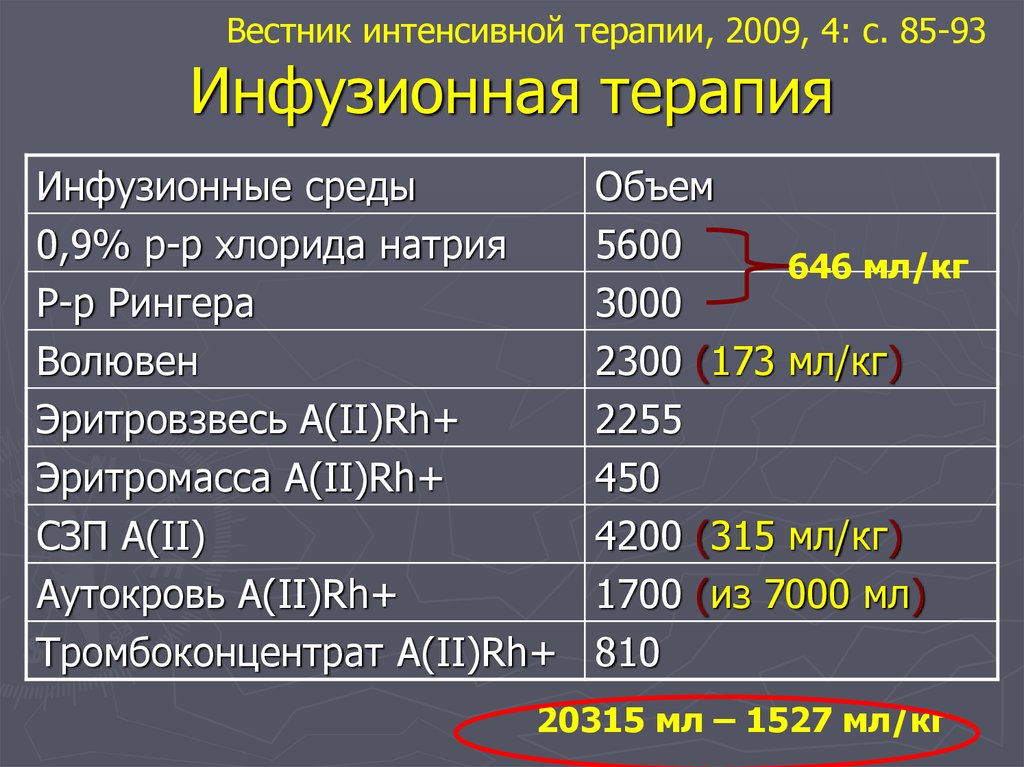
81. Инфузионная терапия
Вестник интенсивной терапии, 2009, 4: с. 85-93Инфузионная терапия
Инфузионные среды
0,9% р-р хлорида натрия
Р-р Рингера
Волювен
Эритровзвесь A(II)Rh+
Эритромасса A(II)Rh+
СЗП A(II)
Аутокровь A(II)Rh+
Тромбоконцентрат A(II)Rh+
Объем
5600
646 мл/кг
3000
2300 (173 мл/кг)
2255
450
4200 (315 мл/кг)
1700 (из 7000 мл)
810
20315 мл – 1527 мл/кг
82. Гемостатическая терапия
Вестник интенсивной терапии, 2009, 4: с. 85-93► НовоСэвен
60-90 мкг/кг струйно в/в
дробно 4 раза – уменьшение темпа и
объема диффузного кровотечения
► Гордокс 150000 ЕД
► Окстреотид 0,05 мг?
► Тромбоконцентрат 810 мл
Сода 5% 60 мл
Дексаметазон 24 мг
Кальция клюконат 10% 12 мл
Мезатон 2 мг (0,27 мкг/кг/час)
83. Остановка операции на 1 час
Вестник интенсивной терапии, 2009, 4: с. 85-93Остановка операции на 1 час
► АД
40/15 мм рт. ст
►Hb
3,4 г/л
► Эритроциты
2,3×1012/л
Ht 10,9%
► Тромбоциты 70 тыс.
► Фибриноген 1,9
► МНО 1,0
► АЧТВ 51 сек
► Агрегация тромбоцитов 10%
► Д-димер 0,008 мг/мл
Кровопотеря 12 должных ОЦК !!!
Диагносцирована
выраженная
гипокоагуляция
Переведен в реанимацию
Учтенная кровопотеря 11 л
Объем инфузий 20300 мл
Диурез 300 мл (3,7 мл/кг/час)
84. Послеоперационный период
Вестник интенсивной терапии, 2009, 4: с. 85-931 сутки ИТ 1270 мл - СЗП 300 мл, стерофундин 550 мл,
ГЭК 130/0,4 6% 100 мл, ЭМ 300 мл (по дренажам за
сутки 570 мл сукровичного отд-го)
2 сутки ИТ 1390 мл – СЗП 250 мл, стерофундин 700 мл,
ГЭК 130/0,4 6% 50 мл, альбумин 10% 100 мл (по
дренажам 650 мл сукровичного отд.)
3 сутки ИТ 1330 мл - СЗП 200 мл, стерофундин 800 мл,
ГЭК 130/0,4 6% 50 мл, альбумин 10% 50 мл (по дренажам
500 мл серозно-геморраг. отд.)
4 сутки ИТ 1860 мл - СЗП 200 мл, кристал. 1400 мл, ГЭК
130/0,4 6% 200 мл, альбумин 20% 50 мл
5 сутки ИТ 1800 мл - СЗП 100 мл, кристал. 1400 мл, ГЭК
130/0,4 6% 100 мл, альбумин 20% 50 мл
Диурез от 900 до 1400 мл
85. Послеоперационный период
► Парентеральноепитание со 2 суток
(Аминостерил, липоПлюс)
► ИВЛ 7 суток (нимбекс, дормикум,
пропофол)
► Экстубация на 8 сутки
► Энтеральное питание с 10 суток Нутрилон
Пепти
► На 17 сутки переведен в палату
профильного отделения
Вестник интенсивной терапии, 2009, 4: с. 85-93
86.
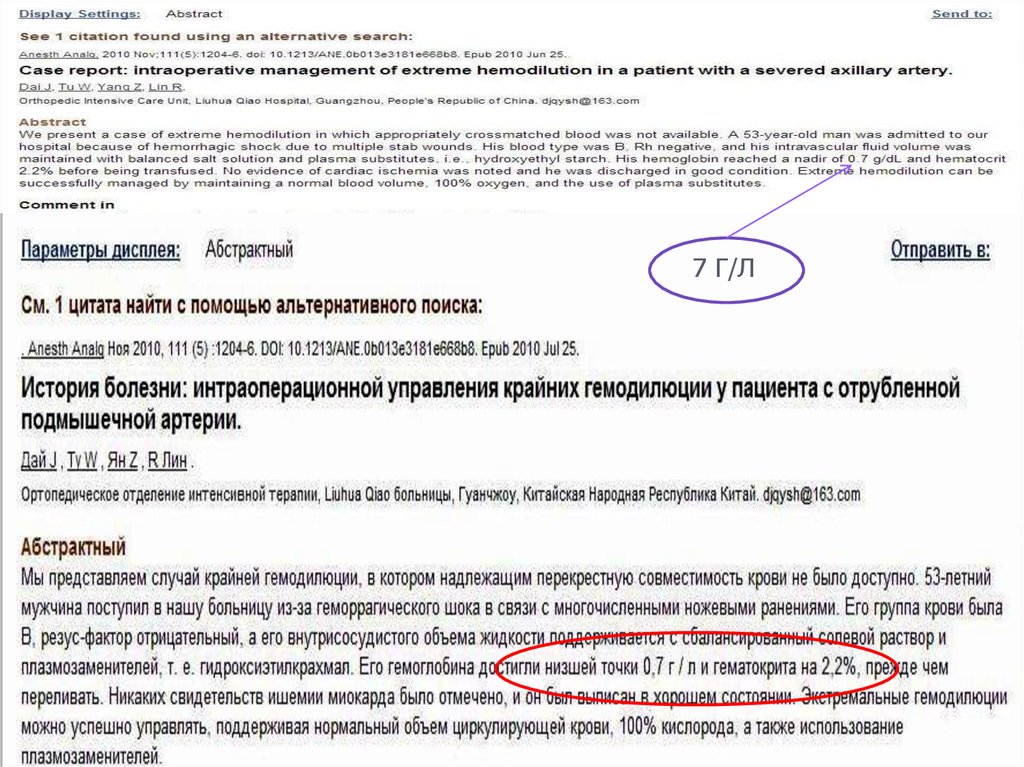
7 Г/Л87. Case report: intraoperative management of extreme hemodilution in a patient with a severed axillary artery. Dai J, Tu W, Yang Z, Lin R. Anesth Analg. 2010 Nov;111(5):1204-6.
Case report: intraoperative management of extremehemodilution in a patient with a severed axillary artery.
Dai J, Tu W, Yang Z, Lin R. Anesth Analg. 2010 Nov;111(5):1204-6.
На 10-м часу операции, уровень гемоглобина составил 0,7 г/дл и
гематокрита на 2,2%. На 11-м часу операции, переливание крови было
начато. В течение следующего часа 600 мл эритроцитарной массы было
перелито. После переливания крови уровень гемоглобина пациента и
Ht на 4,7 г/дл и 14,1%, соответственно.
Дополнительных 850 мл эритроцитарной массы было перелито через 8
часов после операции. Посттрансфузионно его уровень гемоглобина
составил 8,7 г/дл и гематокрита 26%.
На 3-й день пациент был переведен в общую палату хирургического
отделения. Его послеоперационный период протекал без осложнений и
не было никаких доказательств повреждения головного мозга. Он был
выписан через 20 дней после операции в хорошем состоянии.
88. Management of Severe Acute Anemia: Who Needs Blood? Philipp A. Pickerodt, MD, Volker W. Pickerodt (retired), MD and Willehad Boemke, MD
Management of Severe Acute Anemia: Who Needs Blood?Philipp A. Pickerodt, MD, Volker W. Pickerodt (retired), MD and Willehad
Boemke, MD
Мы согласны с Dai и соавт. что это крайняя степень
анемии может только переносится поддержанием
нормального кровообращения объемом жидкости при
дыхании 100% кислородом, но добавим, что
анестетики и связанное с ними снижение уровня
метаболизма тканей и гиперкапнической ацидоз
имели одинаково важное значение в выживании
этого пациента.
89.
Estimated risk of death at various Hb concentrations.Оценкам риска смертности на различных
уровнях гемоглобина
Shander A et al. Br. J. Anaesth. 2011;107:i41-i59
© The Author [2011]. Published by Oxford University Press on behalf of the British Journal of
Anaesthesia. All rights reserved. For Permissions, please email:
journals.permissions@oup.com
90. Всему свое место!
► Интраоперационноепереливание
эритроцитов увеличивает риск развития
системного воспалительного ответа у
кардиохирургических пациентов.
Senay S., et al., 2009
91.
На сегодня, мировым медицинским
сообществом доказано, что введение
эритроцитов на первых этапах лечения
кровопотери,
как
правило,
не
целесообразно, а зачастую и вредно, так
как срывает собственные
механизмы
компенсации.
Santagostino E., Mancuso M.E., Rocino A. et alt.
Journal of Thrombosis and Haemostasis 2011; 4:367-371.
92.
Интраоперационное переливание крови связано с повышеннымриском смертности и заболеваемости у хирургических больных
с тяжелой анемией.
Интраоперационная крови переливания крови было связано
с увеличением риска смерти (отношение шансов [ОШ] 1,29; 95%
ДИ, 1.03-1.62). Пациенты, получающие интраоперационного
переливания , имеют легочные, септические, раневые,
или тромбоэмболические осложнения, по сравнению с пациентами,
не получающих интраоперационного переливания .
93.
Ретроспективное исследование когорты была выполненоу хирургических больных, которые отказались от переливания
эритроцитарной массы по религиозным причинам и умерли
с концентрацией Hb 6 г / л или менее. Смертность была
определена как смерть, которая произошла во время
госпитализации.
Среднее количество дней от операции до самого низкого уровня
гемоглобина Hb 2,0 г/дл составил 3 дней (диапазон 0-22 дней;
межквартильный диапазон 1-8 дней) и
…люди с очень низкой концентрации гемоглобина часто не умирают
быстро. Таким образом, как представляется, потенциал окна
времени, когда переливание крови врачи медицины может вмешаться.
94. Актуальность проблемы.
По словам Joss Thomas (2011), на сегодняшний день «открываялюбой анестезиологический журнал, трудно не обнаружить статьи о
нейротоксичности анестетиков». Медико-социальную значимость
данной проблемы трудно переоценить, так как когнитивная
дисфункция (КД) приводит к повышению количества осложнений и
отсроченной летальности, удлинению срока госпитализации и
увеличению стоимости лечения, ухудшает качество жизни
оперированных пациентов (Фёдоров С.А. и соавт., 2007; Большедворов
Р. В. и соавт., 2009; Monk T.G., et al., 2008; Rasmussen L.S., et al., 2008;
Peruansky M., et al., 2011).
95. ПОКАЗАТЕЛИ КОГНИТИВНЫХ ФУНКЦИЙ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ (ФТОРОТАН+ЗАКИСЬ АЗОТА)
9080
70
60
%
50
40
30
20
10
0
1 сутки
Краткосрочная память
5-7 сутки
долгосрочная память
через 1 месяц
Концентрация внимания
96. Реамберин в детской анестезиологии
Атаралгезия: реланиум, фентанил, ГОМК, ингаляция закисиазота в газовой смеси при ИВЛ
I группа n=32
Реамберин 1,5% дважды
с интервалом в 10 мин
в дозе 2 мл/кг за 10 мин
до окончания операции
I группа n=37
Реамберин не вводился
- Активней восстанавливался мышечный тонус
- Сокращалось время восстановления адекватного
спонтанного дыхания
-Увеличивалась глубина и частота дыхания
- Ранняя стабилизация газов крови
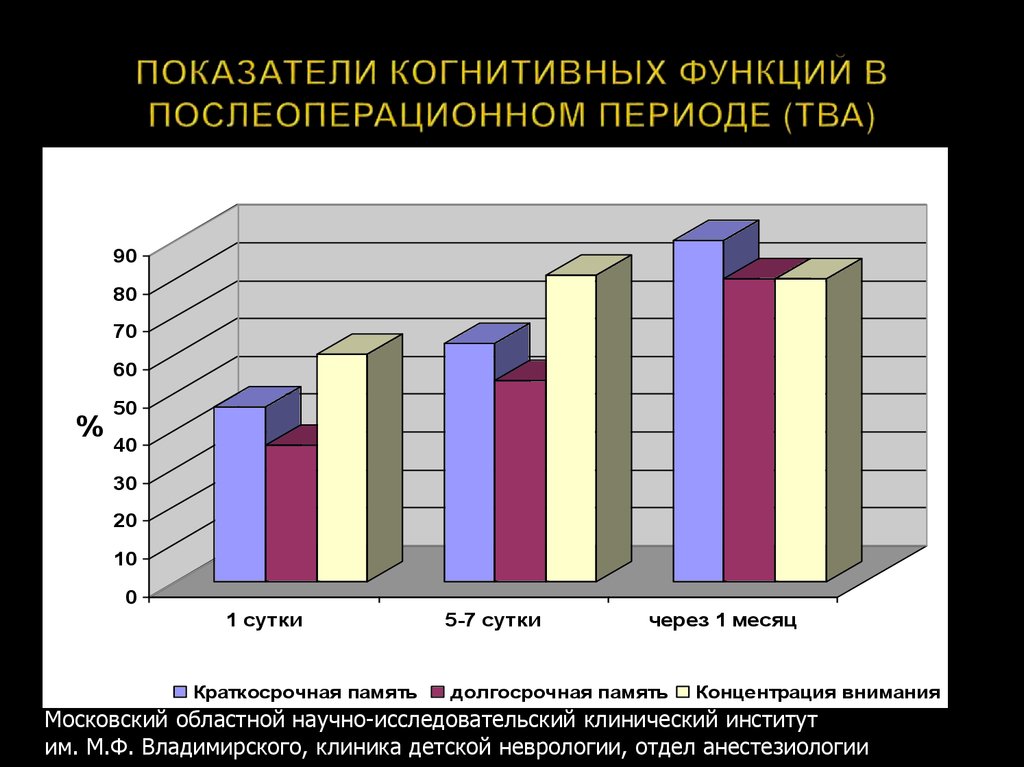
97. ПОКАЗАТЕЛИ КОГНИТИВНЫХ ФУНКЦИЙ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ (ТВА)
9080
70
60
%
50
40
30
20
10
0
1 сутки
Краткосрочная память
5-7 сутки
через 1 месяц
долгосрочная память
Концентрация внимания
Московский областной научно-исследовательский клинический институт
им. М.Ф. Владимирского, клиника детской неврологии, отдел анестезиологии
98. ПОКАЗАТЕЛИ КОГНИТИВНЫХ ФУНКЦИЙ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ (СЕВОРАН)
4035
30
25
%
20
15
10
5
0
1
краткосрочная память
2
долгосрочная память
3
концентрация внимания
99. Лекарственная профилактика и терапия послеоперационнойэнцефалопатии
Препараты выбора:• Мексидол*
*периоперационный период
**послеоперационный период
Цитофлавин*
Цераксон*
Энцефабол*
Инстенон*
Глиателин**
Когитум**
Пантогам**
Кортексин**
Церебролизин
100.
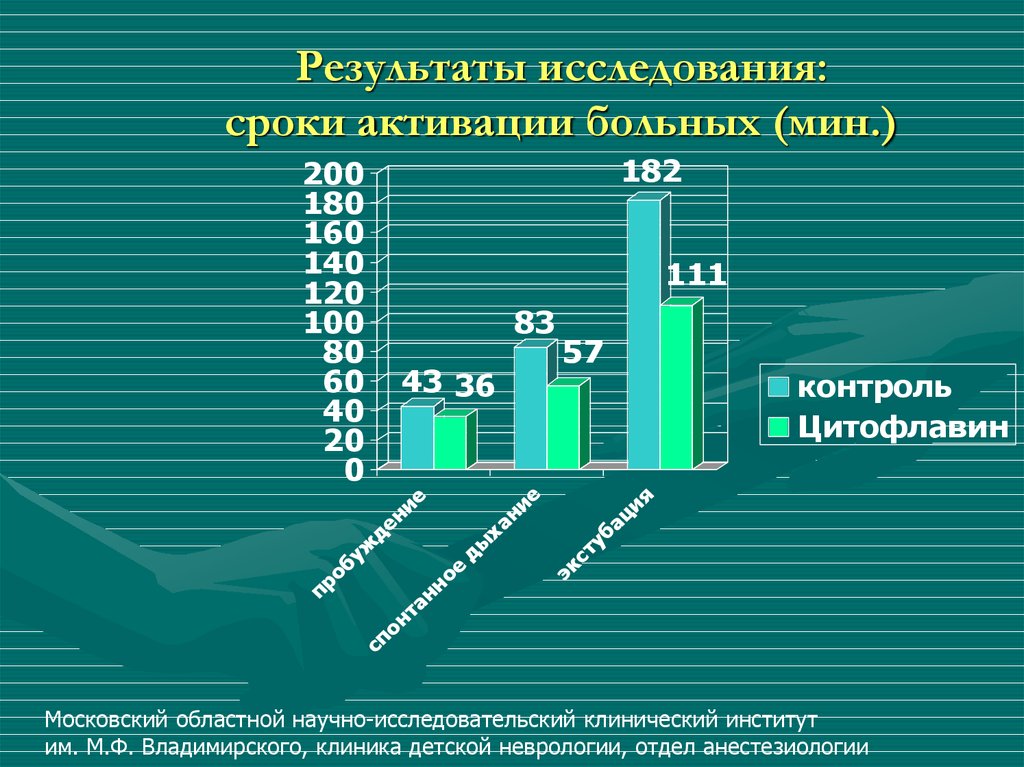
Эффективная фармакотерапия. 1/2015101. Результаты исследования: сроки активации больных (мин.)
182200
180
160
140
120
100
80
60
40
20
0
111
83
43 36
уж
б
о
пр
е
и
н
де
е
о
н
ан
х
ы
д
ие
н
а
57
уб
т
с
эк
контроль
Цитофлавин
ия
ц
а
нт
о
сп
Московский областной научно-исследовательский клинический институт
им. М.Ф. Владимирского, клиника детской неврологии, отдел анестезиологии





























































































 Медицина
Медицина








