Похожие презентации:
Бронхиальная астма
1.
ГБОУ ВПО Российский Национальный ИсследовательскийМедицинский Университет им. Н.И. Пирогова
Кафедра факультетской терапии им. академика А.И. Нестерова
БРОНХИАЛЬНАЯ АСТМА
Заведующая кафедрой, д.м.н., профессор
Шостак Надежда Александровна
г. Москва,
2015 г.
2. Global INitiative for Asthma (GINA), 2011 г. – глобальная стратегия лечения и профилактики БА
Хроническое воспалительное заболеваниедыхательных путей, ассоциирующееся с
гиперреактивностью дыхательных путей,
которая приводит к повторным эпизодам
свистящего дыхания, одышки, стеснения в груди
или кашля, особенно ночью или рано утром. Эти
симптомы связаны с распространенной, но
вариабельной обструкцией дыхательных путей,
которая обратима либо спонтанно, либо под
влиянием лечения
3.
Факторы, предрасполагающие к развитию БА:генетическая предрасположенность к астме или атопии*
*Атопия – склонность продуцировать повышенное количество IgE при контакте с аллергенами
генетическая предрасположенность к гиперреактивности дыхательных путей
Факторы, способствующие развитию заболевания у предрасположенных
лиц:
бытовые аллергены (домашняя пыль, аллергены домашних животных, грибки);
внешние аллергены (пыльца);
инфекции (преимущественно вирусные);
профессиональные сенсибилизирующие агенты;
лекарственные препараты (НПВП (аспирин), бета-блокаторы)
аэрополютанты (в т.ч.двуокись серы….);
4. Воспаление - патофизиологический фундамент астмы
ТРИГГЕРЫВОСПАЛЕ
НИЕ
СИМПТОМЫ
• Кашель
• Стеснение в груди
• Хрипы
• Одышка
Бронхиальн
ая
гиперреакт
ивность
5. Патогенез бронхиальной астмы
Тучные клетки, эозинофилы, Т-хелперы 2 типа,макрофаги, нейтрофилы, базофилы
- гистамин
-лейкотриены
Спазм гладких мышц бронхов
6.
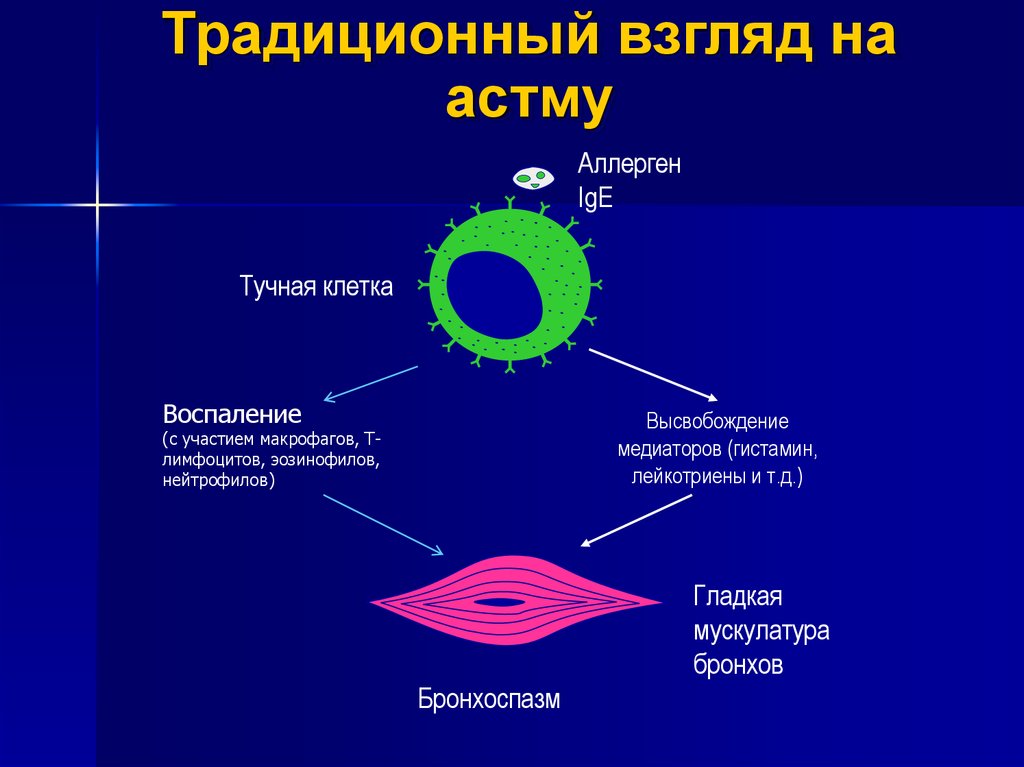
Традиционный взгляд наастму
Аллерген
IgE
Тучная клетка
Воспаление
Высвобождение
медиаторов (гистамин,
лейкотриены и т.д.)
(с участием макрофагов, Тлимфоцитов, эозинофилов,
нейтрофилов)
Гладкая
мускулатура
бронхов
Бронхоспазм
7.
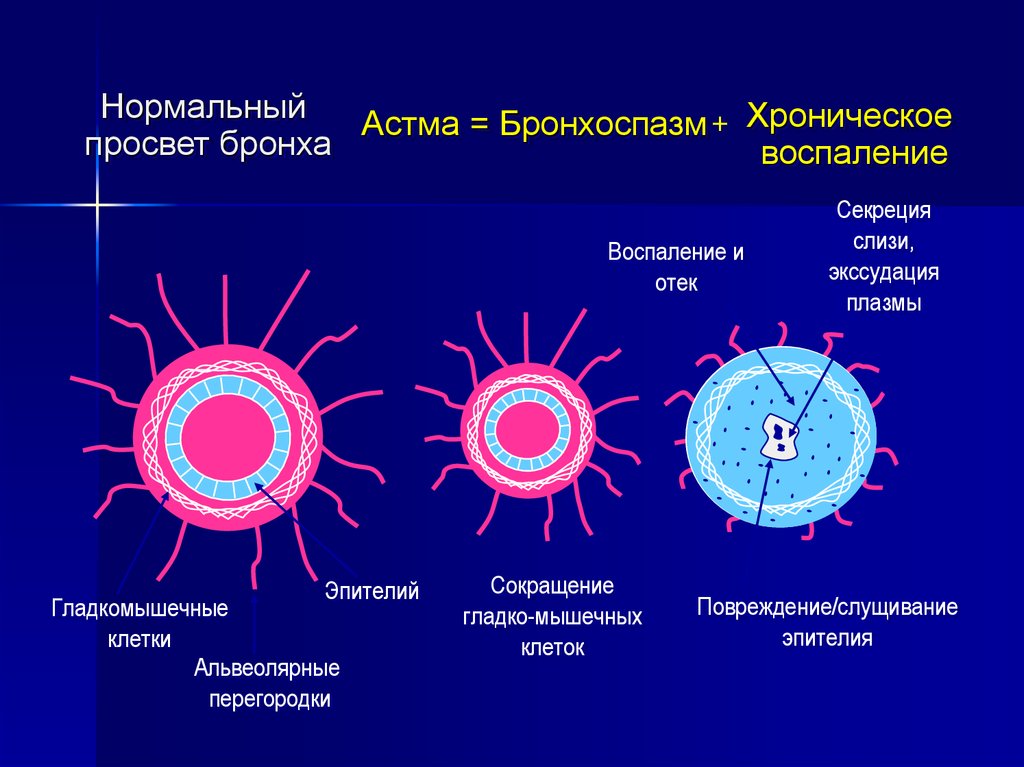
НормальныйАстма = Бронхоспазм + Хроническое
просвет бронха
воспаление
Воспаление и
отек
Эпителий
Гладкомышечные
клетки
Альвеолярные
перегородки
Сокращение
гладко-мышечных
клеток
Секреция
слизи,
экссудация
плазмы
Повреждение/слущивание
эпителия
8. Диагностика БА
Клиника (экспираторная одышка,пароксизмальный кашель, затрудненное
дыхание, дистантные хрипы в груди)
Связь с вдыханием холодного воздуха,
физической нагрузкой, пылевой экспозицией,
аллергенными воздействиями и др.
Выявление бронхиальной обструкции c
помощью спирографии (ФВД)
9. Диагностические критерии БА
Свистящие хрипы в легких и/илиОдышка, особенно в
ночные/предутренние часы и/или
Приступообразный малопродуктивный
кашель в сочетании, по крайней мере, с
одним из следующих критериев:
Обратимость бронхиальной обструкции при
спирографии после ингаляции 200 мкг
сальбутамола (ОФВ1 >12% или ПСВ >15%)
и/или
Суточная вариабельность ПСВ при ежедневном
мониторинге (>20%)
10. Пикфлоуметрия- измерение пиковой скорости выдоха (ПСВ)
11. Классификация БА
АтопическаяЭндогенная (инфекционно-зависимая)
Профессиональная
Аспириновая
Астма физического усилия
12. «Аспириновая» астма
тяжелое течениеповышение уровня лейкотриенов
непереносимость НПВП (приступ удушья,
покраснение лица, кашель, ринит,
конъюктивит, сыпь), а также желтого
пищевого красителя тартразина (Е102)
13.
Бронхиальная астма физическогоусилия – около 10% элитных
атлетов (K-H. Carlsen. Breathe, 2008.)
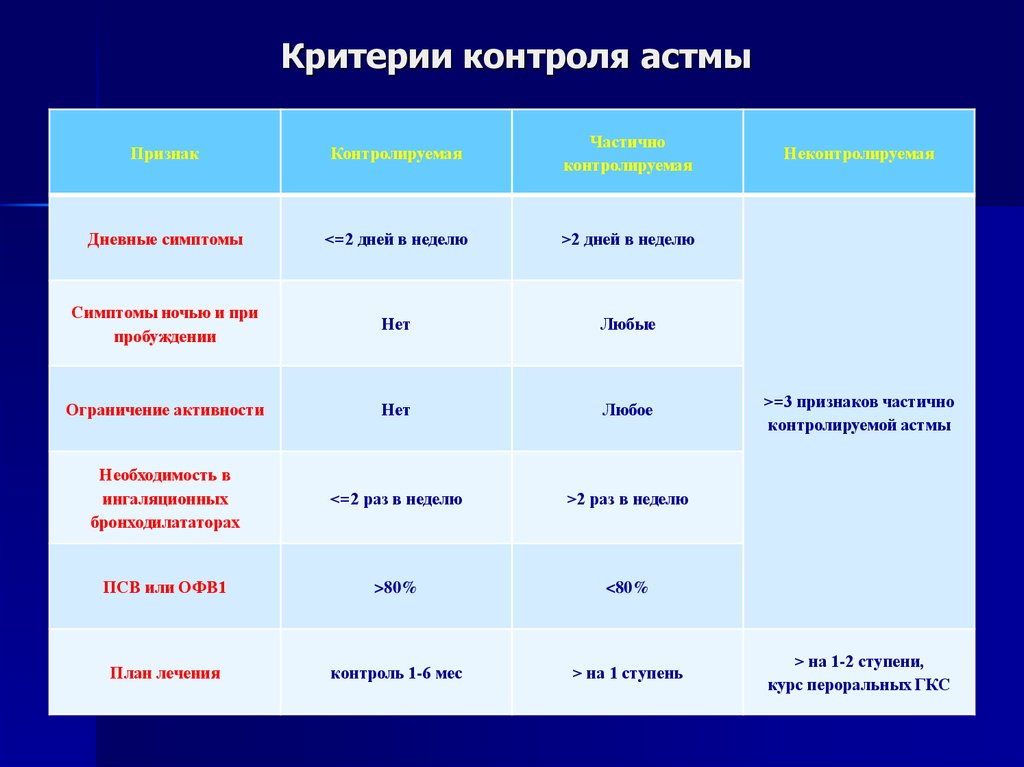
14. Критерии контроля астмы
ПризнакКонтролируемая
Частично
контролируемая
Дневные симптомы
<=2 дней в неделю
>2 дней в неделю
Симптомы ночью и при
пробуждении
Нет
Любые
Ограничение активности
Нет
Любое
Необходимость в
ингаляционных
бронходилататорах
<=2 раз в неделю
>2 раз в неделю
ПСВ или ОФВ1
>80%
<80%
План лечения
контроль 1-6 мес
> на 1 ступень
Неконтролируемая
>=3 признаков частично
контролируемой астмы
> на 1-2 ступени,
курс пероральных ГКС
15. Лечение БА (точки приложения препаратов)
1.2.
3.
Бронхоспазм
(бронхолитики)
β2-агонисты
короткого действия
Ксантины
(теофиллины)
Холинолитики
1.
2.
3.
4.
5.
Воспаление
(базисные средства)
Глюкокортикостероиды
(ингаляционные,
системные)
Стабилизаторы мембран
тучных клеток
β2-агонисты
пролонгированного
действия
Антагонисты
лейкотриеновых
рецепторов
Моноклональные
антитела к IgE
16. Классификация бронхолитиков
Длительность 2-Агонисты Холиноблокаторы Ксантиныдействия
Короткого
Сальбутамол
Ипратропиум
Теофиллин
действия
Фенотерол
(атровент)
(эуфиллин)
Тербуталин
Окситропиум
Длительного
действия
Сальметерол
(серевент)
Формотерол
(форадил)
Тиотропиум
Теопек
Теотард
17. Противовоспалительные препараты (базисная терапия)
Стабилизаторымембран тучных клеток
Кромогликат
натрия (Интал)
Недокромил
натрия (Тайлед)
Кетотифен
Ингаляционные ГКС
Беклометазон
(Бекотид)
Флунизолид
(Ингакорт)
Флутиказон
(Фликсотид)
Будесонид
(Пульмикорт)
Блокаторы
лейкотриеновых
рецепторов
Монтелукаст
(Сингуляр)
Зафирлукаст
(Аколат)
18.
Лечение для достижения контроляастмы.
Ступень 1 – препараты для купирования
приступов по необходимости
Быстро-действующие ингаляционные β2агонисты рекомендованы для купирования
приступов (Evidence A)
Альтернативные бронходилататоры –
ингаляционные холинолитики, эуфиллин.
19.
Лечение для достижения контроляастмы.
Ступень 2 – препараты для купирования
приступов + один базисный препарат
Низкая доза ИГКС (Evidence A)
или антилейкотриеновый препарат
(Evidence A)
20.
Лечение для достижения контроляастмы.
Ступень 3 – препараты для купирования
приступов + один или два базисных
препарата
Комбинация низких доз ИГКС и ДДБА
(Evidence A)
Низкие дозы ИГКС+антилейкотриеновые
(Evidence A)
Низкие дозы пролонгированных
теофиллинов(Evidence B)
21.
Лечение для достижения контроляастмы.
Ступень 4 – препараты для купирования
приступов + два или более базисных
препарата
• Комбинация средних или высоких доз
ИГКС и ДДБА (Evidence A)
• Средние или высокие дозы
ИГКС+антилейкотриеновые (Evidence A)
• Низкие дозы пролонгированных
теофиллинов + комбинация средних или
высоких доз ИГКС и ДДБА (Evidence B)
22.
Лечение для достижения контроляастмы.
Ступень 5 – препараты для купирования
приступов + дополнительные базисные
препараты
Пероральные кортикостероиды
Анти-IgE препараты (Evidence A)
23.
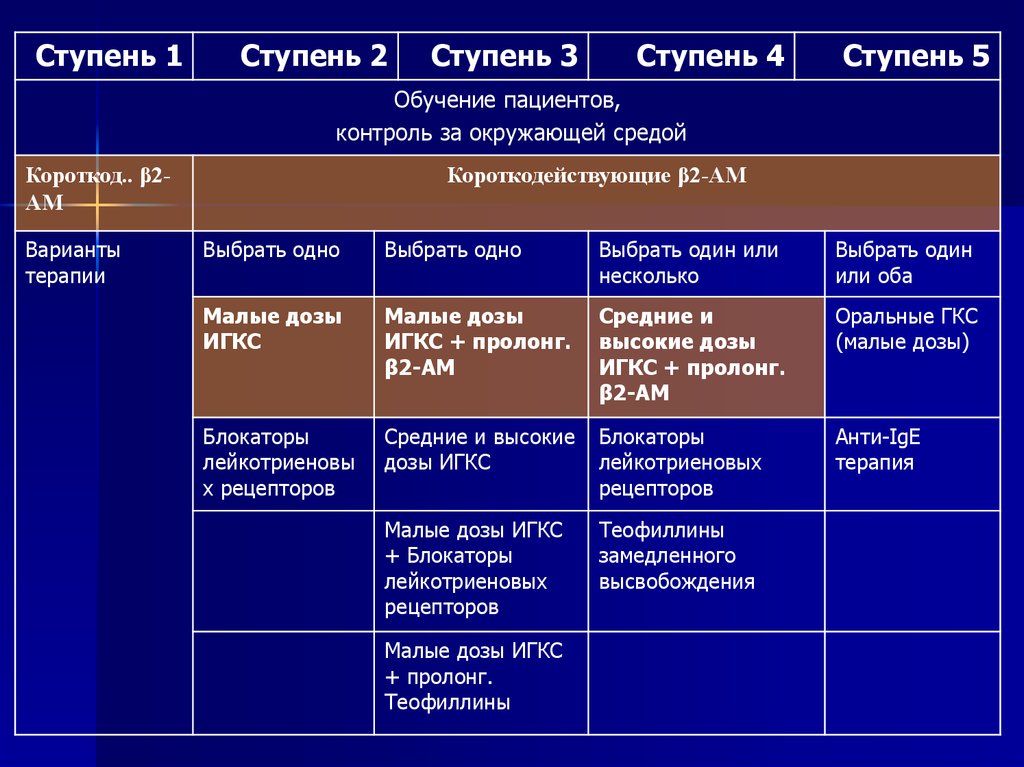
Ступень 1Ступень 2
Ступень 3
Ступень 4
Ступень 5
Обучение пациентов,
контроль за окружающей средой
Короткод.. β2АМ
Варианты
терапии
Короткодействующие β2-АМ
Выбрать одно
Выбрать одно
Выбрать один или
несколько
Выбрать один
или оба
Малые дозы
ИГКС
Малые дозы
ИГКС + пролонг.
β2-АМ
Средние и
высокие дозы
ИГКС + пролонг.
β2-АМ
Оральные ГКС
(малые дозы)
Блокаторы
лейкотриеновы
х рецепторов
Средние и высокие
дозы ИГКС
Блокаторы
лейкотриеновых
рецепторов
Анти-IgE
терапия
Малые дозы ИГКС
+ Блокаторы
лейкотриеновых
рецепторов
Теофиллины
замедленного
высвобождения
Малые дозы ИГКС
+ пролонг.
Теофиллины
24. Лечение обострения БА
Сальбутамол через небулайзер или дозированный ингалятор.Ипратропиума бромид через небулайзер или дозированный
ингалятор.
Кортикостероиды системные коротким курсом – 7 дней.
Кортикостероиды ингаляционные (будесонид 600 мкг 4 раза в
сутки) - эффект близок к системным препаратам.
Кислород
В случае рефрактерности – магния сульфат в/в, ИВЛ.
25.
26.
Комбинированные препаратыпри БА
1.Серетид (флутиказон+сальметерол)
2.Симбикорт (будесонид+формотерол)
Методика Symbicort SMART* (Symbicort Maintenance And Reliever
Therapy)
– использование единого ингалятора для контроля БА.
Пациенты при каждой ингаляции получают Будесонид (ГКС) и
Формотерол (β2-агонист длительного действия)
*используется как для базисной терапии, так и для облегчения приступов
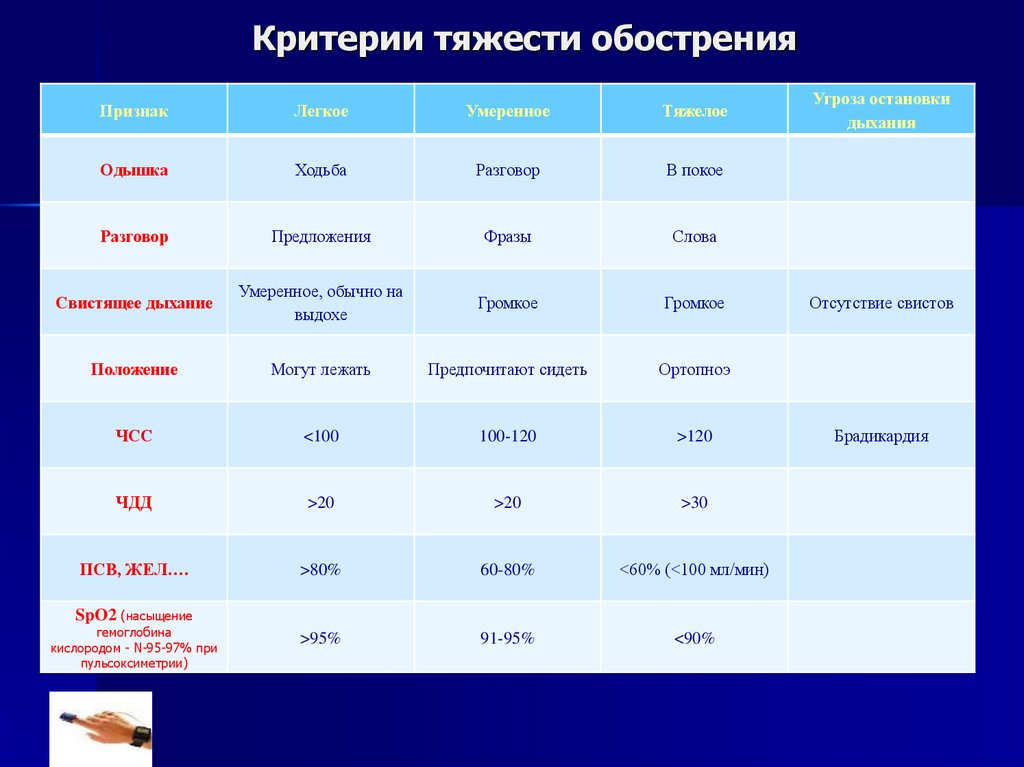
27. Критерии тяжести обострения
ПризнакЛегкое
Умеренное
Тяжелое
Одышка
Ходьба
Разговор
В покое
Разговор
Предложения
Фразы
Слова
Свистящее дыхание
Умеренное, обычно на
выдохе
Громкое
Громкое
Положение
Могут лежать
Предпочитают сидеть
Ортопноэ
ЧСС
<100
100-120
>120
ЧДД
>20
>20
>30
ПСВ, ЖЕЛ….
>80%
60-80%
<60% (<100 мл/мин)
>95%
91-95%
<90%
SpO2 (насыщение
гемоглобина
кислородом - N-95-97% при
пульсоксиметрии)
Угроза остановки
дыхания
Отсутствие свистов
Брадикардия
28.
Критерии перевода в ОРИТБольные с тяжелым обострением БА—
отсутствие положительного эффекта от
начального лечения в течение 3 ч в сочетании с
одним из нижеперечисленных параметров:
•ЧД > 25-30 в 1 мин;
•пульс 120 уд/мин и более;
•ПОСвыд < 60% от должного;
•РаО2 < 60 мм рт. ст. (N – 80-100 мм рт. ст.) или
сатурация кислорода (SaO2) ниже 90% (N > 95%).
29.
Обязательный объем лечения:Постоянная ингаляция увлажненным О2.
Ингаляции β2-адреномиметиков + холинолитики:
фенотерол или сальбутамол + атровент ИЛИ беродуал с физ. рром через небулайзер.
Повторять через 6 ч до 4 раз в сутки: в ½ дозы
Раствор будесонида (пульмикорта) через небулайзер или
симбикорта (серетида).
ГКС системно — преднизолон до 6 мг/кг/сут (420-540 мг)
парентерально ИЛИ 0,75—1,0 мг/кг/сут внутрь (60-80 мг/сут),
ИЛИ одновременно парентерально и внутрь в дозах 3 мг/кг/сут и
0,5 мг/кг/сут соответственно.
30.
Дополнительная терапия:При отсутствии эффекта от проводимой терапии в
течение 6 ч — эуфиллин до 720 мг/сут парентерально.
«ТЕОФИЛЛИН ИГРАЕТ МИНИМАЛЬНУЮ РОЛЬ В
ЛЕЧЕНИИ ОСТРОЙ БА»
Антибиотики в случае доказанной бактериальной инфекции (макролиды
или цефалоспорины III генерации).
Раствор амброксола (лазольвана) 30 мг (4 мл) 3 р/сут или N-ацетилцистеин
(АЦЦ = флуимуцил) 300-400 мг
MgSO4 25% -10 мл в/в-кап. быстро (20 мин.) или введение на нём β2-АМ
31. Новые направления в изучении и лечении БА:
Анти-IgE-препараты (Omalizumab(хolain)) – это мышиные или генно-
инженерные химерные моноклональные
антитела класса IgG1, направленные против
IgE.
Используются на 5 ступени лечения при
общем уровне IgE>700 lv/ml (N - 76±9 кЕ/л)
Противопоказания: тяжелая инфекция,
сердечная недостаточность (IV ФК NYHA),
беременность
32.
ДиагнозМКБ
Основной Ds: Бронхиальная астма, атопическая форма (полынь, береза), частично
контролируемая, легкое обострение. ДН 0 ст.
J45.0
Основной Ds: Бронхиальная астма эндогенная (инфекционнозависимая),
неконтролируемая, тяжелое обострение. ДН 2 ст.
Фоновый Ds: Гастроэзофагеальная рефлюксная болезнь, неэрозивная форма.
J46
Основной Ds: Бронхиальная астма аспириновая, частично контролируемая, легкое
обострение.
Сопутствующий Ds: ИБС: стабильная стенокардия III ФК, пароксизмальная
неустойчивая желудочковая тахикардия. НК 1, NYHA 1. Рецидивирующий полипоз
носа.
J45.1


























 Медицина
Медицина








