Похожие презентации:
Профилактика туберкулёза (лекция)
1.
ЛекцияПрофилактика
туберкулёза
Профессор кафедры
фтизиопульмонологии и
торакальной хирургии СЗГМУ им.
И.И. Мечникова Марина Николаевна
Кондакова
2.
Профилактика туберкулеза состоит из 3 «С»специфическая, санитарная, социальнаяСпецифическая (медицинская) профилактика
туберкулеза имеет два направления:
• вакцинация и ревакцинация;
• химиопрофилактика
Главная цель вакцинации и ревакцинации против
туберкулеза –
повышение резистентности организма к
туберкулезу путем активной иммунизации
вакциной БЦЖ.
3.
Вакцина БЦЖ создана французскими ученымиА. Кальметтом и К. Гереном из вирулентного
штамма микобактерий туберкулеза (МБТ)
бычьего вида путем длительного пересева (230
последовательных пассажей) на
неблагоприятной для роста МБТ картофельной
среде с добавлением глицерина и бычьей
желчи.
Авторы начали пассажи штамма в 1908 г.
Первый ребенок был вакцинирован
перорально в июле 1921 г. во Франции.
4.
Специфическая иммунизациявакциной БЦЖ против туберкулеза
обязательна в 64 странах мира и
официально рекомендована в 118
государствах. К настоящему
времени привито более чем 2 млрд
человек всех возрастов.
В бывшем Советском Союзе
вакцинация БЦЖ
новорожденных стала
применяться с 1926 г.
5.
Vaccine Ampoule - Dreyer'sTuberculosis Treatment, 1924
6.
Вакцинация не дает абсолютнойгарантии против заболевания
туберкулезом.
Однако, если у вакцинированных
пациентов развивается туберкулез,
то без
тяжелых, молниеносных,
летальных форм и протекает более
благоприятно
7.
8.
Специфическую профилактику туберкулезаможно проводить только зарегистрированными в
Российской Федерации препаратами –
1.Вакцина туберкулезная (БЦЖ) сухая для
внутрикожного введения
2.Вакцина туберкулезная (БЦЖ-М) сухая
(для щадящей первичной иммунизации).
9.
Препарат БЦЖ представляет собойживые микобактерии вакцинного
штамма БЦЖ-1, лиофилизированные
в 1,5% растворе глутамината натрия.
Пористая масса, порошкообразная
или в виде таблетки белого или
кремового цвета, гигроскопична.
Прививочная доза содержит 0,05 мг
в 0,1 мл растворителя.
10.
Вакцина туберкулезная (БЦЖ-М)сухая (для щадящей
первичной
иммунизации)
Препарат представляет собой живые
микобактерии вакцинного штамма
БЦЖ-1, лиофилизированные в 1,5%
растворе глутамината натрия.
Прививочная доза содержит 0,025 мг
препарата в 0,1 мл растворителя.
11.
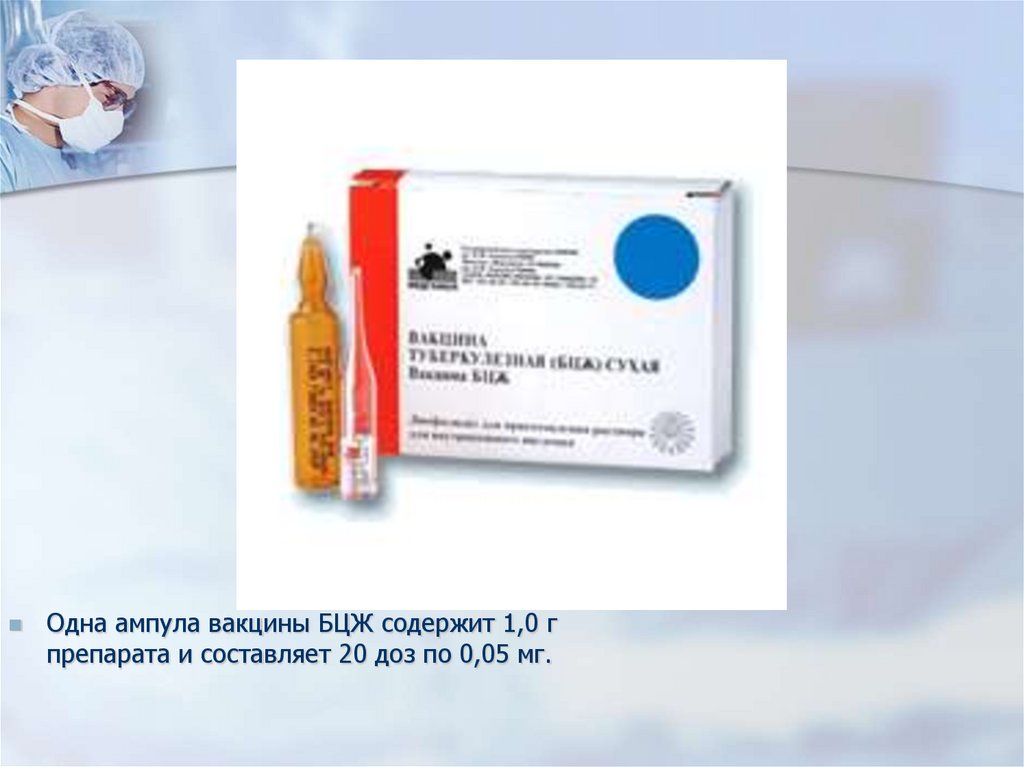
Одна ампула вакцины БЦЖ содержит 1,0 гпрепарата и составляет 20 доз по 0,05 мг.
12.
Приложение N 5 к Приказу МинздраваРоссии от 21 марта 2003 г. N 109
ИНСТРУКЦИЯ ПО ВАКЦИНАЦИИ И
РЕВАКЦИНАЦИИ ПРОТИВ ТУБЕРКУЛЕЗА
ВАКЦИНАМИ БЦЖ И БЦЖ-М
13.
России проводится массовая вакцинацияноворожденных в род. доме на 3 – 7 день.
Детям старше 2-х месяцев перед вакцинацией
проводится туберкулинодиагностика. Только при
отрицательной
пробе
Манту
возможно
проведение вакцинации, причем интервал между
ними не может быть более 2-х недель.
Ревакцинации подлежат дети в возрасте 7 и
14 лет, имеющие отрицательную пробу Манту с
2 ТЕ.
В
субъектах
РФ
с
удовлетворительной
эпид.ситуацией
по
туберкулезу
возможно
проведение одной ревакцинации БЦЖ.
В
14.
Реакцию считают отрицательной приполном отсутствии инфильтрата,
гиперемии или при наличии уколочной
реакции (1 мм). Инфицированные
туберкулезными микобактериями дети,
имеющие отрицательную реакцию на
пробу Манту, ревакцинации не
подлежат. Интервал между
постановкой пробы Манту и
ревакцинацией должен быть не менее
3 дней и не более 2 недель.
15.
Прививки должен проводить специальнообученный медицинский персонал родильного
дома (отделения), отделения выхаживания
недоношенных, детских поликлиник или
фельдшерско-акушерских пунктов.
Вакцинацию новорожденных проводят в
утренние часы в специально отведенной
комнате после осмотра детей педиатром.
16.
В поликлиниках отборподлежащих прививкам детей
предварительно проводит врач
(фельдшер) с обязательной
термометрией в день проверки,
учетом медицинских
противопоказаний и данных
анамнеза. В истории
новорожденного (медицинской
карте) указывают дату прививки,
серию и контрольный номер
вакцины, предприятие-изготовитель,
срок годности препарата.
17.
Запрещается применение для других целейинструментов, предназначенных для
проведения прививок против туберкулеза.
В комнате для прививок вакцину хранят (в
холодильнике, под замком) и разводят.
Лиц, не имеющих отношения к вакцинации
БЦЖ, в прививочную комнату не
допускают.
Во избежание контаминации
недопустимо совмещение в один день
прививки против туберкулеза с
другими парентеральными
манипуляциями.
18.
Препарат не подлежит применению: при отсутствии этикетки на ампулеили неправильном ее заполнении; при истекшем сроке годности; - при
наличии трещин и насечек на ампуле;
- при изменении физических свойств
препарата (сморщенная таблетка,
изменение цвета и т.д.); - при наличии
посторонних включений или не
разбивающихся при встряхивании
хлопьев в разведенном препарате.
19.
Вакцину БЦЖ вводят строговнутрикожно на границе верхней
и средней трети наружной
поверхности левого плеча после
предварительной обработки кожи
70% спиртом. При правильной
технике введения должна
образоваться папула беловатого
цвета диаметром 7 - 9 мм,
исчезающая обычно через 15 - 20
мин.
20.
21.
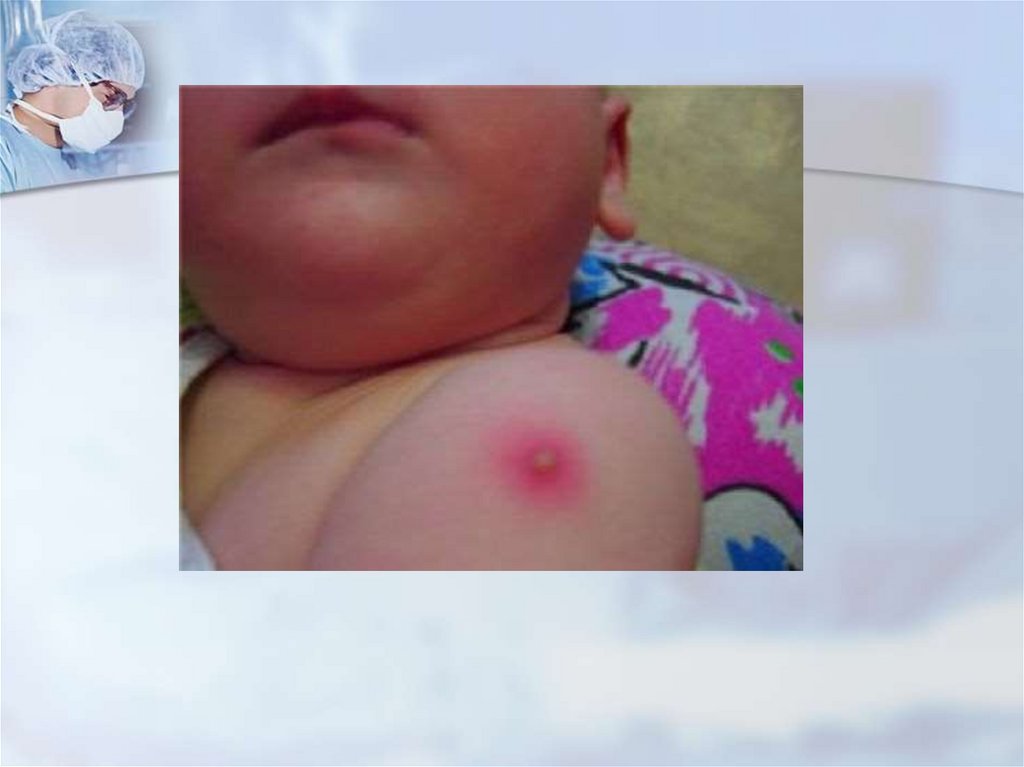
Реакция на введение.На месте внутрикожного введения
вакцины БЦЖ развивается
специфическая реакция в виде папулы
размером 5 - 10 мм в диаметре.
У новорожденных нормальная
прививочная реакция появляется через
4 - 6 недель. Реакция подвергается
обратному развитию в течение 2 - 3
месяцев, иногда и в более длительные
сроки.
22.
Реакция на введение.У ревакцинированных местная
реакция развивается через 1 - 2
недели. Место реакции следует
предохранять от механического
раздражения, особенно во время
водных процедур. У 90 - 95%
вакцинированных на месте
прививки должен образоваться
поверхностный рубчик до 10,0 мм.
23.
Наблюдение за вакцинированными иревакцинированными проводят врачи и
медицинские сестры общей лечебной сети.
Через 1, 3, 6,9,12 месяцев после
вакцинации или ревакцинации они должны
проверить прививочную реакцию с
регистрацией размера и характера
местной реакции (папула, пустула с
образованием корочки, с отделяемым
или без него, рубчик, пигментация и
т.д.). Эти сведения должны быть
зарегистрированы:
24.
Противопоказания.К вакцинации:
1)Недоношенность 2 - 4 степени (при массе тела
при рождении менее 2500 г).
2)Острые заболеваниях (внутриутробная
инфекция, гнойно-септические заболевания,
гемолитическая болезнь новорожденных
среднетяжелой и тяжелой формы, тяжелые
поражения нервной системы с выраженной
неврологической симптоматикой,
генерализованные кожные поражения и т.п.)
до исчезновения клинических проявлений
заболевания.
25.
3. Иммунодефицитное состояние(первичное).
4. Генерализованная инфекция БЦЖ,
выявленная у других детей в семье.
5. ВИЧ-инфекция у матери.
Детям, не привитым в период
новорожденности, после
исключения противопоказаний
назначается вакцина БЦЖ-М.
26.
В настоящее время согласно санитарноэпидемиологические правилам от 22.10.2013 :иммунизация против туберкулеза детей,
рожденных ВИЧ-инфицированными матерями,
проводится в родильном доме в том случае,
если была проведена трехэтапная
химиопрофилактика передачи ВИЧ от матери
ребенку (тремя антиретровирусными
препаратами в течение не менее 8 недель перед
родами, во время родов и в периоде
новорожденности). Для иммунизации
применяется вакцина БЦЖ-М.
27.
Противопоказания к ревакцинации:1. Острые инфекционные и неинфекционные
заболевания, обострение хронических
заболеваний, в том числе аллергических.
Прививку проводят через 1 месяц после
выздоровления или наступления ремиссии.
2. Иммунодефицитные состояния,
злокачественные новообразования любой
локализации. При назначении
иммунодепрессантов и лучевой терапии
прививку проводят не ранее чем через 6
месяцев после окончания лечения.
3. Туберкулез, диагноз инфицирования МБТ в
анамнезе.
28.
Противопоказания к ревакцинации:4. Положительная и сомнительная реакция Манту
с 2 ТЕ ППД-Л.
5. Осложненные реакции на предыдущее
введение вакцины БЦЖ (келоидный рубец,
лимфаденит и др.).
При контакте с инфекционными больными в
семье, детском учреждении и т.д. прививки
проводят по окончании срока карантина или
максимального срока инкубационного периода
для данного заболевания.
29.
Вакциной БЦЖ-М прививают:1. В роддоме недоношенных новорожденных с
массой тела 2000 г и более, при
восстановлении первоначальной массы тела
- за день перед выпиской.
2. В отделениях выхаживания недоношенных
новорожденных лечебных стационаров (2-й
этап выхаживания) - детей с массой тела
2300 г и более перед выпиской из
стационара домой.
30.
Вакциной БЦЖ-М прививают:3. В детских поликлиниках - детей, не
получивших противотуберкулезную прививку в
роддоме по медицинским противопоказаниям и
подлежащих вакцинации в связи со снятием
противопоказаний.
4. На территориях с удовлетворительной
эпидемиологической ситуацией по туберкулезу
вакцину БЦЖ-М применяют для вакцинации
всех новорожденных.
31.
Осложнения после введения вакциныБЦЖ и БЦЖ-М
Причинами возникновения осложнений
после иммунизации туберкулезной
вакциной, помимо биологических свойств
штамма, могут являться нарушения
техники внутрикожного введения
препарата, показаний к проведению
прививки, а также сопутствующая
патология у ребенка до прививки и в
период развития местной прививочной
реакции.
32.
Осложнения делят на четыре категории:1-я категория - локальные кожные
поражения (подкожные инфильтраты,
холодные абсцессы, язвы) и регионарные
лимфадениты;
2-я категория - персистирующая и
диссеминированная БЦЖ - инфекция без
летального исхода (волчанка, оститы и
др.);
33.
Осложнения делят на четыре категории:3-я категория - диссеминированная БЦЖ инфекция, генерализованное поражение с
летальным исходом, которое отмечают при
врожденном иммунодефиците;
4-я категория - пост-БЦЖ - синдром
(проявления заболевания, возникшего
вскоре после вакцинации БЦЖ, главным
образом аллергического характера:
узловатая эритема, кольцевидная
гранулема, сыпи и т.п.).
34.
35.
Алгоритм (последовательность) действияврача включает в себя 4 этапа обследования
ребенка после введения ему противотуберкулезной
вакцины:
1 этап. Каждого ребенка, привитого внутрикожно
туберкулезной вакциной, до заживления местной
прививочной реакции осматривает педиатр в
условиях детской поликлиники в возрасте 1, 3, 6, 12
месяцев.
При осмотре педиатр обращает внимание на место
введения вакцины и состояние региональных
(шейных, подмышечных, над- и подключичных)
лимфатических узлов
36.
Показания для направления ребенка наконсультацию к детскому фтизиатру
Изъязвление на месте введения вакцины
более 10 мм,
Увеличение свыше 10 мм одного из
указанных периферических лимфатических
узлов,
Длительное, свыше 6 месяцев,
незаживление местной прививочной
реакции
37.
Показания для направления ребенка наконсультацию к детскому фтизиатру
Подмышечные (аксиллярные), над-,
подключичные лимфадениты, выявленные
при обследовании по поводу небольшого
увеличения лимфатического узла, "виража"
туберкулиновых реакций,
гиперчувствительности к туберкулину,
симптомов туберкулезной интоксикации,
частых простудных заболеваний,
Наличии костного очага, расцененного
как остеомиелит, хронические синовиты
и артриты.
38.
2 этап. В условиях детской поликлиникифтизиатр определяет объем диагностических
мероприятий для подтверждения диагноза.
3 этап. После клинико-рентгенологического
обследования ребенка с подозрением на
осложнение направляют в
специализированное
противотуберкулезное отделение для
верификации диагноза и назначения лечения.
39.
При подозрении на БЦЖ-оститдополнительно проводят обзорные
рентгенограммы пораженного отдела в двух
проекциях, которые позволяют выявить
характерные признаки патологии,
регионарный остеопороз, атрофию кости,
очаги деструкции в эпиметафизарных отделах
длинных трубчатых костей с тенями плотных
включений, секвестров, контактную
деструкцию суставных поверхностей, сужение
суставной щели, уплотнение теней мягких
тканей суставов
40.
Для верификации диагноза БЦЖитаиспользуют
1. Бактериологические методы (выделение
культуры возбудителя с доказательством его
принадлежности к M.bovis BCG с помощью
определения ее биологических свойств:
скорости роста, морфологии, тинкториальных
свойств, лекарственной устойчивости, с
обращением особого внимания на
лекарственную чувствительность к
циклосерину).
2. Молекулярно-генетические методы (ПЦР)
41.
В случае невозможности верифицироватьпринадлежность возбудителя к M.bovis BCG
диагноз поствакцинального осложнения
устанавливают на основании комплексного
обследования (клинического,
рентгенологического, лабораторного). После
постановки диагноза фтизиатр на основании
клинических проявлений заболевания
определяет объем мероприятий для лечения
ребенка и назначает противотуберкулезную
терапию.
42.
Заключительным 4 этапом алгоритмаврачебных мероприятий после постановки
диагноза поствакцинального осложнения на
месте введения вакцины БЦЖ является
информирование о выявленном
осложнении медицинских учреждений,
занимающихся данными проблемами, а
именно: - незамедлительно ставят в
известность руководителя медицинского
учреждения
43.
и направляют экстренное извещениев центр государственного санитарноэпидемиологического надзора;
составляют "Карту регистрации больного с
осложнениями после иммунизации туберкулезной
вакциной" (Приложение) и направляют в
Республиканский центр по осложнениям
противотуберкулезной вакцины Минздрава
России при НИИ фтизиопульмонологии
Минздрава России;
обо всех случаях осложнений и необычных
реакций или несоответствиях физических свойств
туберкулезной вакцины сообщают в
ГОСУДАРСТВЕННЫЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ
ИНСТИТУТ СТАНДАРТИЗАЦИИ И КОНТРОЛЯ
МЕДИЦИНСКИХ БИОЛОГИЧЕСКИХ ПРЕПАРАТОВ ИМЕНИ
Л.А. ТАРАСЕВИЧА
44.
Лечение поствакцинального осложнения проводитфтизиатр, в условиях противотуберкулезного
диспансера, по общим принципам лечения туберкулеза.
Лечение при осложнениях вакцинации общее (прием
противотуберкулезных препаратов) и местное
(применение присыпок изониазида, подкожное
введение препаратов).
Проведение любых других профилактических прививок
во время лечения ребенка (подростка) по поводу
осложнения категорически запрещается.
45.
Осложнения после вакцинации(ревакцинации) наблюдаются в 0,02%
случаев.
Особое внимание оказывается детям
(новорожденным) из очагов туберкулезной
инфекции. Этим детям после вакцинации
необходима изоляция на 2 месяца с целью
выработки иммунитета.
46.
Химиопрофилактикатуберкулеза.
47.
Химиопрофилактика(применение
противотуберкулезных
препаратов
в
профилактических целях) - эффективный метод
медицинской профилактики туберкулеза у лиц
с повышенным риском заболевания или
рецидива туберкулеза.
48.
2 вида ХППервичная ХП- назначение ПТП
пациентам,
не
болевшим
туберкулезом
Вторичная ХП -назначение ПТП
ранее переболевшим туберкулезом
пациентам.
49.
Первичная химиопрофилактика показана:людям, находящимся в семейном,
бытовом и профессиональном контакте с
бактериовыделителями;
детям и подросткам с «виражом»
туберкулиновой чувствительности;
детям с гиперергическими реакциями;
лицам с посттуберкулезными
изменениями, у которых применяются
глюкокортикоидные препараты;
50.
Первичная химиопрофилактикапоказана:
больным сахарным диабетом, ВИЧинф. и др. при наличии
посттуберкулезных изменений;
взрослым с посттуберкулезными
изменениями при гиперергической
чувствительности к туберкулину.
Необходимое условие
химиопрофилактики –её
контролируемость.
51.
Цельпервичной
химиопрофилактики
остановить
рост
популяции
МБТ
в
инкубационном периоде развития инфекции.
Цель
вторичной
химиопрофилактики
предупредить экзогенную суперинфекцию и
реактивацию эндогенных очагов туберкулеза.
Химиопрофилактика проводится изониазидом основным препаратом группы ГИНК по 10 мг на
1 кг массы тела в сутки, реже метазидом или
фтивазидом, в настоящее время -2 ПТП
52.
Вторичная химиопрофилактикапротиворецидивный курс леченияВторичная химиопрофилактика
показана пациентам с киническим
излечением туберкулеза - III группа
диспансерного учета.
Сезонные курсы 2 ПТП длительностью
2-3 месяца.
53.
Санитарная профилактикатуберкулеза.
54.
Санитарная профилактика складываетсяиз следующих моментов:
1. изоляция больных туберкулезом с
бактериовыделением
2. правильная и систематическая
дезинфекция мест нахождения больного
3. санитарная пропаганда
55.
Непосредственной целью санитарнойпрофилактики является предупреждение
инфицирования МБТ здоровых людей и
создание условий, при которых их контакт с
источником туберкулезной инфекции в быту
и на работе становится наименее опасным.
Санитарная профилактика направлена
прежде всего на источник
бактериовыделения и пути передачи
возбудителя туберкулеза.
56.
Рискраспространения
туберкулезной
инфекции зависит от условий жизни,
культурного уровня, привычек больного и
контактирующих с ним людей. Поэтому
объектом санитарной профилактики
становится не только непосредственный
источник МБТ, но и формирующийся
вокруг
него
эпидемический
очаг
туберкулезной инфекции.
57.
Очаг туберкулезной инфекции— условное понятие, которое
включает
место
пребывания
бактериовыделителя
и
его
окружение
(людей, помещение, обстановку).
58.
Очагинфекции
пространства
существует
и
времени,
в
пределах
в которых
возможна передача МБТ здоровым людям с
последующим развитием туберкулеза.
В
пространственные
границы
антропонозного очага инфекции включают
место проживания больного (квартира,
дом, общежитие, интернат),
учреждение, в котором он работает, учится
или находится на воспитании.
59.
Временные границы существованияочага
включают два срока:
весь период общения с источником МБТ
продолжительность инкубации у
контактных
Вероятность повышенной заболеваемости
контактных в очаге сохраняется 1 год после
снятия больного с бактериологического учета.
60.
5 групп очаговтуберкулезной инфекции.
61.
Первую группу образуют очаги с наибольшейэпидемической опасностью.
К ним относят места проживания больных
туберкулезом легких, у которых установлено
бактериовыделение. Опасность заражения в
этих очагах усугубляют многие факторы: наличие
детей, подростков и лиц с повышенной
восприимчивостью к МБТ, неудовлетворительные
коммунально-бытовые условия, несоблюдение
противоэпидемического режима. Такие социально
отягощенные очаги чаще бывают в общежитиях,
коммунальных квартирах, учреждениях закрытого
типа
62.
Вторая группа (с меньшим риском)включает очаги, в которых имеются
больные туберкулезом легких,
выделяющие МБТ, но проживающие
в отдельных благоустроенных
квартирах без детей и подростков и
соблюдающие санитарно-гигиенический
режим. Эти очаги в социальном плане
являются благополучными.
63.
К третьей группе ( с минимальнымриском) относят очаги, в которых
проживают больные с активным
туберкулезом легких без
установленного при взятии на учет
выделения МБТ, но имеются дети и
подростки или лица с повышенной
восприимчивостью к последним. Эта
группа включает также очаги инфекции,
в которых проживают больные с
внелегочным туберкулезом и
наличием язв или свищей.
64.
Очагами четвертой группы (потенциальнымриском) считают места проживания больных с
активным туберкулезом легких, у которых
установлено прекращение выделения МБТ
(условные бактериовыделители). В этих очагах
среди контактных лиц нет детей, подростков, лиц
с повышенной восприимчивостью к МВТ.
Отягощающие социальные факторы отсутствуют.
К четвертой группе также относятся очаги после
выбытия (или смерти) бактериовыделителя
(контрольная группа очагов).
Очаги пятой группы составляют очаги
зоонозного происхождения.
65.
Социальная профилактикатуберкулеза.
66.
Профилактика туберкулеза имеетсоциальную направленность, что
заключается в проведении в масштабах
государства мероприятий
экономического и санитарного
характера.
К таким мероприятиям относятся:
улучшение жилищно-бытовых
условий жизни населения;
оптимизация условий труда,
предупреждение профессиональных
заболеваний легких;
67.
оздоровление окружающей среды,включая борьбу с загрязнением
атмосферного воздуха, водоемов,
почвы, озеленение, соблюдение
санитарных требований
промышленной гигиены;
улучшение качества питания;
борьба с алкоголизмом,
наркоманией, токсикоманией,
курением;
68.
развитие физической культуры испорта, культивирование здорового
образа жизни;
расширение сети детских
оздоровительных и санаторнокурортных учреждений;
проведение социальных и
санитарно-ветеринарных
мероприятий в местах
промышленного производства
животных и птиц




































































 Медицина
Медицина