Похожие презентации:
Ведение физиологических родов
1.
ВЕДЕНИЕ ФИЗИОЛОГИЧЕСКИХ РОДОВ
Преподаватель Ишимского медицинс
кого колледжа: Чистякова Татьяна С
ергеевна 2015г.
2.
Роды это естественный психофизиологический бессознательн
ый процесс, который возникае
т рефлекторным путем и регули
руется нервной и эндокринной с
истемами.
3.
Роды — физиологический процесс,процесс изгнания плода из матки после дости
жения плодом жизнеспособности.
Срочными считаются роды на 37—42-й нед
еле беременности,
преждевременными — роды до 37-й неде
ли.
Запоздалыми - после 42-й недели береме
нности.
Абортом называют прерывание беременнос
ти - в сроке до 20-й недели.
4.
Продолжительность родов:нормальная продолжительность родов - 18 ч
асов (максимум),
средняя продолжительность родов: у перво
родящих - 11-12 часов,
у повторнородящих 7-8 часов,
Быстрыми родами: 4-6 ч. у (I); 2-4 ч.(II)
стремительными родами:
менее 4-х ч.у первородящих,
и менее 2-х ч. повторнородящих.
5.
Различают:Подготовительный к родам период.
Прелиминарный период (ложные роды).
Истинные роды.
Подготовительный к родам период.
Предвестники родов:
Появляются за 10 – 14 дней до родов
Уменьшение количества околоплодных вод,
уменьшается масса тела беременной на 400500г.
6.
1. Прижатие предлежащей части плода ко входу в малый таз. Матка опускается, беремен
ной становится легче дышать,
может быть частое мочеиспускание
2. Структурные изменения шейки матки («зре
лая», укорочена до 1,5-2 см, размягчена, к
анал шейки пропускает палец, отслоение н
ижней части плодного пузыря от стенок ма
тки).
7.
3. Отхождение слизистой пробки (слизисто-сукровичные выделения).
4. Повышена возбудимость матки. Боли в обла
сти крестца и нижней части живота. Ложны
е схватки (не регулярные).
8.
Прелиминарный период:продолжительность 6-8 часов. Появляются с
хваткообразные боли внизу живота, поясниц
е, но они нерегулярные, не нарушают режим
сна и бодрствования и через 6-8 часов перех
одят в истинные родовые схватки, для котор
ых характерна регулярность.
ИСТИННЫЕ РОДЫ:
Началом родовой деятельности являютс
я регулярные схватки (через каждые 3
0 мин).
9.
10.
Три периода родовПервый период - период раскрытия
Второй период - период изгнания
Третий период - последовый
11.
Изгоняющие силы в родах (схватки, потуги)
1.
Схватки - периодически повторяющиеся р
итмические, непроизвольные сокраще
ния мышц матки.
За 10 мин в норме должно быть 4-4,5 схват
ки. Схватки должны быть одинаковые, но с
тенденцией к учащению, усилению и увели
чению продолжительности.
Благодаря схваткам происходит раскрытие
шейки матки.
12.
Изгоняющие родовые силыПотуги – синхронное со схватками сокра
щение мышц диафрагмы, брюшного пр
есса, мышц тазового дна и скелетной
мускулатуры.
Беременная может регулировать пот
уги
(силу и продолжительность)!
13.
Тужиться, нужно после глубокого вдоха, какбы выталкивая ребенка наружу с помощью д
иафрагмы, давящей на матку.
Необходимо направлять усилия вниз, в стор
ону промежности.
После потуги дыхание спокойное, ровное: гл
убокий вдох и полный выдох.
Расслабиться и отдохнуть перед следующей
потугой.
14.
Тонус матки в 1 периоде : 8-12 мм рт ст;во
2 периоде: 20-40 мм рт ст.
Сила схватки в 1 периоде:30-50 мм рт ст;
во
2 периоде:90-100 мм рт ст.
Продолжительность схв.в 1периоде:60с.
во
2 периоде: 90 с.
Частота схваток в 1 периоде-через 60сек.
во
2 периоде -через 40 сек.
15.
Излитие околоплодных вод одномоментное излитие большого количества жидкости из влагалища как до, так и во время схват
ок.
Выясняют время излития околоплодных вод, н
аличие в них примеси мекония (околоплодные вод
ы зеленоватого цвета) или крови.
Для выяснения характера выделений (моча, о
тделяемое из влагалища или околоплодные воды)
проводят влагалищное исследование и микроскопи
ю мазка выделений.
Длительный безводный промежуток повышает риск
хориоамнионита (инфицирование) .
16.
Кровянистые выделения из половых путей.
В норме в родах наблюдаются - скудные
кровянистые выделения.
При сильном кровотечении показано не
медленное обследование.
17.
Течение родовоценивают на основании сглаживания и ра
скрытия шейки матки и продвижения предле
жащей части плода.
Чтобы оградить женщину от неприятных
ощущений и снизить риск инфекции в ро
дах, количество влагалищных исследований
ограничивают.
18.
Амниотомия "прокол пузыря"Амниотомия – это акушерская операция –
искусственный разрыв плодного пузыря. Амн
иотомию проводят примерно в 7% от всех р
одов.
19.
Операция - кесарево сечение –плодный пузырь
20.
Показания к амниотомии1) оценить количество околоплодных вод и на
личие примеси мекония или крови;
2) непосредственный доступ к плоду для инва
зивных процедур;
3) родовозбуждение и родостимуляция.
Амниотомия, проведенная в фазе быстрого р
аскрытия шейки матки –оказывает родости
мулирующее действие .
21.
Периоды родовПервый период - период раскрытия, от на
чала регулярных схваток до полного раскр
ытия шейки матки (10 -12 см). Продолжите
льность у первородящих -9 -10 часов, у пов
торнородящих -5-6 часов.
1.
2.
В первом периоде выделяют две фазы.
Фаза медленного раскрытия шейки матк
и до - 4 см.
Фаза быстрого раскрытия шейки матки с
4см до - 10 см.
22.
Раскрытие шейки матки23.
24.
Регулярные схватки способствуют продвижению плода в полость малого таза.
Плодный пузырь, внедряясь в шеечный кана
л, способствует сглаживанию и раскрытию
маточного зева.
Мышечные волокна матки сокращаются и смещ
аются по отношению друг к другу –контракция.
Ретракция - утолщение мышечных волокон и раст
яжение нижнего сегмента матки.
25.
Головка плода располагается во входе вмалый таз
делит околоплодные воды
ниже головки - передн
ие (300 мл) околоплодн
ые воды, задние (1000
мл) выше пояса соприк
основения
пояс соприкосновен
ия заштрихован
26.
Этапы раскрытия шейки матки у первородящей:
а — раскрытие внутреннего зева шейки матки и нача
ло ее сглаживания;
б — шейка матки сглажена;
.
в — полное раскрытие шейки матки
27.
Этапы раскрытия шейки матки у повторнородящей:
а —сглаживание и раскрытие шейки матки одновременное (вн
утреннего и наружного зева);
б — полное раскрытие шейки матки.
28.
29.
Второй период родовпериод изгнания — от момента полного ра
скрытия шейки матки до рождения плода.
Средняя продолжительность второго период
а родов у повторнородящих составляет 30 мин, у
первородящих — 1 ч.
Продвижение предлежащей части по родовым путя
м и рождение плода происходит благодаря изгоня
ющим схваткам и потугам. Головка , продвигаясь п
о родовым путям, доходит до дна таза и оказывает
на него давление, потуги усиливаются, интервалы
между ними уменьшаются. Промежность выпячива
ется. Усиливается зияние заднепроходного отверст
ия.
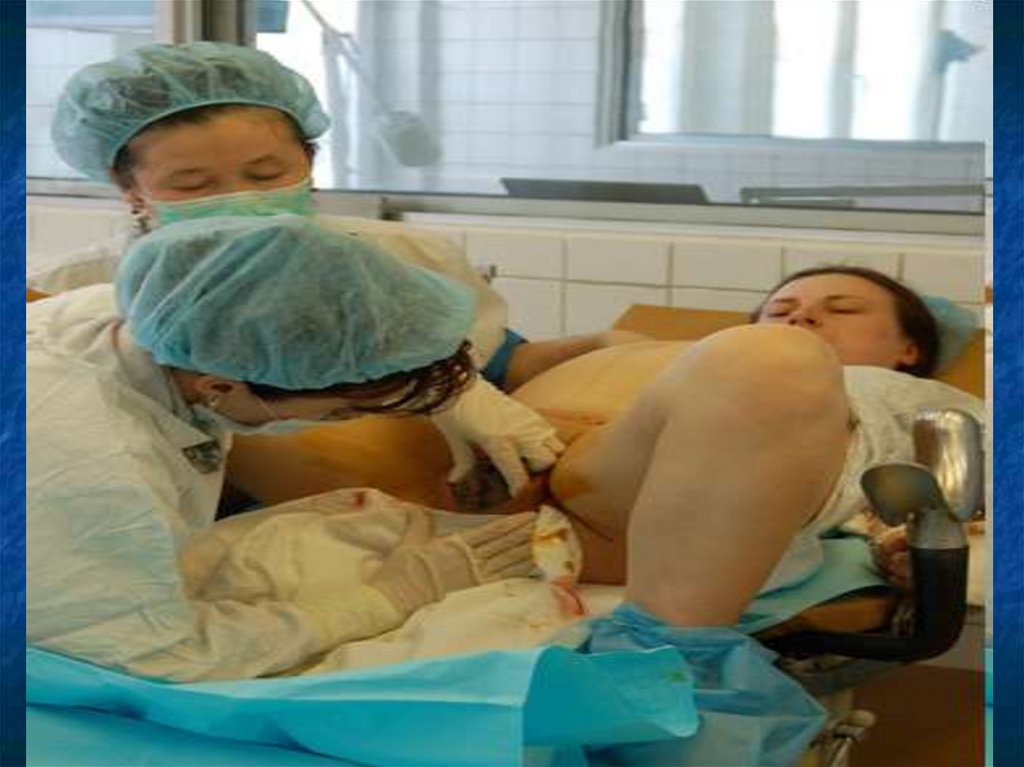
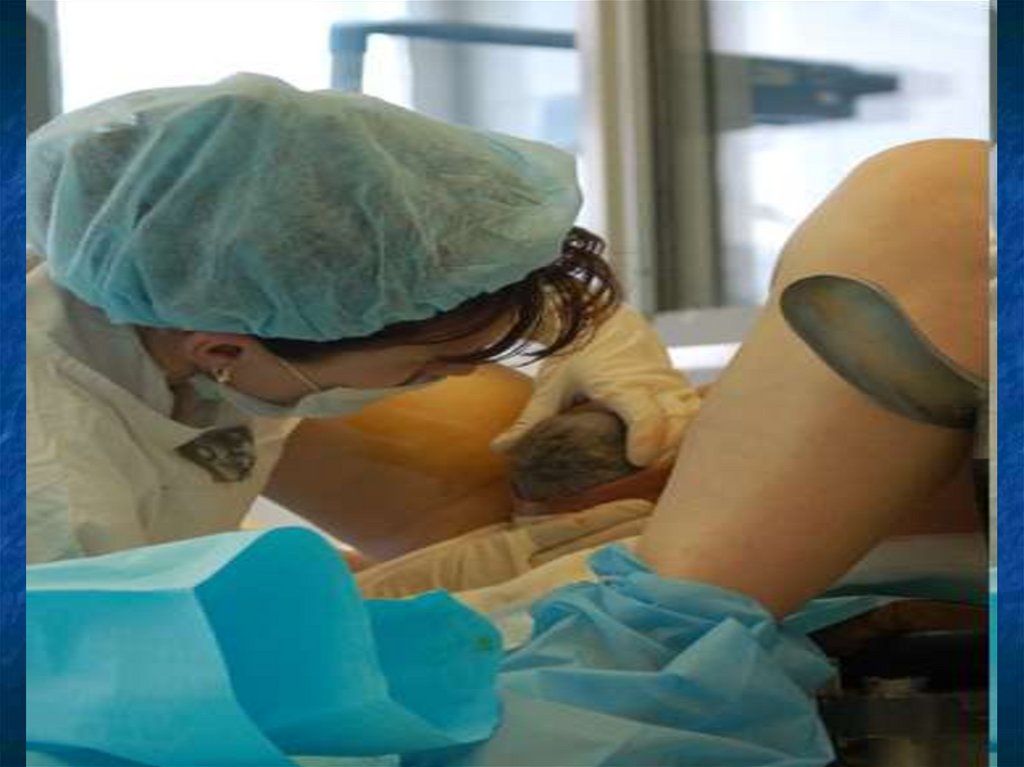
30.
Врезывание головки – из половой щели показывается головка, но с прекращением потуги головка н
е видна.
Прорезывание головки – головка вне потуги не
скрывается в родовых путях.
Вначале прорезывается затылочная часть, затем те
менные бугры, лоб и лицо.
Головка рождается личиком кзади, из носа и р
та выделяется слизь.
После рождения головки происходит поворот тул
овища и плечико одно обращено к симфизу, а дру
гое к крестцу. Первым рождается заднее плечико,
затем переднее.
Рождается туловище, ножки, и изливаются зад
ние околоплодные воды.
31.
32.
33.
34.
35.
36.
37.
38.
Биомеханизм родовпри переднем виде затылочного п
редлежания
До - 95% случаев,
1% - при заднем виде затылочного предлеж
ания.
В течение родов головка плода совершает
ряд движений, приспосабливаясь к прохожд
ению по родовым путям.
39.
Череп новорожденного (вид сверху)
1 – большой попереч
ный размер (между т
еменными буграми)
– 9,5 см
2 – малый поперечн
ый размер (между ве
нечными швами, бол
ьшим родничком) –
8 см.
40.
Череп новорожденного.Вид сверху
1-лобный шов;
2-лобный бугор;
3-передний (лобный) род
ничок;
4-венечный шов;
5-теменной бугор;
6-сагитгальный шов;
7-задний (затылочный) р
одничок;
8-затылочная кость;
9-ламбдовидный шов.
41.
вид сбоку: 1 - прямой размер 12/34 2 - большой косой размер 13/35,3 - малый косой размер 9,5 /34 4 - вертикальный размер 9,5/33
вид сверху: 1 — большой поперечный размер 9,5; 2 — малый поперечный
размер 8;
3 —малый родничок, 4 — большой родничок,
5 — ламбдовидный шов, 6 — венечный шов, 7 — сагиттальный шов
9,5
12
42.
Головка доношенного зрелого плода имеет следующие размеры:
1) прямой размер (от переносицы до затылочного бугра) –
12 см, окружность головки по прямому размеру – 34 см;
2) большой косой размер (от подбородка до затылочного
бугра) – 13–13,5 см; окружность головки – 38–42 см;
3) малый косой размер (от подзатылочной ямки до перед
него угла большого родничка) – 9,5 см, окружность головки
– 32 см;
4) средний косой размер (от подзатылочной ямки до гра
ницы волосистой части лба) – 10 см; окружность головки –
33 см;
43.
5) отвесный, или вертикальный, размер (от верхушки темени до подъязычной области) – 9,5–10 см,
окружность головки – 32 см;
6) большой поперечный размер (наибольшее ра
сстояние между теменными буграми) – 9,5 см;
7) малый поперечный размер (расстояние между
наиболее отдаленными точками венечного шва) –
8 см.
Размеры туловища плода следующие:
1) размер плечиков (поперечник плечевого пояса)
– 12 см, окружность плечевого пояса – 35 см;
2) поперечный размер ягодиц – 9 см, окружность –
28 см.
44.
Биомеханизм родов4 момента
1. Сгибание головки
шейная часть позвоночника сгибается и по
дбородок приближается к груди, затылок о
пускается вниз. Малый родничок ниже боль
шого, приближается к проводящей оси таза
.
С.Г. позволяет ей войти в малый таз малым
косым (9,5 см) вместо прямого размера (1
2 см).
45.
сгибание головки плода(первый момент)
первая позици
я: механизм родов
при переднем виде
затылочного предл
ежания плода
46.
2. Внутренний поворот головкиГоловка вставляется во вход в малый таз и в
состоянии умеренного сгибания в одном из к
осых размеров проходит в широкую часть ма
лого таза, начиная поворот. Из косого разме
ра головка переходит в прямой поворот.
При этом затылок приближается к лобковому
симфизу, сагиттальный шов устанавливается
в прямом размере малого таза и головка продолжает
продвигаться по родовым путям.
47.
Внутренний поворот головки, завершение (второй момент)
механизм родов
при переднем виде з
атылочного предлеж
ания плода (первая
позиция)
48.
3. Разгибание головкиГоловка упирается подзатылочной ямкой в
нижний край лобкового симфиза.
• Затем, продолжая медленно продвигаться
по родовым путям, начинает разгибаться и в
несколько потуг выходит наружу. Что соотве
тствует врезыванию и прорезыванию головк
и.
•Происходит движение головки малым косы
м размером – 9,5 см. окружность – 32см
49.
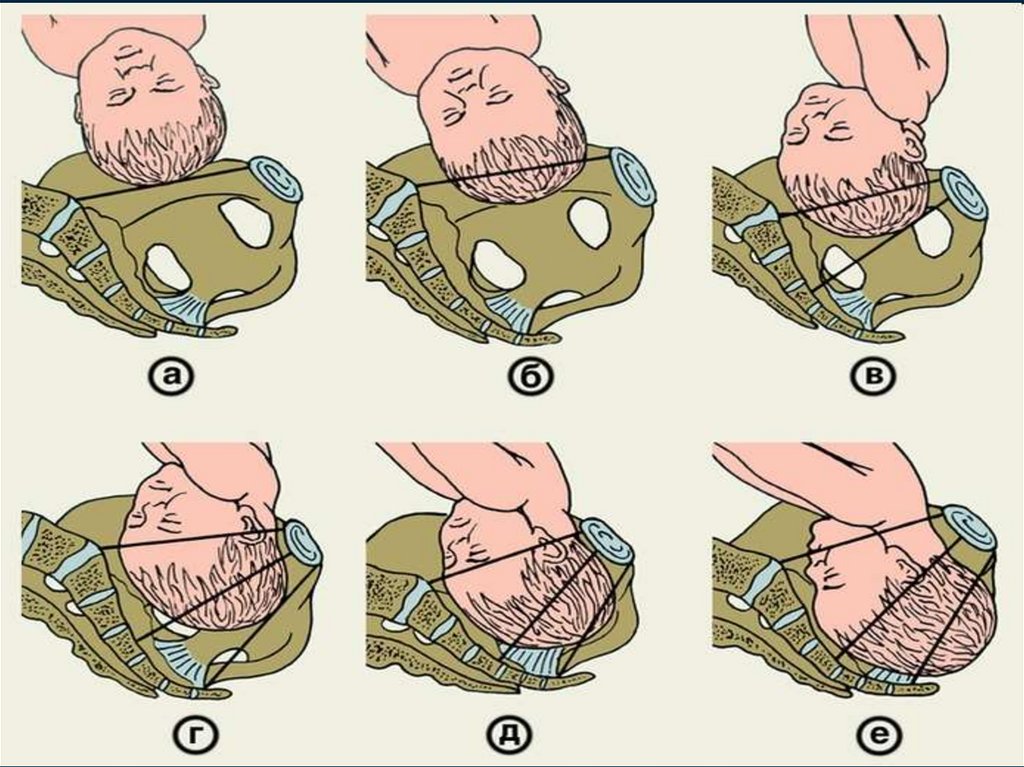
Положения головки плода по отношению к плоскостям малого таза:
а — головка над входом в малый таз;
б — головка малым сегментом во входе в малый таз;
в — головка большим сегментом во входе в малый та
з;
г — головка в широкой части полости малого маза;
д — головка в узкой части полости малого таза;
е — головка в выходе малого таза;
I — плоскость входа в малый таз,
II — плоскость широкой части полости малог
о таза,
III — плоскость выхода малого таза.
50.
51.
Форма родового каналаПроводная ось
таза – линия сое
диняющая серед
ины всех прямых
размеров таза,
изогнута соотв
етственно крес
тцу.
52.
Основные моменты приема родовпри переднем виде заты
лочного предлежания пл
ода: правой рукой п
оддерживают про
межность, левой
— сдерживают пре
ждевременное раз
гибание головки п
лода.
53.
54.
Прорезывание головки плодаПри переднем виде зат
ылочного предлежания
плода (первая позиция)
:
головка видна в полово
й щели вне потуги
55.
Разгибание головки плода послеобразования точки фиксации —
при переднем виде за
тылочного предлежан
ия плода (первая пози
ция): третий момен
т (подзатылочна
я ямка подошла
под лобковую ду
гу).
56.
4.Внутренний поворот туловищаи наружный поворот головки
Плечики плода совершают внутренний пово
рот из поперечного в косой, а на выходе — в
прямой размер.
Переднее плечико вступает под лобковую ду
гу и образует точку фиксации.
Заднее плечико давит на копчик, выпячив
ая промежность и рождается первым над зад
ней спайкой половых губ при боковом сгиба
нии туловища.
57.
Поворот головки плода личиком к правому бедру роженицы
период изгнания в п
ереднем виде затыл
очного предлежания
плода (первая позиц
ия)
58.
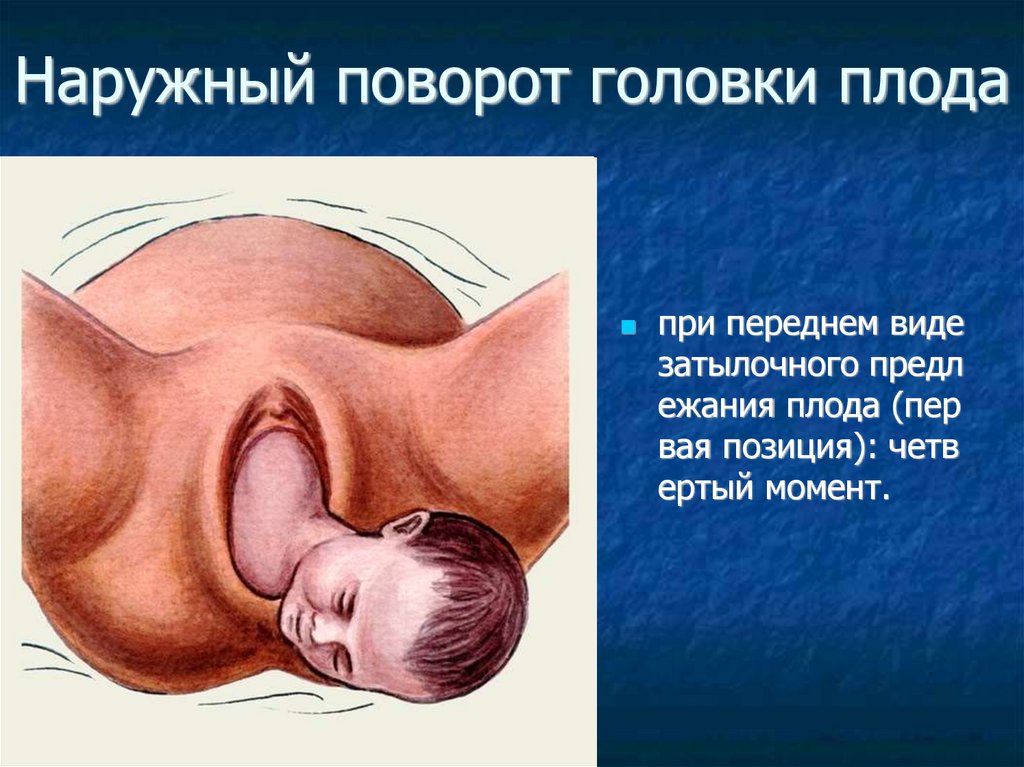
Наружный поворот головки плодапри переднем виде
затылочного предл
ежания плода (пер
вая позиция): четв
ертый момент.
59.
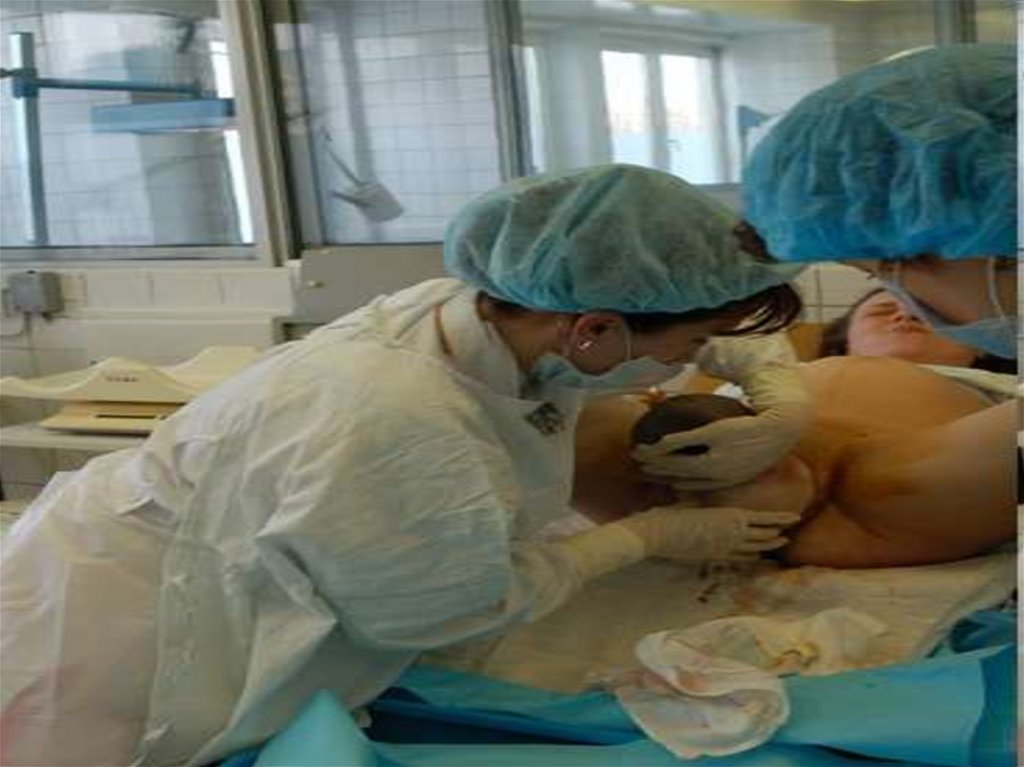
Освобождение плечевого поясаи рождение туловища плода:
После рождения головки предложить роженице по
тужиться. - Головку плода захватите обеими рукам
и в области ушных раковин и осторожно отводите
назад до тех пор, пока под лонное сочленение не п
одойдет переднее плечико.
60.
Выводят переднее плечикообеими руками о
бхватывают голо
вку плода и выво
дят переднее пле
чико.
61.
Рождение переднего плечикапередний вид затыло
чного предлежания п
лода (первая позиция
)
62.
Рождение заднего плечикаПри переднем виде
затылочного предле
жания плода
правой рукой
«сводят» проме
жность с заднего
плечика, левой р
укой придержива
ют головку плод
а.
63.
Рождение заднего плечика.при переднем виде з
атылочного предлеж
ания плода (первая п
озиция):
64.
Третий период родов -последовыйОт рождения плода до рождения после
да.
Послед – это плацента с оболочками и пуповиной.
Самостоятельное отделение плаценты - плацента о
тделяется самостоятельно в течение 5 - 7-15 мин п
осле рождения плода. Появляются слабо ощутимые схв
атки, приводят к отделению последа. Нельзя пытаться выд
елить послед до отделения плаценты.
Признаки отделения плаценты:
1) Дно матки принимает округлую форму, становится более
плотным на ощупь и поднимается выше пупка.
2) Появляются кровянистые выделения из половых путей.
3) Удлиняется наружный отрезок пуповины.
65.
Последовый периодПлацента в норме располагается по задней стенке
матки с переходом на боковую (или дно).
Отделение последа происходит в первые 2-3 схват
ки после рождения плода, но может отделиться от
стенок во время рождения плода.
Если отделение плаценты не происходит самостоят
ельно, то выждать 30 минут, а после прибегают к р
учному пособию.
66.
Осмотр последаПуповина представляет собой «канат», пуповина имеет 3 сосуда: 1 вену и 2 а
ртерии. По вене кровь обогащенная кислородом с питательными веществами
из организма матери поступает в кровеносную систему ребенка, а по артериям к
ровь с продуктами жизнедеятельности плода отправляется к плаценте и в ма
теринский организм.
67.
Плаценту раскладывают материнской поверхностью вверх -осматривают.
переворачивают, плодовой - кверху, осматривая обол
очки. Плаценту после осмотра взвешивают.
68.
Родившийся послед подвергают тщательному осмотру, чтобы убедиться в целостностиплаценты и оболочек.
69.
Плацента (placenta) -детское место
Плацента формируется из детской и мат
еринской части. Детская часть образова
на из сильно разросшихся ворсин ветв
истого хориона, материнская часть
- из базальной части децидуальной о
болочки.
70.
Плацента - «лепешка».Формирование плац
енты заканчивается
к концу 3 месяца бе
ременности.
К родам вес
плаценты - 0,5 кг,
толщина - 2-4 см.
71.
Хорион – это внешняя зародышевая оболочка,которая окружает эмбрион и образуется на начальны
х сроках вынашивания.
72.
73.
Фетоплацентарная система(лат. fetus потомство, плод)
Основными компонентами Ф. с. являются кр
овеносные системы матери и плода и объеди
няющая их плацента.
В состав Ф. с.:
надпочечники матери и плода,
печень матери и плода, участвующие в метабол
изме;
почки матери, выводящие продукты метаболизма.
74.
Эндокринная функция Ф. с.Основные гормоны:
эстрогены,
прогестерон,
плацентарный лактоген (регуляция метаболиз
ма матери и плода)
α-фетопротеин - белок, питательная функция.
75.
Стероидные гормоны — эстроген и прогестерон
Функции:
интенсивность кровотока в Ф. с., рост ма
тки, накопление в миометрии гликогена и ДТ
Ф: , необходимых для активизации анаболических процесс
ов у плода, его роста и развития, разрыхление тканей влага
лища и лобкового симфиза;
гиперплазия ткани молочных желез, подготовка их к
лактации;
подавление сократительной активности
мышц матки.
76.
Дополнительным источником образованияэстрогенов и прогестерона является - п
регненолон - синтезирующийся из холес
терина в печени матери.
В плаценте синтезируется гормон - хорио
нический гонадотропин, и другие гормоны.
77.
78.
79.
80.
Плодные оболочкиобразуют плодный мешок, отходят от края плаценты и могу
т быть разделены на листки:
- хорион (ворсистая оболочка) - наружная
оболочка , покрыта ворсинками, врастая в слизис
тую оболочку матки, участвуя в образовании плаце
нты.
Хорион - функционирует на ранних стадиях
эмбриогенеза, осуществляя трофическую, ды
хательную, выделительную, и защитную фун
кции.
81.
- амнион (водная оболочка) - внутренняя оболочка , в которой находится плод, окруженный околоп
лодными водами,
прилегает к хориону, покрывает внутреннюю (плод
овую) поверхность плаценты.
-
децидуальная оболочка, прилежащая
к плодному яйцу, слизистая оболочка матки,
отпадающая после родов; выделяется из по
лости матки с лохиями.
82.
Плодным пузырем- часть плодных оболочек
, расположенная перед предлежащей частью
плода и заполненная передними водами.
83.
Признаки отделения плаценты
Признак Довженко. Роженице предлагают
глубоко дышать. Если при вдохе пуповина не
втягивается во влагалище, то плацента отде
лилась от стенки матки; если пуповина втяги
вается во влагалище, то плацента не отдели
лась
Признак Альфельда. Отделившаяся плаце
нта опускается в нижний сегмент матки или
влагалище. В связи с этим зажим Кохера, на
ложенный на пуповину при ее перевязке, оп
ускается на 8-10 см и более.
84.
Признак Шредера. Изменение формы и высоты стояния дна матки.
Сразу после рождения плода матка принимает окру
глую форму и располагается по средней линии. Дно
матки находится на уровне пупка. После отделения
плаценты матка вытягивается (становится более узк
ой), дно ее поднимается выше пупка, нередко откло
няется вправо.
85.
Определение отслойки плаценты признак Кюстнера —Чукалова
86.
При надавливании ребром ладони на брюшную стенку роженицы пуповина не
отделившейся плаценты втягиваетс
я во влагалище.
87.
Прием Креде-Лазаревича выделения последа при отделившейся плаценте
дно матки, выводится к
средней линии живота,
захватывают рукой, что
бы большой палец расп
олагался на передней п
оверхности матки, четы
ре других на задней; с
жимая пальцы, надавли
вают на дно матки в на
правлении к крестцу
88.
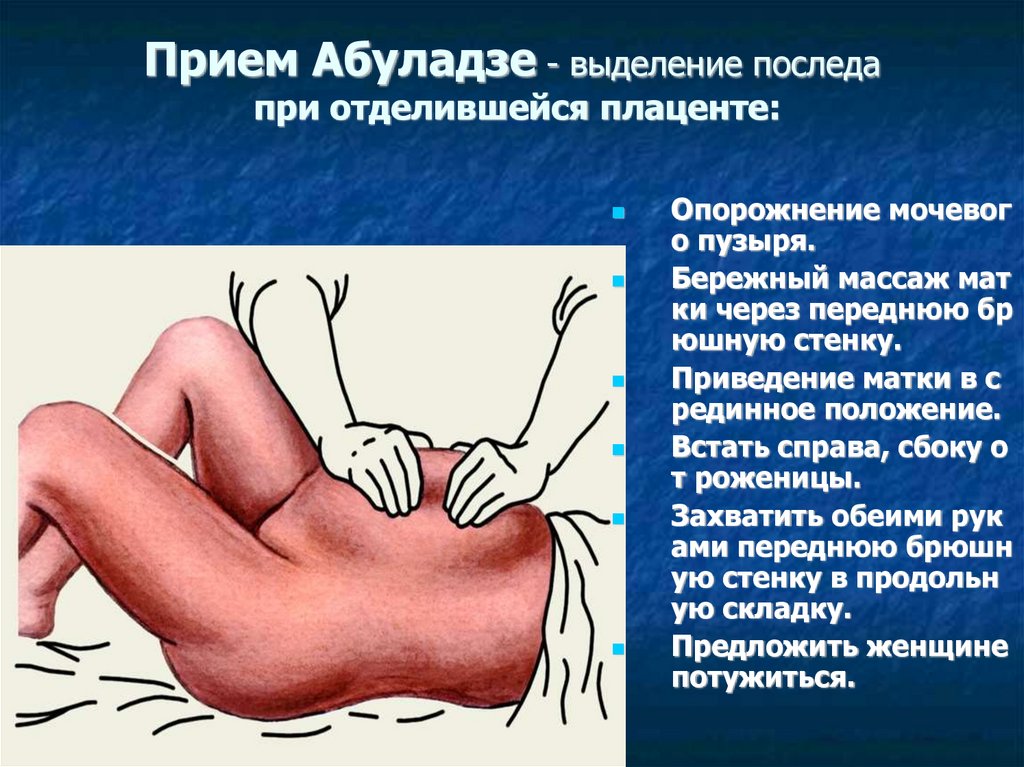
Прием Абуладзе - выделение последапри отделившейся плаценте:
Опорожнение мочевог
о пузыря.
Бережный массаж мат
ки через переднюю бр
юшную стенку.
Приведение матки в с
рединное положение.
Встать справа, сбоку о
т роженицы.
Захватить обеими рук
ами переднюю брюшн
ую стенку в продольн
ую складку.
Предложить женщине
потужиться.
89.
Способ выделения отделившегосяпоследа по Гентеру
Опорожнение мочевого пуз
ыря.
Бережный массаж матки че
рез переднюю брюшную ст
енку.
Приведение матки в средин
ное положение.
Встать сбоку от роженицы,
лицом к ее ногам.
Сжать кисти обеих рук в ку
лаки.
Положить тыльную поверх
ность кулаков на дно матки
в области трубных углов.
Запретить роженице тужит
ься.
Надавить кулаками на матк
у по направлению вниз к кр
естцу.
90.
После родов послед необходимо внимательно осмотреть, проверив целость плаценты и плодных обо
лочек.
При разрыве оболочек необходимо проверить н
а свет — не подходит ли к разрыву кровеносный со
суд, что может говорить о задержавшейся в матке
добавочной дольке плаценты (показано ручное об
следование матки).
Если все сосуды целы, а оболочки порваны, то ручное обсл
едование матки не показано, задержавшиеся оболочки
сами отойдут с лохиями(послеродовые выделения
из матки, состоящие из крови, слизи и тканей, отпа
дающей -децидуальной оболочки).
91.
Если послед самостоятельно не отделяется, то можно заподозрить
плотное прикрепление или
приращение плаценты.
92.
Плотное прикрепление или приращение плаценты
Плотное прикрепление плаценты –патол
огическое состояние, при котором ворсины п
лаценты плотно соединены со слизистой обо
лочкой матки.
Приращение плаценты – патологическое
состояние, при котором ворсины плаценты п
роникают в мышечный слой матки, или прор
астая его доходят до наружного слоя (серозн
ой оболочки). Редко 5-7 случаев на 70.000 родов.
93.
Ручное отделение плацентыпри плотном её прикреплении.
94.
Частичное предлежание плаценты
95.
96.
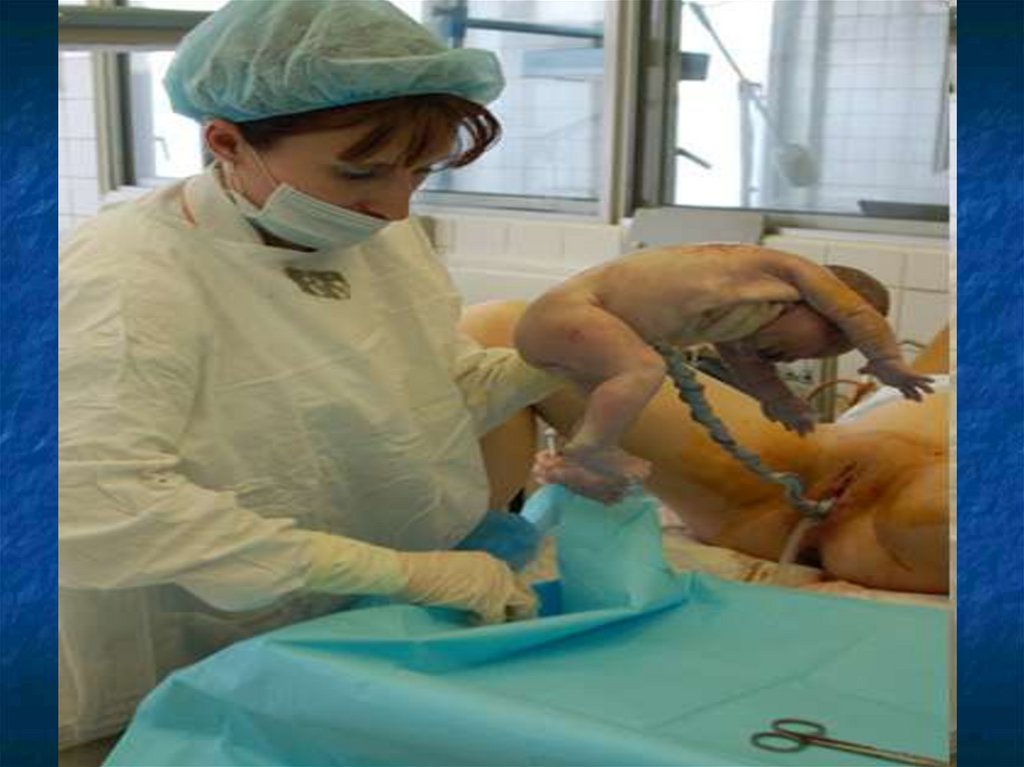
Первичный туалет новорожденного
97.
Первой процедурой является -отсасывание
содержимого ротовой полости и носоглот
ки.
Она проводится как только появляется голов
ка ребенка в родовых путях, для предотвращ
ения аспирации околоплодными водами.
Отсасывание содержимого проводится с пом
ощью стерильной резиновой груши или отсо
са.
98.
99.
Перевязка пуповины и ее обработка
После рождения ребенка в течении первых 1
0-15 секунд на пуповину накладывают два с
терильных зажима Кохера.
Расстояние между ними - 2 см.
Первы
й зажим накладывается в 10 см от пупочного
кольца. Пуповину между зажимами обрабаты
вают 5% спиртовым раствором йода ил
и 95˚ этилововым спиртом и рассекают с
терильным инструментом (ножницы).
100.
Перерезание пуповины между двумязажимами
101.
шкала Апгар используется для диагностики состояния новорожденных на 1 и 5 минут
ах после рождения
Пять клинических признаков.
Максимальная оценка каждого признака 2 ба
лла, полная оценка состояния – до 10 балло
в.
Легкая степень асфиксии 4-6 баллов ч/з
1 мин. и ч/з 5 мин. 8-10 баллов
Тяжелая асфиксия 1-3 балла ч/з 1 мин. и
ч/з 5 мин. не выше 6 баллов
102.
103.
Шкала Апгар104.
Новорожденного заворачивают в стерильную теплую пеленку и помещают на пеленальный стол, котор
ый должен обогреваться сверху источником лучист
ого тепла.
Это позволяет избежать охлаждения ребенка и уме
ньшает потери тепла.
Пуповину обрабатывают салфеткой, смоченной в
спиртовом растворе, и , сухой стерильной марле
вой салфеткой. На расстоянии 0,2-0,3см от пупо
чного кольца на пуповину накладывают специальн
ую скобу Роговина. На расстоянии 1,5см от скоб
ы производят пересечение пуповины. Место пересе
чения обрабатывают 5% раствором калия перм
анганата, и накладывают стерильную марлевую п
овязку.
105.
106.
Обработка кожи ребенкаСтерильной марлевой салфеткой, смоченной в
стерильном вазелиновом или растительном масле,
удаляется избыточная первородная смазка и слизь.
Профилактика гонобленореии новорожденного,
20% раствором натрия сульфата (альбуцид) сразу
после рождения, в первые минуты жизни. Закапыв
ают по одной капле раствора под конъюнктивы ни
жних век. Повторяют через 2 часа. Можно использ
овать 1% тетрациклиновую глазную мазь. Девочка
м в половую щель однократно закапывают 1-2 капл
и 1-2% раствора нитрата серебра.
107.
108.
Антропотметрияопределение массы и длины тела,
измерение окружности головки и грудной кл
етки.
По окончании антропометрии на запястье ре
бенка одевают марлевые завязки с клеёнчат
ыми браслетками. На них указываются фами
лия имя отчество матери, дата и время родо
в, пол ребенка, масса и длина.
В течение 1-2-х часов после рождения ребен
ок и мама переводятся в послеродовую пала
ту.
109.
110.
Контакт матери и плода«кожа-К-коже»
111.
Рекомендациик груди прикладывать ребенка в первые пол
часа жизни, кормить по требованию и без ночных
перерывов.
Грудное молоко (молозиво) является самым оптима
льным и полезным продуктом питания для новорож
денного.
Очень важным является первый контакт ребенка с
матерью, так называемый контакт "кожа-К-коже", к
оторый проводится сразу после рождения ребенка.
В результате чего ребенок и мама получают полож
ительные эмоции, ребенок получает материнскую
микробную флору, а не флору медицинского персо
нала.
112.
113.
114.
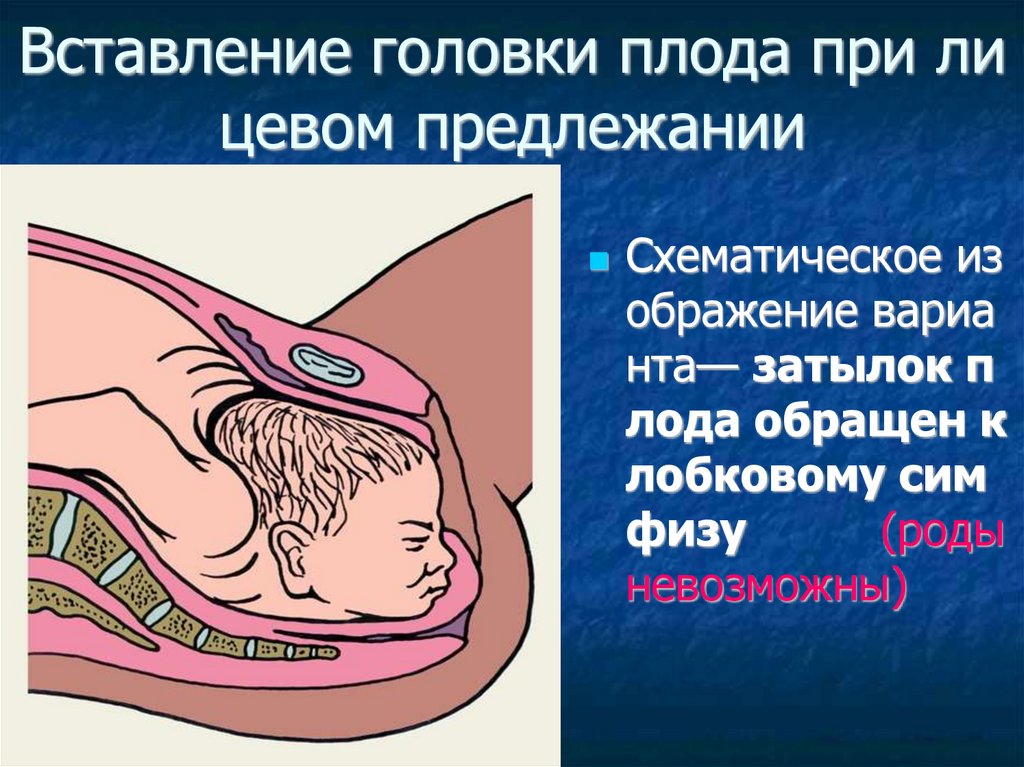
Вставление головки плода при лицевом предлежании
Схематическое из
ображение вариа
нта— затылок п
лода обращен к
лобковому сим
физу
(роды
невозможны)
115.
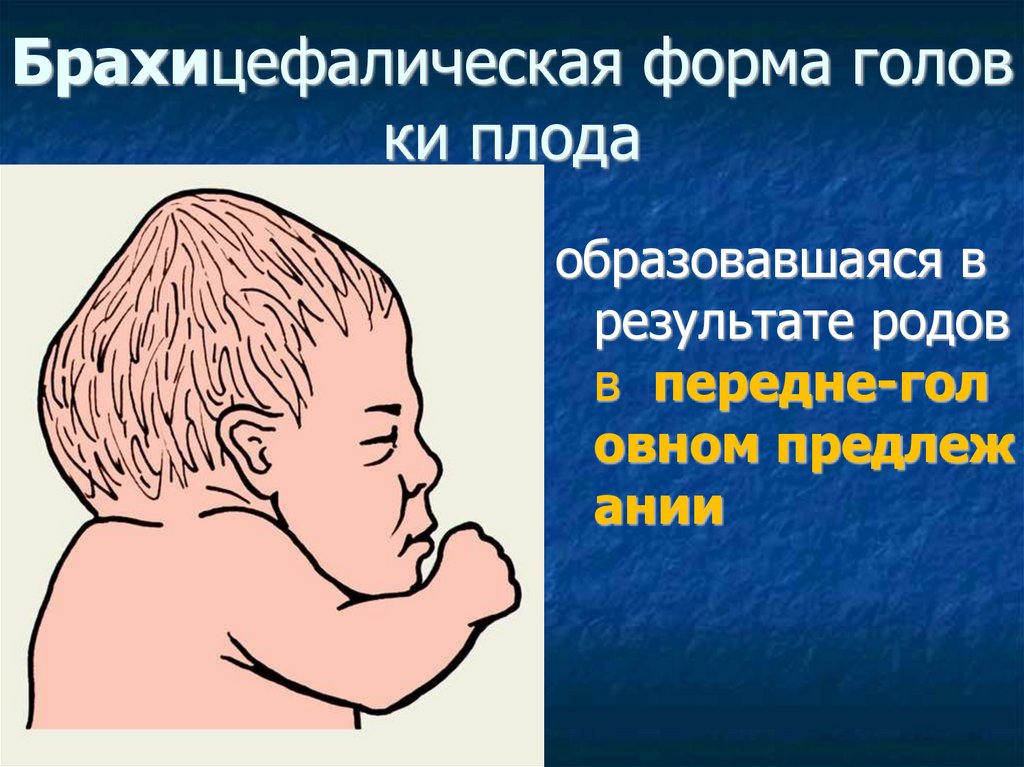
Брахицефалическая форма головки плода
образовавшаяся в
результате родов
в передне-гол
овном предлеж
ании
116.
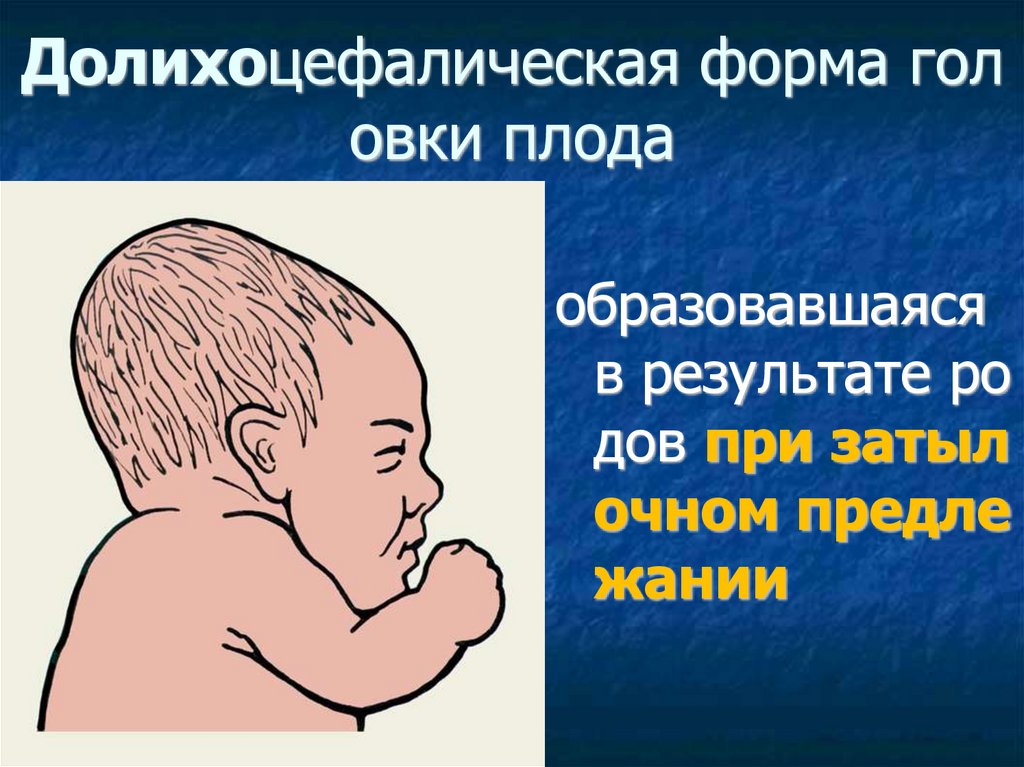
Долихоцефалическая форма головки плода
образовавшаяся
в результате ро
дов при затыл
очном предле
жании
117.
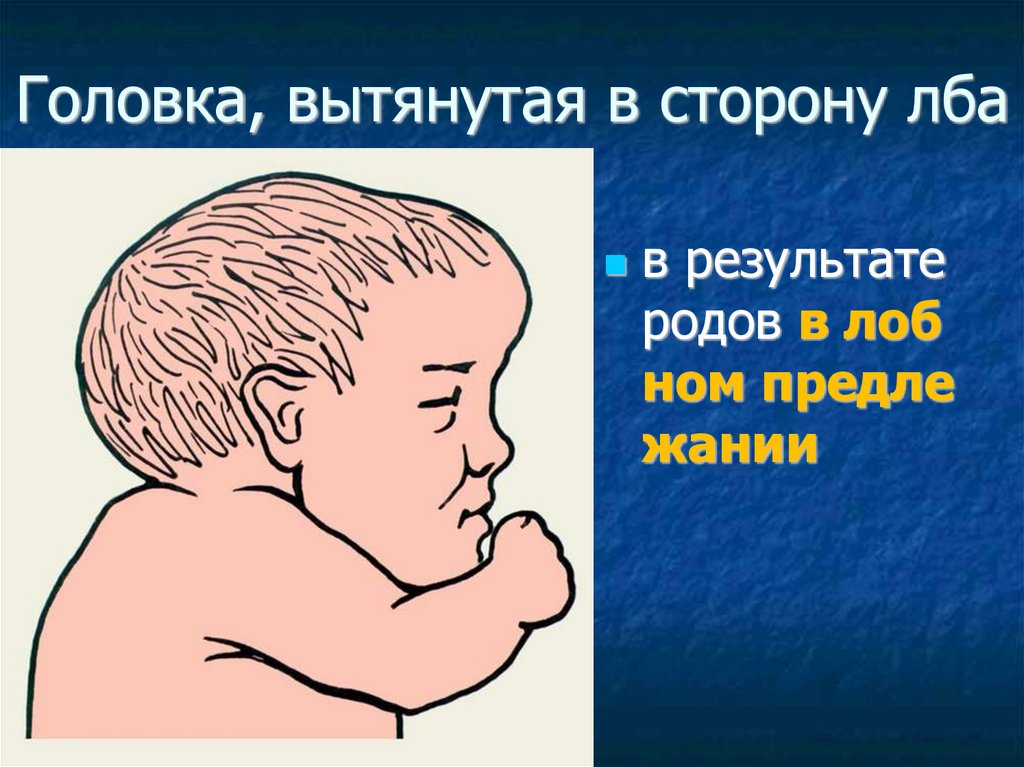
Головка, вытянутая в сторону лбав результате
родов в лоб
ном предле
жании
118.
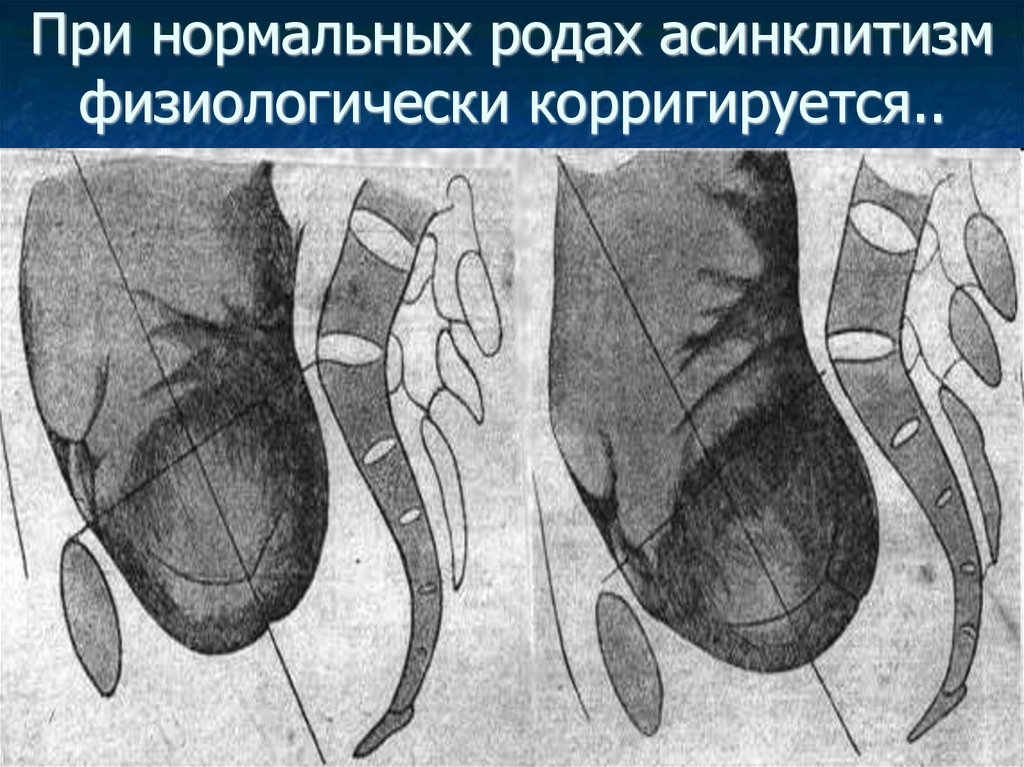
При нормальных родах асинклитизмфизиологически корригируется..
119.
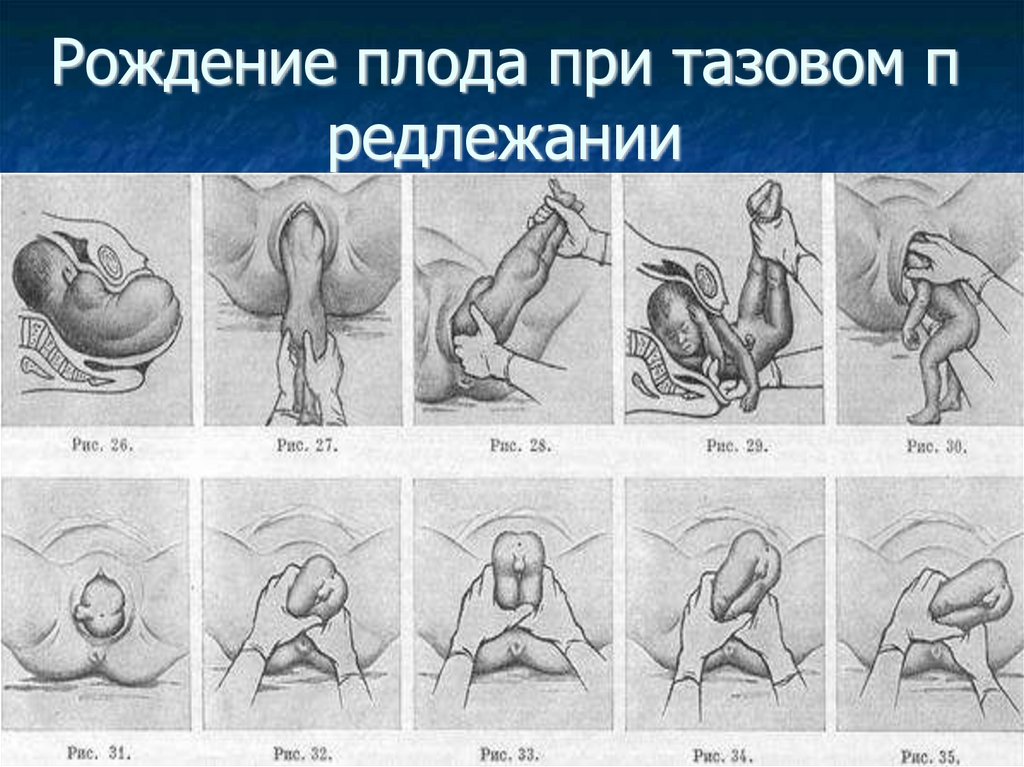
Рождение плода при тазовом предлежании









































































































 Медицина
Медицина








