Похожие презентации:
Особенности мочевыделительной системы у детей
1.
Особенности мочевыделительнойсистемы у детей
2.
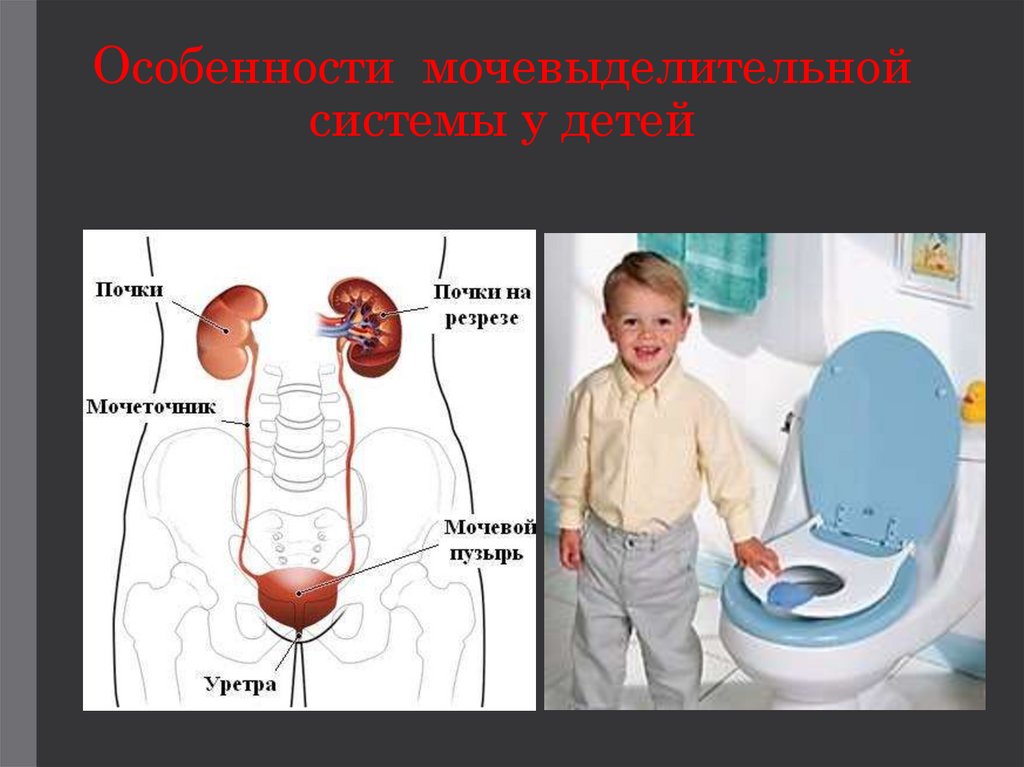
Мочевыделительная система— система органов,
формирующих,
накапливающих
и
выделяющих мочу у человека.
Состоит
из
пары
почек,
двух мочеточников, мочевого
пузыря и мочеиспускательного
канала.
3.
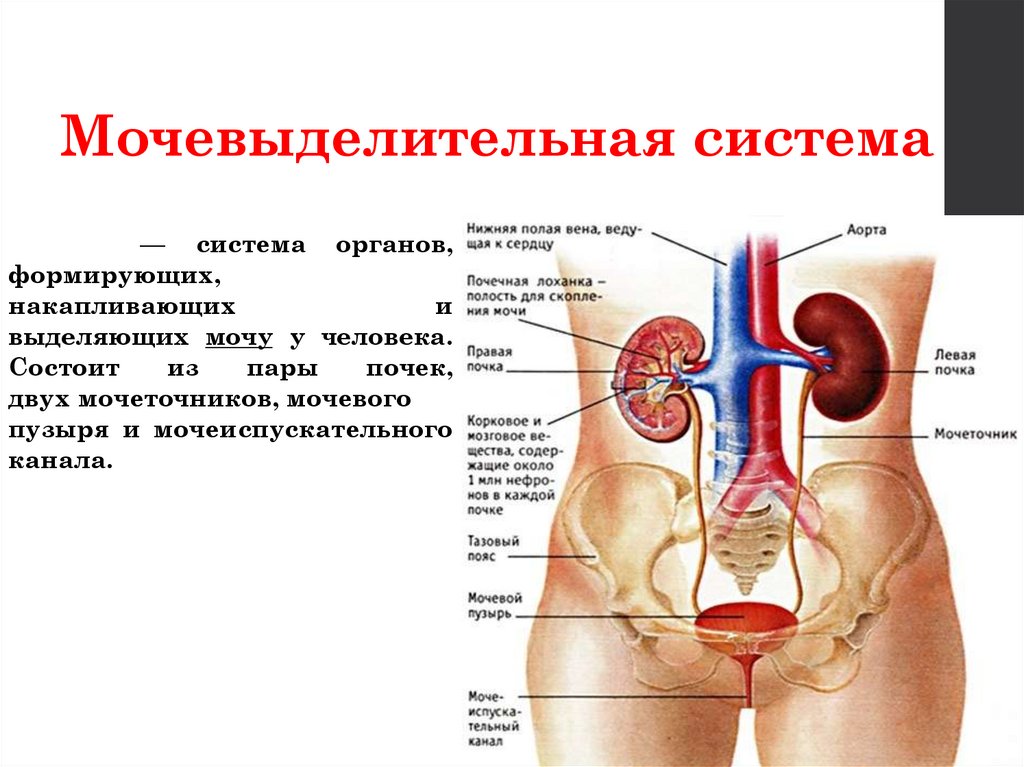
Формирование и развитие впренатальном периоде
• 1 стадия (3 неделя гестации)
образуется пронефрос на
латеродорсальной стороне
тела эмбриона.
• 2 стадия
(4 неделя)
мезонефрос – образование
канальцев и выводного
протока в клоаку.
4.
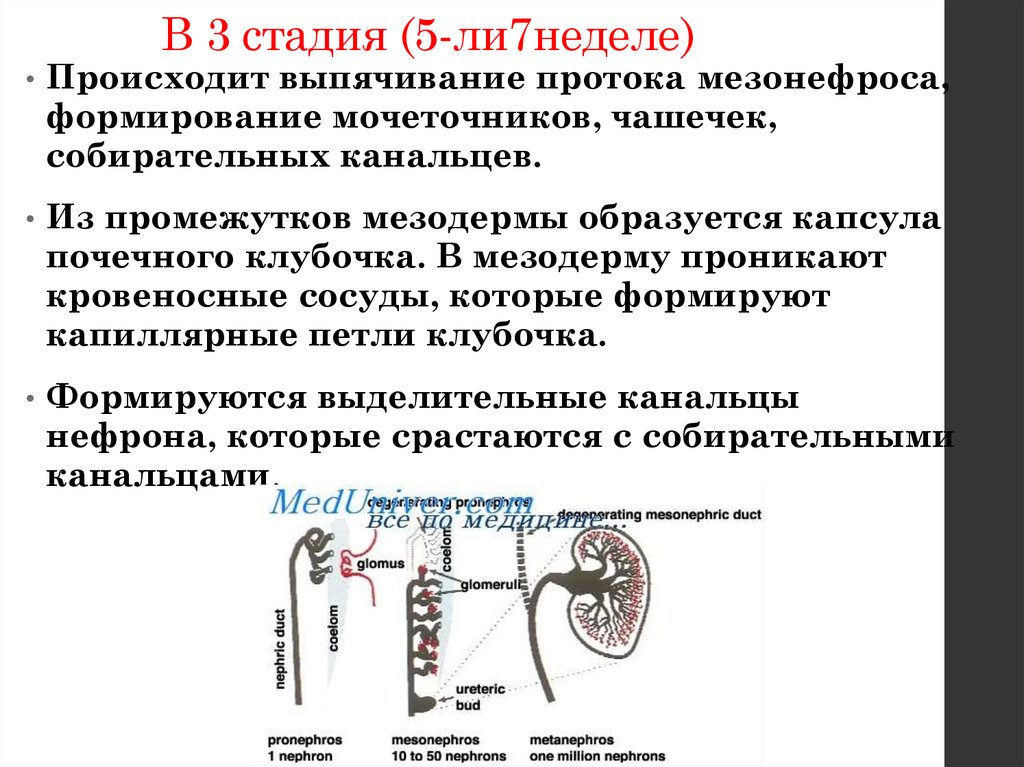
В 3 стадия (5-ли7неделе)• Происходит выпячивание протока мезонефроса,
формирование мочеточников, чашечек,
собирательных канальцев.
• Из промежутков мезодермы образуется капсула
почечного клубочка. В мезодерму проникают
кровеносные сосуды, которые формируют
капиллярные петли клубочка.
• Формируются выделительные канальцы
нефрона, которые срастаются с собирательными
канальцами.
5.
• На 7-9 неделе происходитперемещение
почек из каудальной части в область
выше бифуркации аорты и совершается
поворот почки, формируется мочевой
пузырь.
• На 9-11 неделе – начало образования
мочи.
• На 20-22 неделе –разграничение
коркового и мозгового слоя
• На 32-36 неделе окончание образования
нефронов (1 млн в каждой почке)
6.
7.
Функционирование почек уплода
• Кровоток и скорость клубочковой
фильтрации в почках плода низкие.
• Почки плода способны разводить и
подкислять мочу, абсорбировать
фосфаты и транспортировать
органические вещества.
• Однако основным выделительным
органом внутриутробно является
плацента.
8.
• У новорожденного ребенкаморфологическое и
функциональное дозревание почек
еще не закончено. Почки у детей
раннего возраста относительно
больше, чем у взрослых (1/100 массы
тела, у взрослых - 1/200),
располагаются на уровне ThXI-XII –
LII-III (до 2 лет), строение их в
первые годы дольчатое, а жировая
капсула выражена слабо, в связи с
этим почки более подвижные и к 2летнего возраста пальпируются,
особенно права. Соотношение
между мозговым и корковым
веществами 1:4(у взрослого 1:2 )
9.
• Корковый слой почек развит недостаточно,пирамиды мозгового вещества потому доходят
почти до капсулы. Число нефронов у детей
раннего возраста такое же, как у взрослых (по
1 млн. в каждой почке), но они меньшие по
величине, степень развития их неодинаковая:
лучше развитые юкстамедулярные, хуже кортикальные и изокортикальные.
10.
ПочкиОтносительно большие размеры, соотношение
толщины к длине в новорожденного 1:2 (у
взрослого 1:3).
Дольчатое строения (исчезает до 2-го года
жизни).
Относительно низкое расположение
Тонкая фиброзная капсула, отсутствие жировой
капсулы у новорожденных детей.
Недостаточность фиксации почек, которая
предопределяет большую физиологичную
подвижность почек как у новорожденных (1,5-2
см), так и у детей до 7 лет жизнь ( 1-1,5 см) и в
подростковом возрасте
коркового вещества почек ( в новорожденных
толщина коркового слоя составляет 1/4 от
мозгового, у детей до 7 лет и старших – 1/2).
интенсивный рост ребенка в длину.
Это становится предпосылкой к развитию
воспалительных заболеваний.
Недостаточное развитие
11.
12.
Почечные лоханки (pelvis renalis)• Относительно большие размеры у новорожденных и в
грудном возрасте.
Слабое развитие стенок, гипотония до 7 лет.
• Разнообразные формы: ампулярна, ветвистая,
мешковидная.
• Преобладание внутрипочечного расположения .
• Все перечисленные особенности в сравнении со
структурой почечных лоханок у взрослых в известной
мере способствуют застою мочи и развитию
воспалительного процесса.
13.
Мочеточники• Относительно более широкие и более длинные у
детей до 7 лет.
• ·
Наличие перегибов, извилистости в местах
пересечения с сосудами и при переходе на
стенку мочевого пузыря до 3-х годов
• Слабое развитие мышечного слоя до 3-х годов.
• Отсутствие эластичного слоя до 3-х лет.
Складчатость слизистой оболочки до конца
первого года жизни.
• Короткий внутрипузырный сегмент
• Все перечисленные особенности
предопределяют к легкому возникновению
рефлюксов (закидывание содержимого
мочевого пузыря в мочеточники и дальше, в
полость лоханок
)
14.
Мочевой пузырьВысшее расположение ( у детей до трех лет заходит в
надлобковый участок, доступный для пальпации) .
Слабое развитие мозгового слоя и эластичных
волокон до 6 лет (лучшее развитие продольного слоя,
более слабое, – циркулярного).
Зияние устьев мочеточников, что предопределенно
слабым развитием мускульных волокон в участке
устьев (предпосылка для возникновения рефлюксов).
нежность и хорошее кровоснабжение слизистой
оболочки, которая предопределяет частое развитие
воспалительного процесса пузыря.
Мочеиспускательный канал. У мальчиков его длина
составляет 5—6 см, у взрослых мужчин — 14—18 см.
15.
• Мочеиспускание является рефлекторнымактом, который осуществляется
врожденными спинальными рефлексами.
Формирование условного рефлекса и
навыков нужно начинать с 5-6-месячного
возраста, а до года ребенок уже должен
проситься на горшок. Однако у детей с 3летнего возраста можно наблюдать
непроизвольное мочеиспускание во время
сна, увлекательных игр, волнений. Число
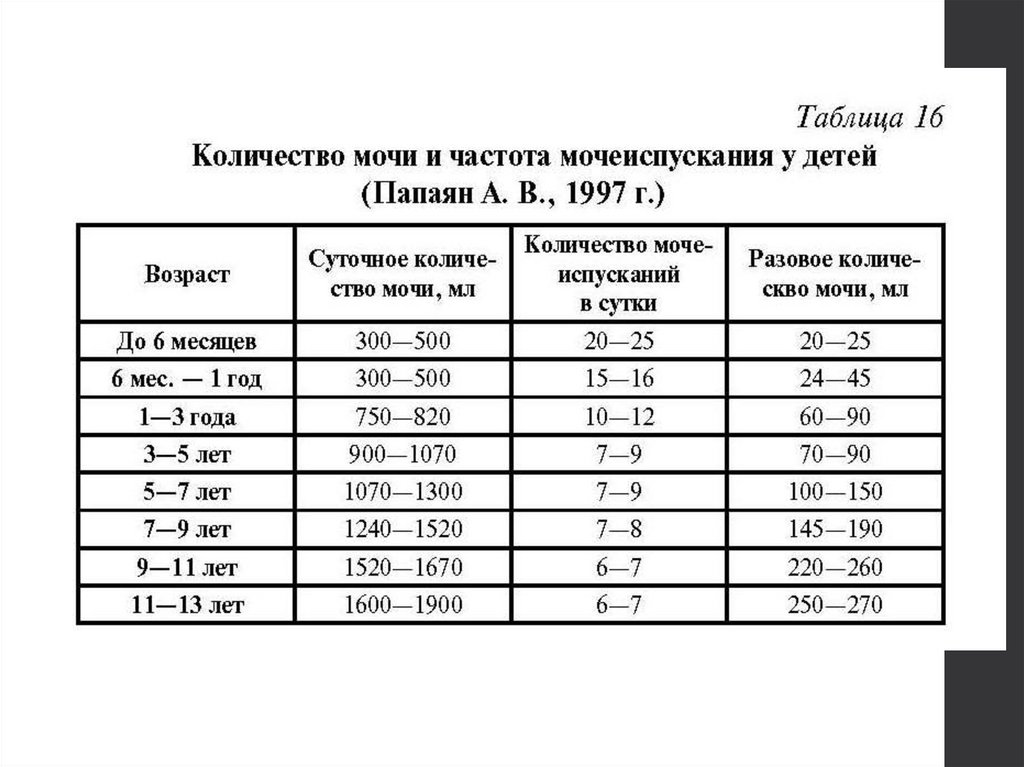
мочеиспусканий у детей в период
новорожденности - 20-25, у грудных детей не меньшего 15 в сутки. Количество мочи в
сутки у детей с возрастом увеличивается. У
детей старше года его можно рассчитать по
формуле: 600+ 100(х-1), где х - число лет, 600 суточный диурез однолетнего ребенка.
16.
ВозрастЕмкость мочевого пузыря, мл
Новорожденный
30
1 год
35-50
1-3 годы
50-90
3-5 лет
100-150
5-9 лет
200
9-12 лет
200-300
12-15 лет
300-400
17.
функциональные особенности органов мочеотделенияКлубочковая фильтрация значительно ниже у детей грудного возраста.
Несовершенство канальцевой реабсорбции до трех лет.
Несовершенство водовыделительной функции до трех лет.
Недостаточная способность к осмотическому концентрированию моче до
7 лет.
Физиологичная олиго- или анурия в первые 1-3 дня жизни.
Мочекислый инфаркт почек у новорожденного.
Физиологичная протеинурия, глюкозурия у новорожденных.
Постепенный рост суточного диуреза от рождения до 10-12 лет.
Большая частота опорожнения мочевого пузыря у детей после 3-5 дня
жизни (20-25 раз) до 1-го года.
18.
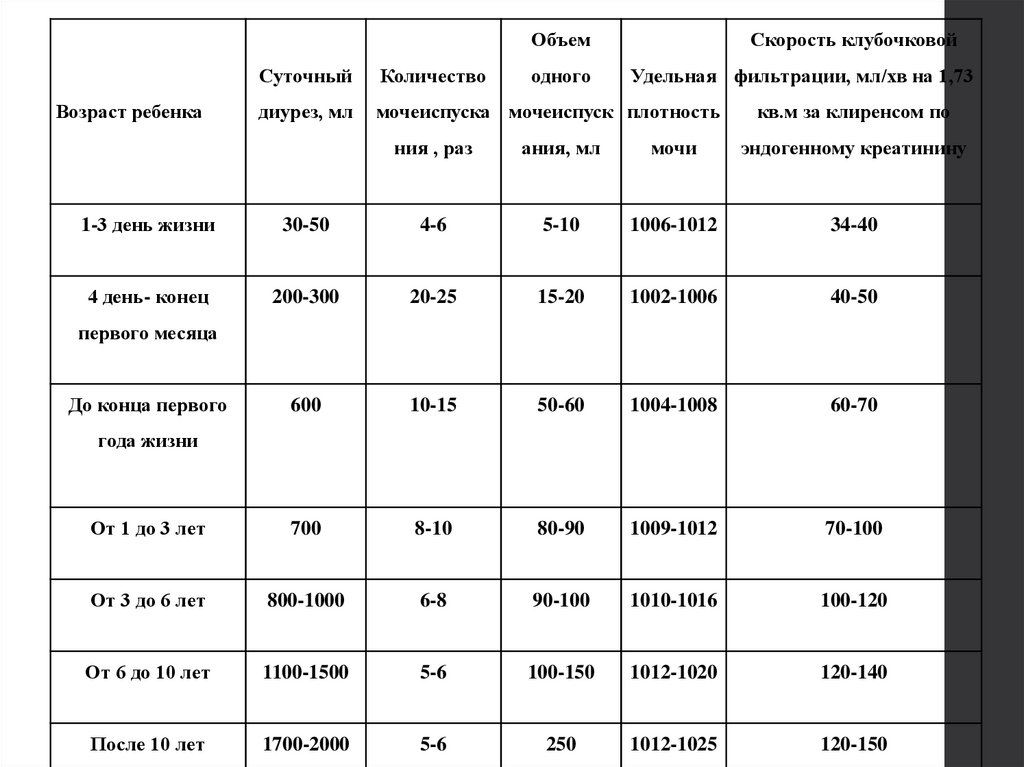
ОбъемВозраст ребенка
одного
Скорость клубочковой
Суточный
Количество
Удельная фильтрации, мл/хв на 1,73
диурез, мл
мочеиспуска мочеиспуск плотность
кв.м за клиренсом по
ния , раз
ания, мл
мочи
эндогенному креатинину
1-3 день жизни
30-50
4-6
5-10
1006-1012
34-40
4 день- конец
200-300
20-25
15-20
1002-1006
40-50
600
10-15
50-60
1004-1008
60-70
От 1 до 3 лет
700
8-10
80-90
1009-1012
70-100
От 3 до 6 лет
800-1000
6-8
90-100
1010-1016
100-120
От 6 до 10 лет
1100-1500
5-6
100-150
1012-1020
120-140
После 10 лет
1700-2000
5-6
250
1012-1025
120-150
первого месяца
До конца первого
года жизни
19.
20.
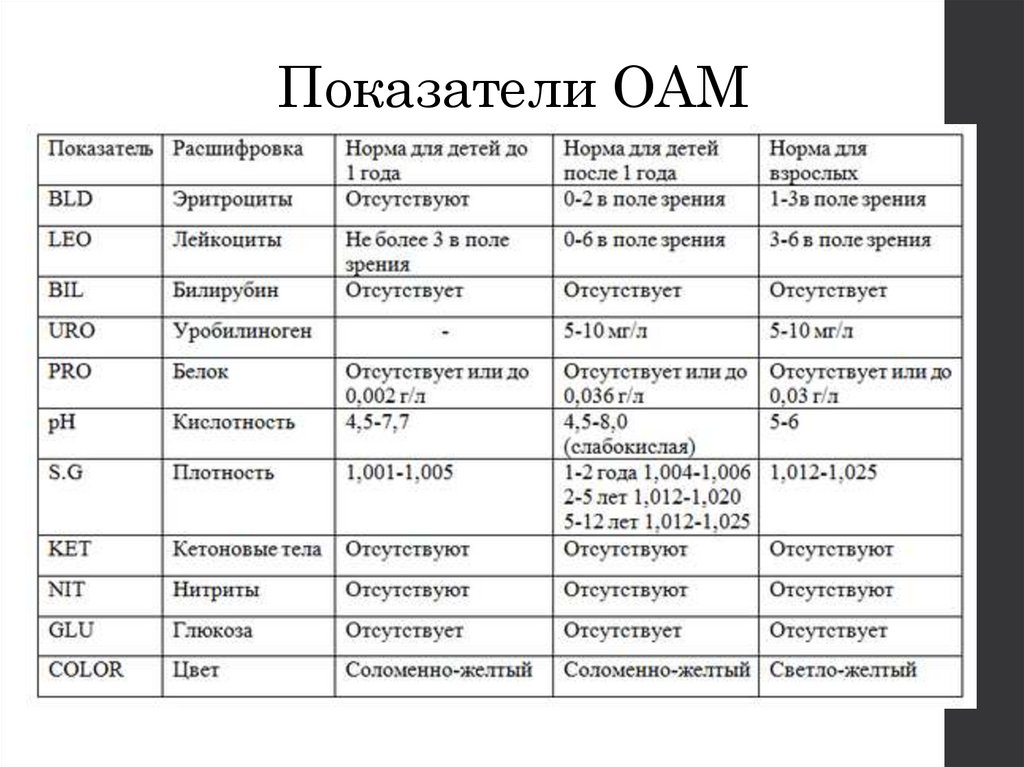
Показатели ОАМ21.
Диагностика,особенности течения и лечение
поражения почек у
новорожденных детей
22.
В среднем29:1000
Частота заболеваний детского населения колеблется
От 5,4
до 34,2
Максимальная до 74,
Причины:
• Ухудшение экологического фона
• Токсико-аллергическое воздействие лекарственных
препаратов
• Врожденные и наследственно обусловленные формы
23.
• Морфологическая незрелость почечной ткани• Недифференцированность нефронов в
функциональном отношении
• Дисфункция иммуногенеза, дисбактериоз
У новорожденных детей часто
встречаются латентные формы
нефропатий.
24.
Основные патогенетические механизмы развития заболеваний почек у детей:Гипоксия и Массивная инфекция
Повреждающее воздействие на ОМС оказывают:
Синдром ДВС
Гипербилирубинемия
Метаболический ацидоз
Шок
Токсическое влияние лекарственных препаратов
Отягощенный акушерский анамнез
25.
• Изучение семейного анамнеза• Учет особенностей течения беременности послеродового периода
• Комплексное объективное обследование
• Лабораторно – биохимический контроль
26.
Ранней диагностикеспособствуют:
1.
Тщательный сбор анамнеза
(нефропатия у родственников, отягощенное
течение беременности и родов
2.
Проведение антенатальной эхографии
(с 20 недели гестации);
3.
Осмотр новорожденного (отечность или пастозность тканей, увеличение размеров живота
с наличием синдрома «пальпирующейся опухоли» (пальпируемые почки), задержка
мочеиспускания, дизурические явления);
4.
Результаты клинических и биохимических анализов крови и мочи
5.
УЗИ почек (положение и размер почек, структура паренхимы, ширина чашечно – лоханного
комплекса, эхонеготивные дорожки)
6.
Дополнительное нефрологическое обследование
27.
нефрологическоеобследование
Включает:
Цистографию
Внутривенную урографию
Радиоизотопное исследование
Допплерографию
Исследование ферментоурии уровня Б-2 –
МГ в крови и моче
28.
Показанияк обязательному
проведению УЗИ в
отделении 1 этапа
1.
Отягощённая наследственность (почечная
патология)
2.
Отечный синдром любого генеза
3.
Пальпируемое образование в брюшной
полости
4.
Мочевой синдром
5.
Азотемия
6.
Стигмы дизэмбриогенеза (более 6)
29.
Исследованиеферментурии и уровня бета - 2 микроглобулина
в крови и моче у новорожденных детей
ЩФ (щелочная фосфатаза) практически полностью находится
в корковом слое и прочно фиксируется на матриксе мембран
«щетинистой» каемки нефротелия.
Активность ЩФ в моче возрастает при повреждении проксимальных
извитых канальцев почек.
Y- ГТ (Y –глутамилтрансфераза) обнаруживается преимущественно
в клетках проксимальных извитых канальцев и в нисходящей
части петли Генле.
Увеличение активности Y –ГТ в моче возможно на ранних
повреждения почек.
стадиях
30.
АС – А (арилсульфатаза – А) относится к лизосомальным гидролазам,её основным
Сульфатазная активность мочи может быть использована для
глубины повреждений почечной ткани.
оценки
источником являются дистальные канальца.
В – ГЛ (В – глюкуронидаза)является лизосмальным ферментом,
преимущественно отражает функцию дистальных канальцев.
ЛДГ (лактатдегидрогеназа) находится в цитоплазме клеток.
В корковом веществе почек преобладают изоферменты
ЛДГ1 и ЛДГ2 . В мозговом слое и сосочках- ЛДГ4 и ЛДГ5
Повышение активности только цитоплазматических
обратимое повреждение
клеток
ХЭ
(холиэнстераза) – единственный фермент,
отражающий поражение клубочкового
аппарата
ферментов указывает на легкое и
31.
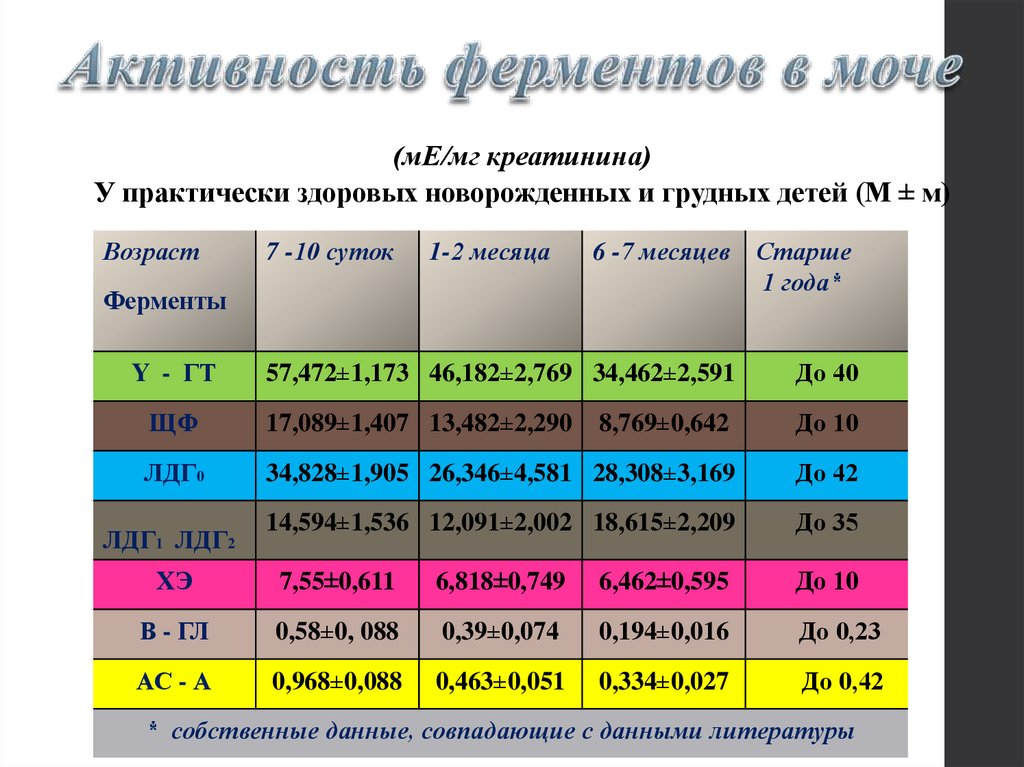
(мЕ/мг креатинина)У практически здоровых новорожденных и грудных детей (М ± м)
Возраст
7 -10 суток
1-2 месяца
Ферменты
6 -7 месяцев Старше
1 года*
Y - ГТ
57,472±1,173 46,182±2,769 34,462±2,591
До 40
ЩФ
17,089±1,407 13,482±2,290
8,769±0,642
До 10
ЛДГ0
34,828±1,905 26,346±4,581 28,308±3,169
До 42
ЛДГ1 ЛДГ2
14,594±1,536 12,091±2,002 18,615±2,209
До 35
ХЭ
7,55±0,611
6,818±0,749
6,462±0,595
До 10
В - ГЛ
0,58±0, 088
0,39±0,074
0,194±0,016
До 0,23
АС - А
0,968±0,088
0,463±0,051
0,334±0,027
До 0,42
* собственные данные, совпадающие с данными литературы
32.
Значение Б-2-МГБ-2-МГ -низкомолекулярный белок
• Основной путь выведения и метаболизма – через почки
• Фильтруется через базальную мембрану гломерул
• Реабсорбируется клетками проксимальных канальцев (99,9%)
Повышение уровня Б-2-МГ в крови отражает либо увеличение его синтеза,
либо снижение скорости гломерулярной фильтрации (СКФ)
Повышение уровня Б-2-МГ в моче наблюдается только при тубулярных
дисфункциях
Оценка уровня Б-2-МГ в сыворотке в крови и моче у
новорожденных может быть использована:
в целях дифференциальной диагностики поражения почек;
уточнения преимущественного места поражения нефрона;
в качестве объективного критерия степени функциональных
нарушений
33.
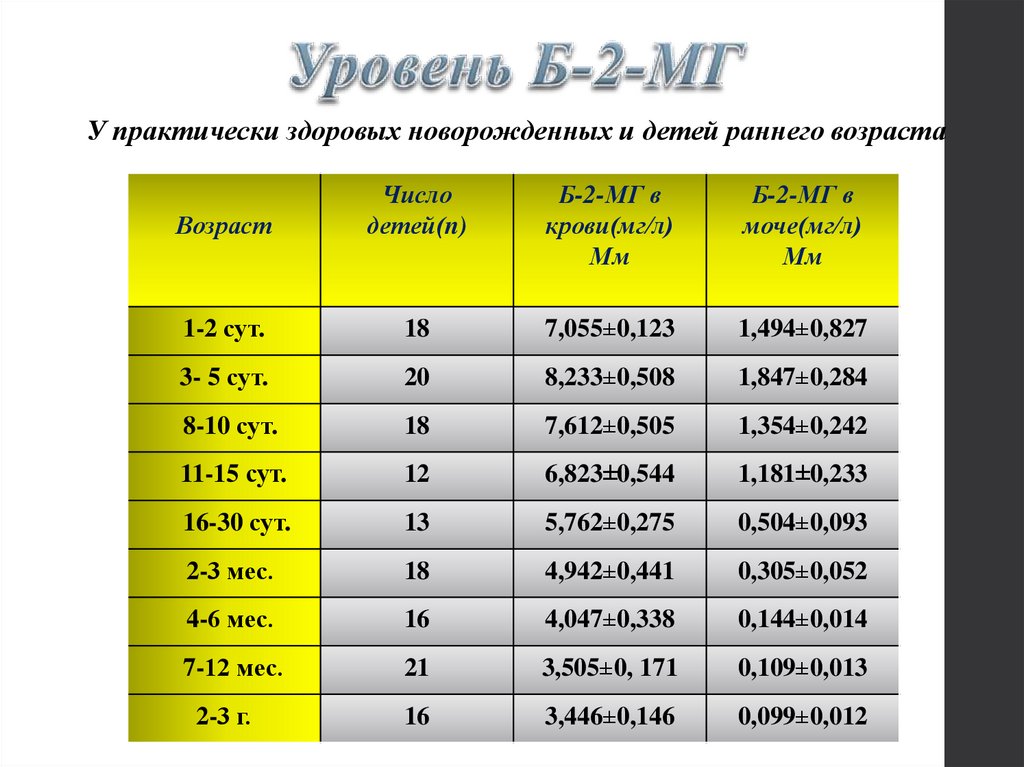
У практически здоровых новорожденных и детей раннего возрастаВозраст
Число
детей(n)
Б-2-МГ в
крови(мг/л)
Мм
Б-2-МГ в
моче(мг/л)
Мм
1-2 сут.
18
7,055±0,123
1,494±0,827
3- 5 сут.
20
8,233±0,508
1,847±0,284
8-10 сут.
18
7,612±0,505
1,354±0,242
11-15 сут.
12
6,823±0,544
1,181±0,233
16-30 сут.
13
5,762±0,275
0,504±0,093
2-3 мес.
18
4,942±0,441
0,305±0,052
4-6 мес.
16
4,047±0,338
0,144±0,014
7-12 мес.
21
3,505±0, 171
0,109±0,013
2-3 г.
16
3,446±0,146
0,099±0,012
34.
Разработана на основе метода клиновидной дегидратацииЛитос – система позволяет:
Выявлять процесс камнеобразования
Определять степень активности и устойчивости процесса
камнеобразования
Устанавливать состав камнеобразующих солей мочи
А
Б
В
Г
В норме, при добавления белка к моче, образуется краевая белковая зона.
В виде прозрачного периферического кольца дегидратированной капли.
Отсутствие краевой аморфной зоны указывает на наличие
камнеобразования в органах мочевой системы.
35.
• ИМСИнфекционно – воспалительные заболевания ОМС
• ГНП
Гипоксическая нефропатия
• ОПН
Острая почечная недостаточность
• ИН
Интерстициальный нефрит
• ДН
Дисметаболические нефропатии
36.
ИОМС :Пиелонефрит (ПН)
Инфекция мочевыводящих путей (ИМВП)
Цистит
Уретрит
Асимптотическая бактериурия
37.
ИОМСв неонатальном периоде редко течет
изолировано и клиническая картина у
новорожденных обычно обусловлена
сопутствующей патологией.
Неспецифические признаки:
симптомы интоксикации, субфебрилитет,
кишечника,
слабое сосание , анорексия, дисфункция
недостаточная прибавка массы.
38.
Пиелонефрит –инфекционно- воспалительноезаболевание почек с преимущественным
поражением чашечно-лоханочной системы,
канальцев и интерстиция.
Клиническая картина у новорожденных:
59% - малосимптомное или бессимптомное
41% - субфебрильная температура,
нарастание симптомов интоксикации
усиление неврологической симптоматики,
появление пастозности тканей,
дисфункция кишечника с увеличением
патологических примесей в стуле.
39.
Лабораторные анализы:Общий анализ мочи
1.
Умеренная протеинурия от следовой до 0, 06 г/л-1,0
Лейкоцитурия от 15 -20 в поле зрения до сплошь все поля зрения
Бактериурия
Нейтральная или щелочная реакция мочи
Наличие солей
2.
Посев мочи
Кишечная палочка (часто)
Клебсиелла( реже)
Синегнойная палочка
Протей
3.
Общий анализ крови
Лейкоцитоз
Ускорение СОЭ
Дополнительные анализы:
1.
2.
Биохимическое исследование мочи
Биохимический анализ крови.
40.
41.
Главным в пантогенезе – состояние микроорганизмаМикотические поражения развиваются чаще:
у новорожденных, перенесших реанимационные мероприятия
+
длительное лечение антибиотиками
Развитию кандидозной инфекции мочевыводящих путей
новорожденных предшествует:
Назначения:
Дифлюкан
Грибковое поражение слизистых и кожи
Обнаружение в анализах мочи мицелия
грибков
противогрибковые средства
(8 -12 мг /кг, 4 -6 недель перорально или парентерально),
Амфоглюкамин
(10 тыс. ЕД 2 раза в сутки перорально)
Амфотерицин
(Иногда для промывания мочевого пузыря.
Предотвращение обструктивной ОПН)
у
дрожжевых
42.
ГНП у новорожденных –заболевание почек не воспалительногохарактера, являющееся следствием острой интранатальной
гипоксии и метаболических нарушений. Поражение почек
преимущественно тубулярного отдела
Клиническая картина у новорожденных:
32% с нефропатиями
Умеренный отечный синдром
Уменьшение почек
Урежение мочеиспусканий
Мочевой синдром
К
43.
Лабораторные анализы:1.
Общий анализ мочи
Умеренная протеинурия от следовой до 0, 09 г/л
Микрогематурии от 3 до 10 в поле зрения
Уратурии
2.
Общий и биохимический анализ крови
3.
УЗИ почек
Без выраженных изменений
Малые размеры почек
Гипоэхогенность пирамидок
Энзимурия незначительная
в 1,5 – 2 раза увеличение в моче ферментов
повреждение
тубулярного аппарата почек (Y –ГТ, ЩФ, В –ГЛ)
Уровень Б-2-БГ в крови и моче – находятся на верхней границе
нормы.
44.
Витамины и антиоксиданты :• В6—5 мг в сутки, один раз в день утром до 9 часов ,перорально.
Продолжительность 1 месяц.
В течение года возможно проведение 3-4 курсов.
С 6 – месячного возраста доза витамина В6 составляет 5-10
мг/сутки
• Е
- 1 мг/кг в сутки, один раз в дневное время, перорально.
Продолжительность 1-3 месяца
• Рибоксин – 0,1 г в сутки (1/2 таблетки) в 2 приема, перорально,
перед едой. Продолжительность 3-4 недели
45.
Антисклеротическая терапия:• В15
-
15 мг, один раз в дневное время,
Продолжительность 3-6 месяцев.
С 6 – месячного возраста доза витамина В15
Составляет 25 мг/сутки
• Цитохром С- 0, 25 % раствор по 2 мл один раз в сутки,
внутримышечно или внутривенно.
Длительность курса 10 дней
• АТФ -–
0,5 мл и ККБ -25 мг внутримышечно, 1 раз в день утром,
чередуя данные два препарата, №10 каждого
46.
ОПН – самое тяжелое проявление поражения почек уноворожденных. Развитие которой связано с
генерализованной инфекцией, гипоксией ,вторичными
патогенетическими механизмами.
ОПН – в среднем , у 16% детей перинатального периода с
нефропатиями
Все новорожденные, находившиеся на ИВЛ,
угрожаемы по развитию ОПН
47.
Факторы развития риска ОПН:(у детей неонатального периода)
Гипоксия плода и новорожденного
Генерализованная инфекция
Гиповолемия
Тромбоз почечных сосудов
Ишемия
Дополнительные факторы развития
некроза почечной ткани
• Полипрагмазия
• Использование нефротоксичных медикаментов
• Перегрузка белковыми препаратами
48.
Преренальная недостаточность- у 70% детейФакторы развития:
дегидротация,
перинатальная гипоксия,
септический шок,
некротический энтероколит,
потеря крови,
респираторный дистресс- синдром.
Обструктивная почечная недостаточность
Факторы развития:
нарушение оттока мочи, вследствие порока
развития дистальных отделов мочевой
системы, блокады мочевых путей
или мицелием грибка.
нейрогенный мочевой пузырь.
кристаллами солей
49.
Пороки развития ОПН :инфантильный поликистоз почек,
ренальная дисплазия,
почечная агенезия.
Причины ОПН:
вирусная инфекция
(цитомегаловирус),
ДВС – синдром,
тромбоз почечных вен,
тромбоз почечной артерии
нефротоксичные препараты
контрастные вещества
50.
Дифференцировать преренальную и ренальную ОПНпомогают различные индексы
Индекс почечной недостаточности
(ИПН)
ИПН= UNa / Ucr : Pcr
Una –концентрация натрия в моче
Ucr – концентрация креатинина в моче
Pcr - концентрация креатинина в плазме
ИПН < 3 (олигурия)
- преренальная ОПН
ИПН = 3 (олигурия)
ИПН >3 (олигурия)
- ренальная ОПН
У новорожденных из группы риска по развитию ОПН важно:
ежедневный уровень креатинина
мониторировать
Неолигурическая ОПН – если
Уровень креатинина =0,02 ммоль/л и более в день
Уровень сывороточного креатинина более 0, 11 ммоль/л
Выведение мочи более 1 мг/кг/час
51.
Дополнительные критерии диагностики:Определение инзимурии
Уровня Б-2-МГ
Значительная ферментируя и повышение уровня Б-2-МГ
в сыворотке крови и моче у новорожденных с ОПН
Указывают на повреждение как гломерул, так и канальцев:
ХЭ –повышена в 7,6 раз(клубочек)
ЛДГ – в 29,4 раза
ЩФ – в 10 раз (проксимальные канальцы)
Лизосомальные ферменты увеличены
в 6,5 раз (дистальные канальцы)
Б-2МГ (в крови) превышен почти в 3 раза
Б-2-МГ (в моче) в 9, 4 раза
52.
Необходимо:• Введение катетера
• Диагностика рефлюкса
• Сбор мочи
При отсутствии внутрипочечной обструкции и врожденного порока
сердца как причина олигурии должна быть заподозрена
преренальная ОПН и начато введение жидкости
Изотоническое вещество (до 20 мл/кг массы )
При продолжении олигурии - Фуросимид 2 мг/кг
Если диурез менее 1 мг/кг/час и азотемия сохраняется 24 часа,
Следует ОГРАНИЧИТЬ введение жидкости.
При Ренальной ОПН – Перитонеальный диализ
Почечная недостаточность, требующая диализа
в период новорожденности 0,2 : 1000
53.
Интерстициальный нефрит (ИН) – абактериальноенеспецифическое воспаление межуточной ткани с поражением
канальцев, кровеносных и лимфатических сосудов почечной стромы.
Факторы развития риска ИН:
Отягощенный семейный и акушерский анамнез
Вовлечение в патологический процесс :
ЦНС, дыхательной системы, почек
Реакция почек на гипоксическое и токсическое
воздействие
Метаболические нарушения
Лекарственные, белковые,
вирусные повреждения
54.
Клиническая картина :Отечный синдром
Повышение мочевины и креатинина в крови
(на фоне полиурии или адекватного диуреза)
Анемия
Эозинофилия
Смешанный мочевой синдром
(умеренная протеинурия до 1г/л
Микроэритроцитурия
Абактериальная лейкоцитурия
Гипостенурия
Гиперкальциемия
Гиперфосфатемия
Гиперхолетеринемия
Гипокалиемия
Б-2-МГ в крови увеличен незначительно
Б-2-МГ в моче увеличен в4,7 раза
УЗИ –диффузное повышение эхогенности паренхимы почек и сосочков
55.
Клинические проявления у новорожденных не имеютспецифических симптомов.
У недоношенных и незрелых детей могут быть признаки
Почечной недостаточности острого периода (ПНОП)
ЛЕЧЕНИЕ:
Мембраностабилизирующая терапия
Антиоксиданты
Антиагреганты
Антисклеротические препараты
56.
Факторы развития ДН у новорожденных:• Отягощенная наследственность (МКБ, ЖКБ)
• Незначительные отклонения функционального состояния почек:
транзиторный мочевой синдром
умеренная канальцевая ферментурия
нарушение АКОСМ
незначительное повышение эхогенности коркового слоя почек(УЗИ)
• Метаболические нарушения
Метаболические нефропатии у новорожденных протекают с
оксалатнокальциевой кристаллурией,
реже – уратной и фосфатно - кальциевой
57.
Для уточнения диагноза ДН:Сочетание мочевого синдрома в виде следовой
протеинурии
Микрогематурии (в среднем 3-5 в поле зрения)
Лейкоцитурии (обычно до 30 в поле зрения)
Биохимический анализ мочи (в виде кальциурии, оксалурии,
фосфатурии, уратурии, снижения антикристаллообразующей
способности мочи к оксалатам или фосфатам
Положительный тест на калицифилаксию
Эхографическое исследование почек(выявление микролитов)
Исследование мочи по Литос - системе
58.
ЛЕЧЕНИЕ ДН:Мембраностабилизаторы и антиоксиданты:
• В6—5 мг в сутки, один раз в день утром до 9 часов
,перорально.
Продолжительность 1 месяц.
В течение года возможно проведение 3-4 курсов.
С 6 – месячного возраста доза витамина В6
составляет 5-10 мг/сутки
• Е
- 1 мг/кг в сутки, один раз в дневное время,
перорально.
Продолжительность 1-3 месяца
• Ксидифон – раствор по 1 чайной ложке 3 раза в день,за
20 минут
год.
до еды. Курсами по 3-4 недели, 3- 4 раза в
59.
Для уточнения диагноза ИП:УЗИ почек (эхо- позитивные сигналы неправильной формы
в проекции пирамидок)
Радиоизотопное исследование почек(нарушение
функции и снижение объема паренхимы
Клиническая картина :
Отечный синдром
Урежение мочеиспусканий
Увеличение почек и развитие ОПН
Мочевой синдром характеризуется протеинурией и гематурией
Биохимический анализ крови(повышение мочевины, липидных
комплексов), ЩФ
В моче: Б-2-МГ (увеличение в 4 раза)
ферментов(лизосомальные в 3 раза)
Y-ГТ, ЩФ и ЛДГ – в 2 раза
ХЭ – в 1,6
Воспаление носит асептический характер
60.
ТЕРАПИЯ ИП:Антисклеротические препараты
Мембраностабилизаторы
Антисклеротическая терапия
• Солкосерил- 1 мл внутримышечно, 1 раз в сутки, в течение
10дней
• Цитохром С- 0, 25 % раствор по 2 мл один раз в сутки,
внутримышечно или внутривенно.
Длительность курса 10 дней
• В15
-
15 мг, один раз в дневное время,
Продолжительность 3-6 месяцев.
С 6 – месячного возраста доза витамина В15
Составляет 25 мг/сутки
61.
Мембраностабилизаторы• В6—5 мг в сутки, один раз в день утром до 9 часов ,перорально.
Продолжительность 1 месяц.
В течение года возможно проведение 3-4 курсов.
С 6 – месячного возраста доза витамина В6 составляет 5-10 мг/сутки
• Е
- 1 мг/кг в сутки, один раз в дневное время, перорально.
Продолжительность 1-3 месяца
Антиагреганты и Антикоагулянты
• Курантил – 6 мг, ¼ таблетки ,2-3 раза в день, перорально за 1 час
до кормления, в течение 2-4 недель.
• Гепарин -
50ед/кг в сутки внутривенно или покожно 3-4 раза в сутки,
• Эуфелин-
2-4 мг/кг в сутки в 2- 3 приема, в течение 3-4 недель
продолжительность 10- 14 дней.
• Никотиномид-
1-5 г 1 раз в сутки, в течение 30 45 дней.
62.
Врожденные пороки встречаются у 6%патологоанатомических исследований детей до 1 года
Нефропатии в неонатальном периоде:
• Врожденный нефротический синдром финского или
французского типов
• Аутосомно –рецессивный вариант поликистозной
болезни
• Тубулопатии (связанные с внутриутробным
инфицированием)
63.
Методы диагностики заболеваний:Эхография
Антенатальная диагностика (возможэна с 20
недели гистации)
УЗИ
Медико – генетическое консультирование,
дородовая диагностика позволяют
на 50 -70% снизить рождение детей
с тяжелыми врожденными и наследственными
болезнями, а при некоторых формах провести
успешноепрофилоктическое лечение.
64.
Выздоровление наблюдается лишь в 14% случаевУ 76, 5 % детей с инфекциям ОМС в катамнезе
на фоне
лечебных и ребилитационных
мероприятий обострение пиелонефрита не
наблюдалось.
















































 Медицина
Медицина