Похожие презентации:
Возбудители аэрогенных инфекций. Дифтерия, коклюш, туберкулез
1. Федеральное государственное бюджетное образовательное учреждение высшего образования «Ульяновский государственный университет»
Возбудители аэрогенных инфекций:дифтерии, коклюша, туберкулеза
Лектор:
доктор медицинских наук, профессор
Н.И.Потатуркина-Нестерова
2. План лекции
1.Таксономия и биологические свойства дифтерийных бактерий.
2.
Эпидемиология и патогенез дифтерии.
3.
Микробиологическая диагностика, лечение и специфическая
профилактика дифтерии.
4.
Таксономия и биологические свойства возбудителя коклюша.
5.
Эпидемиология и патогенез коклюша.
6.
Микробиологическая диагностика, лечение и специфическая
профилактика коклюша.
7.
Таксономия и биологические свойства возбудителей
туберкулеза.
8.
Эпидемиология и патогенез туберкулеза.
9.
Микробиологическая диагностика, лечение и специфическая
профилактика туберкулеза.
3. Возбудитель дифтерии Открыт в 1883-1884 гг. Клебсом и Леффлером
Род CorynebacteriumВид C. diphtheriae
Биовары:
gravis
mitis
intermedius
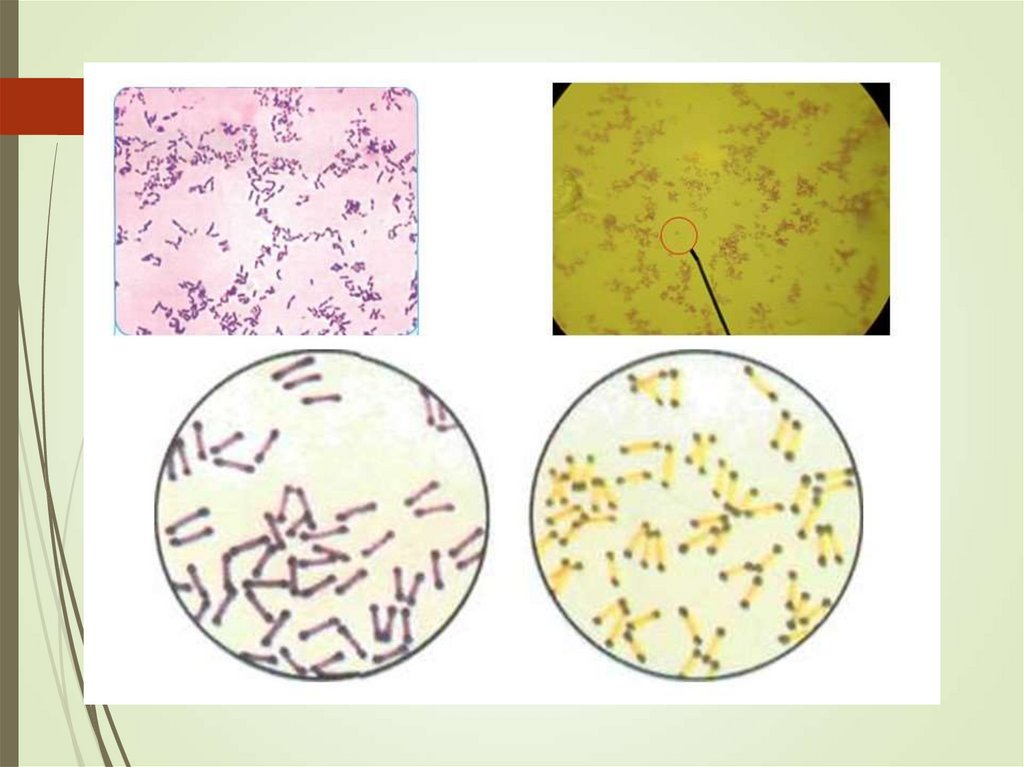
4. Препарат (окр. по Граму)
5. Биологические свойства
Морфология. Тонкие изогнутые палочки сзакругленными концами, напоминают булаву. Спор, капсул
нет. Есть фимбрии, микрокапсула
Имеются волютиновые зерна. Располагаются в виде
«растопыренных пальцев» или буквы V.
Тинкториальные свойства. Гр+, валютиновые
зерна – окр. по Нейссеру
Требовательны к питательным средам: сывороточные
среды (ср. Леффлера, Ру) – желтовато-кремовые колонии в
виде шагреневой кожи;
Селективные дифференциально-диагностические среды кровяные теллуритовые среды (КТА, Клауберг II). На
теллуритовых средах различают колонии биоваров gravis,
mitis и intermedius
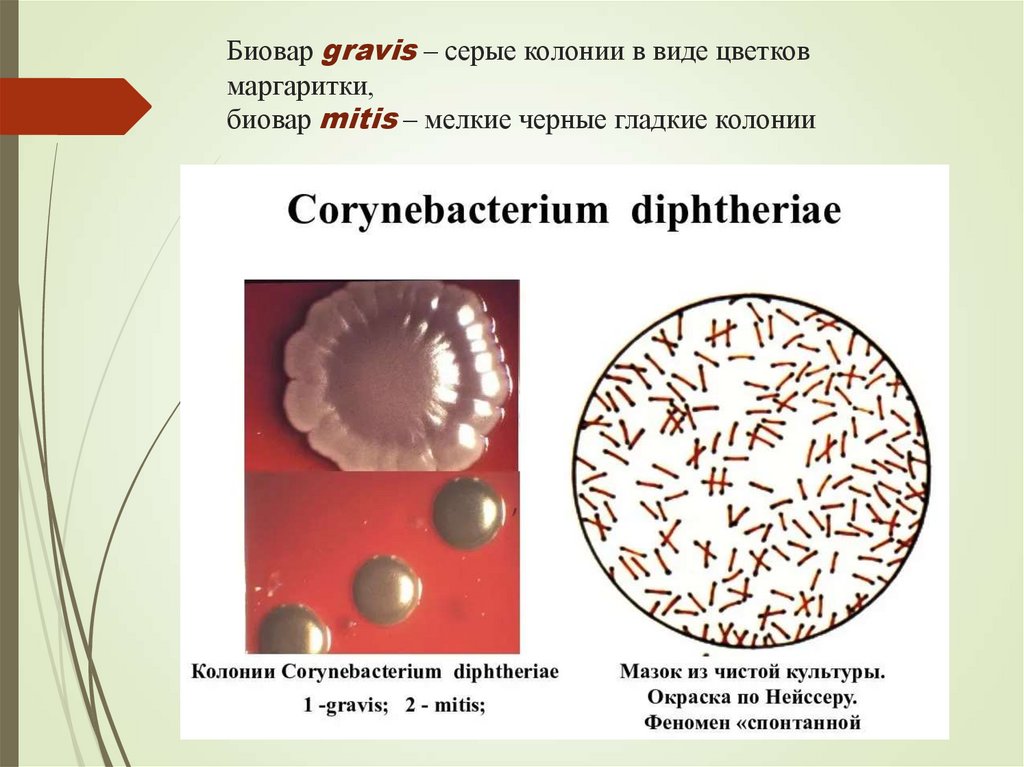
6. Биовар gravis – серые колонии в виде цветков маргаритки, биовар mitis – мелкие черные гладкие колонии
7.
8. Биохимические свойства
Факультативные анаэробыГидролизуют Г , не расщепляют С
Отрицательная проба Закса
Положительная проба Пизу:
расщепляют цистин до сероводорода, который
взаимодействуя с уксуснокислым свинцом, вызывает
почернение столбика сывороточного агара в
результате образования сернистого свинца.
9.
10. Отрицательная проба Закса
Уреазу не продуцируют,поэтому цвет бульона
с мочевиной и
феноловым красным
не изменяется
11. Антигены
О-а/г, термостабиленПо К-а/г выделяют 40 сероваров mitis, 14 сероваров
gravis, 4 серовара intеrmedius.
Факторы патогенности
Поверхностные структуры, отвечающие за адгезию
Экзотоксин - термолабильный, высокотоксичный,
поражает сердечную мышцу, надпочечники и
периферическую нервную систему. Состоит из двух
фракций: фракция А - токсическая функция, фракция В
- прикрепление токсина к чувствительным клеткам
Ферменты агрессии: нейраминидаза,
гиалуронидаза, гемолизин, дермонекротоксин.
12. Эпидемиология
Антропонозное заболеваниеИсточник: больные и носители токсигенных штаммов
Механизм передачи возбудителя – аэрозольный (при
разговоре, чихании, кашле)
Путь передачи – воздушно-капельный, возможен
контактно-бытовой путь: через посуду, полотенце,
игрушки и т. д. Вероятно также заражение через
инфицированные молочные продукты.
Возбудитель дифтерии устойчив во внешней среде, в
высушенном состоянии он сохраняется до 1 месяца.
Инкубационный период – 2-10 дней.
Токсинемическое заболевание.
13. Патогенез
Входные ворота инфекции: слизистые оболочкиносоглотки, реже – глаз, половых органов (у женщин),
кожных покровов, ран. Поэтому чаще встречается
дифтерия зева, реже формы с экстрафарингеальной
локализацией
Возбудитель локализуется на месте внедрения и
инициирует фибринозное воспаление. Возможно
блокирование воздухоносных путей и развитие
асфиксии. Процесс сопровождается регионарными
лимфоаденитами
Продуцирование экзотоксина, который и
обусловливает системные проявления – поражение
нервной системы, сердца, сосудов, почек, надпочечников
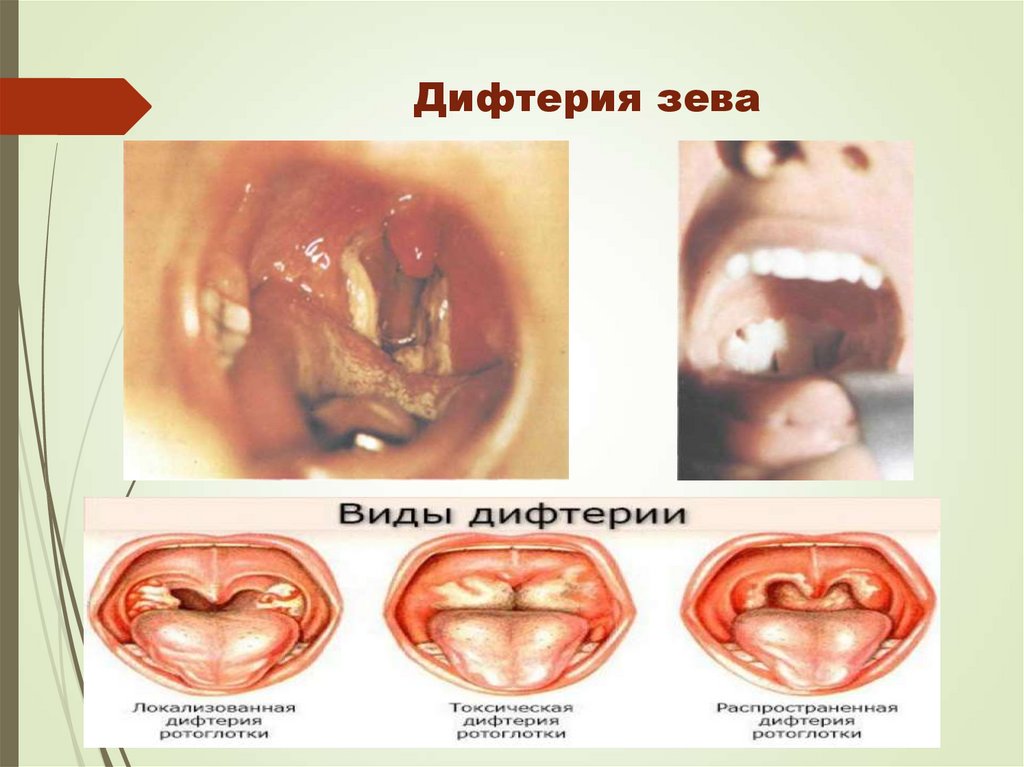
14. Клинические проявления
В зависимости от локализации поражения различаютследующие формы: дифтерию ротоглотки, реже - носа,
половых органов, глаз, кожи и др.
Начало заболевания – острое, высокая температура,
симптомы умеренной интоксикации (головная боль,
общая слабость, потеря аппетита, побледнение кожных
покровов, повышение частоты пульса), боль в горле
На миндалинах образуется фибринозный налет, который
снимаются тяжело, оставляя после снятия участки
кровоточащей слизистой
Наиболее часто и опасно дифтерия осложняется
инфекционно-токсическим шоком, токсическим
нефрозом, недостаточностью надпочечников,
миокардитом
15. Дифтерия зева
16. Методы диагностики
Бактериологический – материал со слизистых оболочек носа иротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные
среды необходимо осуществить не позднее 2-4 часов после
забора материала
Определение токсигенности выделенного штамма реакцией
преципитации в геле
Серологический – определение нарастания титра
антитоксических антител, имеет вспомогательное значение
(РПГА, РНГА, ИФА)
ПЦР для обнаружения гена токсигенности tox+ в ДНК
выделенной культуры C. diphtheriae
17. Диагностика
Исследуемыйматериал
Среда
обогащения
бактериоскопия
КТА
бактериоскопия
чувствительность
к антибиотикам
Биохим. св-ва
Сывороточная
среда
Проба на
токсигенность
фаготипирование
РА
Проба Пизу
18.
19. Проба Шика
Применяют для выявления противодифтерийного антитоксическогоиммунитета.
Для постановки в/к в области предплечья вводят 0,2 мл стандартного
дифтерийного токсина, содержащего 1/64 ДЛМ для морской свинки.
Результат учитывают через 72 - 96 ч.
При отсутствии а/т к токсину на месте введения образуются краснота
и инфильтрат (положительная реакция); при наличии антитоксических
а/т инфильтрат не образуется или он меньше 1 см (отрицательная
реакция).
Результаты пробы Шика используют
для оценки коллективного иммунитета
и проведения профилактических прививок.
В настоящее время с этой целью также
применяют РПГА с эритроцитарным
диагностикумом.
20. Специфическая профилактика и лечение
Противодифтерийная лошадиная сыворотка (антитоксин)Антибиотикотерапия: β-лактамы, тетрациклины, хинолоны
При необходимости: детоксикация, кардиотропные препараты,
интубация
Профилактика: АКДС, АДС, АДС-М. Курс вакцинации состоит из 3х прививок с интервалом 1,5 месяца (3 мес, 4,5 мес и 6 мес).
Ревакцинация в 18 месяцев, 7 и 14 лет. Каждые последующие 10 лет
проводят АДС-М анатоксином.
Проба Безредка
0,1 мл р-ра сыворотки в разведении
1:100 вводят в/к.
При отрицательной реакции 0,1 мл
вводят п/к в плечо.
Через 45-60 мин. вводят всю дозу,
нагретую до 36оС.
21. Возбудители коклюша и паракоклюша
Открыты в 1906 г. Ж. Борде и О.ЖангуРод: Bordetellа
Виды: В.pertussis, B. parapertussis
Коклюш и паракоклюш – это острые антропонозные
воздушно-капельные бактериальные инфекции,
характеризующиеся поражением верхних дыхательных
путей и приступами спастического кашля.
22. Биологические свойства
Мелкие кокковидные грамотрицательные палочки сзакругленными концами.
Неподвижны. Спор не образуют.
Имеют микрокапсулу и пили.
23. Bordetella pertussis
24. Культуральные свойства
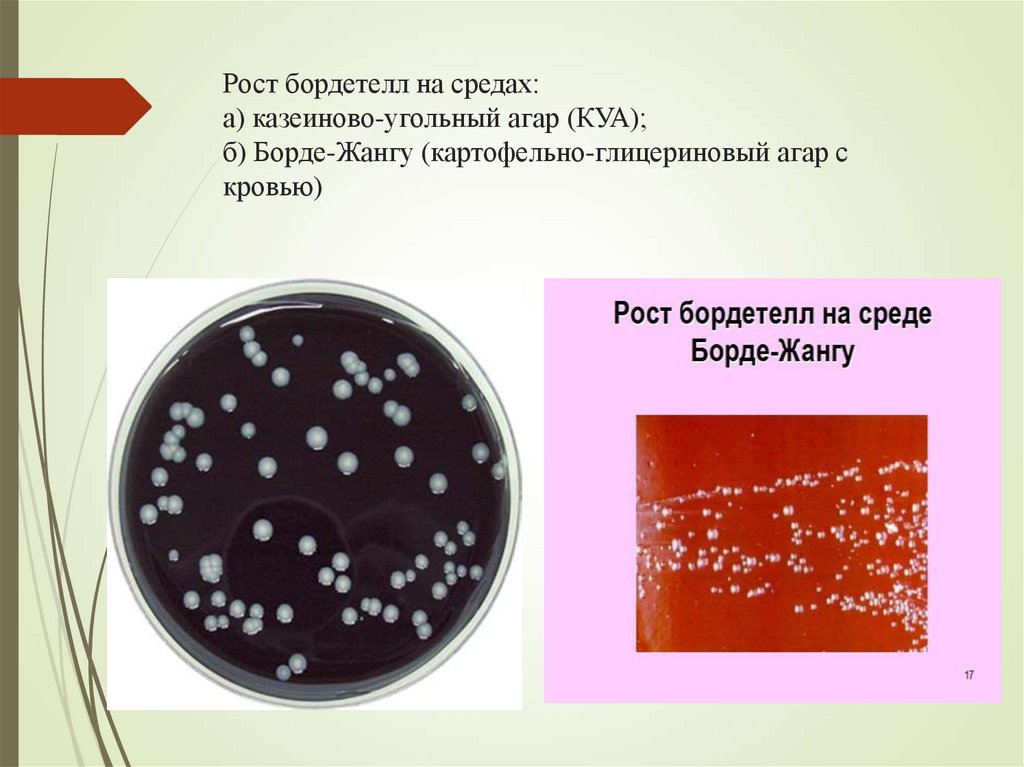
Строгие аэробы. Требовательны к условиям культивированияСреды: Борде-Жангу (картофельно-глицериновый агар +
кровь+пенициллин), казеиново-угольный агар (КУА).
Мелкие выпуклые колонии в виде капелек ртути или
жемчужинок в течение 3-5 сут. В жидких средах помутнение и
осадок.
Биохимическая активность низкая.
Не расщепляют белки и углеводы, не восстанавливают нитраты
Образуют каталазу
Антигены
Соматический термостабильный О- антиген, термолабильные
капсульные К-антигены
25. Рост бордетелл на средах: а) казеиново-угольный агар (КУА); б) Борде-Жангу (картофельно-глицериновый агар с кровью)
26. Факторы вирулентности
Факторы адгезии к мерцательномуэпителию верхних дыхательныхпутей (бронхов, трахеи): 1) филаментозный гемаггпютинин; 2)
фимбрии, капсульные агглютиногены, 3) белок пертактин.
Пертуссис-токсин: субъединица В способствует прикреплению,
субъединица А – к накоплению цАМФ. Повышает проницаемость
сосудов, стимулирует миграцию лимфоцитов, подавляет фагоцитоз и
др.
Дерматонекротоксин – вызывает местную воспалительную
реакцию эпителия.
Трахеальный цитотоксин – повреждает эпителиоциты
респираторного тракта
Эндотоксин (липополисахарид) – термоста-бильный.
Способствует повреждению эпителия.
Аденилатциклаза – подавляет фагоцитоз
Гиалуронидаза, плазмокоагулаза
27. Эпидемиология
Резервуаром и источником коклюшной инфекции являетсябольной человек.
Контагиозный период включает последние дни инкубации
и 5-6 дней после начала заболевания. Пик заразности
приходится на момент максимально выраженной клиники.
Механизм передачи - аэрозольный
Путь передачи возбудителя - воздушно-капельный.
Тропизмом к реснитчатому эпителию респираторного
тракта
Входные ворота - слизистые оболочки гортани, трахеи,
бронхов. Бордетеллы не проникают внутрь клетки
(неинвазивные микробы) и не поступают в кровь.
28. Патогенез
1 стадия. Адгезия при помощи всех имеющихсяфакторов прикрепления.
2 стадия. Местное повреждение под действием
токсинов. Может развиться некроз участков эпителия,
перибронхиальное воспаление и интерстициальная
пневмония.
3 стадия. Стадия системных повреждений.
Возбуждение рецепторного аппарата верхних
дыхательных путей. Возбуждение передается в область
кашлевого центра, где формируется стационарный очаг
возбуждения. Спастический кашель
29. Клинические проявления
Инкубационный период – около 2 недель.Катаральный период – легкий кашель, чихание,
незначительное повышение температуры.
Параксизмальный период – приступообразный
спастический кашель, гипоксия. Судорожный синдром,
рвота.
После перенесенного заболевания прочный иммунитет.
30. Микробиологическая диагностика
Исследуемый материал – слизистоеотделяемое с задней стенки глотки, берут стерильным
тампоном или методом «кашлевых пластинок».
Методы диагностики
Бактериологический.
Серологический (РСК, РПГА с парными сыворотками,
ИФА) – для подтверждения диагноза.
Ускоренный: РИФ, ИФА, ПЦР.
31. Бактериологический метод
1 этап. Посев материала на КУА или ср. Борде-Жангудля получения колоний.
2 этап. Материал из колоний микроскопи-руют и
пересевают на среду для получения чистой культуры.
3 этап. Микроскопия, РА на стекле с К-сывороткой.
Проба на уреазу.
32. Специфическая профилактика. Лечение
Убитая коклюшная вакцина в составе АКДСтрехкратно с 3-месячного возраста с интервалом 4-6
недель.
Бесклеточная вакцина (очищенные а/г).
Иммуноглобулин
Эритромицин, азитромицин в первые 5 дней после
контакта с заболевшим.
Чувствительны ко многим а/б, кроме пенициллина.
33. Возбудители туберкулеза (от лат. tuberculum – бугорок)
Открыты Р.Кохом в 1882 г.В 1890 г. Р.Кохом открыт
туберкулин, сыгравший большую роль в диагностике
туберкулеза.
В 1911 г. Р.Кох удостоин
Нобелевской премии за открытие
возбудителя туберкулеза.
В связи с бурным ростом заболеваемости ВОЗ в 1993 г.
объявила туберкулез проблемой «всемирной опасности»
34. Туберкулез
Это первично хроническое заболевание человека и животных,сопровождающееся поражением различных органов и систем
(органов дыхания, лимфатических узлов, кишечника, костей и
суставов, глаз, кожи, почек и мочевыводящих путей, половых
органов, ЦНС).
По данным МЗ РФ общая заболеваемость в составляет 57,7 на
100 тыс. населения
Заболевают туберкулезом чаще лица в возрасте 18-44 года
При снижении заболеваемости чувствительными формами
туберкулеза наблюдается рост числа больных с МЛУтуберкулезом среди впервые выявленных
Доля больных с МЛУ-туберкулезом среди
бактериовыделителей при туберкулезе органов дыхания
составила 47,3 %.
35. Возбудители туберкулеза
Семейство: MycobacteriaceaeРод: Mycobacterium (от греч. myces – гриб
и bacteria – палочка)
Виды: M. тuberculesis – человеческий вид
(более 90% случаев)
M. вovis – бычий вид (в 5% случаев)
M. africanum – в основном среди населения
тропической Африки(в 3% случаев)
M. аvium, M. murium
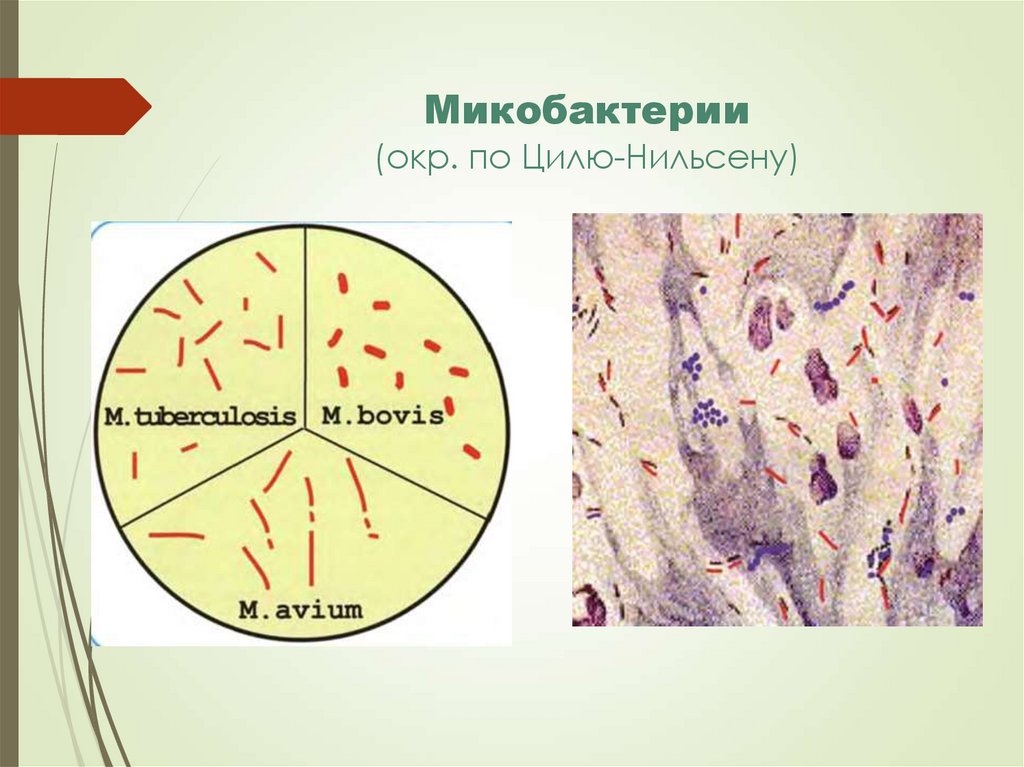
36. Морфологические и тинкториальные свойства
М. tuberculosis - длинные тонкие палочкиM.bovis – короткие толстые палочки или слегка
изогнутые, слабо ветвящиеся.
Неподвижны, спор не образуют, имеют микрокапсулу.
Наружный слой клеточной стенки содержит много
липидов, определяющих спирто-, кислото-,
щелочеустойчивость.
Морфовары: L-формы, ультрамелкие, зернистые,
нитевидные и др.
Ярко-красные по Цилю-Нильсену, грамположительны
37. Микобактерии (окр. по Цилю-Нильсену)
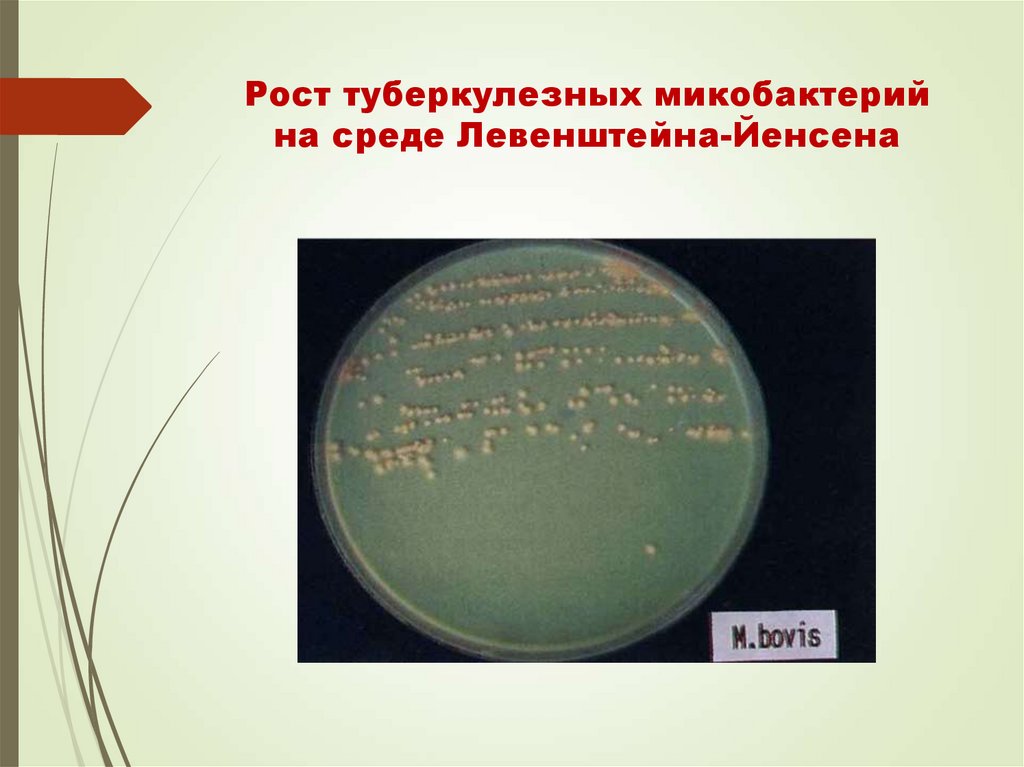
38. Культуральные свойства
Рост на питательных средах медленный (4 недели).Среды: Левенштейна-Йенсена, Финна, Школьниковой,
Соттона и др.
Рост в жидких средах в виде поверхностной пленки, на
плотных – в виде чешуйчатых серовато-белых колоний.
Метод микрокультур Прайса – на стеклах в жидкой среде
через 48-72 часа у вирулентных штаммов выявляется кордфактор – при микроскопии (после окр. по Цилю-Нильсену)
«косы» или «жгуты».
Корд-фактор – гликолипид (фактор патогенности).
39. Рост туберкулезных микобактерий на среде Левенштейна-Йенсена
40. Факторы патогенности
Туберкулин, липиды - вызывают развитие гранулем инекроза.
Корд-фактор (гликолипид) – разрушает митохондрии
клеток мишеней .
Эпидемиология
Во внешней среде сохраняются несколько месяцев
Источник – больные люди, животные.
Пути передачи – воздушно-капельный, воздушнопылевой, алиментарный, контактный.
Входные ворота – чаще дыхательные пути
41. Формы заболевания
1) Первичная туберкулезнаяподростков
интоксикация у детей и
2) Туберкулез органов дыхания
3) Туберкулез других органов и систем
Периоды заболевания
1) Инкубационный период от 3-8 недель до 1 года и
более (возбудитель в фагоцитарных клетках л/узлов).
2) Первичный туберкулез
3) Диссеминированный туберкулез
4) Вторичный туберкулез
42. Патогенез
Микобактерии поглощаются макрофагами (незавершенныйфагоцитоз), бактериемия, может развиться первичная
туберкулезная интоксикация у детей и подростков.
При лимфогематогенном распространении высоковирулентных
штаммов – специфическое туберкулезное воспаление,
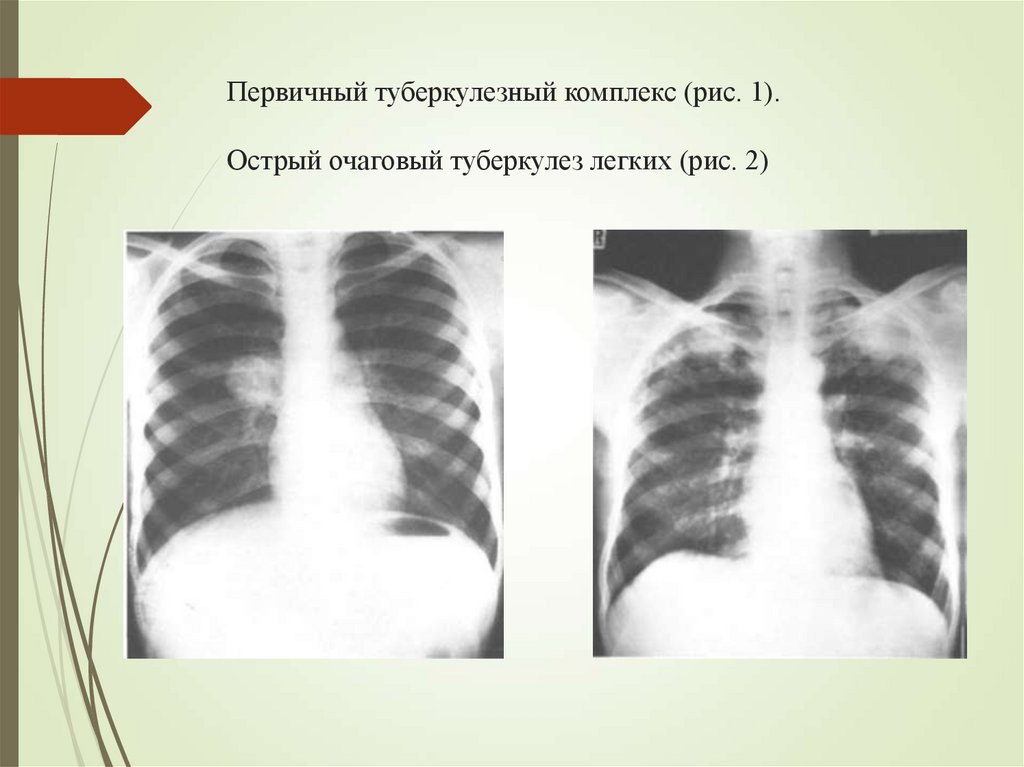
образование первичного туберкулезного комплекса (первичный
аффект - очаг воспаления, лимфангоит - воспаление л/сосудов,
лимфаденит).
Из первичного комплекса инфекция может диссеминировать
бронхогенно, лимфогенно, гематогенно. В таком случае
развивается диссеминированный легочный и внелегочный
туберкулез.
43.
При обратном развитии происходит образование петрификата(отложение Са). Вокруг очага формируется капсула из
соединительной ткани – очаг Гона
Возможно образование персистирующей L-формы
микобактерий. При снижении резистентности вызывают
активацию процесса и развитие вторичного туберкулеза
В основе специфической воспалитель-ной реакции лежит
реакция гиперчувст-вительности 4 типа с образованием
гранулем, состоящих из очага казеоз-ного некроза в центре,
содержащего микобактерии, и окруженного эпителиоидными и гигантскими клетками
Иммунитет – нестерильный, появляется через 4-8 недель
44. Схема патогенеза Заражение Туберкулезная гранулема
Творожистый распадгранулемы
Генерализация процесса
Генерализация процесса
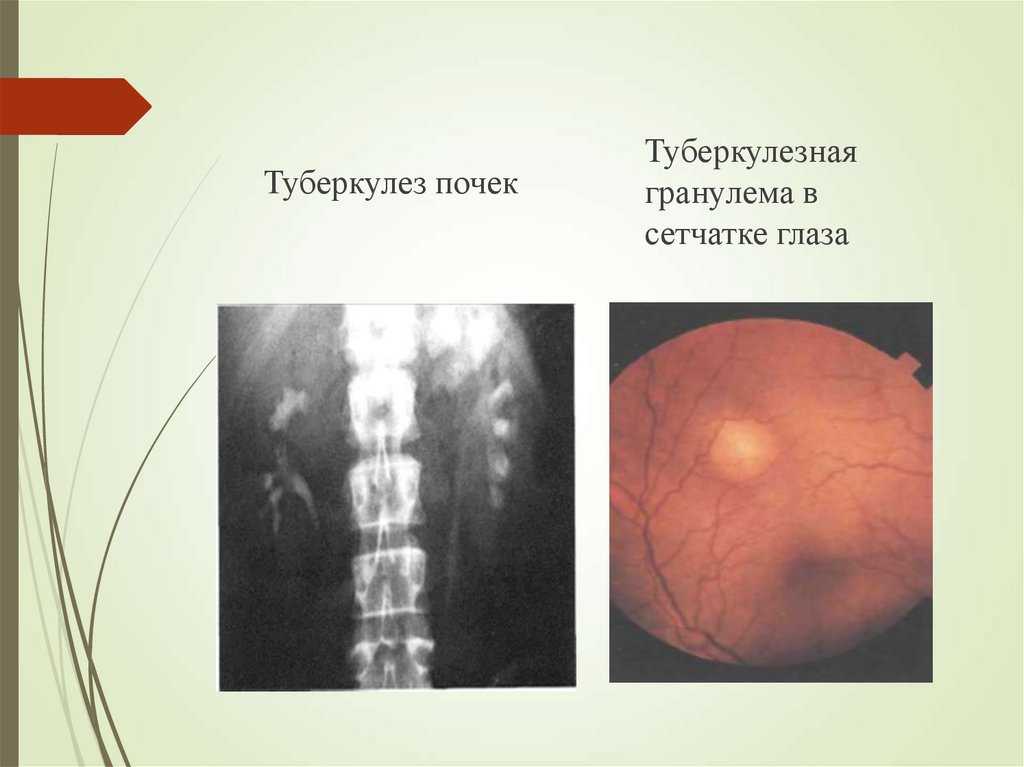
45. Первичный туберкулезный комплекс (рис. 1). Острый очаговый туберкулез легких (рис. 2)
46.
Туберкулез почекТуберкулезная
гранулема в
сетчатке глаза
47. Диагностика и профилактика
Исследуемый материал: мокрота, испражнения, моча,плевральная жидкость, ликвор, биопсийный материал и др.
Бактериоскопический
Бактериологический
Серологический (РСК, РПГА, РИФ)
Биологический (заражение морских свинок)
Аллергический (диаскинтест, проба Манту)
ПЦР
Профилактика - БЦЖ вводят новорожденным детям на 3 7 день жизни вакциной, щадящей для первичной вакцинации
(БЦЖ-М). Ревакцинация проводится детям в возрасте 6 - 7
лет вакциной для профилактики туберкулеза (БЦЖ)
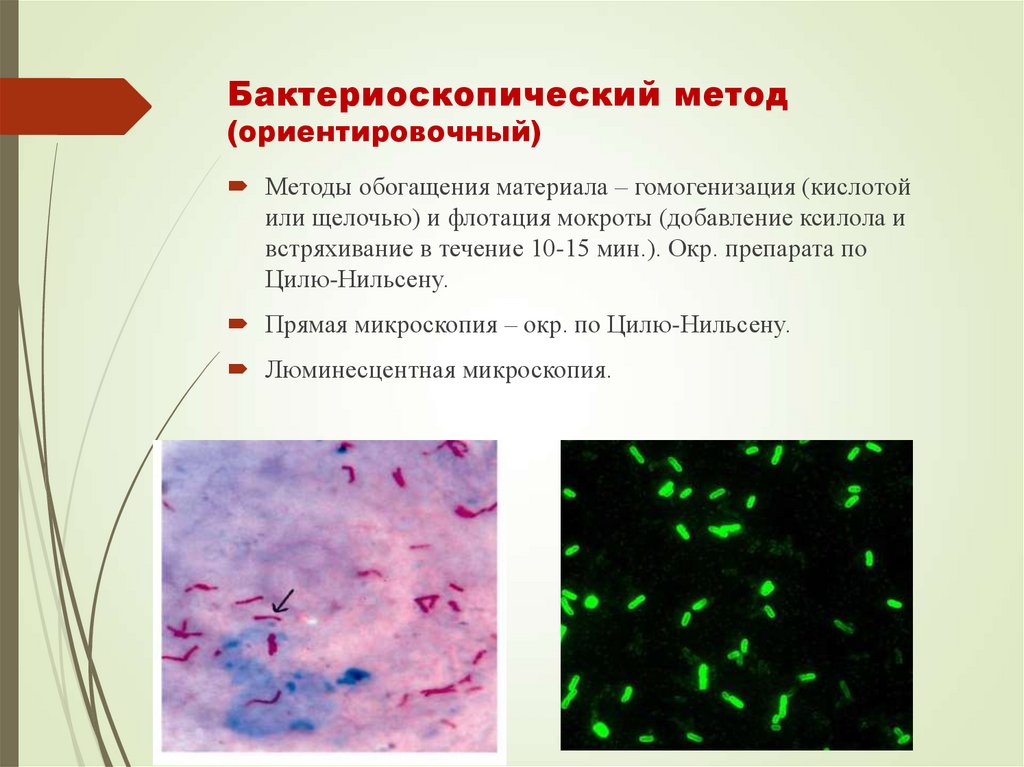
48. Бактериоскопический метод (ориентировочный)
Методы обогащения материала – гомогенизация (кислотойили щелочью) и флотация мокроты (добавление ксилола и
встряхивание в течение 10-15 мин.). Окр. препарата по
Цилю-Нильсену.
Прямая микроскопия – окр. по Цилю-Нильсену.
Люминесцентная микроскопия.
49. Бактериологический метод (основной)
1 этап. Микроскопия. Посев на ср. ЛевештейнаЙенсена, Финна. Инкубация 3 мес.2 этап. Микроскопия. Биохимические свойства.
Идентификация полученной культуры и определение
чувствительности к химиопрепаратам.
3 этап. Окончательный ответ.
Биологический метод
Очень чувствительный метод – позволяет выявлять в
исследуемом материале от 1 до 5 м.к.
Заражение морской свинки в/бр, вскрытие органов,
мазки из органов, посевы органов.
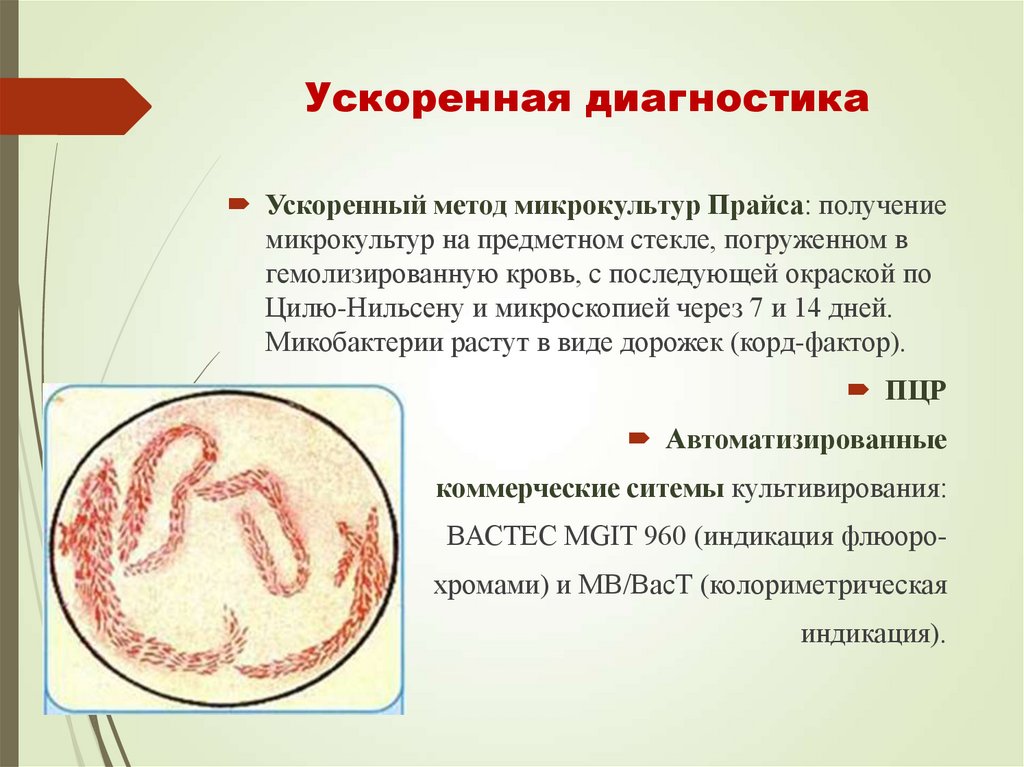
50. Ускоренная диагностика
Ускоренный метод микрокультур Прайса: получениемикрокультур на предметном стекле, погруженном в
гемолизированную кровь, с последующей окраской по
Цилю-Нильсену и микроскопией через 7 и 14 дней.
Микобактерии растут в виде дорожек (корд-фактор).
ПЦР
Автоматизированные
коммерческие ситемы культивирования:
ВАСТЕС MGIT 960 (индикация флюорохромами) и МВ/ВасТ (колориметрическая
индикация).
51. Аллергический метод
Проба Манту: в/к введение туберкулина. РГЗТ (клеточного типа)при инфицировании или вакцинации
Туберкулин – аллерген, полученный из туберкулезных
микобактерий
Старый туберкулин Коха (эндотоксин)
Новый туберкулин – очищенный.
Содержит в 0,1 мл 1 дозу.
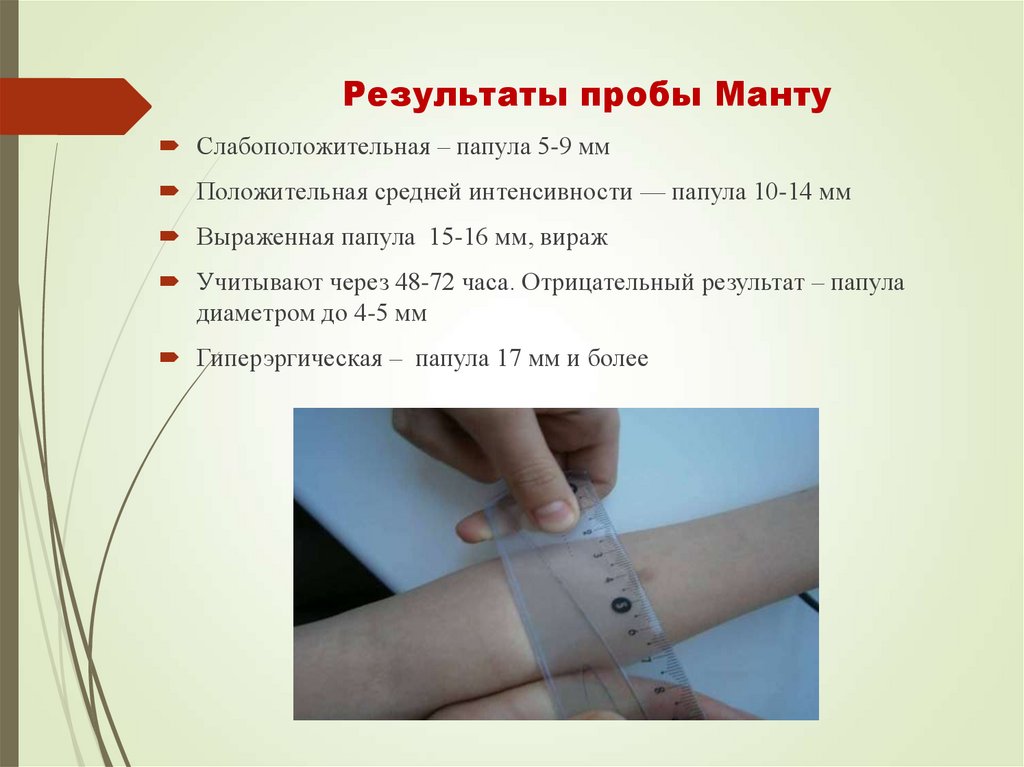
52. Результаты пробы Манту
Слабоположительная – папула 5-9 ммПоложительная средней интенсивности — папула 10-14 мм
Выраженная папула 15-16 мм, вираж
Учитывают через 48-72 часа. Отрицательный результат – папула
диаметром до 4-5 мм
Гиперэргическая – папула 17 мм и более
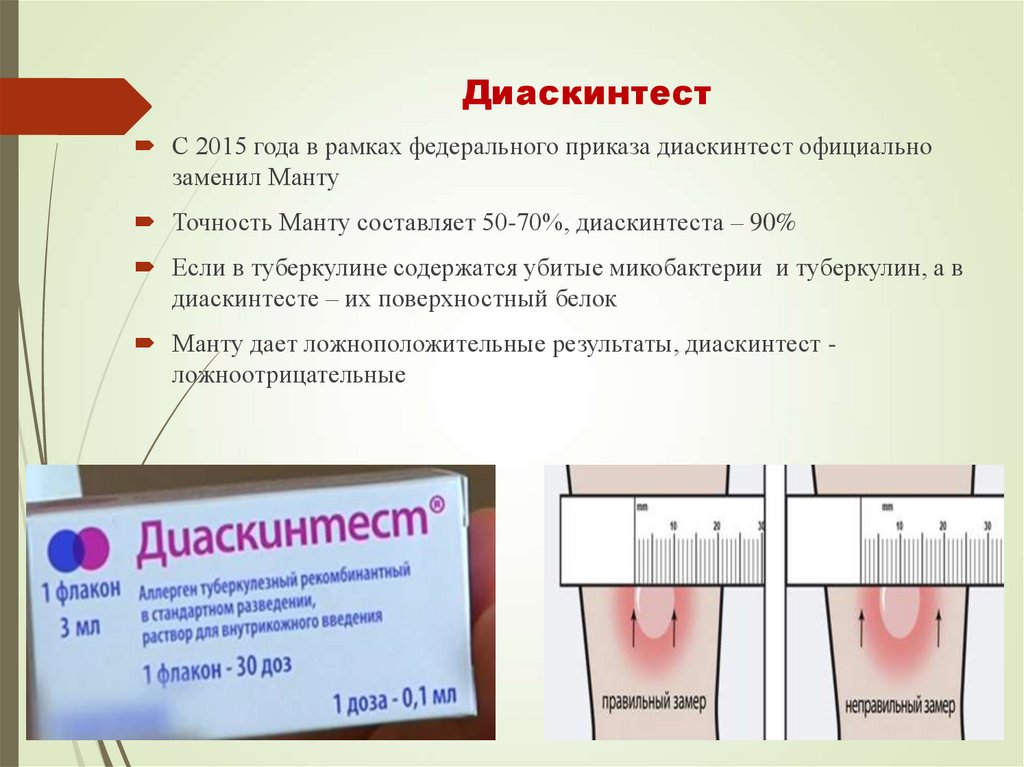
53. Диаскинтест
С 2015 года в рамках федерального приказа диаскинтест официальнозаменил Манту
Точность Манту составляет 50-70%, диаскинтеста – 90%
Если в туберкулине содержатся убитые микобактерии и туберкулин, а в
диаскинтесте – их поверхностный белок
Манту дает ложноположительные результаты, диаскинтест ложноотрицательные










































 Медицина
Медицина