Похожие презентации:
Лечение и сестринская деятельность при бронхиальной астме
1. ГБПОУ Медицинский колледж №2 Департамента здравоохранения города Москвы
ЛЕЧЕНИЕ И СЕСТРИНСКАЯДЕЯТЕЛЬНОСТЬ ПРИ
БРОНХИАЛЬНОЙ АСТМЕ
ПМ.02 Участие в лечебно-диагностическом и реабилитационном
процессах
МДК.02.01 Сестринский уход при различных заболеваниях и состояниях
Специальность 34.02.01 СД, базовый уровень
МОСКВА 2022
2. Мотивация
Бронхиальная астма – проблема глобальногомасштаба.
На планете страдают бронхиальной астмой 3 7% взрослого населения
и до 10% детей.
В настоящее время в мире от астмы страдают
свыше 100 млн. человек, что наносит немалый
социально-экономический ущерб (затраты на
лечение, потеря трудоспособности, проблемы в
семье).
3.
БА- хроническое заболевание, в основекоторого лежит аллергическое
воспаление различных структур
трахеобронхиального дерева. Это
заболевание представляет собой
синдром преходящей бронхиальной
обструкции и измененной
чувствительности бронхов к различным
стимулам (триггерам), и проявляется
повторными обратимыми спонтанно,
или пол влиянием лечения приступами
экспираторной одышки или другими
симптомами.
4. Факторы риска
Предрасполагающие факторы:• Наследственность: в настоящее время
предполагается полигенный тип
наследования предрасположенности.
• Атопия: способность организма к
выработке повышенного количества
реагинов в ответ на воздействие
аллергенов окружающей среды.
5. Причинные факторы
• Бытовые аллергены: домашняя пыль, содержащая восновном несколько десятков видов клещей.
• Эпидермальные аллергены (частицы эпидермиса,
перхоти, шерсти животных, птиц)
• Инсектные аллергены (пчел, шмелей, комаров, мошек,
тараканов, дафний)
• Грибковые, плесневые аллергены
• Пищевые аллергены (молоко, куриные яйца, рыба, мясо,
мука, цитрусовые, шоколад, клубника, пищевые добавки и
т.д.)
• Пыльцевые аллергены (пыльца трав, цветов, деревьев,
кустарника)
• Лекарственные аллергены (антибиотики, аспирин,
новокаин, йод, сыворотки и т.д.)
6. Причинные факторы
Профессиональные аллергены:• Органические (антибиотики,
дезсредства, продукты горения и т.д.)
• Неорганические (соли платины, хрома,
никеля, алюминия и т.д.)
• Растительные белки (мука, соя,
древесная пыль и т.д.)
• Эпидермальные аллергены
7. Усугубляющие факторы
• Курение активное и пассивное• Загрязнение воздуха раздражающими
веществами (поллютантами) – окисью
углерода, диоксидами серы, азота,
продуктами неполного сгорания
бензина, продукты бытовой химии,
парфюмерии, синтетические покрытия,
обивочные материалы, краски, клей и
т.д.
8. Триггеры: факторы, вызывающие обострение:
• Респираторная инфекция• Воздушные поллютанты
• Физическая нагрузка
• Гипервентиляция
• Изменения погоды (холодный, влажный
воздух)
• Чрезмерные эмоциональные нагрузки
• Аллергены.
9. Фазы ответов бронхиального дерева на контакт с триггером:
• Ранняя фаза – наступает в течение 5 минутпосле контакта, обусловлена выделением БАВ,
проявляется бронхоконстрикцией.
• Поздняя фаза – наступает спустя 6-10 часов
после контакта с триггером, обусловлена
активацией эозинофилов, нейтрофилов,
макрофагов за счет выделения медиаторов
воспаления тучными клетками, что ведет к
интенсивной воспалительной реакции с развитием
отека, бронхоспазма и повышению
реактивности бронхиального дерева.
10.
11.
12. АТОПИЯ
генетическая предрасположенность формирования ответа в виде Ig Eтучных клеток и эозинофилов на обычные аллергены окружающей
среды. Наиболее распространенные из аллергенов: пыль, пыльца
растений, некоторые пищевые продукты, лекарства, органические
соединения животного и растительного происхождения, воздушные и
водные поллютанты, вирусная инфекция. Из пылевых аллергенов
наибольшая роль принадлежит домашней пыли - смеси, содержащей
органические соединения (остатки животного и растительного белка,
микробов). Но наиболее важную часть домашней пыли составляют
клещи, являющимися мощными аллергенами. Считается, что клещи
обнаруживаются при влажности более 50%. Большая заболеваемость
БА на производстве металлических изделий, у ветеринаров, работников
птицефабрик, фермеров, рабочих нефтеперегонных объединений,
рабочих текстильной промышленности, галантерейных магазинов, при
производстве пластмасс и лекарственных препаратов. В этих случаях
развивается профессиональная БА и ее отличает от обычной БА, то, что
сенсибилизация наступает только к единому аллергену.
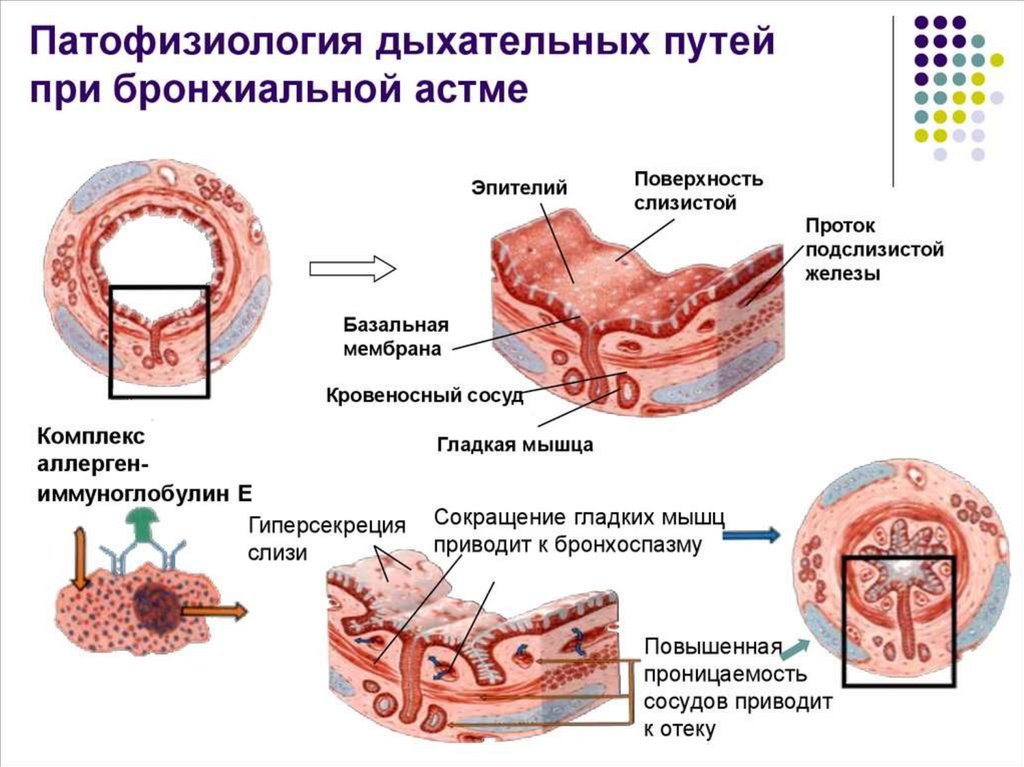
13. Гиперреактивность дыхательных путей
Это состояние, при котором имеет место увеличенная реактивностьбронхов (бронхоспазм) в ответ на воздействие специфических (аллергенов) и
неспецифических стимуляторов (биологически активных веществ – гистамина,
ацетилхолина и др.; физической нагрузке, аэрополлютантов), которое является
фактором риска для бронхиальной астмы. Это состояние имеет
наследственный компонент и связано с уровнем IgЕ в сыворотке крови и
воспалением дыхательных путей.
Согласно современным представлениям в основе БА лежит
хронический воспалительный процесс в бронхах, с которым связаны 4
компонента (формы) бронхиальной обструкции:
• острая обструкция – обусловлена спазмом гладкой мускулатуры бронхов;
• подострая обструкция – вследствие отека слизистой оболочки бронхов;
• хроническая обструкция – закупорка бронхов, преимущественно мелких,
вязким секретом;
• необратимая (склеротическая) – вследствие развития склеротических
изменений в стенке бронхов при длительном и тяжелом течении
заболевания.
14.
Поперечный срез нормального бронха• На рисунке виден
мышечный слой,
подслизистый слой с
артериальными и
венозными сосудами,
слизистая оболочка
бронха.
• Обратите внимание на
размер хода для
воздуха по сравнению
со следующим
рисунком.
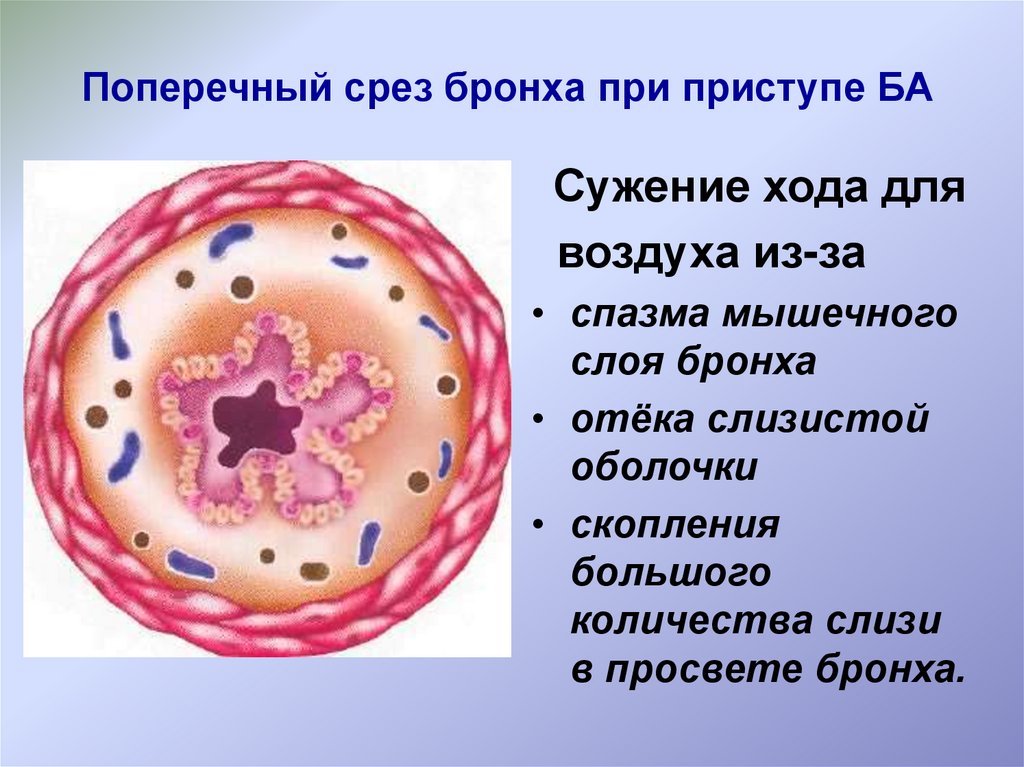
15.
Поперечный срез бронха при приступе БАСужение хода для
воздуха из-за
• спазма мышечного
слоя бронха
• отёка слизистой
оболочки
• скопления
большого
количества слизи
в просвете бронха.
16.
17.
ВЫДЕЛЯЮТ РАЗЛИЧНЫЕ ФЕНОТИПЫБРОНХИАЛЬНОЙ АСТМЫ:
1. Аллергическая БА: наиболее легко распознаваемый фенотип,
который часто начинается в детстве, связан с наличием
аллергических
заболеваний
(атопический
дерматит,
аллергический ринит, пищевая или лекарственная аллергия) у
пациента
или
родственников.
Пациенты
с
фенотипом
аллергической БА обычно хорошо отвечают на
терапию
ингаляционными кортикостероидами (ИГКС.)
2. Неаллергическая БА: некоторые взрослые имеют БА, не
связанную с аллергией. Эти пациенты могут не очень хорошо
отвечать на терапию ИГКС.
3. БА с поздним дебютом : некоторые пациенты, особенно женщины,
развивают астму впервые уже во взрослом возрасте. Эти
больные чаще не имеют аллергии и требуют более высоких доз
ИГКС или являются относительно рефрактерными к ГКС-терапии.
4. БА с фиксированной обструкцией дыхательных путей: у
некоторых пациентов с длительным анамнезом БА развивается
фиксированная
обструкция
дыхательных
путей,
которая
формируется,
по-видимому,
вследствие
ремоделирования
бронхиальной стенки.
5. БА у больных с ожирением: некоторые пациенты с ожирением и
БА
имеют
выраженные
респираторные
симптомы
и
незначительное эозинофильное воспаление.
18.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ И ПРОЯВЛЕНИЯ БАФАКТОРЫ
ОПИСАНИЕ
1. Внутренние 1. Генетическая предрасположенность к атопии
факторы (или 2. Генетическая предрасположенность к БГР (бронхиальной
врожденные
гиперреактивности)
характеристик 3. Пол (в детском возрасте БА чаще развивается у мальчиков; в
и организма): подростковом и взрослом – у женщин)
4. Ожирение
2.
Факторы 1. Аллергены
окружающей
1.1. Внутри помещения: клещи домашней пыли, шерсть и
среды
эпидермис домашних животных, аллергены таракана, грибковые
аллергены.
1.2. Вне помещения: пыльца растений, грибковые аллергены.
2. Инфекционные агенты (преимущественно вирусные
3. Профессиональные факторы
4. Аэрополлютанты
4.1. Внешние: озон, диоксиды серы и азота, продукты сгорания
дизельного топлива и др.
4.2. Внутри жилища: табачный дым (активное и пассивное
курение).
5. Диета (повышенное потребление продуктов высокой степени
обработки, увеличенное поступление омега - 6 полиненасыщенной
жирной кислоты и сниженное – антиоксидантов (в виде фруктов и
овощей) и омега - 3 полиненасыщенной жирной кислоты (в составе
жирных сортов рыбы).
19.
Классификация бронхиальной астмыЭтиология
Степень тяжести
1.
1.Аллергическая Интермиттирующая
(с указанием
астма (легкое
аллергена)
эпизодическое
течение).
2.Неаллергическая 2. Легкая
3. Смешанная.
персистирующая
4. Не уточненная.
астма.
3. Средней тяжести
персистирующая
астма.
4.Тяжелая
персистирующая
астма.
Фаза
Обострение.
Нестабильная
ремиссия.
Ремиссия.
Стабильная
ремиссия.
Осложне
ния
Легочные
.
Внелегоч
ные.
20.
ТЯЖЕСТЬ БА У ПАЦИЕНТОВ, ПОЛУЧАЮЩИХ РЕГУЛЯРНУЮКОНТРОЛИРУЮЩУЮ ТЕРАПИЮ:
- Легкая БА – это астма, которая хорошо контролируется терапией
1-й и 2-й ступеней, т е только изолированным применением КДБА
по потребности, или совместно с низкими дозами ИГКС или
антилейкотриеновыми препаратами (АЛП), или кромонами
(педиатрическая практика и особые показания).
- Среднетяжелая БА – это астма, которая хорошо контролируется
терапией ступени 3, те низкими дозами ИГКС/ДДБА.
-Тяжелая БА – это астма требующая терапии ступени 4 и 5, то есть
высоких доз ИГКС/ДДБА (4 ступень) и\или направленной терапии
(анти-IgE –терапия), и\или низкими дозами системных стероидов
для того чтобы сохранить контроль (5 ступень), или астма,
которая остается неконтролируемой, несмотря на эту терапию.
ТЯЖЕСТЬ БА МОЖЕТ МЕНЯТЬСЯ НА ПРОТЯЖЕНИИ
МЕСЯЦЕВ И ЛЕТ.
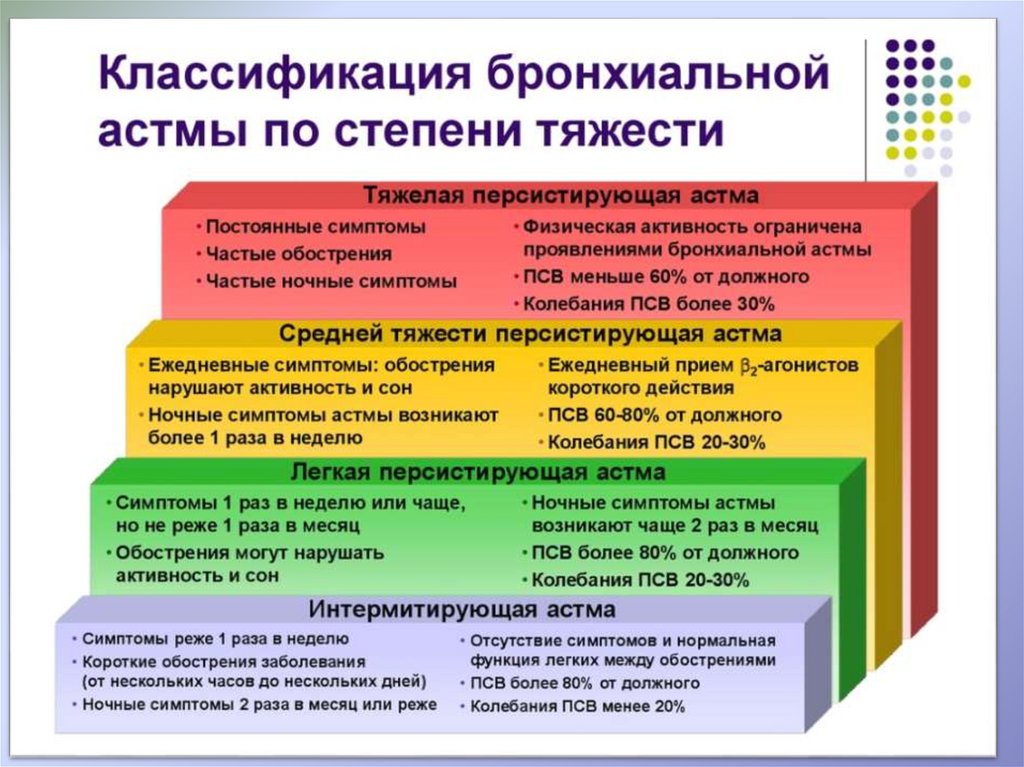
21. СТЕПЕНИ ТЯЖЕСТИ ТЕЧЕНИЯ (СТУПЕНИ) БА
Ступень I – интермиттирующая астма:• симптомы проявляются реже 1 раза в
неделю;
• обострения заболевания короткие (от
нескольких часов до нескольких дней);
• ночные симптомы 2 раза в месяц или реже;
отсутствие симптомов и нормальная
функция легких между обострениями;
• ОФВ1 (ПСВ) >80% от нормы,
• суточные колебания < 20%.
22. СТЕПЕНИ ТЯЖЕСТИ ТЕЧЕНИЯ (СТУПЕНИ) БА
Ступень II - легкая персистирующая астма• симптомы проявляются 1 раз в неделю или
чаще, но реже 1 раза в день;
• обострения заболевания могут нарушать
активность и сон;
• ночные симптомы возникают более 2 раз в
месяц,
• ОФВ1 (ПСВ) >80% от нормы,
• суточные колебания 20 - 30%.
23. СТЕПЕНИ ТЯЖЕСТИ ТЕЧЕНИЯ (СТУПЕНИ) БА
Ступень III - персистирующая астма среднейтяжести:
• ежедневные симптомы;
• обострения заболевания нарушают активность и
сон;
• ночные симптомы возникают более 1 раз в неделю;
• необходим ежедневный прием бета – 2 агонистов
короткого действия;
• ОФВ1 (ПСВ) от 60 до 80% от нормы,
• суточные колебания более 30%.
24. СТЕПЕНИ ТЯЖЕСТИ ТЕЧЕНИЯ (СТУПЕНИ) БА
Ступень IV - тяжелая персистирующая астма:• постоянные симптомы;
• частые обострения заболевания нарушают
активность и сон;
• частые ночные симптомы;
• физическая активность ограничена,
• необходим ежедневный прием бета – 2 агонистов
короткого действия;
• ОФВ1 (ПСВ) < 60% от нормы,
• суточные колебания более 30%.
25.
26. ФАЗЫ ТЕЧЕНИЯ
• Фаза обострения.• Фаза нестабильной ремиссии.
• Фаза стабильной ремиссии – не менее 2
лет полностью отсутствуют проявления
заболевания
27. ОСЛОЖНЕНИЯ БА
• Астматический статус.• Спонтанный пневмоторакс.
• Ателектаз легких.
• Беттолепсия – кратковременные
обмороки во время пароксизма кашля в
результате преходящей гипоксии мозга.
28. Клиническая картина
Основные клинические признакибронхиальной астмы – приступы
экспираторной одышки вследствие
обратимой генерализованной обструкции
дыхательных путей в результате:
• бронхоспазма
• отека слизистой оболочки бронхов
• гиперсекреции бронхиальной слизи.
29. Приступы экспираторной одышки
Возникают при контакте с различнымиаллергенами и раздражителями (пыль,
плесень, табачный дым, различные запахи и
т.д.), при острых респираторных
заболеваниях или при обострении
хронических воспалительных заболеваний
бронхов и легких, при физических нагрузках,
стрессовых ситуациях, вдыхании холодного
воздуха и других причинах.
30. Периоды развития приступа
I период – период предвестниковНачинается за несколько часов или за 1- 2 дня
до приступа и проявляется:
• заложенностью носа, чиханием, слезотечением,
кожным зудом, крапивницей, чувством
першения в горле;
• дыхательным дискомфортом: тяжестью,
ощущением сдавления в груди,
приступообразным кашлем, одышкой;
• затруднением отхождения мокроты,
раздражительностью, возбуждением;
• потливостью, головной болью, нарушением
сна.
31. Периоды развития приступа
II период – период удушья:• одышка имеет экспираторный характер,
• приступ одышки может возникнуть
внезапно, нередко во время сна вдох
делается короткий, сильный и
глубокий.
32. Периоды развития приступа
III период – период обратногоразвития приступа
• приступ завершается, как правило,
отхождением мокроты и
постепенным облегчением дыхания.
33. Диагностические критерии бронхиальной астмы
1. Анамнез и оценка симптомов:Жалобы:
• кашель, особенно в ночное время
• выделение вязкой, стекловидной мокроты
• эпизодические приступы экспираторного
удушья
• одышка с затрудненным выдохом
• появление свистящих хрипов
• ощущение тяжести, заложенности в грудной
клетке
• усиление симптомов по ночам, приводящее к
пробуждению;
34. Диагностические критерии бронхиальной астмы
Появление и усиление симптомов при:• физической нагрузке
• респираторной вирусной инфекции
• контакте с шерстью животных
• контакте с бытовой химией, косметикой
• воздействии домашней пыли (из
матрасов, подушек, драпировок)
• вдыхании табачного и другого дыма
• сильном возбуждении
• резком перепаде температур
35. 2. Объективное обследование:
При обострении, во время приступа:• положение ортопноэ
• кожные покровы бледно-цианотичные
• раздувание крыльев носа при вдохе
• постоянный или прерывающийся кашель
• прерывистая речь
• грудная клетка в положении максимального
вдоха
• участие в дыхании мышц плечевого пояса,
брюшной стенки, спины
• набухание вен шеи
• свистящие, жужжащие хрипы на расстоянии
36. 3. Обязательные лабораторно –инструментальные исследования
3. Обязательные лабораторно –инструментальные исследования
Инструментальные исследования.
Исследование функции внешнего дыхания:
• Спирография – графическая регистрация объема
легких во время дыхания. Характерные признаки
нарушения бронхиальной проходимости: снижение
ФЖЕЛ и ОФВ1, снижение соотношения
ОФВ1/ФЖЕЛ. При частых обострениях и развитии
эмфиземы легких снижается ЖЕЛ.
• Пневмотахометрия – регистрация в
двухкоординатной системе петли «поток – объем» скорости экспираторного потока воздуха на
середине выдоха. Характерен вогнутый характер
кривой выдоха и снижение максимальной
объемной скорости на середине выдоха.
37. Пикфлуометрия
• Пикфлуометрия – метод измерениямаксимальной (пиковой) объемной скорости
воздуха во время форсированного выдоха
после полного вдоха.
• Пикфлоуметрия проводится несколько раз в
течение суток, до и после приема
бронхорасширяющих препаратов.
Обязательным является измерение ПСВ
утром (сразу после подъема), затем через
10 – 12 часов.
Нормальные величины ПСВ можно
определить с помощью нормограммы.
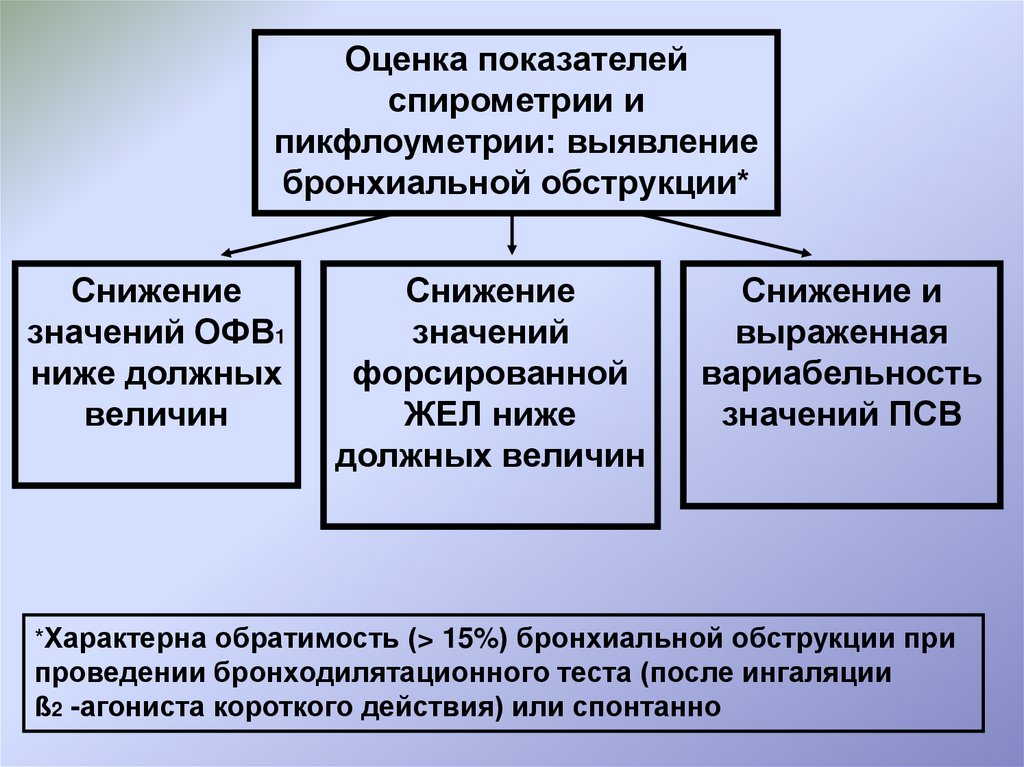
38.
Оценка показателейспирометрии и
пикфлоуметрии: выявление
бронхиальной обструкции*
Снижение
значений ОФВ1
ниже должных
величин
Снижение
значений
форсированной
ЖЕЛ ниже
должных величин
Снижение и
выраженная
вариабельность
значений ПСВ
*Характерна обратимость (> 15%) бронхиальной обструкции при
проведении бронходилятационного теста (после ингаляции
ß2 -агониста короткого действия) или спонтанно
39. Изменения ПСВ при бронхиальной астме
• увеличение ПСВ более чем на 15% через15-20 минут после ингаляции β-2
стимуляторов короткого действия;
• суточные колебания ПСВ составляют 20% и
более у больных, получающих
бронхолитические препараты.
Пробы с использованием
бронходилятаторов необходимы для
уточнения степени обратимости
бронхиальной обструкции
40. Инструментальные исследования
• Бронхоскопия.• Исследование газового состава крови.
• Оценка аллергологического статуса
проводится с целью диагностики
атопической (аллергической) формы и
выявления причинного аллергена.
Применяются кожные пробы
(аппликационный, скарификационный,
внутрикожный методы использования
аллергенов)
41. Лабораторные исследования
• Общий анализ крови – эозинофилия, умеренноеувеличение СОЭ в период обострения
• Общий анализ мокроты – много эозинофилов,
определяются кристаллы Шарко – Лейдена, спирали
Куршмана, при инфекционно-зависимой астме в период
обострения в большом количестве обнаруживаются
нейтрофилы.
• Биохимический анализ крови – возможно увеличение
уровня альфа-2 и гамма-глобулинов, сиаловых кислот,
серомукоида, фибрина, гаптоглобулина.
• Иммунологическое исследование – увеличение в крови
иммуноглобулинов, снижение количества и активности
Т-супрессоров, увеличение количества IgE.
42. Приступ бронхиальной астмы
Информация, позволяющая медицинскойсестре заподозрить неотложное
состояние:
• чувство нехватки воздуха с
затрудненным выдохом;
• непродуктивный кашель;
• положение ортопное (с наклоном
вперед и упором на руки);
• обилие сухих свистящих хрипов,
слышных на расстоянии.
43. Алгоритм действия медицинской сестры
• отметить время начала приступа;• организовать вызов врача для оказания экстренной помощи;
• применить карманный ингалятор с бронхолитиком, которым
обычно пользуется пациент, (но не более 4-х раз в сутки) для
снятия спазма бронхов и облегчения дыхания, проследить
правильность его применения;
• обеспечить доступ свежего воздуха;
• дополнительно можно поместить руки пациентки в емкость с
горячей водой для рефлекторного расширения бронхов:
• проводить массаж биологически активных точек, способствующий
снятию спазма с бронхов (при наличии умений);
• проводить мониторинг состояния (контроль пульса, АД, ЧДД) и
доложить врачу, когда он придет для экономии времени;
• оставаться с пациентом до получения указаний от врача.
44. Лечение
Основные цели лечения:• Установление и поддержание контроля над
симптомами.
• Предупреждение обострений заболевания.
• Поддержание функции дыхания на уровне
максимально близком к нормальному.
• Поддержание нормальной жизнедеятельности.
• Предотвращение побочных действий
лекарственных препаратов.
• Предотвращение развития осложнений.
• Предотвращение смертности от заболевания.
45. Основная цель лечения – эффективный контроль астмы.
• Обучение больного• Немедикаментозная профилактика,
предполагающая исключение контактов с
аллергенами.
• Специфическая терапия, проводящаяся
аллергологом (десенсибилизация
аллергенами).
• Медикаментозная (неспецифическая)
терапия:
46. Основные принципы лечения
• Элиминационное лечение – прекращение контакта саллергеном в быту и на производстве
• Специфическая гипосенсибилизация – создание
устойчивости к действию аллергена путем
профилактического введения этого аллергена в
постепенно и строго индивидуально повышаемых
дозах
• Неспецифическая десенсибилизация – разгрузочнодиетическая терапия, лечение гистаглобулином,
аллергоглобулином, лечение адаптогенами
• Разгрузочно – диетическая терапия
• Фармакотерапия
• Физиотерапевтическое лечение
• Санаторно-курортное лечение
47. ЛЕЧЕБНОЕ ПИТАНИЕ
Специального диетического лечебногостола для больных пищевой БА не
существует. Все продукты,
являющиеся аллергенами и
запрещённые к употреблению,
делятся па 2 группы:
• Продукты, содержащие гистамин
• Продукты, высвобождающие
гистамин из тучных клеток
48. Продукты, содержащие гистамин
МедОрехи
Цитрусовые
Клубника, малина
Черная смородина
Шоколад
Какао, кофе
Красные сорта яблок
Помидоры
Ананасы
Икра
Рыба
Морепродукты
Яйца
Пресное молоко
Крепкие бульоны
Лимонады
Грибы
Жевательная
резинка
49. Продукты, высвобождающие гистамин из тучных клеток
• Консервы• Красное вино
• Соленья, квашенная капуста
• Копченья
50. Разрешенные продукты
• Мясо говяжье нежирное, отварное• Супы: крупяные, овощные
а) на вторичном говяжьем бульоне
б) вегетарианские
• Масло сливочное, оливковое, подсолнечное
• Картофель отварной
• Каши: гречневая, геркулесовая, рисовая
• Молочно-кислые продукты - однодневные (творог,
кефир, простокваша)
• Огурцы свежие, петрушка, укроп
• Яблоки печеные, арбуз
• Чай
• Сахар
• Компоты из яблок, сливы, вишни, из сухофруктов
• Белый хлеб
51. Базисная терапия (препараты длительного действия)
1. Противовоспалительные препараты:Стабилизаторы тучных клеток – интал, тайлед в
ингаляции
Глюкокортикостероиды в ингаляциях – бекотид,
бекломет, ингакорт, флунизолид по 2 ингаляции 2-3 раза в
день. Может использоваться вдыхание сухой пудры
глюкокортикостероидов в виде ротодисковой формы с
ротохалером, турбохалером.
Глюкокортикостероиды в таблетках – преднизолон,
урбазон, дексаметазон – при тяжелом течении. Назначают
короткие курсы лечения (5 – 10 дней), Больные,
длительно принимающие гормоны внутрь, должны
получать препараты кальция и витамина Д, эстрогены
(для женщин), антациды.
52. Глюкокортикостероиды
Преимущество аэрозольных форм с сухой пудрой –
отсутствии раздражающего действия на слизистую
дыхательных путей, устранение проблемы синхронизации
вдоха и нажатия на баллончик.
Побочные действия – при приеме больших доз
препаратов:
кандидоз носоглотки ( для профилактики необходимы
полоскания горла после ингаляций и прием нистатина),
охриплость голоса,
дисфония,
кашель,
остеопороз,
синдром Иценко-Кушинга,
повышенная восприимчивость к инфекциям,
стероидные язвы.
При назначении больших доз ГКС рекомендуют
пользоваться спейсерами
53. 2. Бронхолитические препараты
• β-2 агонисты короткого в ингаляциях – сальбутамол,тербуталин, беротек , продолжительность их действия от 4
до 6 часов. Может использоваться в небулайзере.
Возможные побочные действия: тремор, сердцебиения.
• β-2 агонисты длительного действия – сальметерол,
сервент используют в терапии тяжелой астмы.
Применяют ингаляционно, перорально, парэнтерально.
• Теофиллины пролонгированного действия – теопек,
теотард, эуфилонг применяются перорально.
Прием теофиллинов может вызвать выраженные побочные
эффекты: головную боль, тремор, плохую концентрацию
внимания, дезориентацию, тошноту, рвоту, тахикардию,
нарушения сердечного ритма, гипокалемию, боли в животе,
жидкий стул.
54. 3. Антагонисты лейкотриеновых рецепторов
Зафирлукаст, монтелукаст, аколатПоказаны при аспириновой форме,
астме физических напряжений,
реакции на холодный воздух и
воздействие аллергена.
55. Препараты для экстренной помощи (ситуационная терапия по потребности, купирование обострений).
• β-2 агонисты короткого действия – сальбутамол,беротек, фенотерол.
• Антихолинэргические препараты – атровент,
окситропиум бромид (в ингаляциях).
• Беродуал - комбинированный препарат
(ингаляционно).
• Глюкокортикостероиды – преднизолон,
триамсинолон, дексаметазон, бетаметазон. Способ
введения парэнтеральный или пероральный.
• Теофиллины короткого действия – эуфиллин,
аминофиллин в/в (побочные эффекты: гипотония,
опасные аритмии (желудочковая тахикардия,
фибрилляция), поражение ЦНС и т.д.)
56. Принципы медикаментозной терапии (ступенчатый подход)
Тяжесть течения заболевания у разных людей и уодного и того же пациента в разные временные
периоды значительно варьирует, поэтому
рекомендуется ступенчатый подход к терапии
астмы.
Цель такого подхода – контроль астмы с
использованием минимального количества
препаратов.
Если состояние пациента ухудшается, то
количество лекарств и частота их приема
увеличивается (ступень вверх).
Если астма хорошо контролируется и состояние
пациента улучшается, то количество препаратов и
частота их приема уменьшаются (ступень вниз).
57.
58. Комплексная лечебная программа
– программа действий пошести направлениям.
59. Комплексная лечебная программа
1. Образование пациентов2. Оценка и контроль за степенью тяжести
заболевания
3. Исключение контакта с триггерными
факторами либо попытка взять их под контроль.
4. Разработка плана длительного лечения.
5. Разработка плана лечения при обострениях.
6. Обеспечение регулярного наблюдения за
пациентом, коррекция плана лечения, выбор
лекарств, методы контроля, практические навыки
пациента.
60. 1. Образование пациентов
Пациенту необходимо дать информацию озаболевании, провести инструктаж по
правильному применению ингаляторов и
пикфлоуметров, составить письменный
индивидуальный план, включающий схемы
лечения, способы оценки контроля
заболевания, включая показатели
пикфлоуметрии – ПСВ, порядок действия
при развитии обострений, критерии начала
или корректировки лечебных мероприятий
и обращения за экстренной медицинской
помощью.
61. 1. Образование пациентов
При последующих визитах –• контроль за дневниками самоконтроля
• контроль показателей пикфлоуметрии
• коррекция лечения
• контроль правильности использования
приспособлений для введения препаратов: ДАИ,
спейсеров, спинхалеров, небулайзеров
• выявление побочных действий лекарственных
препаратов
Обучение пациентов в астма - школе!
62. Программа подготовки в астма – школе
Включает:• Сведения о сущности заболевания
• Информацию о триггерах, факторах риска,
методах профилактики
• Симптомы обострения, приступа, тактику
оказания помощи
• Обучение пользованию пикфлоуметром для
оценки симптомов болезни
• Сведения о медикаментозном лечении
• Обучение навыкам самоконтроля и оценке
состояния по системе цветовых «зон»
• Обсуждение планов длительного ведения
пациента
63. Система цветовых зон
Система зон необходима для понимания пациентамихронического и изменчивого характера астмы, наблюдения
за течением болезни, распознавания симптомов
наступающего ухудшения, а также для быстрого
восстановления контроля за астмой.
• Зеленая зона: астма находится под контролем, отсутствие
симптомов.
• Желтая зона: сигнал «повышенное внимание» – возможно
развитие приступов или ухудшение состояния, требующее
усиления лечения. Частые переходы в желтую зону
указывают на недостаточность контроля, необходимость
усиления лечения в зеленой зоне.
• Красная зона: сигнал тревоги – требуется немедленное
врачебное вмешательство, лучше в условиях стационара.
64. Сестринские вмешательства
Участие медсестры в осуществлениипрограммы по контролю за бронхиальной
астмой включает:
• Оказание помощи пациенту в обнаружении
триггеров, вызывающих обострение астмы у
данного пациента
• Предоставление рекомендаций по их исключению
• Обучении и контроль за соблюдением
гипоаллергенной диеты или элиминационной
диеты.
• Обучение мерам по профилактике вирусной
инфекции верхних дыхательных путей.
65. Обучение домашнему мониторированию
• оценка тяжести состояния по клиническимсимптомам, распознавание признаков
ухудшения состояния: усиление кашля, тяжесть в
грудной клетке, затруднение дыхания, свистящее
дыхание, особенно ночью, вынужденное
положение сидя, уменьшение или отсутствие
эффекта от лекарств;
• измерение пиковой скорости выдоха с
помощью пикфлоуметра: как и когда
спользовать пикфлоуметр, запись результатов в
дневник и составление графика, интерпретация
измерений, реагирование на изменение
показателей, какую информацию немедленно
сообщить врачу.
66. Обучение пациента и его родственников по индивидуальной программе лечения согласно плану, разработанному врачом:
• обучение пациента и родственников неотложной помощипри приступе на дому и тактике поведения при отсутствии
эффекта,
• обучение пациента ориентации в системе зон и тактике
поведения в соответствии с планом врача,
• обучение пациента и контроль за правильным
использованием ингалятора, спейсера, спинхалера,
дискхалера и т.д.,
• разъяснение пациенту разницы между базисными
препаратами и лекарствами, купирующими приступ удушья,
важность ступенчатого подхода к терапии,
• советы по профилактике побочных действий лекарств,
• обучение пациента дыхательным упражнениям, элементам
закаливания,
• обучение пациента и родственников массажу грудной
клетки.
67. Пикфлоуметрия
• Присоедините мундштук к пикфлоуметру.• Пациент должен стоять и держать
пикфлоуметр горизонтально.
• Необходимо убедиться, что бегунок
находится на нулевой отметке шкалы.
• Пациент должен глубоко вдохнуть,
обхватить губами мундштук и выдохнуть в
него как можно быстрее.
• Отметьте результат.
• Дважды повторите измерение.
• Выберите наилучший из трех результатов и
отметьте его в дневнике самонаблюдения.
Сравните полученные данные с должными.
68. Диспансеризация
• Обследование проводится 2 раза в год• Консультации специалистов: пульмонолога,
аллерголога, ЛОР-врача, стоматолога,
гинеколога – 1 раз в год.
• Лабораторно-инструментальные
исследования: общий анализ крови, мокроты,
спирография 2-3 раза в год, ЭКГ – 1 раз в год.
• Аллергологическое обследование – по
показаниям
• Динамическое наблюдение по индивидуальной
комплексной программе лечения.
69. СПАСИБО ЗА ВНИМАНИЕ!
• Смолева Э.В.; под ред.Кабарухина Б.В Сестринский уход
в терапии: МДК 02.01 Ростов н/Д:
Феникс, 2019
• ОЛ 2. Стр. 125 – 130

































































 Медицина
Медицина