Похожие презентации:
Внутриутробные инфекции
1.
Внутриутробные инфекции2.
ТерминологияВнутриутробное инфицирование отражает только факт
инфекционного заражения плода в период
внутриутробного развития или во время родов.
Внутриутробная инфекция
- группа инфекционных заболеваний, при которых
инфицирование произошло в анте или интранатальный
период
3.
Характер поражения при ВУИ взависимости от срока гестации
Тип поражения
Срок гестации
Характер поражения
Бластопатии
0-14 день
Гибель зародыша;
Формирование системной
патологии;
Эмбриопатии
15-75 день
Пороки развития;
Прерывание беременности.
Ранние
фетопатии
76-180 день
«Ложные» пороки;
Прерывание
Поздние
фетопатии
С 181 дня
Фетопатии с поражение
различных органов (гепатит,
энцефалит, пневмония,
кардит)
4.
Группы риска по ВУИСо стороны матери:
-
Отягощенный акушерско-гинекологический
анамнез;
-
Патологическое течение настоящей
беременности;
-
Заболевания МПС;
-
Инфекционные заболевания во время
беременности;
-
Повторные гемотрансфузии;
-
Иммунодефицитные состояния.
5.
Группы риска по ВУИСо стороны ребенка:
-
Недоношенность;
-
Задержка внутриутробного развития;
-
Экзантема;
-
Гепато- и/или спленомегалия;
-
Нарушения со стороны ССС и ЦНС
-
Синдром дыхательных расстройств
6.
ВУИ должна быть заподозрена привыявлении следующих признаков:
-
-
-
-
Задержка внутриутробного развития;
Пороки развития;
Микро- или гидроцефалия;
Ранняя и/или длительная желтуха;
Кожные экзантемы при рождении;
Интерстициальная пневмония;
Миокардит или кардит;
Кератоконьюктивит, катаракта или глаукома;
«Воспалительные» изменения в ОАК, выявленные в
первые дни жизни;
Изменения на нейросонограмме.
7.
TORCH- синдромT – toxoplasmosis (токсоплазмоз);
O – other diseases (ВИЧ, гепатиты и т.д.);
R – rubella (краснуха);
C – cytomegalovirus (ЦМВИ);
H – herpes simplex virus (Герпесвирус I и II
типа);
8.
Цитомегаловирусная инфекцияЦМВИ наиболее часто встречающаяся врожденная
вирусная инфекция.
Широкое распространение в популяции
Серопозитивность в разных странах от 20 до 50 % -
90%.
Частота врожденной ЦМВИ среди н/р от 0,2 до 2 %.
CMV оказывается наиболее часто встречающейся
врожденной вирусной инфекцией.
9.
Цитомегаловирусная инфекция убеременных женщин
Особую опасность для плода представляет первичное
инфицирование беременной ЦМВ – вероятность вн/ут
заражения составляет 50% с наиболее тяжелым
течением.
У серопозитивных матерей в большинстве случаев
инфицирование ребенка ЦМВ приводит либо к
бессимптомному течению, либо к заболеванию со
слабо выраженными клиническими проявлениями.
10.
Клиническая картина ЦМВИЖелтуха (как гемолитическая, так и печеночная)
Гепатоспленомегалия
Геморрагический синдром (петехии, мелена)
Пневмония (интерстициальная)
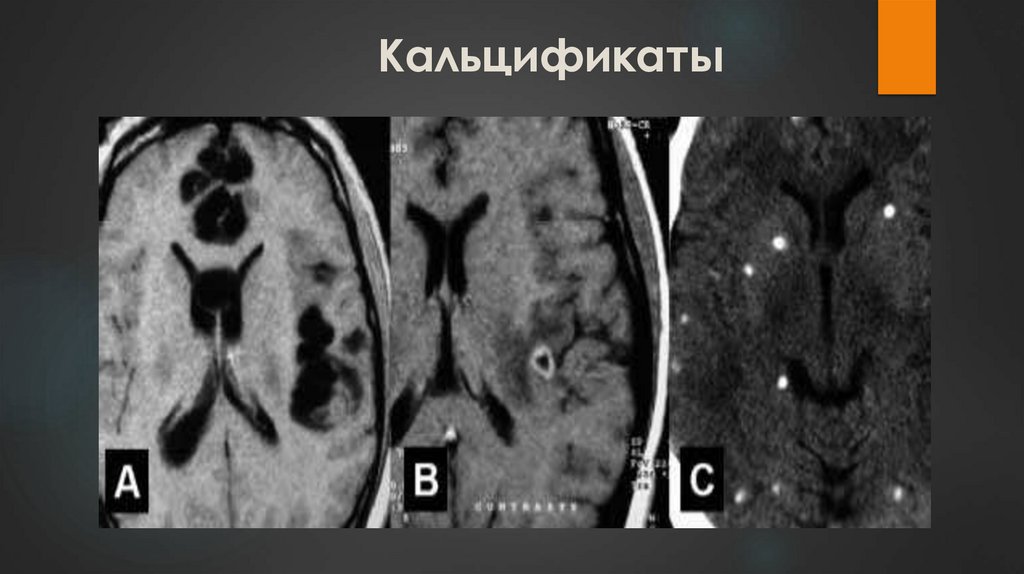
Менигоэнцефалит, церебральные кальцификаты
Интерстициальный нефрит
Анемия с нормобластозом
11.
Пороки развития при врожденной ЦМВИМикроцефалия
Ретинопатия
Интрацеребральный
кальциноз
Микрофтальмия
Микрогирия
Катаракта
Пороки сердца
(дефекты перегодок,
магистральных
сосудов)
12.
Диагностика ЦМВИИФА
-Определение специфических
иммуноглобулинов Ig M и Ig G.
Наличие Ig M у новорожденных
свидетельствует о вн/ут инфицировании, т.к
IgM в отличии от IgG не передаются плоду от
матери.
Детекция вирусных нуклеиновых кислот –
методом ПЦР.
13.
Лечение ЦМВИ2 основных направления:
Терапия виростатаческими или
вирицидными препаратами
(ганцикловир, фоскарнет). Препараты
высокотоксичны и для лечения
Препарат выбора – «ЦИТОТЕКТ»
14.
ТоксоплазмозЭтиология – облигатный внутриклеточный паразит
Toxoplasma gondii.
Предрасполагающие факторы:
Только первичная инфекция у матери приводит к
врожденной инфекции;
- При первичной инфекции у матери риск
трансплацентарной передачи инфекции
возрастает от 15% в первом триместре до 60 % в
конце беременности.
-
15.
ТоксоплазмозВ мире число инфицированных
токсоплазмами составляет
более 500 млн человек.
В России инфицированность
населения достигает 30%.
16.
Клиника токсоплазмозаИнфицирование в первом триместре
беременности:
Классическая триада в виде
гидроцефалии,
хориоретинита и
внутричерепных кальцификатов.
Инфицирование в конце беременности – при
этом новорожденные рождаются обычно без
клинических признаков заболевания.
17.
Для токсоплазмоза характерно большоеразнообразие клинических проявлений и
отсутствие патогномоничных симптомов
По клиническим проявлениям:
-
Острая (генерализованная)– у 0,2-0,3%
больных;
-
Подострая;
-
Хроническая;
18.
Врожденный токсоплазмозОстрый – в большинстве органов имеются очаги некрозов с
сопутствующей лихорадкой, желтуха, энцефаломиелит,
пульмонит, кожные высыпания, патологические изменения глаз,
гепато- и спленомегалия;
Подострый – большинство очагов заживает или
кальцифицируется, но имеющиеся в головном мозгу или глазах
остаются активными;
Хронический – обычно не распознается в период
новорожденности, а хориоретинит и поражение мозга
выявляются позднее.
19.
Кальцификаты20.
ДиагностикаИФА
выявление антигенов токсоплазмы в тканях и
жидкостях, обнаружение нуклеиновых кислот
токсоплазмы с помощью полимеразной
цепной реакции (ПЦР) и
ПЦР
определение специфических
токсоплазменных антител.
21.
Тактика веденияАдекватная терапия не разработана.
В настоящее время используется
комбинация сульфадимезина и
хлоридина.
Фолиевая кислота – для профилактики
токсической реакции со стороны органов
кроветворения.
При активном воспалительном процессе
показаны кортикостероиды.
22.
Герпесвирусная инфекцияВ группу герпеса входят 70 вирусов,
имеющих широкий круг хозяев и
подразделяющиеся на 3 подсемейства α, β- и γ.
Наиболее типичными представителями
альфа герпес вирусов являются вирусы
простого герпеса (ВПГ) 1 и 2 типов.
23.
Герпесвирусная инфекцияОба типа вируса значимы в формировании
патологии плода и новорожденного.
Наиболее опасно для плода первичное
инфицирование или рецидивы во время
беременности, поскольку приводят к
самопроизвольным выкидышам,
мертворождению, формированию пороков
развития.
24.
Клинические проявленияБольшинство новорожденных с перинатально
приобретенной ГВИ оказывается нормальными
при рождении.
ГВИ инфекция у новорожденных обычно
развивается по одному из трех типов :
Локализованная на коже, в глазах и ротовой
полости (40 %)
Изолированное заболевание ЦНС (35 %)
Фульминантное диссеминированное
заболевание с поражением множественных
органов (25 %)
25.
Неонатальная болезнь(герпетическая инфекция)
При заражении до родов – недоношенность,
пневмония, хориоретинит, появление после светлого
промежутка лихорадки, энцефалита с
церебральными кальцификатами, геморрагического
синдрома, желтухи, гепатоспленомегалии.
При герпес-инфекции 1 типа характерны
нейротоксикоз, пневмония, тяжелый гемморагический
синдром, гепатит, почечная недостаточность.
26.
Герпесвирусная инфекцияПороки развития:
Микроцефалия
Микрофтальмия
Ретинопатии
Рубцы на коже
Гипоплазия конечностей
(кортикальная карликовость)
27.
Диагностика герпетическойинфекции
Метод определения специфических
иммуноглобулинов в
иммуноферментном анализе (ИФА)
Выявление ДНК ВПГ методом
полимеразной цепной реакции (ПЦР) –
особенно актуальна такая диагностика в
неонатологии, когда новорожденным
затруднительно поставить диагноз только
по серологическим исследованиям.
28.
ЛечениеДаже при подозрении на неонатальный
герпес необходимо проведение
противовирусной терапии «Ацикловир»
Реаферон или виферон.
29.
КраснухаДо 20 % женщин детородного
возраста не имеют иммунитета к
вирусу краснухи и входят в группу
риска по заболеванию краснухой во
время беременности и
внутриутробному инфицированию
плода.
30.
Врожденная краснухаСроки
Риск
беременност поражения
и
0 – 12 недель 60 – 80 %
Исходы
12 -16 недель 15 - 30 %
16 – 40 недель 10 – 20 %
20 % - глухота
Функциональные
нарушения различных
органов
20 % - самопроизвольное
прерывание
беременности.
90 % - уродство плода.
31.
Классический синдромврожденной краснухи
Триада Грегга
Поражение органа слуха
Поражение органа зрения
Врожденные пороки сердца
32.
Диагностика врожденной краснухиПЦР
Наличие вируса или вирусной РНК в
клиническом материале (содержимое
носоглотки, мочи, ликвора – в первые 3 месяца
жизни);
ИФА
Четырехкратное нарастание специфических Ig
G при исследовании парных сывороток, взятых с
интервалом в 10-15 дней
Наличие специфических Ig М
33.
Лечение врожденной краснухиСпецифического лечения врождённой
краснухи нет.
Лечение направлено на компенсацию
утраченных функций.
































 Медицина
Медицина