Похожие презентации:
Антигипертензивные средства. Гипертензивные средства
1. Антигипертензивные средства Гипертензивные средства
Кафедра общей и клинической фармакологиис курсом анестезиологии и реаниматологии
2. Антигипертензивные средства - это вещества, применяемые при артериальной гипертензии (АГ)
Повышение АДнаблюдается при
• эссенциальной АГ (в 90% случаев);
• симптоматических АГ, например,
тиреотоксикозе,
феохроматоцитозе, болезни
Иценко-Кушинга, коартации аорты
и т.д.
3.
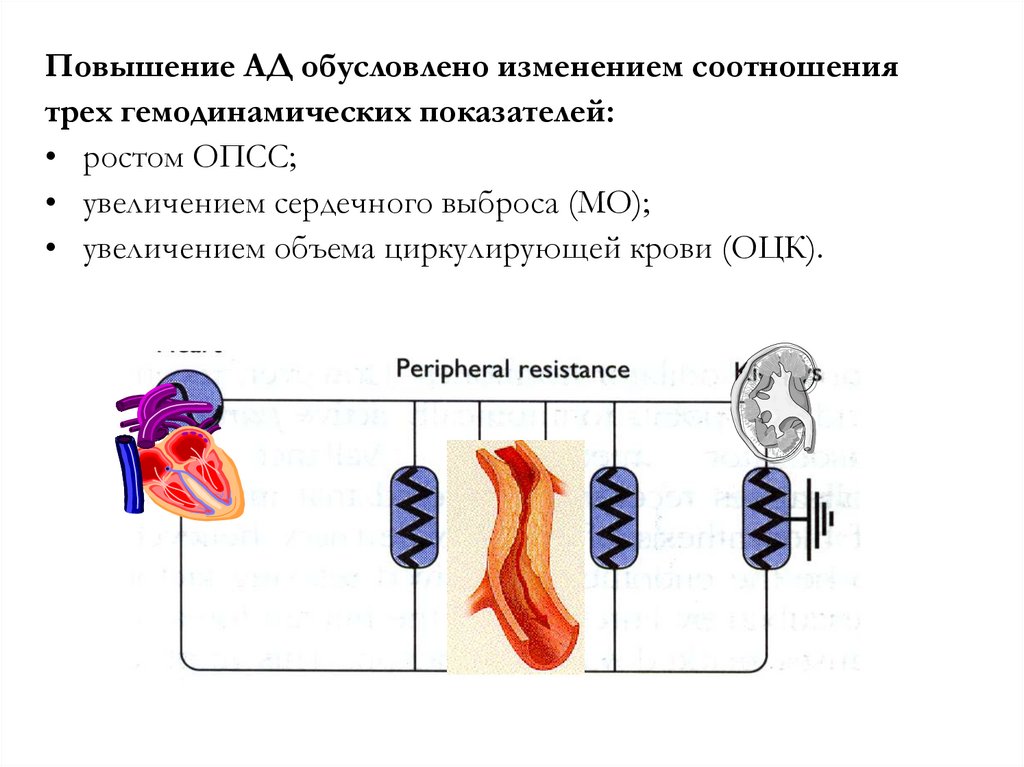
Повышение АД обусловлено изменением соотношениятрех гемодинамических показателей:
• ростом ОПСС;
• увеличением сердечного выброса (МО);
• увеличением объема циркулирующей крови (ОЦК).
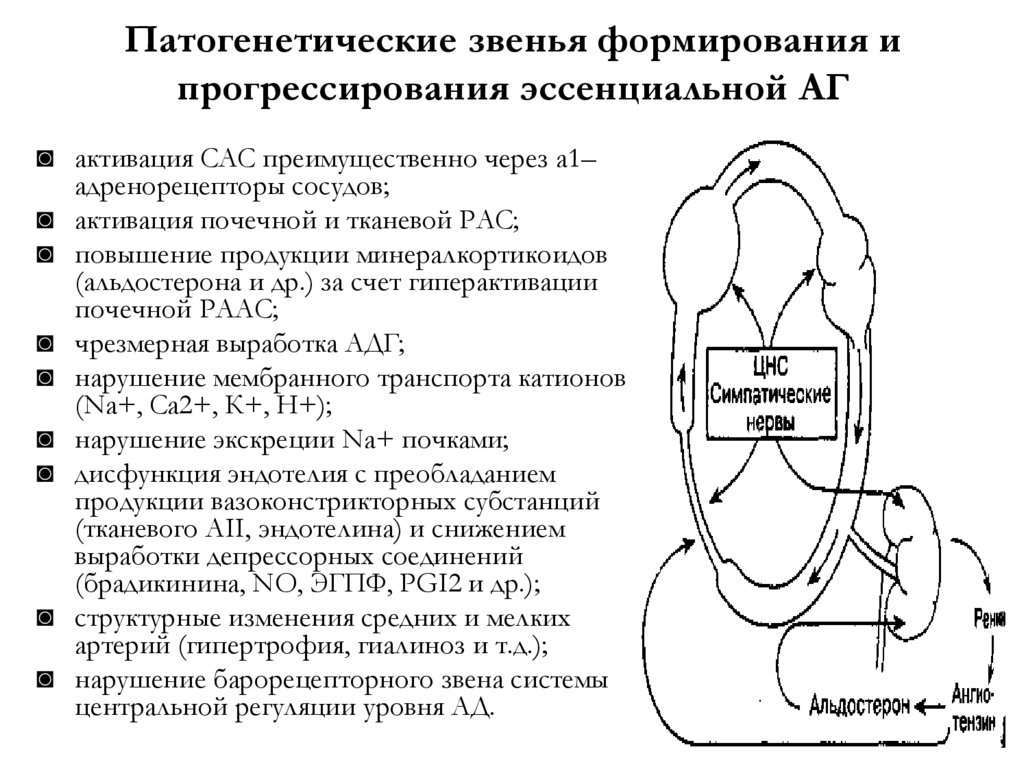
4. Патогенетические звенья формирования и прогрессирования эссенциальной АГ
◙ активация САС преимущественно через a1–адренорецепторы сосудов;
◙ активация почечной и тканевой РАС;
◙ повышение продукции минералкортикоидов
(альдостерона и др.) за счет гиперактивации
почечной РААС;
◙ чрезмерная выработка АДГ;
◙ нарушение мембранного транспорта катионов
(Nа+, Са2+, К+, Н+);
◙ нарушение экскреции Nа+ почками;
◙ дисфункция эндотелия с преобладанием
продукции вазоконстрикторных субстанций
(тканевого АII, эндотелина) и снижением
выработки депрессорных соединений
(брадикинина, NО, ЭГПФ, PGI2 и др.);
◙ структурные изменения средних и мелких
артерий (гипертрофия, гиалиноз и т.д.);
◙ нарушение барорецепторного звена системы
центральной регуляции уровня АД.
5. Гемодинамические последствия АГ и поражение органов–мишеней
Повышение АД вызывает повреждение органов-мишеней (сердце,почки, головной мозг, крупные сосуды, сетчатка глаза, что приводит к
инфаркту миокарда, инсульту, расслоению аорты, почечной
недостаточности, ретинопатии и т.д.)
6. Основная цель терапии АГ и пути ее достижения
Цель – максимальное снижение рискаразвития осложнений АГ и смертности
больных.
Путь достижения - длительная
пожизненная терапия, направленная на:
• снижение повышенного уровня АД до
оптимальных значений;
• “защиту” органов–мишеней, по меньшей
мере предупреждающую их
дальнейшее повреждение;
• коррекции всех обратимых факторов риска
(ожирение, гиперлипидемия,
нарушения углеводного обмена,
избыточное потребление соли,
гиподинамия и т.п.).
7.
Основные группы гипотензивныхсредств
1. Диуретики
2. Блокаторы медленных
кальциевых каналов
3. Ингибиторы АПФ
4. Бета-адреноблокаторы
5. Блокаторы рецепторов
ангиотензина II
8. Диуретики
Классификация• Петлевые: амилорид, буметанид, этакриновая кислота
(урегид), фуросемид (лазикс), торсемид
• Тиазидные: гидрохлортиазид (гипотиазид), индапамид
(арифон), хлорталидон, клопамид
• Калийсберегающие: спиронолактон (верошпирон),
триамптерен
9. Диуретики
• Диуретики - это лекарственные препараты,увеличивающие мочеобразование за счет снижения
реабсорбции натрия и воды.
• Механизм действия обусловлен снижением
содержания натрия в организме, что приводит к
уменьшению
объема циркулирующий крови (ОЦК)
расширению артериол, т.к. удаление Na из стенок
артериол снижает их чувствительность к
сосудосуживающим импульсам, следовательно,
способствует их расширению и снижению ОПС
10.
Диуретики (в малых дозах)Hydrochlorothiazide
Chlorthalidone
Indapamide
5%
Indapamide
•vasodilatator
•Метаболически нейтральный
салуретик
Amiloride
Triamterene
Spironolactone
3%
20-30%
Furosemide
11. Диуретики
◙Диуретики целесообразно назначать в качестве дополнительных ЛС ,
усиливающих эффект β–адреноблокаторов и ингибиторов АПФ. Последние
нивелируют некоторые отрицательные эффекты тиазидных и тиазидоподобных
диуретиков.
◙
Тиазидные и тиазидоподобные диуретики обладают высокой
эффективностью в лечении больных АГ, однако при длительном применении
возможно развитие большого количества побочных эффектов (электролитных
нарушений, рефлекторного увеличения активности РААС и САС, нарушений
липидного и углеводного обменов).
◙
Рациональный подход к применению тиазидных и
тиазидоподобных диуретиков у больных эссенциальной АГ заключается в
регулярном (ежедневном) назначении препаратов в малых дозах (12,5–25 мг
гидрохлортиазида в сутки), а также в применении комплексных препаратов
тиазидных диуретиков с калийсберегающими.
◙
Петлевые диуретики используются в основном в ургентных случаях
(гипертонический криз, отек легких, отек мозга и др.).
12. Диуретики
Индапамид (арифон) - сравнительно новый препарат,относящийся к группе нетиазидных сульфонамидов.
Препарат в большей степени, чем другие тиазидовые и
тиазидоподобные диуретики, снижает ОПСС и уровень АД,
не вызывая при этом электролитного дисбаланса, а также
нарушений углеводного и липидного обменов. Доказана
способность индапамида вызывать обратное развитие
гипертрофии миокарда ЛЖ.
Арифон–ретард назначают 1 раз в сутки в дозе 2,5 мг.
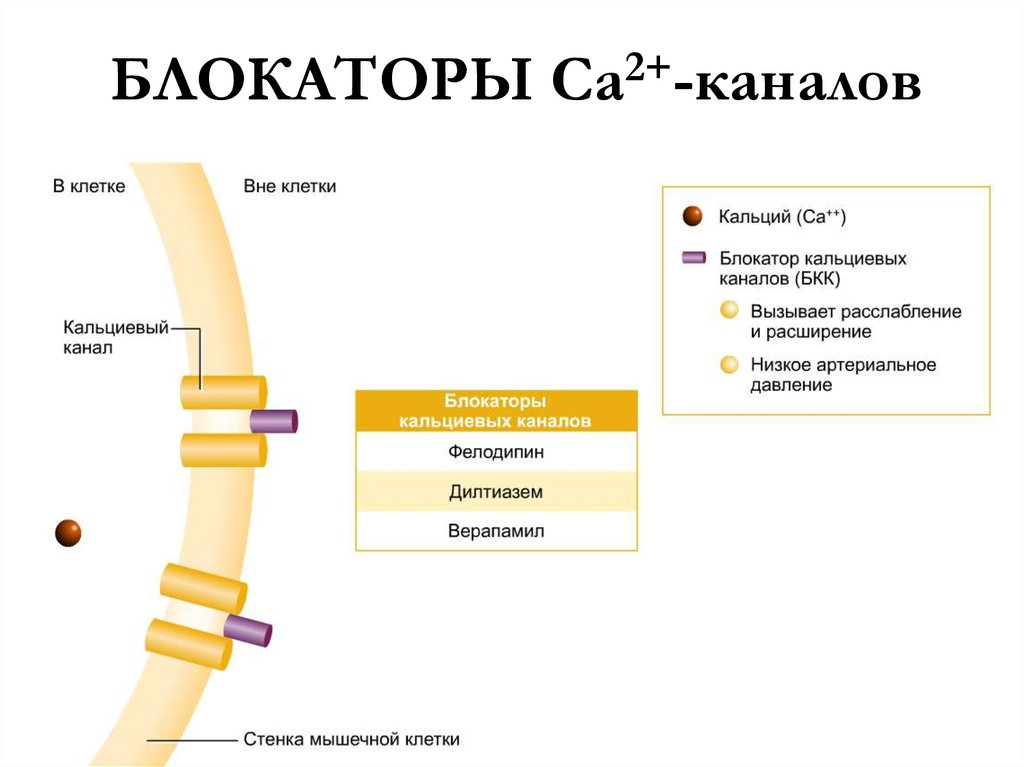
13. Блокаторы медленных кальциевых каналов (антагонисты кальция, БМКК)
БМКК – это группа неоднородныхорганических соединений, наиболее
характерным свойством которых является
частичное ограничение поступления ионов
Са2+ в клетку через медленные кальциевые
каналы.
14.
15. Лекарственные формы БМКК 2-го поколения
— с замедленным высвобождением - retardили slow-release (в виде таблеток и капсул);
— с двухфазным высвобождением (rapidretard);
— терапевтические системы 24-часового
действия (система GITS).
16.
АНТАГОНИСТЫ КАЛЬЦИЯБКК
5 типов потенциал-зависимых кальциевых каналов: каналы L-типа (миокард, мышцы сосудов)
открываются на длительное время; каналы Т-типа открываются на короткое время; каналы
N-типа - в нейронах ЦНС и ПНС; каналы Р-типа - в мозжечке, каналы R-типа – в
эндотелии.
Примембранное
хелататирование кальция
(апрессин)
Са2+
- 6,4 – 12,2%
фосфорилирования
киназы ЛЦМ фосфорилирования ЛЦМ -
Na-Ca
саркоплазм.
ретикулум
Сопряжение актин/миозин
- Ca2+
Механизм действия: блокада медленных кальциевых каналов
ограничивает поступление ионов Са2+ в клетку → снижение
превращения энергии фосфатов в механическую работу → мышечное
волокно не развивает достаточное механическое напряжение.
17.
БЛОКАТОРЫ Ca2+-каналов18. Эффекты БМКК
Терапевтическийэффект
Фармакологический эффект
Антиангинальный
1. Блокада кальциевых каналов кардиомиоцитов СА и АВ узлов, а также
рабочего миокарда приводит к снижению силы и частоты
сердечных сокращений, что уменьшает работу сердца и понижает
потребность миокарда в 02.
2. Блокада кальциевых каналов гладкомышечных клеток сосудов
приводит к
а) расширению коронарных сосудов и увеличению коронарного
кровотока, что повышает доставку 02 к миокарду;
б) снижению сопротивления периферических артерий и
гемодинамической разгрузке сердца
Антиаритмический
Снижение автоматизма СА, автоматизма и проводимости АВ узла
Антигипертензивный
1. Расширение периферических артериальных сосудов,
снижение ОПС и в результате снижение системного АД
2. Снижение сердечного выброса вследствие уменьшения частоты и
силы сердечных сокращений
19. Фармакокинетика БМКК
• Большинство БМКК назначают внутрь. Верапамил,дилтиазем, нифедипин, нимодипин имеют формы для
парентерального введения.
• БМКК являются липофильными ЛС. После приема внутрь
они характеризуются быстрой скоростью всасывания, но
значительно вариабельной биодоступностью, что связано с
наличием у них "эффекта первого прохождения" через
печень.
• В плазме крови БМКК сильно связываются с белками,
преимущественно с альбуминами и в меньшей степени - с
липопротеидами.
• Скорость достижения максимальной концентрации в плазме
крови (C max ) и TS зависят от лекарственной формы БМКК
: от 1-2 ч - у БМКК I поколения, до 3-12 ч - у II-III
поколения.
20. Отличия БМКК
• Дигидропиридины больше воздействуют на гладкую мускулатуру сосудови практически не влияют на миокард и проводящую систему сердца;
фенилалкиламины оказывают большее влияние на миокард, функции СА
и АВ узлов, чем на гладкую мускулатуру сосудов;
• Быстро наступающий, хоть и непродолжительный вазодилатирующий
эффект нифедипина приводит к активации САС, увеличению
содержания катехоламинов в крови и заметной тахикардии. Сократимость
миокарда возрастает, что ослабляет антигипертензивный и
антиангинальный эффекты нифедипина.
• Производные дигидропиридинового ряда второго поколения
отличаются более медленным развитием вазодилатирующего эффекта и
большей продолжительностью антигипертензивного действия,
характеризуются меньшей степенью симпатической активации и поэтому
более предпочтительны при длительном лечении больных АГ и ИБС.
21. Побочные эффекты БМКК
Головокружение, головная боль, “приливы”, гиперемия кожи,
внезапное покраснение лица вследствие выраженной местной
периферической вазодилатацией (производные
нифедипина).
Синусовая тахикардия (короткодействующий нифедипин и
несколько реже – дилтиазем).
Синусовая брадикардия (верапамил, реже дилтиазем).
Нарушения АВ–проводимости (верапамил, реже дилтиазем).
Выраженные отеки голеней и стоп, обусловленные
некоординированной вазодилатацией, нарушением местного
кровообращения и увеличением проницаемости сосудистой
стенки (нифедипин).
Запоры, связанные со снижением тонуса гладкой мускулатуры
кишечника (верапамил).
Усугубление нарушения сократимости миокарда у больных с
признаками сердечной недостаточности.
22. Показания к назначению БМКК
• АГ (в качестве монотерапии или вкомбинации с другими
антигипертензивными средствами);
• стенокардия напряжения и
ангиоспастическая стенокардия (стенокардия
Принцметала);
• Суправентрикулярные тахикардии
(верапамил и его производные)
23. Противопоказания к назначению БМКК
• выраженная гипотензия (систолическое АД ниже 90мм рт. ст.)
• кардиогенный шок
• острый период ИМ
• прогрессирующая сердечная недостаточность (II—
III стадии)
• нестабильная АВ блокада, синдром слабости
синусового узла, синдром Вольффа — Паркинсона
— Уайта, интоксикация сердечными гликозидами
(производные фенилалкиламина)
24. Бета-адреноблокаторы (БАБ)
БАБ – неоднородная посвоим фармакологическим
эффектам группа
лекарственных препаратов,
единственным общим
свойством которых
является конкурентный
антагонизм в отношении ßадренергических
рецепторов.
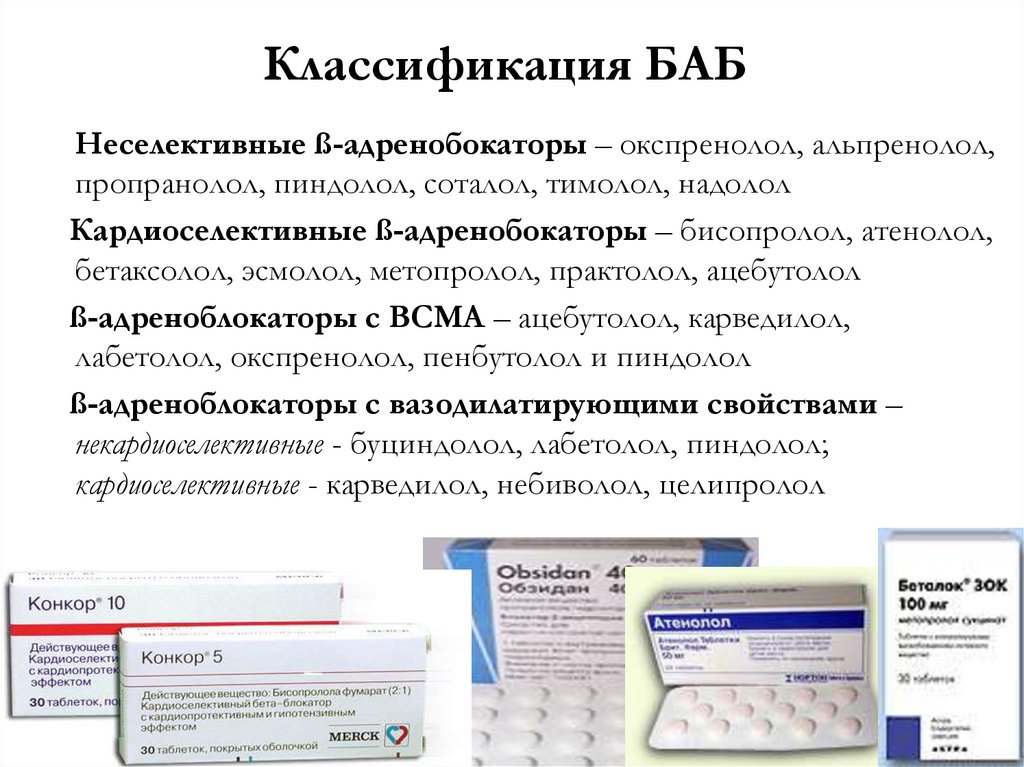
25.
Классификация БАБНеселективные ß-адренобокаторы – окспренолол, альпренолол,
пропранолол, пиндолол, соталол, тимолол, надолол
Кардиоселективные ß-адренобокаторы – бисопролол, атенолол,
бетаксолол, эсмолол, метопролол, практолол, ацебутолол
ß-адреноблокаторы с ВСМА – ацебутолол, карведилол,
лабетолол, окспренолол, пенбутолол и пиндолол
ß-адреноблокаторы с вазодилатирующими свойствами –
некардиоселективные - буциндолол, лабетолол, пиндолол;
кардиоселективные - карведилол, небиволол, целипролол
26. Механизм действия БАБ
β-адреноблокаторы блокируют ß адренорецепторы, расположенные вразличных органах. Различают 2 основных
вида ß -адренорецепторов. Первые
расположены в сердце и островковой части
поджелудочной железы, вторые – в стенках
артерий, легких, мочевом пузыре, матке.
Способность блокировать влияние
медиаторов на ß-адренорецепторы миокарда
и ослабление влияния катехоламинов на
мембранную аденилатциклазу
кардиомиоцитов с уменьшением
образования цАМФ определяет
фармакодинамику ß-адреноблокаторов.
27.
БЕТА-БЛОКАТОРЫГиперкинезия
28. Терапевтические и фармакологические эффекты БАБ
Антиангинальное действие заключается в уменьшении частоты и силы сердечных
сокращений, потребности миокарда в О2 и улучшению его кровоснабжения.
Гипотензивный эффект связан с торможением симпатической стимуляции
периферических сосудов и угнетением активности ренин-ангиотензиновой системы, что.
приводит к снижению ОПС и уменьшению сердечного выброса.
Антиаритмическое действие обусловлено устранением аритмогенных факторов, в т.ч.
купированием тахикардии, угнетением активности симпатической нервной системы,
снижением АД, что приводит к уменьшению скорости спонтанного возбуждения
сердечных водителей ритма и замедлению АВ проводимости.
β-адреноблокаторы с ВСМА способны оказывать стимулирующее влияние на βадренорецепторы, т.е. не снижать или незначительно снижать ЧСС в покое, но
препятствовать увеличению ЧСС при физической нагрузке или под действием βадреномиметиков (например, изопреналина).
Неселективные β-адреноблокаторы ингибируют липолиз в жировой ткани, что может
приводить к повышению уровней триглицеридов в крови.
Пропранолол способен усиливать спонтанные и вызванные утеротоническими
средствами сокращения матки, уменьшать кровотечение при родах и в
послеоперационном периоде.
Пропранолол, левобунолол, тимолол могут снижать внутриглазное давление за счет
уменьшения секреции водянистой влаги глаза.
БАБ с вазодилатирующим эффектом снижают АД в т.ч. или за счет дополнительной
блокады α-адренорецепторов (карведилол, лабетолол), или восстановления синтеза NО
(небивaлол).
29. Показания к применению БАБ
АГ, особенно при гиперкинетическом типе
кровообращения (он проявляется клинически
чрезмерно выраженной тахикардией и значительным
увеличением систолического артериального давления
при физической нагрузке).
ИБС (стенокардия покоя и вариантная, особенно
нечувствительная к нитратам).
тахиаритмии (синусовая тахикардия, мерцательная
аритмия, желудочковая экстрасистолия (при аритмиях
дозы обычно ниже, чем при артериальной гипертензии
и стенокардии).
ОИМ
ХСН
гипертрофическая кардиомиопатия,
тиреотоксикоз (особенно при аллергии на
мерказолил), мигрень, паркинсонизм
стимуляция родовой деятельности у женщин
с повышенным артериальным давлением
(неселективные БАБ)
глаукома (неселективные БАБ)
30. Противопоказания для назначения БАБ
обструктивные заболевания легких (возможный бронхоспазм);беременность (возможность возникновения брадикардии и гипоксемии плода);
обструктивные заболевания сосудов;
АВ–блокада II–III степени;
синдром слабости синусового узла;
синусовая брадикардия;
острая сердечная недостаточность (отек легких, кардиогенный шок);
тяжелая хроническая сердечная недостаточность;
сахарный диабет I типа* (для некардиоселективных β–адреноблокаторов без
ВСА) – увеличивается риск возникновения гипогликемической комы в связи с
трудностью клинического распознавания гипогликемии (отсутствуют такие ее
признаки, как тахикардия и тремор);
дислипидемия (для некардиоселективных β–адреноблокаторов без ВСА)*;
заболевания периферических сосудов (перемежающаяся хромота, синдром
Рейно)*;
психическая депрессия (особенно – пропранолол и другие жирорастворимые
препараты и β–адреноблокаторы с ВСА).
31. Ингибиторы АПФ (ИАПФ)
ИАПФ - большая группалекарственных средств,
обладающих широким спектром
действия на многочисленные
механизмы функциональных и
структурных изменений,
происходящих при самых
различных заболеваниях
сердечно–сосудистой системы
на органном, клеточном,
субклеточном и молекулярном
уровнях.
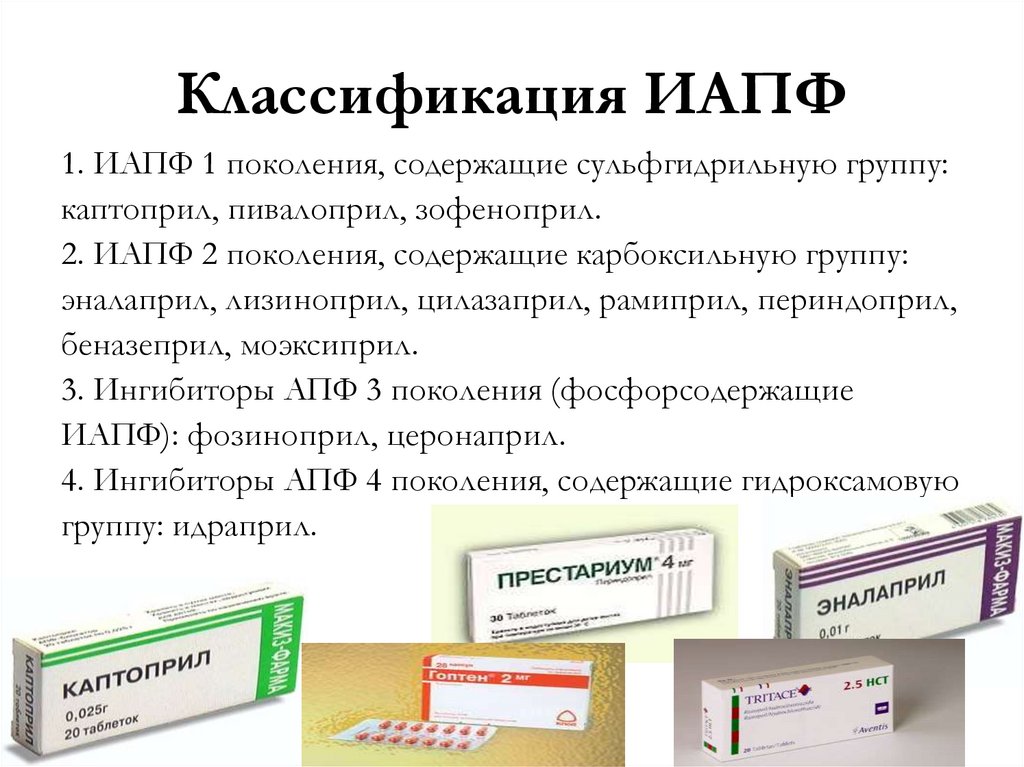
32. Классификация ИАПФ
1. ИАПФ 1 поколения, содержащие сульфгидрильную группу:каптоприл, пивалоприл, зофеноприл.
2. ИАПФ 2 поколения, содержащие карбоксильную группу:
эналаприл, лизиноприл, цилазаприл, рамиприл, периндоприл,
беназеприл, моэксиприл.
3. Ингибиторы АПФ 3 поколения (фосфорсодержащие
ИАПФ): фозиноприл, церонаприл.
4. Ингибиторы АПФ 4 поколения, содержащие гидроксамовую
группу: идраприл.
33.
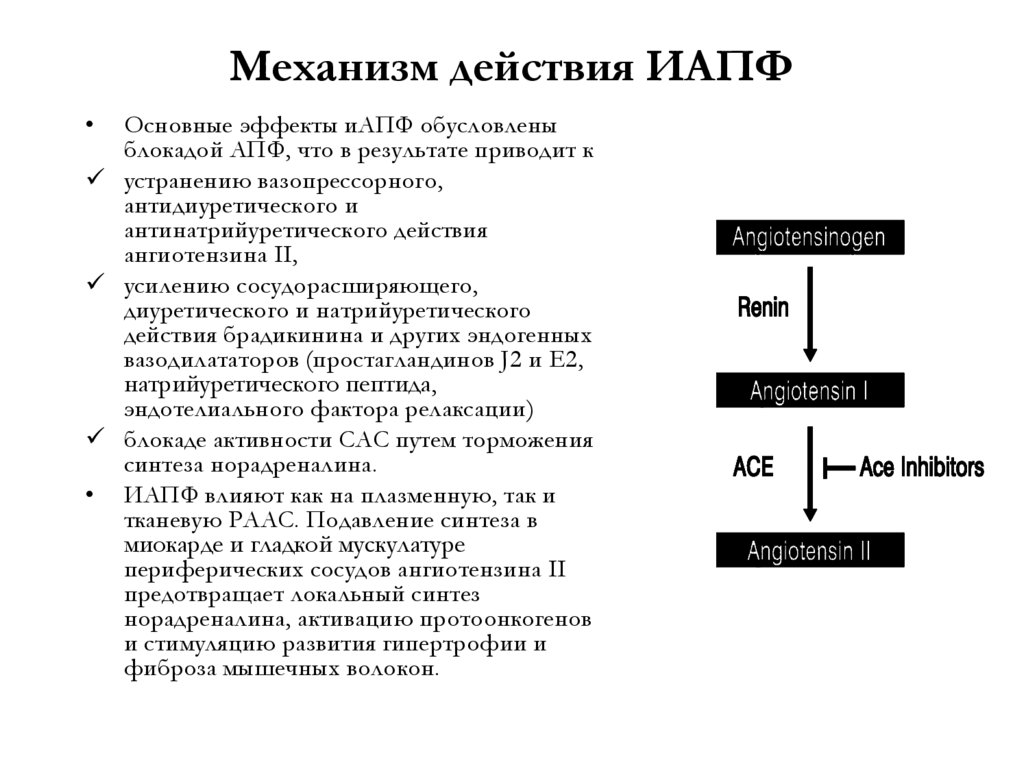
Механизм действия ИАПФОсновные эффекты иАПФ обусловлены
блокадой АПФ, что в результате приводит к
устранению вазопрессорного,
антидиуретического и
антинатрийуретического действия
ангиотензина II,
усилению сосудорасширяющего,
диуретического и натрийуретического
действия брадикинина и других эндогенных
вазодилататоров (простагландинов J2 и E2,
натрийуретического пептида,
эндотелиального фактора релаксации)
блокаде активности САС путем торможения
синтеза норадреналина.
• ИАПФ влияют как на плазменную, так и
тканевую РААС. Подавление синтеза в
миокарде и гладкой мускулатуре
периферических сосудов ангиотензина II
предотвращает локальный синтез
норадреналина, активацию протоонкогенов
и стимуляцию развития гипертрофии и
фиброза мышечных волокон.
34. Основные фармакологические эффекты ИАПФ
– системная артериальная вазодилатация (уменьшениепосленагрузки на левый желудочек) без развития
рефлекторной тахикардии;
– венозная вазодилатация (увеличение емкости венозной
системы, уменьшение преднагрузки);
– предотвращение дилатации желудочков (кардиопротекция);
– обратное развитие гипертрофии желудочков
(кардиопротекция) и стенки артерий и артериол;
– коронарная вазодилатация;
– подавление реперфузионных желудочковых аритмий
(кардиопротекция);
– предотвращение развития толерантности к нитратам и
потенцирование вазодилатирующего действия нитратов;
– уменьшение задержки натрия и воды, увеличение содержания
калия.
35.
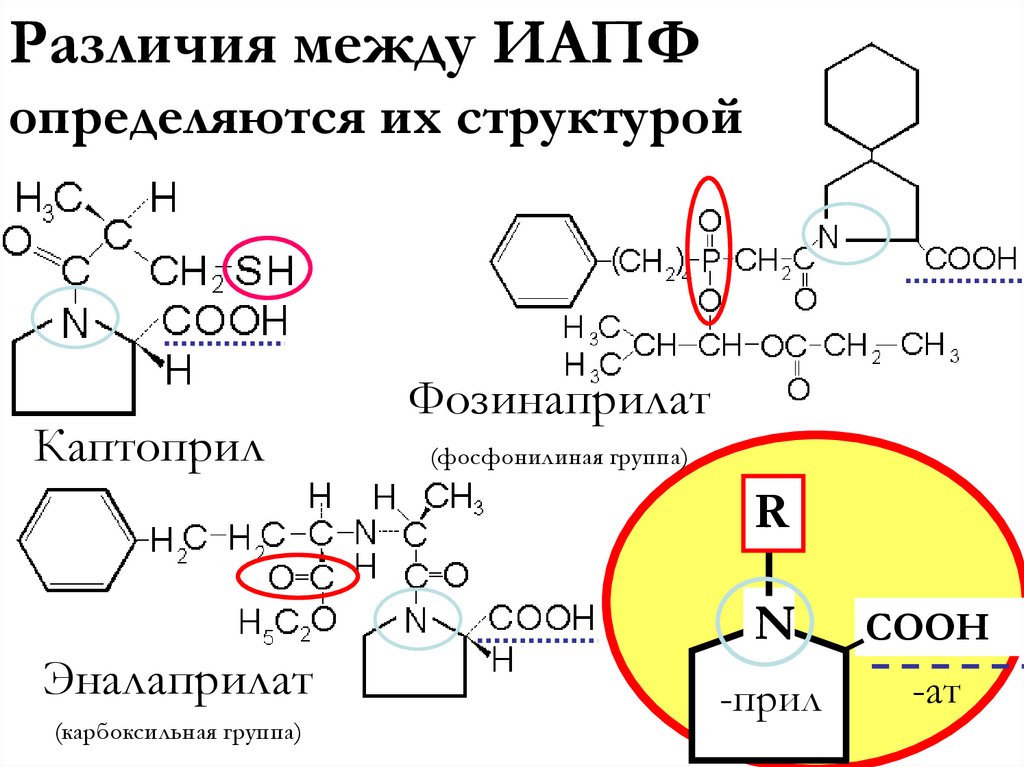
Различия между ИАПФопределяются их структурой
Каптоприл
Фозинаприлат
(фосфонилиная группа)
R
Эналаприлат
(карбоксильная группа)
N
СООН
-прил
-ат
36. Побочные эффекты ИПФ
• артериальная гипотензия;• гиперкалиемия;
• ангионевротический отек гортани;
• ухудшение функции почек при исходной
ХПН;
• сухой кашель.
37. Противопоказания к назначению ИАПФ
– двусторонние стенозы почечных артерий илистеноз артерии единственной почки;
– тяжелый аортальный или митральный стеноз,
обструктивная кардиомиопатия;
– исходная гипотензия (АД менее 100/60 мм рт. ст.);
– беременность, лактация.
38. Показания к назначению ИАПФ
1. При лечении систолической дисфункциилевого желудочка вне зависимости от
наличия или отсутствия признаков СН.
2. При лечении АГ и большинства форм
симптоматических АГ.
3. В качестве самостоятельного элемента
лечения различных видов нефропатий, в
том числе диабетической.
4. В системе мер вторичной профилактики
у пациентов, перенесших ИМ.
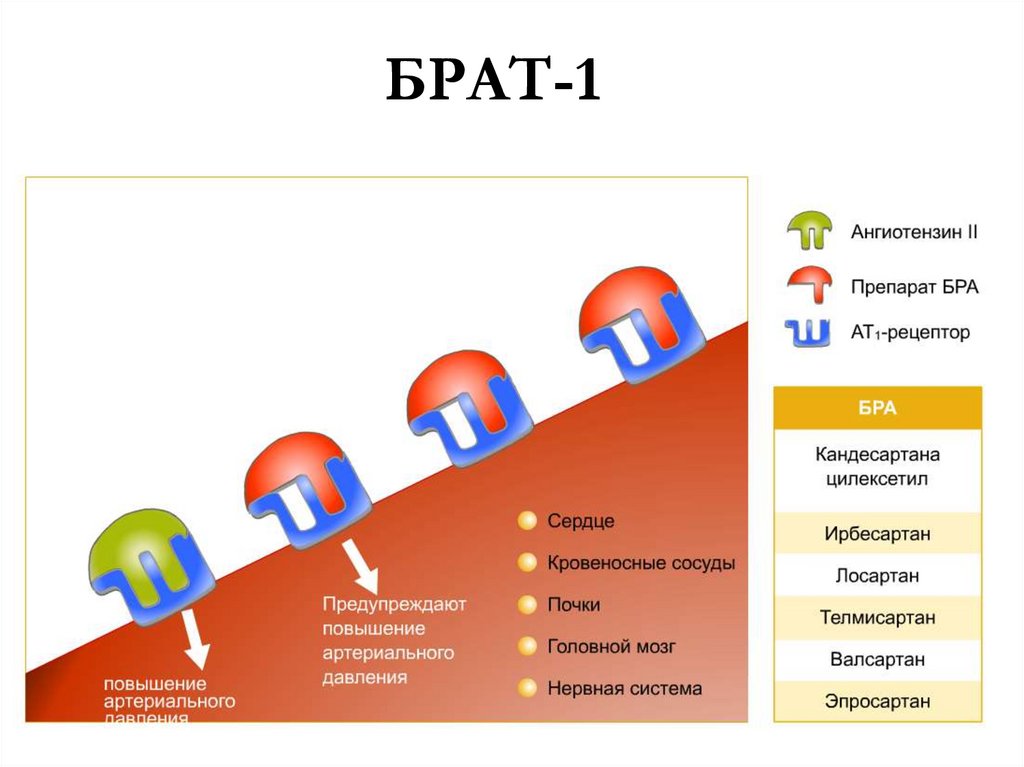
39. Антагонисты рецепторов АТII (АРА)
◙ АРА блокируют эффектыангитензина II на
специфических тканевых
рецепторах.
◙ АРА по свойствам близки к
ИАПФ, но обладают меньшим
количеством побочных
эффектов(например, не
вызывают сухой кашель).
◙ АРА изредка вызывают
аллергические реакции,
головокружение, боль в спине,
диарею, синусит, фарингит и т.д.
◙ АРА противопоказаны при
беременности
40.
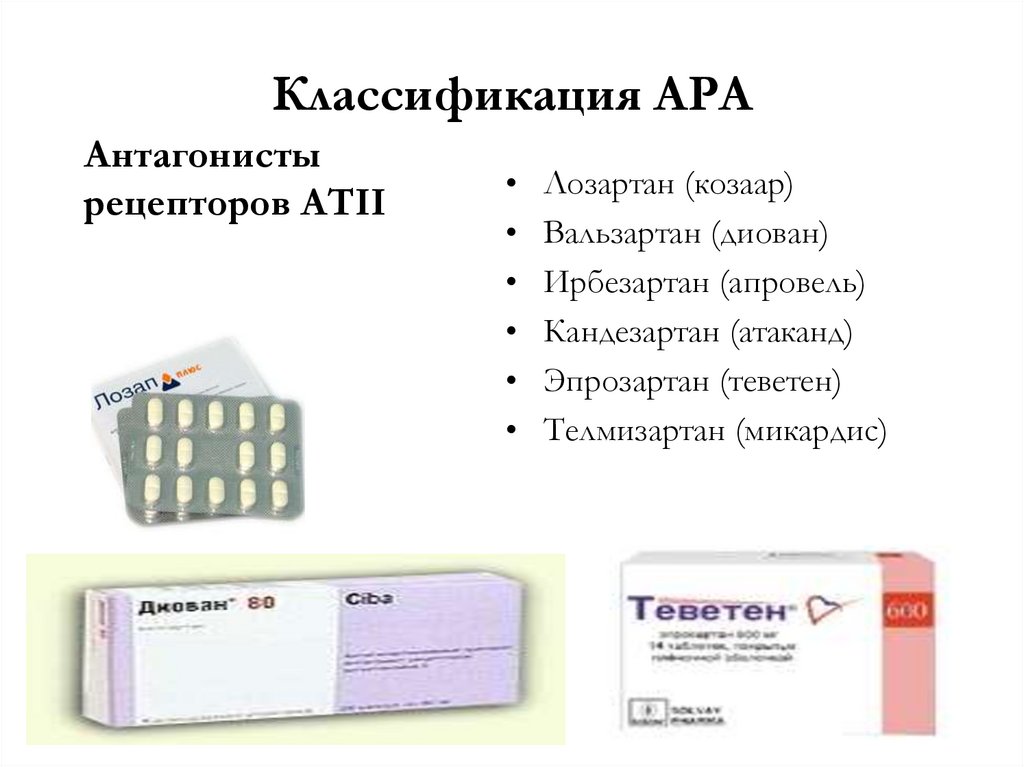
Классификация АРААнтагонисты
рецепторов АТII
Лозартан (козаар)
Вальзартан (диован)
Ирбезартан (апровель)
Кандезартан (атаканд)
Эпрозартан (теветен)
Телмизартан (микардис)
41.
БРАТ-142. Вещества, снижающие тонус симпатической нервной системы
◙ Центрального действия: клофелин (клонидин),метилдофа, гуанобенц, гуанфацин, мокоснидин,
рилменидин.
◙ Механизм действия: стимулируют
пресинаптические a2-адренорецепторы
сосудодвигательного центра, снижая его тонус, что
сопровождается развитием брадикардии и
снижением ОПС.
◙ Угнетающее влияние метилдопы и клонидина на
ЦНС заключается в седативном эффекте,
сонливости и потенцировании действия
снотворных, алкоголя и т.д.
43. Вещества, снижающие тонус симпатической нервной системы
◙ Метилдопа обладает доказанной эффективностьюв лечении АГ беременных и пожилом возрасте.
◙ Клонидин для пролонгированного лечения АГ
используется редко, применяется, в основном, для
купирования гипертонических кризов.
◙ Мокоснидин и рилменидин близки по структуре к
клонидину, но мало влияют на a2адренорецепторы, поэтому не вызывает сонливости
и сухости во рту. Механизм их действия обусловлен
стимуляцией имидазолиновых рецепторов,
расположенных в продолговатом мозге.
44. Вещества, снижающие тонус симпатической нервной системы
◙ Ганглиоблокаторы (гексаметоний,азаметоний, триметафан, гигроний) из-за
блокады всей ВНС приводят к большому
количеству тяжелых побочных эффектов,
поэтому для длительного лечения АГ в
настоящее время не применяются. В ряде
стран они сохраняют значение для
неотложной помощи при ГК.
45. Вещества, снижающие тонус симпатической нервной системы
◙ Симпатолитики (резерпин,гуанетидин) из-за
медленного развития
антигипертензивного
эффекта и побочных
реакций (гуанетидин –
ортостатический коллапс,
резерпин – депрессия) в
последние годы потеряли
свое значение в лечении
АГ.
46. Вещества, снижающие тонус симпатической нервной системы
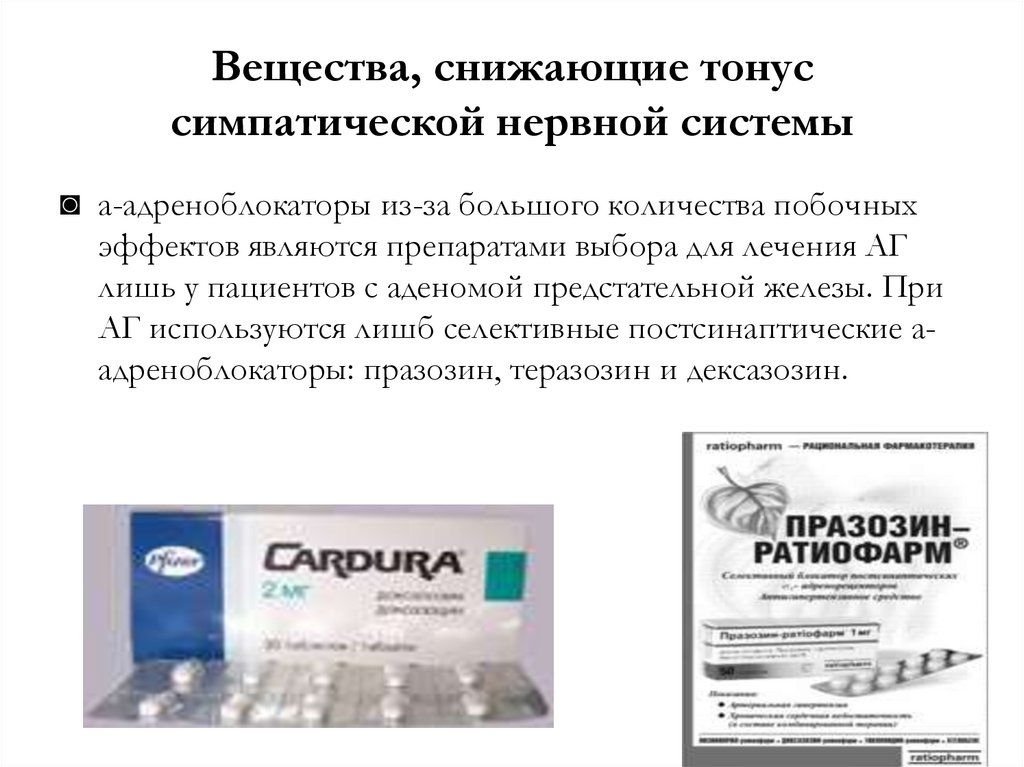
◙ a-адреноблокаторы из-за большого количества побочныхэффектов являются препаратами выбора для лечения АГ
лишь у пациентов с аденомой предстательной железы. При
АГ используются лишб селективные постсинаптические aадреноблокаторы: празозин, теразозин и дексазозин.
47.
Альфа-2-стимуляторы,Альфа-1-блокаторы
48. Артериолярные и смешанные вазодилататоры
◙ Артериолярные вазодилататоры понижают общее периферическоесопротивление, воздействуя непосредственно на артериолы.
Емкость венозных сосудов при этом не изменяется.
◙ Вследствие расширения артериол увеличиваются сердечный
выброс, частота сердцебиений и сила сокращений миокарда. Это
сопровождается возрастанием потребности миокарда в кислороде и
может провоцировать появление симптомов коронарной
недостаточности.
◙ Под влиянием возрастающей симпатической активности
увеличивается секреция ренина.
◙ Препараты иногда способствуют задержке натрия и воды, развитию
вторичного альдостеронизма и нарушению внутрипочечной
гемодинамики.
◙ Смешанные вазодилататоры помимо этого
вызывают также расширение вен с
уменьшением венозного возврата
крови к сердцу.
49. Артериолярные и смешанные вазодилататоры
◙ Артериальныевазодилататоры:
диазоксид
◙ Смешанные
вазодилататоры:
нитропруссид натрия,
нитроглицерин
◙ Условно смешанные
вазодилататоры: aадреноблокаторы празозин и доксазозин
50. Диазоксид
Диазоксид - артериолярный вазодилататор. Внутривенное введениепрепарата больным АГ вызывает быстрое падение систолического и
диастолического давления, увеличение сердечного выброса и
тахикардию. Ортостатическая гипотония не развивается. Максимальный
гипотензивный эффект развивается через 2-5 мин после внутривенного
введения диазоксида, продолжается около 3 часов. Препарат вызывает
задержку натрия и воды в организме, снижает скорость клубочковой
фильтрации и экскрецию мочевой кислоты в канальцах. У больных с
сердечной недостаточностью возможно появление отеков.
При гипертонических кризах диазоксид вводят быстро в течение 10-30
сек в дозе 75-300 мг. Максимальная доза - 600 мг. Вливание можно
повторять до 4 раз в день.
При заболеваниях почек снижается связывание диазоксида с белком,
поэтому необходимо уменьшать дозу вводимого препарата.
Диазоксид применяется для купирования гипертонического криза и
противопоказан при расслаивающей аневризме сердца.
51. Нитропруссид натрия
Нитропруссид натрия - артериолярный и венозный вазодилататор. Препарат снижаетпериферическое сопротивление (действие на артериолы) и повышает венозную емкость
(действие на вены), уменьшая таким образом пост- и преднагрузки на сердце.
Гипотензивный эффект нитропруссида натрия сопровождается учащением
сердцебиений без увеличения сердечного выброса (в отличие от диазоксида). При
лечении этим препаратом почечный кровоток и клубочковая фильтрация не
изменяются, а секреция ренина увеличивается.
Нитропруссид натрия назначают внутривенно. Его гипотензивный эффект развивается
в первые 1-5 мин и прекращается через 10-15 мин после окончания введения. Эффект
очень быстро и прямо коррелирует с дозой вводимого препарата, что требует
постоянного контроля за АД.
Начальная доза препарата - 0,5-1,5 мкг/кг-мин, затем ее повышают на 5-10 мкг/кг-мин
каждые 5 мин до достижения нужного эффекта. Нитропруссид натрия (50 мг) перед
введением обязательно разводят в 500 или 250 мл 5%-ного раствора декстрозы. Скорость
выражается количеством капель в минуту, поэтому лучше вводить его с помощью
микрокапельницы с регулятором.
При почечной недостаточности препарат назначают с осторожностью из-за
возможности накопления в крови тиоцианидов - метаболитов нитропруссида натрия.
52. Комбинированные гипотензивные препараты (СОВРЕМЕННЫЕ)
Фелодипин + Метопролол (Логимакс)Атенолол + Хлорталидон (Тенорик)
Клопамид + Пиндолол (Вискальдикс)
Каптоприл + Гидрохлортиазид (Капозид)
Эналаприл + гидрохлортиазид (ко-ренитек, Рениприл ГТ,
Энап Н, Энап НЛ)
Индапамид + периндоприл (Нолипрел)
Гидрохлортиазид + лозартан (Гизаар)
53.
Лечение гипертонических кризов (ГК)◙ В процессе лечения больных с ГК следует ориентироваться на
постепенное и относительно медленное снижение АД:
◙ первоначально (от нескольких мин до 1–2 ч) – не более чем на 25% от
исходного уровня АД;
◙ в течение последующих 2–6 ч – примерно до 160/100 мм рт. ст.
◙ Избыточное снижение АД может спровоцировать ишемию почек,
головного мозга и сердца.
◙ Неосложненный гипертонический криз диагностируется при внезапном
повышении АД, не сопровождающемся острым повреждением органов–
мишеней. Неосложненный криз расценивается как неотложное
состояние и не требует обязательной госпитализации.
◙ Для купирования криза используют в основном таблетированные
формы короткодействующих лекарственных средств. В настоящее время
предпочтение отдается быстродействующему каптоприлу (капотену).
При сублингвальном применении снижение АД начинается через 10
мин, продолжительность действия препарата – 1–3 ч.
54. Лечение гипертонических кризов
◙ Осложненный гипертонический криз, характеризующийсябыстропрогрессирующим повреждением органов–мишеней
(гипертоническая энцефалопатия, отек мозга,
геморрагический или ишемический инсульт, острая
левожелудочковая недостаточность и др.) и угрожающий
жизни больного, расценивается как критическое состояние и
требует обязательной госпитализации больного,
немедленного снижения АД, причем не обязательно до
нормальных значений.
◙ Для купирования криза используется парентеральное
введение быстродействующих лекарственных средств.
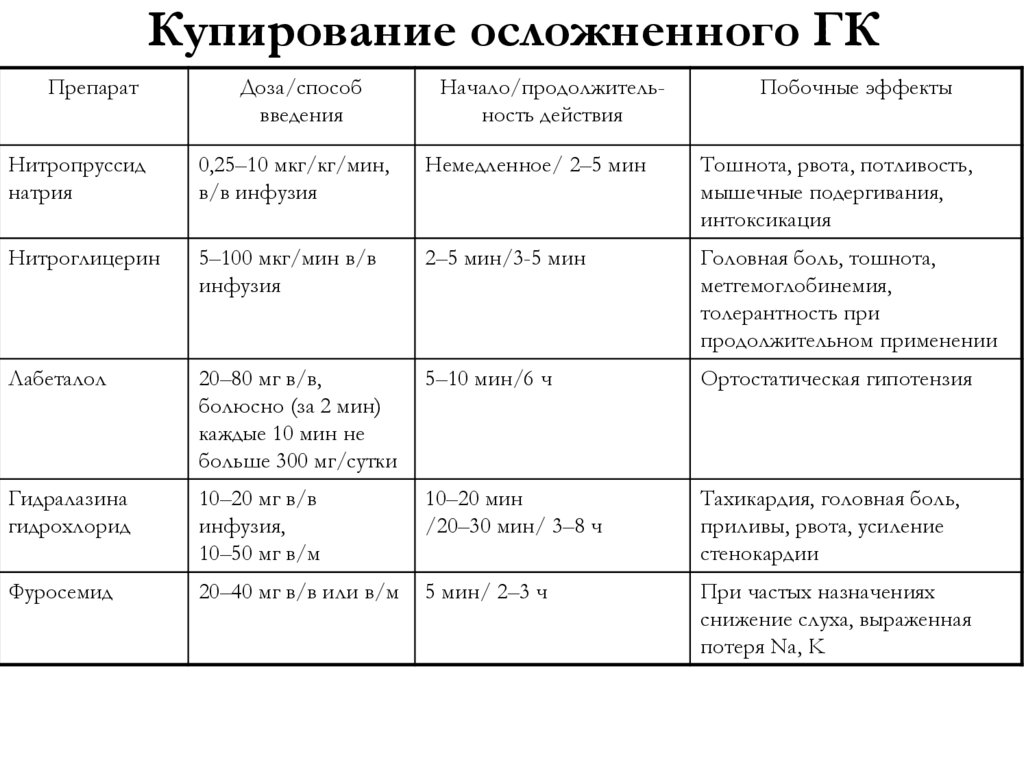
55. Купирование осложненного ГК
ПрепаратДоза/способ
введения
Начало/продолжительность действия
Побочные эффекты
Нитропруссид
натрия
0,25–10 мкг/кг/мин,
в/в инфузия
Немедленное/ 2–5 мин
Тошнота, рвота, потливость,
мышечные подергивания,
интоксикация
Нитроглицерин
5–100 мкг/мин в/в
инфузия
2–5 мин/3-5 мин
Головная боль, тошнота,
метгемоглобинемия,
толерантность при
продолжительном применении
Лабеталол
20–80 мг в/в,
болюсно (за 2 мин)
каждые 10 мин не
больше 300 мг/сутки
5–10 мин/6 ч
Ортостатическая гипотензия
Гидралазина
гидрохлорид
10–20 мг в/в
инфузия,
10–50 мг в/м
10–20 мин
/20–30 мин/ 3–8 ч
Тахикардия, головная боль,
приливы, рвота, усиление
стенокардии
Фуросемид
20–40 мг в/в или в/м
5 мин/ 2–3 ч
При частых назначениях
снижение слуха, выраженная
потеря Na, K
56. Купирование осложненного ГК
ПрепаратДоза/способ
введения
Начало/продолжительность
действия
Побочные
эффекты
Клонидин
0,15–0,3 мг
перорально/субли
нгвально
30–60 мин,
15–20 мин /8–12 ч
Сухость во рту,
седативный
эффект
Каптоприл
6,25–50 мг
перорально
15–60 мин/ 4–6 ч
Тяжелая гипотония
при
гиперрениновом
состоянии
57. Гипертензивные средства
Гипертензивные средства – это вещества, которыеспособны восстанавливать сниженное АД.
Классификация по механизму действия:
Адреномиметики (симпатомиметики)
• Α-адреномиметики (фенилэфрин - мезатон, метоксамин,
мидодрин) используются парентерально при острой
гипотензии и сохранной функции миокарда. Мидодрин может
применяться внутрь при хронической гипотензии
(профилактика ортостатического коллапса).
• Смешанные α и β адреномиметики (метараминол, этилэфрин)
применяются при необходимости экстренной помощи при
гипотензии, а также и при хронической гипотензии
(этилэфрин). В отличие от предыдущей группы препаратов они
не вызывают резкой нагрузки на левый желудочек.
• Допамин, стимулятор допаминовых, а в больших дозах и
адренорецепторов, является препаратом выбора при острой
гипотензии на фоне кардиогенного шока.
58. Гипертензивные средства
Аналептики (кордиамин, камфора) применяются редко изза малой эффективности и возможности развития судорог.• Вазоактивные полипептиды: ангиотензинамид оказывает
быстрый, выраженный (по сравнению с норэпинефрином),
но непродолжительный (5-10 мин) сосудосуживающий
эффект. Применяется при шоке (кроме гиповолемического),
ОИМ, ТЭЛА. Опасен при кардиогенном шоке, т.к.
увеличивает нагрузку на левый желудочек.
• Растительные стимуляторы ( экстракты и настойки
женьшеня, элеуторококка и др.) оказывают
общетонизирующее действие и могут использоваться при
хронической гипотонии.















































 Медицина
Медицина








