Похожие презентации:
Перитонит. Акушерский перитонит
1.
ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ПРОФЕССИОНАЛЬНОЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
РЕСПУБЛИКИ БАШКОРТОСТАН
«САЛАВАТСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ».
«ПЕРЕТОНИТ»
Выполнила:
Файзуллина Ильнара
Илдусовна
Студентка специальности
34.02.01 Сестринское дело
Группы 303 СК.
2.
ПЕРЕТОНИТ
Акушерский перитонит — это острое воспаление
брюшины, возникающее вследствие её бактериального
обсеменения в родах или послеродовом периоде.
Проявляется разлитой болью в животе, напряжённостью
брюшной стенки, метеоризмом, задержкой стула,
повышением температуры и нарастанием общей
интоксикации.
В настоящее время воспаление брюшины у
родильниц возникает сравнительно редко – частота
патологии обычно не превышает 0,05-0,3%. При
этом из-за высокой летальности именно
акушерский перитонит является одним из самых
тяжёлых осложнений родов и наиболее частых
причин материнской смертности. Более чем в 98%
случаев заболевание развивается после
оперативного родоразрешения методом кесарева
сечения
3.
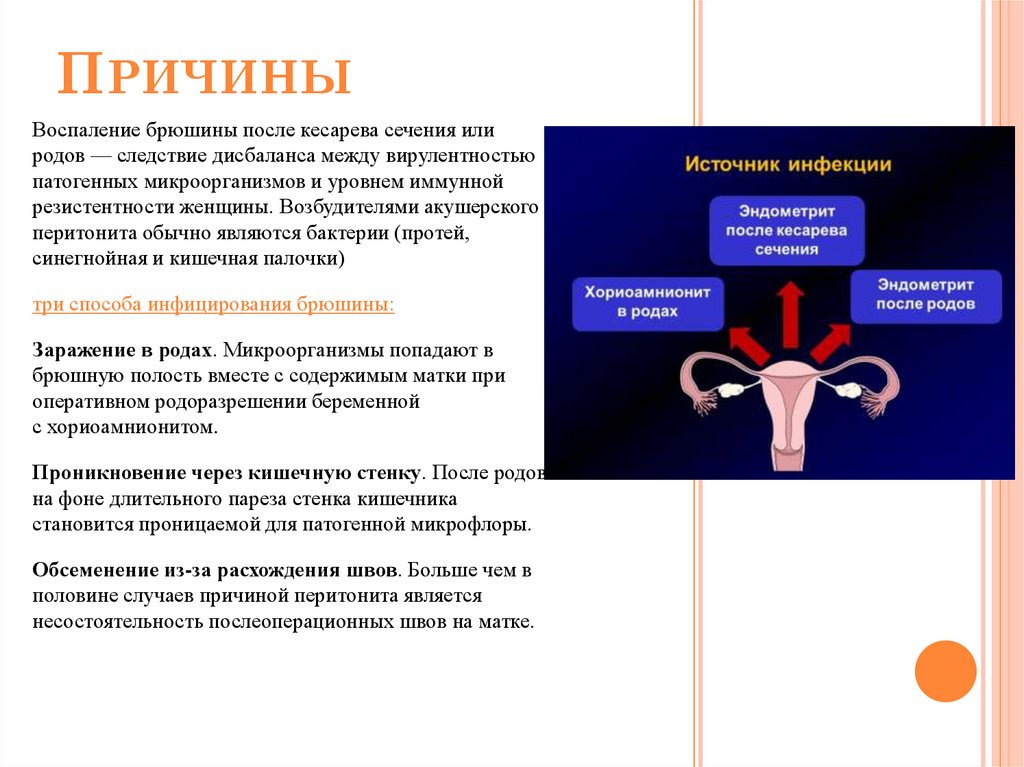
ПРИЧИНЫВоспаление брюшины после кесарева сечения или
родов — следствие дисбаланса между вирулентностью
патогенных микроорганизмов и уровнем иммунной
резистентности женщины. Возбудителями акушерского
перитонита обычно являются бактерии (протей,
синегнойная и кишечная палочки)
три способа инфицирования брюшины:
Заражение в родах. Микроорганизмы попадают в
брюшную полость вместе с содержимым матки при
оперативном родоразрешении беременной
с хориоамнионитом.
Проникновение через кишечную стенку. После родов
на фоне длительного пареза стенка кишечника
становится проницаемой для патогенной микрофлоры.
Обсеменение из-за расхождения швов. Больше чем в
половине случаев причиной перитонита является
несостоятельность послеоперационных швов на матке.
4.
КЛАССИФИКАЦИЯС учётом возможных путей распространения возбудителей различают:
Первичный перитонит, при котором микроорганизмы попадают на брюшину
во время кесарева сечения из матки (ранний перитонит) или из кишечника после
операции.
наблюдается приблизительно в 45% случаев заболевания, симптомы воспаления
возникают на 1-2 сутки при обсеменении брюшины при операции и на 3-4 сутки
при парезе кишечника.
Вторичный перитонит, вызванный расхождением несостоятельных швов на
прооперированной матке при наличии послеродового эндометрита.
развивается на 4-9 день после вмещательства у 55% заболевших. В зависимости
от степени поражения брюшины воспаление может быть общим,
распространённым (диффузным или разлитым), местным ограниченным
(абсцесс) или неограниченным.
Воспалительный процесс бывает:серозным, фибринозным и гнойным.
5.
СИМПТОМЫПрактически у 40% родильниц симптоматика послеродового перитонита является
стёртой. При классическом течении на 1-9 сутки после родов женщина
отмечает вздутие живота.
В первой (реактивной) фазе- длящейся до суток, стул отсутствует, отхождение
газов затруднено или невозможно. Возникает локальная болезненность внизу
живота, которая впоследствии приобретает разлитой характер, сопровождается
напряжением мышц передней брюшной стенки. Лохии становятся гноевидными с
неприятным запахом. Родильница жалуется на тошноту, рвоту, сухость во рту,
выраженный озноб. Температура повышается до 38-39° С и выше.
Во вторую (токсическую) фазу -свидетельствует выраженный интоксикационный
синдром. Пациентка ощущает слабость, заторможенность, разбитость,
головокружение. Уменьшается количество мочи, нарастает метеоризм, отсутствует
перистальтика кишечника. Сохраняется высокая температура. Учащается дыхание
и частота сердечных сокращений. Боль и мышечное напряжение несколько
уменьшаются. При неадекватном лечении через 1-3 суток заболевание переходит в
терминальную стадию. Родильница продолжает жаловаться на выраженную
слабость, головокружение, ощущение вздутия живота и его разлитую
болезненность. Температура зачастую падает ниже 36° С.
6.
ОСЛОЖНЕНИЯПри несвоевременной диагностике и неправильном лечении акушерский перитонит осложняется:
•абсцессами брюшной полости
•динамической кишечной непроходимостью
• острым тромбофлебитом воротной вены
• инфекциями верхних и нижних дыхательных путей (трахеобронхитом, нозокомиальной
пневмонией)
• уроинфекцией
•ДВС-синдромом
• кровотечением
• сепсисом
• септическим шоком.
В терминальной стадии нарушение работы почек и печени, спутанностью сознания, переходящими
в кому и смерть.
Отдалёнными последствиями излеченного перитонита являются нарушенная моторика кишечника,
послеоперационные грыжи и спаечная болезнь, которая в 20% случаев приводит к бесплодию.
7.
ДИАГНОСТИКА•Пальпация живота. При воспалении брюшины определяется разлитая болезненность, метеоризм,
положительные симптомы Щёткина-Блюмберга, Кулленкампфа, Раздольского.
•Перкуссия брюшной полости. В боковых флангах и внизу живота наблюдается притупление,
свидетельствующее о наличии жидкости.
•Аускультация кишечника. При прослушивании отсутствуют характерные кишечные шумы.
•Микробиологическое исследование. Возбудитель заболевания определяется в отделяемом матки, крови,
перитонеальном экссудате. Оценивается его чувствительность к антибиотикам.
•Общий анализ крови. Обнаруживается умеренный или выраженный лейкоцитоз, палочкоядерный сдвиг
формулы, токсическая зернистость нейтрофилов, высокая СОЭ.
•Биохимическое исследование крови. Присутствуют признаки метаболического ацидоза, нарушений
белкового и липидного обмена, респираторного алкалоза, повышено содержание азотистых шлаков.
•Оценка системы гемостаза
•Общий анализ мочи.
•УЗИ брюшной полости
•Обзорная рентгенография живота
8.
ЛЕЧЕНИЕЛечение перитонита необходимо проводить в стационаре.
Перитонит является показанием для оперативного
(хирургического) лечения.
Целью операции является обнаружение и устранение
источника перитонита
После обнаружения (и удаления) источника перитонита
брюшную полость многократно промывают антисептическими
растворами (для устранения инфекции) и обеспечивают
дренирование брюшной полости и малого таза
9.
До и после операции проводят консервативную терапию,которая заключается в назначении:
антибактериальной терапии (для лечения инфекции);
промывания желудка;
обезболивания (устранения болевого синдрома);
инфузионной терапии (для лечения обезвоживания):
коррекции нарушенной функции внутренних органов (при
необходимости – сердца, почек, печени и др.);
препаратов, связывающих и выводящих токсические (вредные)
вещества из организма (сорбенты);
препаратов витамина К при развитии кровотечения;
поливитаминных препаратов (комплекс витаминов);
противорвотных препаратов при появлении тошноты и рвоты;
жаропонижающих препаратов;
седативных (успокоительных) препаратов;
противосудорожных препаратов;
10.
ПРОГНОЗ И ПРОФИЛАКТИКААкушерский перитонит принадлежит к категории тяжёлых
инфекционных заболеваний. При его распространённой форме
смертность составляет от 15 до 30%. Профилактика
предусматривает своевременную диагностику воспалительных
заболеваний женской половой сферы, обоснованное назначение
инвазивных процедур во время беременности, выбор правильной
акушерской тактики при преждевременном излитии
или подтекании околоплодных вод.








 Медицина
Медицина